Találatok: 103
916
MSD ORVOSI KÉZIKÖNYV A CSALÁDBAN
KÖZÉRTHETŐEN – MINDENKINEK
IX
Útmutató az olvasónak XXV
Az orvosi szakkifejezések megértése XXVII
- rész
- Anatómia 1
- Genetika 7
- Az öregedő szervezet 12
- Halál és haldoklás 15
- rész
- Általános bevezetés a gyógyszerekről 23
- A gyógyszer beadása, eloszlása és kiürülése 28
- Farmakodinámia 31
- A gyógyszer hatását befolyásoló tényezők 34
- A gyógyszerek és az életkor 39
- A gyógyszerek nemkívánatos hatásai 42
- Együttműködés a gyógyszeres kezelés során 46
- Generikus gyógyszerek 48
- Vény nélkül kapható gyógyszerek 53
- rész
Szív- és érrendszeri betegségek 67
- A szív és a vérerek biológiája 68
- A szívbetegség diagnózisa 72
- Szívritmuszavarok 79
- Szívelégtelenség 87
- Szívizom-elfajulás 90
- A szívbillentyűk megbetegedései 93
- A szív daganatai 99
- Szívbelhártya-gyulladás 101
- A szívburok betegségei 104
- Alacsony vérnyomás 107
- Sokk 111
- Magasvérnyomás-betegség 112
- Ateroszklerózis 118
- A koszorúerek betegsége 121
- A perifériás artériák betegségei 130
- Aorta aneurizma és disszekció 137
- A vénás és limfatikus rendszer betegségei 141
- rész
A tüdő és a légutak megbetegedései . .149
- A tüdő és a légutak biológiája 150
- A tüdő és a légutak megbetegedéseinek diagnosztikus vizsgálatai 159
- Heveny légzési elégtelenség tünetegyüttes (akut respirációs distressz szindróma) 164
- Tüdőembólia 165
- Hörghurut 168
- Hörgőtágulat (bronchiektázia) és atelek- tázia (tüdőrész-összeesés) 169
- A légutak szűkületével vagy elzáródásával járó (obstruktív) betegségek 173
- Foglalkozási tüdőbetegségek 180
- A tüdő allergiás megbetegedései 185
- Infiltratív tüdőbetegségek 190
- Tüdőgyulladás 194
- Tüdőtályog 200
- Cisztás fibrózis 201
- A mellhártya betegségei 205
- Tüdődaganat 209
- rész
A csontok, ízületek és izmok betegségei 213
- Csontok, ízületek, izmok 214
- Csontritkulás (oszteoporózis) 218
- A Paget-kór 221
X
Tartalomjegyzék
- A csontok daganatai 222
- Artrózis 224
- Az ízületek és a kötőszövet betegségei 226
- Köszvény és álköszvény 244
- Csontok és ízületek fertőzései 246
- Charcot-ízület 248
- Az izmok, tömlők, inak betegségei 249
- A láb betegségei 254
- Sportsérülések 261
- Testedzés és erőnlét 272
- rész
Agyi és idegi megbetegedések 277
- Az idegrendszer biológiája 278
- Ideggyógyászati vizsgálat és tesztek 282
- A fájdalom 288
- A fejfájás 294
- A szédülés 298
- Az alvászavarok 300
- Az izomgyengeség 306
- Az izomdisztrófia és egyéb izombetegségek 308
- A mozgászavarok 311
- A szklerózis multiplex és az ideghüvelyek egyéb betegségei 318
- A gerincvelő betegségei 322
- A környéki idegek betegségei 330
- Az agyidegek betegségei 340
- A szaglási és ízérzési zavarok 342
- Görcsrohamokkal járó betegségek 345
- A szélütés és egyéb agyi érbetegségek 350
- A fejsérülések 357
- A delírium és a demencia 364
- A stupor és a kóma 369
- Az agy és a gerincvelő fertőző betegségei 372
- Az idegrendszer daganatai 378
- rész
Elmegyógyászati kórképek 387
- Az elme-egészségügyről általában 388
- Pszichoszomatikus betegségek 390
- Szomatoform betegségek 392
- Szorongásos betegségek 395
- Depresszió és mánia 402
- Öngyilkos magatartás 411
- Étkezési rendellenességek 415
- Szexualitás és pszichoszexuális rendellenességek 417
- A szexuális működés zavarai 421
- Személyiségzavarok 426
- Disszociatív rendellenességek 430
- Skizofrénia és a téveszmés betegségek 435
- Kábítószer-függőség és addikció 440
- rész
Száj- és fogászati rendellenességek . .455
- Az ajkak, a száj és a nyelv rendellenességei 455
- A fogak betegségei 461
- Fogágybetegségek 467
- A temporomandibuláris ízület rendellenességei 470
- Sürgősségi ellátást igénylő fogászati problémák 474
- Szájüregi rákok és egyéb daganatok 476
9 rész
Az emésztőrendszer
megbetegedései 479
- Az emésztőrendszer biológiája 480
- Az emésztőrendszeri megbetegedések diagnosztikai vizsgálatai 484
- A nyelőcső megbetegedései 487
- A gyomor és a nyombél betegségei 494
- A végbél és a végbélnyílás
betegségei 500
Tartalomjegyzék
XI
- A hasnyálmirigy betegségei 504
- Emésztési zavarok 511
- Gyomor-és bélhurut 514
- A belek mozgászavarai 521
- Gyulladásos bélbetegségek 527
- Antibiotikum okozta vastagbélgyulladás 533
- Felszívódási zavarok 534
- Divertikulum 538
- A gyomor-bélrendszeri sürgősségi állapotok 541
- Az emésztőrendszer rosszindulatú és egyéb daganatai 549
- rész
A máj és az epehólyag betegségei . .555
- A máj és az epehólyag biológiája 555
- A máj- és az epebetegségek diagnosztikus vizsgálatai 557
- A májbetegség klinikai megjelenési formái 560
- Zsírmáj, májzsugorodás és a
velük összefüggő rendellenességek 566
- Májgyulladás 571
- A máj ereinek betegségei 574
- A máj daganatai 577
- Az epehólyag betegségei 580
- rész
A vese és a húgyutak betegségei .. .585
- A vesék és a húgyutak biológiája 586
- Veseelégtelenség 593
- Nefritisz 601
- A vese érbetegségei 608
- A vese veleszületett és anyagcsere-betegségei 613
- Húgyúti fertőzések 620
- A húgyutak elzáródása 625
- A neurogén hólyag 629
- Vizelet-inkontinencia 631
- A húgyutak sérülései 635
- A vese és húgyutak daganatai 637
- rész
Táplálkozási és anyagcserebetegségek 641
- A táplálkozás áttekintése 642
- Táplálkozási zavarok 644
- Vitaminok és ásványi anyagok 650
- Folyadékegyensúly 664
- Sóegyensúly 666
- Sav-bázis egyensúly 676
- A koleszterin és más zsírok rendellenességei 679
- Kövérség (obezitás) 685
- Porfiriák 687
- Amiloidózis 690
- rész
Hormonzavarok 693
- Az endokrin rendszer és hormonjai 693
- Az agyalapi mirigy betegségei 696
- Pajzsmirigy-betegségek 704
- Mellékvese-betegségek 712
- Diabetes mellitusz (cukorbetegség) 717
- Hipoglikémia 724
- Multiplex endokrin neoplázia szindrómák 726
- Poliglanduláris hormonhiányos szindrómák 729
- Karcinoid 730
- rész
A vér rendellenességei 733
- A vér biológiája 734
- Vérátömlesztés 738
- Anémiák (vérszegénység) 742
- Vérzési rendellenességek 751
- A fehérvérsejtek betegségei 761
- Leukémia (fehérvérűség) 765
- Limfómák 770
- Plazmasejt betegségek 779
- Mieloproliferatív betegségek 782
- A lép betegségei 785
XII
Tartalomjegyzék
- rész
A rák 789
- A rák kialakulásának okai és kockázati tényezői 789
- A rák és az immunrendszer 792
- A rák kimutatása 794
- A rák szövődményei 797
- A rák kezelése 799
- rész
Immunzavarok 807
- Az immunrendszer biológiája 807
- Immunhiányos állapotok 816
- Allergiás reakciók 823
- Transzplantáció 832
- rész
Fertőzések 839
- A fertőző betegségek biológiája 840
- A fertőzések megelőzése immunizálással 845
- Fertőzés elleni szerek 847
- A bőr és a bőr alatti szövetek fertőzései 853
- Tályogok 856
- Bakteriémia és szeptikus sokk 859
- Bacillusok okozta (bacilláris) fertőzések 861
- Coccusok okozta fertőzések 873
- Spirocheták okozta fertőzések 878
- Anaerob baktériumfertőzések 882
- Tuberkulózis (gümőkór) 885
- Lepra 891
- Rickettsiák okozta fertőzések 893
- Parazitafertőzések 895
- Gombafertőzések 908
- Vírusfertőzések 912
- Humán immundeficiencia vírus fertőzés 926
- Fertőzések a csökkent
ellenállóképességű szervezetben 933
- Nemi úton terjedő betegségek 937
- rész
Bőrbetegségek 949
- A bőr élettana 950
- Bőrgyógyászati helyi kezelés 952
- A viszketés 955
- A bőr felületes megbetegedései 955
- Ekcéma 959
- A bőr gyulladásos reakciói 964
- Hólyagos bőrbetegségek 967
- Felfekvés 969
- A verejtéktermelés zavarai 970
- A faggyúmirigyek betegségei 972
- Haj- és szőrnövési rendellenességek 975
- Baktériumok okozta bőrfertőzések 976
- Gombás eredetű bőrfertőzések 979
- Parazitás bőrfertőzések 982
- Vírusos eredetű bőrfertőzések 984
- Napfény és bőrkárosodás 985
- A bőr festéktartalmának zavarai 988
- Jóindulatú növedékek a bőrön 989
- Bőrrákok 992
- rész
A fül, az orr és a garat megbetegedései 995
- A fül, az orr és a garat 995
- Halláscsökkenés és siketség 998
- A külső fül betegségei 1002
- A középfül és a belső fül betegségei 1004
- Az orr és az orrmelléküregek
betegségei 1013
- A torok betegségei 1017
- A fej és a nyak rosszindulatú
daganatai 1022
Tartalomjegyzék
XIII
- rész
Szembetegségek 1025
- A szem és a látás 1026
- Fénytörési rendellenességek 1028
- Szemsérülések 1031
- A szemüreg rendellenességei 1033
- A szemhéj és a könnymirigy
rendellenességei 1034
- A kötőhártya betegségei 1037
- A szaruhártya (kornea)
megbetegedései 1040
- Szürkehályog (katarakta) 1042
- Az uvea megbetegedései 1044
- Az ideghártya (retina)
megbetegedései 1045
- Glaukóma 1049
- A látóideg betegségei 1051
- rész
Férfi egészségügyi problémák 1055
- A férfi szaporodási szervrendszere 1055
- A hímvessző, a prosztata
és a herék betegségei 1057
- Impotencia 1065
- rész
Nőgyógyászati egészségügyi
kérdések 1067
- Női nemi szervrendszer 1068
- Hormonok és szaporodás 1074
- Menopauza 1077
- Gyakori nőgyógyászati problémák 1080
- A vérzés elmaradása és
rendellenességei 1087
- Policisztás ovárium szindróma 1091
- Endometriózis 1092
- Az emlő betegségei 1095
- A női nemi szervek rákja 1108
- Meddőség 1114
- Családtervezés 1119
- Genetikai rendellenességek kimutatása 1129
- Terhesség 1136
- Veszélyeztetett terhesség 1145
- Terhességi szövődmények 1152
- Terhességi szövődményt okozó betegségek 1160
- Gyógyszerszedés a terhesség alatt 1167
- Vajúdás és szülés 1172
- Szövődmények a vajúdás
és a szülés során 1178
- A szülés utáni időszak 1184
- rész
Gyermekegészségügyi kérdések .. .1189
- Egészséges újszülöttek
és csecsemők 1190
- Újszülött- és csecsemőkori betegségek 1201
- Újszülött- és csecsemőkori fertőzések 1216
- Veleszületett fejlődési rendellenességek 1223
- Értelmi fogyatékosság 1240
- Beteg gyermek a családban 1243
- A fejlődés zavarai fiatal gyermekekben 1245
- Serdülés és problémák
a serdülőkorban 1254
- Bakteriális fertőzések 1259
- Vírusfertőzések 1266
- Humán immundeficiencia
vírus fertőzés 1275
- Cérnagiliszta fertőzés 1278
- Valószínűleg fertőzés okozta betegség 1279
- Gyermekkori rosszindulatú daganatok 1283
- Az emésztőrendszer betegségei 1285
- Táplálkozási betegségek 1288
- Anyagcsere-betegségek 1290
- Hormonbetegségek 1294
- A váz-és izomrendszer betegségei 1300
XIV
Tartalomjegyzék
- Agyi eredetű bénulás 1311
- A fül, az orr és a gége betegségei 1313
- A szem betegségei 1314
- Pszichiátriai betegségek 1315
- A gyermek bántalmazása és elhanyagolása 1322
- Mérgezések 1323
- Sérülések 1329
- rész
Balesetek és sérülések 1335
- Égési sérülések 1335
- Áramütés okozta sérülések 1338
- Sugársérülések 1340
- A hőháztartás zavarai 1344
- Hidegártalmak 1345
- Hegyibetegség 1347
- Fuldoklás 1349
- Búvárbalesetek 1350
- A repüléssel kapcsolatos egészségügyi problémák 1356
- Mérgezések 1359
- Mérges marások és csípések 1361
Függelék 1367
- 1997. évi CLIV. Törvény az egészségügyről 1367
- Súlyok és mértékegységek 1376
- Gyakori ovosi vizsgálatok 1377
- Egyes gyógyszerek kereskedelmi nevei 1385
- Ki és mikor hívhatmentőt? 1393
- Információs szolgáltatást és segítségnyújtást biztosító szervezetek 1394
Tárgymutató 1403
Róbert Berkow, M.D.
Executive Director of Medical Literature
Merek & Co., Inc.
and
Clinical Professor of Medicine and Psychiatry
Allegheny University of the Health Sciences
Mark H. Beers, M.D.
Senior Director of Geriatrics
Merek & Co., Inc.
and
Associate Clinical Professor of Medicine
Allegheny University of the Health Sciences
Felelős
főszerkesztő-helyettes
Andrew J. Fletcher, M.B., B.Chir.
Merek & Co., Inc.
and
Adjunct Professor of Pharmaceutical
Health Care
Temple University
Szerkesztőbizottság
Lawrence K. Altman, M.D.
Medical Correspondent, New York Times; Chronicle Associate Professor of Medicine, New York University
Susan J. Blumenthal, M.D., M.P.A.
Clinical Professor of Psychiatry, Georgetown University; Deputy Assistant Secretary fór Women’s Health; Assistant Surgeon Generál, U.S. Department of Health and Humán Services
Philip K. Bondy, M.D.
Professor of Medicine (Retired), Yale University
Preston V. Dilts, Jr., M.D.
Professor of Obstetrics and Gynecology (Emeritus), University of Missouri at Kansas City
Douglas A. Drossman, M.D.
Professor of Medicine and Psychiatry, University of North Carolina at Chapel Hill
L. Jack Faling, M.D.
Associate Professor of Medicine, Boston University; Associate Chief of Medicine, Boston VA Medical Center
Eugene P. Frenkel, M.D.
Professor of Internál Medicine and Radiology, Patsy R. and Raymond D. Nasher Distinguished Chair in Cancer Research, and A. Kenneth Pye Professorship in Cancer Research, Division of Hematology-Oncology, Department of Medicine, The University of Texas Southwestern Medical Center at Dallas
Glen O. Gabbard, M.D.
Callaway Distinguished Professor, The
Menninger Clinic
Róbert A. Hoekelman, M.D.
Professor of Pediatrics, University of Rochester
Gerald L. Mandell, M.D.
Professor of Medicine, Owen R. Cheatham
Professor of the Sciences, University of Virginia; Chief, Division of Infectious Diseases, University of Virginia Health Sciences Center
Edwina A. McConnell, R.N. Ph D.
Professor of Nursing, Texas Tech University; Independent Nurse Consultant, Madison, Wisconsin
Fred Plum, M.D.
University Professor and Chairman of Neurology (Emeritus), Cornell University; Attending Neurologist, The New York Hospital-Cornell Medical Center
- Victor Rossi, Ph D.
Leonard and Madlyn Abramson Professor of Pharmacology, Philadelphia College of Pharmacy and Science
Paul H. Tanser, M.D., F.R.C.P.(C)
Professor of Medicine, McMaster University: Senior Cardiologist, St. Joseph’s Hospital, Hamilton, Ontario, Canada
XXV
A Merek orvosi kalauz-t úgy szerkesztettük meg, hogy használata egyszerű legyen. A keresett témakört a tartalomjegyzékben és a tárgymutatóban gyorsan megtalálhatjuk, és a fejezetek és alfejezetek elrendezése is segíti a tájékozódást, és biztosítja, hogy minél több információhoz jussunk.
Könyvünket fejezetekre osztottuk. Bizonyos fejezetek szervrendszereket tárgyalnak, mint a szem, a bőr, a szív vagy az érrendszer. Ez a felosztás azt jelenti, hogy az összefüggő témakörök egymáshoz közel találhatók. Erre példa, hogy a Szív és keringési rendszer betegségei című fejezetben az érelmeszesedésről szóló részt közvetlenül a szívkoszorúér betegségeiről írt alfejezet követi, hiszen ez utóbbit is az érelmeszesedés okozza. Egyéb fejezetek viszont olyan orvosi szakterületekkel foglalkoznak, mint amilyenek a hormonális vagy fertőző betegségek, másik három fejezetben pedig a férfiakat, nőket és gyermekeket érintő egészségügyi problémák találhatók.
A szervekkel és szervrendszerekkel foglalkozó legtöbb rész a szerv normál felépítését és működését bemutató résszel kezdődik. A szív működésének leírása és annak illusztrálása például könnyebben érthetővé teszi a különböző szívbetegségeket. Sok fejezetben megtalálhatók azok a vizsgálatok is, melyeket azon szerv betegségei esetében alkalmazunk. A szívkoszorúér betegségről szóló részben utalás található a könyv azon részére, ahol a koszorúér betegségek vizsgálatára használt katéterezésről olvashatunk.
Egyes fejezetek csak egy betegséggel, pl. az oszteo- porózissal foglalkoznak, míg mások betegség- vagy rendellenesség-csoportokat tárgyalnak, pl. a gerinc betegségeit. Mindkét esetben a tárgyalás dőlt betűs részszel kezdődik, melyben a betegség vagy rendellenesség pontos leírása található. Az ezt követő részek többnyire a következő alcímek alatt sorakoznak: a betegség okai, tünetei, diagnózisa, megelőzése és a várható kimenetele. A vastag betűvel szedett szövegrészek kiemelten fontosak.
Néhány fejezet egy betegség okozta tünettel foglalkozik. Ilyen például a „Bőr betegségei” című részben a
viszketés, és annak számos okáról szóló fejezet. A viszketés egyéb okairól a könyv más részein is olvashatunk. A „Táplálkozás és anyagcsere” című részben külön fejezet tárgyalja a sav-bázis egyensúly fenntartásának mechanizmusát, és az egyensúly felbomlásának következményeit.
A könyvben sokszor fordulnak elő olyan utalások, melyek a témával kapcsolatos más könyvrészekre hívják fel a figyelmet. A szövegben ezeket a szavak mellé helyezett utalójelek (A. ■, ★, •, ♦, *) mutatják, melyek megfelelője a lábjegyzetekben található meg, azokkal az oldalszámokkal, ahol további információ olvasható az adott tárgyról.
Az orvosi szakkifejezéseket általában zárójelben írtuk, a hétköznapi megnevezések után. A xxv oldalon látható táblázat orvosi szótőket, toldalékokat és előtagokat tüntet fel. Ezek segítségével érthetővé válhat a sokszor rejtélyes orvosi nyelv.
A könyv képanyaga számos táblázatot és illusztrációt tartalmaz, melyek a szöveg jobb megértését szolgálják, vagy további adatokhoz juttatják az olvasót.
A gyógyszertani fejezet a 23. oldalon kezdődik, és részletes ismeretekkel szolgál a gyógyszerekről. A különböző gyógyszereket szinte kivétel nélkül hatóanyaguk, és nem a gyári nevük alapján ismertetjük. A Függelék IV. részében található táblázatban az egyes gyógyszerek hatóanyag- és gyári nevét olvashatjuk.
Könyvünkben gyógyszeradagolásra vonatkozó javaslatok nincsenek, mert ezek nagymértékben különbözhetnek más-más körülmények között. Biztonságos és egyben hatásos dózis meghatározásakor olyan tényezőket kell figyelembe venni, mint a kor, nem, testsúly, magasság, más betegség egyidejű jelenléte vagy kölcsönhatás más gyógyszerrel. Ezért a gyógyszert, és annak dózisát mindig az egyénre kell szabni.
XXVI
Útmutató az olvasónak
A diagnosztikus vizsgálatok számos helyen kerülnek említésre a könyvben. Leírásuk általában ott található, ahol első alkalommal szerepelnek. A Függelék
- táblázatában ezek mellett felsoroltuk a diagnosztikus eljárások nevét (köznapi és latin nyelven), felhasználási területüket, a vizsgálat lényegét, valamint azt, hogy a könyvben hol található a részletes leírásuk.
A Függelék V. táblázata olyan szervezetek címét és telefonszámát tartalmazza, amelyek segítséget nyújtanak a különleges betegségben szenvedőknek. Ezek a szervezetek további felvilágosítást adhatnak a betegségről, illetve arról, hogy hol lehet segélyszolgálatokat találni.
A szerzők, a lektorok és a szerkesztők nagy gondot fordítottak arra, hogy a könyv által nyújtott információk helyesek, és a kezelésekről szolgáltatott adatok a kiadáskor folytatott gyakorlatnak megfelelőek és korszerűek legyenek. Az állandó kutatómunka, a klinikai tapasztalatok, a különböző egészségügyi vezetők közötti lényeges véleménykülönbségek, az egyes betegek és helyzetek egyedisége, valamint ilyen nagy terjedelmű könyv szerkesztése során esetlegesen előforduló emberi hibák következtében a könyvben található információ nem minden egyedi esetre megfelelő. Javasoljuk, hogy az olvasó a könyvünkből nyert ismeretanyagot beszélje meg egészségügyi szakemberrel.
XXVII
Az orvosi szakkifejezések megértése
Első ránézésre az orvosi szaknyelv olyan, mintha idegen nyelv lenne. Sokszor azonban az orvosi szaknyelv megértésének kulcsa a különböző szóösszetevők (szótő, előtag, toldalék) megismerése. A spondylolysis például a „spondylo-”, és ,,-lysis” szavakból áll, melyek közül az első csigolyát, a második oldódást jelent, és így egybeolvasva a csigolya oldódását értjük alatta.
Hasonló összetevők találhatók más orvosi szakkifejezésekben is. A gyulladást jelentő ,,-itis” és „spondy
lo-” szavakból keletkezik a spondylitis (spondilitisz), amely csigolyagyulladást jelent. Azonos előtaghoz, ha a felpuhulást jelentő ,,-malacia” toldalékot helyezzük spondylomalaciát kapunk, mely a csigolya felpuhulását jelenti.
Néhány összetevő jelentésének ismerete sok orvosi szakkifejezés megértését teszi lehetővé. A következő felsorolás számos gyakran használt orvosi előtagot, szótőt és toldalékot tüntet fel.
| a(n) | valaminek a hiánya | cry(o) | hideg |
| acou, acu | hallás | cut | bőr |
| aden(o) | mirigy | cyst(o) | hólyag |
| alg | fájdalom | cyt(o) | sejt |
| andr(o) | férfi | dactyl(o) | kéz- v. lábujj |
| angi(o) | ér | dent | fog |
| ankyl(o) | hajlott, görbe | derm(ato) | bőr |
| ante | előtt | dipl(o) | dupla |
| anter(i) | elöl, előre | dors | hát |
| anti | ellen | dys | abnormális, hibás, rossz |
| arteri(o) | verőér | ectomia | sebészi eltávolítás |
| arthr(o) | ízület | emia | vér |
| articul | ízület | encephal(o) | agy |
| ather(o) | zsírszövet | end(o) | belső |
| audi(o) | hallás | enter(o) | belekkel kapcsolatos |
| aur(i) | fül | epi | külső, felületes, feletti |
| aut(o) | saját | erythr(o) | vörös |
| bi, bis | dupla, kétszer, kettő | eu | normál |
| brachy | rövid | extra | kívül lévő |
| brady | lassú | gastr(o) | gyomor |
| bucc(o) | orca | gén | származni, eredni |
| carcin(o) | rákos | gloss(o) | nyelv |
| cardi(o) | szív | glyc(o) | édes vagy glukózzal kapcsolatos |
| cephal(o) | fej | gram, graph | írni, feljegyezni, ábrázolni |
| cerebr(o) | agy | gyn | nő |
| cervic | nyak | hemat(o) | vér |
| chol(e) | epe, vagy epehólyaggal | hemi | valaminek a fele |
| kapcsolatos | hepat(o) | máj | |
| chondr(o) | porc | hist(o) | szöveti |
| circum | körül | hydr(o) | víz |
| contra | valami ellen, kontra | hyper | igen magas, túlzott |
| corpor | testi | hypo | alacsony, elégtelen |
| cost(o) | borda | hyster(o) | méh |
| crani(o) | koponya | iatr(o) | orvos, orvosi |
XXVIII
Az orvosi szakkifejezések megértése
| infra | valami alatt, hátsó | phleb(o) | visszér |
| inter | valami között, valamiben | phob(ia) | félelem |
| intra | belül | plastica | javítás |
| itis | gyulladás | pleg(ia) | bénulás |
| lact(o) | tej | pnea | légvétel |
| lapar(o) | hasi | pneum(ato) | lélegzet, levegő |
| latero | oldalsó | pneumon(o) | tüdő |
| leuk(o) | fehér | pod(o) | láb |
| lingu(o) | nyelv | poie | előállít, termel |
| lip(o) | zsírszövet | poly | sok |
| lys(is) | oldódás | post | után |
| mai | rossz, abnormális | poster(i) | hátsó |
| malac | puha | presby | idős |
| mamm(o) | emlő | proct(o) | végbélnyílás |
| mast(o) | emlő | pseud(o) | hamis |
| megal(o) | hatalmas | psych(o) | elme |
| melan(o) | fekete | pulmon(o) | tüdő |
| mening(o) | agyhártya | pyel(o) | vese |
| my(o) | izom | pyr(o) | láz, tűz |
| myc(o) | gomba | rach(i) | gerinc |
| myel(o) | velő | ren(o) | vesemedence |
| nas(o) | orr | rhag | elszakad, reped |
| necr(o) | halál | rhe | áramlás |
| nephr(o) | vese | rhin(o) | orr |
| neur(o) | ideg | scler(o) | kemény |
| nutri | táplál | scop | műszer |
| ocul(o) | szem | scopia | vizsgálat |
| odyn(o) | fájdalom | somat(o) | test |
| oma | daganat | spondyl(o) | csigolya |
| onc(o) | daganat | steat(o) | zsír |
| oophor(o) | petefészek | sten(o) | szűk, összenyomott |
| ophthalm(o) | szemmel kapcsolatos | steth(o) | mellkas |
| opia | látás | stom | nyílás |
| opsy | vizsgálat | supra | feletti, felső |
| orchi(do) | here | tachy | gyors |
| osis | állapot | therap | kezelés |
| osse(o) | csont | therm(o) | hő |
| oste(o) | csont | thorac(o) | mellkas |
| ot(o) | fül | thromb(o) | rög, vérrög |
| path(o) | betegség | tomia | bemetszés |
| ped(o) | gyermek | tox(i) | méreg |
| penia | hiánya valaminek | uria | vizelet |
| peps, pept | emészt | vas(o) | érrel kapcsolatos |
| peri | körül | ven(o) | visszér |
| phag(o) | enni, roncsolni | vesic(o) | hólyag |
| pharmaco | gyógyszerekkel kapcsolatos | xer(o) | száraz |
| pharyng(o) | garat |
1. RÉSZ
1
Sejtek • Szövetek és szervek • Szervrendszerek • Határok kívül és belül • Anatómia és a betegségek
Az X-kromoszóma blokkolása • Génrendellenességek • Géntechnológiák
Elméletek az öregedésről • Testi változások •
A betegségek következményei
- Halál és haldoklás 15
A halál előrejelzése • A haldoklás folyamata • Döntéshozatal • Belenyugvás • A halálos betegség jelei • Amikor a halál már közel van • A halál beállta után • A családra gyakorolt hatás

A biológia az élőlények anatómiájának és élettanának tanulmányozását foglalja magában. Az anatómia a szerkezeti felépítést, az élettan a működést vizsgálja.
Mivel az élőlények felépítése bonyolult, az anatómia szintek szerint szerveződik, a legkisebb sejtalkotóktól a legnagyobb szervekig, és a szervek egymás közti kapcsolatáig. A makroszkópos anatómia a test szerveit a megtekintés és a boncolás során szabad szemmel tanulmányozza. A sejtanatómia a sejtet és annak alkotóelemeit tanulmányozza, ami speciális eszközöket igényel, mint például mikroszkópot és speciális technikákat a feldolgozáshoz.
Gyakran az élő szervezetek legkisebb egységének tartjuk, holott a sejt számos még kisebb egységből áll, melyek mindegyikének megvan a maga saját funkciója. Az emberi sejtek méretre igen különbözőek, azonban mindegyik meglehetősen kicsi. Még a legnagyobb, a megtermékenyített petesejt sem látható szabad szemmel.
Az emberi sejteknek membránja van, mely a sejtben található részeket összetartja. Mindazonáltal a membrán nem csak egy zsák. Receptorok találhatók rajta, me
lyek megkülönböztetik az adott sejtet a többi sejttől. Ugyancsak a receptorok reagálnak a testben termelődő anyagokkal és a gyógyszerekkel, amikor szelektíven engedik ezeket az anyagokat és gyógyszereket ki- vagy belépni a sejtbe. A receptorokon zajló folyamatok gyakran módosítják és szabályozzák is a sejt működését.
A membránon belül két fő rész található, a plazma és a mag. A sejtplazma tartalmazza azokat a struktúrákat, melyek felhasználják és átalakítják az energiát, valamint ellátják a sejt funkcióit; a mag tartalmazza a sejt genetikai állományát, és a sejt osztódásához, szaporodásához szükséges struktúrákat.
A test számos különböző típusú sejtből épül fel, és mindegyiknek megvan a maga saját szerkezete és funkciója. Némelyek, mint például a fehérvérsejtek, szabadon mozognak, nem kötődnek más sejtekhez. Mások viszont, mint például az izomsejtek, erősen kötődnek egymáshoz. A sejtek egy fajtája, mint például a hámsejtek, gyorsan osztódnak és szaporodnak; más sejtek viszont, mint például az idegsejtek, egyáltalán nem szaporodnak. Egyes sejteknek, főleg a mirigysejteknek, az elsődleges feladata olyan összetett anyagok előállítása, mint a hormonok vagy az enzimek. A mellben lévő sejtek például tejet termelnek, a hasnyálmi-
2
Alapok
A test belülről
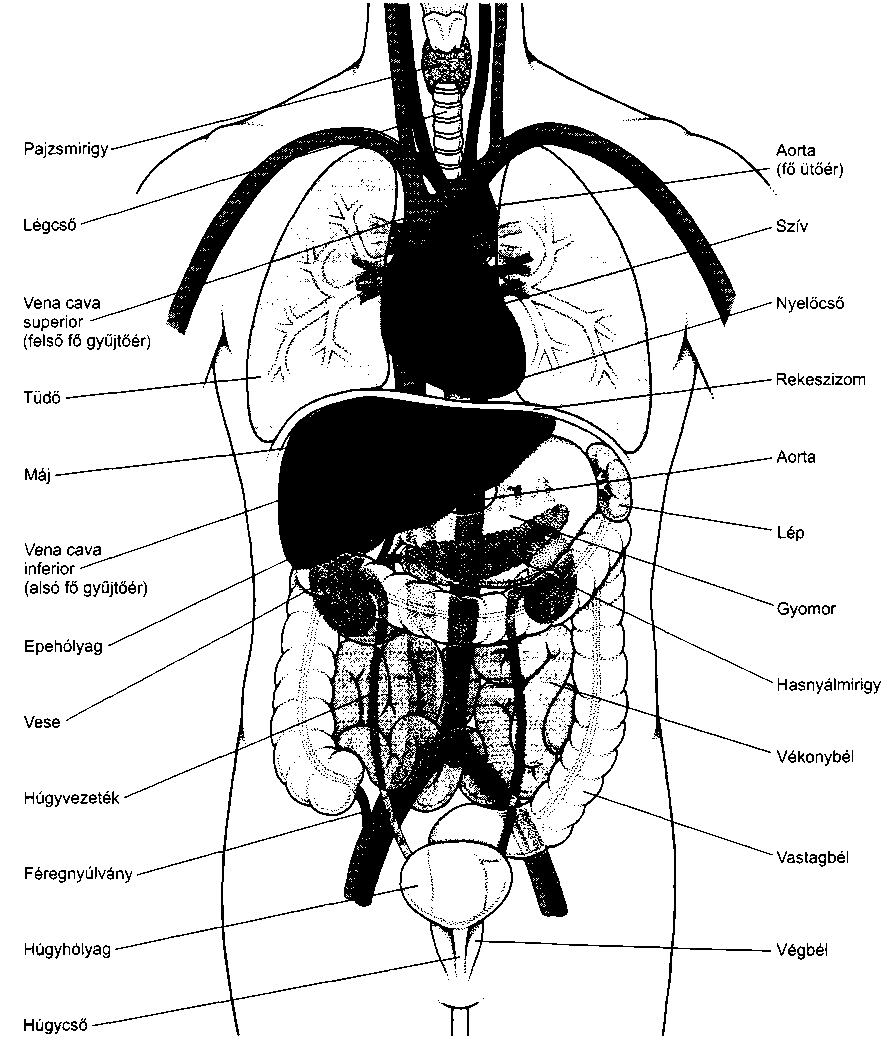
Anatómia
3
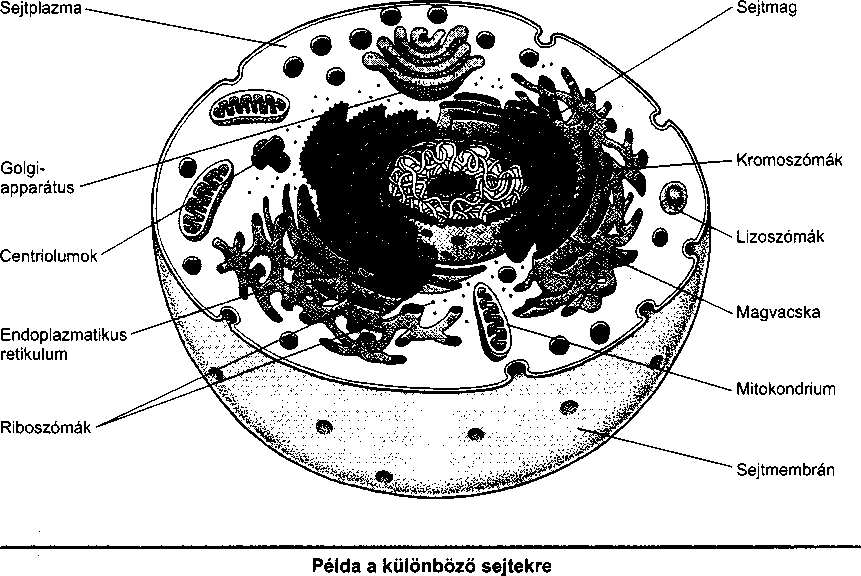
A sejt belseje
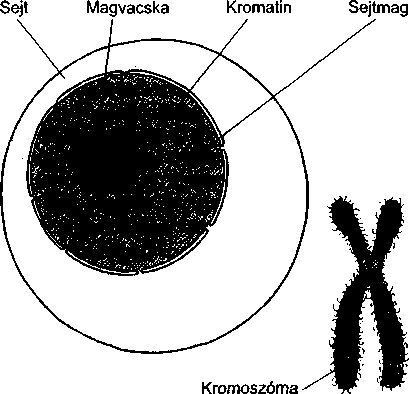
Habár sokféle különböző sejt van, a legtöbb ugyanazokat az alkotóelemeket tartalmazza. A sejt magból és plazmából áll, membrán határolja, mely szabályozza, hogy mi juthat ki a sejtből és mit enged be. A mag a fehérjék termelését szabályozza; ez tartalmazza a kromoszómákat, amelyek a sejtek genetikai anyagát képezik, és a magvacskát, amely a riboszómákat termeli. A plazma folyékony részből és organellumokból áll, melyek a sejt szerveiként foghatók fel. Az endo-
plazmatikus retikulum anyagokat szállít a sejten belül. A riboszómák termelik a fehérjéket, melyek a Golgi- apparátusba csomagolva hagyhatják el a sejtet. A mito- kondriumok termelik a sejt működéséhez szükséges energiát. A lizoszómák enzimeket tartalmaznak, amelyek a sejtbe bekerülő anyagokat bontják le. Például bizonyos fehérvérsejtek által bekebelezett baktériumokat a lizoszómákban található enzimek megemésztik. A centriolumok a sejtosztódásban vesznek részt.
Hámsejt

Kötőszöveti sejt
Izomsejt
Idegsejt
4
Alapok
rigyben lévők inzulint, a tüdőt bélelő sejtek nyákot, a szájban lévők pedig nyálat. Más sejteknek az elsődleges feladata nem különböző anyagok előállítása – az izomban és a szívben lévő sejtek például összehúzódnak. Az idegsejtek elektromos impulzusokat állítanak elő, kapcsolatot teremtve ezzel a központi idegrendszer (az agy és a gerincvelő) és a test többi része között.
A hasonló sejtek együttesen alkotják a szöveteket. A sejtek a szövetben nem egyformák, de közösen dolgoznak egy adott feladat teljesítésén. A mikroszkópos vizsgálat céljából eltávolított szövetminta (biopsziás anyag) számos sejttípust tartalmaz, noha az orvost esetleg csak egy adott sejtféleség érdekli.
A kötőszövet erős, gyakran rostos szövet, mely a test különböző részeit összefogja és tartást biztosít. Szinte minden szervben jelen van; a bőr, az ínak és az izmok nagy részét ez adja. A kötőszövet jellege és az azt felépítő sejtek változóak, attól függően, hogy a test mely részén találhatók.
A test a szervek révén működik. Valamennyi szerv jól felismerhető, speciális funkciót ellátó egység – mint például a szív, a tüdők, a máj, a szemek és a gyomor. A szervek különféle szövetekből, és így különféle sejtekből épülnek fel. Például a szív tartalmaz izomszövetet, mely összehúzódva a vért továbbítja; kötőszövetet, mely a szívbillentyűket építi fel; és speciális sejteket, melyek a szívverés tempóját és ritmusosságát tartják fenn. A szem tartalmaz izomsejteket, melyek tágítják és szűkítik a pupillát, a lencsét és a szaruhártyát felépítő átlátszó sejteket, a szemen belül folyadékot termelő sejteket, fényérzékelő sejteket és idegsejteket, melyek az impulzusokat az agyhoz szállítják. Még ha egy szerv olyan egyszerűnek is tűnik, mint például az epehólyag, különböző típusú sejteket tartalmaz, így hámsejteket, amelyek belül az epe irritáló hatásának ellenállnak, izomsejteket, melyek az epeürítéskor összehúzódnak, és kötőszöveti sejteket, melyek kívülről a hólyag összetartásáért felelősek.
Habár a szervek egy-egy rájuk jellemző feladatot látnak el, a szervek egyes csoportjai egy szervrendszer tagjaiként is működnek. A szervrendszer az a szervezeti egység, mellyel az orvostudomány foglalkozik, amely szerint a betegséget alapvetően besorolják, és amely alapján a kezelést tervezik. Ez a könyv is alapvetően a szervrendszerek szerint tagolódik.
Szervrendszer például a kardiovaszkuláris rendszer, mely magában foglalja a szívet (kardio), és az ereket (vaszkuláris). A kardiovaszkuláris rendszer felelős a vér pumpálásáért és keringetéséért. Az emésztőrendszer a szájtól a végbélnyílásig tart, a táplálék felvételéért és megemésztéséért, valamint a salakanyagok kiválasztásáért felelős. Ez a rendszer nemcsak a gyomrot, a vékony- és a vastagbelet foglalja magában, amelyek a táplálék tpvábbításáért felelősek, hanem olyan szervekkel is kapcsolatban áll, mint a hasnyálmirigy, a máj és az epehólyag, amelyek emésztő-enzimeket termelnek, méreganyagokat távolítanak el, és az emésztéshez szükséges anyagokat tárolják. A váz-izom rendszer magában foglalja a csontokat, az izmokat, a szalagokat, ínakat és az ízületeket, amelyek együtt támasztják és mozgatják a testet.
Természetesen a szervrendszerek nem elkülönülten működnek. Például egy kiadós evés után az emésztőrendszer több vért igényel, hogy a feladatát ellássa. Ehhez azonban a kardiovaszkuláris- és az idegrendszer közreműködésére van szükség. A véredények az emésztőrendszerben kitágulnak, hogy több vér áramolhasson át. Az agyba idegi impulzusok futnak be, jelezve a megnövekedett munkát. Az emésztőrendszer közvetlenül is serkenti a szívet idegi impulzusok által, és a vérpályába juttatott vegyületeken keresztül. A szív több vér kipumpálásával reagál; az agy az éhségérzet csökkenésével, teltségérzéssel és a mozgásigény csökkentésével válaszol.
A szervek és szervrendszerek közti kommunikáció létfontosságú. Ez a kommunikáció teszi lehetővé, hogy minden szerv működése az egész test igényeihez igazodjon. A szívnek tudnia kell, ha a szervezet nyugalomban van, hogy lelassíthasson; és ha a szerveknek több vérre van szüksége, hogy felgyorsíthasson. A vesének tudnia kell, ha a szervezetben túl sok folyadék van, akkor több vizeletet válasszon ki; és ha a szervezet kiszáradt, akkor visszatartsa a vizet.
A kommunikáció révén a szervezet egyensúlyban van – ezt hívjuk homeosztázisnak. A homeosztázisnak köszönhetően – egészséges szervezetben – egyik szervben sincsen sem túl-, sem alulműködés, és minden szerv segíti a többi munkáját.
A homeosztázist fenntartó kommunikáció létrejöhet az idegrendszeren keresztül, vagy kémiai stimuláció útján. Az autonóm idegrendszer jórészt a test funkcióit összehangoló bonyolult kommunikációs hálózat működését szabályozza. Az idegrendszernek ez a része gondolati irányítás és különösebb észlelhető jelzések nélkül működik. A kommunikációban résztvevő ké-
Anatómia
5
A főbb szervrendszerek
| Rendszer | Szervek |
| Szív-ér- |
|
| Légző- |
|
| Ideg- | •Agy
|
| Bőr- | • Bőr |
| Váz-izom- |
|
| Vér- |
|
| Rendszer | Szervek |
| Emésztő- |
■ Máj
|
| Belső elválasz- tású mirigyek |
|
| Vizeletkiválasztó- |
|
| Férfi nemi- |
|
| Női nemi- |
|
miai anyagokat transzmittereknek hívjuk. Azokat a transzmittereket, amelyek az egyik szervben termelődnek, és a vérárammal jutnak el a másik szervbe, hormonoknak hívjuk. Azokat a transzmittereket, amelyek az idegrendszeren belül szállítanak információt, neuro- transzmittereknek hívjuk.
Az egyik legjobban ismert transzmitter az epineffin nevű hormon (adrenalin). Amikor valaki hirtelen ideges lesz, vagy megijed, az agy rögtön üzenetet küld a mellékvesébe, amely gyorsan epinefrint választ el. Ez az anyag pillanatokon belül éberré teszi az egész szer
vezetet. A választ néha „küzdj vagy fuss” (fight or flight) reakciónak is nevezik. A szív szaporábban és erősebben ver, a pupillák kitágulnak, és így több fényt engednek be; a légzés gyorsul, az emésztőrendszer aktivitása csökken, így több vér jut az izmokhoz. A hatás gyors és intenzív.
A többi kémiai kapcsolat kevésbé drámai, de ugyanolyan hatékony. Például, amikor a szervezet kiszárad, és több vízre van szüksége, a szív-érrendszeren keresztül kevesebb vér áramlik át. Ezt a csökkent vérvolument nyaki artériákban található receptorok érzékelik.
6
Alapok
A válasz idegi úton az agyalap alatt elhelyezkedő agyalapi mirigybe jut, ami antidiuretikus hormon elválasztásával válaszol. Ez a hormon jelzi a vesének, hogy kevesebb vizeletet kell kiválasztania és több vizet kell visszatartania. Egyidőben az agy szomjúságot érzékel, vízfelvételre késztetve az embert.
Az emberben található egy másik szervrendszer – az endokrin (hormon-) rendszer – amelynek elsőleges feladata a test többi szervének működését szabályozó hormonok termelése. A pajzsmirigy például pajzsmirigy- hormonokat termel, amelyek a metabolizmust (a test kémiai folyamatainak sebessége) szabályozzák; a hasnyálmirigy inzulint termel, ami a cukor felhasználását szabályozza; a mellékvese adrenalint termel, ami számos szervet serkent, előkészítve ezzel a testet a stresszhelyzetre.
Bármennyire is furcsának tűnik, nem mindig köny- nyű eldönteni, hogy mi van a testen kívül és belül, ugyanis a testnek számos felszíne van. A bőr, amely maga is egy szervrendszer, egy nyilvánvaló felszín, amely határt alkotva számos káros anyag bejutását megakadályozza. Habár a hallójáratot vékony bőr fedi, mégis általában testen belülinek gondolják, mert mélyen benyomul a fejbe. Az emésztőrendszer egy hosszú cső, amely a szájnál kezdődik, végigkanyarog a testen, és a végbélnyílásnál végződik. Vajon a táplálék, amely részben felszívódik miközben áthalad ezen a csövön, kívül vagy belül van? A táplálékok és folyadékok valójában nincsenek a testen belül, amíg fel nem szívódnak a véráramba.
A levegő az orron és a torkon át a légcsőbe (trachea), majd a tüdő kiterjedt, elágazódó légútjaiba (hörgők) kerül. Mely ponttól nem számít külsőnek ez az út, hanem belsőnek? Az oxigént a tüdőben a szervezet nem tudja hasznosítani addig, amíg be nem lép a véráramba. Ahhoz, hogy belépjen a véráramba, át kell lépnie a tüdőt bélelő vékony sejteken. Ez a réteg határ szerepet tölt be az olyan vírusok és baktériumok bejutása szempontjából, mint például a tuberkulózis kórokozója, amely a levegővel jut be a tüdőbe. Ha ezek a kórokozók nem jutnak be a sejtekbe vagy a véráramba, nem okóznak betegséget. Mivel a tüdőnek számos védekező mechanizmusa van – mint például a fertőzések elleni antitestek, a törmeléket a légutakból kisöprő csillés sejtek -, a legtöbb fertőző organizmus soha nem okoz betegséget.
A test felszínei nemcsak elválasztják a külsőt a belsőtől, hanem bizonyos szerkezetek és anyagok hely- bentartását is biztosítják, hogy ezek megfelelően mű
ködhessenek. Például a belső szervek sem valamiféle vérrel teli térben úszkálnak; a vér normálisan az érpályán belül található. Ha a vér kilép az érpályából a test valamely más részébe (hemorrágia), így nemcsak hogy nem juttat oxigént és táplálékot a szövetekhez, hanem komoly veszélyeket is okozhat. Például egy egészen kis vérzés az agyban elpusztítja az agyszövetet, mert a koponyán belül nincsen hely a tágulásra. Ugyanakkor egy hasonló nagyságú vérzés a hasüregben nem okoz szövetpusztulást.
A nyál, amely annyira fontos a szájon belül, komoly károsodást okozhat a tüdőbe belélegezve. A gyomorban termelődő sósav ott ritkán okoz bajt. Ugyanakkor a sav kimarja és károsítja a nyelőcsövet, ha visszafolyik, és más szerveket is károsíthat, ha átjut a gyomorfalon. A széklet, a táplálék végbélnyíláson keresztül kiürülő, fel nem használható része, életveszélyes fertőzéseket okozhat, ha a bélfalon keresztül a hasüregbe jut.
Az emberi test rendkívül jól felépített. A legtöbb szerv jelentős többlet kapacitással vagy tartalékkal rendelkezik: még akkor is megfelelően működhetnek, ha károsodnak. Például a máj kétharmada elpusztulhat anélkül, hogy komoly következménye lenne, és az ember egy tüdő teljes sebészi eltávolítását is túlélheti, ha a másik megfelelően működik. Más szervek csak kis károsodást viselnek el a funkció károsodása nélkül. Ha például csak egy kis részt is károsít az agyvérzés az alapvető fontosságú agyszövetből, az embernek megbénulhat egy végtagja, megnémulhat vagy egyensúlyzavara lehet. A szívroham, mely a szív szövetét pusztítja, a szív pumpafunkciójának kisfokú károsodását, de halált is okozhat.
A betegség érinti az anatómiát, és az anatómiai elváltozások betegséget okozhatnak. A rendellenes növekedés, mint például egy daganat, közvetlenül is károsíthatja a normális szöveteket, vagy nyomást gyakorolhat rájuk, amely károsítja azokat. Ha egy szövet vérellátása elzáródik vagy megszakad, a szövet elhal (infarktus), mint például szívrohamban (szívizominfarktus), vagy gutaütés esetén (agylágyulás, agyi infarktus).
Mivel a betegségek és az anatómia között összefüggés van, a test belsejét ábrázoló eljárások a diagnózis és a gyógyítás alappilléreivé váltak. Az első áttörést a röntgen jelentette, mely lehetővé tette az orvos számára a testbe való betekintést sebészeti beavatkozás nélkül. Egy másik nagy előrelépés volt a számítógépes tomográfia (CT) melyben a röntgensugárzást számítógéppel kötötték össze. A CT vizsgálat részletes, kétdimenziós képet ad a test belsejéről.
Genetika
7
További eljárások, melyekkel a test belseje megjeleníthető, az echo-vizsgálat, mely ultrahangot használ; a mágneses rezonancia (MRI), amely az atomok mágneses térben történő mozgását használja fel; és az izotópvizsgálatok, amelyek a testbe injektált radioaktív izotópok sugárzását használják fel. Ezek nem-invazív vizsgálatok, szemben a sebészettel, mely invazív.
Mivel az anatómia nagyon fontos az orvostudomány számára, könyvünk szinte minden fejezete az adott szervrendszer anatómiájának leírásával kezdődik. Az ábrák a könyvben a leírásra kerülő rész anatómiáját mutatják be.
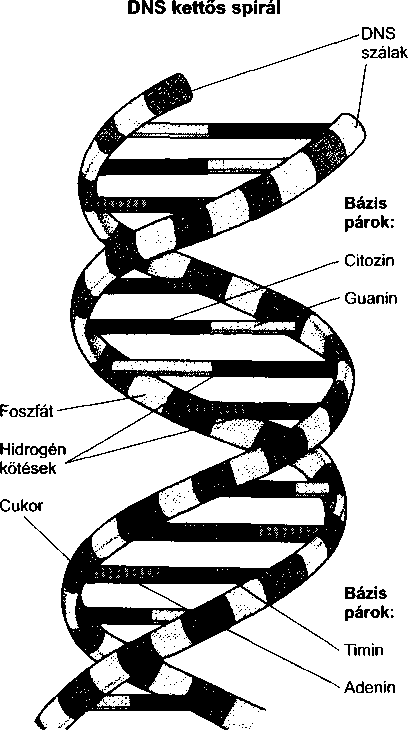
A szervezet genetikai anyagát az egyes sejtek sejtmagja tartalmazza. Ez a genetikai anyag bonyolult szerkezetű, kromoszómákba rendezett DNS (dezoxiri- bonukleinsav) szálakból áll. Az emberi sejtben összesen 46, párokba rendezett kromoszóma található, melyekből egy pár az ún. szexkromoszóma.
Minden DNS molekula egy hosszú kettős spirál, ami leginkább egy csigalépcsőhöz hasonlít. A csigalépcső „fokait”, melyek az ember genetikus kódjának meghatározói, olyan molekulapárok alkotják, amelyek négy fajta molekulából, az ún. bázisokból képződhetnek. A lépcsőfokokban az adenin a timinnel, a guanin pedig a citozinnal alkot párt. A genetikai kódot az ún. triplet tárolja, mely a csigalépcső három lépcsőfokát jelenti. Egy triplet egy aminosavat határoz meg, mely utóbbi viszont a fehétjék építőköve.
Amikor a DNS molekula egyik szakasza aktívan irányítja a sejt valamelyik tevékenységét, a DNS kettős spirálja hosszában széthasad. A különvált két szál közül az egyik passzív; míg a másik aktív és mintául (templát) szolgál a rajta kialakuló komplementer RNS (ribonukleinsav) molekulának. Az aktív szálon képződő RNS szakasztott mása a levált inaktív szálnak, azzal a különbséggel, hogy minden egyes timin helyén egy uracil nevű bázist találunk. A RNS másolatot hírvivő RNS-nek (messenger, azaz mRNS) nevezik. Miután az mRNS elkészült, leválik a DNS-ről, majd a sejtmagból a sejtplazmába távozik. A sejtplazmában az mRNS ri- boszómákhoz kapcsolódik, melyeket a sejt fehérjegyárainak tekintenek. Az mRNS utasítja a riboszómát az általa kódolt fehérje előállítására, vagyis arra, hogy aminosavakat kapcsoljon össze megfelelő sorrendben. Az aminosavakat az RNS egy kisebb fajtája, úgynevezett transzfer RNS (tRNS) szállítja a gyártás helyére.
Egy tRNS egy aminosavat szállít a riboszómához, mely aztán beépül az egyre növekvő fehérjeláncba.
A gén hordozza a fehérjék felépítéséhez szükséges kódokat. A gének mérete a fehérje méretének függvényében változik. A gének szigorúan meghatározott sorrendben helyezkednek el a kromoszómában. Egy adott gén helyét a kromoszómán lókusz (locus)-nak nevezik.
A két szexkromoszóma határozza meg, hogy a magzat férfi vagy nő lesz. A férfiaknak egy X és egy Y, a nőknek két X-kromoszómájuk van, de közülük csak az egyik aktív. Az Y-kromoszóma viszonylag kevés gént tartalmaz, melyek közül az egyik az egyed neméért felelős. Férfiakban az X-kromoszóma minden génje, legyen az recesszív vagy domináns, érvényesíteni tudja hatását. Az X-kromoszóma génjeit szokás X-kapcsolt, vagy nemhez kötött génekként is emlegetni.
Mivel nőkben két X-kromoszóma van, ezért kétszer annyi X-kapcsolt génjük van, mint a férfiaknak. Azt hihetnénk tehát, hogy némelyik génből túl sok van. A nők minden sejtjében – kivétel képeznek ez alól a petefészkekben lévő petesejtek – az egyik X-kromoszóma a magzati élet korai szakaszában gátlás alá kerül. A sejtmagban az inaktív X-kromoszóma (ún. Barr-test) tömör kis csomónak látszik mikroszkóp alatt.
Az X-kromoszóma inaktiválódása magyarázatot ad bizonyos megfigyelésekre. Megvilágítja például azt, hogy az X-kromoszóma többlete miért okoz sokkal kevesebb fejlődési rendellenességet mint a nem szex (autoszomális) kromoszómáké, ugyanis mindegy, hogy mennyi X-kromoszómája van az illetőnek, egy kivételével az összes inaktív. Azok a nők például, akiknek a
8
Alapok
A DNS szerkezete
A DNS (dezoxiribonukleinsav) a szervezet genetikai anyaga, ami minden sejtmagban megtalálható összegubancolódott, lazán feltekeredett fonalak formájában látható, amit kromatinnak nevezünk. Közvetlenül a sejtosztódás előtt a kromatinok feltekeredése szorosabb lesz, ilyenkor már kromoszómáknak hívják őket.
A hosszú, feltekeredett, kettős spirál alakú DNS molekula leginkább egy csigalépcsőre hasonlít. A csigalépcső vázát két, cukorból (dezoxiribóz) és foszfátmolekulákból felépülő szál alkotja, melyeket bázispárok kötnek össze. A DNS-ben található négyféle bázis alkotja a csigalépcső „lépcsőfokait”. Ezekben a lépcsőfokokban az adenin timinnel, a guanin pedig citozinnal áll párba. Minden egyes bázispárt hidrogénkötések tartanak össze. A gén a DNS-nek olyan szakasza, melyben a szigorúan meghatározott sorrendű bázisoknak speciális feladatuk van.
sejtjeiben három X-kromoszóma van (tripla-X szindróma), gyakran mind testileg, mind szellemileg teljesen egészségesek. A Ezzel szemben egy felesleges auto- szomális kromoszóma gyakran már a magzati élet korai szakaszában halálos lehet. A felesleges auto-
▲ lásd az 1239. oldalt
■ lásd az 1239. oldalon lévő táblázatot
* lásd az 1239. oldalt
szomális kromoszómával (triszómiás rendellenesség) született gyermeknek rendszerint különböző súlyos testi és szellemi rendellenességei vannak.B Fordítva is így igaz: az autoszomális kromoszóma hiánya halálos a magzatra nézve, viszont ha egy X-kromoszóma veszett el (Tumer-szindróma)* az csak viszonylag enyhe rendellenességeket okoz.
A gének rendellenességei, főleg a recesszív géneké, viszonylag gyakoriak. Minden ember legalább 6-8
Genetika
9
| Példák a genetikai rendellenességekre | |
| Gén Domináns | Recesszív |
| Nem X-hez kötött Marfan-szindróma. Huntington-chorea | Cisztikus fibrózis, sarlósejtes anémia |
| X-hez kötött Familiáris angolkór, örökletes vesegyulladás | Piros-zöld szinté vesztés, vérzékenység |
rendellenes gént hordoz. Ezek a gének rendszerint nem okoznak semmilyen sejtműködési rendellenességet, hacsak nem két azonos, kóros recesszív génről van szó. Az átlag populációban elég kicsi a valószínűsége annak, hogy két azonos recesszív gént hordozzanak az emberek, de közeli rokonok közös gyermekeiben jelentősen megnő a kockázata. Az olyan kis, zárt közösségekben, mint az Egyesült Államokban az amisok, vagy a mennoniták, ahol a közösség tagjai csak egymással házasodnak (endogámia), szintén megnő ennek az esélye.
Egy egyed genetikai készletét genotípusnak hívjuk. A genotípus külső megnyilvánulása az egyeden a fenotípus.
Minden örökletes tulajdonságot, jellemvonást gének kódolnak. Bizonyos tulajdonság, mint például a hajszín, minden embernél más, mégsem tekintjük azt kórosnak. A hibás gének miatt kialakuló abnormális tulajdonságok azonban örökletes betegségeket okozhatnak.
Egyetlen génhez kapcsolódó rendellenességek
Egy hibás gén hatása attól függ, hogy az domináns- e vagy recesszív, X-kapcsolt-e vagy sem. Mivel minden gén egy meghatározott fehérje előállításáért felelős, a hibás gén rendellenes mennyiségű, vagy hibás fehérét fog termelni, ami viszont zavart okozhat a sejtműködésben, ezáltal a testi funkciókban és megjelenésben.
A nem-X-kapcsolt gének
Autoszomális kromoszómán található hibás, domináns gén testi torzulást, betegséget, vagy bizonyos betegségre való különös fogékonyságot eredményezhet.
A domináns gének által kódolt testi jellegzetességekről a következők mondhatók el:
- A tulajdonságot hordozó ember szülei közül legalább az egyik hasonló tulajdonság hordozója, hacsak nem új mutációval állunk szemben.
- A rendellenes genetikus tulajdonságok gyakran inkább új genetikus mutációk, semmint szülőtől öröklöttek.
- Amennyiben csak az egyik szülő hordozza a hibás gént, minden gyermeknek 50% esélye van arra, hogy örökli a hibás tulajdonságot. Ugyanakkor, igen ritkán az is előfordulhat, hogy a rendellenes tulajdonságot hordozó szülőben két példányban van meg a hibás gén. Ilyenkor az utódok mindegyike örökölni fogja a kérdéses szülői rendellenességet.
- Akinek nincsenek rendellenes tulajdonságai, utódainak sem adhat tovább ilyen tulajdonságokat, még akkor sem, ha testvérei hordoznak ilyen jegyeket.
- A nőknek és férfiaknak azonos esélyük van a betegségre.
- A rendellenesség rendszerint minden nemzedékben megjelenik.
A recesszív gének által meghatározott tulajdonságokra általában a következő szabályok érvényesek:
- Az öröklött tulajdonsággal rendelkező személynek mindkét szülője gyakorlatilag teljes bizonyosság- galhordozza a szóban forgó gént, noha nem szükségszerű, hogy maguk a kérdéses tulajdonságok a szülőkben megjelenjenek.
- Az esetleg fellépő mutációk nagy valószínűséggel elnyomják a tulajdonságot
- Mikor az egyik szülőben megjelenik az öröklött tulajdonság, a másikban viszont nem, de a recesszív gént hordozza, várhatóan az utódok egyik fele örökli a tulajdonságot, a másik fele pedig a recesszív gén hordozója lesz. Ha annak a szülőnek, aki nem mutatja az öröklött tulajdonságot egyáltalán nincs abnormális recesszív génje, az utódok egyikében sem fog megjelenni a tulajdonság, de mindegyik gyermekük örökölni fog egy abnormális gént, amelyet továbbad a leszárma- zottainak.
- Ha valakin nem jelenik meg egy öröklött tulajdonság, utódai között azonban mégis előfordul, akkor az illető nagy valószínűséggel magában hordoz egy rendellenes gént.
- Nők és férfiak egyformán érintettek
- A rendellenesség elvileg bármelyik nemzedékben megjelenhet, gyakorlatilag azonban csak akkor szokott feltűnni, ha mindkét szülőben megtalálható a kóros gén.
10
Alapok
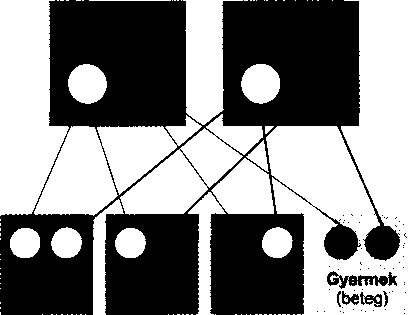
Rendellenes recesszív gének öröklése
Bizonyos betegségek rendellenes, recesszív gének hatására alakulnak ki. Ahhoz, hogy valakin megjelenjen a betegség, két beteg gént kell örökölnie, mindkét szülőtől egyet-egyet. Ha mindkét szülő egy beteg és egy egészséges gént hordoz, akkor rajtuk nem jelenik ugyan meg a betegség, viszont a beteg gént tovább tudják örökíteni utódaikra. így mindegyik gyermeknek 25% esélye van arra, hogy két beteg gént örököljön, és ezért beteg legyen, 25% az esélye annak, hogy két egészséges gént örököljön, illetve 50% esélye van annak, hogy egy beteg és egy egészséges gént örököljön (így szüleihez hasonlóan hordozó lesz).
Jelölés
Egészséges gén Rendellenes gén
Súlyos betegséget okozó domináns gének ritkák. Általában kihalnak amiatt, hogy azok, akikben jelen vannak, túl betegek ahhoz, hogy utódokat nemzzenek. Ugyanakkor van néhány kivétel, mint például a Huntington-kór, ▲ ami a betegek súlyos szellemi károsodásával jár és rendszerint 35 éves kor felett kezdő
dik. Mire tehát a betegség jelentkezik, az illetőnek már lehetnek gyermekei.
A recesszív gének csak abban az esetben érvényesítik hatásukat, ha két ilyen gén van jelen a szervezetben. Az egy recesszív gént hordozó személyben nem jelenik meg a tulajdonság, de hordozója annak, és átörökítheti azt gyermekeinek.
X-kromoszómához kapcsolt gének
Mivel a férfiak Y-kromoszómájában nagyon kevés gén található, és a férfiak egyetlen X-kromoszómájában található géneknek nincs párjuk, így függetlenül attól, hogy dominánsak, vagy recesszivek, érvényesítik hatásukat. A nőknek viszont két X-kromoszómájuk van, ezért náluk az autoszomális kromoszómákra felvázolt szabályok érvényesülnek: azaz, csak a domináns gének hatása érvényesül, kivéve ha a recesszív gének párosán fordulnak elő.
Ha a domináns beteg gén X-kromoszómához kapcsolt, akkor a beteg férfiak mindegyik leánygyermeke örökli azt, de a fiúgyermekek közül egyik sem. A fiú utódok ugyanis az apa Y-kromoszómáját öröklik, ami azonban X-kapcsoltság esetén nem hordozza a beteg gént. Azok a nők, akik csak az egyik X-kromoszómá- jukon hordozzák a gén beteg változatát, gyermekeik mintegy felére örökítik azt tovább, nemtől függetlenül.
Ha az X-hez kapcsolódó beteg gén recesszív, akkor a beteg egyedek túlnyomó többsége férfi. A beteg férfiak csak leányutódaiknak adják tovább a beteg gént, akiknek mindegyike hordozó lesz. A hordozó anyáknál nem jelenik meg a betegség, a beteg gént fiúgyermekeik fele örökli, náluk viszont megjelenik a betegség. Az ilyen anyák természetesen leánygyermekeikre is örökíthetik a beteg gént. A leányutódoknak is mintegy a fele örökölheti a beteg gént, rajtuk azonban nem jelenik meg a betegség, csak hordozók lesznek.
A zöld-piros színtévesztést például X-kromoszómá- hoz kapcsolt recesszív gén okozza. A férfiaknak körülbelül 10%-a zöld-piros színtévesztő, míg színtévesztő nőt alig találni. Férfiaknál a színvakságot okozó gén az anyától öröklődik, aki maga is színvak, vagy normális ugyan a látása, de hordozó. Sohasem az apától örökölt Y-kromoszóma felelős tehát a férfiak színtévesztéséért. Színtévesztő apák lányai csak nagyon ritkán színtévesztők, de minden esetben hordozók.
A kodomináns öröklésben egyszerre két gén fejti ki hatását ugyanarra a tulajdonságra. Jó példa erre a sarlósejtes anémia: ha a valakinek van egy egészséges és egy beteg génje, akkor párhuzamosan termelődik az egészséges és a beteg hemoglobin (a vörösvértest festékanyaga).
▲ lásd a 313. oldalt
Genetika
11
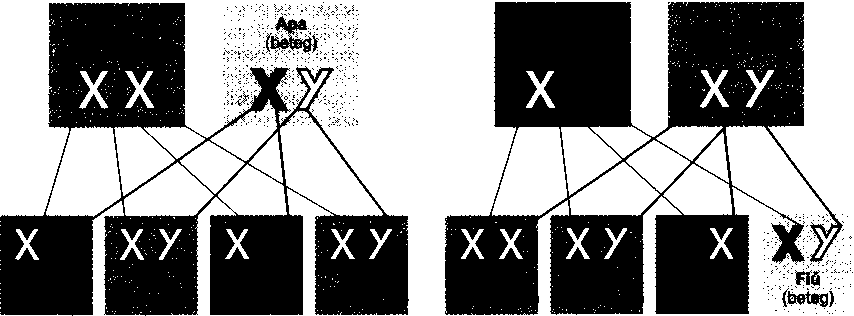
Az X-kromoszómához kapcsolt rendellenes recesszív gének öröklési rendje
Az X-hez kapcsolt gének kivétel nélkül mind az X-kromoszómán helyezkednek el, és sohasem az Y-kromoszómán. Azok a betegségek, rendellenességek, melyeket X-kapcsolt, recesszív gének kódolnak, általában csak a férfiakban jelentkeznek. Ez azzal magyarázható, hogy a férfiaknak csupán egy X-kromoszómájuk van minden sejtjükben. A nőknek viszont két X-kromoszómájuk van, melyek közül ha az egyik beteg, a másik egészséges szokott lenni. Az egészséges gén a domináns, tehát megakadályozza a beteg gént hatásának érvényesítésében.
Ha az apa X-kromoszómáiban beteg recesszív gén található, az anyában pedig két egészséges gén van, a születő lányaik mindegyike egy beteg és egy egészséges gént örököl, vagyis az utódok hordozók lesznek. A fiú utódok nem örökölhetnek hibás gént.
Ha az anya a hordozó és az apának vannak egészséges génjei, akkor mindegyik fiúnak 50% esélye van arra, hogy örökölje az anyától a rendellenes gént. A lányoknak 50% esélyük van arra, hogy egy rendellenes és egy egészséges gént örököljenek (hordozók lesznek), vagy két egészséges génjük legyen.
Jelölés
X.
Egészséges gén
Rendellenes recesszív gén
y
Férfi utódokat meghatározó gén
Rendellenes mitokondriális gének
A mitokondriumok minden sejtben megtalálható apró sejtalkatrészek, amelyek feladata a sejt energiaellátása. Minden mitokondrium tartalmaz egy gyűrűkromoszómát. Igen ritka betegségek forrásai lehetnek azok a rendellenes gének, amiket ezek a mitokondri- umban lévő gyűrűkromoszómák hordoznak.
A petesejt megtermékenyítése után a magzat fejlődéséhez elengedhetetlen mitokondriumok mind az anyától származnak. A hímivarsejt mitokondriumait nem hasznosítja a magzat, ennélfogva nyilvánvaló, hogy a mitokondriális kromoszóma által örökített be
tegségek az anyától származtathatók. A beteg mitokondriális DNS-t hordozó apa nem örökítheti át azt gyermekeire.
Rosszindulatú daganatot okozó gének
A rákos sejtek onkogéneket tartalmazhatnak, melyek rákot okozó gének (tumorgéneknek is nevezik őket).A Olykor az onkogének olyan gének rendellenes
▲ lásd a 789. oldalt
12
Alapok
változatai, melyek normálisan a magzati növekedésért és fejlődésért felelősek, működésük normális körülmények között véglegesen blokkolódik a megszületést követően. Az élet során ezek az onkogének újra aktiválódhatnak és rákot okozhatnak. Nem ismert, hogy mi az aktiválódás oka.
A rohamos technikai fejlődés egyre inkább lehetővé teszi a genetikusán öröklődő betegségek korai kimutatását már a magzati korban, vagy születés után. A legnagyobb fellendülés a DNS technológiák terén tapasztalható.
Az egyik legnagyobb, folyamatban lévő kutatási program, a Humán Genome Project, melynek célja, hogy beazonosítsa az emberi kromoszómákon található összes gént, (aéntérképen a szervezet teljes génkészletét értjük. Minden kromoszóma minden lókuszán (szakaszán) egy-egy gén foglal helyet. Egy meghatározott tulajdonságot, pl. a szem színét meghatározó fókusz mindenkinél azonos. Az már viszont, hogy a gén az adott tulajdonság melyik változatát kódolja, személyenként változik. Ez a titka az egyéni vonások kialakulásának.
Ahhoz, hogy a géneket tanulmányozni tudjuk, először elegendő mennyiséget kell belőlük előállítani. A gének szaporításának sok módja ismeretes. Az emberi géneket laboratóriumban génklónozással szaporítják. Ennek az a lényege, hogy a sokszorosításra szánt gént beültetik egy baktérium DNS-be. Minden alkalommal amikor a baktérium szaporodik, minden DNS-ének pontos mását hozza létre, beleértve a beültetett gént is. Mivel a baktériumok rendkívüli sebességgel képesek
szaporodni, igen rövid idő alatt az eredeti gén sok billió másolata készül el.
A DNS szaporításának másik technikája a polimeráz láncreakció (polymerase chain reaction – PCR) felhasználásán alapul. Egy meghatározott gént tartalmazó DNS szakaszról pár órán belül több, mint 200.000 másolat készíthető laboratóriumi körülmények között. Egy sejt DNS-e elegendő a polimeráz láncreakció elindításához.
A kromoszómán belül egy meghatározott gén helyzetének meghatározásához génszondát használhatunk. Ennek a lényege az, hogy a fenti eljárások valamelyikével szaporított génhez radioaktív atomot kapcsolunk, és így az maga válik szondává. A génszonda megkeresi a DNS szálon a pontos tükörképét és a báziskapcsolódás szabályai szerint összekapcsolódik vele. A radioaktív szondák helyzete bonyolult fotográfiás eljárásokkal érzékelhető.
A génszondás eljárással sok genetikusán öröklődő betegség kimutatható születés előtt és után. A jövőben valószínűleg minden fontos genetikus rendellenesség megállapítható lesz, a génszondák segítségével. Ugyanakkor nem szabad elfelejteni, hogy a betegség génjét hordozók közül nem betegszik meg mindenki.
A Southem-blot vizsgálat nevű technikát kiterjedten alkalmazzák a DNS azonosításra. A vizsgálni kívánt személy sejtjeiből kivonják a DNS-t, és egy restrikciós endonukleáz nevű enzimmel, pontos darabokra vágják a DNS-t. Az így keletkezett darabokat gélelektro- forézis segítségével elkülönítik egymástól, szűrőpapírra helyezik, majd radioaktívan jelzett szondával megjelölik. Mivel az ismert szerkezetű szonda csak pontos tükörképéhez illeszkedik, a megjelölt DNS szakasz bázissorrendje pontosan meghatározható.
A várható életkor jelentősen megnőtt az Egyesült Államokban. Míg egy 1900-ban született fiúgyermek várható élettartama 46 év volt, egy ma születő fiú várhatóan több mint 72 évig él. Az 1900-ban született leánygyermekek várható élettartama 48 év volt, míg manapság a nők többsége a 79 évet is megéli.
Bár a várható átlag életkor szembeszökően megnőtt, az elérhető legmagasabb életkor nem, vagy csak nagyon kicsit változott, amióta erről feljegyzést vezetnek. A legjobb genetikai készlet és a legmagasabb szintű egészségügyi ellátás ellenére sem nagyon éli túl senki a 120 évet.
Minden faj öregszik, így a születés és a halál között észrevehető változásokon megy keresztül. A tudósok a legkülönbözőbb elméleteket dolgozták ki arról, hogy az emberek miért öregednek, de közülük egy sincs bizonyítva. Valószínűleg mindegyik elmélet tartalmaz részigazságot annak a magyarázatára, hogy miért is öregszünk és halunk meg.
A programozott öregedés elmélete szerint az öregedés gyorsaságát a gének kódolják. A gének határozzák meg mennyi ideig él egy sejt. Ahogy egyre több sejt
Az öregedő szervezet
13
pusztul el, a szervek működésében zavar keletkezik, és végül már nem képesek ellátni az élet biztosításához nélkülözhetetlen feladatukat. A programozott öregedés a faj fennmaradását segíti azzal, hogy az öreg egyedek elpusztulása teret enged a fiataloknak.
A szabadgyök-elmélet szerint a sejtek a bennük folyamatosan zajló kémiai reakciókból származó ártalmas anyagok felhalmozódása miatt öregszenek. Ezeket a mérgező anyagokat hívják szabadgyököknek. A szabadgyökök károsítják a sejteket és ez a szervezet öregedéséhez vezet. Az öregedés során egyre több és több károsodás keletkezik mindaddig, míg sok sejt már nem tud rendesen működni vagy elhal. Amikor ez bekövetkezik, a test elpusztul. A különböző fajok egyedei eltérő ütemben öregszenek attól függően, hogy sejtjeik mennyi szabadgyököt termelnek, és hogyan reagálnak azokra.
A kor előrehaladtával az emberi szervezet szembeötlő változásokon megy keresztül. Az öregedés talán legelső jele, amikor a szem a közeli dolgokra már nehezen fókuszál (presbiopia). Az emberek többsége 40 éves kor körül már nehezen olvas szemüveg nélkül. A kor előrehaladtával általában érzéketlenebbé válunk a magas hangokra (presbiakuzis). Ezért van az, hogy idős emberek, akik fiatal korukban éltek-haltak a hegedűzenéért, többé nem találják azt annyira élvezhetőnek. Mivel a legtöbb zárt mássalhangzó (pl. k, t, sz, p, cs) magas hangtartományba esik, az idős emberek azt hiszik, hogy mások mormognak.
A legtöbb emberben a szervezet által tárolt zsiradék több, mint 30 százalékkal megszaporodik az évek múlásával. A zsír eloszlása is megváltozik: a bőr alatt megfogyatkozik, és a zsigerek körül halmozódik fel. Ezért van az, hogy a bőr elveszti rugalmasságát, ráncos lesz, és az egész test alakja megváltozik.
Nem meglepő, hogy életműködéseink is hanyatla- nak a kor előrehaladtával. Ezek a funkciók általában 30 éves kor körül tetőznek, és aztán elkezdenek leépülni. A leépülés ellenére legtöbb életműködésünk egész életünk folyamán kielégítő marad annak köszönhetően, hogy legtöbb szervünknek sokkal nagyobb a teherbíróképessége, mint amennyire a szervezetnek ténylegesen szüksége van (funkcionális tartalék). Például, ha a máj fele tönkremegy, még mindig több mint elég máj szövet marad ahhoz, hogy feladatait kielégítően ellássa. Inkább valamilyen betegség, semmint a normális öregedés felelős az egyes szervek működésképtelenné válásáért idős korban. A funkcionális hanyatlás miatt az idős emberek fokozottan érzékenyek a gyógyszerek mellékhatásaira, a környezeti változásokra, mérgező anyagokra és betegségekre.
Hogyan változik a test az öregedéssel?
- a vesék, a máj és az agy vérellátása romlik
- a vesék gyógyszer-, és méregkiválasztó képessége romlik
- a máj méregtelenítő és gyógyszer-semlege- sítö képessége romlik
- a maximális szivfrekvencia csökken, de a nyugalmi pulzusszám nem változik
- a szív vérkilökő kapacitása csökken
- a cukor koncentráció változásaira érzékenyebb lesz a szervezet
- a tüdő légzőkapacitása csökken
- a kilégzéskor a tüdőben rekedő, ki nem lélegzett levegő mennyisége nő
- a szervezet fertőzésekkel szembeni ellenállóképessége csökken
Bár sok szerv működésének hanyatlása igen csekély mértékben befolyásolja azt, hogy hogyan élünk, némelyik hanyatlása jelentős hatást gyakorolhat egészségünkre és jó közérzetünkre. Például: nyugalmi helyzetben a szív által pumpált vér mennyisége nem, vagy alig változik a korral, ugyanakkor a terhelési maximumnál a különbség már jelentős. Ez azt jelenti, hogy az idősebb sportolók már nem tudnak olyan jól teljesíteni, mint fiatalabb társaik. A vese működésében bekövetkező változások jelentősen befolyásolhatják azt, hogy az idős emberek milyen hatékonyan tudnak eltávolítani bizonyos gyógyszereket a szervezetükből. ▲
Azt eldönteni, hogy melyik változás korfüggő és melyik az életvitel következménye, általában nehéz. A tétlen életvitel, a helytelen táplálkozás, a dohányzás, a kábítószerezés és az alkoholizmus idővel sok szervet károsíthat, jobban mint az öregedés önmagában. Mérgezések esetén bizonyos szervek sokkal nagyobb mértékben és gyorsabban épülnek le, különösen a máj, a vesék, illetve a tüdő. Zajos környezetben dolgozó embereknek nagy valószínűséggel gyorsabban romlik a hallásuk. Bizonyos elváltozások megelőzhetők, ha egészségesebb életmódra térünk át. A dohányzás abba-
▲ lásd a 39. oldalt
14
Alapok
| Főleg időseket érintő betegségek | |||
| Betegség vagy állapot neve | Leírás | Betegség vagy állapot neve | Leírás |
| Alzheimer-kór és más demenciák
Csontritkulás |
Az agy olyan betegségei, melyeket az emlékezet és más intellektuális funkciók fokozatos romlása jellemez.
A csont kalciumtartalmának csökkenése, amitől tőré- |
Monoclonalis gammopátlák | Nagyon különböző tünetekkel megjelenő betegség, melyben a szervezet egy bizonyos fajta sejtje kórosan elszaporodik, és nagy meny- nyiségben termel immunglobulint. |
| kénnyé válik, és ezért gyakoriak a törések. | Oszteoartritisz (artrózis) | Az ízületi felszíneket borító porc elkopása, mely fájdalommal jár. | |
| 2-es típusú | A cukorbetegség olyan | ||
| diabétesz (felnőttkori megjelenéssel) | fajtája, mely nem feltétlenül igényel inzulin kezelést. | Övsömör (herpesz zoszter) | A szervezetben rejtőző inaktív bárányhimlö vírus újraéledése, mely kiütéseket okoz a bőrön, és elhúzódó fájdalommal jár. |
| Felfekvéses fekélyek | A bőr pusztulása a ránehezedő tartós nyomás miatt. | ||
| Parkinson-kór | Lassan előrehaladó agyi leépülés, amit remegés, az izmok elmerevedése, nehézkes mozgás és egyensúlyvesztés jellemez. | ||
| Gutaütés | Az agy valamelyik kisebb erének elzáródása vagy megpattanása, mely rendszerint gyengeséget, érzés- | ||
| kiesést, beszédzavart, vagy más idegrendszeri problémát okoz. | Prosztatarák | A férfiak prosztatájának rákos megbetegedése. | |
| Szürke hályog | A szemlencse elhomályoso- dása, mely látásromlást okoz. | ||
| Jóindulatú prosz- | A férfiak prosztatájának | ||
| tata-túltengés | olyanfokú megnagyobbodása. mely gátolja a vizeletel- folyást. | Zöld hályog | A szem benyomásának olyan fokú növekedése, mely homályossá teszi a látást, vagy |
| Krónikus limfocitás leukémia | A leukémia (a fehérvérsejtek rosszindulatú daganatának) egy fajtája. | akár vakságot is okozhat. | |
| Vizelet inkontinencia | Vizelet-visszatartási képtelenség | ||
hagyása például bármilyen életkorban, még 80 év felett is, javítja a tüdő működését, és csökkenti a tüdőrák valószínűségét. A különböző súlyzógyakorlatok segítenek megőrizni az izmok és a csontok erejét, szilárdságát.
A geriátria az orvoslásnak az az ága, amelyik idős emberek gondozásával foglalkozik. Az öregedést ta
nulmányozó tudományt pedig gerontológiának nevezzük. Nincsen éles korhatár, amelyiken átlépve valaki már idősnek számít, bár hagyományosan a 65 éves kort tekintik annak, mivel ez a nyugdíjba vonulás korhatára.
Bizonyos rendellenességek kizárólag csak öregkorban jelennek meg, ezért ezeket összefoglalóan szokás geriátriai tüneteknek, vagy geriátriai betegségeknek nevezni. Ugyanakkor más betegségek, melyek minden korosztályban előfordulnak, az öregek között gyakrabban lelhetők fel, bonyolultabb, súlyosabb tüneteket okoznak.
Halál és haldoklás
15
Az idős emberek gyakran másképp élik meg betegségüket, mint fiatal társaik. Ugyanaz a betegség más tünetekkel járhat öregkorban, mint korábban. A pajzsmirigy elégtelen működése fiatalabb korban például elhízást és nyomott közérzetet eredményezhet. Idős emberekben a pajzsmirigy elégtelenség tudatzavart is előidézhet, melyet könnyű összetéveszteni az elbutu- lással. A pajzsmirigy-túlműködés fiataloknál ingerlékenységet és súlyvesztést okoz, míg az időseknél álmosság, zárkózottság, depresszió és zavart tudati állapot a kísérő tünetek. Fiatal korban a depresszió zárkózottá, síróssá és feltűnően rosszkedvűvé teszi az embereket. Az idősekben a depresszió gyakran okoz za- vartságot, emlékezetkiesést és apátiát, mely tünetek közül akármelyik könnyen összetéveszthető a demen- ciával (elbutulással).
Régebben a hirtelen fellépő betegségek, mint például egy szívroham, medencesérülés vagy tüdőgyulladás általában az idős betegek halálával végződtek. Manapság az ilyen betegségek túlnyomó többségükben eredményesen kezelhetők és kordában tarthatók, noha nem minden esetben gyógyíthatók. A krónikus betegségek pedig már nem jelentenek életképtelenséget. A cukorbetegek, vesebetegek, szívbetegek és más elhúzódó be
tegségekben szenvedők többsége manapság tevékeny és önálló marad.
Szociális tényezők gyakran befolyásolják azt, hogy idős emberek mikor és hogyan keresnek, illetve kapnak segítséget. Sok idős ember hajlamos jelentéktelennek tűnő bántalmai eltitkolására: nem fordulnak addig orvoshoz, míg a problémájuk súlyos nem lesz. Időskorban több betegsége is lehet az embereknek, és a párhuzamosan meglévő betegségek gyakran kihatnak egymásra. A depresszió például súlyosbíthatja a demen- ciát, vagy a cukorbetegekben súlyosabb a fertőzések lezajlása.
Különböző szociális tényezők is komplikálhatják az idős emberek betegségének lefolyását. Ha a betegség miatt az idős beteg átmenetileg elveszti önállóságát, depresszióba eshet és ekkor már nem csak szociális, de pszichológiai segítségre is szüksége van. Éppen ezért a gerontológusok sokszor multidiszciplináris (különböző szakterületek együttes alkalmazása) kezelést javasolnak. Az ilyen kezelésmódban különböző egészségügyi szakemberek csoportja működik közre: orvosok, nővérek, szociális gondozók, terapeuták, gyógyszerészek, és pszichológusok fognak össze, és egy orvos irányítása alatt megtervezik és végrehajtják a kezelést.

Száz évvel ezelőtt a legtöbb súlyos sérült, vagy komoly fertőzésben szenvedő beteg rövidesen belehalt betegségébe. Még azok sem számíthattak hosszú életre, akiknél sikerült a szívbajt, vagy a bennük kialakult rákos daganatot diagnosztizálni. A halál akkoriban közeli ismerőse volt az embereknek, és legtöbbjük nem várt mást az orvosoktól, mint gondoskodást és törődést.
Manapság a halál inkább a végtelenségig elodázható eseménynek, semmint az élet szükségszerű tartozékának tűnik. A 65 éves kor felett előforduló halálozások fő okai manapság a különböző szívbetegségek, rák, gutaütés, a légutak beszűkülésével járó krónikus betegségek, tüdőgyulladás és demencia. Az orvosi eljárások gyakran sok tevékeny évvel megtoldják az ezekben a betegségekben szenvedők életét, melyek során életminőségük is elég jó. Más esetekben az életmentő eljárások meghosszabbítják ugyan az életet, de az élet minősége romlik, a betegek aktivitása csökken. A halál gyakran váratlanul toppan be, még akkor is, ha a csa
lád tisztában volt azzal, hogy elhunyt hozzátartozójuk súlyos beteg volt. Ha valakiről azt mondjuk, hogy haldoklik, az általában azt jelenti, hogy az illető órákon, vagy napokon belül meghal. Sokan, akik hosszan elhúzódó betegségekben szenvednek – mint például szívbetegség, a rák egyes fajtái, tüdőtágulás, máj- vagy veseelégtelenség, Alzheimer-kór és más demenciák – még évekig elélhetnek, bár fizikai aktivitásuk beszűkült.
Néha fontos tudnunk azt, hogy egy krónikus beteg mikor fog meghalni. Az Egyesült Államokban az egészségügyi biztosítás gyakran nem fedezi a krónikus betegek tartós ellátását, ápolását, kivéve az elfekvőben történő betegellátást, amihez viszont olyan prognózis kell, ami a hátralevő élettartamot 6 hónapnál rövidebbre tartja – ez önkényesen választott idő, melyet az esetek többségében, csak nehezen lehet pontosan megjósolni.
16
Alapok
Az orvosok viszonylag pontos, rövidtávú jóslattal tudnak szolgálni a meghatározott állapotban lévő átlagos beteggel kapcsolatban. Becslésüket a hasonló állapotban lévő nagyszámú beteg statisztikai analízisére alapozzák. Például pontosan meg tudják mondani, hogy 100 hasonlóan kritikus állapotban lévő beteg közül 5 túléli a betegségét és távozik a kórházból. Annak megjóslása azonban, hogy egy adott személy mennyi ideig fog még élni, sokkal nehezebb. A legpontosabb jóslat, amit egy orvos adhat, a túlélési esélyeken és az orvosnak ezekbe vetett hitén alapul. így, ha egy beteg azt hallja hogy 10% a túlélési esélye, akkor tekintettel kell lennie arra, hogy 90% az elhalálozás valószínűsége, és e szerint kell terveznie a jövőt.
Ha egy bizonyos betegségről nem állnak rendelkezésre statisztikai adatok, az orvos vagy nem tudja megjósolni a betegnek mennyi ideje van még hátra, vagy saját tapasztalatai alapján mérlegel, ami persze sokkal pontatlanabb eredményt ad. Egyes orvosok azzal igyekeznek lelket önteni betegeikbe, hogy olyan eseteket mesélnek el, ahol a beteg csodával határos módon felépült betegségéből, ugyanakkor azt, hogy a betegek többsége belehal a betegségbe, nemigen említik. Pedig a betegnek és hozzátartozóinak joguk van a lehetséges legszélesebb körű tájékoztatásra, és az igazsághoz legközelebb álló prognózis megismerésére.
Gyakran a rövidebb, de kényelmesebb élet, vagy a hosszabb, de agresszív kezelésekkel járó élet közt kell választani, mely utóbbi meghosszabbíthatja a haldoklást, növelheti a diszkomfortot és függőséget, és ronthatja az életminőséget. Sokszor persze a beteg és családja belekapaszkodik a gyógyulás leghalványabb reménysugarába is, bármennyire valószínűtlen is az, és a beteg aláveti magát a kezelésnek. Filozófiai kérdések, értékítéletek, vallásos meggyőződések kerülnek megfontolásra, mikor ilyen döntést hoz a beteg vagy annak hozzátartozója.
A haldoklást hosszan elhúzódó, fokozatos romlás jellemezheti, amit rohamszerűen jelentkező szövődmények és mellékhatások tarkítanak, például a daganatos betegeknél. Rendszerint körülbelül egy hónappal a halál előtt a beteg erőnlétében, életműködéseiben és általános állapotában szemmel látható romlás következik be. A szervezet észrevehetően gyengül, és a halál közelsége mindenki számára egyértelművé válik.
Egyéb esetekben a halál más forgatókönyvet választ. Van úgy, hogy az intenzív kórházi kezelés alatt álló súlyos betegek állapota hirtelen romlani kezd, és csak a halál beállta előtt néhány órával vagy nappal válik nyilvánvalóvá, hogy meg fognak halni. Egyre
gyakoribb azonban a képességek lassú, elnyújtott leépülésével bekövetkező halál, amit esetleg időszakos rosszullétek szakítanak meg. Ilyen módon zajlanak le egyes idegrendszeri betegségek, pl. az Alzheimer-kór, illetve más krónikus betegségek, például a tüdőtágulás, a máj- vagy veseelégtelenség. A súlyos szívbetegségek idővel megnyomorítják áldozatukat, hosszabb-rövi- debb megszakításokkal súlyos tüneteket idéznek elő, de általában mégis hirtelen halált okoznak, legtöbbször súlyos szívritmuszavar (aritmia) miatt.
A betegség valószínű lefolyásának ismeretében a beteg és családja előre tervezhet. Ha az aritmia veszélye fennáll, minden pillanatban számolniuk kell a halállal. A rákos betegeket állapotuk romlása rendszerint figyelmezteti a halál közeledésére.
Igen lényeges az orvos és beteg közti őszinte és nyílt beszélgetés arról, hogy a beteg milyen ellátást szeretne az élete végén, mivel így biztosíthatók a lehető legjobb életkörülmények a végzetes betegség során. Az orvosnak pontosan és korrektül kell tájékoztatnia a betegét a különböző kezelések előnyeiről és hátrányairól, a betegnek pedig közölnie kell az orvosával és családjával minek akarja és minek nem akarja alávetni magát. A betegnek meg kell mondania, hogy milyen kezelést részesít előnyben, a kezeléseket milyen határokon belül alkalmazhátják rajta, hol akar meghalni, és mit akar tenni mikor a halált várja.
Amikor a beteg orvost választ, a következő kérdéseket kell feltennie a végső ellátással kapcsolatban: Van- e az orvosnak megfelelő tapasztalata a haldokló betegek kezelésében? Gondját viseli-e az orvos a betegnek egészen a haláláig bármilyen környezetben, legyen az kórház, gondozóotthon vagy az otthona. Teljeskörűen kezeli-e az orvos a beteg tüneteit (palliatív, azaz tüneti, enyhítő kezelés). Otthonosan mozog-e az orvos az elérhető egészségügyi szolgáltatások körében, járatos- e az otthoni betegellátás, fizikoterápia, munkaterápiás szolgáltatások hozzáférhetősége terén, tudja-e, mely betegek jogosultak igénybevételükre, milyen térítési rendszerben és hogyan kaphat a beteg és családja intenzívebb szolgáltatásokat, ha szükségük van rá.
A betegellátási rendszerbe a finanszírozási rendszer, (például a biztosítási rendszerek és az Egyesült Államokban az irányított egészségügyi ellátás) és az ellátást biztosító rendszerek (mint például a kórházak, gondozó otthonok és az otthoni egészségügyi ellátást biztosító szervezetek) tartoznak. Az orvosok, nővérek, más betegek és családok, valamint a szociális gondozók kikérdezésével találhatja meg a beteg a maga számára legjobb ellátást:
Halál és haldoklás
17
- Milyen kezeléseket kínál a rendszer?
- A különböző kezelésekről milyen adatok hozzáférhetők a beteg számára? Hogyan beszélhet a beteg olyan betegekkel, vagy azok hozzátartozóival, akiket már kezeltek ott?
- Milyen kísérleti kezelések hozzáférhetők? Ezek milyen eredménnyel jártak a betegek szempontjából? Milyen térítés mellett történnek a kezelések?
Miután ezeket a kérdéseket a beteg és családja már feltette, a következőket kell még meggondolniuk:
- Úgy érzik-e, hogy őszinte választ kaptak kérdéseikre?
- Megfelelő orvosi és érzelmi támogatást nyújt-e a rendszer, illetve finanszírozása elfogadható-e?
- Alkalmazkodik-e a rendszer igényeikhez, terveikhez?
A megfelelő jogi képviselet megválasztása az egészségügyben
Az Egyesült Államokban a beteg jognyilatkozatban tartós meghatalmazást kell hogy adjon egy személynek az egészségügyi ellátásával kapcsolatos kérdésekre vonatkozóan.A A megbízott felhatalmazást kap arra, hogy az egészségügyi ellátással kapcsolatban döntéseket hozzon abban az esetben, ha a beteg döntésképtelen állapotba kerül. Amennyiben a beteg nem nevez meg ilyen személyt, a legközelebbi rokona kezébe kerül a döntés joga. Egyes jogi helyzetekben és bizonyos döntések esetén azonban a rokonnak bírósághoz kell fordulnia, hogy ezt a felhatalmazást megkapja. A tartós meghatalmazás révén a bírósághoz fordulás elkerülhető, megtakarítva annak költségeit és az időt. Ez különösen fontos, ha a legközelebbi rokon a döntések hozatalára nem a legmegfelelőbb személy, vagy a hozzá fűződő kapcsolat jogilag nem elismert.
Rendelkezések és végrendelkezés
A betegnek joga van rendelkeznie afelől, milyen ellátásra tart igényt, még mielőtt arra ténylegesen szüksége lenne. Az ilyen előzetes utasítások akkor fontosak, amikor a beteg döntésképtelen állapotba kerül.B Az utasítások általános célokat és filozófiai irányelveket is megjelölhetnek, de a betegség előrehaladtával sokkal konkrétabbá kell válniuk. A beteg előzetes utasításait fel lehet fogni végrendelkezésként is, de formailag elég lehet egy, a beteg által írt levél, vagy a beteg kívánságainak feljegyzése az egészségügyi dokumentációba.
A jövőre vonatkozó utasításoknál hozott döntések meghozatalakor a betegnek tisztában kell lennie helyzetével és pontosan ismernie kell választási lehetőségeit. Konkrét és kivitelezhető rendelkezések hozatalához elengedhetetlen az orvosi segítség. A rendelkezésekről ráadásul a beteg összes gondozójának is kell egy-egy másolatot adni. A gondozóotthonban hozott átgondolt rendelkezések egész sora sem ér semmit, ha a kórház-
Szolgáltatások, melyekről jó tudni
Betegellátás otthon: orvosi felügyelet mellett szakképzett ápolók látják el a beteget otthonában. Az ápolók gondoskodnak arról, hogy a beteg megfelelően vegye be gyógyszereit, figyelemmel kísérik gondozottjuk egészségi állapotát, szükség esetén megfürdetik, és segítenek egyéb személyes teendői elvégzésében.
Hoszpisz (hospice) ellátás: a haldokló betegek ellátásáról gondoskodik; elsősorban a tünetek enyhítése, illetve a betegnek és családjának pszichés és szociális támogatása a célja. Az ellátás helye lehet kórházban, a beteg otthonában, vagy direkt erre a célra kialakított helyen. Hoszpisz-ellátás csak akkor igényelhető, ha a beteg várhatóan hat hónapon belül meghal.
Gondozóotthon.’ bentlakásos ellátás egy arra kialakított, működési engedéllyel rendelkező helyen. A bennlakókról ápolónők és más támogató személyzet gondoskodik.
Átmeneti gondozás: ideiglenes ellátás akár otthon. gondozóotthonban, vagy hoszpisz létesítményben. mely rövid ideig tehermentesíti a családot, vagy a beteg gondozását tartósan ellátókat, hogy pihenjenek, elutazhassanak vagy elintézhessék ügyes-bajos dolgaikat. Napokra vagy hetekre vehető igénybe a feladatot ellátó szervezettől és az anyagi lehetőségektől függően.
Egyes önkéntes alapon szerveződő egyesületek különböző fokú anyagi és egyéb támogatásokat nyújtanak beteg embereknek és azok családjainak. Az ilyen szervezetek rendszerint egy bizonyos betegségben szenvedő betegek csoportjára szoktak szakosodni.
bán senki sem tud létezésükről. Ha az Egyesült Államokban valaki otthon akar meghalni és nem akarja, hogy megkíséreljék újraélesztését, annak orvosától be kell szereznie a megfelelő hivatalos papírt, mely az elsősegélynyújtóknak megtiltja az ilyen jellegű életmentést, illetve a kórházbaszállítást. Ugyanakkor a családtagoknak is meg kell tiltani, hogy ilyen esetekben hívják a mentőket.
▲ lásd az 1369. oldalt
■ lásd az 1368. oldalt
18
Alapok
A beteg és hozzátartozói úgy érezhetik, hogy csak magatehetetlenül sodorodnak a betegséggel, mintha nem lenne beleszólásuk a dolgok folyásába. Sokszor ez a fajta hozzáállás sokkal kényelmesebb, mint elgondolkozni azon, mit lehetne még a betegért tenni, és a döntésekért felelősséget vállalni. A betegek és családjaik eltérőek a tekintetben, hogy milyen mértékben kívánnak tájékozódni és részt vállalni a döntések meghozatalában, viszont ennek megfelelően kell őket informálni, illetve a döntésekbe bevonni. Ebben az esetben mindenki elégedetten nyugtázhatja, hogy mindent elkövettek, hogy a beteg a lehető legjobb körülmények között és méltósággal haljon meg.
A beteg, családja és hivatásos gondozói a lehető leg- elfogulatlanabbul kell hogy megtárgyalják a halál lehetőségét, az esteleges bonyodalmakat és azok kezelését. A tárgyilagos, igazságot legjobban tükröző kép kialakítása azonban igen nehéz feladat akkor, amikor váratlan események és feltörő érzések zavaiják a döntéseket. Némelyik kérdésben hozott döntés súlya azonban sokszor sokkal kisebb, mint amekkorának látszik. Ilyen például az újraélesztés kérdésében hozott döntés, mely egyébként a kórházakban az egyetlen automatikusan járó ellátás. Ha a várható halál közeli az újraélesztést tiltó rendelkezés ésszerű, és nem kellene nyomasztania a családot. A betegnek nagy valószínűséggel nem származik előnye az újraélesztési kísérletből. Az újraélesztést előzetesen írásban meg lehet tiltani. A csöveken át biztosított táplálék és víz (mesterséges táplálás) sem túl gyakran használ a haldoklónak, és szintén megtiltható az előzetes rendelkezésekben.
Más kérdéseknek sokkal nagyobb kihatásuk lehet a betegre és családjára, ezért érdemes ezekre jobban odafigyelni. A család ragaszkodhat például ahhoz, hogy betegük utolsó napjait nem a kórházban, hanem otthon töltse velük, ahol az ismerős környezet lelki támaszt jelenthet a haldoklónak. A családtagoknak ragaszkodni kell ahhoz, hogy az orvosok és más egészségügyiek segítsenek az ilyen vállalkozások pontos megtervezésében, és tartsák tiszteletben a család döntését. A kórházba szállítás határozott formában visszautasítható.
A halálhoz közeledő beteget gyakran rábeszélik még egy utolsó kezelésre, aminek a mellékhatásai tönkreteszik a beteg utolsó napjait is anélkül, hogy javítanának az állapotán. A betegnek és családjának kétkedőén kell fogadnia az ilyen ajánlatokat. A halál közeledtével a hangsúlyt kizárólag a beteg kényelmének biztosítására és a szenvedés elkerülésére kell fektetni.
Sok haldokló beteg és családja az öngyilkosság lehetőségét is fontolóra veszi, különösen az erről folyó nyilvános vita fokozódásával. Többnyire a magányosság, a hasznavehetetlenség érzése, vagy a kezeletlen
tünetek mozgatják azokat, akik az öngyilkosságot fontolgatják. Segíthet az öngyilkosság megbeszélése az orvossal. Ilyenkor az orvos fokozott fájdalomcsillapítást alkalmazhat, biztosíthatja a beteget és hozzátartozóit arról, hogy az ellátás teljes odaadással történik, és segíthet az életnek új értelmet keresni. Ennek ellenére egyes betegek és hozzátartozóik az öngyilkosságot választják vagy az elviselhetetlen helyzet végső megoldásaként, vagy annak érdekében, hogy maguk dönthessék el, mikor és hogyan halnak meg.
A betegek minden további nélkül visszautasíthatják az életüket esetleg meghosszabbító kezeléseket, beleértve a mesterséges táplálást és lélegeztetést. Az ilyen döntések nem tekinthetők öngyilkosságnak.
Az emberek általában nem képesek elfogadni sorsukat, amikor megtudják, hogy valószinűleg belehalnak betegségükbe. Zavarodottnak érezhetik magukat, zak- latottak, szomorúak vagy dühösek lehetnek és magukba zárkózhatnak. Amikor ezek a reakciók elmúlnak, megkezdik a felkészülést halálra, ami gyakran abban nyilvánul meg, hogy befejezik életművüket, rendbe hozzák emberi kapcsolataikat családtagjaikkal, barátaikkal, és megbékélnek az elkerülhetetlennel.
A lelki és vallási kérdések is fontosak lehetnek a betegek egy részének és családtagjaiknak. Egyes kórházakban és elfekvőkben (hoszpisz) az egyház képviselői is hozzátartoznak a gondozást végző csoporthoz. Hivatásos ügyintézők nyújthatnak segítséget a betegnek és családjának abban, hogy megfelelő lelki támaszt találjanak, ha azoknak nincs kapcsolatuk lelkésszel vagy egyéb egyházi személlyel.
A halálra készülés igen nehéz, amit sok érzelmi hullámvölgy nehezít. Ugyanakkor sokaknak a ráeszmélés és lelki gyarapodás időszaka ez. Szembenézve a múlt sérelmeivel és az elrontott kapcsolatok helyrehozásával a beteg és a környezete gyakran mélységes megnyugvást él át.
A legkülönbözőbb halálos betegségek sokszor hasonló tünetekkel járnak. Ilyenek a fájdalom, légszomj, bélrendszeri problémák, bőrelhalás és kimerültség. Előfordulhat még depresszió, szorongás, zavarodottság, delíri- um, eszméletlenség és mozgásképtelenség.
A legtöbb ember fél a fájdalomtól, amikor a halállal néz farkasszemet. A fájdalom azonban rendszerint csillapítható úgy is, hogy a beteg éber maradjon, ne szakadjon meg kapcsolata a külvilággal, és viszonylag jól érezze magát.
Halál és haldoklás
19
A sugárkezelés megszüntethet bizonyos fajta, a daganatot kísérő fájdalmakat. Az enyhébb fájdalom csillapítására fizikoterápiát vagy fájdalomcsillapitókat, például aszpirint vagy paracetamolt használnak. Egyeseknél a hipnózis vagy a biofeedback is jó eredménynyel alkalmazható fájdalomcsillapításra, ezeknek ráadásul nincs káros mellékhatásuk. Mindazonáltal gyakran van szükség kábító fájdalomcsillapítókra, mint például kodeinre vagy morfiumra. A A szájon át alkalmazott kábítószerek órákra el tudják űzni a fájdalmat. Erősebb narkotikumok injekció formájában adhatók. A gyógyszerfüggőség kialakulásától ilyen esetekben nem kell félni, és mielőbb megfelelő gyógyszerelést kell biztosítani, nem megvárva a fájdalom elviselhetetlenné válását. Nincsenek „szokásos” adagok; egyes betegek kis adagokat, míg mások sokkal több orvosságot igényelnek.
Úgy élni vagy meghalni, hogy közben állandóan levegőért kell küzdeni, talán a legnagyobb szenvedések egyike. Szerencsére ez is kiküszöbölhető. A legkülönbözőbb eszközök állnak rendelkezésre a légzés könnyítésére – például a testfolyadék felgyülemlésének megakadályozása, a beteg testhelyzetének változtatása, oxigéntöbblet biztosítása, vagy a légúti tumor méretének csökkentése sugárkezeléssel, vagy kortikoszteroi- dokkal. A kábító fájdalomcsillapítók is segíthetnek olyan betegeken, akiknek nincsenek ugyan fájdalmaik, de folyamatosan enyhe légszomjuk van. Narkotikum alkalmazása elalvás előtt nyugodt álmot biztosíthat a betegnek, megelőzvén a légszomj miatti gyakori felébredéseket.
Amennyiben az eddig felsorolt kezelések hatástalannak bizonyulnak, a gyakorló orvosok többsége egyetért abban, hogy a fulladó betegnek adott narkotikum mennyiségét addig kell emelni, amíg a fulladás meg nem szűnik, még akkor is, ha ez a beteg eszméletvesztéséhez vezet. Annak a betegnek, aki el akaija kerülni a füldoklást élete végén, biztosítania kell, hogy orvosa radikálisan kezelje e tüneteket, még akkor is, ha ez eszméletvesztést eredményez, vagy valamelyest gyorsítja a halál bekövetkezését.
Az ide tartozó tünetek, mint például a száj szárazság, az émelygés, a székrekedés, a bélrendszeri elzáródások és az étvágytalanság, a súlyos betegek gyakori panaszai. Ezek között vannak olyanok, melyeknek maga a betegség az okozója, míg mások, mint például a székrekedés, a gyógyszerek mellékhatásainak a következményei.
A szájszárazság megszüntethető nedves tamponok segítségével, vagy cukorka szopogatásával. A kicsere-
pesedett ajkak ellátására sok, széles körben hozzáférhető termék áll rendelkezésre. A fogproblémák megelőzésére a fogmosás, vagy pedig a fogak, a szájüreg és a nyelv száj szivaccsal végzett tisztogatása javasolt. Kevés alkoholt tartalmazó vagy alkoholmentes szájvíz használandó, mert az alkohol- vagy olajtartalmú készítmények nagyon száríthatnak.
Az émelygés és a hányás jelentkezhet gyógyszerek hatása, bélelzáródás vagy előrehaladott betegség következtében. A kezelőorvos esetleg meg kell hogy változtassa a beteg gyógyszeres kezelését, vagy valamilyen émelygés elleni gyógyszer szedését szükséges előírnia. A bélelzáródás okozta hányás is kezelhető ilyen módon, és más intézkedések is hozhatók a beteg kényelme érdekében.
A székrekedés nagyon kellemetlen. A csökkent táplálékfelvétel, a mozgás hiánya, és bizonyos gyógyszerek miatt lelassul a bélműködés. Ilyenkor gyakori a hasfájás. A székrekedés enyhítésére székletlazítóra, hashajtóra és beöntésre lehet szükség, különösen akkor, ha a tünetet narkotikumok okozzák. A székrekedés megszüntetése rendszerint jótékony hatású, még a betegség késői szakaszában is.
A bélelzáródás orvoslásához sebészi beavatkozásra is szükség lehet. Mindazonáltal a beteg általános állapotától, várható élettartamától és az elzáródás okától függően előnyösebb lehet a bélműködés gyógyszeres bénítása esetleg a gyomor orron át bevezetett csövön való leszívásával együtt. A narkotikumok hatékonyak a fájdalom csillapítására.
Az étvágytalanság minden haldokló betegnél bekövetkezik előbb vagy utóbb. Az étvágy csökkenése természetes, nem okoz újabb testi problémákat, és valószínűleg hozzájárul a nyugodtabb halálhoz, annak ellenére, hogy aggaszthatja a beteget és családját. A betegek erőnléte nem javul attól, hogy erőltetik az étkezést, viszont kedvenc otthoni ételeik fogyasztása kis adagokban örömet jelenthet nekik.
Ha a halál nem órákon vagy napokon belül várható, akkor a táplálék és a folyadék szervezetbe vitelét korlátozott időn keresztül meg lehet próbálni intravénásán, vagy az orron keresztül a gyomorba vezetett szondán át, hátha a jobb táplálás javít a beteg közérzetén, esetleg feltisztítja elméjét, vagy valamelyest jobb erőre kap tőle. A beteg, családja és az orvos között egyetértés kell hogy legyen a tekintetben, hogy mi az erőfeszítések célja, és hogy mikor kell felhagyni az említett beavatkozásokkal, amennyiben azok hatástalanok.
▲ lásd a 291. oldalt
20
Alapok
A csökkentett táplálék- és folyadékbevitel nem okoz szenvedést; éppen ellenezőleg: ahogyan a szív és a vesék működése romlik, a normál mennyiségű folyadékfelvétel légzési nehézségeket eredményezne, mivel a folyadék felgyűlne a tüdőkben. A csökkent táplálék- és folyadékfelvétel csökkentheti a szükséges leszívások számát, mivel kisebb a folyadékgyülem a torokban és a fájdalmon is csökkenhet a tumorra gyakorolt nyomás mérséklődésével. Ezeken túlmenően a csökkent folyadékszint elősegítheti a szervezet saját, természetes fájdalomcsillapítóinak (endorfínok) termelődését is. Ezért tehát a betegeket nem szabad erőszakkal etetni vagy itatni, különösen akkor, ha ez korlátozással, intravénás csövek behelyezésével, kórházba szállítással járna.
Haldokló betegek hajlamosak a bőrelhalásra, ami sok kényelmetlenséget okozhat. Azok a legveszélyeztetettebbek, akik keveset mozognak, ágyhoz kötöttek, vagy sokat ülnek. Az ülésből vagy az ágyneműk közötti mozgásból adódó szokványos nyomásterhelés felsértheti vagy károsíthatja a bőrt. Mindent meg kell tenni a bőr épségének megóvása érdekében. Bármilyen bőrpírt vagy sérülést azonnal jelezni kell az orvosnak. A
A legtöbb halálos betegség kimerültséget okoz. A haldokló beteg megpróbálhatja erejét igazán fontos tevékenységekre tartalékolni. Gyakran az orvosi rendelő felkeresése vagy egyes testgyakorlatok, melyek már nem segíthetnek, elhagyhatók, különösen ha az elszívja a beteg amúgy is kevés erejét, amire sokkal fontosabb tevékenységekhez lenne szüksége.
Ha valaki szomorú, amikor a halálra gondol, az természetes, de még nem depresszió. Aki depressziós, közömbös lehet környezte iránt, csak az élet sötét oldalát látja, vagy nem él át érzelmeket.B Ahhoz, hogy az orvos diagnosztizálni és kezelni tudja a depressziót, a haldoklónak és családjának tudatnia kell az orvossal ezeket a tüneteket. A gyógyszeres kezelés és lelki tanácsadást kombinált alkalmazása gyakran még az élet utolsó hetében is hatásos, és javítja a hátralevő idő életminőségét.
A szorongás több mint normális aggódás: szorongásnak mondjuk azt az állapotot, amikor valaki már
A lásd a 969. oldalt
■ lásd a 403. oldalt
★ lásd a 395. oldalt
annyira aggódik és fél, hogy az akadályozza mindennapi tevékenységében.* A szorongás eredhet tájékozatlanságból, vagy a vereség érzetéből, melyen esetleg segíthet, ha több információt vagy segítséget kap az ellátó személyzettől. Akik stresszhelyzetben hajlamosak a szorongásra, valószínűbb hogy haldoklás közben is szoronganak. A korábban hatásos módszerek segíthetnek ilyenkor is, így például a bátorítás, gyógyszeres kezelés, és a szorongás levezetése természetes tevékenységekkel. Ha a haldokló szorong, pszichológiai tanácsadás révén kell hogy segítséget kapjon, és szorongásoldó gyógyszerekre is szüksége lehet.
Zavartság, delírium és eszméletlenség
Súlyos betegek könnyen zavarttá válnak. A zavart- ságot kiválthatja valamilyen gyógyszer, jelentéktelen fertőzés vagy akár környezeti változás. Biztatás, és a tájékozódás elősegítése enyhítheti a zavartságot, de az orvost értesíteni kell, hogy kideríthesse, van-e gyógyítható oka az állapotnak. Szükség lehet arra, hogy a nagyon zavart beteget esetleg enyhe nyugtatóval kezeljük, vagy hogy egy ápoló állandóan szemmel tartsa.
A szellemileg károsodott, vagy delíriumos beteg nem fogja fel a halált. A delíriumos betegeknek gyakran meglepően tiszta periódusai vannak. A környezetnek sokat jelenthetnek ezek a pillanatok, de sokszor tévesen a gyógyulás jelének tekintik. A családnak fel kell készülni az ilyen periódusokra, de nem szabad azok megjelenését elvárniuk.
A haldoklóknak közel fele eszméletlen élete utolsó néhány napjában. Ha a család tagjai azt gondolják, hogy az eszméletlen haldokló még hallja amit mondanak neki, elbúcsúzhatnak tőle úgy, mintha még eszméletnél lenne. Békés halálnem eszméletlen állapotban távozni az életből, különösen akkor, ha a beteg és családja békében vált el, és a továbbiakra nézve minden tervet elkészítettek.
A fokozatosan romló mozgásképesség gyakran kísérő tünete a halálos betegségeknek. A beteg fokozatosan képtelenné válhat háza vagy lakása ellátására, nem képes elkészíteni magának az ételt, vagy pénzügyeit intézni, képtelen járni és önmagát ellátni. A haldoklók többségének az utolsó hetekben segítségre van szükségük. A fenti problémák esetleges bekövetkezésére előre gondolni kell, és olyan lakhelyet kell választani, ami tolószékkel is megközelíthető, és közel van a beteget ellátó családtagokhoz. Bizonyos szolgáltatások, mint a munka- és fizikoterápia, vagy az otthoni beteggondozás hozzájárulhatnak ahhoz, hogy a beteg otthon maradjon, még akkor is, ha mozgásképtelensége fokozódik. Vannak betegek, akik az otthonmaradást választják
Halál és haldoklás
21
a kórház helyett, annak ellenére hogy tudják, az nem biztonságos számukra; tehát a kórházi kezelés helyett inkább a gyorsabb halált választják.
A halál lehetősége sok kérdést vet fel az emberben, az élet természetéről és értelméről, a szenvedés és a halál okairól. Nincs egyszerű válasz ezekre az alapvető kérdésekre. A válaszokat keresve a súlyos betegek önmagukra és családjukra, a vallásra, tanácsadókra, barátokra vagy kutatási adatokra hagyatkozhatnak. Beszélgethetnek, részt vehetnek különböző vallási vagy családi szertartásokon, illetve leköthetik figyelmüket számukra kedves időtöltéssel. Ahogy a halál közeleg, a kétségbeesés legfontosabb ellenszere egy másik ember odaadó gondoskodása. Az orvosi diagnózisok és kezelések sokasága nem szabad, hogy elhomályosítsa a fontosabb kérdéseket, és az emberi kapcsolatok jelentőségét.
A halál pontos idejének előrejelzése igen nehéz. A családtagoknak azt tanácsolják, hogy ne próbáljanak pontos előrejelzést kicsikarni az orvosból, ugyanakkor azt se vegyék biztosra, amit megjósolnak nekik. Nagyon legyengült betegek néha napokkal is túlélik azt az időtartamot, ami még lehetségesnek látszik. Ugyanakkor mások nagyon gyorsan távoznak az élők sorából. Amennyiben a beteg kívánsága az, hogy egy általa kijelölt személy ott legyen a halálakor, akkor meghatározatlan időre szállást kell biztosítani az illető számára.
A közeli halál gyakran jellegzetes tünetekkel jár. A tudat beszűkülhet, a végtagok hűvössé válnak, kékesen vagy foltosán elszíneződhetnek. A légzés rendszertelenné válhat.
A torokváladékok, illetve a garat és gégeizmok elernyedése miatt gyakran hangossá válik a légzés, melyet halálhörgésként szoktak emlegetni. A beteg helyzetének megváltoztatásával, illetve a váladékképzést csökkentő gyógyszerek használatával ez minimálisra csökkenthető. Ez a kezelés a családtagok vagy ápolók kímélésére történik, hiszen a hangos légzést a beteg maga nem érzékeli. Ez az állapot akár órákig is eltarthat.
A halál beálltakor néhány izomrángás fordulhat elő, es a mellkas megemelkedhet, azt a benyomást keltve, mintha a beteg lélegezne. A légzés leállta után a szív meg néhány percig verhet, és rövid görcsroham léphet fel. Ha a haldokló nem valamilyen ritka, fertőző betegségben szenved, a családtagokat biztosítani kell, hogy a haldokló testének megérintése, simogatása és átölelése megengedhető, akár még egy ideig a halál bekövetkezte után is. Általában az élettelen test látványa segíthet az elhunythoz közel állóknak. Úgy tűnik, hogy ez
ellensúlyozza azt az irracionális félelmet, hogy az illető esetleg nem is halt meg.
A halál megállapítása egy arra feljogosított személy, általában egy orvos feladata. A halál okát és körülményeit dokumentálni kell. A halálesetet követő teendők attól függően változnak, hogy melyik országban, illetve az ország mely vidékén történt az eset. Ha valaki otthon kíván meghalni, jó ha előre tudják a családtagok, hogy mire számíthatnak, és mik a teendőik. Ha a beteg hoszpisz gondozásban részesül, az ápolónő rendszerint mindenről felvilágosítást ad. Amennyiben a rendőrséget vagy más hivatalokat is tájékoztatni kell az eseményről, jó ha azokkal már előre tudatják, hogy az illető otthonában haldoklik és rövidesen meghal. A hoszpisz és az otthoni gondozást vállaló szervezet gyakran rutinszerűen értesíti a hatóságokat, megkímélve a családot a kényelmetlen találkozásoktól. Ameny- nyiben nincs bevonva hoszpisz vagy otthoni gondozást végző szervezet, a család fel kell hogy vegye a kapcsolatot a halottkémmel, vagy a hullaház vezetőjével, hogy informálódjon, mire számíthat.
A halotti bizonyítvány jelentőségét gyakran alábecsülik, pedig egyaránt fontos a biztosítási igények érvényesítéséhez, a bankszámlákhoz való hozzáféréshez, az elhunyt nevén lévő ingatlan átruházásához, illetve az ezzel kapcsolatos ügyek intézéséhez. Ezért a családnak gondoskodnia kell elegendő számú példány beszerzéséről.
A családok általában vonakodnak a boncolás kérvé- nyezésétől vagy engedélyezéséről. Noha az elhunyton már nem segít, segíthet a családnak és más, az elhunytéval azonos betegségben szenvedőkön. A boncolás után a tetemet a halottasház vagy a család felkészítheti a temetésre vagy a hamvasztásra. A boncolás során a holttesten ejtett vágásokat a ruha rendszerint elfedi.
A családtagok és a közeli barátok a haldokló útitársai, együtt szenvednek vele. Miközben a beteg haldoklik, a családot folyamatosan tájékoztatni kell arról, mi történik, és mi történhet.
A családnak arról is tájékozódnia kell, mibe kerül családtagjuk halála. Rendszerint a családtagok, főként középkorú vagy idősebb nők végzik a haldokló gondozásának oroszlánrészét, minden ellenszolgáltatás nélkül. Tájékozódniuk kell, miként juthatnak segítséghez hivatásos ápolóktól, ezzel elviselhető szintre csökkentve a rájuk nehezedő terhet. Költségei vannak a munkahely feladásának, a gyógyszereknek, az otthoni gondo
22
Alapok
zásnak és az utazásnak is. Egy felmérés adatai szerint, a családok egyharmada a haldokló családtagra költi ösz- szes megtakarított pénzét. A családnak őszintén meg kell beszélnie a költségeket az orvossal, ragaszkodva ahhoz, hogy az anyagi szempontoknak és az előre tervezésnek kellő figyelmet szenteljenek, hogy korlátozzák a kiadásokat, illetve fel tudjanak azokra készülni.
A családtagok és a beteg szerettei már a beteg halála előtt megkezdik annak siratását. Az újrakezdés függ az elhunythoz fűződő viszonytól, annak korától, a halál jellegétől, a lelki és anyagi tartalékoktól. Fontos, hogy a család úgy érezze, megtett minden tőle telhetőt az elhunytért. Amennyiben maradtak megválaszolatlan
kérdések, hasznos lehet azokat az elhunyt kezelőorvosával néhány héttel a haláleset után tisztázni. A halál körüli időszakban érzett magányosság, céltalanság, kételyek idővel enyhülnek, de a veszteség érzése megmarad. Az emberek sohasem, jutnak túl” olyan mértékben egy haláleseten, mint amilyen mértékben az tudatosul bennük, vagy amint életvezetésükön látszik.
A halál után a családnak rendeznie kell az ingatlanviszonyokat. Ezért bár nehéz ingatlan és pénzügyekről beszélni, amikor a halál már a küszöbön áll, mégis hasznos. Olyan dolgok vetődhetnek fel, amihez a beteg aláírása vagy beleegyezése szükséges, és az enyhíti a család terheit.
2. RÉSZ
23
- Általános bevezetés
A gyógyszerhatás szelektivitása/célzottsága • Affinitás és belső aktivitás • Hatáserősség és hatékonyság • Tolerancia • A gyógyszerek tervezése és kifejlesztése
Genetika • A gyógyszerek kölcsönhatása • Gyógyszerek és betegségek kölcsönhatásai • A placebó
A mellékhatások típusai • A nemkívánatos hatások súlyossága • Haszon és kockázat • Kockázati tényezők • Gyógyszerallergia • Mérgezés túladagolás miatt
- Együttműködés a gyógyszeres kezelés során 46
A hiányos együttműködés következményei • Az együttműködés kérdése gyermekeknél • Az idős betegek együttműködése • A beteg együttműködésének javítása
- Generikus gyógyszerek 48
Szabadalmi védettség • Értékelés és engedélyezés • A generikus és az eredeti gyógyszer összehasonlítása • A generikus gyógyszerek kiválasztása • Vény nélkül kapható generikus gyógyszerek
- Vény nélkül kapható gyógyszerek 53
Egy kis visszatekintés • Biztonsági megfontolások • Fájdalomcsillapítók és gyulladáscsökkentők • A meghűlés gyógyszerei • Fogyasztószerek • Savkötő és emésztésjavító gyógyszerek • Az utazással kapcsolatos rosszullét gyógyszerei • Altatók • Különleges óvintézkedések

Általános bevezetés
a gyógyszerekről
Mióta történelemírás létezik, minden civilizációban használtak növényi vagy állati eredetű gyógyszereket a betegségek megelőzésére és gyógyítására. Az ember elszántán kutatott olyan anyagok után, melyekkel legyőzheti a betegségeket vagy befolyásolhatja a hangulatot és a tudatot, s ez csaknem olyan alapvető igénye volt, mint az eleiemért és a lakóhelyért folytatott küzdelem. Sok olyan növényi vagy állati eredetű gyógyszer van, ame
lyet még mindig nagy becsben tartanak, de a modem orvostudományban használt gyógyszerek többsége a szintetikus szerves kémia és a biotechnológia második világháborút követő fejlődésének terméke.
Az Egyesült Államok törvényei szerint gyógyszernek minősül bármely anyag (ami nem étel vagy eszköz), amelyet betegségek diagnosztizálására, gyógyítására, enyhítésére, gyógykezelésére vagy megelőzésére használnak,
24
Gyógyszerek
Hagyományos forrásból származó, ma is használt gyógyszerek
| Hatóanyag | Forrás | Felhasználás |
| Digitálisz | Piros gyűszűvirág (Digitális purpurea) | Szívelégtelenség |
| Kinin | Kínafa kérge (Chinchona succirubra) | Malária |
| Vinca- alkaloidok | Meténg (Vinca) Rák | |
| Inzulin | Sertés- és marhaeredetű, illetve géntechnológiával gyártott humán inzulin | Cukorbetegség |
| Urokináz | Emberi veséből származó sejttenyészet | Vérrögök feloldása |
| Ópium | Mák(Papaver somniferum) | Fájdalom |
vagy mellyel befolyásolni kívánják a szervezet felépítését vagy működését. A fogamzásgátló tabletták például azok közé a gyógyszerek közé tartoznak, amelyek a szervezet felépítését/működését befolyásolják, szemben azokkal a gyógyszerekkel, amelyek megváltoztatják egy betegség lefolyását. Bár a fenti, átfogó definíció fontos jogi célokra, mindennapi használatra nem túlságosan praktikus. Egyszerűbb és használhatóbb meghatározás a következő: gyógyszernek nevezhetők mindazok a vegyületek, amelyek befolyásolják a szervezetet és annak folyamatait.
Vényre és vény nélkül kapható
gyógyszerek
A gyógyszereket az Egyesült Államokban ((és Magyarországon is)) a jogszabályok két nagy csoportra osztják: a vényre és a vény nélkül kapható gyógyszerek
re. A vényre beszerezhető gyógyszerek használata akkor tartható biztonságosnak, ha azt orvos felügyeli. Ezeket csak úgy adhatja ki a gyógyszerész, ha egy engedéllyel rendelkező szakember, például orvos, fogorvos, állatorvos, ehhez írásos vényt állít ki. A vény nélkül beszerezhető gyógyszereket, amelyek használata biztonságosnak tartható orvosi ellenőrzés nélkül is, vény nélkül is megvásárolhatók. Az Egyesült Államokban az Élelmiszer- és Gyógyszerügyi Hatóság (FDA) az a kormányszerv, melynek jogában áll eldönteni az egyes gyógyszerekről, hogy azokat csak vénykötelesként vagy vény nélkül is lehet forgalmazni.
Sok éves vényköteles használat után azok a gyógyszerek, amelyek rendkívül biztonságosnak mutatkoznak, megkaphatják a hatóságtól a vény nélküli státuszt. A Az ibuprofen fájdalomcsillapító például korábban vényköteles gyógyszer volt, ma viszont vény nélkül is kapható. Gyakran a hatóanyag mennyisége határozza meg az egyes gyógyszerkészítmények besorolását; a vény nélkül kaphatók egy tablettában vagy kapszulában lényegesebben kevesebb hatóanyagot tartalmaznak, mint a vénykötelesek.
Az Egyesült Államokban az új gyógyszer feltalálója vagy kifejlesztője 17 éves szabadalmi védettséget, kizárólagos jogot kap a készítményre, bár általában ebből az időből jó néhány év eltelik addigra, mire a gyógyszer forgalmazását is engedélyezik. Amíg a szabadalom érvényben van, a gyógyszer védjegyzett, tehát a kifejlesztő gyár tulajdona. A szabadalmi védettség lejárta után azonban ún. generikus (nem védjegyzett) gyógyszer lesz belőle. Az ilyen gyógyszert már bármelyik gyártó vagy forgalmazó jogosult forgalmazni generikus néven (a hatóanyag nevén), ha arra jóváhagyást kapott az FDA-tól, de az eredeti terméktulajdonos még ekkor is fenntartja jogát a gyógyszer védjegyzett nevére.B A generikus változatok általában alacsonyabb áron kaphatók, mint az eredeti gyógyszer.
Könnyebben megérthetjük a gyógyszerek dobozainak feliratozását, ha van bizonyos fogalmunk arról, milyen nevekkel látják el a gyógyszereket. Minden védjegyzett gyógyszernek legalább három neve van: a kémiai név, a generikus vagy hatóanyagnév, és a kereskedelmi vagy márkanév.
A kémiai név a gyógyszer atom- vagy molekulaszerkezetét írja le. Bár ezzel a névvel a termék precízen leírható és azonosítható, a mindennapi használatra általában
▲ lásd az 54 oldalon lévő táblázatot
■ lásd a 48. oldalt
Általános bevezetés a gyógyszerekről
25
| Kémiai név | Generikus név | Kereskedelmi név |
| N-(4-hidroxifenil)-acetamid | paracetamol | Rubophen |
| 7-kloro-1,3-dihidro-1-metil-5-fenil-2H-
1.4-benzodiazepin-2-on |
diazepam | Seduxen |
| 4-[4-(p-klorofenil)-4-hidroxipiperidino] -4’-fluorobutirofenon | haloperidol | Haloperidol |
| DL-treo-2-(metilamino)-fenilpropán-1-ol | pszeudoefedrin | Disophrol |
| Ár-ciano-N-metil-W’-[2-[[(5-metil-1H-imidazol-4-il) | cimetidin | Histodil |
metil]tio]etil]guanidin
túlságosan összetett és bonyolult (kivéve néhány olyan egyszerűbb, szervetlen gyógyszert, mint például a nátrium-bikarbónát).
Az Egyesült Államokban a hatóanyagneveket egy hivatalos testület, a Választott Nevek Tanácsa (USAN) adja. A kereskedelmi nevet a gyártó cég választja ki, s megpróbál olyan egyedi nevet találni, mely rövid és könnyen megjegyezhető. Ez megkönnyíti az orvosoknak a felirást, és azt is, hogy a vásárlók név szerint keressék a gyógyszert. A kereskedelmi nevek emiatt gyakran utalnak a gyógyszer alkalmazási területére, például Diabenese a cukorbetegség (diabetes) vagy Flexeril az izomgörcsök ellen.
Az amerikai gyógyszerhatóság (FDA) megköveteli, hogy egy gyógyszer generikus változatai ugyanazt a hatóanyagot tartalmazzák, mint az eredeti gyógyszer, és hogy ugyanolyan sebességgel szívódjanak fel a szervezetben. A generikus változatok gyártói is adhatnak saját kereskedelmi nevet a készítménynek, ha úgy gondolják, hogy márkanévvel nagyobb sikerre számíthatnak.
A gyógyszerek dinamikája
és kinetikája
A gyógyszer kiválasztását és használatát orvosi szempontból két fő tényező határozza meg: a farmakodinámia (vagyis, hogyan hat a gyógyszer a szervezetre) és a far- makokinetika (vagyis, hogyan hat a szervezet a gyógyszerre). A farmakodinámia egyrészt azzal foglalkozik, hogy a gyógyszer mit befolyásol (például csökkenti a fájdalmat, a vérnyomást, vagy a plazma koleszterinszintjét), másrészt azzal, hogy a szervezetre hol (hatás helye) és hogyan (hatásmechanizmus) hat. A hatás viszonylag
könnyen észlelhető, pontos helye és mechanizmusa azonban sokszor csak jóval később derül ki, miután a gyógyszer évek hosszú során át bizonyította hatékonyságát. Az ópiumot és a morfint például már évszázadok óta használták a fájdalom és súlyos állapotok enyhítésére, de az agynak azokat a szerkezeti elemeit és vegyületeit, melyek szerepet játszanak a fájdalom csökkentésében és a létrejövő eufóriában, csak az utóbbi időkben fedezték fel.
A gyógyszer csak úgy fejtheti ki hatását, ha eljut a szervezetnek abba a részébe, amelyben a betegség fennáll, ezért fontos a farmakokinetika tudománya. A gyógyszernek egészen addig, amíg elvégzi munkáját, elegendő mennyiségben kell jelen lennie a hatás helyén, de ugyanakkor nem lehet belőle olyan nagy mennyiség, hogy súlyos mellékhatásokat vagy mérgezési tüneteket váltson ki. A megfelelő adag kiválasztásához az orvosnak ügyesen kell „egyensúlyoznia”.
Sok gyógyszer a vér útján jut el a hatás helyére. A hatás kezdetéig eltelt idő és a hatás időtartama gyakran attól függ, hogy milyen gyorsan jut el a gyógyszer a vérbe, mennyi kerül belőlük a vérbe, milyen gyorsan hagyják el a vért, milyen hatékonysággal bomlanak le (metabo- lizálódnak) a májban, és végül milyen gyorsan ürülnek ki a vesén vagy az emésztőrendszeren keresztül. A
A gyógyszer hatásának rejtélye jelentős részben megoldódik annak tisztázásával, hogy a gyógyszer csupán a biológiai folyamatok sebességét változtatja
▲ lásd a 28. oldalt
26
Gyógyszerek
meg, de ugyanakkor nem módosítja a létező folyamatok alapvető sajátosságait, vagy nem hoz létre új funkciókat. A gyógyszer például gyorsíthatja vagy lassíthatja azokat a biokémiai reakciókat, melyek szabályozzák az izmok összehúzódását, a vese sejtjeinek működését (azt, hogy mennyi vizet és sót tartson vissza és ürítsen ki a szervezetből), a különféle mirigyek váladéktermelését (például nyálka, gyomorsav vagy inzulin), vagy az idegekben az üzenetek továbbítását. A gyógyszer hatása általában attól függ, hogy a megcélzott folyamatokat mennyire tudja befolyásolni.
A gyógyszerekkel tehát megváltoztatható a létező biológiai folyamatok sebessége. Az epilepszia elleni gyógyszerek egy csoportja például azzal csökkenti a rohamok számát, hogy parancsot ad az agynak, lassítsa le az ott lévő vegyületek némelyikének termelését. A gyógyszerek azonban nem képesek helyreállítani olyan rendszereket, melyek már javíthatatlanul megsérültek. A gyógyszerhatásnak ezen alapvető korlátjával magyarázható az a sok csalódás, melyet a szövetromboló vagy leépüléssel járó betegségek kezelésében kell elkönyvelni. Ilyen betegség pl. a szívelégtelenség, artrózis, izomsorvadás, szklerózis multiplex vagy az Alzheimer-kór.
A szervezet reagálása
a gyógyszerekre
Minden ember másképp reagál a gyógyszerekre. Egy nagy testsúlyú betegnél például ugyanahhoz a hatáshoz általában több kell egy adott gyógyszerből, mint egy soványabbnak. Az újszülöttek vagy idősek szervezete lassabban bontja le a gyógyszereket, mint a fiatal felnőtteké. A vese- vagy májbetegségben szenvedők nehezebben tudnak megszabadulni a szervezetbe bejutott gyógyszerektől.
Az átlagos vagy szokásos adagokat minden új gyógyszernél laboratóriumi állatkísérletekkel, majd embereken végzett klinikai vizsgálatokkal határozzák meg. Az átlagos adag fogalma azonban olyan, mint az egy méret mindenkinek a ruhaiparban. Nagyjából illik az emberek többségére, de szinte senkire sem illik tökéletesen.
Nemkívánatos hatások
(mellékhatások)
Az 1900-as évek elején Paul Ehrlich, a német tudós, az ideális gyógyszert „varázs golyóként” írta le. Az ilyen gyógyszer pontosan a betegség helyét veszi célba, és nem bántja az egészséges szöveteket. Bár az újabb gyógyszerek hatása jobban korlátozódik egy adott terü
letre, mint a korábbiaké, a tökéletes gyógyszer ma sem létezik. Többségük nem éri el azt a fajta precizitást, melyet Ehrlich elképzelt. Gyógyítják a betegségeket, de több-kevesebb mellékhatásuk is van.
A gyógyszer nemkívánatos hatásait mellékhatásoknak vagy nemkívánatos reakcióknak is hívják. Ha a gyógyszereknek automatikus vezérlésük lenne, fenntarthatnák a hatás kívánt szintjét. Például egészséges szinten tartanák a vérnyomást a magasvémyomás betegségben, vagy a vércukorszintet a cukorbetegségben. A legtöbb gyógyszernél azonban nem lehet egy bizonyos hatásszintet tartani. Inkább az a helyzet, hogy néha túl erős a hatásuk, így a magas vérnyomással kezelt betegben alacsony vérnyomás, a diabéteszes betegben alacsony vércukorszint alakulhat ki. Ettől függetlenül, ha jó a kapcsolat az orvos és a beteg között, akkor a nem kívánt hatások minimálisra csökkenthetők, vagy nem is fordulnak elő. A beteg közli az orvossal, hogy hogyan hat rá a gyógyszer, az orvos pedig ennek alapján változtat az adagoláson.
Egy-egy gyógyszer számos funkciót befolyásolhat, bár a cél általában az, hogy a hatás csak egyre irányuljon. Az allergiaellenes szerek enyhítik az allergiás tüneteket (pl. orrdugulás, könnyezés, tüsszentés), de mivel legtöbbjük az idegrendszert is befolyásolja, okozhatnak aluszékony ságot, zavartságot, homályos látást, száj szárazságot, székrekedést vagy vizelési nehézséget. A
A gyógyszer egy adott hatását attól függően nevezzük mellékhatásnak vagy kívánatos hatásnak, hogy mi a cél a gyógyszer szedésével. Az allergia elleni gyógyszerek hatóanyagait például gyakran használják vény nélküli altatókban. Ha ez utóbbi célra vesszük be őket, akkor álmosító hatásuk előnyös, nem pedig bosszantó mellékhatás.
A hatékonyság és a biztonság
kérdése
A gyógyszerek fejlesztése során kiemelt szempont a hatékonyság és a biztonság. A biztonság relatív dolog, mivel a gyógyszerek mindegyike egyrészt segít a betegen, másrészt káros is lehet. Egy gyógyszer annál jobban használható, minél szélesebb a biztonsági sávja (terápiás ablak), vagyis az a különbség (távolság), mely a szokásos, hatékony adagot és a súlyos, életveszélyes mellékhatásokat okozó adagot elválasztja. Ha a hatékony dózis egyben mérgező is, az orvos nyilvánvalóan vonakodik a gyógyszert használni, kivéve azokat a súlyos eseteket, melyekben nincs biztonságosabb megoldás.
A legjobb gyógyszerek hatékonyak és a legtöbb esetben biztonságosak is; erre példa a penicillin. A penicillinnek lényegében nincs toxikus hatása, még nagy dózisban sem. Ugyanakkor a barbiturátok (igen gyak-
▲ lásd a 41. oldalon lévő táblázatot
Általános bevezetés a gyógyszerekről
27
ran használatosak altatókban) zavarhatják a légzést, a szívritmust, sőt nagy mennyiségben halálosak lehetnek. Az újabb altatók, mint például a triazolam vagy temazepam biztonsági sávja lényegesen nagyobb.
Egyes gyógyszereket annak ellenére is használni kell, hogy igen keskeny a biztonsági sávjuk. Ilyen például a warfarin (kumarin), amelyet a véralvadás gátlására használnak, és amely vérzést okozhat. Szedése alatt gyakori ellenőrzés szükséges annak kiderítésére, hogy nem hat- e túlzottan vagy elégtelenül a véralvadásra.
Egy másik példa a klozapin. Ez a gyógyszer gyakran segít a skizofréniában szenvedő betegeken, ha az összes többi hatástalannak bizonyult. A klozapinnak azonban súlyos mellékhatásai vannak. Csökkentheti a fehérvérsejtek számát, melyek a fertőzéstől védik az embert. Emiatt a veszély miatt a beteg vérképét gyakran kell ellenőrizni mindaddig, amíg a klozapint szedi.
Ela tudjuk, hogy mi várható egy-egy gyógyszertől mind a hasznos, mind a nemkívánatos hatások esetén, akkor az orvossal együtt jobban meg tudjuk ítélni, hogy egy készítmény mennyire hatásos, és hogy felléptek-e veszélyes mellékhatások. Ha gyógyszert szedünk, bátran forduljunk orvosunkhoz, a nővérhez vagy a gyógyszerészhez, és kérjük meg, hogy magyarázza el a kezelés célját, hívja fel figyelmünket a várható mellékhatásokra és egyéb zavarokra, végül mondja el, hogyan és mennyiben járulhatunk hozzá a kezelés sikeréhez. A A betegnek részletesen tájékoztatnia kell az orvost a korábbi betegségekről, a jelenleg szedett gyógyszerről és bármilyen egyéb, a betegséghez kapcsolódó adatról.
Ha két vagy több gyógyszert szed valaki többé-kevés- bé egyidejűleg, előfordulhatnak kedvező és káros kölcsönhatások a gyógyszerek között. Együttesen nőhet a hatékonyságuk, de az is lehet, hogy a kellemetlen mellékhatások száma vagy súlyossága növekszik. A kölcsönhatás előfordulhat a receptre és a recept nélkül kapható gyógyszerek között is. Ha valakit több orvos is kezel egyidejűleg, akkor mindegyik orvosnak tudnia kell az összes gyógyszerről. Az a leghasznosabb, ha a beteg mindegyik receptköteles gyógyszerét abban a patikában váltja ki, amely számon tartja az összes rendszeresen szedett gyógyszert. A gyógyszerész így könnyen ellenőrizheti, hogy várható-e valamilyen kölcsönhatás. A gyógyszerészt akkor is érdemes megkérdezni, ha recept nélkül kapható gyógyszereket veszünk (például hashajtót, savkötőt, meghűlés elleni készítményeket), különösen, ha azokat vényre felírt gyógyszerek mellett szedjük.
A lásd a 46. oldalt
■ lásd a 440. oldalt
Közöljük velük
A biztonságos és hatékony kezelési terv kialakításában mi is segíthetünk az egészségügyi szakembereknek. Ehhez a kezelőorvosnak, illetve a nővérnek vagy a gyógyszerésznek tudnia kell rólunk a következőket:
- milyen betegségben szenvedünk;
- milyen gyógyszereket szedtünk (vényköteles és vény nélküli) a kezelés előtti hetekben;
- allergiásak vagyunk-e (vagy volt-e szokatlan reagálásunk) bármilyen gyógyszerre, ételre vagy egyéb anyagra;
- diétázunk-e valamilyen formában, van-e olyan étel, amit nem fogyaszthatunk;
- nőknél: terhesek-e, illetve terveznek-e terhességet, vagy szoptatnak-e
Bár az emberek nagy része nem tartja gyógyszernek az alkoholt, ez is beavatkozik a szervezet folyamataiba, és gyakran kölcsönhatásba lép a bevett gyógyszerekkel. Az alkohol és a gyógyszerek esetleges kölcsönhatásáról az orvos vagy a gyógyszerész tud felvilágosítást adni.
A gyógyszerkölcsönhatás nem minden esetben káros. Ha bizonyos vérnyomáscsökkentőket együtt ír fel az orvos, akkor elkerülhetők azok a mellékhatások, melyek nagyobb valószínűséggel fellépnének, ha a gyógyszert egyedül és nagyobb dózisban szedné a beteg.
A gyógyszerek évezredek óta rendkívül sokat segítettek a szenvedések enyhítésében és a betegségek megelőzésében, kezelésében. Vannak azonban olyanok, akiknek a (gyógy)szer főként azokat az anyagokat jelenti, amelyek az agyműködést kellemes érzéseket keltve befolyásolják. Tudnunk kell, hogy a gyógyszerek felfedezését és alkalmazását illetően is mindig volt az éremnek egy másik, kevésbé csillogó oldala. Különösen igaz ez azokra a szerekre, melyek csökkentik a szorongást, vagy az érzelmi igényekkel összhangban változtatják meg a kedélyt és a viselkedést. A gyógyszerrel való visszaélés, tehát az, ha a tudatot befolyásoló szereket túlzott adagban és tartósan használják olyanok, akiknél ezt betegség nem indokolja, végigkísérte az emberi civilizációt. Ilyen célra leggyakrabban a következő vegyületeket használják: alkohol, marihuána, kokain, barbiturátok, benzodiazepinek, me- takvalon, heroin és egyéb narkotikus szerek, amfetami- nok, LSD (lizergsav-dietilamid) és PCP (fenciklidin).B
28
A gyógyszer beadása, eloszlása
és kiürülése
A gyógyszeres kezeléshez a gyógyszert be kell vinni a szervezetbe (beadás), hogy bekerülve a vérkeringésbe (felszívódás) eljusson arra a helyre, ahol hatására szükség van (eloszlás). A gyógyszer ezután eltávozik a szervezetből (kiürülés); vagy a vizelettel ürül ki, vagy a szervezetben más vegyületté alakul át.
A gyógyszer beadása többféle módon történhet. Bevehető szájon át (orális adagolás), vagy adható injekcióban a vénába (intravénás adagolás), izomba (intra- muszkuláris adagolás) vagy a bőr alá (szubkután adagolás). Némelyik gyógyszert – hogy helyi (lokális) vagy az egész szervezetre kiterjedő (szisztémás) hatást lehessen elérni – a nyelv alá (szublingvális) vagy a végbélbe (rektális) kell tenni, a szembe cseppenteni (okuláris), az orrba fújni (inhaláció), vagy a bőrre helyezni. Mindegyik adagolási módnak megvan a célja, és bizonyos előnyökkel és hátrányokkal jár.
A gyógyszer adagolásának a legegyszerűbb, általában legbiztonságosabb, legolcsóbb, és ezek miatt a leggyakrabban használt módja az, ha a beteg szájon át veszi be. Vannak azonban korlátái. Ennél az adagolási módnál számos tényező befolyásolja gyógyszer felszívódását, például egyéb gyógyszerek, ételek stb. így bizonyos gyógyszereket üres gyomorra kell bevenni, míg másokat étkezéskor, és vannak olyanok is, melyek egyáltalán nem vehetők be szájon át.
Orális adagolás után a gyógyszerek a gyomor-bél- csatomában szívódnak fel. A felszívódás már a szájban és a gyomorban elkezdődik, de legnagyobb részt a vékonybélben játszódik le. Mielőtt a gyógyszer bekerülne a nagy vérkeringésbe, előbb át kell haladnia a bélfalon, majd a májon. A bélfal és a máj sok gyógyszert megváltoztat kémiailag (metabolizál), így csökken a felszívódó mennyiség. Vénás adagolásnál viszont a gyógyszernek nem kell áthaladnia a bélfalon és a májon, így a hatás gyorsabb és megbízhatóbb.
A szájon át beadott gyógyszerek egy része irritálja a gyomor-bélcsatomát. Az aszpirin és a legtöbb nem szteroid gyulladásgátló például kikezdheti a gyomor és a vékonybél belső borítását, és fekélyt okozhat. Más gyógyszerek rosszul vagy kiszámíthatatlanul szívódnak fel a gyomor-bélcsatomából, vagy lebontja és hatástalanítja őket a gyomor savas környezete és emésztő enzimei. Az említett hátrányok ellenére az orális adagolási mód mégis sokkal gyakoribb, mint a gyógyszer beadásának egyéb lehetőségei. Az egyéb beadási módokat általában fenntartják azokra az esetekre, melyeknél a beteg semmilyen gyógyszert nem tud szájon át bevenni, vagy amikor a gyógyszert gyorsan, pontos dózisban kell adagolni, vagy ha az adott gyógyszer felszívódása elégtelen vagy változó.
Az injekciós beadási módok (parenterális adagolás) közé tartoznak a következők: szubkután, intramuszku- láris, intravénás. Szubkután adagolásnál a gyógyszert a bőr alá injekciózzák. A gyógyszer innen előbb az apró erekbe kerül, majd a véráramlás viszi tovább. Ezzel az adagolási móddal adnak be számos, fehéijét tartalmazó gyógyszert, például az inzulint, mivel szájon át bevéve az emésztés lebontaná őket a gyomor-bélcsa- tomában. Ha a gyógyszer szuszpenzió formájú (összerázott olajos keverék) vagy ha a hatóanyag egy viszonylag rosszul oldódó komplex vegyületbe van ágyazva, akkor a felszívódás elnyújtható (órákra, napokra vagy tovább), és nem kell olyan gyakran adagolni.
Az intramuszkuláris adagolási mód akkor előnyösebb a szubkutánnál, ha nagyobb térfogatú gyógyszert kell beadni. Mivel az izmok mélyebben helyezkednek el, ilyenkor hosszabb injekciós tűt használnak.
Intravénás adagolásnál a vénába szúrják az injekciót. Az intravénás injekció beadása nehezebb, mint a többi injekcióé, különösen elhízott, idős betegeknél. Az intravénás adagolás a legjobb módszer arra, hogy a gyógyszer gyorsan és pontos mennyiségben kerüljön a szervezetbe, akár egyetlen injekcióban, akár folyamatos infúzióban kapja a beteg.
A gyógyszer beadása, eloszlása és kiürülése
29
Nyelv alá helyezett gyógyszerek
Néhány gyógyszert a nyelv alá helyezve kell bevenni (szublingvális adagolás). A hatóanyag ilyenkor közvetlenül a nyelv alatti apróbb erekbe jut be. A szublingvális beadási mód ezért különösen előnyös a nitroglicerinnél (az angina [szorító mellkasi fájdalom] enyhítésére használt gyógyszer), mivel a felszívódás gyors, és a gyógyszer anélkül, hogy áthaladna a bélfalon és a májon, azonnal az általános vérkeringésbe kerül. A legtöbb gyógyszert azonban nem lehet ilyen módszerrel beadni, mert a felszívódás gyakran nem teljes, és megbízhatatlan.
Sok, szájon át adagolt gyógyszer beadható a betegnek rektálisan, azaz kúp formájában. A gyógyszert ilyenkor elkeverik egy viaszos anyaggal, mely feloldódik, miután bevezették a végbélbe. A végbél belső borítása vékony és sűrűn átszőtt erekkel, ezért a gyógyszer könnyen felszívódik. Kúpot ír fel az orvos, ha a beteg nem tudja bevenni tablettában a gyógyszert hányinger miatt, vagy nem tud nyelni, vagy nem ehet például műtét után. Bizonyos gyógyszerek kúpban irritá- lóak. Az ilyen gyógyszereknél az injekciós beadási módokhoz kell folyamodni.
A gyógyszer beadása bőrön keresztül
Egyes hatóanyagok bőrre helyezett tapasszal is bevihetők a szervezetbe. A tapaszban néha olyan vegyü- letek is vannak, melyek növelik a bőr áteresztőképességét. A hatóanyag tehát áthalad a bőrön, és bekerül a vérkeringésbe, injekciózás nélkül. A transzdermális beadási mód lehetővé teszi, hogy a gyógyszer lassan és folyamatosan szabaduljon fel órákon, napokon át vagy még hosszabb ideig. A betegek egy részénél azonban a tapasz irritálja a bőrt. Az adagolási módot korlátozza az is, hogy egy adott hatóanyag milyen gyorsan tud átjutni a bőrön. Csak azok adhatók bőrön keresztül, melyek viszonylag kis mennyiségben hatnak. Ilyen hatóanyag például a nitroglicerin (anginás panaszokra), a szkopolamin (utazási betegségnél), a nikotin (a dohányzás abbahagyásához), a klonidin (magas vérnyomás ellen), és a fentanil (fájdalomcsillapításra).
Bizonyos hatóanyagok, például az altatógázok vagy az aeroszolos, adagolópumpás, asztma elleni gyógyszerek belégzéssel jutnak be a szervezetbe. A léguta- kon keresztül közvetlenül a tüdőbe kerülnek, és ott fel
szívódnak a vérkeringésbe. Viszonylag kevés gyógyszert adagolnak így, mivel az inhalációnál gondosan ellenőrizni kell, hogy a beteg adott idő alatt megfelelő mennyiségben kapja-e a gyógyszerét. Az adagolópumpás készítmények hasznosak azoknak a gyógyszereknek a bevitelére, melyek közvetlenül a hörgőkre hatnak (azok a csatornák, melyek a levegőt a tüdőbe vezetik). Mivel a gyógyszer felszívódása aeroszolok belégzése után igencsak változó, ezt a módszert ritkán használják olyan gyógyszerek beadására, melyekkel a tüdőn kívüli szerveket és szöveteket veszik célba.
A biohasznosulás azt mutatja meg, hogy egy hatóanyag milyen ütemben, és milyen mértékben kerül be a vérkeringésbe. A biohasznosulás számos tényezőtől függ, például a gyógyszer tervezésének és gyártásának módjától, fizikai és kémiai tulajdonságaitól és a beteg élettani jellemzőitől.
A gyógyszer a hatóanyagot valamilyen konkrét gyógyszerformában tartalmazza, például tablettában, kapszulában, kúpban, transzdermális tapaszban vagy oldatban. A készítményben a hatóanyagon kívül egyéb összetevőket is használnak. A tablettákba például olyan adalékanyagokat tesznek, melyek felszaporítják, stabilizálják, könnyen lenyelhetővé teszik őket vagy elősegítik a szétesésüket. Az így kapott keverékből granulátumot készítenek, majd tablettává sajtolják. Az adalékok típusa, mennyisége és a sajtolás foka határozza meg, hogy a tabletta milyen gyorsan oldódik fel. A gyógyszergyárak ezeket a tényezőket úgy állítják be, hogy a gyógyszer felszívódásának sebessége és foka optimális legyen.
Ha egy tabletta túl gyorsan feloldódik, és a hatóanyag gyorsan felszabadul belőle, akkor a kialakuló magas vérszint esetleg túlzott választ provokál. Ha viszont lassabban oldódik fel, mint ami kívánatos volna, a kioldódó hatóanyag nagy része a bélsárba kerül anélkül, hogy felszívódna. A hasmenés és a hashajtók csökkenthetik a hatóanyag felszívódását, mivel felgyorsítják a táplálék áthaladását a gyomor-bélcsatomában. Ezért az ételek, az együtt szedett egyéb gyógyszerek és a gyomor-bélcsatoma betegségei mind befolyásolják a hatóanyagok biohasznosulását.
Kívánatos, hogy az azonos gyógyszerek megfeleljenek egymásnak biohasznosulás szempontjából is. A kémiailag azonos készítmények ugyanazt a hatóanyagot tartalmazzák, de az egyéb összetevők egészen mások lehetnek, ami miatt különbözhet a felszívódás sebessé
30
Gyógyszerek
ge és mértéke. Ezért az egyes készítmények hatása még a hatóanyag ugyanolyan adagja mellett is különbözhet. Két készítmény tehát csak akkor tekinthető bioekvivalensnek, vagyis azonos biológiai hatásúnak, ha nemcsak ugyanazt a hatóanyagot tartalmazzák, de lényegében ugyanolyan vérszintet hoznak létre az adagolás után bizonyos időpontokban. A biológiai ekvivalencia biztosítja a kezelés ekvivalenciáját, ezért a bioekvivalens termékek felcserélhetők.
Bizonyos készítményeket különleges eljárással készítenek azzal a céllal, hogy a hatóanyag lassan szabaduljon fel belőlük. A lassú felszabadulás általában 12 órát vagy még hosszabb időt jelent. Ezek az ún. szabályozott felszabadulású gyógyszerformák lassítják vagy késleltetik a hatóanyag kioldódását. A kapszulában lévő apró részecskéket például elláthatják változó vastagságú polimer (kémiai vegyület) bevonattal, és ezzel elérhető, hogy a részecskék különböző időben oldódjanak fel a gyomor-bélcsatomában.
A tabletták és kapszulák egy részét védőbevonattal látják el, ezek az ún. bélben oldódó gyógyszerek. A bevonat meggátolja, hogy az irritáló gyógyszerek, például az aszpirin, károsítsák a gyomor nyálkahártyáját, illetve, hogy a gyógyszer lebomoljon a gyomor savas pH-jában. E lassan oldódó gyógyszerforma olyan anyaggal van bevonva, mely mindaddig nem oldódik fel, míg nem kerül kevésbé savas környezetbe, illetve nem kerül kontaktusba a vékonybél emésztőenzimeivel. A védőburkolat azonban nem mindig oldódik fel megfelelően, és sokszor előfordul, különösen időseknél, hogy a készítmény érintetlenül kerül a székletbe.
A szilárd gyógyszerformák (tabletták vagy kapszulák) számos tulajdonsága befolyásolja a felszívódást szájon át történő adagolás után. A kapszulák zselatinból készült tokok, melyek hatóanyagot és egyéb összetevőket zárnak magukba. A tok nedvesség hatására megduzzad, és kiszabadul belőle a tartalma. A zselatin általában gyorsan szétesik, ezért a kapszula részecskéinek mérete dönti el, hogy a hatóanyag milyen gyorsan oldódik ki és szívódik fel. A folyadékkal töltött kapszulákból a hatóanyag rendszerint gyorsabban felszívódik, mint a szilárd töltésűekből.
A hatóanyag, miután felszívódik a vérkeringésbe, gyorsan kering az egész szervezetben, hiszen a vér körülbelül egy perc alatt tesz meg egy kört. Viszonylag lassan jut el azonban a vérkeringésből a test szöveteibe.
A hatóanyagok különböző sebességgel hatolnak be a különböző szövetekbe, attól függően, hogy mennyire képesek átjutni a sejthártyákon. A tiopentál (kábító fájdalomcsillapító) például gyorsan bejut az agyba, a pe
nicillin (antibiotikum) viszont nem. Általában a zsírban oldódó gyógyszermolekulák gyorsabban áthaladnak a sejtfalon, mint amelyek vízoldékonyak.
Felszívódás után a legtöbb hatóanyag nem egyenletesen oszlik el a szervezetben. Némelyikük a vér és az izmok „vizes” szöveteiben gyűlik fel, mig mások olyan specifikus szövetekben koncentrálódnak, mint pl. a pajzsmirigy, a máj vagy a vese. Vannak olyanok, melyek erősen kötődnek a vérben lévő fehérjékhez, ezért csak nagyon lassan képesek elhagyni a vérkeringést, és olyanok is, melyek gyorsan elhagyják a keringést, és behatolnak más szövetekbe. A hatóanyag némelyik szövetben olyan nagy koncentrációt ér el, hogy az egyfajta tárolónak tekinthető, mely meghosszabbítja a hatóanyag eloszlását. A zsírszövetben koncentrálódó ve- gyületek lassan hagyják el ezeket a szöveteket, és kimutathatók a vérben napokkal azután is, hogy a beteg befejezte szedésüket.
A hatóanyagok eloszlása betegenként is változik. Nagy termetű betegeknek például, akiknél a szövetek tömege és a keringő vér mennyisége is nagyobb, valószínűleg nagyobb mennyiségre van szükségük a gyógyszerből. Az elhízott betegek sokat tárolnak a zsírban koncentrálódó gyógyszerekből, vékony testalkatú betegeknél viszont ez a mennyiség viszonylag kicsi. Az eloszlásnak ez a jellegzetessége megfigyelhető idősebb betegeknél is, hiszen a zsírszövet aránya a szervezetben az életkorral nő.
A gyógyszerek vagy átalakulnak (metabolizmus), vagy változatlan formában ürülnek ki. A metabolizmus a hatóanyagot kémiailag megváltoztatja. Fő színhelye a máj, bár nem csak ott történhet. A metabolizmus termékei, a metabolitok lehetnek hatástalanok, máskor az eredeti gyógyszerhez hasonló vagy attól eltérő fokú gyógyhatásúk vagy mellékhatásaik vannak. A hatóanyagok egy része ún. előgyógyszerként, azaz inaktív formában kerül a szervezetbe, metabolitjai viszont aktívak, és elérik a kívánt hatást. Az aktív metabolitok vagy kiürülnek (általában a vizeletben vagy a székletben), vagy további metabolitokká alakulnak át, melyek végül ugyancsak kiürülnek.
A máj bizonyos enzimei megkönnyítik az olyan kémiai reakciókat, mint a hatóanyag oxidációja, redukciója vagy hidrolízise. Más enzimek bizonyos vegyülete- ket kapcsolnak a hatóanyaghoz, ezt a reakciót nevezik konjugációnak. A konjugátumok, melyek a gyógyszer- vegyületből és a hozzá kapcsolódó egyéb molekulákból állnak, kiürülnek a vizelettel.
Azok az enzimrendszerek, melyek a metabolizmus- ban szerepet játszanak, születéskor még nem teljesen
Farmakodinámia
31
kialakultak, ezért az újszülöttek sok gyógyszert nehezen tudnak metabolizálni, és így a testsúlyukhoz viszonyítva kevesebb gyógyszerre van szükségük. Másrészről gyermekeknek (2-12 év között) a testtömeghez arányosan több gyógyszerre van szükségük, mint a felnőtteknek. Időseknél az újszülöttekhez hasonlóan csökken az enzimek működése, ezért nem tudják olyan jól metabolizálni a gyógyszereket, mint a fiatal felnőttek vagy a gyermekek. Újszülötteknek és időseknek ezért kisebb, 2-12 éves gyermekeknek nagyobb adagot kell adni testtömegük kilogrammjára számítva.
A kiürülés azokat a folyamatokat jelenti, melyek segítségével a szervezet eltávolítja a hatóanyagot. A kiürülés legfőbb szerve a vese. Különösen hatékonyan távolítja el a vízben oldódó hatóanyagokat és bomlástermékeiket.
A vese a hatóanyagot a vérből szűri ki, és a vizelettel távolítja el. A vesének ezt a képességét számos tényező befolyásolja. A hatóanyagnak vagy metabolitjá- nak vízben oldhatónak kell lennie, és nem kötődhet nagyon erősen a vérplazmában lévő fehérjékhez. A vizelet savassága kihat néhány savas vagy bázikus gyógyszermolekula kiürülésének sebességére. A vesék gyógyszer-eltávolító képessége attól is függ, hogy milyen a vizelet-kiválasztás, a vérátáramlás a vesében, és fennáll-e valamilyen vesebetegség.
Az életkor növekedésével a vesék működése romlik. Egy 85 éves beteg veséje csak fele olyan hatékony a
hatóanyagok eltávolításában, mint egy 35 évesé. A vesék gyógyszerkiválasztó képességét rontják bizonyos betegségek is (különösen a magas vérnyomás, cukorbetegség és a vesék visszatérő fertőzései), vagy az, ha nagy koncentrációban érik mérgező vegyületek.
Ha a vesék nem működnek szabályosan, akkor az orvosnak módosítania kell azoknak a gyógyszereknek a dózisát, amelyek elsősorban a veséken keresztül ürülnek ki. Ha a veseműködés az életkorral arányosan csökken, akkor a megfelelő dózist csupán az életkor alapján is meg lehet határozni. A kívánatos adag megállapításának azonban van pontosabb módja is; ehhez a veseműködést kell meghatározni vérvizsgálattal (mérni kell a szérumban lévő kreatinin szintjét), illetve ezt esetenként ki kell egészíteni a vizelet vizsgálatával (mérni kell, hogy a vizeletben mennyi kreatinin választódik ki 12-24 óra alatt).
A máj bizonyos gyógyszereket az epén át választ ki. Ezek a gyógyszerek a gyomor-bélcsatomába kerülnek, és ha nem szívódnak fel ismét a vérkeringésbe, a széklettel távoznak vagy lebomlanak. Némelyik gyógyszer kis mennyiségben kiürül a nyálban, izzadtságban, anyatejben, sőt még a kilélegzett levegőben is. A májbetegségben szenvedő betegeknél a dózis módosítása válhat szükségessé, ha olyan gyógyszert kapnak, melyek elsősorban a máj metabolizmusával ürülnek ki. Nincsenek egyszerű paraméterek annak jellemzésére, hogy a gyógyszer-metabolizmus terén a máj működése milyen hatásfokú (szemben a veseműködés mérésével).

A farmakodinámia azzal foglalkozik, hogy a gyógyszer milyen hatást fejt ki a szervezetre. A gyógyszerek többsége, miután lenyelve, injekcióban vagy bőrön át bejut a szervezetbe, belép a vérkeringésbe, cirkulál a szervezet egészében, és egy sor célba vett területtel kölcsönhatásba lép. Egy-egy gyógyszer azonban sajátosságaitól vagy az adagolás módjától függően a szervezetnek csupán egy adott területén fejti ki a hatását (a savkötők pl. lényegében csak a gyomorban hatnak). Ha a gyógyszer a megcélzott területtel lép kölcsönhatásba, akkor általában létrejön a kívánt gyógyhatás, míg ha más sejtekkel, szövetekkel vagy szervekkel reagál, akkor mellékhatásokat tapasztalunk. A
▲ lásd a 42. oldalt
A gyógyszerhatás
szelektivitása/célzottsága
A gyógyszerek egy része mérsékelten szelektív, azaz számos különböző szövetre vagy szervre hat. Az atropin pl., melyet a gyomor-bélcsatoma izmainak ellazítására adnak, ellazítja egyúttal a szem- és a légúti izmokat is, és csökkenti a verejték- és nyálkamirigyek váladéktermelését. Más gyógyszereknél a hatás célzott, szelektív, tehát főként egy szervre vagy szervrendszerre hatnak. A digi- tálisz pl., melyet szívelégtelenségben szenvedők kapnak, elsősorban a szívre hat, és fokozza a pumpálás hatékonyságát. Az altatók az agy bizonyos idegsejtjeit veszik célba. A nem szteroid gyulladáscsökkentők (pl. aszpirin és ibuprofen) szintén viszonylag szelektívek, hiszen bárhol fordul elő a gyulladás, azt támadják meg.
32
Gyógyszerek
Tökéletes illeszkedés
A sejt felületének receptorai olyan felépítésűek, hogy egy adott vegyület, legyen az gyógyszer, hormon vagy ingerületátvivő anyag, csak akkor tud összekapcsolódni velük, ha szerkezetileg tökéletesen illeszkedik hozzájuk.
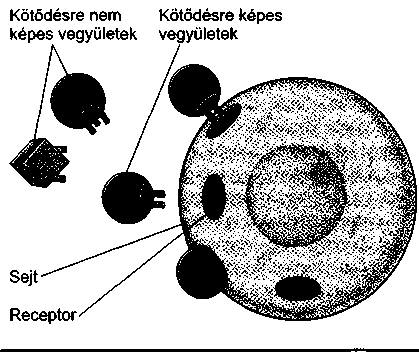
Honnan tudják a gyógyszerek, hogy hol kell hatniuk? A magyarázathoz meg kell vizsgálni, hogy miképpen lépnek kölcsönhatásba a sejtekkel vagy bizonyos anyagokkal (pl. enzimekkel).
Számos gyógyszer a sejt felületén lévő receptorodon keresztül kapcsolódik (kötődik) a sejtekhez. A legtöbb sejtnek sok felületi receptora van, s ezek lehetővé teszik, hogy a sejtet a külső vegyületek (pl. gyógyszerek vagy hormonok) befolyásolják. Mindegyik receptornak különleges szerkezete van, s emiatt csak egy gyógyszer képes pontosan kapcsolódni hozzá (ahogy a zárba a kulcs). A gyógyszerek szelektív hatása gyakran azzal magyarázható, hogy mennyire szelektív a kötődésük a receptorokhoz. Egy részük csak egy típusú receptorhoz kapcsolódik, mások olyanok, mint a tolvaj – kulcs, a szervezet számos típusú receptorához képesek kötődni.
A természet azonban nem azért hozta létre a receptorokat, hogy valamikor majd gyógyszerek kötődhessenek hozzájuk. Szerepük inkább természetes (azaz élettani), és a gyógyszerek csupán kihasználják a lehe
tőséget. A morfin és a hozzá hasonló fájdalomcsillapító gyógyszerek ugyanazokhoz a receptorokhoz kötődnek, mint az endorfinok (a szervezet által termelt vegyületek, melyek megváltoztatják az érzékelést és az arra adott reakciót).
Az agonistáknak nevezett gyógyszerek aktiválják vagy serkentik a receptoraikat, és a kiváltott válasz vagy csökkenti vagy fokozza a sejt működését. A kar- bakol nevű agonista gyógyszer a légutakban található ún. kolinerg receptorhoz kötődik. Hatására a simaizmok összehúzódnak, és a légutak, hörgők beszűkülnek. Egy másik agonista, az albuterol a légutak egy másik receptorához, az ún. adrenerg receptorhoz kapcsolódik, ezzel ellazítja a simaizmokat, és kitágítja a hörgőket.
A gyógyszerek egy másik osztályát antagonisták- nak nevezzük, mivel gátolják az agonistákat abban, hogy hozzáférjenek vagy kötődjenek a receptorokhoz. Az antagonistákat elsősorban azért adják, hogy meggátolják vagy mérsékeljék azokat a sejtválaszokat, melyeket az agonisták váltanak ki. Ezek az agonisták egyébként általában neurotranszmitterek (ingerületátvivő anyagok), és jelen vannak a szervezetben. Az ipratropium pl., mely a kolinerg receptorok antago- nistája, gátolja az acetilkolin hörgőösszehúzó hatását (az acetilkolin a kolinerg idegimpulzusok természetes átvivőanyaga).
Az agonistákat és antagonistákat különböző, de egymást kiegészítő kezelési módként használják az asztma kezelésében. Az albuterol, mely adrenergreceptor-ago- nista, és ellazítja a hörgőcskék simaizmait, együtt alkalmazható az ipratropiummal, mely kolinergreceptor- antagonista, és gátolja az acetilkolin hörgőösszehúzó hatását.
Az antagonisták másik, széles körben használt csoportja a béta-blokkoló szerek (pl. propranolol). Ezek az antagonisták gátolják vagy mérséklik a szíverek izgalmi állapotát, mely az adrenalin és nora- drenalin stresszhormonok hatására alakul ki. A bétablokkolókat magas vérnyomás, angina és bizonyos szívritmuszavarok kezelésére használják. Az antagonisták akkor a leghatékonyabbak, ha jelentős az agonista helyi koncentrációja. Hatásuk olyan, mint egy útlezárásé egy forgalmas úton. A lezárás miatt a délutáni csúcsforgalomban sokkal több járművet kell megállítani, mint hajnali 3-kor. Ehhez hasonlóan a béta-blokkolók olyan dózisban adva, mely alig befolyásolja a normális szívműködést, védik a szívet a stresszhormonok szintjének hirtelen megemelkedésével szemben.
Farmakodinámia
33
A sejtreceptorok mellett a gyógyszerek hatásának másik fontos célpontjai az enzimek. Az enzimek ugyanis életfontosságú vegyületek szállítását segítik, szabályozzák a kémiai folyamatok sebességét és egyéb szállítási, szabályozási és strukturális feladatokat látnak el. Míg a receptorokra irányuló gyógyszereket agonistáknak és antagonistáknak nevezik, az enzimeket befolyásoló szereket gátlóknak és indukálóknak. A lovasztatin például azoknak a gyógyszere, akiknek a vérében magas a koleszterinszint, a gyógyszer ugyanis gátolja a HMG-CoA-reduktáz nevű enzimet, mely kulcsszerepet játszik a szervezetben folyó koleszterintermelésben. A legtöbb gyógyszer-receptor vagy gyógyszer-enzim kölcsönhatás megfordítható, azaz egy idő után a gyógyszer lekapcsolódik, és a receptor vagy az enzim visszatér a korábbi, megszokott működéshez. Néha azonban a kölcsönhatás többé-kevésbé megfordíthatatlan (pl. erre az omeprazol, mely egy olyan enzimet gátol, mely a gyomorsav kiválasztását szabályozza), és a gyógyszer hatása mindaddig fennmarad, míg a szervezet több enzimet nem termel.
A gyógyszer hatása szempontjából két fontos sajátságot kell még megemlíteni, az affinitást és a belső aktivitást. Az affinitás vonzerő vagy kötéserő a gyógyszer és a cél között, legyen az receptor vagy enzim. A belső aktivitás a gyógyszernek azt a képességét jellemzi, hogy mennyire képes farmakológiai hatást kifejteni, miután a receptorhoz kötődött.
Azok a gyógyszerek, melyek receptorokat aktiválnak (agonisták), mindkét tulajdonsággal rendelkeznek. Hatékonyan kell kötődniük a receptorhoz (azaz lennie kell affinitásuknak), és a gyógyszer-receptor komplexnek képesnek kell lennie arra, hogy választ váltson ki a célrendszerben (azaz belső aktivitása is van). Ezzel szemben azok a gyógyszerek, melyek elfojtják a receptorokat (antagonisták) hatékonyan kötődhetnek, azaz affinitásuk van a receptorhoz, de ugyanakkor alig van, vagy egyáltalán nincs belső aktivitásuk, mivel funkciójuk az, hogy megakadályozzák az agonista molekulákat abban, hogy kapcsolatba lépjenek receptoraikkal.
A gyógyszer hatáserőssége azt a mennyiséget jelenti (általában milligrammban fejezik ki), amely a hatás eléréséhez elegendő, legyen az fájdalomcsillapítás vagy a vérnyomás csökkentése. Például ha B gyógyszer 5 milligrammja ugyanolyan hatékonyan csillapítja a fájdalmat, mint A gyógyszer 10 milligrammja, akkor
B gyógyszer kétszer olyan erős, mint A. A nagyobb hatáserősség nem feltétlenül jelenti azt, hogy az egyik gyógyszer jobb, mint a másik. Az orvosok több tényezőt is megvizsgálnak, amikor értékelik egy gyógyszer viszonylagos értékeit, így például az előforduló mellékhatásokat, az esetleges mérgező hatást, a hatás időtartamát (ennek megfelelően azt, hogy hányszor kell bevenni naponta), és a költségeket is.
A hatékonyság a terápiás válasz lehetséges maximumát jelenti, melyet egy gyógyszer kiválthat. A furoszemid vízhajtó például sokkal több sót és vizet választ ki a vizelettel, mint a klorotiazid. így a furoszemidnek nagyobb a kezelési hatékonysága, mint a klorotiazidé. Hasonlóan az erősséghez, a hatékonyság csak az egyik a sok tényező közül, melyeket az orvos figyelembe vesz, ha egy adott betegnek ki akarja választani a megfelelő gyógyszert.
Bizonyos gyógyszerek ismételt adagolása után megjelenhet a tolerancia, azaz csökkenhet a gyógyszer farmakológiai hatása. Tolerancia akkor fordul elő, ha a szervezet hozzászokik a gyógyszer állandó jelenlétéhez. Általában két fontosabb mechanizmus említhető a jelenség magyarázataként. (1) A gyógyszer metabo- lizmusa felgyorsul (leggyakrabban azért, mert a máj gyógyszer-metabolizáló enzimeinek aktivitása nő). (2) A receptorok száma és a gyógyszerhez való affinitásuk csökken. A rezisztencia kifejezés olyan állapotot jelent, amely során a beteg már nem reagál jól egy adott antibiotikumra, vírus vagy rák elleni gyógyszerre. A kialakuló rezisztencia súlyosságát figyelembe véve az orvos vagy növeli a dózist, vagy más gyógyszert választ.
A gyógyszerek tervezése
és kifejlesztése
A jelenleg használt gyógyszerek közül igen sokat próbálkozással, és állaton vagy emberen végzett megfigyeléssel fedeztek fel. A gyógyszerek fejlesztésének újabb módszere az, hogy először meghatározzák azokat a kóros biokémiai és sejtes elváltozásokat, melyeket a betegség okoz, és ezután olyan vegyületeket terveznek, melyek specifikusan megelőzik vagy kijavítják az említett elváltozásokat, zavarokat. Ha egy új ve- gyület ígéretesnek mutatkozik, akkor azt általában sokféleképpen alakítják, hogy optimális legyen a szelektivitása, az erőssége, a receptorhoz való kötődése és a kezelési hatékonysága. Egyéb tényezőket is figyelembe vesznek a gyógyszerek fejlesztésénél, például azt, hogy a vegyület átjut-e a vérfalon, és stabil-e a test szöveteiben és folyadékaiban.
34
Gyógyszerek
Ideális esetben a gyógyszer hatékony szájon át hévévé (az önálló adagolás így a legkényelmesebb), jól felszívódik a gyomor-bélcsatomából, kellő stabilitást mutat a test szöveteiben és folyadékaiban ahhoz, hogy egyetlen napi dózis elég legyen belőle. A gyógyszer emellett igen szelektíven hat a megcélzott területre, így alig van, vagy egyáltalán nincs befolyása a szervezet egyéb rendszereire (minimális vagy semmiféle mellékhatás nincs). Végül a gyógyszer nagy erősségű, és jelentős terápiás hatékonyságú, így kis dózisokban is elegendő adni még nehezen kezelhető betegségekben is.
A gyógyszerek egyike sem tökéletesen hatékony vagy biztonságos. Az orvosnak ezért minden kezelési döntésnél, melynél vényre felírt gyógyszerekre van szükség, mérlegelnie kell a gyógyszer lehetséges előnyeit és kockázatait. A betegségek egy részét azonban maguk a betegek gyógyítják orvosi felügyelet nélkül. Önálló kezelésre alkalmasak például a kisebb fájdalmakra, álmatlanságra, köhögésre és megfázásra beszerezhető, vény nélküli gyógyszerek. Ezek használata előtt a betegnek el kell olvasnia a gyógyszerhez mellékelt tájékoztatót, és szigorúan követnie kell az útmutatásokat. A

A gyógyszer hatását befolyásoló
tényezők
A gyógyszerek bejutása a szervezetbe, illetve távozása jelentős egyéni eltérést mutathat. A gyógyszer felszívódását, eloszlását, metabolizmusát, kiürülését és végül hatását számos tényező befolyásolja. Egyebek mellett azért észlelünk eltérő reagálást, mivel genetikai különbségek vannak közöttük. De az eltérést okozhatja az is, ha két vagy több gyógyszert szedünk egyszerre, és ezek kölcsönhatásba lépnek egymással, vagy ha olyan betegség áll fenn, mely befolyásolja a gyógyszer hatását.
A genetikailag öröklött különbségek befolyásolják a gyógyszerek kinetikáját, vagyis azoknak a folyamatoknak a sebességét, amelyek során a gyógyszer áthalad a szervezeten. Azt a tudományágat, mely a gyógyszerek hatásának örökletes eredetű különbségeit vizsgálja, farmakogenetikának nevezik.
A genetikai sajátosságok miatt egyes emberekben a gyógyszer lassabban metabolizálódik, ezért felgyűlhet a szervezetben, és mérgezést okozhat. Másoknál az örökletes tényezők felgyorsítják a metabolizmust. Ilyenkor a gyógyszer olyan gyorsan metabolizálódik, hogy a vér gyógyszerszintje sohasem éri el a hatékonysághoz szükséges mértéket. A genetikai különbségek más módon is befolyásolhatják a gyógyszerek metabo-
▲ lásd a 64. oldalon lévő táblázatot
lizmusát. Szokásos adagolás mellett a gyógyszer a megszokott sebességgel metabolizálódik. Egyesekben azonban túlterhelődik a rendszer, ha nagyobb dózisban kell szedni, vagy egy olyan másik gyógyszerrel együtt, mely ugyanazt a rendszert használja a metabolizmus- hoz. Ilyenkor a gyógyszer mérgező szintet érhet el.
Az orvosnak tehát az egyéni szükségletekhez kell igazítania a kezelést, hogy a beteg megkapja a terápiás hatáshoz szükséges gyógyszert, és minimális mérgező hatás étje. Ehhez ki kell választania a megfelelő gyógyszert, figyelembe kell vennie az életkort, a nemet, a testméretet, az étrendet, a fajtából és az etnikai eredetből adódó különbségeket, és ennek megfelelően kell gondosan beállítania az adagolást. A feladatot azonban nehezíti, ha a betegnek más betegségei is vannak, ha más gyógyszereket is használ, vagy ha az orvos keveset tud ezeknek a tényezőknek a kölcsönhatásáról.
Genetikai különbségek sokkal ritkábban észlelhetők abban, hogy a gyógyszer hogyan hat a szervezetre (farmakodinámia), mint abban, hogy a szervezet hogyan hat a gyógyszerre (farmakokinetika). Ennek ellenére bizonyos etnikai csoportok és emberfajták esetében a genetikai különbségek különösen fontosak.
Az Egyesült Államok lakosságának felében a szokásosnál jóval kisebb mennyiségben található az .’V-acetiltranszferáz nevű máj enzim, mely néhány gyógyszer és számos mérgező anyag lebomlását segíti. Akikben ez az enzim kevesebb az átlagosnál, azokban a gyógyszer lebontása is lassúbb. A gyógyszer így magasabb vérszintet ér el, és hosszabb ideig marad a szer-
A gyógyszer hatását befolyásoló tényezők
35
A gyógyszer hatását számos tényező befolyásolja
vezetben, mint akkor, ha az említett enzim megfelelő mennyiségben van jelen.
Körülbelül minden 1500-ból egy emberben az átlagosnál alacsonyabb a pszeudokolinészteráz nevű vérenzim szintje. Ez az enzim semlegesít bizonyos gyógyszereket, pl. a sukcinil-kolint, melyet altatáskor az izmok időleges ellazítására adnak. Bár az említett enzim hiánya nem gyakori, következményei fontosak. A
sukcinil-kolin, ha az enzim nem semlegesíti, izombénulást okozhat, például a légzőizmokét is. A beteg ilyenkor hosszabb ideig csak gépi lélegeztetéssel tud lélegezni.
A glukóz-6-foszfát-dehidrogenáz (G6PD) a vörös- vérsejtekben található enzim, mely védi a vörösvérsej- teket bizonyos mérgező vegyületektől. A fekete férfiak körülbelül 10%-ában és a fekete nők kisebb százaléké-
36
Gyógyszerek
bán kevés a G6PD enzim. A malária kezelésére használt gyógyszerek (pl. klorokvin, pamakvin, pri- makvin), az aszpirin, a probenecid és a K-vitamin G6PD-hiány esetén elpusztítják a vörösvérsejteket, és ún. hemolitikus anémiát (vörösvérsejt-széteséssel járó vérszegénység) okoznak.A
Minden 20000. emberben néhány érzéstelenítő nagyon magas lázat (ún. malignus hipertermiát) okoz. A betegség oka az izmok genetikai hibája, mely fokozottan érzékennyé teszi ezeket az embereket némelyik ér- zéstelenítőre. A beteg izmai megmerevednek, szíve szaporán ver, vérnyomása esik. A betegség nem gyakori, de életveszélyes.
A máj P-450 enzimrendszere kiemelt szerepet játszik a gyógyszerek hatástalanításában. A P-450-en- zimek szintje nemcsak azt határozza meg, hogy a máj milyen ütemben hatástalanítja a gyógyszereket, hanem azt a pontot is, amelyen túl az enzimrendszer túlterhelt- té válik. A P-450 enzimrendszer szintjeit számos tényező megváltoztatja, ugyanakkor az enzimben mutatkozó különbségek döntően befolyásolják a gyógyszer hatását. Normális enzimszint mellett például a flurazepam nevű altatószer hatása kb. 18 óra. Csökkent enzimszint esetén a hatás több mint 3 napig is eltarthat.
Gyógyszerkölcsönhatásnak nevezzük azt a jelenséget, ha az egyik gyógyszer hatása megváltozik egy másik, egyidejűleg szedett gyógyszer hatására (gyógyszergyógyszer kölcsönhatás), vagy az elfogyasztott ételek hatására (gyógyszer-étel kölcsönhatás).
A gyógyszerek összeadódó hatása néha előnyös, az esetek döntő többségében azonban a gyógyszerek kölcsönhatása nem kívánatos vagy kifejezetten káros. A kölcsönhatás a gyógyszer hatását fokozhatja vagy csökkentheti, vagy felerősítheti a mellékhatásokat. A legtöbb kölcsönhatás a vényköteles gyógyszereknél figyelhető meg, de előfordul az is, hogy az egyik szereplő vény nélküli gyógyszer,■ leggyakrabban az aszpirin, a savkötők vagy az orrdugulás ellen adott szerek.
A gyógyszerkölcsönhatás kialakulásának rizikója függ attól, hogy hány gyógyszert szed a beteg, milyen adagban szedi, és attól, hogy az adott gyógyszer hajlamos-e kölcsönhatásra. Sok kölcsönhatásra már a gyógyszerek tesztelésekor fény derül. Segít elkerülni a súlyos problémákat, ha az orvosok, ápolónők és gyógyszerészek tájékoztatnak az általuk észlelt esetleges kölcsönhatásokról. Ugyancsak segítenek a szak-
▲ lásd a 746. oldalt
■ lásd az 53. oldalt
könyvek és számítógépes programok. A gyógyszerek kölcsönhatásának veszélye növekszik, ha a gyógyszerek felírását nem koordinálják a gyógyszerek kiadásával és a tanácsadással. Legnagyobb veszélynek azok a betegek vannak kitéve, akiket több orvos is gyógykezel, mivel az egyes orvosok esetleg nem tudnak a beteg által szedett összes gyógyszerről. A gyógyszerek kölcsönhatásának veszélye ugyancsak csökkenthető, ha az összes receptet egy gyógyszertárban váltjuk ki.
A kölcsönhatásnak sokféle formája lehetséges. Két gyógyszer hatása összeadódhat, az egyik gátolhatja a másik hatását, vagy megváltoztatja a másik felszívódásának, metabolizmusának vagy kiürülésének sebességét.
Két hasonló hatású gyógyszer terápiás hatása összeadódhat, ha egy időben szedjük őket. Sokszor véletlenül is bevehetünk két olyan gyógyszert, mely ugyanazt a hatóanyagot tartalmazza. Az ilyesmi legtöbbször a recept nélkül kapható gyógyszereknél történik meg. A difenhidramin pl. számos allergia és megfázás elleni gyógyszer hatóanyaga, de megtalálható egy sor altatóban is. Az aszpirin számos meghűléses gyógyszer alkotórésze, de gyakran kerül fájdalomcsillapító készítményekbe is.
Gyakori, hogy két hasonló, de nem teljesen azonos gyógyszert vesz be a beteg. Az orvos néha szándékosan jár el így, hogy nagyobb hatást érjen el. Felírhat például kétféle vérnyomáscsökkentőt, ha a beteg magas vérnyomását nehéz beállítani. Általában daganatos betegek gyógyítását is egyszerre több gyógyszerrel végzik (kombinációs kemoterápiát alkalmaznak), hogy jobb hatást éljenek el. Probléma akkor keletkezhet, ha az orvos tévedésből ír fel hasonló gyógyszereket. Ilyenkor a mellékhatások súlyosabbak; például túlzott nyugtató hatás és szédülés léphet fel, ha a beteg két különböző altatót vesz be (vagy ha az altatóra alkoholt iszik vagy egyéb, nyugtató hatású gyógyszert szed).
Két ellentétes (antagonista) hatású gyógyszer között is létrejöhet kölcsönhatás. A nem szteroid gyulladáscsökkentők, pl. az ibuprofen, melyeket fájdalomcsillapításra is használnak, visszatartják a sót és a folyadékot. A vízhajtók viszont arra valók, hogy a szervezet megszabaduljon a felesleges sótól és folyadéktól. Ha ezeket a gyógyszereket együtt kapja a beteg, a nem szteroid gyulladáscsökkentők rontják a vízhajtók hatékonyságát (antagonizmus). A magas vérnyomás és a szívbetegségek gyógyszerei (például a béta-blokkolók: propranolol, atenolol) semlegesítik bizonyos asztma elleni gyógyszerek hatását (például a béta-adrenerg izgató gyógyszerekét: albuterol stb.).
A gyógyszer hatását befolyásoló tényezők
37
A felszívódást befolyásoló tényezők
A szájon át szedett gyógyszerek a gyomor vagy a vékonybél nyálkahártyáján át szívódnak fel. Bizonyos gyógyszerek vagy élelmiszerek ezért csökkentik más gyógyszer felszívódását. A tetraciklin antibiotikum pl. nem szívódik fel tökéletesen, ha kálciumot vagy kálci- umtartalmú ételeket (pl. tej vagy egyéb tejtermékek) fogyasztott a beteg egy órával a gyógyszer bevétele előtt. Ilyenkor fontos az adagolási előírások követése, tehát, hogy ne fogyasszunk ételt egy órával a gyógyszer bevétele előtt vagy utána néhány óráig, vagy hogy az egyes gyógyszereket legalább kétórás eltéréssel vegyük be.
A metabolizmust befolyásoló tényezők
Számos gyógyszert a máj kémiai átalakító rendszerei, például a P-450 enzimrendszer, bontanak le. A gyógyszer a vérben kering, és áthalad a májon is. Az itt lévő enzimek hatástalanná teszik, vagy olyan változtatást hajtanak végre a szerkezetében, mely lehetővé teszi kiszűrését a vesén át. Bizonyos gyógyszerek megváltoztatják a P-450 enzimrendszer működését, és emiatt egy másik gyógyszer semlegesítése az átlagosnál gyorsabb vagy lassabb lesz. A barbiturátok (pl. a feno- barbitál) fokozzák a máj enzimek aktivitását, ezért némelyik gyógyszer, például a warfarin kevésbé hatékony, ha barbiturátot is szed a beteg. Az orvosnak ilyenkor növelnie kell a gyógyszer adagját, hogy ellensúlyozza ezt a hatást. Ha azonban később a beteg abbahagyja a fenobarbitál szedését, a többi gyógyszer szintje drámai módon me gemelkedhet, és komoly mellékhatások alakulhatnak ki.
A cigarettafüstben jelen lévő vegyületek ugyancsak fokozhatják egyes májenzimek aktivitását. Ezért csökkenti a dohányzás bizonyos fájdalomcsillapítók (pl. propoxifen) és bizonyos tüdőgyógyászati gyógyszerek (pl. teofillin) hatékonyságát.
A cimetidin (fekély elleni gyógyszer) valamint a ciprofloxacin és eritromicin (antibiotikum) példák azokra a gyógyszerekre, melyek lelassíthatják a májenzimek működését, és megnyújtják a teofillin hatását. Az eritromicin befolyásolja bizonyos allergia elleni gyógyszerek (pl. terfenadin, asztemizol) metabolizmu- sát, így ezeknek a gyógyszereknek a mennyisége veszélyesen megnőhet.
A kiürülést befolyásoló tényezők
A gyógyszerek befolyásolhatják azt a sebességet, mellyel a vesék kiszűrnek egy másik gyógyszert. Némelyik gyógyszer például megváltoztatja a vizelet savasságát, és ez visszahat más gyógyszerek kiválasztására. Ilyen hatású például nagy dózisban a C-vitamin.
Hogyan csökkenthetjük a gyógyszerkölcsönhatások veszélyét?
- Konzultáljon háziorvosával, mielőtt új gyógyszerek szedését kezdené el.
- írja össze mindazokat a gyógyszereket, melyeket szed, és időszakonként beszélje meg a listát orvosával.
- Ugyancsak írja fel az összes betegségét, és időszakonként beszélje meg a listát orvosával.
- Olyan gyógyszertárat válasszon, mely átfogó szolgáltatásokat nyújt, és minden gyógyszerét ebben a gyógyszertárban váltsa ki.
- Tájékozódjon arról, hogy az ön által szedett vényköteles gyógyszerek mire valók, és milyen hatásaik vannak.
- Tájékozódjon az ön által szedett gyógyszerek lehetséges mellékhatásairól.
- Ismerje meg, hogyan kell szedni a gyógyszereket, a nap melyik szakában kell bevenni őket, és bevehetők-e más gyógyszerekkel együtt.
- Beszélje meg a gyógyszerésszel, ha vény nélküli gyógyszereket is akar szedni, mondja el neki, hogy milyen betegségekben szenved, és milyen vényköteles gyógyszereket kapott.
- Kövesse a gyógyszerbevétellel kapcsolatos utasításokat.
- Számoljon be az orvosának vagy a gyógyszerésznek minden olyan tünetről, mely kapcsolatban lehet a gyógyszer alkalmazásával.
Gyógyszerek és betegségek
kölcsönhatásai
A gyógyszerek főként egy adott szervben vagy rendszerben fejtik ki hatásukat. Mivel azonban a vérkeringéssel eljutnak a szervezet minden részébe, máshol is kiválthatnak hatást. A tüdőbetegségre felírt gyógyszer például hathat a szívre, vagy egy meghűlés elleni gyógyszer a szemre. Mivel a gyógyszerek más betegségeket is befolyásolhatnak azokon kívül, melyeket célba vettek velük, az orvosnak tudnia kell mindenféle egyéb betegségről is, mielőtt felír egy új gyógyszert. Különösen fontosak ebből a szempontból a következő betegségek: cukorbetegség, alacsony vagy magas vérnyomás, szürke hályog, a prosztata (dülmirigy) megnagyobbodása, a húgyhólyag szabályozásának romlása és az álmatlanság.
38
Gyógyszerek
Placebó: kedvezni fogok
A placebó latin kifejezés, jelentése: „kedvezni fogok”. 1785-ben jelent meg először egy orvosi szótárban a következő magyarázattal: „hétköznapi módszer vagy orvosság”. Két kiadással később a placebó definíciója a következő volt: „álgyógyszer”, mely állítólag hatástalan és ártalmatlan. Ma már tudjuk, hogy a placebónak lényeges hatásai lehetnek, kedvezőek és kedvezőtlenek egyaránt.
A placebó olyan gyógyszer, mely nem tartalmaz hatóanyagokat, de ugyanúgy rendelik el szedésüket, mint az igazi gyógyszerekét.
Az igazi placebó külsőleg pontosan olyan, mint a valódi gyógyszer, de inaktív, vagyis csak hatástalan ve- gyületeket tartalmaz, például keményítőt vagy cukrot. A placebót legtöbbször kutatási célokra használják, összehasonlítva hatását a hatóanyagot tartalmazó gyógyszerrel. Emellett bizonyos korlátozott körülmények között tünetek enyhítésére is felírhatja az orvos, ha úgy véli, hogy a hatóanyagot tartalmazó gyógyszer adása nem indokolt.
Placebóhatás a tünetek változása olyan kezelés után, melynek nincs bizonyított hatása. Előfordulhat bármilyen kezelés során, pl. gyógyszeres kezelésnél, műtétnél vagy a pszichoterápiában.
A placebó rendkívül sokféle változást okozhat, vagy sok jelenségnek állhat a hátterében: ezek lehetnek előnyös és nem kívánatos változások. A placebóhatást valószínűleg két tényező befolyásolja leginkább. Az egyik az, hogy a beteg eredményeket vár a gyógyszer szedésétől. Ez általában optimista várakozás, melyet nevezhetünk átfogóbban befolyásolhatóságnak, hitnek, reménynek vagy optimizmusnak is. A második tényező, a spontán változás, néha még az előzőnél is fontosabb. A betegek gyakran tapasztalnak spontán javulást, vagyis kezelés nélkül is jobban érzik magukat. Ha a placebó bevétele után spontán változás lép fel, azt tévesen a placebó hatásának tulajdonítják. Ha viszont fejfájás vagy bőrkiütés alakul ki spontán módon a placebó bevétele után, akkor ezek miatt is a placebót hibáztathatják.
Végeztek vizsgálatokat annak eldöntésére, hogy bizonyos személyiségjegyek esetén nagyobb-e a valószínűsége annak, hogy reagál valaki a placebókra. A vizsgálatok rendkívül eltérő következtetésekkel zárultak. A
placebóra adott válasz tulajdonképpen csak mértékében tért el, hiszen bizonyos körülmények között mindenki befolyásolható szuggesztióval. Az emberek egy része azonban fogékonyabbnak látszik. Azokon, akik érzékenyen reagálnak a placebókra, a drogfogyasztók jellemvonásai fedezhetők fel. Szükségük van az adag emelésére, kényszerű vágyat éreznek a gyógyszer bevételére, és a gyógyszer leállításakor elvonási tüneteket mutatnak.
A placebók alkalmazása a kutatásban
Bármelyik gyógyszernek lehet placebóhatása, kedvező és kellemetlen hatás egyaránt, mely nem hozható kapcsolatba a hatóanyaggal. A kutatók kísérleti vizsgálatokban összehasonlítják a leendő gyógyszereket pla- cebóval annak céljából, hogy az igazi gyógyszerhatást elkülönítsék a placebóhatástól. Az ilyen vizsgálatokban a résztvevők fele kapja a kísérleti a gyógyszert, a másik fele pedig a külsőre ugyanolyan placebót. Ideális esetben sem a résztvevők, sem a vizsgálat vezetői nem tudják, ki kapott valódi gyógyszert és ki placebót (az ilyen vizsgálatot kettős vak vizsgálatnak nevezik).
A vizsgálat befejezése után a kísérleti gyógyszernél megfigyelt változásokat összehasonlítják a placebó által kiváltott változásokkal. A gyógyszerek igazi kémiai hatását tehát úgy állapítják meg, hogy az eredményekből levonják a placebó hatását. A kísérleti gyógyszernek lényegesen jobban kell szerepelnie, mint a placebónak, hogy a felhasználás indokolt lehessen. Az új angina elleni gyógyszerek vizsgálataiban például (az angina olyan mellkasi fájdalom, melyet a szívizom elégtelen vérellátása okoz) a javulás általában a placebónál is meghaladja az 50%-ot, ezért az új gyógyszerek hatékonyságának kimutatása igen komoly erőfeszítést igényel.
A placebók felhasználása a terápiában
Mindenféle kezelésnek van placebóhatása, ezért a gyógyszereknek tulajdonított hatások betegenként és orvosonként változnak. Az a beteg, akinek pozitív véleménye van a gyógyszerekről, orvosokról, kórházakról, nagyobb valószínűséggel reagál kedvezően a placebóra, vagy ad placebóválaszt a valódi gyógyszerre is, mint a negatív beállítottságú betegek. Az utóbbiak sokszor tagadják a kezelés előnyeit, és gyakran tapasztalnak mellékhatásokat.
A pozitív hatás valószínűbb, ha mind az orvos, mind a beteg hisz a placebó hatékonyságában. Enyhülést hozhat például olyan gyógyszer is, melynek nincs ismert hatása arra a betegségre, melyet kezelnek vele (pl. a B12-vitaminnak artritiszben), vagy egy enyhe gyógyszer (pl. egy enyhe fájdalomcsillapító) erősebb hatást fejthet ki.
A gyógyszerek és az életkor
39
Az orvosok általában tartózkodnak attól, hogy önkényesen a beteg tudta nélkül alkalmazzák a placebót (kivéve a kísérleti vizsgálatokat), mivel a megtévesztés árthat az orvos-páciens kapcsolatnak. Másrészt az ilyen alkalmazásnál az orvos félreértheti a beteg tüneteit, és tévesen úgy gondolhatja, hogy azok eltúlzottak, vagy hátterükben nincs valódi betegség. Ha több orvos vagy nővér is részt vesz a kezelésben (például a csoportos kezelésnél vagy kórházi körülmények között), a placebó ronthatja beteghez fűződő viszonyukat és viselkedésüket, és fokozza annak veszélyét, hogy a megtévesztés kiderül.
Az orvosnak azonban van egy egyszerű, közvetlen módja a placebó felírására. Ha például egy beteg krónikus fájdalommal küszködik, és félő, hogy hozzászokik egy olyan fájdalomcsillapítóhoz, melynél függőség alakulhat ki, az orvos javasolhatja, hogy próbálkozzanak meg a placebóval. Lényegében arról van szó, hogy az orvos és a beteg közösen vállalkoznak a kísérletre, és vizsgálják, hogy a veszélyes gyógyszer valóban szükséges-e.
Bár az orvosok ritkán írnak fel placebót, szinte mindannyian ismernek olyan beteget, aki tökéletesen meg van győződve arról, hogy bizonyos vegyületek használata megelőzi vagy enyhíti betegségét. Még
akkor is hisz ebben, ha nincsen rá semmilyen tudományos bizonyíték. Azok az emberek például, akik jobban érzik magukat, ha erősítőként B ^-vitamint vagy más vitaminokat kapnak, gyakran betegnek érzik magukat, és fel vannak háborodva, ha ezt a gyógyszert megtagadják tőlük. Ha azt mondják a betegnek, hogy az általa szedett enyhe fájdalomcsillapító valójában erős, gyakran szinte teljes mértékben megszabadul fájdalmaitól, és meg van győződve arról,-hogy a felírt gyógyszer erősebb, mint a korábbiak. Kulturális hiedelmek vagy lelki beállítottság miatt az emberek egy részének szüksége van olyan gyógyszerekre, melyek előnye tudományosan nem bizonyított, vagy bizonyos gyógyszerformákra (pl. az injekcióra, amikor a tabletta is elegendő lenne). Az orvosok ilyen esetekben általában gondban vannak, mivel ezeket a hatásokat tudományosan nem tartják megalapozottak, de mérlegelniük kell azokat a lehetséges hátrányokat is, melyek az orvos-beteg kapcsolatot érhetik. Ezért nem szívesen írják fel ezeket a gyógyszereket. A legtöbbjük azonban felismeri, hogy a betegek egy része annyira hisz a placebókban, hogy ha megfosztanák tőle, több kárt tenne vele, mint hasznot (feltéve, hogy a használt placebónak széles biztonsági sávja van).
Mivel idősebb korban nagyobb az idült betegségek valószínűsége, az idősek több gyógyszert szednek, mint a fiatalabb felnőttek: átlagosan 4-5 vényköteles és két vény nélküli gyógyszert. Időseknél több mint kétszer nagyobb a hajlam a nemkívánatos gyógyszerhatásokra is,A mint a fiataloknál, és ezek a reakciók náluk rendszerint súlyosabbak.
Idős korban csökken a szervezet víztartalma. Mivel sok gyógyszer vízben oldódik, és mivel kevesebb a víz feloldásukhoz, az idősek szervezetében nagyobb koncentrációban vannak jelen. Ugyancsak probléma, hogy a vesék kevésbé képesek a gyógyszereket a vizelettel kiválasztani, vagy a máj lassabban metabo- lizálja őket. Következésképpen a gyógyszer sokkal tovább megmarad az idős beteg szervezetében, mint a fiatalokéban, s az orvosnak kisebb adagokat kell fel
írnia, vagy esetleg kevesebb adagot kell előírnia naponta.
Az idős szervezet számos gyógyszerre érzékenyebben reagál. Például aluszékonyabbak, és gyakrabban lesznek zavartak, amikor szorongáscsökkentőket vagy altatókat szednek. Sokkal erősebben csökkentik náluk a vérnyomást azok a gyógyszerek, melyek úgy hatnak, hogy ellazítják az artériákat, és mérséklik a szívre jutó terhelést. Az agy, a szem, a szív, az erek, a húgyhólyag és a belek jóval érzékenyebbek egyes, gyakran használt gyógyszerek antikolinerg mellékhatásaira. Az antikolinerg hatású gyógyszerek gátolják az idegrendszer egy részének normális működését (ezt a részt kolinerg idegrendszernek is nevezik).
▲ lásd a 42. oldalt
40
Gyógyszerek
Gyógyszerek, amelyek fokozottan veszélyeztetik az idős betegeket
Fájdalomcsillapítók
A propoxifen fájdalomcsillapító hatása nem erősebb, mint a paracetamolé, ugyanakkor kábító mellékhatása van. Okozhat székrekedést, álmosságot, zavartságot, és néha lassítja a légzést. A többi kábító fájdalomcsillapítóhoz (opiátok) hasonlóan ennél a gyógyszernél is fennáll a hozzászokás veszélye.
Az összes nem szteroid gyulladáscsökkentő közül az indometacin hat leginkább az agyra. Néha zavartságot vagy szédülést okoz.
A meperidin injekcióban erős fájdalomcsillapító hatású, de szájon át szedve nem annyira hatékony fájdalom ellen, és gyakran vált ki zavartságot.
A pentazocin kábító érzéstelenítő, amely nagyobb valószínűséggel okoz zavartságot és hallucinációt, mint a többi kábító fájdalomcsillapító.
A vérrögképződést gátló gyógyszerek
A dipiridamol hatására az idősebb beteget szédülés fogja el, ha feláll (ortosztatikus hipotenzió). Az aszpirinnél legtöbbször nem előnyösebb vérrögképződés ellen.
A tiklopidin általában hatékonyabb az aszpirinnál a vérrögök megelőzésében, ugyanakkor a mellékhatásai jóval veszélyesebbek. Hasznos alternatíva azoknak, akik nem szedhetik az aszpirint.
A fekély gyógyszerei
A hisztaminreceptort gátló szerek egy része (főként a cimetidin, de kisebb mértékben a ranitidin, nizatidin és a famotidin is) a szokásos adagok mellett mellékhatásokat okozhat, különösen zavartságot.
A depresszió gyógyszerei
Az amitriptilin erős antikolinerg és nyugtató hatású szer, ezért általában nem a legjobb választás depresszió ellen idősebb korban.
A doxepin szintén erős antikolinerg hatású.
A hányinger ellen alkalmazott gyógyszerek
(antiemetikumok)
A trimetobenzamid az egyik legkevésbé hatékony gyógyszer hányinger ellen, mellékhatásokat azonban gyakran okoz, például
a kar, a láb és a test rendellenes mozgását válthatja ki.
Allergiaellenes gyógyszerek
Erős antikolinerg hatása van az összes vény nélkül kapható és számos vényköteles allergia ellenes gyógyszernek. Ide sorolhatók a klorfeníramin, difenhídramin, hidrőxizin, ciproheptadin, prometazin, tripeiennamin és a dexklofeniramin és a több hatóanyagból álló, meghűlés elleni gyógyszerek. Az említett gyógyszerek hatékonyak allergiás reakciók és szezonális allergia esetén, de általában nem alkalmasak a vírusfertőzést kísérő orrfolyás és egyéb tünetek kezelésére. Ha allergia elleni gyógyszerre van szükség, akkor azok a legjobbak, melyeknek nincs antikolinerg hatásuk (terfenadin, loratadin és asztemizol). Időseknek biztonságosabbak azok a meghűlés elleni gyógyszerek, melyek nem tartalmaznak allergiaeltenes szórt.
Vérnyomáscsökkentők
A metildopa egyedül vagy más gyógyszerrel együtt adva lassíthatja a szívverést, és súlyosbíthatja a depressziót. A rezerpinnek veszélyesek a mellékhatásai: depresszió, impotencia, szedáltság (nyugtató hatás), illetve felálláskor szédülés.
Nyugtatok
A nyugtatok, például a klorpromazin, haloperidol, tioridazin és iiotixen hatékonyak a pszichés betegségek kezelésére, nem igazolták azonban hatékonyságukat az elbutulással (demencia) összefüggő viselkedési zavarok ellen (pl. izgatottság, járkálás, ismételt kérdezés, dobálás, verekedés). Ezek a gyógyszerek gyakran toxikusak, erősen nyugtatnak, mozgászavarokat és antikolinerg mellékhatásokat okoznak.
Idősebb embereknek kis adagban kell kapniuk a nyugtatókat, vagy teljesen mellőzni kell őket. A kezelés indokoltságát ismételten meg kell vizsgálni, és a gyógyszer szedését a lehető leghamarabb be kell fejezni.
A gyomor-bélcsatorna görcsoldói
A gyomor-bélcsatorna görcsoldói, például a diciclomin, a hioszciamin, a propantelin, a belladonna alkaloidok és a klidinium-klor-
A gyógyszerek és az életkor
41
diazepoxid, gyomorgörcsök és -fájdalmak kezelésére használatosak. Erős antikolinerg hatásúak, ezért kérdéses, hogy van-e hasznuk az idősek által még tolerált kis adagokban.
A cukorbetegség gyógyszerei (antidiabetikus szerek)
A klorpropamid hosszú ideig alacsony szintre szorítja le a vércukrot (hipoglikémia), és ez a hatás idősebb korban még erősebben érvényesül. Mivel egyben visszatartja a szervezetben a vizet, csökkenti a vér nátriumszintjét.
Vaspótló gyógyszerek
Vas-szulfátból nem érdemes 325 mg-nál nagyobb adagot bevenni naponta, mert a többlet nem szívódik fel, viszont nagy valószínűséggel székrekedést okoz.
Izomlazítók és görcsoldók
A legtöbb izomlazító és görcsoldó, például a metokarbamol, karizoprodol, oxibutlnin, klorzoxazon, metaxalon és ciclobenzaprin, antikolinerg mellékhatásokat és gyengeséget okoz, és szedatív (nyugtató) hatású. Az összes izomlazító és görcsoldó készítménynél kérdéses, hogy hasznáinak-e olyan kis adagban, melyet az idősebb emberek még jól tolerálnak.
Nyugtatok, szorongáscsökkentők, altatók
A meprobamát nem előnyösebb, mint a benzodiazepinek, viszont számos hátrányos tulajdonsága van.
A klordiazepoxid, a diazepám és a flurazepám – a szorongás és az álmatlanság kezelésére használt benzodiazepinek – rendkívül hosszú hatásúak idős korban (gyakran a 96 órát is meghaladja). Ezek a gyógyszerek, akár egyedül, akár más gyógyszerekkel együtt adva hosszas álmosságot okozhatnak, illetve fokozzák az elesés és csonttörések veszélyét.
A difenhidramin allergia elleni szer, emellett számos vény nélkül kapható nyugtató hatóanyaga, de jelentős antikolinerg hatása van.
A barbiturátok, például a szekobarbitál és a fenobarbitál, több mellékhatást okoznak, mint a szorongás és az álmatlanság más gyógyszerei. Emellett számos egyéb gyógyszerrel kölcsönhatásba lépnek. Az idősebbeknek általában tartózkodniuk kell a barbiturátoktól, kivéve az epilepsziás görcsök kezelésénél.
Antikolinerg: Mit takar ez a kifejezés?
Az acetilkolin a szervezet sokféle ingerületátvivő anyagának egyike. Az átvivőanyagok olyan kémiai vegyületek, melyek segítségével az idegsejtek kommunikálnak egymással, az izmokkal és sok belső elválasztásé miriggyel. Azoknak a gyógyszereknek, melyek gátolják az acetilkolin átvivőanyag hatását, ún. antikolinerg hatásuk van. A legtöbb gyógyszernél nem szándékos az acetilkolin gátlása, tehát az antikolinerg hatás mellékhatás.
Idős emberek különösen érzékenyek az antikolinerg hatású gyógyszerekre, mivel az acetilkolin mennyisége az életkorral csökken, és a szervezet a rendelkezésre álló vegyületeket is kevésbé tudja használni. Az antikolinerg hatású gyógyszerek zavart- ságot, látászavarokat, székrekedést, szájszárazságot, szédülést és nehéz vizelési, vagy a húgyhólyag szabályozásának elvesztését okozzák.
Bizonyos gyógyszerek mellékhatásai sokkal gyakoribbak és erősebbek idős betegeknél, és ezért használatukat kerülni kell. Szinte minden esetben rendelkezésre állnak biztonságosabb helyettesítő gyógyszerek.
Idős korban nagyobb veszéllyel jár, ha a beteg a gyógyszer szedésekor nem követi pontosan az orvos utasításait. Az orvosi utasítások elhanyagolása azonban nem gyakoribb időseknél, mint a fiatalabb generá- cióknál.A Problémát okozhat, ha a beteg elfelejti bevenni a gyógyszerét, vagy ha túl sokat vagy túl keveset vesz be belőle. Olykor más betegség is kialakulhat, vagy az orvos módosíthatja a kezelést, arra gondolván, hogy az addig alkalmazott gyógyszer nem vált be. Ha az idős beteg nem akarja követni az orvos utasításait, jobban teszi, ha megbeszéli a dolgot orvosával, mintha saját szakállára cselekedne.
A lásd a 47. oldalt
42
A gyógyszerek nemkívánatos hatásai
Gyakori az a téves nézet, hogy a gyógyszerek hatásait egyértelműen két csoportba lehet osztani: az elvárt vagy gyógyítás céljait szolgáló hatásokra, és a nemkívánatos vagy mellékhatásokra. Valójában a legtöbb gyógyszernek számos hatása van, és mivel azt szeretnénk, hogy a beteg ebből egyet (vagy néhányat) tapasztaljon, a többi hatást nemkívánatosnak tekintjük. Bár a mellékhatás kifejezést igen gyakran használják még az egészségügyi szakemberek is, a nemkívánatos gyógyszerhatás pontosabb megjelölés azokra a hatásokra, melyeket nem terveztünk, melyek kellemetlenek, ártalmasak, és potenciális veszélyt’jelentenek.
Nyilvánvalóan nem meglepő, hogy a mellékhatások igen gyakoriak. Becslések szerint az Egyesült Államokban a kórházi felvételek kb. 10%-ára a nem kívánt gyógyszerhatás kezelése céljából kerül sor. A kórházban ápolt betegek kb. 15-30%-ánál lép fel legalább egy mellékhatás. A mellékhatások többsége viszonylag enyhe és elmúlik, ha a gyógyszer adagolását leállítjuk, vagy az adagokat módosítjuk, de sajnos vannak súlyosabb és hosszabb ideig tartó effektusok is.
A nemkívánatos gyógyszerhatásokat két fő típusba sorolhatjuk. Az első típus olyan reakciókat jelent, melyek a gyógyszer ismert és hasznosnak ítélt farmakológiai és gyógyító hatásainak eltúlzott formái. Ha például valaki magas vérnyomás miatt szed gyógyszert, szédülni kezdhet, ha a gyógyszer túlságosan csökkenti a vérnyomását. A cukorbetegségben szenvedő beteg gyengeséget, izza- dást, hányingert és szívdobogást érezhet, ha inzulin vagy egyéb vércukorcsökkentő gyógyszer hatására a cukorszint túlságosan leesik. Az ilyen típusú nem kívánt hatás általában megjósolható, bár néha elkerülhetetlen. Akkor lép fel, ha a gyógyszer adagja túlságosan nagy, ha a beteg szokatlanul érzékeny a gyógyszerre, vagy ha egy másik gyógyszer lelassítja az első lebontását, és ezzel megemeli a koncentrációját a vérben.
A reakciók másik fő típusa olyan mechanizmusok eredménye, melyeknek magyarázatával jelenleg még adós a tudomány. Az ilyen típusú nemkívánatos hatások jobbára nem jósolhatok meg előre, és akkor tudatosul, ha több betegnél is előfordult. Ide tartoznak például bizonyos bőrkiütések, sárgaság (májkárosodás), vérszegénység, a fehérvérsejtek számának csökkenése, a vese károsodása és olyan idegsérülések, melyeket a látás és a hallás károsodása kísér. Ezek a reakciók jellemzően igen
kevés betegnél észlelhetők, és okuk rendszerint allergia vagy túlérzékenység az adott gyógyszerre. A jelenség olyan genetikai különbségekre vezethető vissza, melyek befolyásolják a gyógyszer metabolizmusát vagy a szervezet reagálását az adott gyógyszerre.
A nemkívánatos gyógyszerhatások egy része nem sorolható a fenti két kategóriába. Ezek a reakciók általában előre láthatók, és a háttérben álló okok is ismertek. Például gyakran lép fel gyomorbántalom vagy vérzés azoknál, akik hosszú ideig szednek aszpirint, vagy más nem szteroid gyulladáscsökkentő gyógyszert (ibuprofent, ketoprofent, vagy naproxent).
A nemkívánatos hatások
súlyossága
Nem létezik univerzális módszer a nemkívánatos gyógyszerhatások súlyosságának leírására és mérésére, és a megítélés egyébként is meglehetősen szubjektív. Mivel a legtöbb gyógyszert szájon át veszi be a beteg, a gyo- mor-bélcsatoma zavarai, pl. étvágyvesztés, hányinger, felfúvódás érzése, székrekedés vagy hasmenés, nagy számban szerepelnek a bejelentett mellékhatás között.
A gyomor-bélcsatoma zavarait, illetve a fejfájást, kimerültséget, enyhe izomfájdalmakat, az általános rossz közérzetet és az alvási szokások változásait az enyhe reakciók közé sorolják, és kevés jelentőséget tulajdonítanak nekik. Ezek a panaszok azonban valódi gondot jelenthetnek a betegnek, aki, ha úgy véli, hogy miattuk csökken az életminősége, esetleg nem működik együtt az orvossal az előírt gyógyszerek beszedése terén, és ezzel nagyban akadályozhatja a kezelés céljainak elérését.
Közepes súlyosságú reakcióknak tekinthetjük azokat az enyhe kategóriában felsorolt tüneteket, ha a beteg kifejezetten zavarónak, kellemetlennek vagy elviselhetetlennek érzi őket. A fenti listához kapcsolhatók még a következő reakciók: bőrkiütések (különösen a kiterjedt, makacs kiütések), látászavarok (különösen, ha a beteg korrigáló szemüveget visel), izomremegés, vizelési nehézségek (sok gyógyszer okozhatja idős férfiaknál), a hangulat vagy az értelmi képesség bármilyen érzékelhető változása, és a vér összetevőinek bizonyos változásai (például a zsírok vagy lipidek).
Az enyhe vagy közepes mellékhatások miatt nem feltétlenül szükséges a gyógyszer szedésének leállítása, különösen abban az esetben, ha nincs megfelelő helyettesítő gyógyszer. Ilyenkor az orvos valószínűleg újra megvizsgálja az adagokat, az adagolás gyakoriságát (napi
A gyógyszerek nemkívánatos hatásai
43
Uj gyógyszerek biztonságosságának vizsgálata
Mielőtt az Egyesült Államok Élelmiszer- és Gyógyszerügyi Hatósága (FDA) engedélyezi egy új gyógyszer forgalmazását, alapos vizsgálatokat kell végezni állatok és emberek bevonásával. A vizsgálatok jelentős része arra irányul, hogy meghatározzák a gyógyszer hatékonyságát és viszonylagos ártalmatlanságát. Először állatokkal folytatnak vizsgálatokat, és értékelik a gyógyszer kinetikáját (felszívódás, eloszlás, átalakulás, kiürülés), dinamikáját (hatásai és azok mechanizmusa) és biztonságosságát (lehetséges hatását a termékenységre és az utódokra). Számos gyógyszer már itt kihullik a rostán, mivel nem mutat elégséges hatást, vagy túlságosan mérgezőnek bizonyul.
Ha az állatkísérletek sikeresek, akkor az FDA jóváhagyja a fejlesztők kérvényét, melyet a kísérleti fázisban lévő gyógyszerre adtak be, s ezután elkezdhetők az emberen végzett vizsgálatok. Ezeket a vizsgálatokat több fázisban végzik. A forgalmazás előtti fázisokban (I., II., III. fázis) az új gyógyszert először kis számú egészséges önkéntesen próbálják ki, majd egyre több betegen (akik már megbetegedtek, illetve akiket fenyeget az a betegség, melyet az új gyógyszerrel kezelni vagy megelőzni szándékoznak). A gyógyszer hatékonyságán kívül a humán vizsgálatoknak fel kell tárniuk a nem kívánt hatások típusait és gyakoriságát, és azokat a tényezőket, melyek fogékonnyá teszik a betegeket ezekre a reakciókra (például
életkor, nem, a kezelést nehezítő egyéb betegségek, kölcsönhatás más gyógyszerekkel).
Ezután a fejlesztők benyújtják az FDA-hoz az új gyógyszer törzskönyvezési kérvényét. Ez tartalmazza az állatokkal és az emberekkel végzett vizsgálatok adatait, a tervezett gyártási eljárásokat, a dobozban elhelyezett tájékoztatókat, a doboz- és címkefeliratokat. Az új gyógyszer kérelmének elbírálása és az engedély kiadása átlagosan 2-3 évet vesz Igénybe, bár a hatóság lerövidítheti az eljárást, ha a gyógyszer lényeges előrelépést jelent a kezelésben.
A gyártónak az új gyógyszer törzskönyvezése és bevezetése után is végeznie kell vizsgálatokat (a IV. fázisú, forgalomba hozatal utáni vizsgálat). Az ilyen vizsgálat fontos feladata az újabb, korábban nem észlelt mellékhatások rögzítése és jelentése. Az orvosokat és gyógyszerészeket felkérik a gyógyszer folyamatos ellenőrzésére. Az ilyen figyelés fontos, mivel az átfogó, forgalmazás előtti vizsgálatokkal csak azokat a mellékhatásokat tudják kimutatni, melyek aránya 1/1000 adag. Ha vannak olyan fontos mellékhatások, melyek gyakorisága 1/10.000, vagy esetleg 1/50.000 adag, azok csak akkor mutathatók ki, ha a gyógyszer már piacon van és igen sokan használják. Az FDA visszavonhatja a törzskönyvezési engedélyt, ha az újabb adatok azt mutatják, hogy a gyógyszer szedése jelentős veszélyekkel jár.
dózisok számát), az egyes adagok bevételének időpontját (étkezés előtt vagy után; reggel vagy este lefekvéskor), és azt, hogy milyen egyéb készítményekkel csökkenthetők a panaszok (például székletlazítót ajánlhat, ha a gyógyszer székrekedést okoz).
Néha, szerencsére viszonylag ritkán, a gyógyszer súlyos, életveszélyes reakciókat is kiválthat. Ilyenkor a betegnek általában abba kell hagynia a gyógyszer szedését, és az orvosnak pedig kezelnie kell a reakciót. Néha azonban nagy kockázatot jelentő gyógyszerekkel is folytatni kell a kezelést (például daganatos betegek gyógyszeres kezelése vagy szervátültetés után az immunreakciót elnyomó gyógyszerek adagolása). Az orvos ilyen esetben mindent megpróbál, hogy a súlyos mellékhatásokat ártalmatlanítsa. Adhat például antibiotikumot a fertőzé
sek leküzdésére olyan betegeknek, akiknek az immunrendszere legyengült; illetve erős, folyékony savkötőt vagy hisztamin-blokkolót (famotidin, ranitidin) a gyomorfekély megakadályozása vagy gyógyítása céljából. Vérlemezkét adhat infúzióban a súlyos vérzési zavarban szenvedő betegnek, vagy eritropoietint (a vasképzést fokozó hormon) azoknak, akiknél a gyógyszeres kezelés vérszegénységet okozott.
A kedvező hatások mellett a gyógyszerek mindegyikének van veszélye. Felírás során az orvosnak mérlegelnie kell a várható előnyök és a lehetséges veszélyek arányát. A gyógyszer alkalmazása csak akkor indokolt,
44
Gyógyszerek
Néhány súlyos, nemkívánatos gyógyszerhatás
| Mellékhatás | Gyógyszerek |
| Peptikus fekély és gyomorvérzés |
|
| Vérszegénység (a vörösvértestek termelése csökken, vagy pusztulásuk fokozódik) |
|
| A fehérvérsejtek termelésének csökkenése, a fertőzés fokozott veszélye |
|
| Májkárosító hatás |
(pl. izoniazid)
. különösen májbetegség vagy nagy mennyiségű alkohol fogyasztása esetén |
| Vesekárosodás (a gyógyszerek vesekárosító hatásának veszélye időseknél fokozódik) | Nem szteroid gyulladásgátló szerek (túlzott adag ismételt alkalmazása) Aminoglikozid antibiotikumok (pl. kanamicin, neomicin) Rákellenes gyógyszerek (pl. ciszplatin) |
| ha a várható előnyök túlsúlyban vannak a lehetséges veszélyekhez képest. Az orvosoknak azt is figyelembe kell vennie, hogy mi lehet a gyógyszer megvonásának várható következménye. A lehetséges előnyöket és veszélyeket természetesen ritkán lehet matematikai precizitással meghatározni.
Az alkalmazáshoz kapcsolódó haszon-kockázat mérlegelésekor az orvosnak figyelembe kell vennie a kezelendő betegség súlyosságát és hatását a beteg életminőségére. A viszonylag enyhe panaszok (például megfázás, köhögés, izomhúzódás, ritkább fejfájás) vény nélkül kapható gyógyszerekkel is megszüntethe- tők, s ilyenkor a mellékhatás előfordulásának csak igen kis kockázata fogadható el. A vény nélkül kapható gyógyszerek, ha az előírások szerint használjuk őket, széles biztonsági sávval rendelkeznek. A nemkívánatos |
hatások rizikója azonban ugrásszerűen nő, ha a beteg más, vény nélkül vagy vényre felírt gyógyszereket is szed. Ha viszont a gyógyszerrel súlyos, életveszélyes betegséget kezelnek (például szívinfarktus, agyvérzés, rák, szervátültetés utáni kilökődés), akkor el kell fogadni, hogy a súlyos nem kívánt reakcióknak is nagyobb a kockázata.
Kockázati tényezők Számos körülmény növeli a mellékhatások előfordulásának valószínűségét. Ilyenek például a következők: több gyógyszer egyidejű használata, életkor (csecsemők, idősek), terhesség, bizonyos betegségek és örökletes tényezők. |
A gyógyszerek nemkívánatos hatásai
45
Több gyógyszer egyidejű szedése
Ha a beteg több vényköteles és vény nélkül kapható gyógyszert szed, növekszik a nemkívánatos gyógyszerhatások kialakulásának veszélye. Az ilyen hatások száma és súlyossága a bevett gyógyszerek számával egyre inkább nő. Növeli a kockázatot az alkohol fogyasztása is, hiszen ez is a szervezetre ható szer. A mellékhatások elkerülését segíti, ha időről-időre megbeszéljük a kezelőorvossal vagy gyógyszerésszel, hogy milyen gyógyszereket szedünk egyidejűleg.
Csecsemők és kisgyermekek esetében különösen nagy a mellékhatások veszélye, mivel náluk a máj gyógyszerlebontó képessége még fejletlen. Az újszülöttek például nem tudják lebontani és kiüríteni a klo- ramfenikolt, ezért ha ilyen gyógyszert kapnak, kialakulhat a „szürke baba” szindróma, mely súlyos, gyakran halálos reakció. Egy másik antibiotikum, a tetracik- lin végleg elszínezheti a fogzománcot, ha csecsemőknek és olyan kisgyermekeknek adják, akikben még tart a fogképződés (körülbelül 7 éves korig). Ha aszpirint adunk olyan 15 év alatti gyermekeknek, akik influenzában vagy bárányhimlőben szenvednek, kialakulhat a Reye-szindróma.
Idősekben szintén nagyobb a mellékhatások kockázata. Ennek elsősorban az az oka, hogy általában több a betegségük, s ezért több vényköteles és vény nélkül kapható gyógyszert szednek. Az idősek egy része nehezen érti meg a gyógyszer helyes használatára vonatkozó előírásokat. A veseműködés és a gyógyszer kiürülése szintén csökken az életkorral, s ezt sokszor tetézik egyéb problémák, pl. a hiányos táplálkozás és a kiszáradás. Az idős emberek könnyen elesnek, és csonttörést szenvedhetnek, ha olyan gyógyszert szednek, melyek gyengeséget, zavartságot okoznak, vagy rontják a koordinációt. Ilyen zavarok léphetnek fel számos anti- hisztamin, altató, szorongás és depresszió elleni gyógyszer szedésekor. A
Számos gyógyszer veszélyezteti a magzat egészséges fejlődését. Ezért hacsak lehet, a terhes nőknek tartózkodniuk kell a gyógyszertől, különösen az első 3 hónapban. Ha a kismamának mégis szednie kell valamilyen vényköteles vagy vény nélküli gyógyszert, csak orvosi felügyelettel tegye. Az élvezeti szerek és tiltott drogok (alkohol, nikotin, kokain és kábítószerek, pl. heroin) veszélyeztetik a terhességet és a magzatot.
A betegségek módosíthatják a gyógyszer felszívódását. lebontását és kiürülését, valamint a szervezet vá
laszát az adott gyógyszerre. ■ Öröklött tényezők miatt az egyik embernél erősebben érvényesülnek bizonyos gyógyszerek toxikus hatásai, mint a másiknál. A tudat és test kölcsönhatásainak birodalma, vagyis az olyan kérdések, mint a lelki beállítottság, életszemlélet, önbizalom, bizalom az egészségügyi dolgozók iránt, nagyobbrészt még ma is feltáratlanok.
A mellékhatások száma és súlyossága általában az adag emelésével arányosan növekszik. Ez a fajta dózis- gyógyszerválasz összefüggés azonban nem igaz azokra a betegekre, akik allergiásak vagy fokozottan érzékenyek egy gyógyszerre. Esetükben már egészen kis mennyiség is elegendő egy allergiás reakcióhoz, mely jelenthet enyhe, csupán zavaró tüneteket, de súlyos, életveszélyes változásokat is.* * Az allergiás reakciók leggyakoribb formái a következők: bőrkiütés és -viszketés; láz; a légutak beszűkülése, „húzó” légzés; a gége és a hangrés szöveteinek duzzanata, mely nehezíti a légzést; a vérnyomás csökkenése, néha vészesen alacsony értékre.
A gyógyszerallergia kiszámíthatatlan, hiszen előfordulása előtt a beteg többször is kaphatta az adott gyógyszert (akár kenőcs, tabletta vagy injekció formájában) anélkül, hogy bármilyen panasza lett volna. Az enyhébb allergiás reakciókat elegendő antihisztamin- nal kezelni, súlyos vagy életveszélyes esetekben viszont adrenalint (más néven epinefrin) vagy kor- tikoszteroidot (pl. hidrokortizont) kell adni a betegnek.
Az orvos új gyógyszer felírása előtt általában megkérdezi a betegtől, hogy van-e valamilyen gyógyszerallergiája. Azok a betegek, akiknek korábban már volt súlyos allergiájuk, akik súlyos betegségben szenvednek, vagy veszélyes gyógyszereket szednek, jól teszik, ha figyelmeztető lapot viselnek nyakláncon vagy karkötőn. A lapocskán lévő információk (pl. penicillinallergia, inzulinfüggő cukorbetegség, warfarin szedése) vészhelyzetben figyelmeztetik az orvosokat és a mentősöket.
Túladagolás miatti mérgezésről akkor beszélünk, ha súlyos, egészségre káros, és esetenként halálos mérgezés történik egy gyógyszer véletlen túladagolása miatt (ami előfordulhat az orvos, a gyógyszerész vagy a beteg hibá-
A lásd a 40. oldalon lévő táblázatot
■ lásd a 37. oldalt
* lásd a 823. oldalt
46
Gyógyszerek
jából), vagy szándékos túladagolás következtében (emberölés vagy öngyilkosság).
Amikor az orvos két egyforma hatékonyságú gyógyszer közül választ, gyakran a túladagolás kisebb veszélye a fő szempont. Ha például nyugtatóra, szorongáscsökkentőre, vagy altatóra van szükség, akkor az orvos rendszerint inkább benzodiazepint (például diazepámot és tri- azolámot) ír fel, mint barbiturátot (például pentobarbi- tált). A benzodiazepinek ugyanis nem hatékonyabbak a barbiturátoknál, de szélesebb a biztonsági sávjuk, és jóval kisebb a valószínűsége, hogy súlyos mérgezést okoznak szándékos vagy véletlen túladagoláskor. A biztonság volt az oka annak is, amiért az újabb depresszió elleni szerek (például fluoxetin, paroxetin) csaknem kiszorították a régebbi, de amúgy ugyanolyan hatékony gyógyszereket (például az imipramint és amitriptilint).
Kisgyermekeknél is nagy a veszélye annak, hogy túladagolás miatt mérgezés történik. A felnőtteknek készült élénk színű tabletták és kapszulák megragadják a totyogók és kisebb gyermekek figyelmét. Az amerikai szövetségi törvények szerint ezért az összes szájon át adható, vényköteles gyógyszert olyan dobozban vagy üvegben kell kiszerelni, melyet a gyermek nem tud kinyitni. Ettől csak akkor lehet eltekinteni, ha a beteg aláír egy nyilatkozatot arról, hogy az ilyen üveg akadályt jelent számára.
Az Egyesült Államok nagyobb városaiban működnek olyan szolgálatok, melyek tájékoztatást nyújtanak a vegyszer- és gyógyszermérgezés kérdéseiben, és a telefonkönyvben megtalálható a mérgezéseket ellátó központok száma. Ezt a számot érdemes a telefon mellé helyezni, vagy a készülékbe beprogramozni.

Együttműködés a gyógyszeres
kezelés során
Együttműködésen az orvosi szaknyelvben azt értjük, hogy a beteg mennyiben követi az orvos utasításait a gyógykezelés során.
Számos vizsgálatban elemezték a betegek viselkedését, s ezek azt mutatták, hogy a rendelőből távozó betegeknek csak körülbelül fele szedi úgy a gyógyszert, ahogy az orvos előírta. Az orvos utasításainak hiányos követését a megkérdezettek sokféle okkal magyarázzák, de közülük a feledékeny ség a leggyakoribb. A kulcskérdés azonban az, hogy vajon miért felejtik el? Gyakran a tagadás lélektani mechanizmusa lehet a háttérben. A kezelés ténye valahol komoly aggodalommal tölti el a beteget, ezért elfojtja azt a szándékot, hogy kövesse a kezelési utasításokat. A betegség nyugtalanítja, és a gyógyszer bevételének kötelessége állandóan emlékezteti rá. A hiányos együttműködés egyéb okai közül megemlíthetjük a kezelés költségét, a kellemetlenségeket és a lehetséges mellékhatásokat.
A hiányos együttműködés
következményei
A legjobb kezelési terv is dugába dől, ha a beteg nem hajlandó együttműködni. A hiányos együttműkö
dés legnyilvánvalóbb következménye az, hogy a tünetek nem enyhülnek, illetve a beteg nem gyógyul meg.
Az Egyesült Államok Főfelügyeleti Irodájának becslései alapján az orvos utasításainak hanyagolása a gyógyszeres kezelés során évente 125 ezer halálesetet okoz szív- és érrendszeri betegségek (például szívinfarktus vagy agyvérzés) miatt. Ezenkívül az idősotthonokba történő felvételek 23%-a, a kórházi kezelések 10%-a, sok-sok orvosi vizit, diagnosztikus vizsgálat és amúgy elkerülhető kezelés tudható be annak, hogy a betegek nem veszik be a gyógyszerüket az előírások szerint.
A hiányos együttműködés nem csupán a kezelés költségét növeli, hanem rontja az élet minőségét is. Ha például valaki kihagyja a zöld hályogra felírt gyógyszerét, megsérülhetnek a látóidegek, ami vakságot okozhat. A szívgyógyszerek kihagyásának szabálytalan szívritmus és szivmegállás lehet a következménye. Ha a magas vérnyomásra felírt gyógyszert felejti el bevenni a beteg, agyvérzést kaphat; vagy ha az antibiotikumot nem az előírt adagban szedi, a fertőzés ismét fellángolhat, és rezisztens (ellenálló) baktériumok fejlődhetnek ki.
Együttműködés a gyógyszeres kezelés során
47
Az együttműködés kérdése
gyermekeknél
Gyermekeknél még kevésbé lehet számítani arra, hogy követik az utasításokat, mint a felnőtteknél. Egy vizsgálatban streptococcus-fertőzésben szenvedő gyermekeknek 10 napos penicillinkúrát írtak fel. Az eredmények azt mutatták, hogy 56%-uk befejezte a gyógyszer szedését a harmadik napon, 70%-uk a hatodik napon, és 82%-uk a kilencedik napon. A kezelési előírások betartása még rosszabb idült betegségek, például a fiatalkori diabétesz vagy asztma esetében, tehát olyankor, amikor hosszú időn keresztül bonyolult gyógykezelést kell alkalmazni.
Néha a szülők sem értik meg világosan az utasításokat. Egyes vizsgálatok azt mutatták, hogy a szülők a hallott információk felét elfelejtik 15 perccel azután, hogy beszéltek az orvossal. Legjobban az orvosi vizit első harmadára emlékeznek, így többet megjegyeznek a diagnózisról, mint a kezelési útmutatás részleteiről. A gyermekgyógyászok ezért megpróbálják egyszerűen megadni a kezelési előírásokat, és gyakran fel is írják azokat.
Az idős betegek
együttműködése
Az idős emberek általában több gyógyszert is szednek egyszerre, ezért nehezebb észben tartaniuk, hogy mikor melyiket kell bevenni, és gyakoribbak náluk a gyógyszerek mellékhatásai is. A Előfordul, hogy némelyik gyógyszerüket más orvos írta fel, és szedhetnek vény nélkül kapható készítményeket is. Ezért igen fontos, hogy minden orvos, aki kezeli őket, tudjon minden aktuálisan szedett gyógyszerről. A megfelelő tájékoztatás segíti az orvost abban, hogy egyszerűbb kezelési tervet állítson össze, és hogy elkerülje a váratlan gyógyszer-kölcsönhatások veszélyét. Az idősebb betegek általában érzékenyebbek a gyógyszerekre, ezért gyakrabban másféle adagokat kell kapniuk.B Ha megfelelő a párbeszéd az orvos és a beteg között, akkor kisebb az esélye annak, hogy a beteg saját elhatározásából csökkenti a gyógyszer adagját azzal a szándékkal, hogy elkerülje a mellékhatásokat.
Az is hasznos, ha minden gyógyszert egy gyógyszertárból szerzünk be, hiszen a gyógyszerészek többsége számítógépben tárolja az összes gyógyszert, amit egv-egy beteg szed, és felhívhatja a figyelmet arra, ha
▲ lásd a 42. oldalt
■ lásd a 39. oldalt
Milyen okai lehetnek annak, ha a beteg nem követi a kezelési útmutatást?
- Nem érti meg vagy rosszul értelmezi az előírásokat
- Elfelejti bevenni a gyógyszerét
- Mellékhatásokat tapasztal (ilyenkor néha rosszabbnak tartja a kezelést, mint magát a betegséget)
- Nem hisz abban, hogy a gyógyszer segíteni fog
■ Tagadja a betegséget (nem akar tudomást venni a diagnózisról vagy annak jelentőségéről)
- Úgy gondolja, tévesen, hogy a betegséget már megfelelően kezelték (pl. egy fertőzés esetén a láz hamarabb megszűnhet, mielőtt a gyógyszer az összes baktériumot elpusztítaná)
- Fél a nemkívánatos mellékhatásoktól vagy attól, hogy függővé válik a gyógyszertől
- Aggasztja a gyógyszer költsége
- Nem foglalkozik azzal, hogy jobban van-e vagy rosszabbul (apátia)
- Közvetlen akadályok (pl. nehezen nyeli le a kapszulát, nehezen tudja kinyitni a gyógyszer üvegét, úgy véli, hogy a kezelési előírások zavarják mindennapjait, vagy képtelen beszerezni a gyógyszert)
azonos hatású gyógyszereket kap, vagy kölcsönhatások lehetségesek.
A beteg együttműködésének
javítása
A betegek általában jobban követik a kezelési utasításokat, hajó a kapcsolatuk a kezelőorvossal. A kétirányú párbeszéd a leghasznosabb, hiszen a legtöbben részt akarnak vállalni a döntések meghozásában. Azzal, hogy részt vesznek a gyógykezelés tervezésében, egyben felelősséget is vállalnak, és így valószínűbb, hogy megtartják az előírásokat. Ugyancsak elősegíti az együttműködést, ha a beteg világos magyarázatokat kap, és megérti a kezelés indokait.
A betegek együttműködési készségét az is javítja, ha azt látják, hogy az orvost, az ápolónőt, az asszisztenseket vagy a gyógyszerészt valóban érdekli, hogy
48
Gyógyszerek
Miért mond gyakran csődöt a kezelés?
A gyógyszerrel kapcsolatos hibák
- A beteg nem váltja ki a gyógyszert
- Kiváltja a gyógyszert, de nem az előírások szerint veszi be
- Olyan gyógyszert vesz be, mely nincs felírva neki
Nem megfelelő kapcsolat
a kezelőorvossal
- Késve fordul orvoshoz
- Nem akar vagy nem tud részt venni a kezelésben
- Nincs megfelelő gyógyintézmény a közelben, vagy nem engedheti meg magának a kezelést
- Nem megy el a megbeszélt vizitekre
- Korán abbahagyja a gyógyszerek szedését
- Nem közli a problémáit az orvossal
Ellenségesen viselkedik a kezelés alatt
- Nem követi az ajánlott megelőző intézkedéseket
- Nem követi teljes mértékben az előírásokat
- Nem vesz részt az ajánlott szűrési programokban
ragaszkodik-e az előírásokhoz vagy sem. A felmérések azt mutatják, hogy elégedettebbek az orvosi segítséggel és jobban szeretik az orvost azok a betegek, akik az útmutatást olyan orvostól kapják, aki láthatóan törődik velük. Minél jobban szeretik, annál inkább követik a kezelési útmutatást. Az előírások leírása segít elkerülni azokat a kezelési hibákat, melyek a beteg feledé- kenységéből eredhetnek.
A kétoldalú kapcsolat kialakítása a beteg és az orvos között kezdődhet a kölcsönös tájékoztatással. Ha a beteg kérdéseket tesz fel, tudomást szerez a betegsége súlyosságáról, és intelligens módon mérlegelheti a kezelés előnyeit és hátrányait. A félreértések gyakran tisztázhatók úgy is, ha a beteg egy tájékozott szakemberrel beszél. A megfelelő kommunikáció azt is biztosítja, hogy az egészségügyi szakemberek mindegyike értesül a másik által előírt kezelésről.
Általában jobb eredménnyel jár a kezelés azoknál, akik vállalják annak felelősségét, hogy figyelik a kezelés kedvező és kedvezőtlen hatásait, és megbeszélik gondjaikat a gyógyító szakemberrel. Az ilyen betegek tájékoztatják az orvost, a gyógyszerészt vagy az ápolónőt a nem kívánt vagy váratlanul fellépő hatásokról, ahelyett, hogy önkényesen módosítanák vagy leállítanák a kezelést. Gyakran nyomós okuk van arra, hogy ne kövessék az előírásokat, és az orvos a probléma nyílt megbeszélése után megteheti a szükséges változtatásokat.
A hasonló betegségben szenvedők gyakran hoznak létre önsegítő csoportokat. Az ilyen csoportok szintén támogathatják a kezelési előírásokat, és javaslatokat tehetnek a problémák kezelésére. A csoportok telefonszámait és neveit a helyi kórházaktól vagy önkormányzatoktól lehet beszerezni.

A generikus kifejezés azokat az olcsóbb másolatokat jelenti, melyek az ismert, széles körben használt, márkanévvel ellátott termékek utánzataként készülnek. Élelmiszerek és háztartási cikkek esetében a generikus kifejezés általában azt jelenti, hogy kevesebbet kell ugyan fizetni, de alacsonyabb minőséggel és hatékonysággal kell beérni. A gyógyszereknél általában másként áll a dolog.
▲ lásd a 25. oldalon lévő táblázatot
A gyógyszereket gyakran számos névvel ellátják.A A felfedezéskor kapnak egy kémiai nevet, és a hivatkozásoknál a kutatók ennek a névnek a rövid változatát használják, vagy csupán egy kódot. Ha az Élelmiszer- és Gyógyszerügyi Hatóság (FDA), az a kormányszerv, amely az Egyesült Államokban ellenőrzi a gyógyszerek biztonságosságát és hatékonyságát, jóváhagyja a gyógyszert általános használatra, akkor két további nevet kap: egyrészt egy generikus nevet (hivatalos név), másrészt egy kereskedelmi nevet (másképpen gyári vagy márka-
Generikus gyógyszerek
49
név). Az utóbbi azt mutatja, hogy a gyógyszer egy adott cég kizárólagos tulajdona. Amikor a hivatal, az orvosok, a kutatók az új vegyületről írnak, a generikus nevet használják, mivel az a hatóanyagra utal, nem pedig a gyógyszer márkanevét, amely a gyártó céghez kötődik. A vényekre azonban általában a kereskedelmi neveket íiják.
A generikus nevek általában bonyolultabbak, mint a márkanevek, és nehezebb őket megjegyezni. Sokszor olyanok, mintha gyorsírással rögzítették volna a gyógyszer kémiai nevét, szerkezeti képletét. A generikus névnél az egyediség a legfontosabb. A márkanévnek is egyedinek kell lennie, és emellett általában jó hangzásúak és könnyen megjegyezhetek. Gyakran utalnak a gyógyszer felhasználási területére is. A Lopressior pl. vérnyomáscsökkentő (low pressure = „alacsony nyomás”), a Vivactil pedig depresszió elleni szer, melytől a beteg vidámabb, élénkebb lesz (viva- cious = „tele életkedvvel”). A Glucotrolt a magas vércukor (glükóz + kontroll) csökkentésére, a Skelaxint pedig a vázizmok lazítására (skeleton = „váz”, relaxant = „lazító”) való. A Minocin ugyanakkor csupán a generikus név (minociklin) rövid változata.
A hatóságoknak ügyelniük kell arra, hogy a generikus és a márkanév egyedi legyen, és ne lehessen köny- nyen összetéveszteni más gyógyszerével. Ha ugyanis a nevek nagyon hasonlítanak, akkor könnyebb tévedni a gyógyszer felírása és kiadása során.
Az Egyesült Államokban az új gyógyszert kifejlesztő vállalat szabadalmi védettséget kaphat magára a gyógyszerre, illetve gyártására vagy felhasználására. A gyártó gyakran több szabadalmat is szerez egy gyógyszerre, sőt kizárólagos jogot kérhet azokra a rendszerekre, amelyek a gyógyszert bejuttatják a vérkeringésbe, vagy melyekből a gyógyszer kioldódik. A szabadalom 17 éves kizárólagos jogot ad a gyógyszerre. Mivel azonban a felfedezés után még általában kb. 10 év telik el, mire a gyógyszert ember vagy állat gyógyítására engedélyezik, a gyártó csak kb. 7 évig forgalmazhatja kizárólagos joggal. (Az életveszélyes betegségek, pl. az AIDS gyógyszereinek törzskönyvezése általában gyorsabb.)
Ha a szabadalmi védettség lejár, más cégek is elkezdhetik forgalmazni az eredeti gyógyszer generikus változatait, általában az eredetinél jóval alacsonyabb áron. A generikus változat megjelenése azonban nem törvényszerű; néha a gyógyszert igen nehéz előállítani vagy nincsenek megfelelő vizsgálati módszerek annak bizonyítására, hogy a generikus gyógyszer ugyanúgy hat. mint az eredeti. Legtöbbször azonban feltételezhető. hogy a generikus ugyanolyan hatékony. A generi
kus gyógyszert forgalmazhatják márkanévvel (márkanévvel rendelkező generikumok) vagy csupán a generikus névvel. Az FDA-nak mindenesetre jóvá kell hagynia az összes generikus változatot.
A generikus gyógyszer engedélyezéséhez az FDA tudományos bizonyítékokat kér annak igazolására, hogy a generikus gyógyszer emberben kifejtett hatása lényegében azonos az eredeti gyógyszerével. Az FDA megvizsgálja, hogy az új generikus gyógyszer kellő mennyiségben tartalmazza-e a hatóanyago(ka)t, hogy gyártása megfelel-e az előírásoknak (az ún. helyes gyártási eljárásoknak; angol rövidítés: GMP), és hogy kioldódása ugyanolyan sebességű és fokú, mint az eredeti, márkaneves gyógyszeré.
A generikus gyógyszereket gyártó vállalatok kutatói vizsgálatot végeznek kis csoport egészséges önkéntesen (15-50 fő) kizárólag annak bizonyítására, hogy a gyógyszer generikus változatából ugyanolyan módon kerül(nek) a hatóanyag(ok) a vérkeringésbe, mint az eredeti gyógyszer esetében. Ezeket az értékelő vizsgálatokat bioekvivalencia-vizsgálatoknak nevezik. Új gyógyszernél viszont csak sokkal több, bonyolultabb és drágább vizsgálattal lehet igazolni, hogy a gyógyszer hatékony és biztonságos.A
Az eredeti termékek gyártói is használják a bioekvi- valencia-vizsgálatokat, amikor egy gyógyszer új adagolási formáit vagy más hatáserősségét fejlesztik ki. Gyakran előfordul, hogy kereskedelmi okok miatt módosítani kell a klinikai vizsgálatokban és termékfejlesztés során használt tablettát vagy kapszulát. A tablettát például keményebbre kellene sajtolni, színezővágy ízanyagokat kellene hozzáadni vagy módosítani, vagy egyéb, inaktív összetevőin kellene változtatni azzal a céllal, hogy a betegek jobban elfogadják. Ha egy készítménynél újabb gyógyszerformákat hoznak létre, bizonyítani kell, hogy azok bioekvivalensek azzal a formával, amellyel eredetileg meghatározták a gyógyszer biztonságosságát és hatékonyságát.
Más szabályok vonatkoznak a hosszan ható (lassú felszabadulású vagy „retard”) gyógyszerekre, mivel ezeknél nagyobb a hatásbeli eltérés, mint a szokásos tablettáknál és kapszuláknál. Az Egyesült Államok szövetségi jogszabályai ezért előírják, hogy mielőtt egy gyógyszer hosszan ható változatát bevezetnék, olyan átfogó tesztelést kell végezni, mint amit az új gyógyszer teljes törzskönyvi anyagának összeállítása során. Ez a követelmény akkor is él, ha egy gyógyszer-
▲ lásd a 43. oldalon lévő táblázatot
50
Gyógyszerek
nek már van retard változata a piacon. Bár az előírás lelassítja a retard készítmények generikus változatainak bevezetését, a megkövetelt vizsgálatok a beteg érdekeit szolgálják.
A generikus és az eredeti
gyógyszer összehasonlítása
A vényköteles gyógyszerek fejlesztésére és gyártására nincsenek kész receptek. A szakemberek számos úton eljuthatnak a biztonságos és hatékony gyógyszerhez.
Ha egy vállalat úgy dönt, hogy előállítja egy gyógyszer generikus változatát, a gyógyszerformulálás szakértői megtervezik a termék összetételét. Míg a hatóanyag ugyanaz marad, mint az eredeti termékben, a kiegészítő, nem aktív összetevők nagy valószínűséggel különbözőek lesznek. Az egyéb összetevők különböző célt szolgálnak: ezek alkotják például a tabletta tömegét, hogy a kezelhetőség érdekében kellően nagy legyen, megtartják a formát a gyártástól a felhasználásig, segítik a feloldódást a gyomorban vagy a bélben, vagy kellemes ízt, színt adnak.
A kiegészítő összetevők általában ártalmatlan anyagok, azaz nincs hatásuk a szervezetre. Egyeseknél azonban szokatlan és néha súlyos allergiás reakciókat váltanak ki, s ezért a beteg egyes márkás vagy generikus gyógyszereket esetleg jobban tolerál, mint másokat. A biszulfitok például (nátrium-meta-biszulfit stb.), melyek tartósítószerként számos gyógyszerben megtalálhatók, sok betegnél asztmás jellegű allergiás reakciót váltanak ki. Emiatt ezt az anyagot ma már jól láthatóan fel kell tüntetni a készítmény címkéjén. Sajnos valószínű, hogy éppen az asztmás betegek kerülhetnek kapcsolatba a biszulfitokkal, mivel ezek a tartósítok sok asztma elleni készítményben (oldatban vagy spray- ben) is megtalálhatók.
A jogszabályok előírják, hogy a generikus gyógyszereknek méret, szín és alak szerint különbözniük kell a márkaneves eredetitől. A vásárló ezért általában azt tapasztalja, hogy a generikus gyógyszer küllemre erősen eltér a már megszokott eredetitől.
Egy gyógyszer különböző változatainak bioekvivalenciája akár 20%-ban is eltérhet egymástól anélkül, hogy a hatékonyságban ez észlelhető eltérést okozna. Az eltérés jelentkezhet az eredeti és generikus változatok között, illetve az eredeti vagy generikus gyógyszer különböző „sarzsai” (gyártási tételei) között. Előfordulnak eltérések egy vállalat gyártási tételeiben, ha pl. az egyiket a New Jerseyben, a másikat Puerto Ricóban lévő üzemben gyártották. Ugyancsak eltér a fentiektől az a generikus változat, amelyet egy másik vállalat Bostonban gyárt. Az összes ilyen verziót meg kell vizs
gálni abból a szempontból, hogy ugyanúgy hatnak-e az emberi szervezetre.
Az FDA által jóváhagyott szájon át adható generikus készítmények és az eredeti gyógyszerek különbsége általában jóval kisebb, mint a megengedett 20%. Az átlagos eltérés csak 3,5%, és ritkán haladja meg a 10%-ot.
Előfordul az is, hogy van ugyan generikus változat, mégsem lehet az eredeti gyógyszer helyett használni, mivel nem dolgozták ki az összehasonlítás előírásait. Ezek a termékek forgalmazhatók ugyan, de nem tekinthetők ekvivalensnek. Példaként a pajzsmirigy- hormonok említhetők. Mindegyik változat használható, ha a pajzsmirigy működése a normális szint alá csökken. De nem használhatók egymás helyett, mivel nem határozták meg összehasonlításuk kritériumait. Az orvos és a gyógyszerész adhat tanácsot arra, hogy melyik generikus gyógyszer alkalmas helyettesítésre és melyik nem.
A generikus gyógyszerek
kiválasztása
Az FDA minden évben kiadja A kezelési azonosság értékelése alapján jóváhagyott készítmények című kiadványát, népszerű nevén a Narancsszínű könyvet (nevét a borítójáról kapta). A könyvet az USA-ban bárki megveheti, de orvosoknak és gyógyszerészeknek szánják. Útmutatást ad arról, hogy melyik generikus gyógyszer tekinthető azonosnak a márkaneves eredetivel és melyik nem. Az azonosnak ítélt generikus gyógyszereket a gyógyszerész szabadon adhatja az eredeti helyett, hacsak az orvos másképp nem rendelkezik. A beteg maga is ellenőrizheti, hogy a generikus azonos-e a korábbi gyógyszerrel, ha a címkén megnézi a hatóanyag generikus nevét. A gyógyszer pontos kiadása és felcimkézése a gyógyszerész feladata.
A beteg választhat a márkanévvel ellátott és a generikus gyógyszer között, hacsak az orvos nem jelzi a vényen, hogy a helyettesítést nem engedi. Előfordulhat azonban, hogy a betegnek azt a generikus változatot kell megvennie, amelyet a gyógyszerész éppen tart. Számos biztosító és egészségfenntartó szervezet (HMO) előírja, hogy takarékoskodás céljából lehetőleg generikus gyógyszereket kell felírni és kiadni.
Az USA egyes államaiban eltérő annak jogi szabályozása, hogy mennyire lehet beleszólása a betegnek a gyógyszerek felírásával kapcsolatos orvosi vagy gyógyszerészi döntésekbe. Néhány államban a betegnek egyáltalán nincs beleszólása. Ha az orvos generikus gyógyszert ír fel, a gyógyszerésznek kötelessége azt kiadni. Más államokban a beteg ragaszkodhat a márkás gyógyszerhez, még akkor is, ha az orvos vagy
Generikus gyógyszerek
51
| Amikor a generikus gyógyszerrel való helyettesítés nem ajánlott | ||
| Gyógyszer besorolása | Példák | Megjegyzések |
| Olyan gyógyszerek. melyek toxikus adagja alig különbözik a kezelésre használt adagtól | Warfarin, digoxin (szívelégtelenségre); fenitoin, karbamazepin, valproátsav és egyéb, epilepszia elleni gyógyszerek | A biztonsági sáv meglehetősen keskeny (szűk terápiás tartomány). Túl alacsony adag hatástalan lehet, túl nagy adag viszont mellékhatásokat okozhat |
| Azok a gyógyszerek, melyek az élelmiszerekre, gyógyszerekre és kozmetikumokra vonatkozó törvény 1938-as módosítása előtt is forgalomban voltak (USA-ban) | Digoxin és más digitálisz származékok (gyűszűvirágból előállított szívgyógyszer szívelégtelenségre); pajzsmirigyhormon és származékai, pl. levotiroxin, liotironin, liotrix és tiroglobulin (a pajzsmirigy csökkent működése, Graves-betegség kezelésére) | Ezekre a gyógyszerekre nem vonatkoznak a generikus gyógyszerek előírásai, bár meglehetősen kevés olyan 1938 előtti gyógyszer van. melyet még mindig használnak. Nem ajánlatos a különböző változatok felcserélése, mivel nincsenek olyan standard készítmények, melyekkel össze lehetne őket hasonlítani |
| Kortikoszteroid tartalmú krémek, folyadékok és kenőcsök | Alklometazon, amcinonid, betametazon. klokortolon, dezonid, dezoximetazon, dexametazon, diflorason, fluocinolon. fluocinonid, flurandrenolid, flutikazon. halcinonid, halobetazol, hidrokortizon, mometazon, triamcinolon | Ezeket a termékeket a bőrön észlelhető terápiás válasz alapján standardizálják, az FDA közülük sokat egyenértékűnek ismert el. A gyógyszerre adott válasz azonban különbözhet, és a gyógyszer különböző vivőanyagai (például krém, kenőcs, gél) szintén hozzájárulnak a hatás változásához. Mivel a reakció nem jósolható meg előre pontosan, a hatásos terméket nem szabad másikkal lecserélni |
| Kortikoszteroid tabletták | Dexametazont és a prednizont tartalmazó egyéb készítmények | A generikus változatok közül sok nem egyenértékű az eredeti védjegyzett gyógyszerrel, ezért nem lehet szabadon helyettesíteni őket |
| A magas vérnyomás elleni gyógyszerek | Rezerpin, rezerpin plusz hidroklorotiazid, rezerpin plusz hidroflumetiazid. hidralazin | A generikus változatok nem gyógyszerei egyenértékűek a védjegyzett nevű gyógyszerekkel |
| Aeroszol gyógyszerforma. Metaproterenol és terbutalin (gyakran különösen az asztma használt hórgötágítók); néhány aeroszol
kezelésére szolgáló formájú kortikoszteroid készítmény gyógyszerek |
Bármelyik változat hatékony lehet, de az összehasonlításuk követelményei még most vannak kidolgozás alatt | |
| Szájon át szedett, asztma elleni gyógyszerek | Teoftllin, difillin és néhány aminofillint tartalmazó készítmény | A termékek általában nem egyenértékűek, ha valakinél az egyik készítmény használt, ne váltson át másikra, csak ha feltétlenül szükséges |
| (folytatás a következő oldalon) | ||
52
Gyógyszerek
| Amikor a generikus gyógyszerrel való helyettesítés nem ajánlott (Folytatás) | ||
| Gyógyszer besorolása | Példák | Megjegyzések |
| A depresszió gyógyszerei | Néhány amitriptilint tartalmazó készítmény, egy amitriptilin-perfenazin kombinációs készítmény | Nem mindegyik készítmény felcserélhető, a gyógyszerész adhat tanácsot, hogy a kérdéses generikus készítmény az FDA szerint egyenértékű-e vagy sem |
| A cukorbetegség gyógyszerei | Gliburid (felnőtt korban kezdődő cukorbetegségre) | Az egyik gliburidot tartalmazó készítmény (Glynase) nem felcserélhető a többivel |
| Pszichiátriai betegségek gyógyszerei | Klorpromazin tartalmú tabletták | A generikus változatok nem egyenértékűek az eredeti gyógyszerekkel |
| A köszvény gyógyszerei | Probenecid. colchicin | A generikus változatok nem egyenértékűek az eredeti gyógyszerekkel |
| Hormonok | Észterezett ösztrogének (ösztrogénpótló kezeléshez nőknél a változás kora után): a medroxiprogeszteron bizonyos készítményei; a metiltesztoszteron legtöbb generikus változata | Az észterezett ösztrogént tartalmazó két készítmény nem ekvivalens. Mivel a hormonokat rendkívül kis adagban kapja a beteg, a különbségek jelentős eltérést okozhatnak a beteg reakciójában |
| Kálium | A legtöbb hosszan ható káliumpótló tabletta alakban | A hosszan ható káliumpótló kapszulák általában ekvivalensnek tekinthetők, és nyugodtan helyettesíthetők |
| Egyéb gyógyszerek | Diszulfiram, fluoximeszteron. mazindol, nikotin tapasz, azonnal ható fenitoin. prometazin tabletta és kúp, rauwolfia serpentina. és triklormetiazid | Noha bármelyik készítmény hatékony lehet, a generikus változatok nem egyenértékűek, felcserélésük nem javasolt |
a gyógyszerész generikust ajánlott. Ha az orvos márkás gyógyszert ír fel, de a beteg generikust szeretne, megbeszélheti a dolgot az orvossal, és kérhet egy újabb vényt, mely felhatalmazza a gyógyszerészt a generikus változat kiadására.
A generikus gyógyszerek kiterjedt alkalmazását más szempontokból is bírálják. Egyesek azt állítják, hogy növekednek az egészségügyi ellátás költségei, hiszen újabb orvosi vizsgálatokra, laboratóriumi tesztekre és egyéb kiadásokra van szükség, ha egy beteget új gyógyszerre állítanak át. Az ellenzők tehát úgy gondolják, hogy a generikus gyógyszerekkel igazán sok pénzt nem lehet megtakarítani, ha ezeket a kiegészítő költségeket is figyelembe vesszük. Mások felvetik, hogy mivel a generikus gyógyszer színben, méretben és formában eltér, esetleg csökkenhet a beteg motivációja, hogy az orvos utasításait követve pontosan bevegye az adagokat.
Vény nélkül kapható generikus
gyógyszerek
A legnépszerűbb, vény nélkül kapható gyógyszerek generikus változatait az Egyesült Államokban nagyobb gyógyszertári üzletláncok vagy ezekkel együttműködő forgalmazók gyakran saját termékként árusítják. Ezeket a gyógyszereket ugyanúgy vizsgálják, mint a vényköteles generikus gyógyszereket, és ugyanazoknak az előírásoknak kell megfelelniük.
Ha egy vény nélküli gyógyszer generikus vagy saját márkanevű verziójával valószínűleg pénzt lehet megspórolni, a gyógyszerésztől lehet tanácsot kérni, hogy melyik vény nélkül kapható generikus gyógyszer tekinthető ugyanolyan hatékonynak, mint az eredeti. Mindazonáltal a döntést befolyásolják az egyes termékek konkrét jellemzői, pl. megjelenés, íz, konzisztencia, stb. Noha a hatóanyag ugyanaz, a termékek néhány egyéb jellemző alapján eltérőek lehetnek.
53
Vény nélkül kapható gyógyszerek
A vény nélkül kapható gyógyszerekkel (angol rövidítése: OTC) lehetővé teszik számos kellemetlen tünet enyhítését és néhány betegség egyszerű gyógyítását, megspórolva az orvosi vizit költségeit. Mindazonáltal az öngyógyítás forradalma, mely az utóbbi évtizedekben tapasztalható, és amelyhez hozzájárult a biztonságos és hatékony OTC gyógyszerek elérhetősége, józan megfontolást és felelősséget is kíván.
Régebben a legtöbb gyógyszerhez hozzá lehetett jutni vény nélkül. Az Egyesült Államokban az Élelmiszer- és Gyógyszerügyi Hatóság (FDA) létrehozása előtt csaknem bármit betehettek egy kis üvegbe, és árulhatták mint tökéletes orvosságot. Egyes vény nélkül kapható készítményekben alkohol, kokain, marihuána, sőt ópium is volt, anélkül, hogy a felhasználót erre figyelmeztették volna. 1938-ban törvényben szabályozták az élelmiszerek, gyógyszerek és kozmetikumok kérdéseit. A törvény feljogosította az FDA-t bizonyos szabályok felállítására, de nem adott egyértelmű útmutatást arra, hogy melyik gyógyszert kell vénykötelesként árusítani és melyiket vény nélkül.
Az élelmiszerekre, gyógyszerekre és kozmetikumokra vonatkozó törvényt 1951-ben módosították azzal a céllal, hogy megoldjanak bizonyos, a gyógyszerek biztonságosságával kapcsolatos kérdéseket és pontosan meghatározzák a különbséget a vényköteles és a vény nélkül kapható gyógyszerek között. Vénykötelesek lettek azok a vegyületek, melyeknél kialakulhat a hozzászokás, melyek mérgezőek lehetnek, és amelyek nem biztonságosak orvosi felügyelet nélkül. A többi gyógyszer vény nélkül is kapható maradt.
1962-ben újra módosították a törvényt. A vény nélkül kapható gyógyszerektől is megkövetelték, hogy biztonságosak és hatékonyak legyenek. Ami azonban az egyik betegnél hatékony, az a másiknál esetleg nem; sőt mi több, bármelyik gyógyszer okozhat nemkívánatos hatásokat (a nemkívánatos hatást gyakran mellékhatásnak nevezik, ez azonban nem utal világosan arra, hogy ezek az egyéb hatások általában nem kívánt jelenségek). Mivel a vény nélkül kapható gyógyszerek esetében nincs megszervezve a nemkívánatos hatások bejelentése, ezért sem az FDA, sem a gyógyszergyártók nem tudják igazán, hogy ezek a mellékhatások mennyire gyakoriak és súlyosak.
Végül fontos változás volt az utóbbi években, hogy számos, korábban vényköteles gyógyszert átsoroltak a vény nélküli kategóriába.
A biztonsági kérdések első helyen vannak, amikor az FDA mérlegeli, hogy egy korábban vényköteles gyógyszert esetleg átsoroljon a vény nélkül is kapható gyógyszerek kategóriájába. A hatás mellett minden gyógyszernél számolni kell a veszélyekkel is. A kockázatot bizonyos mértékig el kell fogadni, ha az ember ki akatja használni az előnyöket. A kockázat elfogadható mértékének meghatározása azonban bölcs mérlegelést kíván.
A biztonságosság attól függ, hogy a beteg megfelelően használja-e a vény nélkül kapható gyógyszert. A megfelelő használat sok esetben a beteg öndiagnózisán alapszik, és ez hibákhoz vezethet. Például a legtöbb fejfájás nem veszélyes, de ritka esetekben ez a tünet agydaganat vagy agyvérzés korai, figyelmeztető jelzése. Hasonlóképpen, amit a beteg súlyos gyomorégésnek tapasztal, az egy közelgő szívrohamra figyelmeztethet. A betegnek tehát a józan megfontolás alapján kell meghatároznia, hogy egy tünet vagy betegség mikor tekinthető enyhének, és mikor kell orvoshoz fordulni vele.
A vény nélkül kapható gyógyszerek hatásos adagjainak megállapításakor az FDA és a gyártók a biztonságosság és a hatékonyság egyensúlyát próbálják megteremteni. A vény nélküli gyógyszer használati utasítását a betegnek gondosan el kell olvasnia. Sokszor ugyanaz a márkanév olvasható két készítményen, pedig az egyikből a hatóanyag azonnal felszabadul, a másikból meg csak lassan (retard). A gyógyszer feliratát tehát minden egyes vásárlásnál alaposan meg kell nézni. Nem biztonságos feltételezni, hogy a két gyógyszerforma adagolása egyforma.
Az utóbbi években egyre több azonos vagy hasonló márkanév jelenik meg a piacon, ezért fontos odafigyelni a hatóanyagnevekre is. Az ember nem támaszkodhat csupán az ismerős márkanevekre. Ma például külföldön több mint egy tucat különböző Tylenol nevű készítmény van a piacon egy sor különböző hatóanyaggal. Külföldön a Maalox gyári nevű készítmények közül sem tartalmazza mind ugyanazt a hatóanyagot. Némelyik alumínium- és magnézium-oxidot, a másik kálcium-karbonátot tartalmaz. A termék kiválasztásakor tudni kell, melyik összetevő a legmegfelelőbb az adott betegség kezelésére.
54
Gyógyszerek
Néhány gyógyszer, melyet a vény nélkül kapható kategóriába soroltak át
Generikus név Kereskedelmi név Generikus név Kereskedelmi név
| Dexbromfeniramin, pszeudoefedrin | Disophrol |
| Dimenhidrinát | Daedalon |
| Feniiefrin, dimetinden | Vibrocil |
| Feniiefrin, karbinoxamin | Rhinopront kapszula |
Fenilpropanolamin, Rhinopront szirup karbinoxamin
Feniipropanoiamin, Contac 400 klórfeniramin
| Fluorid | Zymafluor |
| Ibuprofen | Dolgit 800, Huma- Profen, Ibuprofen, Ibuprofen Farmacon 200 mg |
| Ketoconazol | Nizoral sampon |
| Klotrimazol | Candibene, Canesten |
| Loperamid | Imodium |
| Nafazolin | Histazolin, Naphazolin |
| Oximetazolin | Afrin. Nasivin |
| Paracetamol | Ben-U-Ron, Efferalgan,
Mexalen, Panadol, Paracetamol, Rubophen |
| Paracetamol, aszkorbinsav | Efferalgan C, Mexavit |
| Paracetamol, koffein | Miralgin |
| Paracetamol. koffein, nátrium- hidrogénkarbonát | Andrews Answer |
| Paracetamol, koffein, propifenazon | Sáridon |
| Paracetamol, feniiefrin, aszkorbinsav, feniramin | Neo Citran |
| Paracetamol, feniiefrin, aszkorbinsav, koffein, terpin | Coldrex |
| Tetrizolin | Visine |
| Tolnaftát | Athlete’s foot, Chinofungin, Digifungin |
| Xilometazolin | Nasan, Novorin, Olynth, Otrivin |
Egyeseknél mellékhatások léphetnek fel OTC gyógyszerek helyes alkalmazása esetén is. Fájdalomcsillapítók szedésekor (pl. aszpirin, ketoprofen, naproxen vagy ibuprofen) ritkán súlyos, allergiás reakció, „ún. anafilaxiás reakció”,A alakul ki, melynek fő tünetei csalánkiütés, viszketés, légzési nehézség és a keringés
▲ lásd a 828. oldalt
összeomlása. Az említett gyógyszerek irritálhatják az emésztőcsatornát is, és fekélyeket okozhatnak.
Az OTC gyógyszerek feliratai külföldön gyakran nem sorolják fel az esetleges nemkívánatos hatások teljes körét. Emiatt sokan úgy gondolják, hogy e gyógyszerek szedésekor alig vagy egyáltalán nem kell ilyen hatásokkal számolni. Az egyik fájdalomcsillapító betegtájékoztatója pl. csak arra hívja fel a figyelmet, hogy nem szabad több mint 10 napig szedni. A dobo
Vény nélkül kapható gyógyszerek
55
zon és az üvegen lévő szöveg, valamint a mellékelt betegtájékoztató nem említi, hogy hosszabb használat esetén milyen súlyosabb mellékhatásokkal kell számolni. Aki tehát krónikus fájdalom vagy gyulladás miatt szedi a gyógyszert, esetleg túl hosszú ideig szedi, nem tudván, hogy az ilyen alkalmazás veszélyes lehet.
Fájdalomcsillapítók
és gyulladáscsökkentők
A vény nélkül kapható fájdalomcsillapítók, mint például az aszpirin, ibuprofen, ketoprofen, naproxen, paracetamol rövid ideig szedve biztonságosnak mondhatók. A paracetamol kivételével gyulladáscsökkentő hatásuk is van, és a nem szteroid gyulladáscsökkentők csoportjába tartoznak. Fájdalomcsillapításra 7-10 napnál tovább nem ajánlottak. Ha a panaszok fokozódnak vagy nem szűnnek meg, orvoshoz kell fordulni.
Az Egyesült Államokban az aszpirin (acetilszalicil- sav) a legrégibb és legolcsóbb vény nélkül kapható fájdalomcsillapító. Az aszpirin más nem szteroid gyulladáscsökkentőkhöz hasonlóan a ciklo-oxigenáz nevű enzimet gátolja, mely feltétlenül szükséges a prosz- taglandinok képződéséhez. A prosztaglandinok hormonszerű anyagok, és egyebek mellett megváltoztatják az erek átmérőjét, fertőzés esetén megemelik a testhőmérsékletet, és lényeges szerepet játszanak a véralvadásban. Ha a szervezet valamilyen sérülés, égés, törés, rándulás, megerőltetés után prosztaglandinokat bocsát ki, az gyulladást, bőrpírt és duzzanatot okoz.
Mivel a prosztaglandinok szerepet játszanak az emésztőcsatorna gyomorsav hatásától való védelmében, az aszpirin vagy a hasonló gyógyszerek gyomor- bántalmakat, fekélyt sőt vérzést okozhatnak. Az ösz- szes nem szteroid gyulladásgátló gyógyszer, így az aszpirin is okozhat gyomorégést, emésztési zavarokat és gyomorfekélyt.
Az aszpirin közvetlen irritáló hatása semlegesítő (ún. puffer-) vegyületekkel csökkenthető. Az ilyen termékekben savkötő is van, amely lúgos közeget teremt, és segíti az aszpirin feloldódását. Az aszpirin így kevesebb ideig irritálja a gyomor nyálkahártyáját. Mivel a pufferhatás nem képes meggátolni a prosztaglandin képződésének csökkenését, a pufferezett aszpirin is irritálhatja a gyomrot.
Az aszpirint elláthatják enterális bevonattal, hogy érintetlenül haladjon át a gyomron, és csak a vékonybélben oldódjon fel: ezzel minimálisra szorítható a közvetlen irritáció. Az ilyen bevonatú tablettából azonban az aszpirin esetleg megbízhatatlanul szívódik fel. .Az étkezés lassítja a gyomor kiürülését, így az enterális
A gyógyszer átsorolásának szempontjai
Biztonsági tartomány
■ Milyen káros hatásai lehetnek a gyógyszernek?
- A gyógyszer alkalmazása igényli-e egészségügyi szakember segítségét?
- Lehetnek-e a gyógyszernek veszélyes hatásai (beleértve a hibás alkalmazást)?
- Kialakulhat-e hozzászokás?
- Mennyi az esélye annak, hogy a beteg visszaél a gyógyszerrel?
- A vény nélküli besorolás előnyei túlsúlyban vannak-e a hátrányokhoz képest?
A diagnózis és kezelés egyszerűsége
- Az átlagos beteg felismeri-e azt a betegséget, melyre a gyógyszer használható?
- Az átlagos beteg tudja-e a betegséget orvos nélkül kezelni?
A gyógyszerre vonatkozó betegtájékoztatók
- A szükséges alkalmazási előírások megadhatók-e írott formában?
- A hibás használatra vonatkozó figyelmeztetések megadhatók-e írásban?
- Megérti-e a betegtájékoztatót egy átlagos beteg?
Engedéllyel idézve: ’ FDA’s Review of OTC Drugs” the Handbook of Nonprescríption Drugs, 10. kiadás, 29. oldal, Q 1993 by the American Pharmaceutical Association.
bevonatú aszpirin felszívódása lassúbb, és fájdalomcsökkentő hatása is késik.
Mivel az aszpirin megzavarhatja a véralvadást, szedése alatt fokozódik a vérzések veszélye. Különösen vigyázniuk kell azoknak, akik könnyen szereznek zú- zódásokat. Csak orvosi ellenőrzés mellett szedhetik az aszpirint azok, akiknek már volt vérzési problémájuk, vagy akiknek nincs beállítva a magas vérnyomásuk. Az aszpirin alvadásgátló szerekkel (például az acenoku- marol) együtt életveszélyes vérzést okozhat. Az aszpirint kerülni kell a tervezett műtétek előtt egy héttel.
Az aszpirin súlyosbíthatja az asztmát is. Orrpolipos egyének az aszpirin szedésére hajlamosak nehéz légzéssel reagálni. Az aszpirin szedése alatt allergiás reak
56
Gyógyszerek
cióként kialakulhat bőrkiütés vagy súlyos légzési nehézség. Nagy dózisban fiilcsengést (tinnitusz) okozhat.
Influenzás vagy bárányhimlős gyermekeknek vagy kamaszoknak, vagy ha fennáll a betegség gyanúja, nem szabad aszpirint szedniük, mivel Reye-tünetegyüttes alakulhat ki. Noha e kórkép ritka, súlyos következményekkel járhat (halálos is lehet).A
Ibuprofen, ketoprofen, naproxen
Az Egyesült Államokban az ibuprofent 1984-ben sorolták át a vényköteles kategóriából a vény nélkülibe. Az átsorolás azonban csak a 200 mg-os tablettákra vonatkozott, az ennél több hatóanyagot tartalmazó készítmények (300,400, 600 és 800 mg) most is vénykötelesek.
Az USA-ban a ketoprofent 1995-ben engedélyezték vény nélküli gyógyszerként, de csak a 25 mg hatóanyagot tartalmazó készítményt. Vényköteles az 50, 75 mg- ot tartalmazó kapszula, illetve a 100 mg-os retard kapszula.
A vény nélküli naproxent az USA-ban 1994-ben hagyták jóvá. A vényköteles készítmények 250, 375, 500 mg-ot tartalmaznak, a vény nélküliek csak 200 mg-ot. A vény nélküli naproxen amerikai adagolási utasítása arra figyelmeztet, hogy hacsak az orvos másképp nem rendeli, 24 óra alatt a beteg ne vegyen be 3 tablettánál többet. A 65 évesnél idősebb betegeknek pedig maximum 1 tabletta a javasolt adag 12 óránként, hacsak az orvos másképp nem rendeli.
Általában úgy tartják, hogy az ibuprofen, ketoprofen és naproxen kevésbé irritálja a gyomrot, mint az aszpirin, bár igen kevés vizsgálatban hasonlították össze őket. Az aszpirinhez hasonlóan az ibuprofen, ketoprofen és naproxen is okozhat emésztési zavarokat, hányingert, hasmenést, gyomorégést, gyomorfájást és fekélyt.
Az egyéb mellékhatások közül megemlíthetők még a következők: álmosság, szédülés, fiilcsengés, látászavar, vízvisszatartás/ödéma, légszomj. Bár az ibuprofen, ketoprofen és naproxen általában nem rontja olyan mértékben a véralvadást, mint az aszpirin, mégsem tanácsos őket alvadásgátló szerekkel (pl. acenokumarol) együtt adni, hacsak nincs szigorú orvosi felügyelet. Az ibuprofent, ketoprofent és naproxent azok a betegek is csak orvosi felügyelettel szedhetik, akik vese- vagy májbetegségben, szívelégtelenségben vagy magas vérnyomásban szenvednek. A szívre és a magas vérnyomásra felírt gyógyszerek némelyikének csökken a hatása, ha az említett fájdalomcsillapítókkal együtt szedik őket. A rendszeres alkoholfogyasztás növeli a gyomorbántalmak, -fekély és a májműködési zavar veszélyét.
a lásd az 1280. oldalt
Az aszpirinre allergiás beteg hasonlóan reagálhat az ibuprofenra, ketoprofenra és naproxenra is. Az allergiás bőrkiütés, viszketés vagy a légzési nehézség azonnali orvosi ellátást igényel.
A paracetamolt 1955-ben vezették be láz- és fájdalomcsillapítóként gyermekeknek, és az Egyesült Államokban 1960-ban lett vény nélkül kapható. Fájdalom- és lázcsökkentő hatása nagyjából azonos az aszpirinéval, de a gyulladás ellen nem olyan hatékony, mint az aszpirin, ibuprofen, ketoprofen vagy naproxen. A paracetamol hatásának módját ma sem tisztázták pontosan.
Újabb kutatások szerint a gyógyszer gyakran jó hatású ízületi kopásból eredő fájdalom ellen. Egy vizsgálatban ugyanolyan mértékben enyhítette a térd ízületi gyulladásának tüneteit, mint az ibuprofen.
A paracetamolnak szinte nincsenek a gyomorra irányuló nem kívánt hatásai. Azok a betegek, akik nem tudják szedni az aszpirint, ibuprofent, ketoprofent vagy naproxent, gyakran jól tolerálják a paracetamolt. Talán az a megfigyelés, hogy a gyomrot nem bántja, vezetett ahhoz a tévhithez, hogy a paracetamolnak nincsenek mellékhatásai. Nagy dózisban, sokáig szedve azonban előfordulhatnak bizonyos problémák, például a vesék károsodása. Más, nem szteroid gyulladáscsökkentő rendszeres szedésekor, noha azokban nincs aszpirin szintén növekszik a vesebetegség veszélye.
A paracetamol jelentős túladagolása (15 grammnál nagyobb mennyiség egyszeri bevétele) visszafordíthatatlan májbetegséget okozhat. Azt viszont nem tudjuk biztosan, hogy kisebb adagokban hosszú ideig szedve károsítja-e a májat. A paracetamol túlzásba vitt használata valószínűleg azoknak a máját veszélyezteti leginkább, akik sok alkoholt fogyasztanak. Az éhezés szintén fokozhatja a gyógyszer májkárosító hatását. További kutatások szükségesek a kérdés tisztázására, de valószínű az a feltételezés, hogy a máj sérülékenyebb, ha a beteg a paracetamol szedése alatt a súlyos nátha vagy influenza miatt nem eszik.
Számos OTC gyógyszerben van paracetamol (pl. allergia, megfázás, köhögés, influenza, fájdalom és orrmel- léküreg-betegség elleni készítményekben). Mindenesetre vigyázni kell arra, hogy a beteg ne vegyen be egyszerre több olyan gyógyszert, amely paracetamolt tartalmaz.
A megfázás okozta gyötrelmekért 100-nál is több vírus okolható, és a betegség gyógyítása még ma sem megnyugtató. Az emberek dollármilliárdokat költenek el évente azokra a gyógyszerekre, melyek a megfázás
Vény nélkül kapható gyógyszerek
57
| Néhány vény nélkül kapható fájdalomcsillapító | |||
| Kereskedelmi név | A hatóanyag mennyisége (milligrammban) | Alkalmazási terület | Lehetséges problémák |
| Aszpirint tartalmazó termékek | |||
| Aspirin 100 tabletta. Aspegic 100 | 100 mg aszpirin | láz. fájdalom, gyulladás, meghűlés | A gyomor-bélcsatorna irritációja és vérzése hosszabb használat után |
| Aspirin. Aspegic 500. Aspro C Forte. ASS+C | 500 mg aszpirin | láz. fájdalom, gyulladás, meghűlés | fülcsengés (tinnitusz). érzékeny betegeknél allergiás reakció, szülési komplikációk, Reye-szindróma bárányhimlős vagy influenzás gyermekekben és tizenévesekben. |
| Aspro | 320 mg aszpirin | láz, fájdalom, gyulladás, meghűlés | |
| Aspegic 250 | 250 mg aszpirin | láz, fájdalom, gyulladás, meghűlés | |
| Aspegic 1000 | 1000 mg aszpirin | láz, fájdalom, gyulladás, meghűlés | |
| Huma-Asa 325, 650 | 325, ill. 650 mg aszpirin | láz, fájdalom, gyulladás, trombózis-profilaxis | |
| Colfarit | 500 mg aszpirin | tromboembóliás kórképek megelőzése és kezelése, fájdalom, gyulladás | |
| Kalmopyrin | 450 mg aszpirin | láz, fájdalom, gyulladás, meghűlés | |
| Aspirin Plus C | 400 mg aszpirin | láz, fájdalom, gyulladás, meghűlés | |
| Alka-Seltzer | 324 mg aszpirin | fájdalom, meghűlés | |
| Upsarin C | 200 mg aszpirin | láz. fájdalom, meghűlés | |
| Astrix | 100 mg aszpirin | tromboembóliás kórképek megelőzése és kezelése, fájdalom, meghűlés, láz | |
| Ibuprofent tartalmazó termékek | |||
| Huma-Profen, Ibuprofen | 200 mg ibuprofen | fájdalom, gyulladás, menstruációs görcsök | |
| Dolgit 800 | 800 mg ibuprofen | (folytatás a következő oldalon) | |
58
Gyógyszerek
Néhány vény nélkül kapható fájdalomcsillapító (Folytatás)
| Kereskedelmi név | A hatóanyag mennyisége (milligrammban) | Alkalmazási terület | Lehetséges problémák |
| Paracetamolt tartalmazó termékek | |||
| Ben-U-Ron kúp, tabletta 500: Efferalgan tabletta, pezsgőtabletta; Mexalen kúp, tabletta 500: Mexavit; Neo-Citran; Panadol pezsgőtabletta, tabletta; Paracetamol tabletta, pezsgőtabletta;
Rubophen 500 tabletta |
500 mg paracetamol | láz, enyhe-közepes fájdalom | Májkárosodás, ha a beteg többször nagy adagokat vesz be üres gyomorra vagy alkohol mellett; huzamos használat esetén veseproblémák; érzékeny betegeknél allergiás reakció. |
| Ben-U-Ron kúp 1000.
Mexalen kúp 1000 |
1000 mg paracetamol | láz, enyhe-közepes fájdalom | |
| Miralgin | 400 mg paracetamol | láz, enyhe-közepes fájdalom | |
| Efferalgan C | 330 mg paracetamol | láz. enyhe-közepes fájdalom | |
| Ben-U-Ron kúp 250, Mexalen kúp 250. Sáridon | 250 mg paracetamo | láz. enyhe-közepes fájdalom | |
| Panadol Junior por | 240 mg paracetamol | láz, enyhe-közepes fájdalom | |
| Ben-U-Ron kúp 125, Mexalen kúp 125, Rubophen kúp | 125 mg paracetamol | láz, enyhe-közepes fájdalom | |
| Rubophen 100 tabletta. Paracetamol 100 pezsgőtabletta | 100 mg paracetamol | láz, enyhe-közepes fájdalom | |
| Ben-U-Ron szirup | 200 mg paracetamol/ 5 ml | láz. enyhe-közepes fájdalom | |
| Efferalgan szirup | 150 mg paracetamol/
5 ml |
láz, enyhe-közepes fájdalom | |
| Panadol baby és infant szirup, Rubophen szirup. Paracetamol-K szirup | 120 mg paracetamol/
5 ml |
láz, enyhe-közepes fájdalom | |
Vény nélkül kapható gyógyszerek
59
tüneteinek enyhítésére szolgálnak. Az orvosok egy része azonban azt mondja, hogy a meghűlés körülbelül egy hét alatt elmúlik, ha semmit sem szed a beteg, gyógyszerrel pedig kell hozzá 7 nap, hogy jobban érezze magát! Gyermekeknél különösen gyakori a megfázás, és gyakran kapnak rá gyógyszert, pedig e szerek hatékonyságát iskolás korúnál fiatalabb gyermekeknél nem bizonyították.
Az lenne az ideális, ha a megfázás összes tünetét egyazon gyógyszerrel kezelhetnénk. Igen kevés azonban az olyan meghűlés elleni gyógyszer, amely csak egy hatóanyagot tartalmaz. A legtöbb készítménnyel számos tünetet megcéloznak, és ezért egy sor különböző hatóanyag található bennük, például allergia, orrödéma, fájdalom elleni szerek, köptető és köhögéscsillapító hatású anyagok.
Ha valakinek az orra dugult el, akkor nem segít rajta a köhögéscsillapító, a nyákoldó vagy a fájdalomcsillapító gyógyszer. Ha viszont a köhögés a fő probléma, miért kellene allergia elleni szert, vagy orrdugulás- csökkentőt használnia? Ha az embernek csupán a torka fáj, akkor valószínűleg megteszi egy fájdalomcsillapító (pl. paracetamol, aszpirin, ibuprofen vagy naproxen). Hasznosak lehetnek ilyenkor továbbá azok a szopoga- tós tabletták, amelyek helyi érzéstelenítőt, például lido- caint vagy oxybuprocaint tartalmaznak, vagy a sós vizes gargalizálás (fél teáskanál só 2,5 dl meleg vízben feloldva). Sokszor nehéz eldönteni, hogy a tünetek alapján mi lenne a legjobb kezelés; ilyenkor hasznos, elolvasni a gyógyszer tájékoztatóját, vagy megbeszélni a dolgot a gyógyszerésszel.
A megfázás vagy a köhögés néha súlyosabb betegségre is figyelmeztethet. Ha a tünetek több mint egy hétig makacsul megmaradnak, orvoshoz kell fordulni. Különösen ajánlatos ezt tenni akkor, ha mellkasi fájdalmakat érzünk, vagy köhögéskor sűrű vagy sötétebb köpet távozik. Láz és fájdalom ritkán jár együtt megfázással, az ilyen tünetek tehát inkább influenzára vagy bakteriális fertőzésre utalnak.
Sok szakértő nem tartja helyesnek, hogy vény nélkül kapható, meghűlés elleni gyógyszerekben antihisz- taminokat (allergia elleni hatóanyagokat) is használnak. Azzal érvelnek, hogy az ilyen vegyületektől a betegek álmosnak, nehézkesnek, lomhának érzik magukat. Ilyen állapotban veszélyes vezetni, nagyobb gépeket kezelni vagy más olyan tevékenységet folytatni, melynek során fontos a gyors reakciókészség. Az idősek különösen érzékenyek az allergia elleni szerek nemkívánatos hatásaira, ezek miatt gyakorta lép fel náluk látászavar, szédülés, a száj kiszáradása, nehéz vize- lés, székrekedés és zavartság.A Gyermekeknél az
Néhány vény nélkül kapható allergiaellenes szer
Dexbrómfeniramin
Dimenhidrinát
Dimetinden
Klórfeniramin
Feniramin
allergiaellenes szerek néha élénkítő hatásúak, ilyenkor álmatlanságot és fokozott aktivitást lehet tapasztalni. Bár sokan aggódnak e veszélyek miatt, az Egyesült Államokban a legtöbb meghűlés elleni gyógyszerbe mégis tesznek allergia elleni szereket. Ismét érdemes gondosan elolvasni a gyógyszerek használati utasítását, vagy tanácsot kérni a gyógyszerésztől.
Ha a nyálkahártyát különösen pedig az ormyálka- hártyát, vírusok támadják meg, az erek kitágulnak, és duzzanat alakul ki. Az orrdugulás-csökkentők összehúzzák az ereket, és ezáltal enyhítik a tüneteket. A szájon át szedhető orrdugulás-csökkentők pszeu- doefedrint, fenilpropanolamint és fenilefrint tartalmaznak. Az USA-ban a fenilpropanolamin számos vény nélkül kapható fogyasztószer fő hatóanyaga is.
Az orrdugulás-csökkentők mellékhatásai közül megemlíthető az idegesség, izgatottság, szívdobogás, álmatlanság. Mivel ezek a gyógyszerek bekerülnek a véráramlásba, nemcsak az orrban, hanem máshol is összehúzzák az ereket, és megemelhetik a vérnyomást. Emiatt a magas vérnyomásban vagy szívbetegségben szenvedő betegek egyáltalán nem, vagy csak orvosi ellenőrzéssel használhatják őket. Cukorbetegek, szívbetegek és fokozott pajzsmirigyműködésben szenvedők szintén csak orvosi felügyelettel szedhetik.
Az említett komplikációk elkerülésére fejlesztették ki az orrspray-ket. Ezek csökkentik az orrszövetek duzzadását, de nem hatnak más szervekre. Az orr- sprayk azonban olyan hatékonyan csökkentik az orrödémát, hogy sokan nem akarják abbahagyni használatukat a dobozon előírt három nap után. Ilyenkor ördögi kör alakulhat ki, és a gyógyszer használatának abbahagyása után mindig visszatér az orrdugulás. Ahogy a
▲ lásd a 41. oldalon lévő táblázatot
60
Gyógyszerek
Köhögéscsillapítók, köhögés- csillapító-köptető kombinációk
Kereskedelmi Hatóanyag név
| Rhinoval C | dextrometofán. paracetamol. aszkorbinsav |
| Libexin | prenoxdiazin |
| Erigon | kodein, nátrium hipofoszfát, kálcium-hipofoszfát, szulfoguaiakol |
| Radipon | emetin, fenobarbitál, kodein, ammónium-klorid |
gyógyszer hatása elmúlik, az orr vékony erei kitágulnak, és a beteg orra ismét eldugul. A kellemetlen érzés miatt a beteg újból a gyógyszerhez fordul, s ez azután évekig tartó függőséghez vezethet, ezért a gyógyszer leállítását néha a ful-orr-gégész szakorvosnak kell felügyelnie.
A hosszú ideig ható orrspray-k hatóanyaga az oximetazolin és a xilometazolin. Ezek a gyógyszerek akár 12 óráig is képesek hatni. Magyarországon forgalomban lévő hosszú hatású orrspray-k pl.: az Afrin, Nasivin és az Olynth. Egy-egy alkalommal nem szabad 3 napnál tovább használni őket.
Bizonyos ingerekre a tüdő köhögéssel válaszol. A köhögés természetes reflex, mely megszabadítja a tüdőt a fokozott mennyiségben termelődő váladéktól. A Ha a légutak elzáródnak, nyákot köhög fel a beteg. A nyák felköhögésének elfojtása nem tanácsos.
Meglehetősen nehéz olyan, köhögés elleni gyógyszereket találni, melyek csupán egyetlen hatóanyagot tartalmaznak. A meghűlés elleni készítményekbe ugyanis a köhögéscsillapító hatóanyaghoz gyakran köptetőt is tesznek. A szakértők egy része nem tartja értelmes dolognak, hogy olyan hatóanyagokat használ
nak együtt, melyek egyrészt a nyák kiürítését segítik, másrészt pedig elfojtják a köhögést. Az USA-ban az egyetlen jóváhagyott köptető a piacon a guaiefenezin, mely elvileg segít elfolyósítani és felköhögni a váladékot. Magyarországon vény nélküli kapható guaiefenezin tartalmú köptető a Wick Formula. Ezek az anyagok fellazítják a tüdőváladékot, és megkönnyítik felköhögését. A gyógyszer valódi hatékonyságát azonban meglehetősen nehéz bizonyítani.
A száraz, váladék nélküli köhögés igen zavaró lehet, különösen éjszaka. Ilyenkor egy köhögéscsillapító valóban segíthet abban, hogy a beteg nyugodtan tudjon aludni. A kodein igen hatékony köhögéscsillapító és jó szolgálatot tehet lefekvés előtt, mert van némi nyugtató hatása is. Valójában a hozzászokás ritka, de a kodein az USA számos államában és Magyarországon is vényköteles gyógyszer. Az USA egyes államaiban gyógyszerész is jogosult kodein tartalmú köhögéscsillapítót kiadni, ha a beteg aláír vásárláskor. Magyarországon az Erigon szirup kodeint tartalmazó OTC gyógyszer.
A kodein néha hányingert, hányást és székrekedést okoz. Mivel szédülés, álmosság és kábaság szintén előfordulhat, nem szabad kodeint tartalmazó gyógyszereket szedni azoknak, akik járművet vezetnek, vagy nagy odafigyelést igénylő munkát végeznek. A kodein ritkán okoz allergiát. Mellékhatásai azonban fokozódhatnak, ha a beteg egyidejűleg olyan szereket szed, melyek csillapító hatással vannak a központi idegrendszerre, például alkohol, nyugtatok, altatók, depresszió vagy allergia elleni szerek. Az említett szerek együttes szedése csak orvosi felügyelet mellett ajánlott.
A vény nélkül kapható köhögéscsillapítók leggyakoribb hatóanyaga az Egyesült Államokban a dex- trometorfan. A köhögéscsillapító hatása kb. azonos a kodeinéval, mellékhatásai azonban ritkák, bár néha előfordul gyomorbántalom vagy álmosság.
A vény nélkül kapható fogyasztószerek többsége elvileg elfojtja az éhséget és megkönnyíti a kevés kalóriát tartalmazó étrend követését. Erre a célra az Egyesült Államokban két hatóanyagot hagytak jóvá, a fenil- propanolamint, mely orrdugulás-csökkentőként számos meghűlés és allergia elleni gyógyszerben is használatos, és a benzokaint, amely helyi fájdalomcsillapító, és elvileg érzéketlenné teszi az ízlelőbimbókat. A benzokain célszerű alkalmazása leginkább rágógumi, cukorka vagy szopogatós tabletta, melyet étkezés előtt kell alkalmazni.
▲ lásd a 152. oldalt
Vény nélkül kapható gyógyszerek
61
Egy nemrégiben végzett vizsgálat szerint a fenil- propanolamin szedése során több súlyt lehetetett leadni, mint a hasonló placebókészítménnyel. A súlycsökkenés azonban nem volt meggyőző, mindössze 2,5 kg. A fenilpropanolamin hatékonyságát csak 3^1 hónapra bizonyították, és valószínűleg akkor ér a legtöbbet, ha a gyógyszer szedése kiegészül megfelelő testmozgással, és az étkezési szokások megváltoztatásával.
A fogyasztószerek nagyobb mennyiségben tartalmaznak fenilpropanolamint, mint a meghűlés vagy allergia elleni készítmények. Az ajánlottnál nagyobb adagban szedve, mellékhatásként idegesség, álmatlanság, szédülés, nyugtalanság, fejfájás, hányinger léphet fel. Ritkán előfordulnak nemkívánatos hatások a szokásos adagok mellett is. A készítmény bevétele után néhány órával néha megfigyeltek nyugtalanságot, idegességet vagy hallucinációt.
A fenilpropanolamin legaggasztóbb mellékhatása azonban az, hogy jelentősen emeli a vérnyomást. Agyvérzést és más szív-érrendszeri problémát okozhat arra hajlamos egyéneknél, ha nagy dózisban (akár egyedül, akár más gyógyszerrel kombinálva) vagy hosszú ideig használják.
A gyógyszerkölcsönhatások veszélye miatt fontos orvossal vagy gyógyszerésszel konzultálni, mielőtt bármilyen fenilpropanolamint tartalmazó gyógyszert kezd el szedni valaki. A fogyasztószerek tájékoztatói figyelmeztetik a cukorbetegségben, pajzsmirigybetegségben, magas vérnyomásban vagy szívbetegségben szenvedő betegeket, hogy ne használják e készítményeket orvosi felügyelet nélkül. A depresszió elleni vényköteles gyógyszerek, az ún. monoaminoxidáz- gátlók szintén kölcsönhatásba léphetnek a fenil- propanolaminnal, és veszélyes mértékben emelhetik a vérnyomást.
Savkötő és emésztésjavító
gyógyszerek
A gyomor-bélpanaszok leírására sokféle kifejezést használnak, gyomorégésről, emésztési problémáról vagy gyomorsav-túltengésről beszélnek. Az emésztési problémák önálló diagnózisa veszélyes, mivel az okok rendkívül változékonyak lehetnek, az enyhe étrendi kilengéstől kezdve egészen a gyomorfekélyig, vagy gyomorrákig. A szívbetegség tünetei is hasonlíthatnak heveny emésztési zavarokra. Sokan saját maguk kezelik a gyomorégést, pedig jobban tennék, ha orvoshoz fordulnának, ha a tünetek két hét után sem szűnnek meg.
A kezelés célja a gyomorsav termelésének gátlása vagy a gyomorsav semlegesítése. A hisztamin2-gátló
Néhány, az USA-ban vény nélkül kapható fogyasztószer
| Kereskedelmi név | Hatóanyag |
| Acutrim 16 Hour Steady Control | 75 mg fenilpropanolamin |
| Acutrim Maximum
Strength |
75 mg fenilpropanolamin |
| Appedrine kapszulák | 25 mg |
fenilpropanolamin
| Control kapszulák | 75 mg fenilpropanolamin |
| Dexatrim Maximum Strength koffeinmentes kapszulák | 75 mg fenilpropanolamin |
| Dexatrim Plus Vitaminkapszulák | 75 mg fenilpropanolamin |
szerek, pl. cimetidin, famotidin, nizatidin és ranitidin csökkentik a gyomorsav termelését, és ezáltal segítenek a gyomorégés megelőzésében. A savkötők semlegesítik a gyomorsavat, ezért gyorsabban hatnak. Bár a rendkívül savas kémhatást nem tudják teljesen semlegesíteni, a kettes pH-t (nagyon savas) hármasra vagy négyesre emelik. Ezzel a gyomorsav csaknem 99%-a semlegesítődik, és a legtöbb esetben lényegesen csökkennek a tünetek.
A savkötő készítmények rendszerint az alábbi négy alkotórész közül tartalmaznak egyet vagy esetleg többet: alumíniumsók, magnéziumsók, kálcium-karbonát és nátrium-bikarbonát. Ezek mindegyike egy perc vagy még annál is kevesebb idő alatt hat, de a kedvező hatás időtartama termékenként különböző. Némelyik csak kb. 10 percig enyhíti a panaszokat, míg a hatékonyabbak több mint 1,5 órán keresztül. A hisztamingátlók hatása később kezdődik, de jóval tovább tart.
A savkötők számos vényköteles gyógyszerrel kölcsönhatásba léphetnek, ezért mielőtt ilyen terméket vásárolunk, érdemes tanácsot kémünk a gyógyszerésztől. Feltétlenül meg kell beszélni az orvossal e szerek szedését, fennálló szívbetegség, magas vérnyomás vagy
62
Gyógyszerek
Jelentős mennyiségű kálciumot tartalmazó savkötők az USA-ban
Kereskedelmi Hatóanyag
név
Rennie Antacidum 680 mg kálcium-
karbonát egy rágótablettában
Tums 600 mg kálcium-
karbonát egy tablettában
vesebetegség esetén. A cimetidin és más vényköteles gyógyszerek között is kölcsönhatás léphet fel, ezért alkalmazása orvosi vagy gyógyszerészi felügyeletet igényel.
Korábban ideálisnak tartották azokat a savkötőket, melyek alumínium- és magnéziumsókat is tartalmaznak, hiszen a két összetevő kiegészíti egymást. Az alu- mínium-hidroxid lassan oldódik fel a gyomorban, fokozatosan kezd hatni, és hosszan tartó hatású, de sajnos székrekedést okoz. A magnéziumsók gyorsabban hatnak, hatékonyan semlegesítik a savakat, de hashajtó hatásuk is lehet. Azok a savkötők tehát, melyek alumíniumot és magnéziumot is tartalmaznak, látszólag ösz- szekapcsolják a két anyag előnyös tulajdonságait: hatásuk gyorsan lép fel és tartós, továbbá kisebb a hasmenés vagy székrekedés veszélye.
Az alumíniumot tartalmazó savkötők esetében azonban vitatják, hogy hosszú távon eléggé biztonságosak- e. Huzamos alkalmazás során ugyanis meggyengíthetik a csontokat, mivel kiürítik a szervezetből a foszfort és a kálciumot.
A kréta (kálcium-karbonát) sokáig a savkötők fő alkotórésze volt. Gyorsan hat, és semlegesítő hatása viszonylag hosszú. Másik előnye, hogy olcsó forrása a szervezet által igényelt kálciumnak. A kálciumot azonban viszonylag könnyű túladagolni. A napi adagnak nem szabad meghaladnia a 2000 mg-ot, hacsak az orvos másképp nem rendelkezik.
Az egyik legolcsóbb savkötőért nem kell messzebbre menni a konyhaszekrénynél. A szódabikarbónát (nátrium-bikarbónát) évtizedekig használták gyors savkötő hatása miatt. A szódabikarbóna után tapasztalható böfögést a felszabaduló széndioxid-gáz okozza. A nátrium- bikarbonát rövid távon kitűnő az emésztési problémákra, de túlzott fogyasztása felboríthatja a szervezet savbázis egyensúlyát, és metabolikus alkalózist okoz.A Jelentős nátriumtartalma miatt problémákat okozhat szívbetegség vagy magas vérnyomás esetén.
Az utazással kapcsolatos
rosszullét gyógyszerei
A tengeri betegség megelőzésére antihisztaminokat használnak. Néha orvosi javallatra szedik, de kaphatók vény nélkül is. Akkor a leghatékonyabbak, ha az utazás előtt 30-60 perccel veszik be őket.
Ezek a készítmények gyakran álmosítják az embert, és tompítják a figyelmét. Egyik hatóanyaguk, a difen- hidramin az USA-ban megtalálható a legtöbb vény nélkül beszerezhető altatóban is. Akik tehát autót, csónakot vagy egyéb járművet vezetnek, vagy olyan tevékenységet végeznek, melyhez fokozott figyelem szükséges, ne vegyék be ezeket a gyógyszereket. A tengeri betegség gyógyszereit nem szabad alkohollal, vagy altatóval, nyugtatóval együtt bevenni, mivel ezek hatása meglepetésszerűen összeadódhat. A nemkívánatos hatások gyakoribbak időseknél.
Az egyéb nemkívánatos hatások, pl. homályos látás, zavartság, fejfájás, gyomorfájdalmak, székrekedés, szívdobogás, nehéz vizelés, kevésbé gyakoriak. Csecsemőkben vagy igen kis gyermekekben izgatottság léphet fel, ezért ilyen gyógyszert nem kaphatnak, hacsak nem biztosított orvosi felügyeletük. Kisgyermeknél nagyobb adagok hallucinációt, sőt rángógörcsöt okozhatnak, melyek esetleg végzetessé is válhatnak.
Csak az orvos jóváhagyásával szedhetnek tengeri betegség elleni gyógyszert azok a betegek, akik zárt zugú glaukómában, prosztatatúltengésben vagy székrekedésben szenvednek.
A vény nélkül kapható altatók arra valók, hogy átsegítsék az embert egy-egy álmatlan éjszakán, de
▲ lásd a 678. oldalt
Vény nélkül kapható gyógyszerek
63
hosszan tartó álmatlanság kezelésére nem alkalmasak. Az utóbbi tünet valamilyen egyéb, komolyabb alapbetegségre figyelmeztethet. A Nem tanácsos vény nélkül árusított altatókat 10 napnál tovább szedni.
Az Egyesült Államokban vény nélkül kapható a difenhidramin és a doxilamin nevű antihisztaminokat használják hatóanyagként. Mindkét anyag álmossá és kábulttá teszi az embert, és zavarja összpontosító vagy koordináló képességet. Nem mindenkire hatnak azonban egyformán, az ázsiaiak kevésbé érzékenyek a difenhidramin nyugtató hatására, mint a nyugati országok lakói.
Az emberek egy részénél a két hatóanyag ellentétes hatást vált ki (paradox reakció), vagyis idegesek, nyugtalanok, izgatottak lesznek tőle. Az efféle reakció gyakrabban észlelhető kisebb gyermekeken és azokon az időseken, akikben agyi leépülés figyelhető meg. Egyesekben néha nemkívánatos hatások is felléphetnek, például a száj kiszáradása, székrekedés, látászavar és fulcsengés.
Hacsak nem javasolja orvos, idősebb betegek, terhes és szoptató nők valószínűleg jobban teszik, ha kerülik ezeket a gyógyszereket. Zárt zugú glaukómában, anginában, szívritmuszavarban és prosztatatúltengésben szenvedő betegeknek orvoshoz kell fordulniuk, mielőtt antihisztamint kezdenének szedni akár alvás elősegítésére, akár más célra.
A józan mérlegelés az öngyógyítás legfőbb eleme. Az emberek egy része érzékenyebb a gyógyszerek lehetséges veszélyeire. Nagyon fiatal vagy idős korban, illetve nagyon súlyos betegségben a gyógyszerek alkalmazása rendkívüli odafigyelést igényel, és ilyen esetben a szakember ellenőrzése is szükséges lehet. A veszélyes kölcsönhatások elkerülése érdekében meg kell kérdezni a gyógyszerészt vagy az orvost, OTC és vényköteles gyógyszerek együttes szedésének megkezdése előtt. A vény nélküli gyógyszerek nem arra szolgálnak, hogy komoly betegségeket gyógyítsanak velük, sőt néha csak rontanak a helyzeten. Váratlan jelenségek, például bőrkiütés vagy álmatlanság intő jelnek tekintendők és a gyógyszer szedését azonnal abba kell hagyni és orvosi tanácsot kell kérni.
A gyermekek szervezete másként bontja le a gyógyszert és másként reagál rá, mint a felnőtteké. Előfordul,
Gyógyszerek az utazással kapcsolatos rosszullétre
| Kereskedelmi/ gyári név | Hatóanyag A felhasználás
korlátozása a gyermekeknél |
| Daedalon | Dimenhidrinát 6 éves kor |
| tabletta | alatt |
| Daedalon kúp Dimenhldrinát, 6 éves kor klorobutanol alatt | |
| Daedalon | Dimenhidrinát, – |
| gyermekkúp | klorobutanol |
hogy egy gyógyszert már évek óta széleskörűen használnak, mielőtt bizonyos veszélyes hatásait felfedeznék gyermekeknél. így például a kutatók csak öt év után tudták bizonyítani például, hogy az influenzás és bárányhimlős gyermekeknél jelentkező Reye-szindró- ma kapcsolatban áll az aszpirin alkalmazásával. Az orvosok és a szülők gyakran meglepődnek azon, hogy a legtöbb vény nélkül kapható gyógyszert nem vizsgálták alaposan gyermekeknél, még azokat sem, melyeket nekik is javasolnak. Konkrétan a köhögés, meghűlés elleni orvosságok hatékonysága nem bizonyított, ezért az ilyen gyógyszer beadása pénzpocsékolásnak és a gyermek szervezetének felesleges mérgezésének minősülhet.
Gyermekeknél sokszor nehéz kérdés a megfelelő dózis megállapítása. Bár a gyermekadagok gyakran bizonyos életkortartományra vannak megadva (például 2-6 éves korig, vagy 6-12 éves korig), az életkor nem a legmegfelelőbb kritérium. A gyermekek testméretei azonban bármelyik életkorban igen eltérőek lehetnek, ezért a szakértők is vitatkoznak azon, hogy mihez kellene viszonyítani a gyógyszeradagokat: a gyermek testsúlyához, magasságához, vagy a teljes testfelületéhez. Valószínűleg akkor a legkönnyebb követni az előírást
▲ lásd a 300. oldalt
64
Gyógyszerek
Útmutatás vény nélkül kapható gyógyszerek kiválasztásához és alkalmazásához
- Igyekezzen a lehető legpontosabb öndiagnózist felállítani. Ne gondolja azt, hogy a probléma valami olyasmi, ami „mostanában benne van a levegőben”.
- A termékeket racionális tervezés és a hatóanyagok ismerete alapján válassza ki, ne pedig azért, mert a márkanév ismerős.
- A lehető legkevesebb féle hatóanyagot tartalmazó készítményt válassza. Ázok a készítmények, amelyek megoldást kínálnak minden lehetséges tünetre, szükségtelen anyagokat is tartalmazhatnak, ezért fokozott veszélyt és nagyobb költséget jelentenek.
- Ha nem tudja eldönteni, hogy melyik a legmegfelelőbb hatóanyag vagy termék, kérdezze meg a gyógyszerészt vagy orvosát.
- Kérdezze meg a gyógyszerészt, hogy nem kell-e kölcsönhatástól tartani azok között a gyógyszerek között, melyeket rendszeresen szed és amit éppen vásárolt.
- Olvassa el alaposan a gyógyszer tájékoztatóját, különös tekintettel a helyes adagolásra, a figyelmeztetésekre, és azokra a betegségekre, melyek esetén a készítmény nem javallott.
- Kérje meg a gyógyszerészt, hogy írja fel Önnek az esetleges nemkívánatos hatásokat.
- Ne lépje túl az ajánlott dózist.
- Sohase szedje a vény nélkül kapható gyógyszereket hosszabb ideig, mint amit a tájékoztató közöl. Hagyja abba a gyógyszer szedését akkor is, ha a tünetei romlanak.
- Az összes gyógyszert, beleértve a vény nélkül kaphatókat is, tartsa gyermekek elől gondosan elzárva.
és beadni a gyógyszert, ha az ajánlott adagot a gyermek súlya alapján adják meg.
▲ lásd a 39. oldalt
Ha a gyógyszer címkéje vagy a mellékelt tájékoztató nem ad felvilágosítást a gyermekeknek szánt adagokról, a szülő ne találgasson, kétely esetén inkább forduljon gyógyszerészhez vagy orvoshoz. Kellő elővi- gyázattal elkerülhető, hogy a gyermek veszélyes gyógyszert kapjon, vagy veszélyes adagot egy olyan gyógyszerből, mely egyébként segíthetne.
Sok gyermeknek szánt gyógyszer folyékony formájú. Előfordul, hogy bár a tájékoztató világosan megadja a szükséges adagokat, a gyermek mégsem kapja meg azt, mivel a szokásos kávéskanalakat használják. A konyhában található kanalak nem eléggé pontosak a folyadék állagú gyógyszerek mérésére (kivéve a mérőkanalakat). A hengeres mérőkanál sokkal jobb a gyermekadag kiméréséhez, csecsemőnél pedig száj- fecskendővel lehet pontosan beadni a megfelelő meny- nyiségű gyógyszert. A szájfecskendő védőkupakját mindig el kell távolítani használat előtt, mivel fulladást okozhat, ha véletlenül bekerül a gyermek légcsövébe.
Számos gyermeknek szánt gyógyszer több változatban is létezik, ezért a felnőtt mindig gondosan olvassa el a betegtájékoztatót, ha újfajta gyermekgyógyszert visz haza.
Idős korban a szervezet és a gyógyszerek kölcsönhatásának a sebessége és módja megváltozik. A Ebben a korban természetes a máj és veseműködés változása, és ez befolyásolja a gyógyszerek metabolizmusát és kiürülését. Az idősek érzékenyebbek a gyógyszerek mellékhatásaira, vagy több gyógyszer kölcsönhatására. A vényköteles gyógyszerek használati utasításai egyre többször feltüntetik, ha idős korban másféle adagolás szükséges, de az ilyen figyelmeztetések még nem jellemzők a vény nélkül kapható gyógyszerekre. Számos OTC gyógyszer veszélyes lehet idősekre. A rizikó még nagyobb, ha rendszeresen a maximális adagot veszik be a gyógyszerből. Komoly következményei is lehetnek, ha például egy idős, ízületi gyulladásban szenvedő beteg gyakran folyamodik fájdalomcsillapítókhoz vagy gyulladáscsökkentőkhöz. A vérző fekély például életet veszélyeztető komplikáció egy idős embernél, és sokszor minden figyelmeztetés nélkül kezdődik.
Az antihisztaminok, például a difenhidramin, szintén különleges veszélyt jelentenek az idősek számára. Az Egyesült Államokban az éjszakai fájdalomcsillapítók, altatók, és számos köhögés és meghűlés elleni gyógyszer tartalmaz antihisztaminokat, allergia ellenes szereket. Ezek a szerek ronthatják azok állapotát, akik asztmában, zárt zugú glaukómában vagy prosztata-nagyobbodásban szenvednek. Az idős beteg antihiszta-
Vény nélkül kapható gyógyszerek
65
minők szedése során szédülhet, mozgása bizonytalanná válhat, és emiatt eleshet és csonttörést szenvedhet. Az antihisztaminok ezenkívül néha zavartságot vagy átmeneti tudatzavart okozhatnak, különösen nagyobb dózisban vagy más gyógyszerekkel együtt szedve.
Az idős betegek érzékenyebbek lehetnek az emésztőrendszer gyógyszereinek esetleges mellékhatásaira is. Az alumíniumot tartalmazó savkötők például gyakrabban okoznak náluk székrekedést, a magnézium alapú termékek pedig hasmenést és kiszáradást. Idős betegeknél még a C-vitamin szedése miatt is előfordulhat gyomorbántalom vagy hasmenés.
Az idős betegnek tanácsos közölnie az orvosával, hogy milyen vény nélküli gyógyszereket szed, beleértve a vitaminokat és ásványi anyagokat is. Ez alapján az orvos világos képet kap a szedett gyógyszerek skálájáról, és eldöntheti, hogy bizonyos tünetekért okolha- tók-e a vény nélkül kapható gyógyszerek.
Sokan nem tartják fontosnak megemlíteni az orvosnak vagy a gyógyszerésznek, hogy OTC gyógyszereket is szednek. Az időszakosan szedett gyógyszerekről, melyeket meghűlésre, székrekedésre vagy alkalmi fejfájásra szednek, még kevésbé tesznek említést. Az orvos vagy a gyógyszerész sem mindig érdeklődik a vény nélkül kapható gyógyszerekről, amikor receptet ír fel vagy gyógyszert ad ki. Ugyanakkor sok, vény nélkül kapható termék nem kívánt kölcsönhatásba léphet gyógyszerek egész sorával.
A kölcsönhatások egy része súlyos is lehet. Például elegendő egyetlen aszpirin tabletta ahhoz, hogy csökkentse a súlyos szívelégtelenség egyik gyógyszerének, az enalaprilnak (Renitec, Enap, Ednyt, Co-Renitec) a hatékonyságát. Ez a kölcsönhatás előfordulhat más ACE-gátló szereknél is (ezek az angiotenzint konvertáló enzimet gátolják). Ha aszpirint szednek a véralvadásgátló acenokumarollal (Syncumar), fokozódik a rendhagyó vérzések veszélye. A szívbetegek esetleg nem tudják, hogy az alumínium vagy magnézium tartalmú savkötők csökkenthetik a digoxin (Digoxin) felszívódását. Még a multivitaminok vagy a nyomelemek is megzavarhatják némelyik vényköteles gyógyszer hatását. A doxiciklin nevű antibiotikum például hatástalanná válhat, ha kálciummal, magnéziummal (pl. savkötők) vagy vassal együtt veszik be.
Alapos vizsgálatokat nem végeztek a vény nélkül kapható gyógyszerek kölcsönhatásairól. Számos komoly problémát véletlenül fedeztek fel, azután, hogy a nem kívánt hatásokat vagy esetleg haláleseteket bejelentették. Noha némelyik vény nélkül kapható gyógyszer használati utasításában figyelmeztetnek a kölcsön
hatásokra, az ott használt nyelvezet a betegek nagy részének nem mond semmit. A fogyasztószerek és meghűlés elleni gyógyszerek egy része például fenil- propanolamint tartalmaz. Ezekre figyelmeztetésül ráírják, hogy nem használhatók monoaminoxidáz-inhibi- torok szedése közben (ezek depresszióra használt vényköteles szerek), illetve két hétig a gyógyszer leállítása után. Ez a figyelmeztetés nem segít azoknak, akik nem tudják, hogy a gyógyszer, amit depresszió ellen szednek, monoaminoxidáz-inhibitort tartalmaz.
A gyógyszerek kölcsönhatásainak veszélye leginkább úgy kerülhető el, ha megkérdezzük a gyógyszerészt, hogy van-e összeférhetetlenség. Emellett az orvost is tájékoztatni kell minden szedett gyógyszerről, legyenek azok vényre vagy vény nélkül kapható gyógyszerek. A
Átfedés a gyógyszerek hatásában
Egy másik lehetséges veszély az esetleges gyógyszerhatás átfedés. Hacsak valaki nem olvassa el a tájékoztatót valamennyi bevett gyógyszer esetében előfordulhat véletlen gyógyszer-túladagolás. Például, ha valaki fogyasztó és meghűlés elleni szert is vesz be, melyek mindegyike tartalmaz fenilpropanolamint, esetleg a biztonságosnak vélt adag dupláját veszi be. A paracetamol gyakori alkotórésze a nátha gyógyszereinek. Ha valaki a náthára szedett gyógyszer mellé fejfájás csillapítóként paracetamolt vesz be, esetleg túllépi a megengedett adagot.
Számos idült betegségben romolhat a beteg állapota, ha a vény nélküli gyógyszereket helytelenül alkalmazza. Az Egyesült Államokban vény nélkül kapható altatók, allergia, meghűlés és köhögés elleni készítmények gyakran tartalmaznak antihisztamint, ezt a hatóanyagot azonban csak orvosi utasításra szedhetik azok, akik asztmások, emftzémában (kóros tüdőtágulat) vagy idült tüdőbetegségben szenvednek. Az antihisztamin komplikációt okozhat a zöld hályogban és prosztatanagyobbodásban szenvedő betegeknél is.
Érdemes kikérni az orvos vagy gyógyszerész tanácsát azoknak a betegeknek, akik magas vérnyomásban, szívbetegségekben, cukorbetegségben, fokozott pajzs- mirigy-müködésben, vagy prosztata-nagyobbodásban szenvednek, mielőtt vény nélküli orrödéma-csökkentőt vagy antihisztamint vennének be, mivel ezek mellékhatásai veszélyesek ezekben a betegségekben.
A lásd a 37. oldalt
66
Gyógyszerek
A súlyos betegségben szenvedők, legyenek fiatalok vagy idősek, kérjenek tanácsot egészségügyi szakembertől mielőtt vény nélküli gyógyszereket vásárolnának. A cukorbetegek például segítségre szorulhatnak, hogy olyan köhögés elleni szirupot találjanak, amelyben nincs cukor. Az alkoholizmusból szabadulni próbáló alkoholistának gondosan kerülnie kell minden olyan meghűlés elleni gyógyszert, mely alkoholt is tartalmaz; némelyikben 25% alkohol is lehet. A szívbetegeknek tanácsra lehet szükségük, hogy meghűlésre
vagy gyomorbántalmakra olyan készítményt vegyenek, mely nem lép kölcsönhatásba a rendszeresen szedett, vényköteles gyógyszereikkel.
Mivel a vény nélküli gyógyszereket csak időszakos használatra és alapvetően egészséges emberek alkalmi használatára szánják, azoknak akik idült betegségben szenvednek, vagy rendszeresen kívánnak ilyen gyógyszert szedni, konzultálniuk kell az orvossal. Az említett felhasználás ugyanis már kívül esik az öngyógyítás szokásos keretein, s ezért szakértő tanácsát igényli.
67
- RÉSZ
Szív- és érrendszeri betegségek
- A szív és a vérerek biológiája 68
A szív működése • Vérerek • A szív vérellátása • A szívbetegség tünetei
- A szívbetegség diagnózisa 72
Kórtörténet és fizikális vizsgálat • Elektro- kardiográfia (EKG-vizsgálat) • Terheléses EKG • Folyamatos ambuláns elektrokardiográfia • Elektrofiziológiai vizsgálatok • Radiológiai vizsgálatok • Komputertomográfia • Röntgenátvilágítás • Szív-ultrahangvizsgálat • Mágneses rezonancia vizsgálat • Izotópos vizsgálat • Pozitronemissziós tomográfia • Szívkatéteres vizsgálat • Koszorúérfestés
Fertőzéses szívbelhártya-gyulladás • Nem fertőzéses eredetű szívbelhártya-gyulladás
Akut szívburokgyulladás • Krónikus szívburokgyulladás
Kompenzáló mechanizmusok • Ájulás • Ortosztatikus hipotenzió
- Szívritmuszavarok 79
Pitvari ektópiás ütés • Paroxizmális pitvari tachikardia • Pitvarlebegés és -remegés • Wolff-Parkinson-White-szindróma • Kamrai ektópiás ütések • Kamrai tachikardia • Kamraremegés (fibrilláció) • Szívblokk • Szinusz csomó betegség
- Szívelégtelenség 87
- Szívizom-elfajulás 90
Tágulásos pangásos szívizom-elfajulás (dilatált kongesztív kardiomiopátia) • Megvastagodásos szívizom-elfajulás (hipertrófiás kardiomiopátia) • Szívfal-merevséggel járó szívizom-elfajulás (restriktív kardiomiopátia)
- A szívbillentyűk megbetegedései 93
A kéthegyű billentyű elégtelensége • A mitrális billentyű elöesése (prolapszus) • A mitrális billentyű szűkülete • Aortabillentyű-elégtelenség • Aortabillentyű-szűkület • A háromhegyű billentyű elégtelensége • A háromhegyű billentyű szűkülete • Pulmonális billentyűszűkület
- A szív daganatai 99
Mixómák • Egyéb elsődleges (primer) daganatok
| 24. Sokk | 111 |
| 25. Magasvérnyomás-betegség | 112 |
| 26. Ateroszklerózis | 118 |
| 27. A koszorúerek betegsége | 121 |
| Angina • Szívroham |
- A perifériás artériák betegségei 130
A hasi aorta és ágai • A láb és a kéz artériái • Buerger-kór • Funkcionális perifériás artériás megbetegedések • Raynaud-betegség és Raynaud-jelenség • Akrocianózis
- Aorta aneurizma és disszekció 137
A hasi aorta aneurizmája • A mellkasi aorta aneurizmák • Aorta disszekció
- A vénás és limfatikus rendszer
betegségei 141
Mélyvénás trombózis • Felületes flebitisz • Varikózus vénák • Arteriovenózus fisztula • Limfödéma (nyirokpangás) • Lipödéma
68
![]()
A szív és a vérerek biológiája
A szív üreges, izmos szerv, amely a mellkas közepében helyezkedik el. A szív jobb és bal oldalán egyaránt található egy felső üreg (a pitvar), amely összegyűjti, valamint egy alsó üreg (a kamra), amely továbbítja a vért. A kamrában az egyirányú áramlást egy beáramlá- si és egy kiáramlási billentyű biztosítja.
A szív elsődleges feladata, hogy a szervezetet ellássa oxigénnel és megszabadítsa a salakanyagoktól (szén-dioxid). Röviden a szív funkciója az, hogy az oxigénben szegény vért a szervezetből összegyűjtse és a tüdőbe továbbítsa, ahol az oxigénnel telítődik, és leadja a szén-dioxidot, majd az oxigénnel feldúsult vért a tüdőből összegyűjtse, és a szervezet szövetei felé továbbítsa.
A szívüregek minden szívdobbanás alkalmával el- emyednek, eközben feltelődnek vérrel. Ezt a periódust hívjuk diasztolénak. Ezután a kamrák összehúzódnak, a vért kipumpálják magukból, amit szisztolé- nak nevezünk. Előbb a két pitvar emyed el és húzódik össze, majd a két kamra ernyed el és húzódik össze egyszerre.
íme, így halad a vér a szíven keresztül (lásd az ábrán). Először az oxigénben szegény, szén-dioxidban gazdag vér a szervezetből a két fő gyűjtőéren (véna cava) át a jobb pitvarba folyik. Amikor megtelődik, a vért a jobb kamrába továbbítja. A megtelődött jobb kamra a vért a tüdőverőér billentyűjén át, a tüdőverőereken keresztül – amelyek a tüdőt látják el – a tüdőbe pumpálja. A tüdőben ezt követően a vér vékony kapillárisokon áramlik át. A kapillárisok a léghólyagocská- kat veszik körül, a vér itt dúsul oxigénnel, és itt adja le a szén-dioxidot, amit kilehelünk. Az oxigénnel feldúsult vér a tüdővénákon keresztül a bal pitvarba áramlik. A szív jobb fele, a tüdő, valamint a bal pitvar közötti érszakaszokat együttesen pulmonális (tüdő-) keringésnek (kis vérkörnek) nevezzük. Amikor a bal pitvar megtelik, az oxigénben gazdag vért a bal kamrába üríti. Ez az üreg telődés után az aortabillentyűn keresztül
az aortába (főverőér) pumpálja a vért, ami a szervezet legnagyobb ütőere. Ez az oxigénben gazdag vér látja el – a tüdőket kivéve – az egész szervezetet.
A keringési rendszer további alkotórészei az artériák (ütőerek), arteriolák (kis ütőerek), kapillárisok (hajszálerek), venulák (kis gyűjtőerek) és vénák (gyűjtőerek). Az erős és rugalmas artériák a vért elszállítják a szívből; bennük a legmagasabb a vérnyomás. Rugalmasságuk biztosítja az állandó vérnyomást a két szívdobbanás közti szünetben. A kisebb artériák és arteriolák fala izmos, így az átmérőjük változtatásával növelik vagy csökkentik az adott terület véráramlását. A kapillárisok apró, igen vékony falú erek, mintegy hidat képeznek az artériák (amelyek a szív felől szállítják a vért) és a vénák (amelyek a szívbe visszaáramoltatják a vért) között. A kapillárisok teszik lehetővé az oxigén és a tápanyagok átjutását a vérből a szövetekbe, valamint a salakanyagok beáramlását a szövetekből a vérbe. A kapillárisok venulákba szedődnek össze, amelyek a vénákba ürülnek. Ezek végül a szívbe juttatják vissza a vért. Mivel a vénák vékonyabb falúak, de általában nagyobb átmérőjűek, mint az artériák, lassabban és alacsonyabb nyomással szállítják ugyanazt a vérmennyiséget.
A szívizom (miokardium) maga is részesedik a pitvarokon és kamrákon átáramló nagy mennyiségű vérből. Az artériák és vénák rendszere (koszorúér- vagy koronáriakeringés) látja el a szívizmot oxigénben gazdag vérrel, valamint biztosítja, hogy az oxigénben szegény vér a jobb pitvarba visszaáramoljon. A jobb és bal koszorúér ágai az aortából eredve szállítják a vért. A szív vénái a koszorúér-öbölbe ürülnek (sinus coronarius), amely visszajuttatja a vért a jobb pitvarba. Mivel a szívben az összehúzódás alatt a nyomás magas, a koszorúerekben az áramlás többnyire a szív-
A szív és a vérerek biológiája
69
A szív keresztmetszete
A szív keresztmetszeti képe a normális véráramlás irányát mutatja.
ütés közötti elernyedés (a kamrai diasztolé) alatt jön létre.
Nincs egyetlen tünet sem, ami tévedhetetlenül a szívbetegség biztos jele lenne, de bizonyos tünetek szívbetegség lehetőségére utalnak, továbbá bizonyos tünetek együttesen megjelenve csaknem bizonyossá tehetik a diagnózist. Az orvos a diagnózis felállítását az anamnézis (kortörténet) felvételével és a fizikális vizsgálattal (a beteg megtekintése, tapintása, kopogtatása; a szív és a tüdő feletti hallgatódzás) kezdi. A diagnózis megerősítéséhez, a betegség súlyosságának megítélé
séhez, vagy a terápia megtervezéséhez gyakran műszeres vizsgálat szükséges.A Néha azonban még súlyos szívbetegség esetén sincsenek panaszok; ezek csak előrehaladott állapotban jelentkeznek. Orvosi kontrolivizsgálat, vagy más okból történő orvosi vizsgálat fedheti fel az ilyen tünetmentes szívbetegséget.
A szívbetegség legfontosabb tünetei a fájdalom különböző típusai, nehézlégzés, fáradtság, szívdobogásérzés (palpitáció: lassú, gyors vagy rendszertelen szívdobogás érzése), szédülés és ájulás. Ezek a tünetek
▲ lásd a 72. oldalt
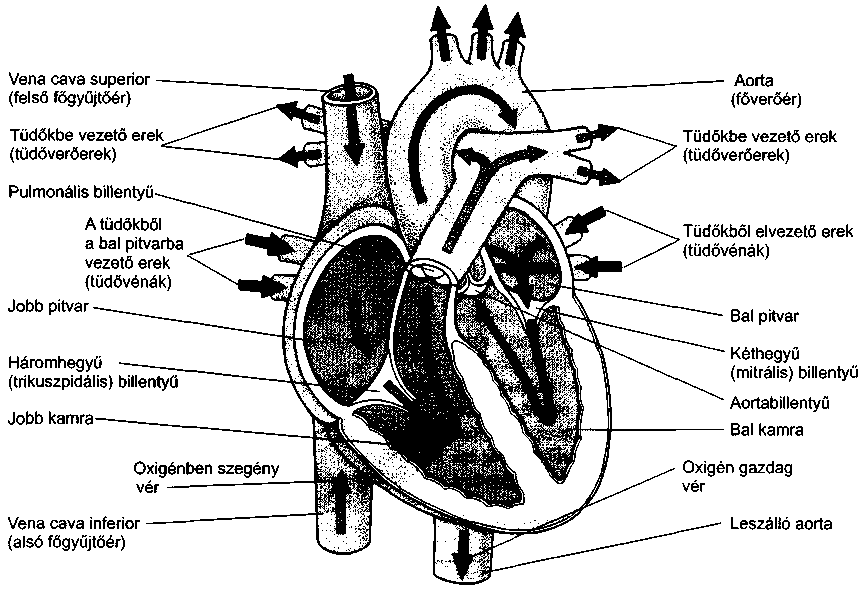
70
Szív- és érrendszeri betegségek
A szív vérellátása
Mint a szervezet bármelyik
szövete, a szívizom is oxigén-
dús vért igényel, majd a csök-
kent oxigéntartalmú vért el kell
szállítani. A jobb koszorúér és a
bal koszorúér két ága – a kör-
körösen futó artéria és a bal
elülső leszálló artéria – szállítja
a vért szívizomhoz. A szív
vénái a vért a jobb pitvarba
szállítják.
azonban nem feltétlenül jelentenek szívbetegséget. A mellkasi fájdalom például szívbetegség mellett a légzőrendszer vagy a gyomor-bélrendszer megbetegedését is jelezheti.
Amikor a test izmai nem kapnak elegendő vért (ezt az állapotot hívjuk iszkémiának), az elégtelen oxigénellátás és a felszaporodó salakanyagok görcsöt okoznak. Ha a szívizom nem kap elegendő vért, angina (szorító vagy markoló érzés a mellkasban) lép fel. A
▲ lásd a 121. oldalt
■ lásd a 133. oldalt
* lásd a 104. oldalt
fájdalom vagy kényelmetlen érzés típusa és erőssége azonban rendkívül különböző. Az elégtelen vérellátás bizonyos esetekben nem okoz fájdalmat (ezt az állapotot hívjuk néma iszkémiának). A
A test egyéb izmainak elégtelen vérellátása esetén a beteg feszülést és fáradásos fájdalmat érez az izomban munkavégzés közben (klaudikáció),B ez különösen a lábikra izmaiban gyakori.
A szívburokgyulladás (perikarditisz – a szívet körülvevő burok gyulladása vagy sérülése) fájdalmat okoz, amely lefekvéskor fokozódik, felüléskor vagy előre hajláskor pedig csökken.* * * * Ezt a fájdalmat a terhelés nem súlyosbítja. A belégzés vagy a kilégzés viszont enyhítheti vagy ronthatja, ha a betegséghez pleuritisz (mellhártyagyulladás, azaz a tüdőket körülvevő hártyás burok gyulladása) társul.
Egy artéria (verőér) behasadásakor vagy átszakadásakor a beteg éles fájdalmat érezhet, ami gyorsan ala

A szív és a vérerek biológiája
71
kul ki és szűnik meg, és a fizikai tevékenységtől független lehet. Néha valamely nagyobb artéria, különösen az aorta (főverőér) károsodik. A rugalmasságát vesztett, előboltosuló aortarész (aneurizma) hirtelen átlyukadhat, míg más esetben a főverőér rétegei között jöhet létre szakadás, ennek következtében az érfal rétegei között is megindul a véráramlás, ami az aortát hosszában lassan széthasítja (aorta disszekció). Ezek a folyamatok hirtelen erős fájdalmat okoznak, amelyek ahogy felléptek, mindjárt el is múlhatnak a további károsodás kialakulásával egyidőben (például amikor az ér felhasad, vagy amikor a vér a normális érpályát elhagyja). Az aortából eredő fájdalom többnyire a nyak hátoldalán, a két lapocka között, deréktájon vagy a hasban jelentkezik. A
A bal pitvar és kamra között elhelyezkedő kéthegyű billentyű a bal kamra összehúzódásakor visszacsapódhat a bal pitvarba (mitrális billentyű prolapszusa). Ez az állapot rövid hasogató vagy tűszúrásszerű fájdalmat okoz. A fájdalom általában a bal oldalon a mell alatt jelentkezik, függetlenül a beteg testhelyzetétől vagy fizikai terhelésétől. ■
A nehézlégzés a szívelégtelenség gyakori tünete. Oka az, hogy a tüdő léghólyagocskáiba folyadék szivárog. Ezt az állapotot tüdőpangásnak vagy tüdőödémának nevezzük, aminek következtében a légzés nehezítetté válik. Végső soron ez a folyamat a fuldoklás- hoz hasonlít. A szívelégtelenség korai fázisában csak fizikai terhelés hatására alakul ki nehézlégzés. A szívelégtelenség súlyosbodásával a nehézlégzés egyre kisebb fizikai terhelés következtében lép fel, míg végül már nyugalomban is megjelenik. Leggyakrabban fekvő helyzetben alakul ki, mivel ilyenkor az egész tüdőszövet léghólyagocskáiba folyadék szivárog ki. Felüléskor a nehézségi erő hatására a folyadék az alsó tüdőrészeken gyűlik össze, így a tünetek csökkennek. Az éjszakai diszpnoe nem más, mint az éjszakai fekvő helyzetben kialakuló és felüléskor megszűnő nehézlégzés.
A nehézlégzés nem kizárólag a szívbetegség tünete, hanem a tüdő és a légzőizmok betegségeiben vagy a légzést érintő idegrendszeri megbetegedésekben is jelentkezhet. Bármely zavar nehézlégzést okozhat, ami felborítja a normális, érzékeny egyensúlyt az oxigénkínálat és -szükséglet között (például vérszegénységben az oxigénszállítási kapacitás csökkenése, vagy a pajzsmirigy túlműködése következtében kialakuló fokozott anyagcsere).
Amikor a szív pumpaműködése nem elég hatásos, fizikai terhelés alatt az izmok vérellátása elégtelen, és ez gyengeség és fáradtság érzését okozza. A tünetek gyakran enyhék. Az emberek ilyenkor a fizikai aktivitás csökkentésével próbálják a tüneteket ellensúlyozni, vagy az emelkedő életkorral magyarázzák ezt a panaszt.
Szívünk dobogása általában nem tudatosodik bennünk. Bizonyos körülmények között azonban – erőteljes testmozgás következtében, vagy drámai érzelmi hatás eredményeképpen akár egészséges emberben is – megérezhetjük a szívdobbanásunkat. Erezhetjük, hogy a szívműködés nagyon erőteljes, gyors, vagy nem szabályos. Az orvos megerősítheti ezeket a tüneteket a pulzus vizsgálatával, valamint a szívműködés meghallgatásával. A kóros állapot elkülönítése számos körülménytől függ, például, hogy van-e kiváltó tényező; hirtelen vagy fokozatosan alakul-e ki; milyen gyors a szívműködés; előfordul-e, és ha igen, milyen időtartamra terjed ki a szabálytalan szívműködés. Ha a szívdobogás érzése egyéb tünetekkel (nehézlégzés, fájdalom, gyengeség, fáradtság vagy ájulás) együtt lép fel, azt valószínűleg szívritmuszavar vagy egyéb súlyos betegség következménye.
A normálistól eltérő szívfrekvencia vagy -ritmus, illetve a csökkent pumpafunkció következtében kialakuló elégtelen keringés szédülést, gyengeséget és ájulást okozhat.* * Ezeket a tüneteket az agy vagy a gerincvelő betegségei is okozhatják, de előfordulhatnak különösebb megbetegedés nélkül. Katonák például ájulásérzést érezhetnek hosszú ideig tartó állást követően, mivel a láb izomzatának aktívan kellene működnie ahhoz, hogy a vér visszakerüljön a szívbe. Heves érzelem vagy fájdalom, amely az idegrendszert aktiválja, szintén okozhat ájulást. Az orvosoknak el kell különíteniük a szívbetegség okozta ájulást az epilepsziától, amelyben az agy betegsége vezet eszméletlenséghez.
A lásd a 139. oldalt
■ lásd a 95. oldalt
* lásd a 108. oldalt
72
Az orvos a kortörténet és a fizikális vizsgálat alapján általában el tudja dönteni, hogy fennáll-e szívbetegség. A további vizsgálatok megerősítik a diagnózist, meghatározzák a betegség mértékét és következményeit, valamint segítséget nyújtanak a gyógyítás megtervezésében.
Kortörténet és fizikális
vizsgálat
Az orvos először a szívbetegség lehetőségére utaló tünetek (fájdalom, nehézlégzés, a bokák és a lábak da- gadása, szívdobogásérzés) megléte felől érdeklődik. Ezt követően az orvos megkérdezi, hogy van-e a betegnek láza, érez-e gyengeséget vagy fáradtságot, rossz-e az étvágya vagy a közérzete; ezek a panaszok szintén szívbetegségre utalhatnak. A továbbiakban a beteget kikérdezi a közelmúltban lezajlott fertőzésekről, arról, hogy volt-e bármikor vegyi anyagok hatásának kitéve, milyen gyógyszereket szed, fogyaszt-e alkoholt, dohányzik-e, milyenek az otthoni és munkahelyi viszonyai, illetve pihenési szokásai. Az orvos azt is megkérdezi a betegtől, hogy a családjában előfordult-e szívbetegség vagy egyéb kórkép, illetve a van-e olyan megbetegedése, amely érintheti a keringési rendszert.
A fizikális vizsgálat során az orvos megméri a beteg testsúlyát, megvizsgálja az alkatát, és keresi a szívbetegség finom jeleit, a sápadtságot, izzadást és álmosságot. A beteg általános kedélyállapotát, közérzetét is megfigyeli, ami szintén érintett lehet szívbetegség esetén.
A bőrszín változása is fontos jel, mert a sápadtság és a cianózis (a bőr színének kékes elszíneződése) vérszegénységre, illetve csökkent véráramlásra utalhat. Ezek a tünetek azt jelezhetik, hogy tüdőbetegség, szívelégtelenség vagy egyéb keringési zavar miatt a bőr nem kap megfelelő mennyiségű oxigént a vérből.
Az orvos a pulzust a nyak artériáin, a hónaljban, a könyökhajlatban és a csuklón, továbbá a hasban, a lá- gyéktájon, a térdhajlatban, a bokán és a lábfejen tapintja. Ha a pulzus minden vizsgált helyen jól tapintható,
akkor mindkét testfélben megfelelő és egyforma mértékű a véráramlás. A vérnyomást és a testhőmérsékletet szintén megmérik. Bármely eltérés szívbetegségre utalhat.
Az orvos a vénákat a nyakon azért vizsgálja, mert ezek az erek közvetlen kapcsolatban állnak a szív jobb pitvarával, és felvilágosítást nyújtanak a jobb szívfélbe áramló vér térfogatáról és nyomásáról. A vizsgálathoz a betegnek úgy kell feküdnie, hogy a test felső része 45 fokos szögben legyen megemelve; néha a beteg ül, áll, vagy laposan fekszik.
Az orvos a bőr alatti szövetekben összegyűlt folyadék (ödéma) jelenlétét a boka, a lábszár és a keresztcsont táján a bőr megnyomásával vizsgálja.
Oftalmoszkóppal (olyan eszköz, melynek segítségével a szem belsejét lehet megtekinteni) a retina (ideghártya, egy fényérzékeny hártya a szem hátsó részének belső felszínén) ereit és az ott lévő idegszövetet vizsgálja az orvos. Gyakran láthatók retina-elváltozások magas vérnyomás, cukorbetegség, érelmeszesedés és a szívbillentyűk bakteriális megbetegedése esetén.
Az orvos megfigyeli a mellkas mozgását, meghatározza a légzésszámot és a légzési kitérések mértékét. Ujjaival megkopogtatja a mellkast, hogy kiderítse, a tüdők a normál állapotnak megfelelően levegővel teltek-e, vagy folyadékot tartalmaznak, ami kóros. A kopogtatással azt is meg lehet határozni, hogy a szívburok (perikardium, a szívet körülölelő burok), vagy a tüdőt körülvevő mellhártya (pleura) lemezei között talál- ható-e folyadék. Fonendoszkóppal (hallgatózó eszközzel) az orvos meghallgatja a légzési hangokat, meghatározva, hogy a légáramlás normális-e vagy akadályozott, és hogy a tüdő tartalmaz-e szívelégtelenség következtében folyadékot.
Az orvos a kezét a mellkasra helyezve meghatározza a szív nagyságát, valamint a szívdobbanások típusát és erejét. Alkalmanként, az erekben vagy a szívüregek között létrejövő turbulens (kavargó), kóros áramlás rezgést kelt, ami az ujjhegyekkel vagy tenyérrel érezhető.
Az orvos a fonendoszkóppal a billentyűk nyitódása és csukódása által létrehozott hangjelenségeket figyeli
A szívbetegség diagnózisa
73
(az eljárást auszkultációnak – hallgatózásnak – nevezzük). A szívbillentyűk és a szív szerkezetének kóros változásai turbulens véráramlást hoznak létre, ez jellegzetes hangot eredményez, amit szívzörejnek hívunk. Ha szűkült, vagy elégtelenül záródó billentyűn halad át a vér, akkor az áramlás turbulens lesz. Nem minden szívbetegség okoz szívzörejt, és nem minden szívzörej jelent szívbetegséget. Terhes nőknél általában a megnövekedett véráramlás következtében hallható szívzörej. Ártalmatlan szívzörejek gyakoriak csecsemőknél és gyermekeknél a szív kisméretű struktúráin gyorsabban átáramló vér következtében. Idősebb korban az erek fala, a billentyűk és egyéb szövetek fokozatosan merevebbé válnak, így számottevő szívbetegség nélkül is turbulens véráramlást okozhatnak.
A fonendoszkópot az artériák és vénák fölé helyezve az orvos a test bármely részén érzékelheti a turbulens véráramlás által keltett hangot, amelyet érzörejnek hívunk; ezt az erek szűkülete vagy az erek közötti kóros összeköttetés hozza létre.
Az orvos megtapintja a hasat, hogy a máj megna- gyobbodott-e a szívbe vezető nagy vénákban lévő pangás következményeként. A has kóros duzzanata a folyadék-visszatartás következtében szívbetegségre hívhatja fel a figyelmet. A hasi aorta lüktetését és méretét szintén ellenőrizni kell.
Az orvosok a tesztek és műszeres vizsgálatok sokaságát használják a pontos és gyors kórisme felállítása érdekében. A technika magában foglalja az elektromos méréseket, röntgenvizsgálatot, echokardiográfiát (szívultrahangot), mágneses rezonancia vizsgálatot (MRI), pozitronemissziós tomográfiát (PÉT), és a szívkatéterezést.
A legtöbb kardiológiai (szívgyógyászati) diagnosztikus eljárás alig jár veszéllyel, de a rizikó növekszik, minél bonyolultabb a vizsgálati eljárás és minél súlyosabb a fennálló szívbetegség. A szívkatéteres vizsgálat es angiográfia (érfestés) esetén súlyosabb komplikáció – szélütés, szívroham vagy halál – 1000 esetből 1 alkalommal fordul elő. A terheléses vizsgálatoknál a szívroham vagy halál előfordulása 1:5000-hez. Az ,/otópos vizsgálatok gyakorlatilag egyetlen veszélye a Kismértékű sugárterhelés, amely azonban kevesebb besugárzást jelent, mint a legtöbb röntgenvizsgálat al- kalmával.
Elektrokardiográfia (EKG-vizsgálat)
Az elektrokardiográfia gyors, egyszerű, fájdalmatlan eljárás, amely során a szív elektromos impulzusait felerősítik, és mozgó papíron rögzítik. Az elektrokar- diogram (EKG) segítségével az orvos a szív minden egyes ütését beindító ingerképző rendszerét, az ingervezető rendszerét, a szívműködés frekvenciáját és ritmusát vizsgálja.
Az EKG elkészítéséhez apró fém érintkezőket (elektródákat) helyeznek fel a bőrre a vizsgált személy karján, lábán és mellkasán. Ezek az elektródák minden egyes szívműködés alatt mérik az elektromos tevékenység nagyságát és irányát. Az elektródák dróttal kapcsolódnak a géphez; minden elektródán megjelenő feszültséget papíron rögzítenek. Minden görbe a szív elektromos működésének egy speciális „nézetét” jeleníti meg; ezeket a nézeteket nevezzük elvezetéseknek.
A szívbetegség gyanújának felmerülésekor a legtöbb betegről EKG-vizsgálat készül. Ez segíti az orvost a különböző szívbetegségek kimutatásában, beleértve a kóros szívritmust, a szív elégtelen vér- és oxigénellátását, és a szívizom kifejezett megvastagodását (hipertró- fíáját), ami magas vérnyomás következménye lehet. Az EKG felfedheti azt is, ha a szívizom vékony vagy egy helyen hiányzik, mert a helyét nem izomszövet foglalja el, ez az állapot szívroham (szívizominfarktus) után alakulhat ki.
A terhelés alatti állóképesség felvilágosítást nyújt a szívkoszorúér-betegség vagy egyéb szívbetegség meglétéről és súlyosságáról. A terheléses állóképességi vizsgálat (stressz-teszt) az egyén EKG-ját és vérnyomását terhelés alatt rögzíti, és felfedheti a nyugalomban nem észlelhető problémákat. Ha a szív koszorúerei részlegesen záródtak csak el, nyugalomban a szív vérellátása kielégítő lehet, terheléskor azonban már nem. Egyidejű légzésműködési vizsgálat elkülöníti, hogy a terhelhetőség csökkenése a szív vagy a tüdő megbetegedésének, illetve a kettő együttes fennállásának a kö- vetkezménye-e.
A vizsgálat során a beteg egy „szobakerékpárt” hajt, vagy gyaloglógépen sétál adott sebességgel, majd a sebességet fokozatosan növelik. Az EKG-t folyamatosan nyomonkövetik, míg a vérnyomást meghatározott időközönként mérik. Általában a betegeket addig terhelik, amíg az életkornak és nemnek megfelelő szívfrekvencia maximális értékének 80-90 százalékát elérik. Ha a
74
Szív- és érrendszeri betegségek
EKG: A hullámok olvasása
Az elektrokardiogram (EKG) az elektromos áram haladását ábrázolja a szíven keresztül a szívdobbanások alkalmával. Az EKG minden részét betűvel jelölik. Minden szívdobbanást a szív fő ingerképző csomójából (szinusz csomó) kiinduló ingerület indít. Ez az ingerület először a szív felső üregeit (pitvarok) aktiválja. A P hullám jelzi a pitvarok ingerületét.
Ezt követően az elektromos impulzus a szív alsó üregei (kamrák) felé áramlik. A QRS csoport a kamrák aktivációját jelzi.
A T hullám a visszatérő hullámot jelképezi, ahogy az elektromos áramlás a kamrafalban az ellenkező irányban, visszafelé terjed.
A kóros eltérések több fajtája észlelhető az EKG-n. A legegyszerűbben a kóros szívritmust lehet észrevenni: túl gyors, túl lassú vagy rendezetlen. Az EKG tanulmányozásával az orvos megállapítja, hogy a kóros ritmus honnan indul, és hozzákezdhet a kiváltó ok meghatározásához.

Normális szívműködés
P hullám
Lassú szívműködés
Rendezetlen szívműködés
tünetek (légszomj vagy mellkasi fájdalom) a beteg számára kezdenek elviselhetetlenné válni, illetve az EKG-n vagy a vérnyomásmérés során számottevően kóros értékek jelennek meg, a terhelést azonnal megszüntetik.
Azok a betegek, akik bármely oknál fogva nem ter- helhetőek, stressz-elektrokardiogram vizsgálaton esnek át, amely a terheléses vizsgálathoz hasonló információkat szolgáltat, azonban nem jelent fizikai terhelést. Helyette olyan gyógyszert adagolnak (pl. dipiri-
A szívbetegség diagnózisa
75
damol vagy adenozin), ami a normális szívizom véráramlását megnöveli, de a kóros szövet csökkent ellátását tovább rontja és a fizikai terheléshez hasonló hatást érnek el.
A stressz-teszt a koszorúér-betegség fennállását jelzi, ha kifejezett EKG-elváltozások jelennek meg, ha angina lép fel, vagy ha a vérnyomás csökken.
Egyetlen vizsgálat sem tévedhetetlen. Időnként ezek a vizsgálatok kóros jeleket mutatnak olyan betegeknél, akiknek nincs koszorúér-megbetegedésük (álpozitív eredmények), máskor nem mutatnak kóros eltérést olyan esetben, amikor valójában anginája van a betegnek (álnegatív eredmény). Tünetmentes betegeknél, különösen fiataloknál, ahol a koszorúér megbetegedésének csekély a valószínűsége, ennek ellenére kóros vizsgálati eredmény adódhat. Mindamellett, a terheléses vizsgálatot gyakran használják egészséges emberek felmérése céljából is, például terheléses program beindítását vagy életbiztosítás megkötését megelőzően. A sok álpozitív eredmény felesleges aggodalmat és orvosi költségeket okozhat. Emiatt tünetmentes esetekben a legtöbb szakember nem javasolja a rutinszerű terheléses vizsgálatot.
Folyamatos ambuláns elektrokardiográfia
A kóros szívritmus vagy a szívizom elégtelen vérellátása esetleg csak rövid időszakokban és előre kiszámíthatatlan körülmények között jelenik meg. Ezek kimutatásához az orvos folyamatos ambuláns EKG-vizs- gálatot használ, melynek során a betegre kis elemes eszközt (Holter-monitor) helyeznek fel, amely 24 órán keresztül rögzíti az EKG-t. Amíg a beteg az eszközt viseli, felírja panaszai és tünetei idejét és jellegét. Ezt követően, a felvételt komputer értékeli, amely kielemzi a szívműködés frekvenciáját és ritmusát, megkeresi azokat az elektromos változásokat, amelyek a szívizom elégtelen vérellátását tükrözik, és a 24 órán át felvett összes szívciklust reprodukálja. A tüneteket a beteg a naptárba bejegyzi, így azok összehasonlíthatóak az EKG-elváltozásokkal.
Ha szükséges, az EKG telefonon elküldhető a kórház vagy a kezelő orvos számítógépére, így a tünetek fellépésekor azonnal leolvasható az elektromos elváltozás. Igényes járóbeteg-centrumokban eszméletvesz- téses roham esetén egyszerre vehető fel az EKG és az elektroenkefalogram (EEG, az agy elektromos tevékenységének rögzítése). Ezek a felvételek segítenek elkülöníteni az epilepsziás rosszullétet a szívritmuszavaroktól.
Holter-monitor: folyamatos EKG-rögzítés
A vizsgált személy kis monitort visel a derekán. Elektródákat helyeznek el a mellkas falán, így a monitor folyamatosan rögzíti a szív elektromos aktivitását.
Elektrofiziológiai vizsgálatok
Elektrofiziológiai vizsgálatokkal a súlyos ritmusvagy elektromos vezetési zavarokat vizsgálják. A kórházban az orvos apró elektródát vezet fel vénán, ritkán artérián keresztül közvetlenül a szívbe, hogy magában a szívben regisztrálja az EKG-t, és így pontosan meghatározhatja a szív elektromos vezetőrendszerét.
Alkalmanként maga az orvos provokál kóros szívritmust a vizsgálat alatt, hogy megfigyelje, vajon az alkalmazott gyógyszer meg tudja-e állítani a ritmuszavart, vagy a műtéti beavatkozástól várható-e eredmény. Ha szükséges, az orvos gyorsan visszaállíthatja a normális ritmust a szívre gyakorolt elektromos ütéssel
76
Szív- és érrendszeri betegségek
(kardioverzió). Bár az elektrofiziológiai vizsgálatok behatoló (invazív) beavatkozások, és általános érzéstelenítésre van szükség, az eljárás nagyon biztonságos, 1:5000 a halálozás kockázata.
Szívbetegség gyanúja esetén két irányú (szemből és oldalról) mellkas-röntgenfelvételt kell készíteni. A mellkasröntgen a szív nagyságát, alakját, valamint a tüdőben és mellkasban futó ereket ábrázolja. A kóros alakú szívámyék, szívnagyság vagy egyéb kóros jelek (például mészlerakódás a szívizomszövetben) köny- nyen felismerhetők. A mellkasröntgen felvilágosítást nyújt a tüdő állapotáról is, elsősorban a tüdőerekről és a tüdőben vagy körülötte elhelyezkedő folyadék- gyülemről.
Szívelégtelenség vagy szívbillentyű-megbetegedés gyakran a szív megnagyobbodását okozza. A szívnagyság azonban normális lehet még súlyos szívbetegség esetén is. A szívburok hegesedésével járó gyulladás esetén (ún. konstriktív perikarditiszben), ahol a szívet páncélszerű burok veszi körül, a szív nem nagyobbodik meg még szívelégtelenség fennállásakor sem.
A diagnózis felállításában gyakran sokkal fontosabb a tüdő érámyékainak megváltozása, mint magának a szívnek a képe. Például a szív melletti tüdőartériák kiszélesedése, valamint a tüdőszövetben az erek szűkülete a jobb kamra megnagyobbodására utal.
A hagyományos komputertomográfiát (CT) a szívbetegségek diagnózisában nem használják gyakran, bár a vizsgálat kimutathatja a szív, a szívburok, a nagyerek, tüdők és a mellkasban elhelyezkedő egyéb struktúrák szerkezeti rendellenességeit. Ezzel a röntgenleképezésen alapuló vizsgálómódszerrel a számítógép keresztmetszeti képet készít a teljes mellkasról megmutatva bármilyen rendellenesség pontos elhelyezkedését.
Az újabb ultragyors komputertomográf, amelyet cine-komputertomográfnak is neveznek, háromdimenziós mozgóképet tud készíteni a szívről. Ez a vizsgálat a szerkezeti és mozgásbeli rendellenességek kimutatására használható.
Az átvilágítás folyamatos röntgenvizsgálat, amely a szív összehúzódásait, és a tüdőkben a levegő ki- és beáramlását mutatja a képernyőn. A viszonylag magas
sugárterhelés miatt azonban az átvilágítás helyett a legtöbb helyen szívultrahangot vagy más vizsgálómódszert alkalmaznak.
Az átvilágítást a szívkatéterezés és az elektrofizioló- giai vizsgálatok részeként is használják. Ez az eljárás segítséget nyújthat néhány, a szívbillentyűket érintő bonyolult megbetegedés és a veleszületett szívhibák diagnózisában.
Az echokardiográfia (szív-ultrahangvizsgálat) a szívbetegségek legszélesebb körben elterjedt vizsgálati módszere, mivel nem invazív (nem behatoló), nem alkalmaz röntgensugárzást, és kitűnő képalkotást tesz lehetővé. A vizsgálat nem kellemetlen, nem fájdalmas, relatíve olcsó, és széles körben hozzáférhető.
Az echokardiográfia magas frekvenciájú ultrahanghullámokat használ, amit a vizsgálófejből (transz- ducer) bocsát ki, majd a szív szerkezeti elemeiről és vérerekről visszaverődve mozgó vizsgálati képet eredményez. A vizsgálati kép megjelenik a videoképemyőn és videokazettára felvehető, vagy fénykép készíthető róla. A vizsgálófej helyzetének és dőlési szögének változtatásával a vizsgáló a szívet és a nagyereket különböző irányból látja, és pontos képet kap a szív szerkezetéről és működéséről. A tökéletesebb képalkotáshoz, vagy a szív hátsó felületének pontosabb vizsgálatához az orvos a vizsgálófejet a beteg nyelőcsövén keresztül is levezetheti, és a jeleket így közvetlenül a szív mögötti területről nyeri. Ezt a vizsgálati típust nyelőcsővön keresztül végzett (transzözofageális) echokardio- gráfíának nevezik.
Az echokardiográfia kimutathatja a szív falának kóros mozgását, az egy összehúzódás alatt kilökött vérmennyiséget, a szívet körülvevő burok (perikardium) megvastagodását és betegségeit, valamint a szivburok és a szívizom közötti folyadékgyülem jelenlétét.
Az ultrahangvizsgálat fő fajtái az M módú, a kétdimenziós, a Doppler-, és a színkódolt Doppler-módszer. A legegyszerűbb M módú vizsgálat során egyetlen ultrahangsugár éri el a vizsgálandó szívrészt. A kétdimenziós, a legszélesebb körben használt technika, élethű, kétdimenziós képet ad a számítógép által kialakított „szeletekben”. A Doppler-ultrahang a vér mozgását és turbulenciáját mutatja meg, és színesben tudja kijelezni (színes Doppler). Doppler- és színkódolt Doppler- echokardiográfiával meghatározható a véráramlás iránya és sebessége a szívüregekben és a nagyerekben. A
A szívbetegség diagnózisa
77
vizsgálat az orvos számára láthatóvá teszi, hogy a szívbillentyűk normálisan nyílnak és csukódnak-e, van-e billentyűelégtelenség záródáskor és az mekkora, és a véráramlás szabályos-e. Kimutatható a kóros összeköttetés a szív üregei illetve a nagyerek között, és az erek és a szívüregek szerkezete és működése is meghatározható.
A mágneses rezonancia vizsgálat (MRI) olyan technika, melynek során erős mágneses erőteret használnak a szív és mellkas részletes vizsgálatához. Ez az igen drága és igényes vizsgálati módszer jelenleg még feljövőben van a szívbetegségek diagnosztikájában.
A beteget elektromágneses térbe helyezik, ami a test atommagjait rezgésre készteti, amelyek így jellegzetes jeleket adnak, s átalakítva a szív szerkezeti elemeinek két- és háromdimenziós képét adják. Kontrasztanyag általában nem szükséges. Néha azonban paramágneses kontrasztanyag intravénás adása szükséges, s így vizsgálni lehet a szívizom olyan területeit, ahol a véráramlás szegényes.
Az MRI egyetlen hátránya, hogy hosszabb időt vesz igénybe, mint a CT. A szív mozgása miatt az MRl-vel létrehozott kép életlenebb, mint a CT-vel alkotott felvétel. Másrészt az MRI során sok ember nem bírja a bezártságot, mivel szűk helyen mozdulatlanul kell feküdni egy nagy gépben.
Az izotópvizsgálat során parányi méretű radioaktív részecskéket (izotóp) fecskendeznek be a vénába. Ez kisebb sugáradagot jelent, mint a legtöbb röntgenfelvétel. Az izotóp gyorsan eloszlik az egész szervezetben, így a szívben is. Ezt követően a sugárzást gammakamerával rögzítik. A képet képernyőre vetítik és mágneslemezen tárolják későbbi elemzés céljából.
A különböző típusú sugárzást érzékelő kamerák felvehetnek egyszerű képet vagy – számítógéppel sokszorozva a felvételeket – keresztmetszeti képet alkothatnak, ez utóbbi egyszeres energiaszintű fotonemissziós komputertomográfiaként ismert. Komputerrel háromdimenziós képet is lehet alkotni.
Az izotópos vizsgálat leginkább az ismeretlen eredetű mellkasi fájdalomról panaszkodó betegeknél használatos. A koszorúér-szűkületben szenvedő betegeknél jól használható a módszer annak tanulmányozására, hogy a szűkület hogyan befolyásolja a szívizom vérellátását és működését. Az izotópos vizsgálat a ko
szorúér-beültetést (koronária bypass műtétet) vagy hasonló beavatkozást követően a szívizom-vérellátás növekedésének kimutatására, és szívizominfarktust követően a kórjóslat meghatározására is alkalmas.
A szívizom vérellátásának meghatározására általában tallium-201 izotópot adnak be intravénásán, és a betegről fizikai terhelés közben készítenek képet. A szívizomsejtbe beépülő tallium-201 izotóp mennyisége a véráramlás nagyságától függ. A terhelés csúcspontján a szívizom azon része, ahol gyérebb a véráramlás (iszkémia), kevesebb radioaktivitást mutat – és gyengébb képet hoz létre mint a szomszédos normális vérellátású izomrészek. Ha a beteg nem terhelhető, intravénás dipiridamol- vagy adenozin injekció beadásával lehet a fizikai terheléshez hasonló hatást létrehozni a véráramlásban. Ezek a szerek a vérellátást a kóros erek rovására az egészséges erek irányába terelik.
Miután a beteg pár órát nyugalomban volt, elvégzik a második vizsgálatot. Ekkor derül ki, hogy a szív mely területein rendeződik a véráramlás hiánya (többnyire a koszorúér-szűkület következtében), és a szívizom mely területei hegesedtek véglegesen (általában megelőző szívinfarktus miatt).
Amennyiben friss szívizominfarktusra van gyanú, inkább a technécium-99 izotópot használják a tallium-201 helyett. Míg a tallium elsősorban az egészséges szívizomban, addig a technécium a kóros területeken halmozódik fel. Mivel azonban a technécium a csontokban is felhalmozódik, a bordák bizonyos fokig elfedik a szív képét.
A technécium a szívizominfarktus diagnózisában használatos. A szívizom károsodott része felveszi a technéciumot, és az infarktust egy héten keresztül (legkorábban 12-24 órán belül) mutatja ki.
A pozitronemissziós tomográfia (PÉT) során a szívizomsejtek számára szükséges tápanyagot adnak be a vénába, amelyet pozitronnak nevezett részecskéket sugárzó anyaggal jelöltek. Pár perc múlva, amikor ajelölt tápanyag eléri a szív vizsgálni kívánt részét, egy detektor letapogatja és leképezi a magas aktivitású helyeket. A számítógép háromdimenziós képet szerkeszt a vizsgált területről, amely azon alapul, hogy a szívizom különböző területei a jelzett tápanyagot milyen mértékben használták fel. A pozitronemissziós tomográfia tisztább képet ad, mint a nukleáris medicinában használt egyéb eljárások. Ez az eljárás azonban nagyon drá-
78
Szív- és érrendszeri betegségek
ga, és használata csak nagyon szűk körben lehetséges. Kutatási célból, valamint olyan esetekben használatos, ahol egyéb, egyszerűbb módszerek nem nyújtanak felvilágosítást.
Szívkatéterezéskor vékony csövet (katétert) vezetnek fel a kar vagy láb vénáján vagy artériáján keresztül, ami a nagyerekbe, majd a szív üregeibe jut. A jobb szívfél eléréséhez az orvos a katétert a vénába helyezi, a bal szívfél eléréséhez a katétert az artérián keresztül vezetik be. A katéter behelyezése történhet diagnosztikus vagy terápiás céllal. A kórházban elvégzendő beavatkozás előtt a beteg helyi érzéstelenítést kap.
A katéter csúcsán gyakran található mérésre alkalmas műszer vagy egyéb eszköz. A típustól függően a katéter használható nyomásmérésre, az erek belsejének áttekintésére, a szűkült billentyű tágítására, vagy az elzárt artéria kitakarítására. A katéterezés kiterjedten használatos a szív vizsgálatára, mivel komolyabb szívsebészeti beavatkozás nélkül alkalmazható eljárás.
A csúcsán ballonnal ellátott, speciális kialakítású katéter a kar vagy nyak vénáján keresztül vezethető be a jobb pitvarba, majd a jobb kamrába a pulmonális artéria (tüdőverőér) eredéséhez, ezt az eljárást a pulmonális artéria katéterezésének nevezzük. A katéter a nagyerekben és a szív üregeiben a nyomás mérésére használatos. A szívből a tüdőbe áramló vér mennyisége is mérhető. Vérminták nyerhetők a szívből a katéteren keresztül az oxigén- és széndioxidszint meghatározására. Mivel a tüdőartériába helyezett katéter szívritmuszavart idézhet elő, ilyenkor a szívműködés folyamatos megfigyelése szükséges elektrokardiográfiával. Általában a katéter más helyzetbe való állításával az orvos meg tudja szüntetni a ritmuszavart. Ha ez nem segít, akkor a katétert el kell távolítani.
Az orvos a katéterezés során vérmintát vehet anyagcsere-vizsgálatok céljára. A katéterezéskor az orvos sugárfogó anyagot is bejuttathat, és így mozgóképes röntgenfelvétel készíthető a vérerekről és a szív üregeiről. A kóros anatómiai viszonyok és véráramlás láthatók, és a röntgenvizsgálattal mozgófilmre vehetők. A
katéteren keresztül felvezethető eszközökkel a szív- izomzatból minta vehető mikroszkópos vizsgálat céljára (biopszia). A vérnyomás a szív üregeiben és a nagyerekben külön-külön mérhető, és a különböző helyeken vett vérmintákból az oxigén- és széndioxidszint meghatározható.
Az orvos vizsgálhatja a bal kamrafal mozgásának elemzésével a szív összehúzódó képességét, és ennek eredményeként kiszámolható a kilökött vér aránya (ejekciós frakció). Ez az értékelés kimutatja, hogy az iszkémiás koszorúér-betegség vagy egyéb megbetegedés mekkora kárt okozott a szív működésében.
A koszorúérfestés (koronária angiográfia) során katéteres vizsgálattal tanulmányozzák a koszorúereket. Az orvos vékony katétert vezet be a kar vagy lágyék artériáján keresztül a szívbe és a koszorúerekbe. A felvezetés során az orvos folyamatos röntgenátvilágítással ellenőrzi a katéter előrehaladását. A katéter hegyét pontosan elhelyezve, röntgenátvilágítás alatt sugárfogó anyagot (kontrasztanyagot) fecskendez be az orvos a katéteren keresztül a koszorúerekbe, ezt követően videoképemyőn nyomon követhető az artériák lefutása. A mozgóképes röntgen (cine-angiográ- fia) világos képet nyújt a szívüregekről és a koszorúerekről. A koszorúerek betegsége jól látható, mivel a belső fal ilyenkor egyenetlennek vagy szűknek látszik. Ha a betegnek koszorúér-betegsége van, a katéterezés során a szűkület megszüntetése gyógyító hatású, ezt az eljárást a bőrön keresztül az erekben felvezetett katéterrel végzett koszorúér-tágításnak hívják A (PTCA = percutan transluminalis coronaria angio- plastica).
A koszorúér-katéterezés enyhébb mellékhatása az injekció beadása után rögtön észlelhető. A beteg általában átmenetileg forróságot érez, elsősorban a fejében és arcában, ahogy a kontrasztanyag eloszlik a véráramlás útján. A szívfrekvencia megemelkedik, a vérnyomás kissé esik. Ritkán közepesen súlyos reakciók, pl. hányinger, hányás és köhögés léphetnek fel. Súlyos reakció nagyon ritka, ami lehet sokk, görcs, veseprobléma, a szívműködés leállása. Az allergiás reakció az enyhe bőrreakciótól az életet veszélyeztető ún. anafi- laxiáig terjed. Szívritmuszavar léphet fel, ha a katéter a szív falához ér. A beavatkozást végző csapat felkészült és gyakorlott bármely mellékhatás azonnali ellátásában.
▲ lásd a 125. oldalt
16. FEJEZET
79
A szív négyüregű, izmos szerv, amely hatékonyan, megbízhatóan és folyamatosan működik egy életen keresztül. Az egyes szívüregek izomzata meghatározott sorrendben húzódik össze, a lehető legkisebb energiával a legtöbb vért továbbítva minden szívdobbanásnál.
Az izomrostok összehúzódását a szívben elektromos kisülés váltja ki, ami jól szabályozott módon, meghatározott sebességgel halad végig a szíven keresztül a megfelelő ingerületvezető nyalábokon. A ritmikusan keletkező impulzusok minden egyes szívdobbanáskor a szív jobb pitvarának falában található ingerképző központból, a szinusz csomóból (szinoatriális csomó) indulnak ki. Az impulzusok frekvenciáját az idegi szabályozás és a véráramban keringő hormonok is befolyásolják.
Az idegrendszernek a szívritmust automatikusan szabályozó része az ún. autonóm idegrendszer, amely a szimpatikus és a paraszimpatikus idegrendszerből áll. A szimpatikus rendszer gyorsítja, a paraszimpatikus lassítja a szívritmust. A szimpatikus rendszer a szívet egy ideghálózat (ún. szimpatikus plexus) révén szabályozza. A paraszimpatikus rendszer egyetlen ideg, a vágusz ideg működésén keresztül befolyásolja a szívritmust.
A szívritmust a szimpatikus idegrendszer a keringő hormonokon keresztül is szabályozza – epinefrin (adrenalin) és norepinefrin (noradrenalin) -, amelyek gyorsítják a szívritmust. A pajzsmirigy hormonjai szintén befolyásolják a szívritmust, ha túl sok a pajzsmirigyhormon, akkor a szívritmus gyors, ha túl kevés, akkor lassú.
Nyugalomban a szívritmus normálisan 60-100/perc. Fiatalokban azonban alacsonyabb szívfrekvencia is normális lehet, különösen ha valaki sokat sportol. A szívritmus változásai bizonyos keretek között normálisnak tekinthetők. A szívritmus nemcsak a fizikai aktivitás és inaktivitás függvénye, hanem befolyásolják bizonyos ingerek is, így a fájdalom és a düh. Akkor beszélünk ritmuszavarról (aritmia), ha a szívritmus indokolatlanul gyors (tachikardia) vagy lassú (bradikardia), vagy amikor az elektromos impulzusok nem a szokásos ingervezető utakon hozzák létre az összehúzódást. Ritmuszavamak nevezzük a túl gyors vagy túl lassú szabályos ritmust, és a szabálytalan ritmusú szívműködést is.
Az ingerképző rendszer elektromos kisülése először a bal és jobb pitvaron halad keresztül, az izmos fal szabályos összehúzódását okozva, és ezzel a vér a pitvarból a kamrába pumpálódik. Az elektromos kisülés ezután eléri a pitvarkamrai csomót, mely a pitvar és a kamra között helyezkedik el. Ez a csomó késlelteti az elektromos impulzus tovateijedését, ami azt eredményezi, hogy a pitvar teljes mértékben összehúzódik, és a kamra a diasztolé, azaz a kamra elemyedési periódusa alatt a lehető legtöbb vérrel telődik.
A pitvarkamrai csomót elhagyva az elektromos impulzus a His-kötegen vezetődik tovább, mely kettéosztódik, s a bal oldali a bal kamra felé, a jobb oldali a jobb kamra felé halad. Ezek után az impulzus rendezett módon szétterjed a kamra felületén, létrehozva a kamrai összehúzódást (szisztolé), amikor a vér a szívből kilökődik.
Az elektromos vezetőrendszerben sokféle zavar alakulhat ki, a ritmuszavar jellege az egészen enyhétől az életveszélyesig változhat. Minden ritmuszavarnak (aritmiának) meghatározott kiváltó oka van, de bizonyos okok a ritmuszavarok különböző formáit idézhetik elő. Kisebb aritmiákat okozhat nagymértékű alkoholfogyasztás, dohányzás, stressz vagy fizikai terhelés. Túlműködő vagy elégtelenül működő pajzsmirigy és néhány gyógyszer (különösen a tüdőbetegség vagy magas vérnyomás gyógyítására használt gyógyszerek egyes fajtái) zavart okozhatnak a szívfrekvenciában és -ritmusban. Az aritmia leggyakoribb oka szívbetegség, különösen a szívkoszorúér megbetegedése, a szívbillentyűk működési zavara, vagy a szívelégtelenség. Néha aritmia jelentkezhet minden különösebb kimutatható szívbetegség vagy egyéb ok nélkül.
A szívdobogás (palpitáció) szubjektív megélése különböző. Néhányan a normális szívdobbanásokat is megérzik. Bal oldalon fekve a legtöbb ember időszakosan érezheti a szívverését. Az emberek a szabálytalan szívdobbanást is megérezhetik. A szívdobogás érzése gyakran zavaró, de többnyire nem betegség okozza. In-
80
Szív- és érrendszeri betegségek
A szív ingervezető kötegelnek ábrázolása
A szinusz csomó (1) létre-
hozza az elektromos impul-
zust, ami szétterjed a pitvaro-
kon (2) összehúzódásra kész-
tetve azokat. Az elektromos
impulzus a pitvar-kamrai cso-
mót (3) elérve kicsit lelassul.
Az impulzus ezt követően a
His-kötegben (4) jut tovább,
ami kettéoszlik jobb szárra a
jobb kamra (5) és bal szárra
(5) a bal kamra ellátására. Az
impulzus ezt követően a kam-
raizomzatban szétterjed, ösz-
szehúzódást okozva.
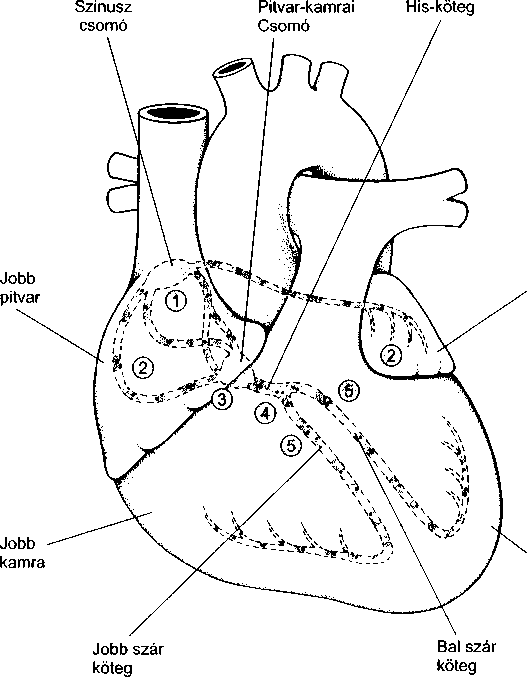
Bal pitvar
Bal kamra
kább szokatlanul erős szívösszehúzódás eredménye, amely időszakonként előfordul és számos oka lehet.
Meghatározott típusú ritmuszavar esetén az aritmia általában ismétlődően, ugyanolyan formában jelentkezik. Az aritmiák néhány típusa alig vagy egyáltalán nem okoz tünetet, de hosszú idő elteltével problémát okozhat. Más aritmiák soha nem váltanak ki súlyos állapotot, de tüneteket igen. Gyakran az aritmiát kiváltó szívbetegség természete és súlyossága fontosabb, mint maga az aritmia.
Ha az aritmia a szív pumpafunkcióját befolyásolja, szédülést, gyengeséget és ájulást (szinkópe)A okozhat. Az ilyen tüneteket okozó ritmuszavarok azonnali vizsgálatokat tesznek szükségessé.
A beteg által elmondott tünetek gyakran segítik az orvost az előzetes diagnózis felállításában és az aritmia súlyosságának megítélésében. A legfontosabb szempont, hogy a palpitáció-érzésről panaszkodó beteg a szívdobbanásokról elmondja, hogy az gyors vagy lassú, szabályos vagy szabálytalan ritmusú, rövid vagy hosszantartó; hogy a beteg szédülést, gyengeséget, ájulást vagy akár eszméletvesztést panaszol-e; hogy mell-
▲ lásd a 108. oldalt
Szívritmuszavarok
81
kasi fájdalom, légszomj vagy egyéb szokatlan érzés előfordul-e a palpitációval egyidőben. Az orvosnak tudnia kell, hogy a szívdobogás-érzés nyugalomban vagy csak erős, szokatlan fizikai aktivitás közben lép-e fel, és hogy hirtelen vagy lassan kezdődik és szűnik meg.
Az állapot pontos természetének meghatározásához általában különböző kiegészítő vizsgálatok szükségesek. A ritmuszavarok kimutatásában az elektrokardio- gráfiaA a legfontosabb diagnosztikai eljárás. Ez a vizsgálat az aritmia grafikus megjelenítését teszi lehetővé.
Az EKG a szív ritmusát csak igen rövid időn keresztül regisztrálja, az aritmiák azonban gyakran csak átmenetileg jelentkeznek. így több információt nyújthat az a hordozható készülék (Holter-monitor),■ amelyet 24 órán keresztül visel a beteg. Ez az eszköz rögzíti az alkalmanként jelentkező aritmiákat, miközben a beteg normális életvitelét folytatja. A beteg a 24 órás időtartam alatt a tüneteiről naplót vezet. Az életet veszélyeztető aritmiára gyanús beteget általában kórházban vizsgálják ki.
Tartós, az életet megrövidítő ritmuszavarok gyanújakor segítséget nyújthatnak az elektrofiziológiai vizsgálatok. Az elektródákat tartalmazó katéter a vénán keresztül a szívbe vezethető. Elektromos ingerek és speciális monitorozás együttes használatával meghatározható az aritmia típusa és a gyógyítás leghatásosabb lehetősége. A legsúlyosabb aritmiák ezzel a módszerrel mutathatók ki.
A prognózis attól függ, hogy a ritmuszavar a szív normális ingerképző centrumában, a pitvarban vagy a kamrában keletkezik. Általában a kamrában keletkező aritmiák a súlyosabbak, bár sok közülük veszélytelen.
A legtöbb aritmia nem okoz tüneteket és nem befolyásolja a szív pumpaműködését, így alig, vagy egyáltalán nem veszélyes. Komoly szorongást okozhat, ha a betegben tudatosodik, hogy szívritmuszavarban szenved. Többnyire azonban megnyugszik, ha megérti, hogy a jelenség ártalmatlan. Ha az orvos megváltoztatja a beteg gyógyszereit vagy adagolásukat, illetve ha a beteg nem fogyaszt alkoholt vagy nem végez fizikai megerőltetést, az aritmia ritkábbá válhat, sőt elmúlhat.
Az antiaritmiás (a ritmuszavarok kezelésére alkalmas) gyógyszerek azon aritmiák gyógyítására használatosak, amelyek elviselhetetlen tüneteket okoznak vagy veszélyesek. Egyetlen gyógyszer sincs, amely minden esetben mindenféle aritmiában hatásos volna. Néha több gyógyszert kell kipróbálni, amíg egy hatá
sosat találunk. Az antiaritmiás gyógyszereknek mellékhatásai is lehetnek, amelyek súlyosbítják, sőt kiválthatják az aritmiát.
A mesterséges pacemakerek (ejtsd: pészméker) elektromos vezérlők, amelyek a szív saját ingerképző rendszere helyett dolgoznak, és úgy vannak programozva, hogy utánozzák a szív normális ingerképzését. Általában sebészeti úton ültetik be a mellkas bőre alá, és a szívhez vezetékek haladnak. Az alacsony energiaigény és az új típusú elemek következtében ezek az egységek akár 8-10 évig is működhetnek. Az új eszközök esetében szinte teljesen kiküszöbölték az autóban lévő gyújtáselosztók, a radar, a mikrohullámú sütők és a repülőtéri biztonsági detektorok esetén fellépő kölcsönhatást. Néhány berendezés – a mágneses rezonancia vizsgálathoz (MRI) alkalmazott eszközök és a diatermia (izmok melegítéséhez használatos eszközök fizikoterápia során) – azonban zavarhatják a pacemaker működését.
A pacemaker leggyakrabban a túl lassú szívműködés kezelésére használatos. Amikor a szívritmus a beállított érték alá esik, a pacemaker elektromos impulzusokat ad. Nagyon ritkán a pacemaker a túlságosan gyors szívműködés megállítására és a szívritmus lassítására használatos. Az ilyen pacemakerek csak a pitvari eredetű gyors szívműködés esetében alkalmasak.
Néha csak elektromos sokk tudja megállítani a szabálytalan ritmust és újraindítani a normálist. Az elektromos sokk ilyen irányú felhasználását hívják kar- dioverziónak, elektroverziónak vagy defibrillációnak. A kardioverzió használható a pitvarból vagy kamrából kiinduló aritmiák esetén. Az orvosok és nővérek az életet súlyosan befolyásoló aritmiák esetén általában egy nagy készüléket (defibrillátort) használnak az elektromos sokk létrehozására. Van azonban kártyacsomag méretű defibrillátor is, mely sebészeti úton ültethető be. Ezek a kis eszközök automatikusan érzékelik az életet veszélyeztető aritmiákat, és létrehozzák az elektromos sokkot a betegekben, akik egyébként meghalnának, amikor a szivük megáll. Mivel ezek a defibrillá- torok nem előzik meg az aritmiákat, ezeknek a betegeknek gyógyszert is kell szedniük.
A ritmuszavarok bizonyos típusait sebészeti, vagy egyéb invazív beavatkozásokkal lehet korrigálni. Például a szívkoszorúér-betegségben fellépő aritmiákat ballonkatéteres tágítással vagy koronária bypass mű-
A lásd a 74. oldalon lévő ábrát
■ lásd a 75. oldalon lévő ábrát
82
Szív- és érrendszeri betegségek
téttel lehet gyógyítani. A Amikor az aritmiát a szív ingervezető rendszere egy pontjának imitációja okozza, akkor ez a pont roncsolható vagy eltávolítható. A pont roncsolása többnyire a szívbe juttatott katéteren keresztül rádiófrekvenciás energiával (katéteres abláció) történik. A szívinfarktust követően néhány betegben életveszélyes ritmuszavar alakul ki, amelyet kamrai tachikardiának nevezünk. Ezt az aritmiát egy sérült szívizomterület keltheti, amely meghatározható és nyitott szívműtéttel eltávolítható.
A pitvari ektópiás ütés soron kívüli (extra) szivdobba- nás, amit a pitvari elektromos aktivitás a normális szívműködést megelőzően idéz elő (ektópiás ingerképzés).
A pitvari ektópiás ütés egészséges emberekben is létrejöhet járulékos ütésként; ritkán okoz tüneteket. Alkalmanként előidézheti illetve súlyosbíthatja alkohol, olyan megfázás elleni gyógyszer, ami izgatja a szimpatikus idegrendszert (mint pl. az efedrin vagy a pszeu- doefedrin) vagy pedig az asztma gyógyítására használt gyógyszerek.
A pitvari ektópiás ütések fizikális vizsgálat során észlelhetők, és EKG-val a diagnózis megerősíthető. Ha a pitvari ektópiás ütések gyógyítására van szükség, mert nagyon gyakran lépnek fel, vagy tűrhetetlen szívdobogás-érzést okoznak, az orvos béta-blokkolót írhat fel a szívfrekvencia csökkentésére.
Paroxizmális pitvari tachikardia
A paroxizmális pitvari tachikardia a pitvarban keletkező, hirtelen fellépő, szabályos, gyors (160-200 ütés/perc) szívritmus.
Számos mechanizmus válthat ki paroxizmális pitvari tachikardiát. A gyors ritmus egy korai pitvari ütéssel alakulhat ki, ami a kamrák felé kóros úton küld impulzust.
A gyors szívritmus általában hirtelen alakul ki és hirtelen végződik, tarthat pár perctől akár órákon át. Általában kellemetlen szívdobogásként éli meg a beteg, és gyakran egyéb tünetekkel, például fáradtsággal
jár együtt. A szív rendszerint egyébként normális, és az epizódok inkább kellemetlenek, mint veszélyesek.
Az aritmiás epizódok gyakran megállíthatók különböző, a vágusz ideget ingerlő, és ily módon a szívfrekvenciát csökkentő manőverekkel. Ezek a rendszerint orvos irányításával végzett műveletek a következők: a beteg erőlködik, mintha nehéz székelése lenne; a beteg nyakán az állszöglet alatti terület dörzsölése (ezzel ingerelve az ún. karotisz szinuszt, a nyaki ütőér igen érzékeny területét); a beteg arcát jéghideg vízbe mártja. Ezek a manőverek különösen akkor hatásosak, ha röviddel az aritmia fellépését követően végzik.
Amennyiben ezek a manőverek nem használnak, az epizód általában megszűnik, ha a beteg egyszerűen elmegy aludni. A legtöbb ember azonban gyógyszeres beavatkozást igényel az epizód megszüntetéséhez. Az orvos általában azonnal megszüntetheti az epizódot, ha intravénásán verapamilt vagy adenozint ad. Ritkán a gyógyszeres kezelés nem használ, és kardioverzióra (a szívre mért elektromos ütés) kerül sor.
A megelőzés nehezebb, mint a kezelés, de számos gyógyszer hatásos lehet akár önállóan, akár pedig kombinációban. Ritkán a kóros ingervezetési utak roncsolása szükséges a szívbe vezetett katéteren keresztül, rádiófrekvenciás energiával (katéteres abláció).
A pitvarlebegés és a pitvarremegés igen gyors elektromos kisülés, ami a pitvar összehúzódását rendkívül gyorssá teszi, s ezzel a kamrákat a normálisnál gyorsabb és kevésbé hatékony összehúzódásra készteti.
Ez a kóros ritmus felléphet alkalmanként, de állandósulhat is. A lebegés vagy a remegés alatt a pitvar ösz- szehúzódásai rendkívül gyorsak, és a pitvar falának remegését okozzák, így a vért nem tudja hatékonyan a kamrákba pumpálni. Remegés esetén a pitvar ritmusa, s így a kamrai ritmus is szabálytalan. Lebegés esetében a pitvari és kamrai ritmus általában szabályos. Mindkét esetben a kamrák lassabban működnek, mint a pitvarok, mivel a pitvar-kamrai csomó és a His-köteg nem tudja olyan gyorsan vezetni az impulzusokat, és csak minden második-negyedik ütés jut keresztül rajtuk. Így a kamrák gyors működésük miatt nem tudnak teljesen telődni. Emiatt elégtelen mennyiségű vér kerül ki a szívből, ezáltal a vérnyomás esik, és szívelégtelenség alakulhat ki.
A lásd a 125. oldalt
Szívritmuszavarok
83
Pitvarlebegés vagy -remegés a szív más betegsége nélkül is előfordul, de gyakrabban alakul ki alapbetegség miatt (például reumás szívmegbetegedés, koroná- ria betegség, magas vérnyomás, alkoholfogyasztás vagy pajzsmirigy-túlműködés).
A pitvarlebegés és -remegés tünetei attól függenek, hogy a kamrák milyen gyorsan vernek. Mérsékelten emelkedett kamrai ritmus – kevesebb, mint 120 ütés percenként – nem mindig okoz tüneteket. Magasabb szívfrekvencia kellemetlen szívdobogásérzést vagy bizonytalan mellkasi panaszokat okozhat. Pitvarremegés esetén a beteg érezheti a szívműködés rendszertelenségét.
A szív csökkent pumpafunkciója fáradtságérzést, gyengeséget és nehézlégzést okozhat. Néhány esetben, különösen időskorban keringési elégtelenség, mellkasi fájdalom és sokk alakulhat ki.
Pitvarremegésben a pitvar nem tud minden ütés alkalmával teljes egészében kiürülni a kamrák felé. Egy idő elteltével kisebb-nagyobb mennyiségű vér állandóan a pitvarban marad, és vérrög keletkezhet. Az alvadók darabjai leszakadhatnak, és a bal kamrába, majd a vérkeringésbe jutva a kisebb artériák elzáródását okozhatják. (Az artériákat elzáró alvadékdarabokat embólu- soknak nevezik.) A véralvadék darabok többnyire röviddel azután szakadnak le, hogy a pitvarremegés spontán vagy kezelés hatására ismét normális ritmusba megy át. Az agyi artériában létrejövő elzáródás agylágyulást okoz. Az agylágyulás ritkán a pitvarlebegés első tünete lehet.
A tünetek alapján felmerülhet a pitvarlebegés és -remegés diagnózisa, ami elektrokardiográfiás vizsgálattal erősíthető meg. A pitvarremegésben a pulzus szabálytalan, pitvarlebegésben a pulzus általában szabályos, de gyors.
A pitvarlebegés és -remegés gyógyítása a kamrai összehúzódás ritmusának szabályozását, a szabálytalan ritmus kiváltó okának kezelését és a normális szívritmus helyreállítását foglalja magába. A pitvarremegés kezeléséhez ezenkívül hozzátartozik a vérrögképződés es az embolizáció megakadályozása.
.Az első lépés a pitvarremegés és -lebegés kezelésében általában a kamrai ritmus olyan mértékű lassítása, amellyel növelhető a vérpumpálás hatékonysága. A kamrai összehúzódások általában lassíthatok és erősít
hetők digoxinnal, ami csökkenti az impulzusok átvezetési sebességét a kamrákra. Amikor a digoxin önmagában nem segít, második gyógyszerrel – béta-blokkolóval (pl. propranolol vagy atenolol) vagy kalciumcsator- na-blokkolóval (pl. diltiazem vagy verapamil) – együtt adva már rendszerint hatásos.
Az alapbetegség gyógyítása ritkán enyhíti a pitvari aritmiákat, kivéve, ha pajzsmirigy-túlműködésről van szó.
Bár a pitvarlebegés és -remegés olykor önmagától is visszatér normális ritmusba, általában valamely beavatkozás szükséges a normális ritmusra való átalakításhoz. Néha ez a konverzió létrejön a szokásos anti- aritmiás gyógyszerekkel, gyakran azonban az elektromos sokk (kardioverzió) a leghatásosabb beavatkozás. Bármilyen beavatkozás sikerének valószínűsége annál kisebb, minél hosszabb idő óta áll fenn a pitvar szabálytalan működése (különösen 6 hónap vagy annál hosszabb időtartam), minél kifejezettebb a pitvar megnagyobbodása és minél súlyosabb a kiváltó szívbetegség. Ha a konverzió sikeres, az aritmia visszatérésének nagy a kockázata még akkor is, ha a beteg gyógyszereket szed megelőzés céljából (pl. kinidint, prokainami- dot, propafenont vagy flekainidet).
Ha az összes kezelés eredménytelen, akkor a pitvarkamrai csomót kell rádiófrekvenciás eljárással szívkatéterezés kapcsán (katéteres abláció) roncsolni. Ez az eljárás megszakítja a összeköttetést a fibrilláló pitvar és kamra között, azonban mesterséges pacemaker szükséges a kamrák további működéséhez.
A véralvadékok kialakulásának veszélye a pitvarremegésben szenvedő betegekben megnő, ha a bal pitvar megnagyobbodott, vagy a mitrális billentyű nem egészséges.A A véralvadék elszabadulásának és az agyvérzés kialakulásának a veszélye különösen olyan betegekben növekszik meg, akiknek állandóan visszatérő pitvarremegéses epizódjaik vannak, és akiknél a pitvarremegést a normális ritmusra állították vissza. Mivel a pitvarremegés az agylágyulás kialakulásának szempontjából veszélyeztető tényező, általános véralvadásgátló kezelés javasolt a vérrögképződés megelőzésére, kivéve, ha speciális ok miatt (mint például magas vérnyomás) ez ellenjavallt. Azonban a véralvadást gátló kezelés is veszélyeket rejt magában, mint például erős vérzés, amely vérzéses agylágyuláshoz és egyéb
▲ lásd a 93. oldalt
84
Szív- és érrendszeri betegségek
vérzéses szövődményekhez vezethet. így tehát az orvos minden egyes beteg esetében mérlegeli a potenciális hasznot és kockázatot.
Wolff-Parkinson-White-
szindróma
A Wolff-Parkinson-White-szindróma olyan ritmuszavar, melyben az elektromos impulzusok egy járulékos ingervezetési nyalábon jutnak a pitvarból a kamrába, ami gyors szívmüködési periódusokat okoz.
A Wolff-Parkinson-White-szindróma a leggyakoribb a járulékos ingerületvezető nyaláb által okozott megbetegedések között. Ez a járulékos nyaláb már születéskor jelen van, de úgy tűnik, impulzusokat csak bizonyos esetekben vezet át. Az első tünetek már egyéves kor körül jelentkezhetnek, de előfordulhat az is, hogy csak 60 éves korban okoz panaszt először.
A Wolff-Parkinson-White-szindróma hirtelen fellépő, nagyon gyors szívműködéssel járó szívdobogás-érzéssel társuló epizódokat okozhat.
Az első életévben a csecsemőknél szívelégtelenség alakulhat ki, ha az epizód hosszan eltart. Néha nehézlégzést, letargiát, étvágytalanságot vagy gyors, látható mellkasi pulzációt észlelhetünk.
Az első epizód felléphet tinédzser korban vagy a 20-as életévek elején is. A tipikus epizód hirtelen, általában fizikai terhelés során kezdődik. Tartama néhány perctől kezdve órákig tarthat, ritkán zajlik tovább azonban, mint 12 óra. Fiatal és egyébként egészséges emberben a epizódok általában kevés tünetet okoznak, de a nagyon gyors szívműködés kellemetlen, rossz érzést és ájulást vagy szívelégtelenséget okozhat. A gyors szívműködés ritkán pitvarremegéssé alakulhat át. A Wolff-Parkinson-White-szind- rómában szenvedő betegek 1 %-ában a pitvarremegés rendkívül veszélyes, mert a járulékos ingerületvezető úton a gyors impulzus gyorsabban és biztosabban vezetődhet át a kamrára, mint a normális utakon. Ennek eredménye a kifejezetten gyors kamrai ritmus, ami életveszélyes lehet. A nagyon gyors szívműködés nemcsak a pumpafunkció elégtelenségét okozza, hanem kamrai remegésbe (kamrafibrilláció) torkollhat, ami azonnal halálos.
A Wolff-Parkinson-White-szindróma diagnózisának felállításához – pitvarremegés fennállása esetén vagy anélkül – elektrokardiogram szükséges (EKG).
Az aritmiás epizódok gyakran megállíthatók a vágusz ideget ingerlő és így a szívműködést lassító manőverekkel. Ezek a rendszerint orvos irányításával végzett manőverek a következők: a beteg erőlködik, mintha nehéz székelése lenne; a beteg nyakán az állszöglet alatti terület dörzsölése (a nyaki ütőér érzékeny területének, az ún. karotisz szinusz ingerlése); a beteg arcát jéghideg vízbe mártja. Ezek a manőverek különösen akkor hasznosak, ha röviddel a ritmuszavar kialakulása után alkalmazzák. Fia ezek a manőverek nem használnak, akkor gyógyszerek (pl. intravénás verapamil vagy adenozin adása) fékezhetik meg az aritmiát. Egyéb antiaritmiás gyógyszerek későbbiekben az epizódok hosszútávú prevenciójára használatosak.
Csecsemőknek és 10 éves kor alatti gyermekeknek digoxin adható, ami a gyors szívműködés kialakulását gátolja. Felnőtteknél digoxint nem használunk, mert a járulékos ingervezetési úton való terjedést gyorsíthatja fel, és ezzel növeli a halálos kimenetelű kamrai remegés (kamrafibrilláció) kialakulásának veszélyét. Ezért a gyógyszer általában pubertáskor előtt elhagyandó.
Az esetek 95%-ában a járulékos vezetési nyaláb roncsolása katéteres ablációval (rádiófrekvenciás energiával, a szívbe vezetett katéteren keresztül) általában sikeres. A halálozás kockázata a beavatkozással kapcsolatban kevesebb mint 1:1000. A katéteres abláció különösen hasznos fiatal emberek esetében, akiknek egyébként életük végéig gyógyszert kellene szedni.
A kamrai ektópiás ütés (korai kamra kontrakció) soron kívüli (extra) szívdobbanás, amit a kamra elektromos aktivációja a normális szívműködést megelőzően hoz létre (ektópiás ingerképzés).
A kamrai ektópiás ütések gyakoriak és egyéb szívbetegség hiányában általában nem jelentenek veszélyt. Amikor azonban a kamrai ektópiás ütések gyakran jelentkeznek szívelégtelenség vagy aortaszűkület esetén, illetve szívinfarktus utáni állapotban, sokkal veszélyesebb, hirtelen halálhoz is vezethető ritmuszavarok (pl. kamrai remegés) léphetnek fel.
Egy-egy kamrai ektópiás ütés a szív pumpafunkciójára kevéssé van hatással, és amennyiben nem válik igen gyakorivá, általában nem okoz tüneteket. Fő tünet a nagy és erőteljes szívdobbanások megélése.
A kamrai ektópiás ütést EKG-val diagnosztizálják.
Szívritmuszavarok
85
Az egyébként egészséges ember esetében nem szükséges gyógyszeres kezelés, csupán a stressz csökkentése, az alkohol elhagyása, a szívet ingerlő hatóanyagot tartalmazó, recept nélkül kapható, megfázás ellenes szerek kerülése. Gyógyszeres kezelést általában akkor írnak elő, ha a tünetek nehezen tolerálhatok, vagy az ektópiás ütések megjelenési típusa veszélyt sejtet. Először általában béta-blokkolókkal próbálkoznak, mert ezek viszonylag biztonságos gyógyszerek, de sok ember nem hajlandó szedni azokat, mert fáradtságot okozhatnak.
Szívinfarktust követően gyakori a kamrai ektópiás ütések megjelenése, ilyenkor a hirtelen halál fellépésének veszélye béta-blokkolókkal, valamint a koszorúérszűkület vagy elzáródás megszüntetésére irányuló katéteres ballontágítás, illetve koronária artéria bypass műtét elvégzésével A csökkenthető. Az antiaritmiás szerek a kamrai ektópiás ütéseket gátolhatják, ugyanakkor növelhetik a végzetes aritmia kialakulásának veszélyét is. Ezért ezek használata rendkívüli körültekintést igényel, csak egyes betegekben és nagyon alapos szívvizsgálatokat követően alkalmazhatók, a kockázat gondos mérlegelésével.
Kamrai tachikardiáról akkor beszélünk, amikor a kamrából vezérelt szívritmus a 120/perc frekvenciát eléri vagy meghaladja.
Hosszantartó kamrai tachikardia (amennyiben a kamrai tachikardia több mint 30 másodpercig tart) a kamrakárosodás különböző formáiban léphet fel. Leggyakrabban hetekkel vagy hónapokkal a szívinfarktus után észlelhető.
Kamrai tachikardiában a betegnek általában szívdobogás-érzése van. A hosszantartó kamrai tachikardia veszélyes lehet, és gyakran sürgősségi ellátást igényel, mert a kamra nem tud rendesen telődni, és nem tudja a vért normálisan pumpálni. A vérnyomás általában esik, keringési elégtelenség alakul ki. A hosszantartó kamrai tachikardia azért is veszélyes, mert romolhat és kamraremegésbe mehet át, ez utóbbi a szívmegállás egyik formája. Alkalmanként a kamrai tachikardia kevés tünetet okoz, még ha a szívütések 200/perc felett vannak is. de ez már mindenképpen nagyon veszélyes állapot.
A kamrai tachikardia diagnózisa EKG készítésével állítható fel.
A tüneteket okozó kamrai tachikardia minden esetben, tünetmentesség esetén pedig a több mint 30 másodpercen át tartó kamrai tachikardia igényel kezelést. Ha az epizódok vérnyomásesést okoznak, azonnal kar- dioverziót kell végezni. Lidokain vagy hasonló szerek intravénás adása gátolja a kamrai tachikardiát. Ha a kamrai tachikardia hosszabb ideig áll fenn, elek- trofiziológiai vizsgálatokat kell végezni és más gyógyszerrel kell próbálkozni. Az elektrofiziológiai vizsgálatok során bevált szer tartós adása alkalmas lehet a megelőzésre. Hosszantartó kamrai tachikardia általában a kamra kis, kóros területéről indul ki, és ez a terület alkalmanként sebészeti úton eltávolítható. Néhány betegben a kamrai tachikardia nem reagál gyógyszeres kezelésre, ebben az esetben ún. automatikus kardio- verter-defibrillátor eszköz ültetendő be.
A kamraremegés potenciálisan életveszélyes állapot, mely többszörös, rendezetlen elektromos impulzusok által létrehozott, igen gyors és koordinálatlan, a pumpafunkciót tekintve hatástalan kamrai összehúzódások sorozatát jelenti.
A kamrafibrilláció elektromosan a pitvarremegéshez hasonló, de sokkal rosszabb a prognózisa. Kamraremegés során a kamra fala remeg, és nem tud létrehozni rendezett összehúzódást.s Mivel a vér a szívből nem pumpálódik ki, a kamraremegés a szívmegállás egyik formája, és ha nem kezelik azonnal, halálhoz vezet.
A kamrafibrilláció oka hasonló a szívmegállás okaihoz. A leggyakoribb ok a szívizom elégtelen véráramlása, a koronária artéria betegsége vagy infarktus. Egyéb ok lehet még a sokk vagy a nagyon alacsony káliumszint a vérben (hipokalémia).
A kamrafibrilláció másodperceken belül eszméletvesztéshez vezet. Ha nem kezelik, a betegnek általában görcsei alakulnak ki, majd kb. 5 percet követően végleges agykárosodás lép fel, mivel az agy nem kap oxigént. A halál is hamarosan bekövetkezik.
A kamrafibrilláció diagnózisra akkor kell gondolni, ha a beteg hirtelen elájul, a vizsgálatkor nem tapintha
▲ lásd a 125. oldalt
86
Szív- és érrendszeri betegségek
tó pulzus, szívműködés nem észlelhető, és a vérnyomás nem mérhető. A diagnózis EKG-val erősíthető meg.
A kamrafibrillációt sürgősségi állapotnak kell tekinteni. A kardiopulmonáris újraélesztést pár percen belül el kell kezdeni, és amilyen gyorsan lehet, kardioverziót (elektromos ütés a mellkasra) kell végezni. Ezután a normális szívritmust gyógyszerek segítségével kell fenntartani.
Amennyiben a szívinfarktust követő néhány órán belül alakul ki a kamrafibrilláció és a beteg nincs sokkban vagy nincs keringési elégtelensége, az azonnali kardioverzió 95%-ban sikeres, és a prognózis jó. A sokk és a szívelégtelenség a kamrák súlyos károsodásának jellemzői, jelenlétük esetén még azonnali kardioverzió után is csak 30% az újraélesztés sikere, és az újraélesztett túlélők 70%-a meghal.
A szívblokk során a pitvar és a kamra között elhelyezkedő pitvar-kamrai csomón az elektromos impulzus késve jut keresztül.
A szívblokk foka első-, másod- és harmadfokú lehet attól függően, hogy a vezetés a kamrákra enyhén, illetve időszakosan késleltetett, vagy teljesen megszűnt.
Az elsőfokú szívblokk esetén a pitvar minden impulzusa eléri a kamrát, de lelassul a pitvar-kamrai csomón, a késés időtartama a másodperc törtrészét nem haladja meg. A vezetési probléma ebben a formában nem okoz tüneteket. Az elsőfokú szívblokk gyakori az edzett atlétákon, tinédzsereken, fiatal felnőtteken, és a vágusz ideg nagyfokú aktivitása esetén. Ezt az állapotot okozhatja még reumás láz vagy szarkoidózis okozta szívbetegség és gyógyszerek is kiválthatják. A vezetési zavar az EKG-n látható megnyúlt átvezetési idő alapján állapítható meg.
A másodfokú szívblokk esetén nem minden impulzus jut át a pitvarból a kamrába. Ebben a blokk-típusban a szívütések lelassulnak vagy szabálytalan ritmusúvá válnak. A másodfokú blokk néhány formája harmadfokúvá alakul.
Harmadfokú blokkban az impulzusok pitvarból kamrára való terjedése teljesen blokkolt. A szívműködést a pitvar-kamrai csomó vagy maguk a kamrák vezérlik. A szív normális pacemakerének (szinusz cso
mó) műköése kiesik, így a kamrai ütések nagyon lassúak, kevesebb mint 50/perc. A harmadfokú blokk súlyos aritmia, ami a szív pumpafunkcióját befolyásolhatja. Gyakori az ájulás (színképe), a szédülés és a hirtelen fellépő szívelégtelenség. Amikor a kamrai ritmus gyorsabb mint 40/perc, a tünetek kevésbé súlyosak, de fáradtság, álló helyzetben alacsony vérnyomás és légszomj észlelhető. A pitvar-kamrai csomó és a kamra elektromos vezérlése nemcsak lassú ritmusú, hanem gyakran rendszertelen és megbízhatatlan is.
Az elsőfokú blokk nem igényel kezelést még akkor sem, ha szívbetegség okozza. Másodfokú blokk bizonyos eseteiben pacemaker beültetése szükséges. A harmadfokú blokk csaknem mindig szükségessé teszi a pacemakert. Ideiglenes pacemaker alkalmazható sürgősségi esetben addig, amíg az állandó pacemaker nem kerül beültetésre. A legtöbb betegnek élete végéig szüksége van a mesterséges pacemakerre, bár a normális ritmus néha visszatér magától a kiváltó betegség, például a szívinfarktus gyógyulását követően.
A szinusz csomó betegség a természetes pacemaker funkció sokféle zavarát foglalja magában.
Ez a szindróma folyamatosan fennálló lassú szívműködést (szinusz bradikardia), vagy az ingerképzés helye és a pitvar között teljes blokkot (szinusz-leállás) eredményezhet, a képződő impulzusok emiatt nem vezethetnek a pitvar kontrakciójához. Ilyen esetben a pitvar más helyén vagy magában a kamrában jön létre az ingerképzés.
A szinusz csomó betegség nagyon fontos altípusa a bradikardia-tachikardia szindróma, amelyben a gyors pitvari ritmus – esetleg a pitvarlebegés vagy -remegés – tartósan lassú szívműködésű periódusokkal váltakozik. A kórkép összes típusa különösen időskorban gyakori.
A szinusz csomó betegség legtöbb típusa nem okoz tünetet, de az állandó lassú szívritmus gyakran fáradtságot és gyengeséget okoz. A ritmus kifejezett lelassulása esetén ájulás jöhet létre. A nagyon gyors szívműködést a beteg gyakran szívdobogásként éli meg.
Szívelégtelenség
87
A szinusz csomó betegség diagnózisára az terelheti a gyanút, ha a pulzus lassú, és különösen ha még rendszertelen is, illetve ha szélsőségek között ingadozik akkor is, amikor a beteg fizikai aktivitása nem változik. A tipikus EKG eltérések – különösen pedig a 24 órás monitorozás során a kísérő tünetekkel együtt regisztrált elváltozások – általában segítik az orvost a diagnózis felállításában.
A tünetekkel rendelkező betegeknek általában mesterséges pacemaker beültetésére van szükségük. A pacemakerek ebben az esetben inkább a szívverés gyorsítására, mint lassítására szolgálnak. Gyors szívritmus esetén gyógyszeres kezelés szükséges. Gyakran tehát a beültetett pacemaker, valamint a gyors szívműködést lassító gyógyszerek (pl. béta-blokkolók vagy verapamil) együttes alkalmazása a legjobb terápia.
A szívelégtelenség (pangásos szívelégtelenség) súlyos állapot, amelyben a szívből percenként pumpált vér mennyisége (perctérfogat) elégtelen a test normális oxigén- és tápanyagszükségletének biztosítására.
Bár néhányan tévesen azt gondolják, hogy szívelégtelenség esetén a szív megáll, a megnevezés valójában azt jelenti, hogy a szív teljesítőképessége nem megfelelő. A szívelégtelenségnek sok oka lehet, beleértve számos betegséget; gyakoribb idősebb emberekben, mert idős korban gyakrabban fordul elő olyan betegség, amely szívelégtelenséget hozhat létre. Bár idővel lassan romlik az állapot, a szívelégtelenségben szenvedő betegek még sok évig élhetnek. Az Amerikai Egyesült Államokban kb. 400.000 új esetet diagnosztizálnak évente, és ezek 70%-a hal meg a betegségben 10 éven belül.
A szívet vagy keringést érintő bármelyik betegség szívelégtelenséget okozhat. A károsodás esetenként csak a szívizmot érinti, csökkentve ezzel az összehú- zódási képességet és a vérpumpálás hatékonyságát. A leggyakoribb ok azonban a koszorúerek megbetegedése, ami a szívizom vérellátást csökkenti, és ezzel szívrohamot okoz. A miokarditisz (a szívizom gyulladása, amit baktérium, vírus vagy más mikroszkopikus organizmus okoz) a szívizmot ugyanúgy károsíthatja, ahogy például a cukorbetegség, a túlműködő pajzsmirigy vagy a nagymértékű kövérség. A szívbil
lentyű betegségei elzárhatják a véráramlás útját a szív üregei vagy a szív és a nagy artériák között. Máskor a billentyű elégtelenül működik, ami a vér visszafolyását teszi lehetővé. Ezek az állapotok növelik a szívizom munkáját, és végül csökkentik a szív összehúzódásának erősségét. Más betegségek elsősorban a szív elektromos vezetőrendszerét károsítják, ami lassú, gyors vagy szabálytalan ritmusú szívműködést okoz, és a vér emiatt nem pumpálódik megfelelően.
Hónapokig vagy évekig tartó erőteljes munka után a szív nagyobbá válik, ugyanúgy mint hónapokat követő tréning után a bicepsz izom a karon. Ez a megnagyobbodás kezdetben erősebb összehúzódást okoz, végül azonban a szív megnagyobbodása csökkent pumpafunkcióhoz és szívelégtelenséghez vezethet. A magas vérnyomás (hipertenzió) a szívet erősebb munkára készteti. A szív akkor is erősen dolgozik, amikor a vért a szívből szűk járaton át – általában a szűk aortabillentyűn – kipréseli. A létrejövő állapot hasonló ahhoz, amikor a vízpumpa túlterhelődik, mert a nagy mennyiségű vizet szűk keresztmetszetű csapon préseli át.
A perikardium – a szív vékony, átlátszó külső burka – esetenként keményebbé válhat. Ez a megkeményedés nem engedi, hogy a szív az ütések között kitáguljon, és így a vérrel való telítődés elégtelenné válik. Jóval ritkább esetekben az egyéb testrészeket érintő betegségekben nagymértékben megnő az oxigén- és tápanyagszükséglet, és az egyébként egészséges szív képtelen
88
Szív- és érrendszeri betegségek
eleget tenni a nagyobb szükséglet kielégítésének. Az eredmény: szívelégtelenség.
A szívelégtelenség oka a világ különböző részein más és más, mert az előidéző betegségek is különbözőek. Például a trópusi országokban bizonyos paraziták a szívizomban megtelepedhetnek, ez tipikus oka a fiatalok szívelégtelenségének a fejletlen országokban.
A szervezetnek számos lehetősége van a szívelégtelenség kompenzálására. A legelső, rövid időn belül (perceken vagy órákon belül) jelentkező válasz a vészreakció, amit a mellékveséből a véráramba felszabaduló adrenalin (epinefrin) és noradrenalin (norepinefrin) okoz. A noradrenalin az idegekből is felszabadulhat. Az adrenalin és a noradrenalin a test első vonalbeli védekezése bármely hirtelen fellépő stressz ellen. Kompenzált szívelégtelenségben az adrenalin és a noradrenalin a szív munkáját erősíti, segíti a szív által kipumpált vér (perctérfogat) mennyiségének növelését s ezzel bizonyos mértékig kompenzálja a pumpafunkció zavarát. A perctérfogat általában magasabb szívfrekvencia és erősebb összehúzódások árán normalizálódhat.
Egészséges emberekben, akiknek csak rövid ideig van szükségük megnövekedett szívmunkára, ez a mechanizmus jól működik. Krónikus szívelégtelenségben azonban ez hosszú ideig tartó terhelést jelent az egyébként is már károsodott szív-érrendszernek. A megnövekedett igénybevétel idővel a szívműködés romlását okozza.
További korrigáló mechanizmus a vesék fokozott só (nátrium) visszatartása. A szervezet nátrium koncentrációjának állandósága érdekében a szervezet ugyanakkor vizet is visszatart. A visszatartott víz növeli a keringő vér mennyiségét, és először javítja a szív teljesítményét. A folyadék-visszatartás egyik fő következménye, hogy a nagyobb mennyiségű vér megnyújtja a szívizmokat, s ezek erőteljesebben húzódnak össze, akárcsak az atléták kinyújtott izmai tréning előtt. Szívelégtelenségben ez a szív egyik fő mechanizmusa a teljesítmény növelésére. A szívelégtelenség súlyosbodása során a folyadékfelesleg kilép a keringésből és különböző testrészeken gyűlik össze, ami dagadást, duzzadást (ödémát) okoz. A folyadék felszaporodásának helye függ a folyadék mennyiségétől és a nehézségi erő hatásától. Ha az ember áll, a folyadékgyülem a lábszáron és lábfejen keletkezik, fekvő helyzetben pedig a háton, illet
ve a hasban. A súlygyarapodás a só- és vízvisszatartás miatt gyakori.
A másik fő kompenzáló mechanizmus a szívizom megvastagodása (hipertrófia). A megvastagodott szívizom erősebben tud összehúzódni, de végül elégtelenné válik és a szívelégtelenséget rontja.
A kompenzálatlan szívelégtelenségben fizikai aktivitás során az emberek fáradtnak, gyengének érzik magukat, mert az izmaik nem kapnak elegendő mennyiségű vért. A dagadás szintén sok tünetet okoz. A nehézségi erő mellett az ödéma helyét és mértékét az is befolyásolja, hogy a szív melyik része károsodott elsősorban.
Bár a szív egyik oldalának betegsége a szív egészének elégtelen működését okozza, a jobb vagy bal szívfél elégtelen működésének tünetei gyakran kifejezettebbek. Jobb oldali betegség esetén a szív jobb oldalába befolyó vér gyülemlik fel, ami a lábfej, a boka, a láb, a máj és a has ödémáját okozza. Ezzel szemben bal szívfél-elégtelenségben a folyadék a tüdőben gyülemlik fel (tüdőödéma), ami nagyfokú nehézlégzést okoz. Először ez csak fizikai terheléskor jelentkezik, de ahogy a betegség súlyosbodik, már nyugalmi helyzetben is észlelhető. Néha a nehézlégzés éjszaka, fekvő helyzetben jelentkezik, mert a folyadék a tüdőbe kerül. A beteg gyakran felébred, levegőért kapkod, vagy zihál. Felüléskor a folyadék kiürül a tüdőből, ami a légzést könnyebbé teszi. A keringési elégtelenségben a betegek olykor ülő helyzetben alszanak, hogy ezt az eseményt megelőzzék. A nagymértékű folyadékfelszaporodás (akut tüdőödéma) életveszélyes állapot.
Ezek a tünetek rendszerint önmagukban is elegendőek ahhoz, hogy az orvos a szívelégtelenség diagnózisát felállítsa. A következő leletek erősítik meg a diagnózist: gyenge és gyakran szapora pulzus, csökkent vérnyomás, a kóros szívhangok egyes fajtái, megnagyobbodott szív, duzzadt nyaki vénák, folyadék a tüdőben, megnagyobbodott máj, gyors súlynövekedés és duzzadt has vagy lábak. A mellkasröntgenen a megnagyobbodott szív és a tüdőben összegyűlt folyadék látható.
A szív teljesítőképességét gyakran további eljárásokkal is vizsgálják, pl. echokardiográfiával, ami ultrahanghullámokat használ a képalkotáshoz, és elekt-
Szívelégtelenség
89
rokardiográfiával (EKG), ami a szív elektromos működését vizsgálj a. A Egyéb vizsgálatok szükségesek a szívelégtelenséget kiváltó alapbetegség kimutatására.
Sok mindent lehet tenni a fizikai aktivitás elviselhetőbbé tételére, az életminőség javítására és az élet meghosszabbítására, de a szívelégtelenségben szenvedő betegek számára általában nincs valódi kezelés. A terápiának három sarkalatos pontja van: az alapbetegség gyógyítása, a szívelégtelenséget rontó egyéb tényezők megszüntetése és magának a szívelégtelenségnek a kezelése.
Az alapbetegség gyógyítása
Műtéttel lehet korrigálni a szűkült vagy elégtelen szívbillentyűket, a szívüregek közötti kóros összeköttetést vagy a koszorúerek elzáródását, e kórállapotok mindegyike szívelégtelenséghez vezethet. Néha az okot teljes mértékben meg lehet szüntetni sebészi beavatkozás nélkül is. Például antibiotikumokkal kezeljük a gyulladást. Gyógyszerekkel, sebészeti beavatkozással vagy sugárterápiával gyógyíthatjuk a túlműködő pajzsmirigyet. Gyógyszerekkel csökkenthető és szabályozható a magas vérnyomás is.
A szívelégtelenséget rontó egyéb tényezők megszüntetése
A dohányzás, sós ételek, túlsúly és alkoholfogyasztás, valamint a kifejezetten magas vagy alacsony szobahőmérséklet mind-mind fokozzák a szívelégtelenség kifejlődésének esélyét. Az orvos megfelelő módszereket javasolhat a betegnek a dohányzásról való leszokás segítésére, megfelelő diétára, az alkoholfogyasztás megszüntetésére, vagy az általános erőnlétet javító, könnyű tréning végzésére. Súlyosabb keringési elégtelenségben néhány napos ágynyugalom írható elő, ami a gyógyítás fontos része.
Nagy mennyiségű só fogyasztása vízvisszatartást okozhat, ami a gyógyszeres kezelés ellen hat. A szervezet sótartalma általában csökken, ha az asztali só, a főzésben használt só és a sós ételek fogyasztása korlátozott. Súlyos keringési elégtelenségben a betegnek részletes információkat kell kapnia, hogyan csökkentse a sóbevitelt; ilyenkor ellenőrizni kell az ételek sótartalmát a csomagolás feliratán.
A szervezet vízvisszatartásának mértéke egyszerűen nyomon követhető, ha naponta mérik a testsúlyt. A napi 1 kg-nál több változás általában vízvisszatartásra
utal. Állandó, gyors súlynövekedés (1 kg/nap) egyértelműen a szívelégtelenség rosszabbodásának jele. Ezért az orvos gyakran kéri a szívelégtelenségben szenvedő betegeket, hogy minden nap nagyon pontosan mérjék a testsúlyukat, általában reggel, étkezés előtt, vizelés után. A változások könnyebben nyomon követhetők, ha a mérés ugyanazon a mérlegen és ugyanolyan típusú öltözékben történik és az adatokat a beteg minden nap fel is jegyzi.
A szívelégtelenség kezelése
A szívelégtelenséget leghatékonyabban a kiváltó betegség megelőzésével vagy korai gyógyításával lehet kezelni. Ela erre nincs is mindig mód, a kezeléssel a szívelégtelenségben szenvedő emberek élete meghosz- szabbítható és életminősége javítható.
Krónikus szívelégtelenség: Amikor a sóbevitel mérséklése egymagában nem csökkenti a vízvisszatartást, az orvos vizelethajtó gyógyszereket írhat elő a vizelet mennyiségének növelésére. A só és a víz a veséken keresztül távozik a szervezetből. A szervezetben lévő folyadék mennyiségének csökkenése mérsékli a szívbe befolyó vér mennyiségét, és így kisebb a szívre háruló munka. A vizelethajtókat leggyakrabban szájon keresztül adják tartós kezelésre, de sürgős esetben nagyon hatásosak intravénásán adva. Mivel bizonyos vi- zelethajtók a szervezet nem kívánt káliumveszteségét okozhatják, egyidejűleg káliumpótlásra vagy káliummegtakarító vizelethaj tóra is szükség lehet.
A digoxin növeli a szívösszehúzódások erejét, és a túl gyors szívműködést lassítja. Szívritmuszavarok (aritmiák) – melyekben a szívműködés túl gyors, túl lassú vagy szabálytalan ritmusú – gyógyszerekkel vagy mesterséges pacemakerrel gyógyíthatók. Gyakran használnak olyan gyógyszereket, melyek elernyesztik a vérereket (vazodilatátorok). A vazodilatátorok tágíthatják az artériákat, a vénákat, vagy mindkettőt. Az artériás dilatátorok tágítják az artériákat és csökkentik a vérnyomást, s így a szív munkáját is megkönnyítik. A vénás dilatátorok kitágítják a vénákat, több helyet biztosítva ezzel a vérnek, ami a nagyvénákban összegyűlik és így nem kerül a jobb szívfélbe. Ez a tágulat enyhíti a pangást és csökkenti a szív terhelését. A legszéle-
A lásd a 73. oldalt
90
Szív- és érrendszeri betegségek
sebb körben használt vazodilatátorok az ún. ACE- (angiotenzin konvertáló enzim) gátlók. E szerek nemcsak javítják a tüneteket, de meghosszabbítják az életet. Az ACE-gátlók egyaránt tágítják az artériákat és a vénákat, míg a régebbi gyógyszerek általában vagy az egyiket, vagy csak a másikat tágítják. Például a nitro- glicerin a vénákat, a hidralazin az artériákat dilatálja.
A kitágult és rosszul összehúzódó szivüregekben véralvadék képződhet. Ennek az a veszélye, hogy a vér- alvadékok leszakadhatnak, a keringésbe juthatnak és károsodást okozhatnak egyéb életfontosságú szervekben, pl. az agyban lágyulás formájában. A véralvadásgátló gyógyszerek fontosak, mert segítenek megakadályozni a szívüregekben a véralvadékok kialakulását.
Számos új gyógyszer áll kipróbálás alatt. A milrinon és az amrinon az ACE-gátlókhoz hasonlóan az artériákat és a vénákat egyaránt tágítja, és a digoxinhoz hasonlóan még a szív erejét is növeli. E gyógyszerek csak rövid ideig és csak olyan betegeknek adhatók, akik szoros kórházi megfigyelés alatt állnak, mivel e szerek súlyos szívritmuszavarokat okozhatnak.
A szívátültetés javasolható olyan esetekben, amikor a szívelégtelenség nem javul kellőképpen a megfelelő gyógyszeres kezelésre, és az egyén más betegségben nem szenved. Az időlegesen használható részleges vagy teljes műszív még nagyrészt kísérleti állapotban van. A hatékonyság, a fertőzés és a véralvadás problémáinak kiküszöbölésén még dolgoznak.
A kardiomioplasztika olyan kísérleti operáció, melynek során egy nagy izomköteget vesznek ki a beteg hátizmából, amit a szív köré helyeznek, majd mes
terséges pacemakerrel ingerük a ritmikus összehúzódásra. Esetenként egy másik kísérleti műtét is biztató lehet súlyos szívelégtelenségben – a károsodott, nem működő szívizmot egyszerűen kivágják.
Akut szívelégtelenség: Ha hirtelen folyadék gyűlik össze a tüdőben (akut tüdőödéma), a szívelégtelenségben szenvedő beteg kapkodva lélegzik. Ilyenkor arcmaszkon keresztül magas koncentrációjú oxigént kell adni. Intravénás vizelethajtó és egyéb gyógyszerek, mint a digoxin drámai javulást okozhatnak. A nitrogli- cerin intravénásán adva vagy nyelv alá helyezve (szub- lingválisan) tágítja a vénákat, ezzel csökkenti a tüdőn keresztül keringő vér mennyiségét. Ha ezek a beavatkozások elégtelenek, a beteg légutaiba tubust kell helyezni és a légzés géppel segíthető. Válogatott esetekben 3 végtagra elhelyezett szorítókötéssel a végtagokban lévő vér a keringésből kirekeszthető, így a szívbe visszaáramló vér mennyisége csökken. Ezeket a szorítókötéseket 10-20 percenként váltogatni kell a végtagokon a végtagkárosodás megelőzése érdekében. A morfin enyhíti az akut tüdővizenyőt általában kísérő izgatottságot, csökkenti a légzésszámot, lassítja a szívritmust és ezzel csökkenti a szív terhelését.
Az adrenalinhoz hasonló gyógyszerek, mint a dopa- min és a dobutamin, a szívösszehúzódások erősítésére használatosak kórházban fekvő betegeknél, rövid idejű kezelésre. Ha azonban a beteg saját belső védekezőrendszerének reakciója túl nagy, olyan gyógyszerek adására lehet szükség, amelyeknek a fentiekkel ellenkező hatásuk van (béta-blokkolók).
A szívizom-elfajulás (kardiomiopátia) olyan folyamatosan súlyosbodó megbetegedés, amelyben a szív alsó üregeinek (kamrák) izmai szerkezetileg torzulnak, illetve működésűk romlik.^.
A kardiomiopátiát számos ismert megbetegedés okozhatja, de olykor a kiváltó tényező sem deríthető ki.
A lásd a 69. oldalon lévő ábrát
■ lásd a 121. oldalt
Tágulásos pangásos
szívizom-elfajulás (dilatált
kongesztív kardiomiopátia)
A dilatált kongesztív kardiomiopátia a szívbetegségek azon csoportja, amelyben a kamrák megnagyobbodnak, de képtelenek a szervezet számára szükséges vér kilökésére, ami szívelégtelenséghez vezet.
Az Amerikai Egyesült Államokban a dilatált kongesztív kardiomiopátia leggyakrabban meghatározható oka a kiterjedt koszorúér-megbetegedés.B Ilyenkor a szívizom vérellátása elégtelen, ami tartós károso
Szívizom-elfajulás
91
dáshoz vezethet. A megmaradt ép szívizom fokozott feszüléssel igyekszik helyettesíteni az elvesztett pumpafunkciót. Amennyiben a feszülés nem képes teljes kompenzálásra, kialakul a dilatált kongesztív kardio- miopátia.
Vírusfertőzés okozta akut szívizomgyulladás is károsíthatja a szívizmot, ami dilatált kongesztív kar- diomiopátia kialakulásához vezethet (néha vírusos kar- diomiopátiának is nevezik). A vírusos kardiomiopátia leggyakoribb oka az Amerikai Egyesült Államokban a coxsackie B vírus-fertőzés. Egyes krónikus hormonális kórkép, mint például a cukorbetegség vagy pajzsmirigybetegség végül szintén dilatált kongesztív kardiomiopátia kialakulásához vezethet. Dilatált kongesztív kardiomiopátia egyéb szerek (például alkohol, kokain, vagy antidepresszánsok) hatására is kialakulhat. Alkoholos kardiomiopátia legalább 10 éven át tartó nagymértékű alkoholfogyasztást követően alakulhat ki. Ritkán a terhesség vagy kötőszöveti megbetegedés (például reumatoid ízületi gyulladás) is okozhat dilatált kongesztív kardiomiopátiát.
A dilatált kongesztív kardiomiopátia első tünetei – terhelés alatti légzési nehézség, gyors kifáradás – a szív pumpafunkció gyengülésének (keringési elégtelenség) következményei. A Amikor a kardiomiopátiát fertőzés okozza, az első jelek a hirtelen fellépő láz és influenzaszerű tünetek lehetnek. Bármi is az ok, a szívműködés felgyorsul, a vérnyomás normális vagy alacsony, folyadékgyülem jelentkezik a lábon és a hasban, és a tüdőben is megjelenik a folyadék. A szív megnagyobbodásának következtében a szívbillentyűk záródása és nyitódása elégtelen, és ez a pitvarok felé a két- és há- romhegyű billentyűn keresztül visszaszivárgást okoz. Az elégtelen billentyűzáródás zörejt okoz, amit az orvos a sztetoszkóppal hallhat. A szívizom károsodása és megnyúlása kóros szívritmust okozhat, amely egyaránt lehet túl gyors vagy lassú. A későbbiekben ezek a ritmuszavarok is befolyásolják a szív pumpaműködését.
A diagnózis a tüneteken és a fizikális vizsgálaton alapul. Elektrokardiográfia (a szív elektromos aktivitásának vizsgálata, EKG) jellemző elváltozásokat mutathat. Echokardiográfia (a szívről ultrahang segítségével történő képalkotás)B és a mágneses rezonancia vizsgálat (MRI) megerősítheti a diagnózist. Amennyiben a diagnózis kétséges, nyomásmérés céljából katétert vezetnek a szívbe, amely tovább pontosíthatja a kórismét. A katéterezés során szövetminta nyerhető további mik
roszkópos vizsgálatok céljára (biopszia) a diagnózis megerősítésére és a kiváltó ok tisztázására.
A tünetek megjelenését követő öt éven belül a dilatált kongesztív kardiomiopátiás betegek 70%-a meghal, és a prognózis még rosszabb, ha a szív fala elvékonyodik és a szív működése csökken. A ritmuszavarok szintén rossz prognózist jeleznek. Összességében a férfiak túlélése fele a nőkének, és a feketék túlélési időtartama is csak fele olyan hosszú, mint a fehéreké. Körülbelül 50%-ban hirtelen következik be a halál, valószínűleg ritmuszavar következtében.
A speciális kiváltó ok (pl. alkoholfogyasztás vagy gyulladás) kezelése a túlélést meghosszabbíthatja. Ha az alkohol a kiváltó ok, akkor a betegnek teljesen abba kell hagynia az alkohol fogyasztását. Ha bakteriális fertőzés okozza a szívizom gyulladását, antibiotikumot kell adni.
Koszorúér-betegségben a rossz vérellátás anginát okozhat (szívbetegség által kiváltott mellkasi fájdalom),* * * ami nitrát, béta-blokkoló vagy kalciumcsator- na-blokkoló adását teszi szükségessé. A béta-blokkolók és a kalciumcsatoma-blokkolók azonban csökkenthetik a szívösszehúzódások erejét. Megfelelő pihenés, alvás és a stressz elkerülése csökkentheti a szív megerőltetését.
A kitágult szívben a vér pangása a szív falán vérrögképződést okozhat. Rendszerint antikoaguláns kezelést alkalmaznak ennek megelőzésére. A ritmuszavar megelőzésére használatos gyógyszerek adását többnyire kis adagokban kezdik és csak fokozatosan emelik a dózist, mert ezek a gyógyszerek a szív összehúzódásának erejét csökkenthetik. A szívelégtelenség gyógyszeres kezelése angiotenzin konvertáló enzim gátlóval történik, gyakran vizelethajtóval kiegészítve. A szívelégtelenség azonban – kivéve a dilatált kongesztív kardiomiopátia azon speciális eseteit, ahol a kiváltó ok gyógyítható – általában halálhoz vezet. A rossz prognózis miatt a szívtranszplantáció leggyakoribb oka a dilatált kongesztív kardiomiopátia.
▲ lásd a 87. oldalt
■ lásd a 76. oldalt
★ lásd a 121. oldalt
92
Szív- és érrendszeri betegségek
Megvastagodásos
szívizom-elfajulás (hipertrófiás
kardiomiopátia)
A megvastagodásos szívizom-elfajulás a szívbetegségek azon csoportja, melyet a kamrák falának megvas- tagodása jellemez.
A hipertrófiás kardiomiopátia veleszületett rendellenesség is lehet. Felnőttkorban kialakulhat akromegália (a növekedési hormon fokozott termelése következtében kialakuló állapot) vagy feokromocitóma (fokozott mennyiségű adrenalint termelő daganat) kórképekkel együtt. Hipertrófiás kardiomiopátia létrejöhet neurofi- bromatózisban is, amely egy öröklődő megbetegedés.
A szívfal izomzatának megvastagodása általában a megnövekedett terhelésre adott válaszreakció jele. A fokozott terhelés fontosabb okai közé tartozik a magas vérnyomás, az aortabillentyű szűkülete, és egyéb olyan állapotok, amelyek növelik az ellenállást a szívből kiáramló vérrel szemben. A hipertrófiás kardiomiopátiás betegekben azonban nem találhatók meg ezek az okok, e kórképben a kamrafal megvastagodása öröklődő genetikai hibaeredménye.
A szív a normálisnál vastagabbá és merevebbé válik és nagyobb az ellenállása a tüdőből beáramló vérrel szemben. Ennek egyik eredménye a tüdő vénáira visz- szaható nyomásemelkedés, ami folyadék felgyülemlését okozza a tüdőben, így a beteg krónikus nehézlégzésben szenved. Ezenkívül a kamrafal megvastagodása a vér beáramlását és ennek következtében a szív telő- dését akadályozza.
A legfontosabb tünetek a gyengeség, a mellkasi fájdalom, a rendszertelen szívműködés okozta szívdobogás-érzés, és a nehézlégzéssel járó szívelégtelenség. Hirtelen halál állhat be ritmuszavar következtében.
Az orvos rendszerint már a fizikális vizsgálattal megállapíthatja a hipertrófiás kardiomiopátiát. Például a sztetoszkóppal hallható szívzörejek általában jellegzetesek. A diagnózist az EKG, az echokardiográfia vagy a mellkasröntgen támasztja alá. Amennyiben műtéti megoldás lehetősége merül fel, szívkatéteres vizsgálat során lemérik a szíven belüli nyomásokat.
A hipertrófiás kardiomiopátiás betegek 4%-a hal meg évente. A halál általában hirtelen következik be. Kevésbé gyakori a krónikus szívelégtelenség miatt bekövetkező halál. Akik tudják, hogy ebben az öröklődő megbetegedésben szenvednek, azoknak javasolható, hogy családtervezés előtt genetikai tanácsadáson vegyenek részt.
A terápia elsősorban a szívösszehúzódások közötti telődéssel szemben kialakuló ellenállás csökkenését célozza. Leggyakrabban béta-blokkoló és kalciumcsa- toma-blokkoló gyógyszereket adnak együtt vagy kü- lön-külön. A szívizom egy darabjának műtéti eltávolítása segítheti a kiáramlást a szívből, de ez az eljárás csak olyan betegek esetében javasolt, akiknél a gyógyszeres terápia ellenére is befolyásolhatatlanok a tünetek. A sebészeti beavatkozás a tüneteket mérsékli, a halálozás veszélyét azonban nem.
Fogászati vagy sebészeti beavatkozást megelőzően antibiotikumot célszerű adni a szívbelhártya bakteriális gyulladásának (fertőzéses endokarditisz) megelőzésére.
Szívfal-merevséggel járó
szívizom-elfajulás (restriktív
kardiomiopátia)
A restriktív kardiomiopátia a szivizombetegségek azon csoportja, amelyben a kamrák fala merevvé válik, bár nem szükségszerűen vastagodik meg; és a szivütések közötti normális telődést akadályozza.
A kardiomiopátiák legkevésbé gyakori formája, a restriktív kardiomiopátia, a hipertrófiás kardiomiopátia sok jellegzetességével rendelkezik. Oka általában nem ismert. A két alapvető típus egyikében a szív- izomzatot fokozatosan hegszövet foglalja el. A másik típusban a szívizomban kóros alkotóelemek halmozódnak fel (pl. fehérvérsejtek}. Kóros felhalmozódást okozhat még amiloidózis és szarkoidózis. Ha a szervezet túl sok vasat tartalmaz, a szívizomban a vasfelesleg lerakodhat (hemokromatózis). Restriktív kardiomiopátiát okozhat a szívizomszövetbe hatoló daganat is.
Mivel a szív a telődéssel szemben nagy ellenállást fejt ki, a kilökődő vérmennyiség nyugalomban elegendő, fizikai terheléskor azonban már nem.
A restriktív kardiomiopátia szívelégtelenséget okoz légzési nehézséggel és vizenyővel. A mellkasi fájdalom és a gyengeség ritkábban fordul elő, mint hipertrófiás kardiomiopátiában, de ritmuszavar és szívdobogás-érzés gyakori.
Restriktív kardiomiopátia is okozhat szívelégtelenséget. A diagnózis nagyrészt felállítható a fizikális vizsgálat, az elektrokardiográfia (EKG) és az echokardiográfia alapján. A mágneses rezonancia vizsgálat (MRI) a szív szerkezetéről további adatokat szolgáltathat. A pontos diagnózishoz általában szívkatéteres vizsgálat szükséges a nyomásmérés és a szívizom
A szívbillentyűk megbetegedései
93
biopszia (kimetszés és a minta mikroszkópos vizsgálata) céljából, ami lehetővé teszi az orvos számára a szívizmot átszövő anyag meghatározását.
A restriktív kardiomiopátiás betegek 70%-a a tünetek megjelenését követően 5 éven belül meghal. A legtöbb esetben nincs sikeres kezelés. Például a vizelethajtők, amelyek más esetben a szívelégtelenség kezelésére használatosak, csökkentik a szívbe áramló vér
mennyiségét, s ezzel rontják az állapotot, ahelyett, hogy javítanák. A keringési elégtelenségben a szív munkaterhelésének csökkentésére többnyire használt gyógyszerek rendszerint nem segítenek, mert túlságosan csökkentik a vérnyomást.
A restriktív kardiomiopátiát kiváltó ok néha kezelhető, így a szívkárosodás romlása megelőzhető, sőt részben vissza is fordítható. Például a vér időszakos le- bocsátása csökkenti a szervezet vastartalmát vastúlterhelés esetén. Szarkoidózisban kortikoszteroid adható.
A szívbillentyűk megbetegedései
A szívnek négy ürege van, két kisebb felső – a pitvarok – és két nagyobb alsó – a kamrák. A Mindegyik kamrának egy beáramlási és egy kiáramlási billentyűje van. A háromhegyű (trikuszpidális) billentyű a jobb pitvarból nyílik a jobb kamrába, a pulmonális billentyű a jobb kamrából nyilik a pulmonális (tüdő) artériába. A kéthegyű (mitrális) billentyű a bal pitvarból a bal kamrába, az aortabillentyű a bal kamrából az aorta felé nyílik.
A szívbillentyűk működési zavara lehet akár záródási (billentyűelégtelenségben a vér a billentyű zárt állapotában is visszafolyik, ún. regurgitáció) vagy nyitási rendellenesség (billentyűszűkület). Bármelyik zavar súlyosan befolyásolhatja a szív pumpafunkcióját. Néha a billentyűknek mind a két típusú zavara egyidejűleg fennáll.
A kéthegyű billentyű
elégtelensége
A kéthegyű (mitrális) billentyű elégtelensége (mitrális inszufficiencia) esetén a vér a mitrális billentyűn keresztül minden bal kamra összehúzódás alkalmával visszaáramlik a bal pitvarba.
Ahogy a bal kamra a vért a szívből az aortába pumpálja, kevés vér visszakerül a bal pitvarba, növelve ezzel az ottlévő térfogatot és nyomást. Emiatt a vérnyomás azokban az erekben is megemelkedik, amelyek a tüdőből vezetnek a szívbe, ennek eredményeképpen a tüdőben folyadékgyülem, pangás alakul ki.
Régebben a kéthegyű billentyű elégtelenségének leggyakoribb oka a reumás láz volt. Manapság a reumás láz ritka azokban az országokban, ahol a megelő
ző gyógyításra kellő hangsúlyt fektetnek. Észak- Amerikában és Nyugat-Európában például az antibiotikumok használata a streptococcus okozta torokgyulladásban ma már nagymértékben kivédi a reumás láz kialakulását. Ezeken a területeken a reumás láz olyan – elsősorban idősebb – emberekben okoz kéthegyű billentyűelégtelenséget, akiknek fiatal korában még nem állt rendelkezésre antibiotikus terápia. Azokban az országokban, ahol a megelőző gyógyítás véletlenszerű és ritka, a reumás láz még mindig gyakori, és többnyire ez az oka a mitrális billentyűelégtelenségnek.
Észak-Amerikában és Nyugat-Európában a kéthegyű billentyű elégtelenségének leggyakoribb oka a szívinfarktus, amely károsítja a mitrális billentyűt tartó szerkezeteket. A mitrális billentyűelégtelenség másik gyakori oka a billentyű szövetének (kocsonyás) mixo- matózus átalakulása, amelynek során a billentyű túl lazává válik.
Enyhe mitrális billentyűelégtelenség nem okoz mindig tünetet. Az orvos csak akkor észleli, amikor a hallgatóval szívzörejt hall, amelyet a bal kamra összehúzódásakor a bal pitvarba visszaáramló vér okoz.
Mivel a bal kamrának így több vért kell kipumpálnia a visszafolyt vérmennyiség pótlása miatt, egyre inkább megnagyobbodik, hogy ezzel minden egyes szívütés ereje nagyobb legyen. A megnagyobbodott kamra
A lásd a 69. oldalon lévő ábrát
94
Szív- és érrendszeri betegségek
A billentyűk szűkülete és a visszaáramlás
A szívbillentyűk károsodott működése kétféle típusú lehet: megnyílásuk akadályozott (szűkület), vagy visszaáramlás, „visszacsorgás” (regurgitáció) alakul ki. Az ábrák mitrális billentyűk esetében mutatják be a jelenségeket, de más típusú szívbillentyűkön is kialakulhatnak ilyen zavarok.
A szívbillentyűk normális működése
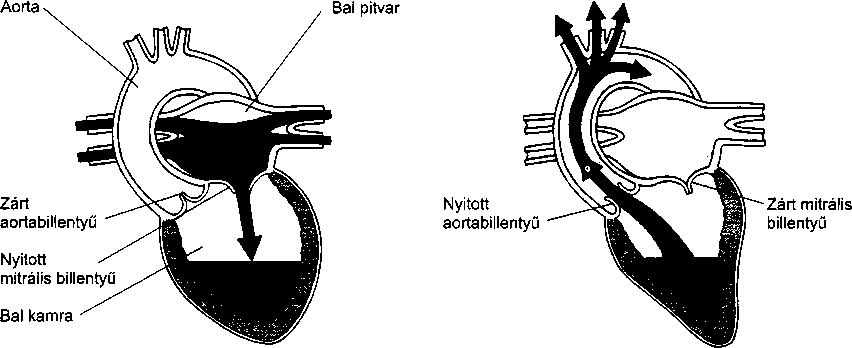
Normális esetben a bal kamra összehúzódását követően azonnal bezárul az aortabillentyű, megnyílik a mitrális billentyű, és a vér elkezd áramlani a bal pitvarból a bal kamrába. Ezután a bal pitvar húzódik össze, és nagyobb mennyiségű vért lök a bal kamrába.
A bal kamra összehúzódásának kezdetekor a mitrális billentyű bezárul, az aortabillentyű megnyílik és a vér az aortába áramlik.
A mitrális billentyű szűkülete
A mitrális billentyű elégtelensége
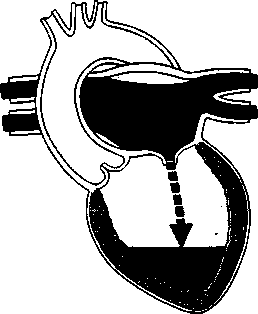
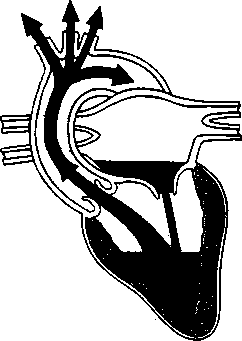
Szűkületkor a mitrális billentyű a normálisnál kevésbé nyílik meg, és ez valamilyen mértékben akadályozza a vér beáramlását a bal pitvarból a bal kamrába.
Billentyűelégtelenség (regurgitáció = visszaáramlás) esetén a bal kamra összehúzódásakor a mitrális billentyű nem záródik teljesen, és a bal pitvarba valamennyi vér visszaáramlik.
A szívbillentyűk megbetegedései
95
elsősorban bal oldalon fekvéskor okozhat szívdobogás-érzést (az erőteljes szívütés tudatosulása).
A bal pitvar szintén megnagyobbodik, hogy befogadja a bal kamrából visszaáramló vért. A jelentősen megnagyobbodott bal pitvar gyakran gyorsan ver, szabálytalan ritmusban és rendszertelen formában (pitvar- fibrilláció), A amely csökkenti a szív-pumpa hatékonyságát. A fibrilláló pitvar általában csak remeg, nem pumpál és a nem megfelelő véráramlás miatt véralva- dékok alakulhatnak ki a pitvar falán. Ha a véralvadék leszakad, a szív ezt továbbpumpálja és a kisebb artériákban elzáródást okozhat, agylágyulást vagy egyéb károsodásokat idézve elő.
Súlyos visszaáramlás esetén csökken az előrehaladó vérmennyiség, ezért szívelégtelenség alakul ki, amely köhögést, fizikai terhelés esetén nehézlégzést és lábda- gadást okoz.
Az orvos általában hallgatójával felismeri a mitrális billentyűelégtelenség jellegzetes, a bal kamra összehúzódásakor hallható zörejét. A bal kamra megnagyobbodását az EKG és a mellkasröntgen kimutatja. A leginformatívabb vizsgálat az echokardiográfía, amely ultrahangos képalkotó technika. Ez a vizsgálat képes kimutatni a károsodott billentyűt és a betegség súlyosságának fokát. ■
Ha a visszaáramlás súlyos, az elégtelen billentyűt műtéttel korrigálni kell vagy ki kell cserélni, mielőtt még a bal kamra olyan súlyosan károsodik, hogy a betegséget a továbbiakban nem lehet gyógyítani. A műtét állhat a billentyű javításából (valvuloplasztikából) vagy a billentyű cseréjéből, ami végezhető mechanikus vagy biológiai – sertésből származó – billentyűvel. A beavatkozás a billentyűn keresztül történő visszaáramlást megakadályozza, vagy oly mértékben csökkenti, hogy a tünetek elviselhetővé válnak, és további szívkárosodás nem következik be. Mindkét típusú billentyűcserének vannak előnyei és hátrányai. Bár a mechanikus billentyű általában hatásos, megnöveli azonban a vérrögképződés veszélyét, így véralvadásgátló (anti- koaguláns) terápia szükséges. A sertésbillentyűk jól működnek és nem okoznak vérrögképződést, de nem működnek olyan sokáig, mint a mechanikus billentyűk. Ha a beültetett billentyű elégtelenné válik, azonnal ki kell cserélni.
A pitvarfibrilláció szintén kezelést igényelhet. Megfelelő gyógyszerek (pl. béta-blokkolók, digoxin, vagy verapamil) lassítják a szívműködést és segítik a fibril- láció kézbentartását.
A károsodott billentyűk felszínén könnyen kialakulhat a súlyos fertőzésnek számító szívbelhártya-gyulla- dás (infektív endokarditisz).* * * Károsodott vagy műbillentyű esetén a fogorvosi és sebészeti beavatkozások előtt megelőzés céljából antibiotikum szükséges.
A mitrális billentyű előesése
(prolapszus)
Mitrális billentyű prolapszusban a billentyű vitorlája a kamra-összehúzódások alkalmával a bal pitvarba csapódik, és néha kialakul visszaáramlás, melynek során kis mennyiségű vér kerül a pitvarba.
Körülbelül a populáció 2-5%-ának van mitrális pro- lapszusa, mely általában ritkán okoz súlyos zavart.
A mitrális billentyű prolapszusa többnyire tünetmentes. Előfordulnak azonban különböző panaszok, amelyeket nehéz csupán mechanikus problémákkal magyarázni: mellkasi fájdalom, szívdobogás-érzés, migrénes fejfájás, rossz közérzet, fáradtság és szédülés. Néhány betegben a vérnyomás álló helyzetben a normális alá eshet. Másokban enyhén szabálytalan szívműködés okozhat szívdobogás-érzést (a szívműködés tudatosulása).
Az orvos a diagnózist a szívzörej alapján állítja fel, amely jellegzetes klikkelő hang. Visszaáramlásra utal, ha a zörej kamrai kontrakció alatt is hallható. Az echokardiográfía ultrahangot használó képalkotó technika, az orvos számára láthatóvá teszi az előesett billentyűt, és meghatározhatja a visszaáramlás súlyosságát.®
A mitrális billentyű előesése többnyire nem igényel kezelést. Ha a szívműködés túl gyors, béta-blokkoló adható lassítására és a szívdobogás-érzés, valamint az egyéb tünetek csökkentésére.
Visszaáramlás esetén a fogorvosi és sebészeti beavatkozások előtt antibiotikus terápiát kell kapnia a betegnek. Kockázatot jelent ugyanis, hogy a beavatkozások során a véráramba kerülő baktériumok megfertőzik a sérült billentyűt.
▲ lásd a 82. oldalt
■ lásd a 76. oldalt
★ lásd a 101. oldalt
• lásd a 76. oldalt
96
Szív- és érrendszeri betegségek
A mitrális billentyű szűkülete
A mitrális billentyű szűkülete (sztenózis) esetén a mitrális billentyű nyitott állapotban is a normálisnál szükebb marad, amely megnöveli az ellenállást a bal pitvarból a bal kamrába irányuló véráramlással szemben.
A mitrális billentyű sztenózisának leggyakoribb oka a reumás láz, amely manapság Eszak-Amerikában és Nyugat-Európában ritka. így a világnak ezen a részén a mitrális billentyű szűkülete leggyakrabban olyan idős emberekben észlelhető, akik gyermekkorukban vészelték át a reumás lázat. A világ többi részén a reumás láz gyakori, és ez okozza a mitrális billentyű szűkületét felnőttekben, tinédzserekben és néha még gyermekekben is. A reumás láz okozta mitrális billentyűszűkületben a mitrális billentyű vitorlái rendszerint részben összenőnek.
A mitrális billentyű szűkülete lehet veleszületett is. Az e rendellenességgel születő gyermekek ritkán élik túl a 2 éves kort, ha nem történik sebészeti beavatkozás. A jobb pitvarban lévő mixóma (jóindulatú daganat), vagy véralvadék szintén nehezítheti a véráramlás útját a kéthegyű billentyű szintjében, és emiatt a mitrális billentyű sztenózishoz hasonló tünetek alakulhatnak ki.
Ha a szűkület súlyos, a bal pitvarban és a tüdő vénáiban is megnövekszik a nyomás, amely keringési elégtelenséget és a tüdőben folyadékgyülemet (tüdőödéma) idéz elő. Ha súlyos fokú mitrális billentyűszűkületben szenvedő nő teherbe esik, a keringési elégtelenség gyorsan kialakul. A A keringési elégtelenségben szenvedő beteg hamar elfárad, és nehézlégzés lép fel. A nehézlégzés először a fizikai aktivitás során jelenik meg, később a tünetek akár már nyugalomban is jelentkezhetnek. A betegek egy része könnyebben lélegzik, amikor félig ülő helyzetben párnával megtámasztva fekszik vagy felül. Az orcák lilás elszíneződése a mitrális billentyű szűkületére utal. A tüdő vénáiban levő magas nyomás miatt a vénák vagy kapillárisok megrepedhetnek, és kisebb-nagyobb mennyiségű vér kerülhet a tüdőbe. A bal pitvar megnagyobbodása pitvarremegést okozhat, amely gyors és szabálytalan ritmusú szívműködést jelent.
Az orvos a hallgató használatával észleli a jellegzetes szívzörejt, ahogy a vér a szűk billentyűn keresztül
elhagyja a bal pitvart. A normális billentyű hang nélkül nyílik, a szűk billentyű azonban nyitódásakor – ilyenkor áramlik a vér a bal kamrába – csattanó hangot ad. A diagnózis EKG-val, mellkasröntgennel (mely kimutatja a megnagyobbodott pitvart), vagy echokardiográ- fiával (ultrahangos képalkotó technika) erősíthető meg. ■ Néha szívkatéteres vizsgálat is szükséges az elváltozás kiterjedtségének és a szűkület jellemzőinek kimutatására.
A mitrális billentyűszűkület csak a reumás láz kivédésével előzhető meg. Ez gyermekkori betegség, mely a nem kezelt streptococcus garatfertőzés következtében fordulhat elő.
A gyógyszerek (például béta-blokkolók, digoxin vagy verapamil) lassíthatják a szívműködést, és segíthetik a pitvarfibrilláció kézbentartását. A digoxin szívelégtelenség esetén erősíti a szívműködést. A vizelethajtők csökkentik a keringő vérmennyiséget, emiatt a tüdőben a vérnyomás mérséklődik.
Amennyiben a gyógyszeres kezelés nem mérsékli megfelelően a tüneteket, a billentyű helyreállító műtétje vagy cseréje válik szükségessé. Az orvos bizonyos esetekben egyszerű beavatkozás segítségével tágítani tudja a billentyűk nyílását, amit ballonos valvuloplasz- tikának hívunk. Ezen beavatkozás során olyan katétert vezetnek be a vénán és juttatják a szívbe, amelynek végén egy ballon található. A billentyű magasságába érve a ballont felfújják, s ez az összetapadt vitorlákat szétválasztja. A másik megoldás, hogy műtéttel választják szét az összetapadt vitorlákat. Ha a billentyű súlyosan károsodott, a sebészi beavatkozás során mechanikus billentyűt vagy részben sertésbillentyűt tartalmazó műbillentyűt ültetnek be.
A mitrális billentyűszűkületben (sztenózisban) szenvedő betegnek megelőzésképpen antibiotikumot kell adni fogászati és sebészeti beavatkozás előtt, ezzel csökkenthető a szívbillentyű fertőződésének veszélye.
Az aortabillentyű-elégtelenség (aorta inszufficiencia) során a bal kamra minden egyes elernyedésekor – amikor normálisan az aortabillentyű teljesen zárva van – az aortabillentyűn keresztül visszaáramlik a vér (regurgitáció) a bal kamrába.
Észak-Amerikában és Nyugat-Európában valaha leggyakoribb oka a reumás láz vagy a szifilisz volt – ma már mind a kettő ritka, amióta széles körben használnak antibiotikumot. Egyéb régiókban a reumás láz által okozott billentyűkárosodás még mindig gyakori.
▲ lásd az 1160. oldalt
■ lásd a 76. oldalt
A szívbillentyűk megbetegedései
97
Fertőzések mellett az aortabillentyű-elégtelenség leggyakoribb oka a billentyű erős, fibrózus szövetének meggyengülése ún. mixomatózus (kocsonyás) degeneráció miatt, máskor a billentyűelváltozás születési hiba következménye, vagy az oka ismeretlen. A mixomatózus degeneráció öröklött kötőszöveti megbetegedés, amely gyengíti a szívbillentyű szövetét, és ezáltal a billentyű kórosan megnyúlhat, ritkán pedig elszakadhat. Bakteriális gyulladás és sérülés is okozhat aor- tabillentyű-elégtelenséget. A fiúk kb. 2%-a, a lányok kb. 1%-a születik úgy, hogy a billentyű két tasakos a szokásos három helyett, ami enyhe visszaáramlást okozhat.
Az aortabillentyű-elégtelenség enyhe foka általában nem okoz tüneteket, csak jellegzetes szívzörejt hoz létre, ami sztetoszkóppal hallható a bal kamra minden egyes elernyedésekor. Súlyos elégtelenség esetén a bal kamrának növekvő mennyiségű vért kell kipumpálnia, mely a kamra megnagyobbodásához és végül szívelégtelenség kialakulásához vezet. A szívelégtelenség légzési nehézséggel jár, ami elsősorban terheléskor vagy fekvéskor, különösen éjszaka jelentkezik. Felülve a folyadék a tüdő felső részéből kiürül, ezzel a légzés rendeződik. A betegnek szívdobogás-érzése is lehet, amelyet a megnagyobbodott kamra erőteljes összehúzódásai okoznak. Mellkasi fájdalom szintén felléphet, különösen éjszaka.
Az orvos a diagnózist a jellegzetes szívzörej, a fizikális vizsgálat során észlelhető tünetek (például a pulzus eltérései), és a röntgenen látható szív-megnagyob- bodás alapján állítja fel. Az EKG szívritmusváltozásokat, valamint megnagyobbodott bal kamrára utaló jeleket mutathat. Az echokardiográfia segítségével a kóros billentyű láthatóvá válik, és a probléma súlyossága is megítélhető. A
Antibiotikumot kell adni fogorvosi és sebészeti beavatkozás előtt a károsodott szívbillentyűn létrejövő gyulladás megelőzésére. Ez már egészen enyhe aortabillentyű-elégtelenség esetén is szükséges.
Keringési elégtelenség fennállásakor a sebészeti beavatkozást a bal kamra visszafordíthatatlan károsodását megelőzően kell elvégezni. A műtét előtti hetekben a szívelégtelenséget digoxinnal, angiotenzin konvertáló enzim gátlóval vagy egyéb értágító gyógyszerekkel kezelik, melyek csökkentik a szív munkáját. A billentyűit általában mechanikus, vagy részben sertésbillen- tyűt tartalmazó műbillentyűvel helyettesítik.
Az aortabillentyü szűkülete (sztenózis) esetén az aortabillentyű nyitott állapotban is a normálisnál szűkebb marad, ami megnöveli az ellenállást a bal kamrából az aorta felé irányuló véráramlással szemben.
Észak-Amerikában és Nyugat-Európában az aortabillentyű-szűkület elsősorban öregkorban észlelhető betegség, amely a billentyűkön való kalcium-lerakódás és hegesedés következtében alakul ki. Az aorta sztenózis emiatt 60 éves kor fölött kezdődik, de általában 70-80 éves korig nem okoz panaszt. Az aortabillentyű szűkülete kialakulhat gyermekkorban lezajlott reumás láz következtében is. Ha reumás láz okozza az aortabillentyű szűkületét, akkor általában a mitrális billentyű is megbetegszik (szűkület, billentyűelégtelenség, vagy mindkettő előfordulhat).
Fiatalokban a veleszületett rendellenesség a leggyakoribb ok.B Csecsemőkorban a szűkült aortabillentyű még nem okoz gondot, később azonban már igen. A billentyű ugyanis azonos méretű marad, ahogy a szív nő, és egyre nagyobb mennyiségű vért próbál a kis billentyűn keresztül átpumpálni. A szívbillentyűnek lehet három helyett csak két tasakja, vagy lehet kóros formájú. Az évek során ezek a billentyűk a felrakodó kalcium következtében merevvé és szűkebbé válnak.
A bal kamra fala megvastagodik, ahogy a kamra a szűkült aortabillentyűn keresztül próbál elegendő vért pumpálni, a megvastagodott szívizom pedig megnövekedett vérellátást igényel a koszorúerekből. A vérellátás fokozatosan elégtelenné válik, és végül terhelésre mellkasi fájdalom (angina) lép fel.* Az elégtelen vérellátás károsíthatja a szívizmot, így a szív verőtérfogata elégtelenné válik a test szükségletéhez képest. A kialakuló szívelégtelenség gyengeséget és terhelésre fellépő légzési nehézséget okoz. A súlyos aortabillentyű- szűkületben szenvedő beteg elájulhat a fizikai terhelés során, mert a szűk billentyűn keresztül a kamra nem tud elegendő vért pumpálni az izmok artériáiba, amelyek kitágulnak, hogy több, oxigénben gazdag vért tudjanak befogadni.
▲ lásd a 76. oldalt
■ lásd az 1224. oldalt
★ lásd a 121. oldalt
98
Szív- és érrendszeri betegségek
Az orvos a diagnózist általában a sztetoszkópon keresztül hallható jellegzetes szívzörej, a pulzus és az EKG kóros elváltozásai, valamint a szívfal mellkasröntgenen látható megvastagodása alapján állítja fel. Terhelésre kialakuló angina, nehézlégzés vagy gyengeségérzés esetén echokardiográfía (ultrahangos képalkotó technika) vagy esetenként szívkatéteres vizsgálat alkalmazásával állapítható meg a kiváltó ok, és határozható meg a szűkület súlyossága.a
Ha az aortabillentyű szűkülete gyengeséget, anginát, vagy fizikai terhelés során légzési nehézséget okoz, az aortabillentyűt lehetőleg a bal kamra helyrehozhatatlan károsodása előtt kell műtéti úton kicserélni. A beültetett billentyű lehet mechanikus vagy részben sertésbillentyűt tartalmazó műbillentyű. Billentyűbeültetést követően a betegnek antibiotikumot kell szednie fogászati vagy sebészeti beavatkozások előtt, a billentyűn esetlegesen létrejövő fertőzés megelőzésére.
Gyermekeken kifejezett szűkület esetén a sebészeti beavatkozás már a tünetek fellépése előtt is szükséges lehet. Fontos a korai gyógyítás, mert a hirtelen halál még a tünetek fellépése előtt bekövetkezhet. Gyermekeknél a billentyűk rekonstrukciójának biztonságos és hatásos gyógymódja a sebészeti billentyű-helyreállítás és a ballonos billentyűplasztika (ballonos katétert vezetnek a billentyű magasságáig, a ballont felfújják és ezzel a billentyűt kitágítják). Aballonos billentyűplasztika rossz állapotú idős betegeken is használatos, akiknél sebészeti megoldásra már nincs mód, bár a szűkület esetükben újra kialakulhat. A felnőtt korosztályban a kitűnő prognózisú billentyűcsere az általánosan elfogadott módszer.
A háromhegyű billentyű
elégtelensége
A trikuszpidális (háromhegyű) billentyű elégtelensége (trikuszpidális inszufficiencia) során a trikuszpidális billentyűn át a jobb kamra minden összehúzódásakor vér áramlik vissza a jobb pitvar felé.
A trikuszpidális billentyű elégtelensége esetén a jobb kamra összehúzódásával nemcsak előre, a tüdő felé halad a vér, hanem egy kevés vér visszakerül a jobb pitvarba is. A visszaáramlás a jobb pitvarban meg
A lásd a 78. oldalt
■ lásd a 76. oldalt
növeli a nyomást, a jobb pitvar ennek hatására megnagyobbodik. A magas nyomás áttevődik a jobb pitvarba beáramló vénákra, és ez fokozza a testből jövő véráramlással szemben az ellenállást.
A trikuszpidális billentyű elégtelenségének leggyakoribb oka a vér kiáramlásának akadályoztatása a jobb kamrából, amelyet súlyos tüdőbetegség vagy a pulmonális billentyű szűkülete okoz. Ennek kiegyenlítésére a jobb kamra megnagyobbodik, hogy erősebben tudjon pumpálni és a billentyűk nyílása megfeszül.
Az alacsony verőtérfogat által okozott bizonytalan tünetek (fáradtság, gyengeség) mellett általában csupán a megnagyobbodott máj okozta jobb felhasi disz- komfort érzés és a nyaki pulzáció észlelhető. Ezeket a tüneteket a vér vénákba való visszaáramlása okozza. A jobb pitvar megnagyobbodása pitvarremegést okozhat (gyors, szabálytalan ritmusú szívműködés). Végül fokozatosan szívelégtelenség alakul ki, és a szervezetben – elsősorban a lábakon – folyadék halmozódik fel.
A diagnózis alapja a kórtörténet, a fizikális vizsgálat, az EKG és a mellkasröntgen. A billentyűn való visszaáramlás zörejt okoz, amit az orvos a hallgatón keresztül hallhat. Echokardiográfía láthatóvá teszi a visszaáramlást, és segítségével ennek súlyossága is mérhető.B
Általában maga a trikuszpidális billentyűelégtelenség nem igényel kezelést, azonban a fennálló tüdőbetegséget vagy a pulmonális billentyűbetegségeket gyógyítani kell. A rendszertelen szívritmus és a szívelégtelenség általában a billentyű operációja nélkül gyógyítható.
A háromhegyű
billentyű szűkülete
A trikuszpidális (háromhegyű) billentyű szűkülete (sztenózis) esetén a háromhegyű billentyű nyitott állapotban is a normálisnál szűkebb marad, ami megnöveli az ellenállást a jobb pitvarból jobb kamrába haladó véráramlással szemben.
A trikuszpidális billentyű szűkülete az évek során a jobb pitvar megnagyobbodását és a jobb kamra beszűkülését okozza. A szívbe visszajutó vér mennyisége csökken, és a nyomás a jobb pitvarba visszatérő vénákban megemelkedik.
A betegséget csaknem minden esetben a reumás láz okozza, ami Eszak-Amerikában és Nyugat-Európában
A szív daganatai
99
már ritka. Trikuszpidális szűkületet néha a jobb pitvar daganata, kötőszöveti megbetegedés vagy – kivételesen – születési hiba is okozhat.
A tünetek általában enyhék. A beteg szívdobogás-érzést (a szívműködés tudatosulása) vagy a nyakon kellemetlen, lüktető érzést és fáradtságot panaszol. Ha a vénás nyomás emelkedése máj-megnagyobbodáshoz vezet, hasi diszkomfort érzés is kialakulhat.
Az orvos a háromhegyű billentyűszűkület okozta zörejt a hallgatón keresztül meghallhatja. A mellkasröntgen kimutatja a jobb pitvar megnagyobbodását, az echokardiogram segítségével a szűkület láthatóvá válik
és a súlyossága megítélhető. Az EKG a jobb pitvar terhelésének jeleit mutatja. A
A háromhegyű billentyű sztenózisa ritkán ér el olyan súlyossági fokot, hogy sebészeti beavatkozást igényeljen.
A pulmonális billentyű szűkülete (sztenózis) esetén a pulmonális billentyű nyitott állapotban is a normálisnál szükebb marad, ennek következtében a jobb kamrából a pulmonális artériába irányuló véráramlással szemben növekszik az ellenállás.
A pulmonális billentyűsztenózis felnőttekben ritka, általában születési hiba eredménye. ■

A daganat (tumor) a kóros növekedés bármely fajtája, akár kancerózus (rosszindulatú) akár nem kanceró- zus (jóindulatú). A szívből kiinduló tumorokat elsődleges tumoroknak nevezzük; a szív bármely szövetéből kifejlődhetnek. Jó- és rosszindulatúak egyaránt lehetnek, általában ritkán fordulnak elő. A másodlagos tumorok a test valamely másik részéből indulnak ki – általában tüdő, emlő, vér vagy bőr ahonnan áttétet adnak (metasztatizálnak) a szívbe. Ezek mindig rosszindulatúak. A másodlagos tumorok harmincszor-negy- venszer gyakrabban fordulnak elő, mint az elsődleges tumorok, de még így is ritkák.
A szív daganatai lehetnek tünetmentesek, de okozhatnak az életet megrövidítő szívműködési zavarokat is, melyek egyéb szívbetegségeket utánozhatnak (pl. hirtelen kialakuló szívelégtelenség vagy ritmuszavar, illetve a perikardiumba [a szívet körülvevő zsák] történő vérzés okozta hirtelen vérnyomásesés). A szív daganatainak diagnózisa nehéz, mert viszonylag ritkák, és e tüneteket sok egyéb megbetegedés is okozhatja. Az orvos a diagnózis felállításakor általában egyéb okok miatt is gondol a szívtumor lehetőségére. Például ha a betegnek a szervezetében bárhol daganata van, és az orvost a szívműködés panaszaival keresi fel, felmerülhet a szívdaganat lehetősége.
A mixóma általában szabálytalan alakú, kocsonyás állagú jóindulatú daganat.
A.z elsődleges szívdaganatok fele mixóma; a mixómák háromnegyede a bal pitvarban található, ahová a tüdőből az oxigéndús vér beáramlik.
A mixómák a bal pitvarban gyakran nyelesen nőnek és a véráramban szabadon lebeghetnek, mint egy kötélen lógó labda. A mozgás során a daganat be- és kiúszhat a közeli mitrális billentyűn keresztül, mely a bal pitvar és a bal kamra között helyezkedik el. Ez a mozgás újra és újra elzárhatja és kinyithatja a billentyűt, így a véráramlás váltakozva hol magáll, hol elindul. Álló testhelyzetben ájulás vagy tüdővizenyővel járó rohamok léphetnek fel, mert a nehézségi erő a daganatot a billentyűhöz lehúzza; lefekve a tünetek megszűnhetnek.
A daganat mitrális billentyűelégtelenséget okozhat, az emiatt kialakuló szívzörejt az orvos a hallgatózás
A lásd a 73. oldalt
■ lásd az 1227. oldalt
100
Szív- és érrendszeri betegségek
Hogyan zárhatja el a mixóma a véráram útját?
A mixóma a bal pitvarban nyélen növekedhet, és így szabadon lebeghet a véráramlásban. A mixóma a sodródás következtében a közeli kéthegyű billentyűn keresztül ki-be lebeg a bal pitvarból a bal kamrába vezető járatban.
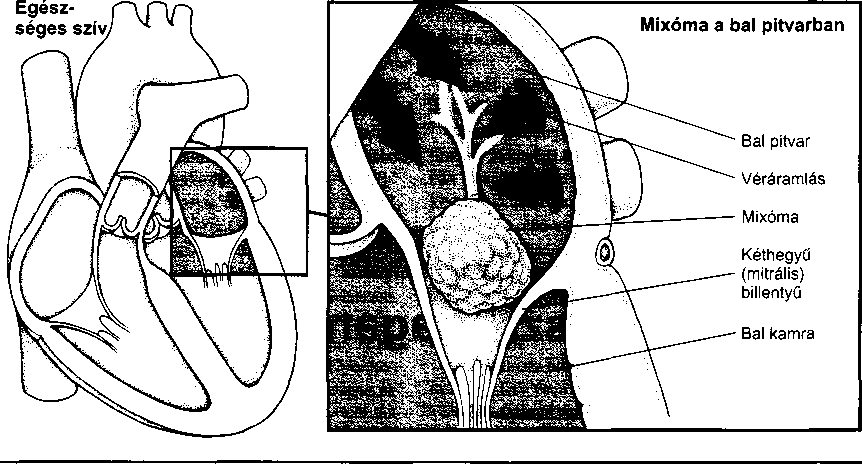
során észlelheti. A szívzörej típusa alapján az orvosnak el kell döntenie, hogy ez a tumor okozta károsodás következtében kialakult visszaáramlás, ami nagyon ritka, vagy a zörejt, gyakoribb ok (pl. reumás láz) hozza létre.
A mixóma darabjai vagy a mixóma felszínén keletkezett véralvadék darabok leszakadhatnak, és a véráramlással más szervekbe juthatnak el, ahol az erekben elzáródást okozhatnak. A tünetek attól függnek, hogy melyik ér záródik el. Az agyban elzáródó ér agylágyulást okoz. A tüdőben elzáródott ér fájdalmat és vérköpést okozhat. A mixómák további fontosabb tünetei a láz, a sülyvesztés, a hideg hőmérséklet hatásának kitett kéz- és lábujjak hűvössé és fájdalmassá válása (Raynaud-jelenség), vérszegénység, alacsony vér- lemezkeszám (mivel a vérlemezkék a véralvadásban felhasználódnak) és egyéb, súlyos fertőzésre utaló tünetek.
Egyéb elsődleges (primer)
daganatok
A kevésbé gyakori jóindulatú szívdaganatok, a fibrómák és a rabdomiómák közvetlenül a szív rostos szöveteiből és izomsejtjeiből fejlődhetnek ki. A rabdomiómák (a primer daganatok második leggyakrabban előforduló típusa) csecsemőkorban vagy gyermekkorban – általában egy ritka gyermekkori betegséghez, az ún. szklerózis tuberozához társulva – alakulnak ki. Egyéb elsődleges szívdaganatok, beleértve az elsődleges rosszindulatú daganatokat is, kifejezetten ritkák és nincs igazán jó kezelési lehetőségük. A szív ezen daganatos megbetegedéseivel a gyermekek általában nem élnek egy évnél tovább.
Számos vizsgálati módszer használatos a szívdaganatok diagnózisában. Gyakran echokardiográfiát (hanghullámok segítségével történik a struktúrák ki
Szívbelhártya-gyulladás
101
mutatása) alkalmaznak a daganat kimutatására. A hanghullámok a mellkasfalon lévő vagy a nyelőcsőbe juttatott eszközből (transzözofageális echokardio- gráfia) érkeznek. A szívbe egy vénán keresztül katétert is fel lehet vezetni, amelyen át kontrasztanyagokat juttatnak be, és ez a röntgenképen a szívdagana- tot körülrajzolja. Ez a vizsgálat azonban ritkán szükséges.A Komputertomográfia (CT) és mágneses rezonancia vizsgálat (MRI) szintén alkalmazható. Ha a tumort megtalálták, speciális katéterrel kis minta vehető belőle, ami arra szolgál, hogy megállapítsák a
tumor fajtáját, és kiválasszák a megfelelő kezelési módot.
A jóindulatú, egy részből álló elsődleges szívtumor általában műtéttel eltávolítható, és ezzel a beteg rendszerint meggyógyul. Nem történik azonban sebészi beavatkozás, ha az elsődleges tumor több részből áll, vagy a tumor olyan nagy, hogy nem lehet eltávolítani. Az elsődleges és másodlagos rosszindulatú szívdaganatok nem kezelhetők, csak az általuk okozott tünetek gyógyíthatók.
A szívbelhártya-gyulladás (endokarditisz) a szív belső, sima felszínit hártyájának (endokardium) gyulladása, leggyakrabban bakteriális fertőzés következménye.
Fertőzéses
szívbelhártya-gyulladás
A fertőzéses (infektív) endokarditisz az endokardium és a szívbillentyűk gyulladása.
A baktériumok (ritkábban gombák) a vérbe kerülve, vagy – ritkábban – nyitott szívműtét során megtelepedhetnek a billentyűkön és megbetegíthetik az endokardi- umot. A kóros vagy károsodott billentyűk érzékenyebbek a gyulladásra, de az ép billentyűket is megfertőzhetik agresszív baktériumok, különösen, ha nagy számban vannak jelen. Az összetapadt baktériumok és a vér- lemezkék (ún. vegetáció) a billentyűkről leszakadhatnak és elzárhatják az artériás áramlás útját életfontosságú szervekben. Ezek az elzáródások súlyos kórképekhez vezethetnek: agylágyulás, infarktus, valamint gyulladás és a megtelepedés helyének károsodása jöhet létre.
A fertőzéses szívbelhártya-gyulladás kialakulhat hirtelen, és napokon belül életveszélyessé válhat; ezt a formát nevezzük akut infektív endokarditisznek. Máskor lassan, heteken és hónapokon keresztül bontakozik ki a betegség, ezt nevezzük szubakut infektív endokarditisznek.
Bar normálisan a vérben nem találhatók baktériumok. a bőr. a szájnyálkahártya vagy a foghús sérülése
kor (akár a szokásos napi tevékenység, pl. rágógumizás vagy fogmosás hatására is) kis mennyiségű baktérium kerülhet a vérbe. A gingivitisz (foghús fertőzése és gyulladása), az apró bőrfertőzések, és a testben zajló egyéb gyulladások révén a baktériumok véráramba kerülhetnek, növelve ezzel az endokarditisz kialakulásának veszélyét. Bizonyos sebészeti, fogászati és belgyógyászati beavatkozások során is – például intravénás eszközök használata folyadékpótlás, táplálás vagy gyógyszeradás esetén vagy cisztoszkópia (vizsgálóeszköz felhelyezése a húgyhólyagba) és kolonoszkópia (vizsgálóeszköz felvezetése a vastagbélbe) használatakor – baktérium kerülhet a véráramba. Egészséges szívbillentyűkön ezek a baktériumok nem okoznak károsodást, mert a szervezetben lévő fehérvérsejtek eltakarítják őket. A sérült szívbillentyűk azonban „befoghatják” a baktériumokat, amelyek megtapadnak az endokardiumon és szaporodni kezdenek. Ritkán mesterséges szívbillentyű beültetésekor is kerülhetnek baktériumok a szervezetbe. Ezek a baktériumok gyakrabban rezisztensek az antibiotikumokkal szemben. Az endokarditisz kockázata fokozott veleszületett szívrendellenesség esetén vagy olyan állapotokban is, amikor vér kerülhet a szív egyik feléből a másikba (például az egyik kamrából a másikba).
Néhány baktérium a vérben (bakteriémia) nem okoz azonnal tüneteket, de a bakteriémia szeptikémiává fejlődhet, mely súlyos vérfertőzés magas lázzal, hideg-
A lásd a 78. oldalt
102
Szív- és érrendszeri betegségek
A fertőzéses szívbelhártya-gyulladás képe
Ez a keresztmetszeti kép a vegetációk (baktérium és vérrögök összetapadása) elhelyezkedését mutatja a szív négy billentyűjén.
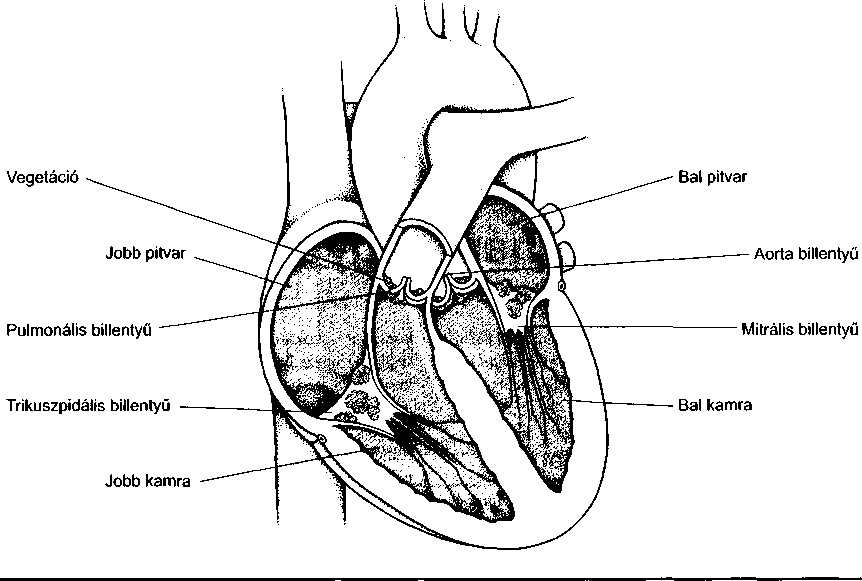
rázással, borzongással és alacsony vérnyomással. Szeptikus állapotban a szívbelhártya-gyulladás kialakulásának veszélye különösen magas.
Az akut bakteriális endokarditiszt okozó baktérium néha elég agresszív ahhoz, hogy az ép szívbillentyűt is megbetegítse. A szubakut bakteriális endokarditiszt okozó baktérium a rendellenes vagy sérült billentyűt majdnem mindig megtámadja. Az USA-ban a legtöbb szívbelhártya-gyulladás előzetes billentyűkárosodás miatt keletkezik, így veleszületett szívüreg- vagy billentyű-rendellenességeken, vagy műbillentyűkön, valamint idősebb emberekben egy gyermekkorban átvészelt reumás láz miatt károsodott billentyűn, vagy időskori elfajulás miatt károsodott billentyűn. A vénás kábítószer-élvezők a szívbelhártya-gyulladás kialakulásának szempontjából különösen veszélyeztetettek,
mert a baktériumokat a piszkos tűkkel, fecskendőkkel, illetve a beadott kábítószeres oldattal gyakran közvetlenül a véráramba fecskendezik.
A vénás kábítószer-élvezőknél, valamint a hosszú időn keresztül használt katéter következtében kialakuló szívbelhártya-gyulladás esetén a jobb kamra be- áramlási billentyűje (a trikuszpidális billentyű) betegszik meg leggyakrabban. A szívbelhártya-gyulladás egyéb eseteiben többnyire a bal kamra beáramlási billentyűje (a mitrális billentyű) vagy a bal kamra kiáramlási billentyűje (az aortabillentyű) fertőzött. A műbillentyűs betegekben a fertőzéses szívbelhártya-gyulladás kialakulásának veszélye a műtétet követő első évben a legnagyobb, ezt követően a veszély csökken, de a normálisnál csekély mértékben nagyobb marad. Ismeretlen ok miatt a veszély a mesterséges aortabillen
Szívbelhártya-gyulladás
103
tyű esetében kifejezettebb, mint a mesterséges mitrális billentyűnél. A mechanikus billentyű esetében szintén nagyobb a fertőzés kockázata a sertésből vett billentyűhöz képest.
Az akut bakteriális endokarditisz tünetei (magas láz (39^-0 °C) gyors szívműködés, fáradtság érzés, kiterjedt szívbillentyű-károsodás) általában hirtelen alakulnak ki. A leszakadt belhártya-vegetáció (embólia) eljuthat egyéb területekre és további gyulladásokat okozhat. A fertőzött szívbillentyű tövénél vagy a fertőzött embólia elakadásának helyén tályogok alakulhatnak ki. A szívbillentyűk kilyukadhatnak, és jelentős visszaáramlás alakulhat ki néhány napon belül. Néhány beteg sokkot kaphat, a vesék és egyéb szervek működése leállhat (ezt az állapotot nevezzük szepszis- nek). Az artériában zajló gyulladás miatt a vérerek fala elvékonyodhat, ami szakadáshoz vezethet. A szakadás végzetes lehet, különösen, ha az agyban vagy a szív közelében történik.
A szubakut bakteriális szívbelhártya-gyulladás már hónapokkal azelőtt okozhat tüneteket, mielőtt a szívbillentyű-károsodás vagy embólia diagnózisa az orvos számára tisztázottá válik. A tünetek: fáradtság, mérsékelt (37-38 °C) láz, fogyás, izzadás, alacsony vörösvértestszám (anémia, vérszegénység). Az orvos akkor gondolhat szívbelhártya-gyulladásra, ha a beteg lázas, de a fertőzés forrása nem ismert, ha új szívzörej jelenik meg, vagy a már meglévő szívzörej jellege megváltozik. Az orvos megnagyobbodott lépet észlelhet. A bőrön szeplőre hasonlító apró foltok láthatók, és hasonló foltok jelenhetnek meg a szemfehérjén vagy a körmök alatt is. Ezek a foltok apró, a szívbillentyűről leszakadt embóliák által okozott pici vérzések. A nagyobb embóliák gyomorfájdalmat, a kézen vagy a lábon hirtelen artériás elzáródást, infarktust vagy agylágyulást okozhatnak.
Az akut és a szubakut bakteriális szívbelhártya- gyulladás egyéb tünetei a borzongás, ízületi fájdalom, sápadtság, gyors szívműködés, a bőr alatt fájdalmas csomók megjelenése, zavartság és véres vizelet.
A műbillentyűn kifejlődő szívbelhártya-gyulladás lehet akut vagy szubakut. A műbillentyűn kialakult gyulladás – a természetes billentyű gyulladásával szemben – inkább a szívizom felé halad a billentyű alapján, és a billentyű meglazulásához vezet. Sürgősséggel el kell végezni ilyenkor a billentyű cseréjét, mert a billentyűn keresztül történő jelentős visszaáramlás miatt kialakult
szívelégtelenség végzetes lehet. Mindemellett a szív elektromos vezetési rendszere megszakadhat, lassítva a szívműködést, ami hirtelen eszméletvesztéshez, sőt halálhoz is vezethet.
Az akut bakteriális szívbelhártya-gyulladásra gyanús beteget azonnal kórházba kell küldeni a diagnózis megállapítása és a betegség kezelése céljából. Mivel a szubakut bakteriális endokarditisz tünetei kezdetben nem kifejezettek, a gyulladás a szívbillentyűt jelentősen károsíthatja vagy a fertőzés szóródhat, mielőtt diagnózisra kerül. A nem kezelt szubakut szívbelhártya- gyulladás ugyanolyan életveszélyes betegség, mint az akut szívbelhártya-gyulladás.
Az orvos szívbelhártya-gyulladásra gondolhat kizárólag a tünetek alapján is, különösen, ha ismert hajlamosító tényező áll fenn. Az echokardiográfia, amely visszaverődő ultrahang segítségével készít képet a szívről, A lehetővé teszi a szívbillentyűn lévő vegetáció és károsodás kimutatását. A betegséget okozó baktérium kimutatásához az orvos vérmintát vehet és tenyésztést végezhet. Mivel a baktérium általában csak időnként szabadul ki a vérkeringésbe a meghatározáshoz elegendő mennyiségben, három vagy több minta vétele szükséges különböző időpontokban ahhoz, hogy végül annyi baktérium kerüljön a vérmintába, ami már laboratóriumban kitenyészthető. A baktériumok antibiotikumok iránti érzékenységét is vizsgálják, hogy meghatározzák, melyik a leghatásosabb.
Néha a vérmintából nem tenyészthető ki baktérium. Ennek az lehet az egyik oka, hogy az adott baktérium tenyésztése speciális technikát igényelne, vagy a beteg antibiotikus kezelésben részesült, ami arra nem volt elég, hogy a beteget meggyógyítsa, de arra igen, hogy annyira lecsökkentse a baktériumok számát, hogy ezeket már nem lehet kitenyészteni. Másik lehetőség: a betegnek nincs szívbelhártya-gyulladása, de a betegség oka az endokarditiszhez hasonlító számos kórkép (pl. szívdaganat) egyike.
Szívbillentyű-rendellenességek, műbillentyűk, vagy a szív veleszületett betegségei esetén fogorvosi
a lásd a 76. oldalt
104
Szív- és érrendszeri betegségek
és sebészeti beavatkozások előtt megelőzésként antibiotikumot kell adni. Ezért a fogorvosoknak és sebészeknek tudniuk kell arról, hogy a betegnek szívbillentyű-betegsége van. Bár a sebészeti beavatkozásoknál a szívbelhártya-gyulladás veszélye nem túl nagy és a megelőző antibiotikus kezelés nem mindig hatásos, a szívbelhártya-gyulladás következményei olyan súlyosak lehetnek, hogy a legtöbb orvos ezen beavatkozások előtt az antibiotikum adását ésszerűnek tartja.
Mivel a kezelés általában legalább két hétig tartó nagydózisú intravénás antibiotikum, a szívbelhártya- gyulladásban szenvedő beteget csaknem mindig kórházban ápolják. Műbillentyű-endokarditiszben az antibiotikum önmagában nem mindig gyógyítja meg a betegséget. Szívműtét válhat szükségessé a károsodott billentyű gyógyítása vagy kicserélése, illetve a vegetáció eltávolítása céljából.
Nem fertőzéses eredetű
szívbelhártya-gyulladás
A nem fertőzéses eredetű szívbelhártya-gyulladás (noninfektiv endokarditisz) olyan állapot, amelyben a károsodott szívbillentyűn vérrög alakul ki.
E kórkép legnagyobb valószínűséggel a következő betegségekkel együtt jelenik meg: szisztémás lupusz eritematózus (az immunrendszer megbetegedése), tüdő-, gyomor-, vagy hasnyálmirigy-daganat, tuberkulózis, tüdőgyulladás, csontfertőzés vagy olyan betegségek, amelyek kifejezett testsúlycsökkenést okoznak. Akárcsak az infektív endokarditiszben, a szívbillentyűn olykor e kórképben is visszaáramlás észlelhető, vagy a billentyű nem nyílik megfelelően. Az agylágyulást vagy szívinfarktust okozó embolizáció veszélye magas. A vérrögök kialakulásának megelőzésére használt gyógyszerek e kórképben is adhatók, de jótékony hatásukat a vizsgálatok még nem támasztották alá egyértelműen.
A szívburok (perikardium) rugalmas, nyújtható, két lemezből álló, a szívet beborító zsák. A két lemez közötti vékony folyadékréteg révén a két lemez egymáson könnyen elcsúszhat. A szívburok a szívet rögzíti, megakadályozza a szív túltöltődését, és megvédi a szívet a mellkas fertőzéseitől. A perikardium azonban nem nélkülözhetetlen az élethez, ha eltávolítják, ennek nincs kimutatható hatása a szív teljesítményére.
Ritka esetben már születéskor hiányzik a perikardium, máskor helyenként elvékonyodott vagy pedig lyukacsos területek találhatók rajta. Ez azért veszélyes, mert a szív vagy a nagy erek a perikardium lyukain keresztül kiboltosulhatnak (hemiálódhatnak, azaz a sérvhez hasonló állapot jöhet létre), sőt ki is záródhatnak, ami perceken belül halálhoz vezethet. Ezért ezeket az eltéréseket általában műtéttel helyreállítják. Ha sebészileg nem kezelhetők, az egész perikardiumot eltávolítják. A perikardium betegségei a veleszületett rendellenességek mellett gyulladások, sérülések és kiterjedt tumorok következtében is kialakulhatnak.
Az akut szívburokgyulladás (perikarditisz) a szívburok hirtelen kialakuló, gyakran fájdalmas gyulladása; a gyulladás során folyadék és a vér alkotóelemei (a fib- rin, a vörösvértestek és a fehérvérsejtek) kerülnek a szívburok üregébe.
Az akut szívburokgyulladás számos kiváltó oka ismert, a vírusos gyulladástól (amely fájdalmas lehet, de rövid ideig tart és általában nem okoz maradandó károsodást) az életet veszélyeztető rosszindulatú daganatig. További okok az AIDS, a szívinfarktus, a szívműtétek, a szisztémás lupusz eritematózus, reumás megbetegedések, a veseelégtelenség, sérülések, sugárkezelés és az aorta aneurizma (az aorta ballonszerű elvékonyodá- sa) következtében a szívburokba jutó vér. Akut szívburokgyulladás jöhet létre számos gyógyszer (pl. például antikoagulánsok, penicillin, prokainamid, fenitoin és fenilbutazon) mellékhatása következtében.
Az akut szívburokgyulladás általában lázat és mellkasi fájdalmat okoz, ami jellemzően a bal vállba, néha
A szívburok betegségei
105
Szívtamponád: a szívburokgyulladás legsúlyosabb szövődménye
A tamponád kialakulását leggyakrabban folyadék felszaporodása vagy a szívburokba történő bevérzés okozza daganat, sérülés vagy műtét következtében. További gyakori ok a vírusos és bakteriális fertőzés, valamint a veseelégtelenség. A vérnyomás gyorsan eshet, és kórosan alacsony értéket érhet el belégzés közben. A diagnózis echokardiográfiával (ultrahangos képalkotó vizsgálat) bizonyítható.
A szívtamponád többnyire sürgősségi állapot. Azonnal draint (levezető csövet) kell behelyezni vagy hosszú tűvel meg kell pungálni a szívburkot és le kell szívni a folyadékot; így a nyomás csökkenthető. A tű mellkasfalon való áthaladása okozta fájdalom megelőzésére helyi érzéstelenítést alkalmaznak. Ha az idő engedi, a folyadék- lebocsátást echokardiográfiával kísérik figyelemmel. Ismeretlen eredetű szívburokgyulladás esetén a diagnózis megállapítása céljából drain behelyezése és mintavétel végezhető.
A nyomás megszüntetését követően a beteget általában a kórházban tartják arra az esetre felkészülve, hogy a tamponád ismét kialakul.
A perikardiumban lévő folyadék nyomást gyakorol a szívre
4
A nyomás megakadályozza, hogy a szív
teljesen kitáguljon és vérrel telítődjön
4
Kevesebb vér hagyja el a szívet
4
Kevés oxigén éri el a szöveteket
s *: 1
- Gyorsabb szívműködés
- Hirtelen vérnyomásesés
- Gyorsabb légzés
- Félelemérzés
- Telt nyaki vénák
4
■ A tudat elvesztése
- Hirtelen halál
a bal karba sugárzik. A fájdalom hasonló lehet a szívinfarktushoz, de lefekvéskor, köhögéskor, sőt mély be- légzéskor a fájdalom általában fokozódik. A szívburokgyulladás szívtamponádot okozhat (a szívburokban jelentős mennyiségű vér vagy folyadék halmozódik fel), amely végzetes állapot lehet.
Az orvos az akut szívburokgyulladás diagnózisát a beteg által elmondott fájdalom és a mellkasi hallgatózás alapján állítja fel. Szívburokgyulladásban hallgatózással a bőrcipő nyikorgásához hasonló, dörzsölő hangot hall az orvos. A mellkasröntgen és az echokardio- gráfia (ultrahanggal történő képalkotó vizsgálatjA kimutathatja a folyadékot a perikardiumban. Az echokar- diográfia felfedheti a kiváltó okot is – például daganatot -. és kimutatja a szívburokban lévő folyadék jobb szivfélre gyakorolt nyomását; a nagy nyomás a szívtamponád figyelmeztető jele lehet. A szívburokgyulla- áast előidéző számos ok egy részét vérvizsgálat mutat
hatja ki – ilyen például a leukémia, az AIDS, a gyulladás, a reumás láz, és az urea szint megemelkedése veseelégtelenségben.
A prognózis a kiváltó októl függ. Ha a szívburok- gyulladást vírus okozza, vagy a kiváltó ok ismeretlen, a gyógyulás általában 1-3 hetet vesz igénybe. Szövődmények vagy visszaesések lassíthatják a felépülést. A szívburkot is érintő daganatos betegség esetén a túlélés ritkán haladja meg a 12-18 hónapot.
Az orvosok a szívburokgyulladásban szenvedő beteget általában kórházba küldik, gyulladáscsökkentő
A lásd a 76. oldalt
106
Szív- és érrendszeri betegségek
és fájdalomcsillapító gyógyszereket adnak (pl. aszpirin és ibuprofen) és megfigyelik a beteget, hogy nem alakul-e ki szövődmény (különösen szívtamponád). Heves fájdalom szükségessé teheti ópiát, mint például morfium, vagy kortikoszteroid adását. Erős fájdalom esetén a leggyakrabban használt gyógyszer a predni- zolon.
Az akut szívburokgyulladás további kezelése a kiváltó ok szerint változik. Daganatos betegség esetén kemoterápia (tumorellenes szerek) vagy sugárterápia hatásos kezelésnek bizonyulhat, de ezeknél a betegeknél gyakran kerül sor a szívburok műtéti eltávolítására. A veseelégtelenség miatt dialízis alatt álló betegeknél általában a dialízis program megváltoztatása vezet gyógyuláshoz. A bakteriális megbetegedéseket antibiotikummal gyógyítják, a gennyet sebészi úton, drain behelyezésével bocsátják le a szívburokból. A szívburok- gyulladást előidéző gyógyszerek használatát lehetőség szerint mellőzni kell.
Ismétlődően fellépő szívburokgyulladásban – melyet vírus, vagy sérülés okozhat, de ismeretlen eredetű is lehet – aszpirin, ibuprofen vagy kortikoszteroid a tüneteket enyhítheti. Néhány esetben a kolchicin is jól hat. Ha a gyógyszeres terápia elégtelen, a szívburok általában műtéti úton eltávolításra kerül.
A krónikus szívburokgyulladás (perikarditisz) esetén a szívburokban folyadék szaporodik fel és a szivburok (perikardium) megvastagodik: mindez fokozatosan alakul ki és hosszú ideig tart.
A krónikus, folyadékképződéssel járó (effuzív) szívburokgyulladásban a folyadék lassan gyűlik össze a szívburokban. A kiváltó ok általában ismeretlen, de az állapotot okozhatja daganat, tuberkulózis vagy a pajzsmirigy csökkent működése. Lehetőség szerint a kiváltó okot kell gyógyítani. Ha a szívműködés normális, az orvos a beteget megfigyelés alatt tartja.
A krónikus konstriktív (összenyomással járó) szívburokgyulladás ritka megbetegedés, e kórképben a szív körül fibrotikus (hegszövetszerű) szövet alakul ki. A fibrotikus szövet az évek során összehúzódik, ezzel összenyomja és megkisebbíti a szívet. A külső kompresszió növeli a szívbe visszatérő vénákban a nyomást, mivel nagyobb nyomással kell a szívet tölteniük. A folyadékoszlop feltorlódik, és a bőr, a has és néha a tüdő körüli térben folyadék gyűlik fel.
A lásd a 76. és a 77. oldalt
Bármely olyan állapot, ami akut szívburokgyulla- dást okoz, krónikus konstriktív szívburokgyulladás kialakulásához is vezethet, de a kiváltó ok általában nem ismert. A krónikus konstriktív szívburokgyulladás leggyakoribb ismert oka a vírusfertőzés, valamint a mellrák vagy limfóma miatt végzett sugárterápia. Krónikus konstriktív szívburokgyulladás kialakulhat reumás ízületi gyulladás, szisztémás lupusz eritematózus, korábbi sérülés, szívműtét vagy fertőzés következtében. Régebben az Egyesült Államokban a tuberkulózis volt a leggyakoribb ok, de ma már mindössze az esetek 2%- ában áll ez a háttérben. Afrikában és Indiában a szívburokgyulladás valamennyi formájának leggyakoribb kiváltó oka még ma is a tuberkulózis.
A krónikus szívburokgyulladás tünetei a légzési nehézség, köhögés (a tüdő vénáinak magasabb nyomása a tüdő léghólyagocskáiba folyadékot présel ki) és a fáradtság (a szív elégtelen működésének következményeként). Egyébként a betegség nem okoz fájdalmat. A hasban és az alsó végtagon gyakori a folyadék megjelenése.
A tünetek kulcsszerepet játszanak a krónikus szívburokgyulladás diagnózisában, különösen, ha a szívműködés romlásának nincs egyéb oka (pl. magas vérnyomás, koszorúér-megbetegedés vagy szívbillentyű betegség). Krónikus konstriktív szívburokgyulladásban a szív a mellkasröntgenen nem látszik nagynak, a szívbetegségek többségében ezzel szemben a szív megnagyobbodott. A krónikus konstriktív szívburokgyulladásban szenvedő betegek több mint felében a szívburokban kalcium rakódik le, ami a mellkasröntgenen kimutatható.
Kétféle vizsgálóeljárás erősítheti meg a diagnózist. Szívkatéterezés használatos a szívüregekben és a nagyerekben a vérnyomás mérésére. A mágneses rezonancia vizsgálattal (MRI), vagy a komputertomográfiával (CT) pedig a perikardium megvastagodását lehet kimutatni. A A szívburok normális vastagsága kevesebb mint 3-3,5 mm, krónikus konstriktív szívburokgyulladásban azonban 6-7 mm vagy még több lehet.
Bár a vizelethajtók (olyan gyógyszerek, amelyek a felesleges folyadék kiválasztását segítik) mérsékelhetik a tüneteket, az egyetlen terápiás lehetőség a perikardium műtéti eltávolítása. A beavatkozás a műtétre kerülő betegek 85%-ában sikeres. A műtéti halálozás 5-15%-os aránya miatt azonban a legtöbb betegnél nem végzik el az operációt addig, amíg a betegség nem korlátozza lényegesen a napi aktivitást.
107
Alacsony vérnyomás (hipotenzió) betegségről akkor beszélünk, ha a vérnyomáscsökkenés olyan mértékű, hogy tüneteket, azaz szédülést és ájulást okoz.
A vérnyomás kellő szinten tartása, miután a vér elhagyja szívet és a szervezetben kering – hasonlatosan a megfelelő víznyomáshoz az otthoni vízvezetékben – alapvető fontosságú. A nyomásnak elég magasnak kell lennie ahhoz, hogy biztosítsa az oxigén és a tápanyagok leadását a test sejtjeinek, és elszállítsa az ott termelődő salakanyagokat. Ha azonban a vérnyomás túl magas, szétszakíthatja az ereket, és az agyban vérzést (vérzéses gutatütés) vagy egyéb szövődményeket okozhat. Ha a vérnyomás túl alacsony, a vér nem tud elegendő oxigént és tápanyagot szállítani a sejtekhez és nem képes a salakanyagokat kellő mértékben elszállítani. A tüneteket még nem okozó alacsony vérnyomással azonban az egészséges emberek élettartama várhatóan hosszabb.
Három tényező határozza meg a vérnyomást: a szívből kipumpált vér mennyisége, a vérerekben keringő vér térfogata, és a vérerek kapacitása.
Minél több vért pumpál ki egy perc alatt a szív (szív perctérfogat), annál magasabb a vérnyomás. A kipumpált vérmennyiség csökkenhet, ha a szív lassabban ver, vagy az összehúzódások gyengébbek, ami megtörténhet szívrohamot (szívinfarktus) követően. Az igen szapora szívműködés, amely – más ritmuszavarhoz hasonlóan – csökkentheti a szív pumpafunkciójának hatásosságát, a perctérfogat csökkenéséhez vezethet.
Minél több vér kering az érpályában, annál magasabb a vérnyomás. A kiszáradás (dehidráció) vagy vérzés következtében elvesztett vér miatt a vértérfogat és így a vérnyomás is csökken.
Minél kisebb a vérerek befogadóképessége, annál magasabb a vérnyomás. Ennek következtében ha az erek kitágulnak (dilatálnak), a vérnyomás esik, ha ösz- szehúzódnak, a vérnyomás emelkedik.
Az érzékelők (szenzorok) – különösen a nyakban és mellkasban lévők – folyamatosan érzékelik a vérnyomást. Amikor a három ok valamelyike miatt a vérnyo
más megváltozik, az érzékelők kompenzáló irányú eltérést idéznek elő a többi faktor egyikében, és így biztosítják a vérnyomás állandóságát. Az idegek jeleket szállítanak ezektől az érzékelőktől és az agyi központokból több kulcsfontosságú szervhez, melyek a következők:
- A szív, amely a frekvenciáját és az ütések erősségét és így a pumpált vér mennyiségét megváltoztatja.
- A vese, amely a kiválasztott vizelet mennyiségét és ezen keresztül a keringő vér térfogatát szabályozza.
- Az erek, amelyek kitágulnak vagy összehúzódnak és ez az érpálya befogadóképességét befolyásolja.
Ha a vérerek dilatálnak, ami a vérnyomást csökkenti, az érzékelők azonnal jelet küldenek az agyon keresztül a szívhez, ennek következtében a szívfrekvencia és a perctérfogat is emelkedik. Az eredmény az, hogy a vérnyomás alig, vagy egyáltalán nem változik.
A kompenzáló mechanizmusoknak is van azonban határa. Például vérzés esetén a szívfrekvencia megemelkedik, növekszik a perctérfogat, és az erek összehúzódnak, csökkentve a befogadóképességüket. Ha azonban a beteg gyorsan veszít el nagymennyiségű vért, a kompenzáló mechanizmusok elégtelenek, és a vérnyomás leesik. Ha a vérzés megáll, folyadék vándorol a test többi részéből a keringésbe, megkezdődik a térfogat helyreállítása, és így a vérnyomás normalizálása. Végül új vérsejtek termelődnek, és a vértérfogat helyreáll. VérátömlesztésselA a vértérfogat gyorsan helyreállítható.
Alacsony vérnyomást a szabályozó mechanizmusok hibás működése is okozhat. Például, ha bármely betegség miatt a ingereket szállító idegek sérülnek, a kompenzáló mechanizmusok nem működnek megfelelően.
Az ájulás (szinkópe) hirtelen fellépő, rövid idejű eszméletvesztés.
▲ lásd a 738. oldalt
108
Szív- és érrendszeri betegségek
Az alacsony vérnyomás okai (a felsorolás nem teljes)
| Változás a kompenzáló mechanizmusban | Ok |
| Csökkent perctérfogat | Kóros szívritmus
A szívizom károsodása, pusztulása vagy kóros működése Szívbillentyű betegségek |
Tüdöembólia
| Csökkent vérmennyiség | Súlyos vérzés Hasmenés
Kifejezett izzadás Nagy mennyiségű vizeletürítés |
| A vérerek | Szeptikus sokk |
| megnövekedett | Meleg |
| kapacitása | Értág itó gyógyszerek (nitrátok, kalciumcsa- torna-blokkolók, angiotenzin konvertáló enzim gátlók) |
Az ájulás az agy elégtelen oxigén- és tápanyagellátásának tünete, általában a véráramlás átmeneti csökkenése okozza. A véráramlás csökkenése akkor jön létre, ha a vérnyomásesést a szervezet nem tudja elég gyorsan kompenzálni. Szívritmuszavar esetén például a szív nem tudja megfelelő mértében növelni a perctérfogatot a vémyomáscsökkenés ellensúlyozására. Ilyen esetekben a beteg jól érzi magát fekvő helyzetben, de elájulhat munkavégzés közben, mert a szervezet oxigénigénye hirtelen megnövekszik; ezt a rosszullétet terheléses vagy effort szinkópének nevezik. Gyakran a beteg munkavégzés után ájul el. Az
ok: a szív alig képes biztosítani a megfelelő vérnyomást a munkavégzés alatt, és a terhelés megszűnésekor a szív frekvenciája leesik, de az izomban lévő erek még tágult állapotban vannak az anyagcseretermékek kellő mértékű elszállítása érdekében. A csökkent perctérfogat és az erek megnövekedett befogadóképessége együttesen a vérnyomás eséséhez vezet, és a beteg elájul.
A vér térfogata vérzés esetén természetesen csökken. De csökkenhet akkor is, ha a beteg kiszárad, például hasmenés, erős izzadás, sok vizelet ürítése esetén, amely kezeletlen cukorbetegségben vagy Addison-kór- ban alakulhat ki.
Ájulás akkor is bekövetkezhet, amikor a kompenzáló mechanizmusokat a test egyéb részeiről érkező jelek befolyásolják. Például a bélgörcs jelet küldhet a szívhez a vágusz idegen keresztül, mely utóbbi viszont lassítja a szívet, és ájulást idéz elő. Az ilyen ájulást vazomotoros vagy vazovagális szinkópénak nevezik. Sok más jel is – beleértve a fájdalmat, félelmet, a vér látványát – vezethet az ájulás ilyen formájához.
Ájulás köhögéstől (köhögési szinkópe) vagy vize- léstől (vizelési szinkópe) is kialakulhat, ilyenkor a szívbe visszaáramló vér mennyisége az erőlködés ideje alatt csökken. A vizelés okozta ájulás különösen idősekben gyakori. Nyelési szinkópe a nyelőcső megbetegedéseiben alakul ki.
Ájulás következhet be a vörösvértestek számának csökkenése (vérszegénység), a vércukorszint leesése (hipoglikémia), vagy a vér széndioxid szintjének csökkenése miatt is (hipokapnia), amelyet gyors légzés (hiperventilláció) okoz. Néha izgatottság vezet gyors légzéshez. Amikor a széndioxid szint alacsonyabbá válik, az agyban az erek összehúzódnak, és a beteg ájulást érez, de valójában nem veszíti el az eszméletét. Súlyemelő szinkópát eredményez az emelés előtti hiperventilláció.
Ritka esetben, többnyire idősekben, az ájulás enyhe szélütés (sztrók) része is lehet, amikor az agy egy részében a vérellátás hirtelen csökken.
Az ájulást gyengeség vagy szédülés előzheti meg, különösen, ha a beteg áll. Az elesést követően a vérnyomás emelkedik, részben mert a beteg fekvő helyzetbe kerül, gyakran azonban a kiváltó ok is megszűnik. Túl gyors felkelés esetén a beteg ismét elájulhat.
Alacsony vérnyomás
109
A ritmuszavar okozta ájulás gyorsan kezdődik és szűnik meg. Néha a beteg közvetlen az ájulás előtt szívdobogást (a szívműködés tudatosulása) érez.
Ortosztatikus ájulás következik be, ha a beteg túl gyorsan ül fel, vagy áll fel.A Ehhez hasonló jelenség az ún. „díszszemle ájulás”, amely akkor következik be, ha valaki hosszú időn keresztül mozdulatlanul áll a forró napon. Mivel a láb izmai mozdulatlanok, nem pumpálnak vért a szív felé, ezért a vér a láb vénáiban reked, és a vérnyomás leesik.
Vazovagális szinkópe ülő vagy álló helyzetben alakulhat ki, gyakran előzi meg émelygés, gyengeség, ásítás, látászavar és izzadás. A beteg igen sápadttá válik, a pulzus nagyon lassú és a beteg elájul.
Az olyan ájulás, amely figyelmeztető jelekkel együtt, fokozatosan alakul ki, és fokozatosan is szűnik meg, a vér kémiai összetételében történt elváltozásokra pl. alacsony vércukorszintre (hipoglikémia), vagy a gyors légzés (hiperventilláció) okozta csökkent széndioxid szintre (hipokapnia) utal. A hipokapniát gyakran előzi meg nyugtalanság és mellkasi diszkom- fortérzés.
A hisztériás ájulás nem valódi ájulás. A beteg csak látszólag vesztette el eszméletét, de nincs változás a szívritmusban és vérnyomásban, nem izzad és nem sápadt.
Az orvosnak meg kell próbálni kideríteni a kiváltó okot, mert a lehetséges okok jelentősége eltérő. Szívbetegségek, mint például a ritmuszavar vagy aortabil- lentyű-szűkület végzetesek lehetnek, más kórképek kevésbé adnak okot aggodalomra.
Bizonyos tényezők, mint például a beteg életkora az ájulások kezdetekor, az ájulás létrejöttének körülményei, bármilyen figyelmeztető jel az ájulást megelőzően, és azok az eljárások, amik segítették az állapot megszűnését (pl. a beteg lefeküdt, visszatartotta a levegőt, vagy narancslét ivott) segítenek az orvosnak a diagnózis felállításában. A szemtanúk beszámolója szintén segíthet. Az orvosnak tudnia kell, hogy a betegnek volt-e bármilyen megbetegedése, és hogy szedett-e vény nélküli vagy vényre felírt gyógyszert.
Az orvos biztonságos körülmények között megkísérelheti az ájulás rekonstruálását, megkérve a beteget, hogy szaporán és mélyeket lélegezzen. Máskor a szívműködés EKG kontrollja mellett® az orvos gyengén nyomást gyakorolhat a karotisz szinusz tájékára (a nya-
ki artéria azon része, amely a vérnyomást szabályozó érzőidegeket tartalmaz).
Az EKG a szív vagy tüdő megbetegedését jelezheti. Az ájulás eredetének kivizsgálására az orvos Holter- monitoros vizsgálatot rendelhet el; a kisméretű műszer 24 órán keresztül regisztrálja a szív ritmusát, miközben a beteg napi teendőit végzi.* * * Ha a ritmuszavar az ájulással egybeesik, valószínűleg – de nem szükségszerűen – ez az ok.
Más vizsgálatok, mint például az echokardiográfia (ultrahangos képalkotó eljárás),® kimutatják, hogy a szívnek van-e szerkezeti vagy működésbeli eltérése. A vérvizsgálatok felfedik, ha a beteg vércukorszintje alacsony (hipoglikémia), vagy csökkent a vörösvértestek száma (vérszegénység, anémia). Az epilepszia diagnózisához (amely olykor összetéveszthető az ájulással) elektroenkefalográfia használatos, ez a vizsgálat az agy elektromos tevékenységének hullámait* mutatja ki.
Általában a laposan fekvés elegendő ahhoz, hogy a beteg visszanyerje eszméletét. A lábak felemelése meggyorsíthatja a javulást, hiszen ez a testhelyzet növeli a véráramlást a szív és agy felé. Ha a beteg túl gyorsan ül fel, illetve ültetik fel, vagy ülő testhelyzetben szállítják, újabb ájulásos epizód alakulhat ki.
Fiatalokban, akiknek nincs szívbetegségük, az ájulás általában nem tekinthető súlyos állapotnak, kiterjedt diagnosztikus vizsgálatok és kezelés ritkán szükséges. Idős emberek esetében azonban az ájulást számos egyéb olyan kóros állapot hozhatja létre, ami megakadályozza a szív és vérerek megfelelő alkalmazkodását a csökkenő vérnyomáshoz. A kezelés a kiváltó ok függvénye.
A túl lassú szívműködés sebészi úton beültetett pacemakerrel rendezhető, amely a szívütéseket serkentő elektromos eszköz. Gyógyszeres kezelés alkalmaz
▲ lásd a 110. oldalt
■ lásd a 73. oldalt
- lásd a 75. oldalt
• lásd a 76. oldalt
- lásd a 348. oldalon lévő ábrát
110
Szív- és érrendszeri betegségek
ható túl gyors szívműködés esetén. Defibrillátort kell beültetni a normális szívritmus helyreállítására, ha időről időre rendezetlen a szívműködés. Az ájulás egyéb okai – mint az alacsony vércukorszint, a vérszegénység, vagy alacsony vértérfogat – szintén kezelést igényel. A beteg életkorától függetlenül sebészeti beavatkozás jön szóba szívbillentyű betegség esetén.
Az ortosztatikus hipotenzió az álló testhelyzetben kialakuló nagyfokú vérnyomásesés, ami az agyi vérellátás csökkenéséhez és ájuláshoz vezet.
Az ortosztatikus hipotenzió nem specifikus megbetegedés, hanem a vérnyomás gyors szabályozásának elégtelenségét jelenti. Számos oka lehet.
Hirtelen felállás hatására a nehézségi erő következtében a vér nagy része a láb vénáiba és az alsó testfélbe kerül, emiatt némileg kevesebb vér áramlik vissza a szívbe, és az kevesebb vért pumpál ki. Ez eredményezi a vérnyomás esését. A szervezet gyorsan reagál: a szív gyorsabban ver, és az összehúzódások erősebbek, a vérerek összehúzódnak, így befogadóképességük kisebb. Ha ezek a szabályozó mechanizmusok nem működnek vagy renyhék, ortosztatikus hipotenzió alakul ki.
Az ortosztatikus hipotenziós panaszok többnyire gyógyszer mellékhatások eredményei, mely különösen a szív- és érrendszeri betegségekre alkalmazott gyógyszerek adásakor, és elsősorban idős emberekben észlelhető. Például a vizelethajtók (különösen nagy dózisban) a szervezetből a folyadékot kivonva csökkentik a keringő vérmennyiséget, és így mérsékelik a vérnyomást. Az értágító gyógyszerek – a nitrátok, kalcium- csatoma-blokkolók, angiotenzin konvertáló enzim gátlók – az erek befogadóképességének növelésével csökkentik a vérnyomást.
A vér mennyisége csökkenhet vérzés vagy nagymennyiségű folyadékvesztés miatt, ami súlyos hányás, hasmenés, kifejezett izzadás, kezeletlen diabétesz vagy Addison-betegség következtében jön létre.
Bizonyos szerek (barbiturátok, alkohol, a magas vérnyomás, valamint depresszió esetén használatos gyógyszerek) ronthatják az artéria falában elhelyezkedő, a kompenzációs válaszért felelős „észlelő” (szenzor) receptorok működését. A vérerek átmérőjének szabályozásában résztvevő idegeket érintő betegségek szintén ortosztatikus hipotenziót okoznak. Ilyen károsodás gyakori szövődmény diabéteszben, amiloidózis- ban és a gerincvelő sérüléseiben.
A legtöbb ortosztatikus hipotenziós beteg gyengeséget, szédülést, zavartságot, vagy látászavart panaszol az ágyból való hirtelen felkelés vagy hosszú ülést követő felállás során. Kimerültség, fizikai terhelés, alkohol, nehéz ételek fogyasztása a tüneteket ronthatja. Az agyi véráramlás súlyos csökkenése ájulást és akár görcsöket is okozhat.
E tünetek alapján az orvos ortosztatikus hipotenziót állapít meg. A diagnózist megerősíti, ha felálláskor a vérnyomás leesik, és ismét normalizálódik, amikor a beteg lefekszik. Ezt követően az orvos a kiváltó okot kutatja.
Cukorbetegekben a magas vérnyomáshoz társuló ortosztatikus hipotenzió rossz prognózist jelent. Ha az ortosztatikus hipotenzió oka az alacsony vértérfogat, vagy egy bizonyos orvosság, illetve annak dózisa, akkor a probléma gyorsan megoldható.
Amikor az ortosztatikus hipotenzió oka nem gyógyítható, a tünetek gyakran csökkenthetők vagy megszüntethetek. Érzékeny egyének ne üljenek vagy álljanak fel gyorsan, vagy ne álljanak hosszasan. Ha az alacsony vérnyomást a végtagokban összegyűlő vér okozza, szoros rugalmas harisnya segíthet. Ha az ortosztatikus hipotónia oka tartós ágyban fekvés, javulhat a helyzet, ha a beteg naponta egyre hosszabb időre felül.
Efedrin vagy fenilefrin adása segíthet a vérnyomásesés kivédésében. A vértérfogat is növelhető nagyobb mennyiségű só bevitelével, és szükség esetén olyan hormonok adásával, melyek sóvisszatartást eredményeznek (pl. fludrokortizon). Ha a betegnek nincs szívelégtelensége vagy a vérnyomása nem magas, gyakran javasolják, hogy az ételeiket kissé erősebben sózzák, vagy vegyenek be sótablettát. Idős emberek ortosztatikus hipotenziója esetén bő folyadékfogyasztás, és kevés alkohol fogyasztása, illetve alkoholmentes étrendjavasolt. A só- és folyadékvisszatartás miatt a beteg súlya rövid idő alatt akár 1,5-2 kg-mal is megnőhet, és a magas sótartalmú étrend – különösen idősekben – keringési elégtelenséghez vezethet. Ha ezek a beavatkozások hatástalanok, egyéb gyógyszerek – beleértve a propranololt, dihidroergotamint, indometa- cint, és metoklopramidot – segíthetnek az ortosztatikus hipotónia kivédésében, de adásuk esetén a mellékhatások kockázata jelentős.
24. FEJEZET
111
A sokk életet veszélyeztető állapot, amelyben a vérnyomás túlságosan alacsony az élet fenntartásához.
Sokk alakul ki, amikor a csökkent vértérfogat, a szívpumpa elégtelen működése, vagy az erek falának túlzott elernyedése (dilatációja) súlyosan alacsony vérnyomást okoz. Ez az alacsony vérnyomás, amely sokkal súlyosabb és hosszabban tartó, mint ájulás (szinkópe) esetén,A a szervezet sejtjeinek elégtelen vérellátásához vezet. A sejtek gyorsan és visszafordíthatatlanul károsodnak, majd elpusztulnak.
Alacsony vértérfogat kialakulhat vérzés, a testnedvek nagyfokú elvesztése, vagy elégtelen folyadékbevitel következtében. Gyors vérvesztés következhet be baleset vagy olyan belső vérzés esetén^ amelyet a gyomor vagy bél fekélye okozhat; máskor elszakadt ér vagy rupturált méhen kívüli terhesség okoz jelentős vérzést. Nagy mennyiségű egyéb testfolyadék veszíthető el kiterjedt égés, hasnyálmirigy-gyulladás (pankreatitisz), bélfal perforáció, súlyos hasmenés, vesebetegség, vagy olyan erős gyógyszerek túlzott használata esetén, amelyek növelik a vizeletkiválasztást (vizelethajtók). Előfordul az is, hogy szomjúság érzése ellenére, a beteg nem tud az elvesztett folyadék pótlásához szükséges mennyiségű folyadékot magához venni, mivel fizikai rokkantság (pl. súlyos ízületi megbetegedés) megakadályozza, hogy segítség nélkül igyon.
A szív elégtelen pumpafunkciója szintén ahhoz vezet, hogy a normálisnál kevesebb vért pumpál ki minden ütésnél. Az elégtelen pumpafunkciót szívroham, tüdőembólia, szívbillentyű-elégtelenség (különösen a műbillentyű), vagy szabálytalan szívritmus idézheti elő.
A vérerek falának nagyfokú kitágulását fejsérülés, máj elégtelenség, mérgezés, bizonyos gyógyszerek túladagolása, vagy súlyos bakteriális fertőzés okozhatja. (Az ilyen fertőzés által okozott sokkot szeptikus sokknak nevezzük.)®
A sokk tünetei hasonlóak, akár csökkent vértérfogat, akár a szív csökkent pumpafunkciója váltja ki. Az álla
pot fáradtsággal, aluszékonysággal, zavartsággal kezdődhet. A bőr hűvössé, nedvessé, gyakran kékessé és sápadttá válik. Ha a bőrre nyomást gyakorolunk, színe sokkal lassabban tér vissza, mint normálisan. A bőr alól vonalak kékes hálózata tűnhet elő. A pulzus gyenge és gyors, hacsak nem lassú szívműködés okozta a sokkot. A beteg általában gyorsan lélegzik, de a légzésszám és a pulzus lelassul, ha a halál küszöbön áll. A vérnyomás olyannyira leesik, hogy a szokásos vérnyomásmérő mandzsettával nem mérhető. Végül a beteg nem ültethető fel eszméletvesztés nélkül és meghalhat.
Amikor a sokk a vérerek kifejezett tágulata miatt alakul ki, a tünetek kissé különböznek. A bőr például – főleg kezdetben – meleg és piros lehet.* * *
A sokk korai szakaszában, különösen szeptikus sokk esetén, sok tünet hiányozhat, illetve nem kerül felismerésre, hacsak nem kifejezetten keresik. A vérnyomás igen alacsony. A vizeletürítés is csekély, és a bomlástermékek felgyülemlenek a vérben.
Gyógyítás nélkül a sokk végzetes. Kezelés esetén a kimenetel függ a kiváltó októl, a beteg egyéb betegségeitől, a gyógyítás megkezdéséig eltelt időtől és a kezeléstől. A kezeléstől függetlenül idős betegekben nagy a sokk okozta halál valószínűsége masszív szívroham, vagy szeptikus sokk esetén.
A helyszínre érkező első embernek a sérültet melegen kell tartania, és a lábát enyhén meg kell emelni, hogy a vér szívbe való visszaáramlását segítse. Bármilyen vérzést meg kell állítani, és a légzést megvizsgálni. A sérült fejét oldalra kell fordítani, hogy megelőzzük a hányadék belégzését. Szájon át semmit nem szabad adni.
▲ lásd a 108. oldalt
■ lásd a 860. oldalt
★ lásd a 860. oldalt
112
Szív- és érrendszeri betegségek
A sürgősségi ellátás személyzete mechanikusan asz- szisztált lélegeztetést alkalmazhat. Bármilyen gyógyszer csak intravénásán adható. Altató, kábítószer és nyugtató általában nem adható, mert a vérnyomást csökkentik. Megkísérelhető a vérnyomás növelése ún. katonai „antisokk nadrág” alkalmazásával. Ez az alsó testrészre nyomást gyakorol, és így a vért a szív és az agy felé tereli. Folyadékot intravénásán adunk. Általában a vérátömlesztés előtt el kell végezni a keresztpróbát, de ha idő hiányában erre nincs mód, elvben bárkinek adható 0 negatív csoportú vér.
Az intravénás folyadék és vérátömlesztés olykor nem elegendő a vérzés vagy nagy mennyiségű folyadékvesztés kezelésére, ha azok továbbra is fennállnak, illetve ha azokat szívroham vagy más a vértérfogattól független betegség okozza. Érszűkítő gyógyszereket is adhatunk, amelyek a vért az agy és szív felé terelik, de ezeket csak a lehető legrövidebb ideig szabad használni, mert a szövetek vérellátását csökkentik.
Ha a sokkot a szív elégtelen pumpafúnkciója okozza, erőfeszítéseket kell tenni a szív teljesítőképességének javítására. A szívfrekvenciát és a ritmuszavarokat szabályozni kell, a vértérfogatot, ha szükséges, nö
veljük. Lassú szívműködés gyorsítására atropint adunk, valamint a szívizom összehúzódó képességének javítására egyéb gyógyszereket is.
Szívroham esetén az aortába ballonpumpát vezetünk fel a sokk folyamatainak ideiglenes visszafordítása céljából. Ezután a beavatkozás után olykor sürgősségi koszorúér bypass műtét vagy az egyéb szívbetegség műtéti korrekciója szükséges.
A szívrohamot (infarktust) követő sokk néhány esetében sürgősséggel perkután transzluminális koronária angioplasztikával▲ nyitják meg az elzáródott artériát; a beavatkozás után javulhat a károsodott szív elégtelen pumpafunkciója, valamint a sokk is. Az eljárás előtt a beteg intravénás gyógyszert kap a vérrögképződés megelőzésére (trombolitikus szer). Ha sürgősségi perkután transzluminális angiográfiára, illetve sebészeti beavatkozásra nem kerül sor, trombolitikus gyógyszert adnak a lehető legrövidebb időn belül, kivéve, ha e szer súlyosbítja az egyéb fennálló betegségeket.
A vérerek nagyfokú kitágulása okozta sokk esetén elsődlegesen olyan gyógyszereket adunk, amelyek ösz- szehúzzák az ereket, miközben igyekszünk megszűntetni az kiterjedt értágulatot kiváltó tényezőt.
A magasvérnyomás-betegség (hipertónia [hypertonia], hipertenzió [hypertensio]) általában tünetmentes állapot, melyben az artériákban (ütőerekben) kialakult kórosan magas nyomás növeli a gutaütés (sztrók [síroké]), a körülírt kóros értágulat (aneurizma), a szívelégtelenség, a szívroham és a vesekárosodás veszélyét.
A hipertenzió kifejezés sokak számára nagyfokú feszültséget, idegességet vagy stresszt jelent. Orvosi megfogalmazásban azonban a hipertenzió és a hipertónia olyan állapot, amelyben a vérnyomás a kiváltó októl függetlenül magas. E kórképet „csendes gyilkosnak” is szokták nevezni, mert sok éven keresztül nem
A lásd a 125. oldalon lévő ábrát és a 126. oldalt
okoz panaszokat, mígnem valamely életfontosságú szerv károsodása be nem következik.
A magasvémyomás-betegségben szenvedő amerikaiak száma több mint 50 millióra becsülhető. Gyakrabban fordul elő feketékben: a fekete bőrű felnőttek 38%-a, a fehérek 29%-a szenved hipertóniában. Bármely adott vérnyomásértéken a magas vérnyomás következményei a fekete bőrűekben súlyosabbak. ((Magyarországon a lakosság körében végzett felmérés szerint a megkérdezettek 24%-ának mértek már magas vérnyomást.))
Az Amerikai Egyesült Államokban becslések szerint csupán a hipertóniás betegek kétharmadában kóris- mézik a magas vérnyomást. A betegek 75%-a részesül gyógyszeres kezelésben, és e csoporton belül is csak 45% kap megfelelő kezelést.
Magasvérnyomás-betegség
113
A vérnyomás mérése során két értéket rögzítenek. A magasabb a szív összehúzódásakor (szisztole), az alacsonyabb a két szívütés közötti elernyedésekor (diasz- tole) keletkezik. A vérnyomást úgy jelzik, hogy az első szám jelenti a szisztolés, majd a „per” jel után következő második szám pedig a diasztolés értéket – például 120/80 Hgmm. Ezt olvasáskor „százhúsz per nyolcvanénak mondjuk.
Magas vérnyomásról akkor beszélünk, ha nyugalomban a vérnyomás szisztolés átlagértéke 140 Hgmm, vagy azt meghaladó érték, a diasztolés átlagérték pedig 90 Hgmm, vagy annál magasabb, illetve ha mindkét érték a megengedettnél nagyobb. Magasvémyomás-be- tegség esetén többnyire mind a szisztolés, mind a diasztolés érték emelkedett.
Izolált szisztolés vérnyomás-emelkedésről akkor beszélünk, ha a szisztolés nyomásérték 140 Hgmm vagy magasabb, de a diasztolés érték 90 Hgmm alatti, azaz ez utóbbi normál tartományban mozog. Az izolált szisztolés nyomásemelkedés a kor előrehaladtával egyre gyakoribb. A vérnyomás az életkor előrehaladtával általában növekszik: a szisztolés vérnyomás kb. 80 éves korig, a diasztolés 55-60 éves korig. Ezt követően az értékek általában már nem emelkednek tovább, sőt csökkenhetnek is.
A rosszindulatú (malignus) hipertónia a magas- vémyomás-betegség különösen súlyos formája; kezelés nélkül többnyire 3-6 hónapon belül halálhoz vezet. Ez az állapot meglehetősen ritka: kétszáz magas vérnyomásos beteg közül egyben alakul ki. Sokszorta gyakoribb azonban feketék, férfiak és rossz szociális körülmények között élők körében, mint a fehérek, a nők vagy a jó szociális helyzetben lévő betegek között. A malignus hipertónia sürgősségi ellátást igényel.
A nyomás az artériákban különböző okokból emelkedhet. Először: a szív nagyobb erővel pumpál, így percenként több vért bocsát ki. Második lehetőség, hogy a nagy artériák elveszítik rugalmasságukat és merevvé válnak, ezért nem tudnak kitágulni, amikor a szív a vért az artériákba pumpálja. így minden egyes szívütés során a normálisnál szükebb helyen préselő- dik át a vér, és a nyomás megemelkedik. Ez történik idős emberekben, akikben az artéria fala az érelmeszesedés (arterioszklerózis) miatt megvastagodik és merevvé válik. A vérnyomás ugyancsak megemelkedik
A vérnyomás változásai
A vérnyomás az életkor előrehaladtával folyamatosan változik. A csecsemők és gyermekek vérnyomása alacsonyabb, mint a felnőtteké. A fizikai aktivitás is hatással van a vérnyomásra: fizikai aktivitás során magasabb, pihenés közben alacsonyabb. A vérnyomás napi ritmust is követ: a legmagasabb reggel, és a legalacsonyabb éjszaka, alvás közben.
érösszehúzódás (vazokonstrikció) esetén. Ilyenkor idegi ingerlés vagy a vérben keringő hormonok hatására a kisméretű artériák (arteriolák) időlegesen ösz- szehúzódnak. A harmadik lehetőség az, hogy a keringésbe kerülő nagyobb mennyiségű folyadék emeli meg az artériákban a vérnyomást. Ez történik veseelégtelenségben, amikor a szervezetből a vese nem tud elegendő sót és vizet kiválasztani. A vér össztérfogata a szervezetben megnő, így a vérnyomás is megemelkedik.
A fentiek fordítottja is igaz: a vérnyomás csökken, ha a szív pumpafunkciója romlik, ha az artériák kitágulnak, vagy ha folyadék távozik az erekből. E három tényező szabályozását a vese és az autonóm (önműködő) idegrendszer végzi. Az utóbbi az idegrendszer azon része, amely a szervezet számos működését automatikusan irányítja.
A szimpatikus idegrendszer az autonóm idegrendszer része. Ez vészreakcióban (a szervezet veszélyhelyzetre adott válaszműködése) időlegesen megemeli a vérnyomást. A szimpatikus idegrendszer a szívütések gyakoriságát és erejét is megnöveli. Emellett a kis artériák többségét szűkíti, de bizonyos helyeken tágítja, pl. a vázizmokban, ahol fokozott vérellátás szükséges. Ugyanakkor a vese só- és vízkiválasztását csökkenti, ami a szervezet vértérfogatának növekedését eredményezi. A szimpatikus idegrendszer ezen kívül hormonokat, így adrenalint és noradrenalint szabadít fel, amelyek serkentik a szívet és a vérereket.
A vesék a vérnyomást több mechanizmuson keresztül is szabályozzák. Ha a vérnyomás emelkedik, nőve-
114
Szív- és érrendszeri betegségek
A vérnyomás szabályozása: a renin-angiotenzin-aldoszteron rendszer
A vérnyomás esése (1) a renin felszabadulását eredményezi, mely a veséből származó enzim.
A renin (2) aktiválja az angiotenzint (3), ami a kis artériák izomfalának összehúzódása révén emeli a vérnyomást.
Az angiotenzin az aldoszteron felszabadulását is serkenti a mellékveséből (4), ami a vesékben nátrium-visszaszívást és káliumürítést eredményez. A nátriummal együtt víz is visszaszívódik, így megnő a vértérfogat és a vérnyomás emelkedik.
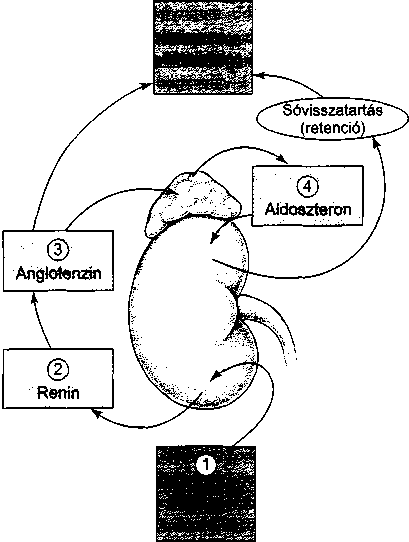
lik a só- és vízkiválasztást, így csökken a vértérfogat, míg a vérnyomás a normális értékre áll vissza. Ezzel
szemben, ha a vérnyomás esik, a vesék csökkentik a só- és vízkiválasztást, így a vér térfogata nő, és a vérnyomás normálisra emelkedik. A vesék a vérnyomást a renin nevű enzim kiválasztásával is emelhetik. A renin az angiotenzinnek nevezett hormon képződését eredményezi, amely pedig az aldoszteron nevű hormon felszabadulását váltja ki.
Mivel a vesék fontos szerepet játszanak a vérnyomás szabályozásában, sok vesebetegség okoz magas vérnyomást. Például az egyik vesét ellátó ütőér (rená- lis artéria) szűkülete hipertóniát okozhat. A vesegyulladás különböző fajtái, és egyik vagy mindkét vese sérülése szintén vérnyomás-emelkedést okozhat.
A vérnyomás-emelkedés hatására kompenzáló mechanizmusok indulnak be a folyamat ellensúlyozása és a vérnyomás normális szinten tartása érdekében. így a szívből kipumpált vér mennyiségének növekedése – amely magas vérnyomáshoz vezetne – a vérerek tágu- latát (dilatációját) okozza, a vesék pedig megnövelik a só- és vízkiválasztást; e két folyamat a vérnyomás csökkenését idézi elő. Érelmeszesedés esetén azonban az artériák fala merevvé válik, és ez akadályozza az artéria tágulását, amely egyébként a vérnyomást norma- lizálná. A vese ereinek arterioszklerotikus változásai csökkentik a só- és vízkiválasztás mértékét, ami szintén a vérnyomás növekedéséhez vezet.
A magas vérnyomás oka a betegek 90%-ában nem ismert. Ezt az állapotot esszenciális vagy elsődleges (primer) hipertóniának nevezik. Az esszenciális hipertónia általában nem egyetlen okra vezethető vissza. A magas vérnyomás valószínűleg a szív és vérerek számos változásának összeadódásából keletkezik.
Amikor a kiváltó ok ismert, a hipertóniát másodlagosnak nevezzük. A magas vérnyomásos betegek 5-10%-ában vesebetegség a kiváltó ok. A betegek 1-2%-ában hormonális megbetegedés, vagy bizonyos gyógyszerek, mint például a fogamzásgátló tabletták („antibébi-tabletták”) szedése okoz vérnyomás-emelkedést. A magas vérnyomást ritkán feokromocitóma (a mellékvese daganata) is előidézheti, amely az adrenalin és noradrenalin nevű hormonokat termeli.
Elhízás, ülő foglalkozás, stressz, valamint az alkohol vagy sós ételek túlzott mértékű fogyasztása is szerepet játszhat a magas vérnyomás kialakulásában az erre örökletesen hajlamos személyekben. A stressz csak átmenetileg emeli meg a vérnyomást, és a stressz elmúlásával ez általában visszatér a normális
Magasvérnyomás-betegség
115
értékre. Ez magyarázza a „fehér köpeny”-hipertóniát (a beteg vérnyomása az orvosi rendelésen olyannyira megemelkedik, hogy vizsgálatkor magasvémyomás- betegséget állapítanak meg, holott egyébként a vérnyomása normális). Erre hajlamos egyénekben a vérnyomás ilyen rövid idejű megemelkedése is károsodást okozhat, és végül a magas vérnyomás a stresszhelyzet elmúlta után is megmarad. Ezt az elgondolást, mely szerint az alkalmanként fellépő magas vérnyomás állandósulhat, még nem bizonyították egyértelműen.
A legtöbb emberben a magas vérnyomás nem okoz panaszokat, annak ellenére, hogy bizonyos tüneteket – így a fejfájást, az orrvérzést, a szédülést, a kipirult arcot és a fáradtságot – sokan, tévesen, a magasvér- nyomás-betegségnek tulajdonítanak. A magasvémyo- más-betegségben ezek a tünetek ugyanolyan gyakorisággal fordulnak elő, mint normális vérnyomás esetén.
Ha a magasvérnyomás-betegség súlyos vagy hosz- szantartó, és a beteg nem részesül kezelésben, a fellépő tünetekért (fejfájás, gyengeség, hányinger, hányás, nehézlégzés, nyugtalanság, homályos látás) az agy, a szem, a szív és a vesék károsodása felelős. Súlyosan magas vérnyomás esetén az agy ödémája (vizenyője) aluszékonyság és kóma kialakulását okozhatja. Ezt az állapotot hipertenzív enkefalopátiának hívják, és sürgősségi ellátást igényel.
A vérnyomást 5 perc ülő vagy fekvő helyzetet követően kell mérni. A 140/90 Hgmm-es vagy ennél nagyobb értéket magas vérnyomásnak tartják, azonban a diagnózist nem lehet egy mérés alapján megállapítani. Néha még több alkalommal mért magas vérnyomás értéket követően sem állítható fel a kórisme. Ha az első vérnyomásméréskor magasabb értéket mérünk, a vérnyomást újra meg kell mérni, majd ezt legalább kétszer meg kell ismételni két külön napon, így bizonyosodhatunk meg arról, hogy valóban magas-e a vérnyomás. A mért érték nemcsak a magas vérnyomás fennállását bizonyítja, de a súlyosság megítélése is ennek alapján történik.
A magas vérnyomás kórismézését követően általában a kulcsszervekre, különösen az erekre, a szívre, az agyra és a vesékre gyakorolt hatását is vizsgálják. A
A másodlagos hipertónia főbb okai
Vesebetegségek
Veseartéria-szűkület Vesemedence-gyulladás Glomerulonefritisz Vesedaganatok
Policisztás vese (általában öröklött) Vesesérülés
Vesét érintő sugárkezelés
Hormonális megbetegedések
H iperaldoszteronizmus Cushing-szindróma Feokromocitóma
Gyógyszerek
Fogamzásgátlók Kortikoszteroid Ciklosporin Eritropoetin Kokain
Mértéktelen alkoholfogyasztás Edesgyökér (nagy adagokban)
Egyéb okok
Aortaszűkület
Preeklampsziás terhesség Akut intermittáló porfiria Akut ólommérgezés
retina (a szem ideghártyája – a szem hátsó felének belső felszínén elhelyezkedő fényérzékeny, vékony hártya) az egyetlen hely, ahol az orvos közvetlenül vizsgálhatja a magas vérnyomás hatását a kisméretű verőereken (arteriolákon). Feltételezhető, hogy a retina ereinek elváltozásai hasonlóak a szervezet bármely részén (pl. a vesében) lévő erek elváltozásaihoz. A retina vizsgálatához az orvos szemtükröt használ (oftal- moszkópot – olyan eszközt, melynek segítségével a szem belseje közvetlenül vizsgálható). A retinakárosodás (retinopátia) mértékének megállapításával az or-
116
Szív- és érrendszeri betegségek
A vérnyomás osztályozása felnőttekben
Amikor a szisztolés és diasztolés értékek különböző kategóriákba esnek, akkor mindig a magasabb értéket kell figyelembe venni.
Például 160/92 a kettes stádiumú, a 180/120 négyes stádiumú állapotnak felel meg.
A szív- és keringési tünetek minimalizálása szempontjából optimális a 120/80 Hgmm alatti vérnyomás. Ugyanakkor a szokatlanul alacsony értékek kivizsgálandók.
| Kategória | Szisztolés vérnyomás | Diasztolés vérnyomás |
| Normális vérnyomás | 130 Hgmm alatt | 85 Hgmm alatt |
| Magas normális vérnyomás | 130-139 | 85-89 |
| 1. enyhe hipertónia | 140-159 | 90-99 |
| II. mérsékelt hipertónia | 160-179 | 100-109 |
| III. súlyos hipertónia | 180-209 | 110-119 |
| IV. igen súlyos hipertónia | 210 vagy magasabb | 120 vagy magasabb |
vos meghatározhatja a magas vérnyomás súlyosságának fokát is.
A szív elváltozásai elektrokardiográfiávalA és mellkasröntgennel mutathatók ki, különösen a szív megnagyobbodása, mely a magas nyomáson végzett pumpáláshoz szükséges megnövekedett terhelés következtében alakul ki. Korai stádiumban ezek az elváltozások legjobban echokardiográfiávalB (a képalkotáshoz ultrahangot használó módszer) látszódnak. A magas vérnyomás okozta legkorábban észlelhető jelek egyike a negyedik hangnak nevezett kóros szívhang, ami hallgatóval észlelhető.
A vesekárosodás korai jelei elsősorban vizeletvizsgálattal mutathatók ki. A vizeletben például a vörösvér- testek és albumin (egyik fehérjefajta) megjelenése utalhat a károsodásra.
Az orvos mindig keresi a magas vérnyomás kiváltó okát is, különösen fiatalok esetén, bár ez csak a bete
▲ lásd a 73. oldalt
■ lásd a 76. oldalt
gek kevesebb mint 10%-ában határozható meg. Minél magasabb a vérnyomás, és minél fiatalabb a beteg, annál erélyesebben kell keresni a lehetséges kiváltó okot. Az elvégzendő vizsgálatok magukban foglalják a vesék röntgen- és izotópvizsgálatait, a mellkasröntgent, valamint a vér és vizelet bizonyos hormonjainak vizsgálatát is.
A vesebetegség kimutatásához az orvos először a kortörténetet veszi fel, rákérdezve a megelőző veseproblémákra. A fizikális vizsgálat során a vese feletti terület nyomásérzékenységét vizsgálja. A hallgatót a hasra helyezve surranó hangot (a vesét ellátó ér szűkületén áthaladó vér által okozott hang) keres. A vizeletet laboratóriumi vizsgálatra küldi, és a vesék vérellátását röntgen vagy hasi ultrahang segítségével ellenőrzi. Szükség esetén a vese állapotának tisztázására egyéb vizsgálatok is végezhetők.
Feokromocitóma esetén a vizeletből kimutathatók az adrenalin és a noradrenalin hormonok bomlástermékei. Ezek a hormonok általában a súlyos fejfájás, szorongás, a beteg által is érzékelhető gyors vagy szabálytalan ritmusú szívműködés (palpitáció), kifejezett izza- dás, a remegés és a sápadtság különböző kombinációját hozzák létre.
Magasvérnyomás-betegség
117
A magas vérnyomás egyéb okai speciális vizsgálatokkal mutathatók ki. A vérben a káliumszint mérése hiperaldoszteronizmusraA hívhatja fel a figyelmet. Az aortakoarktációt (főverőér-szűkület) úgy mutathatjuk ki, hogy a vérnyomást mind a két karon és lábon megmérjük.
A kezeletlen magas vérnyomás a szívbetegség (pl. szívelégtelenség vagy szívroham), a veseelégtelenség és a fiatalkorban fellépő gutaütés (sztrók) veszélyét növeli. A magas vérnyomás a gutaütés legjelentősebb rizikófaktora. A szívroham (szívinfarktus) kialakulásának három számottevő, a beteg által befolyásolható oka közül is az egyik a magas vérnyomás, míg a másik kettő a dohányzás és a magas koleszterinszint. A vérnyomásérték rendezése nagymértékben csökkenti a gutaütés és a szívelégtelenség kialakulásának veszélyét. Ez valamivel kisebb mértékben a szívinfarktusra is vonatkozik. Kezelés nélkül a rosszindulatú hipertóniában az egy évnél hosszabb túlélés aránya csupán 5%.
Az esszenciális hipertónia nem gyógyítható meg, de kezelhető, hogy a szövődmények kialakulását megelőzzük. Mivel a magas vérnyomás önmagában nem okoz panaszokat, az orvos a kezelés során megpróbálja elkerülni, hogy a beteg rosszul érezze magát, vagy a kezelés akadályozza mindennapi életét. A gyógyszerek felírása előtt általában megkísérlik az egyéb, gyógyszermentes gyógyítási lehetőségeket is.
A túlsúlyos hipertóniás betegek számára javasolt a testsúly ideális szintre csökkentése. Az általános szívós érrendszeri állapot karbantartására a cukorbetegségben szenvedő, kövér és magas koleszterinszinttel élő embereknek diéta javasolt. Ha a nátriumbevitelt napi 2,3 grammra, vagy a konyhasóbevitelt napi 6 grammra csökkentjük (a megfelelő kalcium-, magnézium- és káliumbevitel fenntartása mellett), és ha a napi alkoholfogyasztás nem haladja meg a 7 dl sört, a 2,4 dl bort vagy a 0,6 dl 50%-os whiskyt, ez önmagában is elegendő lehet a hipertónia kezelésére, és így a gyógyszeres kezelés esetleg feleslegessé válik. Mérsékelt erősségű aerobic gyakorlatok is jó hatásúak lehetnek. Az esszenciális hipertóniás betegeknek mindaddig nem kell a napi aktivitásukat csökkenteni, amíg a vérnyomás kézben tartható. A dohányzást teljesen abba kell hagyni.
A betegnek gyakran javasolja az orvos, hogy otthonában ellenőrizze vérnyomását. Azok, akik otthon rendszeresen mérik saját vérnyomásukat, általában nagyobb valószínűséggel tartják be az orvos utasításait.
Gyakorlatilag minden hipertóniás beteg vérnyomása beállítható a vérnyomáscsökkentő gyógyszerek széles választéka segítségével, de a kezelést egyénre szabottan kell végezni. A kezelés akkor a leghatásosabb, ha a beteg és az orvos között jó a kapcsolat és a kezelési program során jól együttműködnek.
A szakemberek különbözőképpen vélekednek arról, hogy a kezelésnek mennyire kell csökkentenie a vérnyomást, mikor és hogyan kell kezelni az egyes stádi- umú (enyhe) hipertóniát. Abban azonban egyetértenek, hogy minél magasabb a vérnyomás, annál nagyobb a szövődmények kockázata – ez még a normális vémyo- mástartományra is vonatkozik. így néhány szakember szerint a csekély mértékű emelkedést is kezelni kell; minél alacsonyabb a vérnyomás, annál jobb. Mások véleménye viszont az, hogy a vérnyomás bizonyos érték alá csökkentésekor a szívroham és a hirtelen halál előfordulásának veszélye inkább fokozódik, semhogy csökkenne, különösen koszorúér-megbetegedés esetén.
A különböző vérnyomáscsökkentők eltérő mechanizmusokon keresztül hatnak. Számos orvos a gyógyszeres terápiában a lépcsőzetes kezelés előírásait követi: a terápiát egy gyógyszerrel kezdi, és ha szükséges, akkor újabb gyógyszerekkel egészíti ki. Más orvosok a szakaszos terápiát tartják jobbnak: felírnak egy gyógyszert, s ha az nem hatásos, abbahagyatják, és másik gyógyszert írnak fel. A gyógyszer kiválasztása során az orvos figyelembe veszi a beteg életkorát, nemét, rasszhoz való tartozását, a hipertónia súlyossági fokát, a kísérő betegségeket (pl. cukorbetegség, magas koleszterinszint), a lehetséges mellékhatásokat (amely gyógyszerenként eltérő), valamint a gyógyszerek és a kezelés biztonságosságát ellenőrző vizsgálatok árát.
A legtöbb ember a számára előírt vérnyomáscsökkentő gyógyszert jól tolerálja. A vérnyomáscsökkentő gyógyszereknek is lehet azonban mellékhatásuk; ennek kialakulásakor a betegnek értesítenie kell az orvosát, aki vagy az adagon változtat, vagy másik gyógyszert ír elő.
▲ lásd a 715. oldalt
118
Szív- és érrendszeri betegségek
Az elsőként adott vérnyomáscsökkentő gyógyszer gyakran a tiazid csoportba tartozó valamelyik vizelethajtó (diuretikum). A vizelethajtók segítik a vese só- és folyadék-kiválasztását, így csökken a keringő vérmennyiség, és a vérnyomás is. A vizelethajtó szerek a vérereket is tágítják. Mivel e vizelethajtók hatására a vizelettel nagyobb mennyiségű kálium távozik, használatuk esetén káliumpótlásra, vagy káliumvisszatartó gyógyszerek adására is szükség lehet. A diuretikumok elsősorban a fekete bőrűekben, az idősekben, az elhízottakban, valamint a keringési elégtelenségben vagy idült veseelégtelenségben szenvedő betegekben hatékonyak.
Az adrenerg blokkolók csoportba tartoznak az alfablokkolók, a béta-blokkolók, és az alfa-béta-blokkoló labetalol. E szerek gátolják a szimpatikus idegrendszer hatásait (ami a stresszhelyzetekre gyorsan válaszolva megemelné a vérnyomást). A leggyakrabban használt adrenerg blokkolók a béta-blokkolók, amelyeket elsősorban a fiatal, fehér bőrű emberek esetében, valamint szívinfarktus után, gyors szívműködés, angina pek- torisz (szorító mellkasi fájdalom), vagy migrénes fejfájás esetén használnak.
Az angiotenzin-konvertáz enzim gátlói az erek tágításával csökkentik a vérnyomást. Elsősorban fehérbőrű, fiatal betegek, szívelégtelenségben szenvedők, krónikus vesebetegség következtében a vizeletben fehérjét ürítők, a cukorbetegség miatt kialakult vesebetegségben szenvedők, és egyéb gyógyszerelés mellékhatásaként impotenssé vált férfiak kezelésére használatosak.
Az angiotenzin-ll-antagonisták a vérnyomást hasonlóképpen – bár közvetlenebb úton – csökkentik, mint az angiotenzinkonvertáz-gátlók. A közvetlenebb hatásmechanizmus eredményeképpen valószínűleg kevesebb a mellékhatásuk.
A kalciumantagonisták (vagy kalciumcsatoma- blokkolók) a vérerek elernyedését egészen más mechanizmus útján hozzák létre. Fekete bőrűekben, idősekben, angina pektoriszban (szorító mellkasi fájdalom), valamint a szapora szívverés egyes fajtái, vagy migrénes fejfájás esetén előszeretettel használják e gyógyszercsoportot. Az újabb tanulmányok azt mutatják, hogy a rövid hatású kalciumantagonistát szedők között a szívroham miatt bekövetkező halálozás veszélye magasabb. Ilyen mellékhatásokat azonban nem írtak le hosszú hatású kalciumcsatoma-blokkolók adása esetén.
A közvetlen értágitók (vazodilatátorok) ismét más mechanizmussal tágítják az ereket. Ezt a gyógyszercsoportot szinte sohasem használják önmagában, inkább második gyógyszerként adják, ha az elsőnek nem volt önmagában kielégítő a vérnyomáscsökkentő hatása.
A hipertenzív sürgősségi állapotok – például rosszindulatú hipertónia – a vérnyomás gyors csökkentését teszi szükségessé. Számos gyógyszer alkalmas a vérnyomás gyors csökkentésére, legtöbbjüket intravénásán adják. Ezek a gyógyszerek a diazoxid, a nitroprusszid, a nitroglicerin és a labetalol. A kalciumantagonista nifedipin nagyon gyors hatású, szájon keresztül adható, azonban hipotenziót (vérnyomásesést) okozhat, ezért a beteget szoros megfigyelés alatt kell tartani.
A másodlagos hipertónia kezelése
A másodlagos magasvémyomás-betegség kezelése a kiváltó ok függvénye. A vesebetegség kezelése alkalmanként normalizálja vagy csökkenti a vérnyomást, így a gyógyszeres kezelés még hatásosabb. A szűkült veseartéria ballonos katéter bevezetésével és felfuvásá- val tágítható. A vesét ellátó szűkült artéria sebészi áthidalása is gyakran helyrehozza a magas vérnyomást. Magas vérnyomást okozó daganatok (pl. feokromo- citóma) szintén sebészeti úton távolítandók el.
26.- FEJEZET-
Az arterioszklerózis számos betegség általános elnevezése, amelyekben az artériák fala megvastagodik és kevésbé rugalmassá válik. Ezen betegségek közül a legfontosabb és leggyakoribb az ateroszklerózis,
amelyben az artéria falának belső felszínén zsímemű anyagok rakódnak le.
Az ateroszklerózis érintheti az agy, szív, vese, vagy egyéb életfontos szerv, a kéz és a láb artériáit. Amikor
Ateroszklerózis
119
az agyat ellátó artérián (nyaki verőér) alakul ki az ateroszklerózis, szélütés (sztrók) léphet fel; amikor a szívet ellátó artériákon (koszorúerek) fejlődik ki, szívinfarktus alakulhat ki.
Az Amerikai Egyesült Államokban és a nyugateurópai országokban az ateroszklerózis a megbetegedések és a halálozás vezető oka. Csak az Amerikai Egyesült Államokban 1992-ben majdnem 1 millió halálesetet okozott – kétszer annyit, mint a daganatos megbetegedések, és tízszer többet a balesetek által okozott halálozásnál. A kezelési lehetőségek jelentős fejlődése ellenére a koszorúér-megbetegedés (amely az ateroszklerózis következménye és szívinfarktust okoz), és az ateroszklerózis okozta sztrók több halálesetet okoz, mint az összes egyéb ok együttesen.
Az ateroszklerózis úgy kezdődik, hogy azok a fehérvérsejtek, amelyeket monocitáknak nevezünk, a véráramból az artéria falába gyűlnek és zsímemű anyagokat bekebelező sejtekké alakulnak. Idővel ezek a zsírtartalmú monociták összegyűlnek, és az artéria falának belső részét foltokban megvastagítják. Minden megvastagodott területet (ateroszklerotikus plakknak vagy aterómának nevezik) puha, sajtszerű anyag tölt ki, amely különböző fajta zsírokat, elsősorban koleszterint, simaizom sejteket és kötőszöveti sejteket tartalmaz. Az aterómák a közepes és nagy ereken alakulnak ki, általában ott, ahol az artériák elágazódnak, feltehetően azért, mert az állandó örvénylő áramlás károsítja ezeken a területeken az artériák falát, és ez kedvezőbb feltételt teremt az ateróma kialakulására.
Az ateroszklerózis által érintett artériák elvesztik rugalmasságukat, és az aterómák növekedésével be is szűkülnek. Idővel az aterómákban kalciumszemcsék rakódnak le, így azok törékennyé válnak és berepednek. A vér bekerül a berepedezett aterómába, ami nagyobbá válik, és még jobban beszűkíti az artériát. A berepedezett aterómából zsíros tartalmú anyagok kerülnek a vérbe, ami fokozza a vérrög (trombus) képződést. A vérrög még tovább szűkíti, vagy akár el is zárja az artériát, vagy leszakadhat és a vérárammal úszva okozhat elzáródást (embólia).
Az ateroszklerózis általában addig nem okoz tüneteket, amíg súlyosan nem szűkíti az artériát, vagy nem okoz hirtelen érelzáródást. A tünetek attól függenek, hogy az ateroszklerózis hol fejlődik ki; így betegséget
Hogyan fejlődik ki az ateroszklerózis?
Az ateroszklerózis úgy kezdődik, hogy a monocitáknak nevezett fehérvérsejtek a véráramból az artéria falába vándorolnak, és zsírnemű anyagokat bekebelező sejtekké alakulnak. Idővel foltos megvastagodás (plakk) fejlődik ki az artéria belső falán.
Az artéria keresztmetszeti képe
Egészséges artéria
Endotél (belhártya)
Belső rugalmas szövet
Simaizom sejtek
Külső rugalmas szövet
Kötőszövet
Ateroszklerózis
Plakk


okozhat a szívben, agyban, végtagokban, és végül bárhol a szervezetben.
Amint az ateroszklerózis súlyosan beszűkít egy artériát, a testnek az a része, amelyet az artéria lát el, nem kap elegendő vért, amely az oxigént szállítja a szövetekhez. A beszűkülő artéria első tünete a fájdalom vagy görcs lehet, amikor a véráramlás nem képes ellátni a szervezet oxigénigényét. Fizikai terhelés során például a beteg mellkasi fájdalmat érezhet (angina) a szív oxigénhiánya miatt, vagy séta közben a beteg lábszárában
120
Szív- és érrendszeri betegségek
Mi az arterioloszklerózis?
Az arterioloszklerózis az arterioszklerózis kevésbé gyakori formája, ami elsősorban a kis, izmosfalú artériák (arteriolák) belső és középső rétegeit érinti. Ez a betegség elsősorban magas vérnyomásban szenvedő betegekben alakul ki.
görcsös fájdalmat észlel (claudicatio intermittens), mert a lábszár nem kap elegendő oxigént. Ezek a tünetek jellemzően fokozatosan alakulnak ki, ahogy az ateróma lassan beszűkíti az artériát. Azonban, ha egy elzáródás hirtelen alakul ki – például amikor egy véralvadék megakad egy artériában – a tünetek hirtelen lépnek fel.
Az ateroszklerózis kialakulásának veszélyét növeli a magas vérnyomás, a magas koleszterinszint, a dohányzás, a cukorbetegség, a túlsúly, a mozgásszegény életmód és az előrehaladott életkor. A közeli rokonok között fiatal életkorban kialakult ateroszklerotikus megbetegedés szintén fokozott kockázatot jelent. A férfiak kockázata nagyobb, mint a nőké, bár a meno- pauzát követően, a veszélyeztetettség a nőknél is növekszik, és végül eléri a férfiakét.
Öröklött homocisztinúriában szenvedő betegekben kifejezett aterómaképződés figyelhető meg, különösen fiatal életkorban. A betegség sok artériát érint, de elsősorban nem a koszorúereket, amelyek a szívet látják el. Ezzel szemben öröklött familiáris hiperkoleszteriné- miában az igen magas koleszterinszint sokkal gyakrabban okoz aterómát a koszorúerekben, mint más artériákban.
▲ lásd a 681. oldalt
■ lásd a 117. oldalt
★ lásd a 272. oldalt
Az ateroszklerózis megelőzése céljából ki kell küszöbölni a megváltoztatható kockázati tényezőket – a magas koleszterinszintet, az emelkedett vérnyomást, a dohányzást, a túlsúlyt és a mozgásszegény életmódot, így a beteg egyéni kockázati tényezőitől függően a megelőzés magában foglalja a vér koleszterinszintjének csökkentését,A a vérnyomás csökkentését,■ a dohányzás megszüntetését, a fogyást és a testedző program elkezdését.* * * Szerencsére az egyik cél elérése irányába tett lépések segítik a többi cél megvalósítását is. Például az edzési program elkezdése segíti a testsúly csökkentését, ami csökkenti a koleszterinszintet és a vérnyomást. A dohányzás elhagyása segíti a vérnyomás és a koleszterinszint csökkenését.
Azok számára, akiknél a szívbetegség kockázata magas, a dohányzás különösen veszélyes. A dohányzás csökkenti a hasznos koleszterin szintjét (ez az ún. nagy sűrűségű lipoprotein-koleszterin vagy HDL koleszterin), és növeli a káros koleszterin (kis sűrűségű vagy LDL koleszterin) szintjét. A dohányzás emeli a vér szénmonoxid szintjét, ami az érfal belső rétegének a sérülésének veszélyét növeli, valamint a dohányzás összehúzza az ateroszklerózis miatt beszűkült ereket, ezáltal tovább csökkenti a szöveteket elérő vér mennyiségét. Ráadásul a dohányzás fokozza a szervezetben a véralvadékonyságot, így növeli a perifériás artériák betegsége, a koszorúér-betegség, a szélütés és a műtétileg beültetett artériás graft elzáródásának kockázatát.
A dohányzó veszélyeztetettségének mértéke arányos a naponta elszívott cigaretták számával. Akik a dohányzást abbahagyják, feleannyira veszélyeztetettek, mint akik folytatják – tekintet nélkül arra, hogy korábban mennyi ideig dohányoztak. A dohányzás elhagyása csökkenti a koszorúér bypass műtét utáni halálozás és a szívinfarktus veszélyét is. Emellett a dohányzás abbahagyása nemcsak a szívet és az agyat, hanem az egyéb szerveket ellátó artériák ateroszk- lerózisából eredő megbetegedés és halálozás kockázatát is csökkenti.
Röviden, az ateroszklerózis legjobb kezelése a megelőzés. Amikor az ateroszklerózis olyan súlyossá válik, hogy szövődményeket okoz, az orvosnak már magát a szövődményt kell kezelnie: angina, szívroham, szívritmuszavar, veseelégtelenség, sztrók vagy elzáródott perifériás artériák.
![]()
FEJEZET
121
Koszorúér-megbetegedésben a koszorúér belső falának sejtjeiben felhalmozódó zsirszemcsék elzárják a véráramlás útját.
A zsírszerű lerakódások (melyeket aterómának vagy plakkoknak nevezünk) fokozatosan épülnek fel, és a két, a szívet körülhálózó és a vérellátást is biztosító fő koronária artéria nagy ágaiban elszórtan alakulnak ki. Ezt a lassú folyamatot nevezzük ateroszklerózisnak.A Az ateróma beboltosul az artériákba és beszűkíti azokat. Amint az aterómák megnőnek, egyes részeik berepedeznek és a véráramba kerülnek, a felületükön kisebb vérrögök képződnek.
A szív összehúzódásához és a vér normális pumpálásához a szívizomnak (miokardium) a koszorúerekből folyamatos, oxigénben gazdag vérellátásra van szüksége. Azonban ha a koszorúér elzáródása fokozódik, ischaemia (ejtsd: iszkémia, elégtelen vérellátás) alakul ki a szívizomban, ami a szívizom károsodásához vezet. A szívizom iszkémia leggyakoribb oka a koszorúérmegbetegedése. A koszorúér-megbetegedés legsúlyosabb szövődménye az angina vagy a szívroham (szívizom infarktus).
Az emberiség minden fajtáját érinti a koszorúér-betegség, de előfordulási gyakorisága a fehérek között kiemelkedően magas. A bőrszín azonban nem tűnik olyan fontos tényezőnek, mint a beteg életvitele; különösen a magas zsírtartalmú ételek fogyasztása, a dohányzás, és a mozgásszegény életmód növeli a koszorúér-megbetegedés veszélyét.
Az Amerikai Egyesült Államokban mindkét nemben a vezető halálok a szív-érrendszeri megbetegedés, melynek legfőbb oka a koszorúér-betegség. A halálozási arány férfiakban magasabb, mint nőkben, különösen a 35-55 év közötti korosztályban. 55 évet követően a férfiak halálozása csökken, de a nők halálozása tovább emelkedik. Halálozási arány tekintetében a fehér férfiak halálozása 60 éves korig, a fehér nőké 75 éves korig magasabb, mint a feketéké.
Az angina, amit angina pectorisnak is hívnak, a szívizom elégtelen oxigénellátása miatt átmenetileg fellépő mellkasi fájdalom vagy mellkasi nyomásérzés.
A szív oxigénigényét a szív munkájának intenzitása határozza meg – azaz a szívfrekvencia és az összehúzódás ereje. A fizikai aktivitás, valamint az érzelmi behatások növelik a szív munkáját, és így a szívizom oxigénigényét is. Amikor az artériák szőkébbek vagy el is záródtak, a véráramlás nem növekedhet a szívizomban az oxigénszükségletnek megfelelően, így iszkémia alakulhat ki, ami fájdalmat okoz.
Az angina általában a koszorúerek megbetegedésének a következménye, de más okokból is létrejöhet, például az aortabillentyű rendellenességei, különösen az aorta sztenózis (az aortabillentyű szűkülete), az aorta inszufficiencia (aortabillentyű elégtelenség) és a hipertrófiás szubaortikus (aortabillentyű alatti) szűkületet következtében.B Mivel az aortabillentyű közel fekszik a koszorúerek szájadékához, ezek az eltérések csökkentik a koszorúerek véráramlását. Az artéria spazmusa (az artéria hirtelen, időleges összehúzódása), valamint súlyos vérszegénység (anémia) az izmokhoz szállított oxigén mennyiségének csökkenése miatt szintén anginát válthat ki.
A vérellátási zavar (iszkémia) nem mindig jár tünetekkel. Az angina nélkül fellépő iszkémiát néma iszké- miának nevezzük. Az orvosok nem találnak rá magyarázatot, hogy az iszkémia alkalmanként miért marad néma.
A betegek az anginát leggyakrabban a szegycsont mögött fellépő fájdalomként, vagy nyomásként érzik. Fájdalom jelentkezhet még a bal vállbán, a bal kar belső felszínén, a háton áthatoló jelleggel, a torokban, az állkapocsban, a fogakban és időnként lefelé a jobb karban is. Az érzést a legtöbben inkább kellemetlen érzésnek írják le, nem fájdalomnak.
Az anginát típusosán fizikai terhelés váltja ki, nem tart tovább pár percnél, és nyugalomban megszűnik.
▲ lásd a 118. oldalt
■ lásd a 96-97. oldalt
122
Szív- és érrendszeri betegségek
Zsírlerakódások a koszorúérben
Amint zsírlerakódások alakulnak ki a koszorúerekben, a vérellátás csökken és a szívizomhoz nem jut elég oxigén.
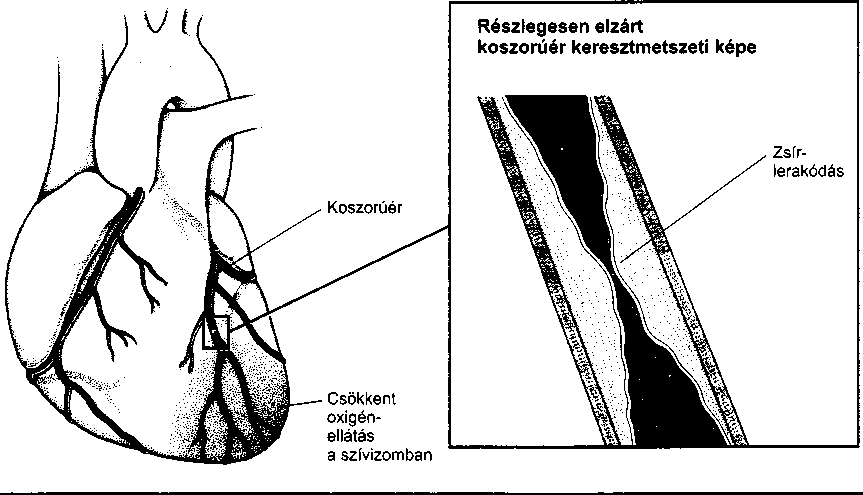
Sok betegben egy bizonyos fokú fizikai terhelést követően az angina fellépése megjósolható. Másoknál az epizódok váratlanul lépnek fel. Gyakran súlyosbodik az angina, ha a fizikai terhelés az étkezést követi. Általában az anginát súlyosbítja a hideg idő. Széllel szemben való sétálás, vagy meleg helységből hideg levegőre való kilépés ugyancsak anginás rohamot okoz. Érzelmi stressz szintén kiválthatja és súlyosbíthatja az anginát. Alkalmanként erős érzelem nyugalomban történő átélése, vagy alvás közben a rossz álom szintén anginát okozhat.
A variáns anginát a szív felszínén futó nagy koszorúerek görcse okozza. Azért nevezzük variáns anginának, mert a fájdalom nyugalomban jelentkezik, és nem fizikai terhelés hatására, az anginás roham alatt az EKG-n bizonyos változások figyelhetők meg.
Az instabil angina olyan anginát jelent, melynek tünetei változóak. Az angina jellemzői egy adott beteg esetében általában állandóak, így bármely változás, mint például a nagyobb fájdalom, gyakoribb rohamok, kisebb fizikai terhelésre vagy nyugalomban is létrejö
vő roham, súlyosságra utaló jel. A tünetek ilyen változása a koszorúér-betegség gyors súlyosbodását jelenti, a koszorúér erősödő szűkületével, amit az ateróma megrepedése vagy vérrög kialakulása idézhet elő. A szívroham kialakulásának veszélye nagy. Az instabil angina sürgős orvosi ellátást igényel.
A diagnózist az orvos nagyrészt a beteg által elmondott tünetek alapján ismeri fel. Az anginás rohamok között, vagy éppen roham alatt fizikális vizsgálattal vagy EKG-val olykor csak minimális eltérés, vagy semmi kóros nem észlelhető. A roham alatt a szívfrekvencia kissé növekedhet, a vérnyomás megemelkedhet és az orvos jellegzetes elváltozásokat észlelhet hallgatózással. A tipikus anginás roham alatt az orvos az EKG-n változásokat rögzíthet, de az EKG a rohamok között normális lehet még akkor is, ha a betegnek kiterjedt koszorúér-betegsége van.
Amikor a tünetek jellemzőek, a diagnózis megállapítása az orvos számára nem jelent problémát. A fájda
A koszorúerek betegsége
123
lom jellege, helye, fizikai terheléshez, étkezéshez, időjáráshoz való társulása, valamint egyéb tényezők is segítik az orvost a diagnózis felállításában. Bizonyos vizsgálatok segítik az iszkémia súlyosságának meghatározását, valamint a koszorúér-betegség fennállásának és mértékének kimutatását. A
A terheléses vizsgálat (a beteg futószalagon gyalogol, miközben az EKG-t folyamatosan rögzítik) segítheti a koszorúér-betegség súlyosságának és a szív isz- kémiára történő válaszképességének a megállapítását. Az eredmények alapján eldönthető, hogy szükség van-e koszorúérfestésre vagy műtétre.
Az izotópos képalkotás a terheléses vizsgálattal összekötve értékes információt nyújt az orvosnak. Az izotópos vizsgálat nemcsak az iszkémia jelenlétét erősíti meg, hanem kimutatja az érintett területet és a veszélyeztetett szívizom nagyságát, valamint megmutatja, hogy a szívizomhoz mennyi vér jut el.
A terheléses echokardiográfía olyan vizsgálat, ahol a képeket a szívről visszaverődő ultrahanghullámok hozzák létre. A vizsgálat veszélytelen, ábrázolja a szív méretét, a szívizom mozgását, a szívbillentyűkön keresztüli véráramlást, és a billentyűk működését. Az echokardiográfiát nyugalomban és maximális terhelés alatt is elvégezik. Iszkémia esetén a bal kamra falának pumpáló mozgása kórossá válik.
A koszorúérfestés akkor is elvégezhető, amikor a koszorúér-megbetegedése vagy az iszkémia nem teljesen nyilvánvaló. Leggyakrabban azonban a koszorúérmegbetegedés súlyosságának kimutatására használják, és segít eldönteni, hogy a betegnek szüksége van-e a véráramlást növelő beavatkozásra – koszorúér bypass műtétre vagy a koszorúér tágítására.
Néhány emberben a tipikus anginás tünetek és kóros terheléses teszt ellenére sem mutat ki a koszorúérfestés koszorúér-betegséget. Ezek közül néhány esetben a szívizom kis artériáinak kóros összehúzódásáról van szó. Ezzel kapcsolatban sok a nyitott kérdés, néhány szakember ezt a tünetegyüttest X-szindrómának nevezi. Általában a tünetek javulnak, ha a beteg nitrátokat vagy béta-blokkolókat kap. Az X-szindrómás betegek prognózisa jó.
Folyamatos EKG monitorizálás Holter-monitorral (hordozható elemes EKG-felvevő berendezés) egyes betegekben felfedheti a néma iszkémiát. Az orvosok vitatkoznak a néma iszkémia jelentőségén, de általában a koszorúér-megbetegedés súlyossága meghatározza a néma iszkémia kiterjedését és így a prognózist is. Az EKG szintén segítséget jelenthet a variáns anginák diagnózisában, bizonyos elváltozásokat kimutat, amikor az angina nyugalomban jelentkezik.
Koleszterin és koszorúérmegbetegedés
A koszorúér-megbetegedés veszélye nő a teljes koleszterin és a kis sűrűségű lipoprotein (low density lipoprotein – LDL koleszterin vagy „káros” koleszterin) vérszintjének emelkedésével. Csökken viszont a koszorúér-megbetegedés esélye, ha a nagy sűrűségű lipoprotein (high density lipoprotein – HOL koleszterin vagy „hasznos” koleszterin) szintje emelkedik.
A diéta a teljes koleszterinszintet befolyásolja – és így a koszorúér-megbetegedés veszélyét is. A tipikus amerikai étrend általában emeli a koleszterinszintet. Az étrendi változtatás (és az előírt gyógyszerek) mérsékelhetik a koleszterinszintet. A teljes koleszterin és LDL koleszterin szintjének csökkentése lassítja vagy visszafordítja a koszorúér-megbetegedést.
A „káros” koleszterinszint csökkentésének jótékony hatása különösen akkor jelentős, ha más veszélyeztető tényezők is fennállnak, tehát dohányzás, magas vérnyomás, elhízás, mozgásszegény életmód, magas triglicerid szint, öröklött hajlam és a férfi nemi hormonok (androgének). A dohányzás abbahagyása, a vérnyomás csökkentése, fogyás és a fokozott fizikai aktivitás csökkenti a koszorúér-betegség veszélyét.
Az angiográfia (az artériák festékanyag beadását követő mozi-szerű röntgenvizsgálata) néha olyan koszorúerek görcsét is kimutathatja, amelyeknek nincs aterómájuk. Olykor az angiográfia végzése közben bizonyos gyógyszerek adásával váltanak ki spazmust.
A kórlefolyás előrejelzése szempontjából kulcsfontosságú az életkor, a koszorúér-betegség kiterjedése, a tünetek súlyossága, és mindenekelőtt a megmaradt ép
▲ lásd a 73. oldalt
124
Szív- és érrendszeri betegségek
szívizom működése. Minél több koszorúér érintett, vagy minél súlyosabb az artériák elzáródása, a prognózis annál rosszabb. A prognózis meglepően jó a stabil anginás betegekben, és normális pumpafúnkció (a kamra izomfunkciója) esetén. A csökkent pumpafúnkció drámaian rontja a kilátásokat.
A kezelés a koszorúér-betegség megelőzésére tett kísérletekkel kezdődik, kifejlődésének lassításával, vagy akár visszafordításával az ismert okok, kockázati tényezők kiküszöbölése révén. Az elsődleges rizikófaktorokat, mint a magas vérnyomás vagy a magas koleszterinszint, azonnal kezelni kell. A koszorúér-megbetegedés szempontjából a dohányzás a legjelentősebb olyan kockázati tényező, amely megelőzhető.
Az angina gyógyítása részben a tünetek súlyosságától és stabilitásától függ. Amikor a tünetek stabilok és enyhék vagy középsúlyosak, a leghatásosabb eljárás a kockázati tényezők csökkentése és a gyógyszeres kezelés. Amikor a tünetek hirtelen romlani kezdenek, általában azonnali kórházi elhelyezés és gyógyszeres kezelés szükséges. Ha a tünetek nem javulnak jelentősen a gyógyszerek, a diéta és az életmódbeli változtatások hatására, koszorúérfestést kell végezni annak meghatározására, hogy koronária artéria bypass műtét vagy koszorúér-tágítás szóba jön-e.
Stabil angina gyógyítása
A kezelés az iszkémia megelőzését vagy csökkentését, valamint a tünetek minimálisra való csökkentését jelenti. A gyógyszerek négy típusa adható: béta-blokkolók, nitrátok, kalcium antagonisták és a vér- lemezkéket gátló szerek.
A béta-blokkolók az epinefrin (adrenalin) és nore- pinefrin (noradrenalin) nevű hormonok szíven és egyéb szerveken kifejtett hatását gátolják. A gyógyszerek nyugalomban csökkentik a szívfrekvenciát. Terhelés alatt mérséklik a szívfrekvencia növekedését és így csökkentik az oxigénigényt. Kimutatták, hogy a bétablokkolók és a nitrátok csökkentik a szívinfarktus és a hirtelen halál előfordulását, így növelik a koszorúérbetegségben szenvedők hosszú távú túlélését.
A nitrátok, mint pl. a nitroglicerin, a vérerek falát tágítják. Mind a rövid, mind a hosszú hatású nitrátok használhatók. A nitroglicerin tablettát a nyelv alá kell helyezni (szublingvális alkalmazás), és általában 1-3 percen belül megszünteti az anginás rosszullétet; a rövid hatású nitrátok hatása 30 percig tart. Krónikus sta
bil anginában szenvedőknek tanácsos állandóan nitroglicerin tablettát vagy sprayt tartani maguknál. A tabletta bevétele egy bizonyos fizikai terhelési szint előtt is hasznos, ha ismert az adott megterhelés anginát kiváltó hatása. A nitroglicerin a fogínyre is helyezhető vagy szájspray formájában inhalálható, de a nyelv alá helyezés a leggyakoribb alkalmazási mód. A hosszú hatású nitrátokat naponta 1-4 alkalommal kell bevenni. Sikeresen alkalmazhatók a nitrát bőrtapaszok és paszták is, amikor a gyógyszer hosszú órák alatt, a bőrön keresztül szívódik fel. A hosszú hatású nitrátok rendszeres használat esetén hamar elveszíthetik hatásukat. A legtöbb szakértő az adagolás felfüggesztését javasolja 8-12 órás időtartamra, a tartós hatás megtartása érdekében.
A kalcium antagonisták a vérerek összehúzódását előzik meg, és a koszorúérgörcs ellen hatnak. Ezek a gyógyszerek a variáns angina gyógykezelésében is hatásosak. Néhány kalcium antagonista, mint például a verapamil vagy a diltiazem, lassíthatja a szívműködést, ami néhány betegben hasznos lehet, és ezen gyógyszerek kombinálhatok béta-blokkolókkal is a tachikardia (nagyon szapora szívműködés) megelőzésére.
A vérlemezkék összetapadását gátló gyógyszerek, mint pl. az aszpirin, szintén adhatók. A vérlemezkék a vérben keringő sejttöredékek, a véralvadék létrehozásában és a vérerek sérüléseinek helyreállításában játszanak fontos szerepet. Amikor azonban az aterómás artériafalon összegyűlnek, akkor vérrögképződést (trombózist) okoznak, mely szűkítheti vagy elzárhatja az artériát, és szívrohamhoz vezethet. Az aszpirin véglegesen kötődik a vérlemezkékhez, és meggátolja összecsapzódásukat az érfalon, ezért az aszpirin csökkenti a koszorúér-betegség okozta halálozás veszélyét. A legtöbb koszorúér-betegségben gyermek dó- zisú aszpirin adását javasoljuk, illetve egy fél- vagy teljes adag felnőtt aszpirint naponta. Aszpirin allergia esetén ticlopidint adunk.
Instabil angina
Instabil anginával a betegek gyakran kerülnek kórházba, így a gyógyszeres kezelés folyamatosan nyomon követhető, és szükség esetén egyéb kezeléseket is lehet végezni. Ezek a betegek a trombóziskészség csökkentésére gyógyszert kapnak. Heparint – mely véralvadásgátlóként csökkenti az alvadékonyságot – vagy pedig aszpirint adhatunk. A béta-blokkolókat és az intravénás nitroglicerint a szív terhelésének csökkentése céljából adják. Ha a gyógyszeres kezelés nem
A koszorúerek betegsége
125
elég hatásos, koszorúérfestés, majd esetleg koszorúértágítás vagy bypass műtét elvégzése szükséges.
Koszorúér bypass műtét: ez a műtét, amit bypass (megkerülő) műtétnek hívnak, azokban az esetekben nagyon hatásos, amikor a betegnek anginás panaszai vannak, és a koszorúér-betegség nem nagyon kiterjedt. Növelheti a fizikai terhelhetőséget, enyhíti a tüneteket, és csökkenti a szükséges gyógyszerek mennyiségét és adagját. A bypass műtét különösen azoknak a betegeknek előnyös, akiknek súlyos anginájuk gyógyszeres kezelésre nem javult, a szívük működése normális, ezt megelőzően nem volt szívinfarktusuk, vagy nincs egyéb súlyos betegségük, ami a műtéti beavatkozást veszélyessé tenné (például krónikus obstruktív tüdő megbetegedés). Ezekben az esetekben a nem sürgősségi műtét halálozási veszélye 1%-nál kisebb, és a szív műtét közben bekövetkező károsodásának (szívroham) veszélye kevesebb mint 5%. A műtétet követően a betegek 85%-a teljesen, vagy jelentős mértékben tünetmentessé válik. A sebészeti beavatkozás veszélye valamivel nagyobb a szív pumpafunkciójának zavara (csökkent bal kamra funkció), a korábban már lezajlott szívinfarktus vagy egyéb kardiovaszkuláris probléma esetén.
A bypass műtét során egy vénából vagy az aorta egyik ágából (az aorta a vért a szívből a test felé vezető nagy artéria) kivett darabot, ún. graftot a beteg koszorúérbe ültetik át, így megkerülik (bypass) az elzáródott területet. A vénákat általában a lábszárból veszik ki. A legtöbb sebész legalább egy artériát is felhasznál graftként. Az artériát általában a szegycsont (stemum) mögül veszik ki. Ezekben az artériákban ritkán alakul ki koszorúér-megbetegedés, több mint 90%-uk 10 évvel a bypass műtét után is jól működik. A véna grafitok azonban fokozatosan elzáródhatnak, és a műtétet követő öt éven belül legalább harmaduk elzáródik. Az anginás tünetek enyhítése mellett a bypass műtét egyes betegeknél javítja a prognózist, különösen azoknál, akiknek betegsége nagyon súlyos volt.
Koszorúér-tágítás: anginában szenvedő betegekben a koszorúér-tágítás javallata a bypass műtéthez hasonló. Nem minden koszorúér elzáródás alkalmas tágításra a szűkület helye, hossza, meszesedésének mértéke és egyéb körülmények miatt. így különös gonddal kell megvizsgálni a beteget, hogy alkalmas-e az angio- plasztikára.
A beavatkozás egyik nagy perifériás artéria, rendszerint a combverőér vastag tűvel történő punkciójával kezdődik a lágyékhaj latban. Ezután egy hosszú vezető drótot vezetnek a tűn keresztül az artériás rendszerbe, majd az aortán át egészen a beszűkült koszorúérhez. Ezt követően egy olyan katétert visznek fel a vezető dróton a megbetegedett koszorúérhez, amelynek a végén egy ballon van. A katétert úgy helyezik el, hogy a ballon a szűkület szintjébe kerüljön. Ezután néhány másodpercre felfújják a ballont. A felfújást és leengedést többször megismétlik. Ezalatt a beteget szorosan megfigyelik, mivel a felfújás átmenetileg elzárja a koszorúér keringését. Ez az elzáródás az EKG-n változásokat, és néhány betegnél iszkémiás panaszokat okozhat. A felfújt ballon összenyomja a beszűkítő aterómát, kitágítja az artériát, és részben berepeszti az artéria fal belső felületét. Sikeres angioplasztika esetén az elzáródás nagy mértékben csökken. Az elérhető, elzárt artériák 80-90%-a ezzel az eljárással felnyitható.
A betegek körülbelül 1-2%-a hal meg a koszorúértágítás során, 3-5%-ban alakul ki nem végzetes szívroham. Azonnali koszorúér bypass műtétre 2 4%-ban lehet szükség angioplasztikát követően. 6 hónapon belül – gyakran pár héttel a beavatkozást követően – a koszorúerek körülbelül 20-30%-a záródik el ismételten. Az angioplasztikát gyakran meg kell ismételni, és ily módon hosszú időn keresztül sikeresen kezelhető a koszorúér-megbetegedése. Az angioplasztikát követően az artéria nyitvatartásához újfajta beavatkozás során kis dróthálót (stent) helyezhetnek be az artériába. Ez az eljárás az ismételt elzáródás veszélyét felére csökkenti.
Néhány vizsgálat összehasonlította a koszorúér-tágítás eredményeit a gyógyszeres kezeléssel. A koszorúér-tágítás eredményessége – úgy tűnik – hasonló a bypass műtétéhez. A bypass műtétet a koszorúér-tágítással összehasonlító vizsgálat során azt tapasztalták, hogy a felgyógyulási idő angioplasztikát követően rö- videbb, a halálozás és a szívroham kialakulásának veszélye pedig ugyanolyan mértékű volt a két és fél éves utánkövetés során.
Az újabb módszerek az aterómák eltávolítására még kísérleti stádiumban vannak, ide olyan eszközök tartoznak, amivel kivájják a vastag, fibrózus és meszes elzáródásokat. Ezek a technikák, a koszorúérműtét és a koszorúér-tágítás azonban csak mechanikusan oldják meg az azonnali problémát, de nem gyógyítják meg a kiváltó betegséget. Az általános prognózis javításához a kockázati tényezők kiküszöbölésére is szükség van.
126
Szív- és érrendszeri betegségek
A koszorúér-tágítás magyarázata
Valamelyik nagy artéria (általában a combverőér) megszúrását követően az orvos az artériás rendszeren keresztül ballonos végű katétert vezet az elzáródott koszorúérbe. Ezután a ballont felfújva a plakkot az artéria falának nyomja, és így felnyitja az artériát.
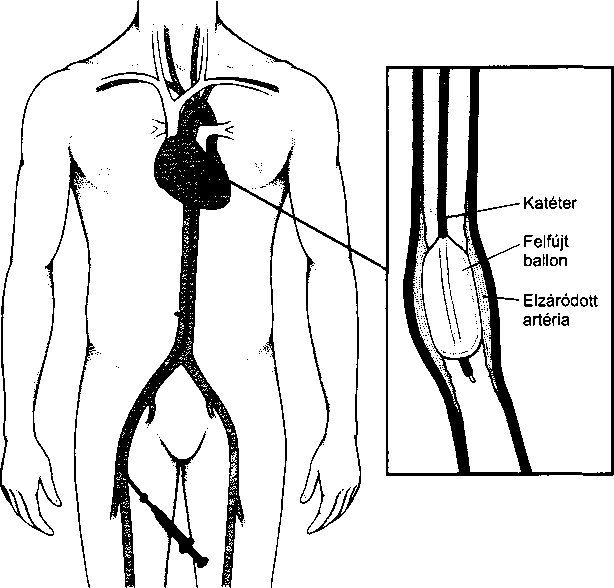
A szívroham (miokardiális infarktus) olyan veszélyállapot, amelyben a szív egy részének vérellátása hirtelen nagymértékben csökken vagy megszűnik, és a szívizom (miokardium) az oxigénhiány következtében elhal.
Néhányan a szívroham kifejezést széles körben, egyéb szívbetegségekre is alkalmazzák. Ebben a fejezetben azonban kifejezetten a szívinfarktust jelenti.
Szívinfarktus általában akkor alakul ki, amikor a koszorúér elzáródása hirtelen csökkenti vagy megszünteti a szív egy bizonyos területének vérellátását. Ha ez pár percnél hosszabb ideig tart, a szívizom elhal.
A szívrohamot követően a szív további pumpafunkciója a szövetkárosodás (infarktus) kiterjedé
sének és helyének a függvénye. Mivel minden koszorúér a szív egy bizonyos területét látja el, a károsodás helyét az határozza meg, hogy melyik artéria záródott el. Ha a szívizomszövet több mint fele károsodott, a szív általában működésképtelenné válik, ami többnyire súlyos szívelégtelenséghez vagy halálhoz vezet. Ráadásul amikor a károsodás kisebb mértékű, akkor sem képes a szív normálisan pumpálni, és szívelégtelenség vagy még súlyosabb állapot, azaz sokk alakulhat ki. A károsodott szív megnagyobbodhat, részben kompenzálva az így kieső, csökkent pumpafunkciót (a nagyobb szív erőteljesebben is húzódik össze). A szív megnagyobbodása maga is a szívizom károsodására utal. A szív megnagyobbodása szívinfarktus után rosszabb prognózist jelez, mint a normális szívméret.
A koszorúerek betegsége
127
A koszorúér elzáródásának leggyakoribb oka a vérrög. Általában az artéria ateróma miatt már előzőleg is beszűkült. Amint már említettük, az ateróma berepedhet és nagyobb elzáródást okozhat, ami segíti a vérrög képződését. A megrepedt ateróma az artériában nemcsak a vér áramlását csökkenti, hanem a vérlemezkék tapadási készségét is növeli, és ezzel a további vérrögképződést elősegíti.
Az infarktus kevésbé gyakori oka, ha a szívből magából szabadul el egy vérrög. Néha a vérrög (embólus) magában a szívben alakul ki, leszakad és a koszorúerekben telepszik meg. Másik, szintén nem gyakori ok a koszorúérgörcs, ami átmenetileg blokkolja a véráramlást. A görcsöt (spazmust) előidézhetik drogok, úgymint a kokain vagy a dohányzás, néha az ok azonban ismeretlen.
Szívinfarktus esetén három betegből körülbelül kettő már a megelőző pár napban alkalmankénti mellkasi fájdalomról, nehézlégzésről vagy fáradtságról panaszkodik. A fájdalom megjelenése gyakoribbá válhat, egyre kisebb és kisebb fizikai terhelés válthatja ki. így az instabil angina szívinfarktushoz vezethet. Általában a legjobban felismerhető tünet a mellkas középső részén jelentkező fájdalom, ami a hátba, az állkapocsba vagy bal karba, ritkábban a jobb karba sugárzik ki. A fájdalom jelentkezhet ezek közül a területek közül csak egyen vagy többön is, akár mellkasi panasz nélkül is. A szívinfarktus során létrejövő fájdalom hasonló az angina során jelentkező fájdalomhoz, de még erősebb, hosszabb ideig tart, nitroglicerinre vagy pihenésre sem szűnik. Kevésbé gyakran érezhető a fájdalom a hasban, ami emésztési zavarral téveszthető össze, különösen azért, mert a feltörő böfögés részben vagy átmenetileg enyhítheti a panaszokat.
Egyéb tünetek a fáradtságérzés és a szívtáji nyomásérzés. A szívritmuszavar (aritmia) súlyosan károsíthatja a szív pumpafunkcióját vagy annak teljes megszűnését (szívmegállást) okozhatja, ami eszméletvesztéshez vagy halálhoz vezethet.
A szívinfarktus során a beteg nyugtalan, verejtékezik, szorong és halálfélelme van. Az ajkak, a kezek és a lábak kékesen elszíneződhetnek, az idősebbek zavarná válnak.
A fentiek ellenére minden öt betegből egy a szívinfarktust egészen enyhe tünetekkel vagy tünetmentesen vészeli át, meg sem érzi. Az ilyen „néma” szívinfarktust csak bizonyos idő múlva, rutin EKG-vizsgálat során lehet felismerni.
Az orvosnak mindig gondolni kell szívinfarktus lehetőségére, ha 35 év feletti férfiak és 55 év feletti nők mellkasi fájdalomról panaszkodnak. Számos más betegség is okozhat hasonló fájdalmat: tüdőgyulladás, vérrög képződés a tüdőben (tüdő embólia), a szívet körülvevő hártya gyulladása (perikarditisz), bordatörés, nyelőcső görcs, emésztési zavarok vagy a mellkasfal izomzatának megerőltetése baleset vagy fizikai munka következtében. Az EKG A és bizonyos vérvizsgálatok néhány óra elteltével rendszerint megerősítik a szívizom infarktus diagnózisát.
Az EKG a legfontosabb első diagnosztikus vizsgálat, ha az orvos szívinfarktus lehetőségére gondol. Sok esetben rögtön kimutatja a szívinfarktust. Számos rendellenesség látható az EKG-n, a szívizom sérülés elhelyezkedésétől és kiterjedésétől függően. Ha ezt megelőzően már volt a betegnek EKG-elváltozást okozó szívbetegsége, a friss izomkárosodást az orvos nehezebben ismeri fel. Ha az EKG több órán keresztül normális marad, akkor az orvos nem tartja valószínűnek a szívinfarktust, de ekkor is vér- és egyéb vizsgálatok szükségesek ennek kizárásához.
Bizonyos enzimek szintje a vérben mérhető, ami a szívinfarktus diagnózisát segíti. Egyik ilyen enzim, a CK-MB normálisan is megtalálható a szívizomban, és szívizom károsodás esetén kiszabadul a vérbe. Megemelkedett szintje az infarktust követő 6 órán belül kimutatható a vérben, és 36—48 óráig követhető. A CK- MB szintjét a beteg a kórházi felvétele után folyamatosan, hat-nyolc óránként mérik az első 24 órában.
Ha az EKG és a CK-MB vizsgálat nem ad elég információt, akkor echokardiográfia vagy izotóp vizsgálat végezhető. Az echokardiográfia kimutatja a bal kamra érintett falának csökkent mozgását (a bal kamra pumpálja a vért a szervezetbe), ami a szívinfarktus okozta károsodásra utal. Az izotóp vizsgálat kimutathatja a károsodott szívizom vérellátásának tartós csökkenését, és megmutathatja a heg (elhalt szövet) kiterjedését, amit a szívinfarktus okozott.
A szívroham sürgősségi állapot. A szívinfarktus okozta halálesetek fele a tünetek fellépését követő első 3-4 órában következik be. Minél gyorsabban kezdik
▲ lásd a 73. oldalt és 74. oldalon lévő ábrát
128
Szív- és érrendszeri betegségek
meg a kezelést, annál jobbak a túlélés lehetőségei. Szívinfarktus lehetőségére utaló tünetek esetén a beteg azonnali orvosi ellátást igényel.
Szívinfarktus gyanúja esetén a beteget kórházba kell szállítani, kardiológiai intenzív osztályra. Az osztályon a beteg szívritmusát, vérnyomását és a vér oxigénszintjét szorosan ellenőrzik a szívizom károsodás folyamatának nyomonkövetése céljából. Ezekben az egységekben a nővéreket a szívbetegek ellátására és a sürgősségi állapotok kezelésére speciálisan képzik ki.
Kezdeti kezelés
Általában a betegnek azonnal aszpirin tablettát adnak, hogy rágja szét. Ez a kezelés növeli a túlélés esélyét, mert csökkenti a koszorúerekben a vérrögképző- dési hajlamot. Mivel a szív terhelésének csökkentése a szövetkárosodást is mérsékli, béta-blokkolót kell adni a szívfrekvencia és a szív munkájának, pumpafünkció- jának csökkentése céljából.
Az oxigént gyakran maszkon vagy a beteg orrlyukába dugott tubuson keresztül adják. Ez a kezelés növeli a vérben az oxigén nyomását, ami több oxigént biztosít a szívnek, ezáltal a szív szöveteinek károsodását minimálisra csökkenti.
Ha az elzáródott koszorúeret gyorsan sikerül felnyitni, a szívizom megmenthető. Az artériában lévő véral- vadékot gyakran trombolízissel feloldhatjuk, sztrep- tokináz, urokináz és a szöveti plazminogén aktivátor alkalmazásával. A hatásosság érdekében e szereket a szívinfarktus tüneteinek jelentkezését követő hat órán belül intravénásán kell adni. Hat óra elteltével a károsodás egy része azonban már véglegessé válik, és az elzáródás megszüntetése valószínűleg már nem segít. A korai kezelés az esetek 60-80%-ában javítja a vér át- áramlását és a szöveti károsodás mértékét a minimumra csökkenti. A trombolitikus terápia hatékonyságát fokozhatja az aszpirin, amely megakadályozza a vér- lemezkék összecsapzódását és a vérrög képződését, valamint a heparin, amely szintén gátolja a véralvadást.
A trombolitikus terápia vérzést is okozhat, így általában nem adható megelőző gyomor-bélcsatoma vérzés, súlyosan magas vérnyomás (hipertenzió), friss szélütés, vagy egy hónapon belül történt sebészeti beavatkozás esetén. Ha egyik ilyen állapot sem áll fenn, idősekben is biztonságosan alkalmazható a trombolitikus kezelés.
Néhány kardiológiai központban koszorúér-tágítást vagy koronária bypass műtétet végeznek közvetlenül a szívinfarktust követően a trombolitikus kezelés helyett.
Ha a koszorúér átáramlását növelő gyógyszeres kezelés nem elegendő a beteg fájdalmának és elesett állapotának megszüntetésére, morfint kell alkalmazni injekcióban. Ennek lazító-nyugtató hatása van és csökkenti a szív munkáját. A nitroglicerin szintén a szív munkájának a csökkentésével szünteti meg a fájdalmat. Általában először intravénásán adják.
További kezelés
Mivel az izgalom, a fizikai terhelés, az emocionális stressz a szívre fokozott terhet ró, és a szív munkáját növeli a szívinfarktuson átesett beteget néhány napig csendes szobában ágynyugalomba kell helyezni. A látogatókat általában a családtagokra és közeli barátokra kell korlátozni. Televíziózás megengedett, ha a műsor nem okoz izgalmat. A dohányzás a koszorúér-betegség és a szívinfarktus fő kockázati tényezője. A dohányzás a legtöbb kórházban tilos, és természetesen a kardiológiai őrzőkben is. Ezenkívül a szívinfarktus a dohányzás abbahagyásának kiegészítő indoka.
A székrekedés megelőzésére a székletet lazító szereket és enyhe hashajtót kell adni. Ha a beteg nem tud vizeletet üríteni, vagy szükség van a vizelet mennyiségének pontos mérésére, akkor hólyagkatétert kell behelyezni.
Az idegesség és depresszió gyakori a szívinfarktust követően. A súlyos idegesség a szívet terheli, ezért enyhe nyugtátokat kell felírni. Az enyhe depresszió és a betegség tagadása miatt általában a szívinfarktust követően tanácsos, hogy a beteg és a családtagok, barátok érzéseikről beszélgessenek az orvosokkal, nővérekkel és a szociális munkásokkal.
Az angiotenzin konvertáz gátlószerek (ACE gátlók), csökkenthetik a szív megnagyobbodását a szívinfarktus után, ezért ezeket a gyógyszereket néhány nappal az infarktus után rutinszerűen adják a betegeknek.
A szívinfarktust követően néhány nappal már a teljes felgyógyulás remélhető, de a betegek kb. 10%-a egy éven belül meghal. A legtöbb haláleset az első három-négy hónapban következik be, többnyire akkor, ha az angina továbbra is fennmarad, illetve kamrai ritmuszavar, vagy keringési elégtelenség alakul ki.
A várható szív eredetű zavarok és a további szükséges kezelés megállapítására az orvos különböző vizsgálatokat végezhet. A 24 órás Holter-monitorozás, ami az EKG-t 24 órán keresztül rögzíti, segítségével kimutathatók a ritmuszavarok és a néma iszkémiás idősza-
A koszorúerek betegsége
129
A szívinfarktus szövődményei
A szívinfarktus után a következő szövődmények alakulhatnak ki: szívizom szakadás (rup- tura), vérrög-képződés, rendetlen szívműködés (aritmia),A keringési elégtelenség,■ vagy sokk,* * * szívburok gyulladás.*
!Í! 1131 xfxga J 11111111 lllllllgllw
Szívizom szakadás
Mivel a károsodott szívizom gyenge, a szív összehúzódásakor a nyomás hatására elszakadhat. A szívinfarktust követően a szív két ré
szén alakul ki leginkább szakadás: az egyik a szív izmos fala, valamint az egyik szívbillentyű a mitrális billentyű nyitását és záródását szabályozó izom. Ha ezek az izmok elszakadnak, a billentyű nem tud működni – hirtelen, súlyos szívelégtelenséget okoz.
A szívizom elszakadhat a két kamrát elválasztó részen (szeptum) vagy a kamra külső falán is. Habár a szeptum szakadása sebésze- tileg néha helyreállítható, a külső fal izomzatá- nak szakadása csaknem mindig rövid idő alatt halálhoz vezet.
Gyakoribb azonban az, hogy az infarktus ál-
tal károsított szívizom nem megfelelően húzó-
dik össze, még ha nem is szakad el. A károso-
dott szövet helyét merev, fibrózus hegszövet
foglalja el, ami kevéssé, vagy egyáltalán nem
húzódik össze. Néha a kamrafal megnyúlik és
![]()
húzódnia kiboltosul.
Az angiotenzin konvertál gátló (ACE gátló) enzimek képesek csökk’Titentajjióros területek kiterjedését. A károsodott izog^képezhet egy vékony kiboltosulást (aneuriznBQ.jp a szív falán. Az orvos a kóros EKG alapján gondolhat aneurizmára, de bizonyosságot az ultrahang vizsgálat ad. Ezek az aneurizmák nem sza- kadnak, de rendellenes szívműködést okozhatnak és csökkenthetik a szív pumpafunkcióját. Mivel a véráramlás az aneurizmában sokkal lassúbb, a szívüregekben vérrög képződhet.
Vérrögök
A szívinfarktuson átesett betegek 20-60%- ában alakulnak ki vérrögök a szív üregeiben. E betegek kb. 5%-ában a véraivadék kis darabja leszakadhat, az artériákon keresztül testszerte eljuthat és megakadhat a kisebb erekben, ami a vérellátás megszűnését okozza az agy egy részében (sztrók) vagy más szervekben. Echokardiográfiás vizsgálat szükséges a szívben lévő vérrög, valamint annak kimutatásához, hogy fennáll-e hajlamosító tényező – például a bal kamra fala nem működik megfelelően. Az orvosok gyakran írnak elő véralvadásgátló kezelést, pl. heparint vagy warfarint, a vérrögképződés megakadályozására. E szereket a szívinfarktust követően 3-6 hónapig kell szedni.
kok is. Terheléses teszttel (folyamatos EKG regisztrálás mellett a beteg futószalagon fut),* melyet a beteg hazabocsátása előtt vagy röviddel azt követően végeznek, meghatározható, hogy az infarktust követően milyen a beteg állapota és hogy az iszkémia továbbra is fennáll-e. Ha ezek a vizsgálatok ritmuszavart vagy iszkémiát jeleznek, először gyógyszeres kezelést javasolnak. Tartós iszkémia esetén koszorúérfestés jön szóba annak tisztázására, végezhető-e koszorúér-tágítás vagy koszorúér bypass műtét a szív véráramlásának helyreállítására.
Sok orvos javasolja a gyermek dózisú aszpirint, vagy fél vagy egész felnőtt aszpirin naponkénti szedését az infarktus után. Az aszpirin megakadályozza a vérlemezkék összecsapzódását, így 15-30%-kal csök
kenti a halálozás vagy újabb szívinfarktus kialakulásának veszélyét. Az aszpirinre allergiás betegek ticlo- pidint szedhetnek. Az orvosok béta-blokkolót is felírnak, mert ezek a halálozás veszélyét körülbelül 25%- kal csökkentik. Minél súlyosabb a szívinfarktus, annál
▲ lásd a 79. oldalt
■ lásd a 87. oldalt
- lásd a 111. oldalt
• lásd a 104. oldalt
- lásd a 73. oldalt
130
Szív- és érrendszeri betegségek
jobb e szerek védő hatása. Azonban néhányan nem jól tolerálják a mellékhatásokat, másokban pedig a kedvező hatás nem észlelhető.
A szívbetegek rehabilitációja a teljes felépülés fontos része. Két-három napnál hosszabb ágyban fekvés fizikai legyengüléshez, néha depresszióhoz és tehetetlenség érzéshez vezet A szövődményes eseteket kivéve az infarktust követő 3.-4. napon a beteg karosszékbe kiültethető, passzív gyakorlatokat végezhet, kisétálhat a fürdőszobába, izgalmat nem okozó tevékenységet végezhet vagy olvashat. A legtöbb beteg legkésőbb egy hét elteltével elhagyhatja a kórházat.
Az elkövetkezendő 3-6 hétben a beteg a fizikai aktivitását apránként növelje. A legtöbb beteg a kórház elhagyását követően 1-2 héttel elkezdheti a szexuális életet. Ha nehézlégzés vagy mellkasi fájdalom nem jelentkezik, akkor a normális aktivitás eléréséhez kb. 6 hét szükséges.
A szívrohamot követően az orvosnak és a betegnek meg kell beszélnie a kockázati tényezőket, melyek a koszorúér-betegség kialakulásához vezetnek, különösen azokat, melyeken a beteg változtatni tud. A dohányzás elhagyása, a testsúly csökkentése, a vérnyomás csökkentése, a vér koleszterinszintjének csökkentése diétával és gyógyszeres kezeléssel, valamint a napi testedzés csökkentheti a koszorúér-betegség kialakulásának veszélyét.
A perifériás artériák betegségei
Az artériák elzáródásos megbetegedései közé tartozik a koszorúerek elzáródása, ami szívinfarktushoz vezethet, < és a perifériás artériák elzáródása, amely előfordulhat a hasi aortán és nagyobb ágain, valamint a végtagok artériáin is. Egyéb perifériás artériás megbetegedések még a Buerger-kór, a Raynaud-kór és az akrocianózis.
A perifériás artériák megbetegedése többnyire ateroszklerózis talaján alakul ki, melyben zsírtartalmú anyagok halmozódnak fel az artéria belső falán, ezzel az eret szűkítve.■ Azonban az artériák részleges vagy teljes elzáródását más tényezők is okozhatják, pl. vérrögök. Ha egy artéria beszűkül, az általa ellátott testrészek nem kapnak elegendő vért. Ez az oxigénellátás csökkenését okozza (iszkémia), amely hirtelen (akut) vagy fokozatosan (krónikus) alakulhat ki.
A perifériás artériás megbetegedések megelőzését segíti, ha a beteg az ateroszklerózis kockázati tényezőit csökkenti, így a dohányzást, az elhízást, a magas vér
▲ lásd a 126. oldalt
■ lásd a 118. oldalt
★ lásd a 120. oldalt
nyomást és a magas koleszterinszintet.* * A cukorbetegség is a perifériás artériák megbetegedésének egyik vezető oka, és megfelelő kezelése késlelteti az artériák megbetegedésének kialakulását. A perifériás artériás betegség megjelenésekor a kezelés már a szövődményekre irányul – tünetei a séta közben jelentkező súlyos lábikragörcsök, angina, szívritmuszavarok, szívelégtelenség, szívinfarktus, szélütés és veseelégtelenség.
A hasi aorta és nagyobb ágainak elzáródása hirtelen vagy fokozatosan alakulhat ki. Hirtelen kialakuló teljes elzáródás során általában a vérárammal odakerült vérrög (embólia) tapad meg az artériában, vagy a szűkült artériában vérrög (trombózis) képződik, illetve az artériafal beszakad (aorta disszekció). Az artéria fokozatosan kialakuló elzáródását általában ateroszklerózis okozza; kevésbé gyakori, hogy az artériafal izmos rétegének kóros növekedése, vagy kiterjedt szövettömeg, mint például daganat külső nyomása hozza létre a szűkületet.
A felső mezenteriális artéria – a hasi aorta nagy ága, mely a belek nagy részét látja el vérrel – hirtelen teljes
A perifériás artériák betegségei
131
Amikor a belek vérellátása megszűnik
A felső mezenteriális artéria látja el vérrel a belek nagy részét. Ha ez az artéria elzáródik, a bélszövet elhal.
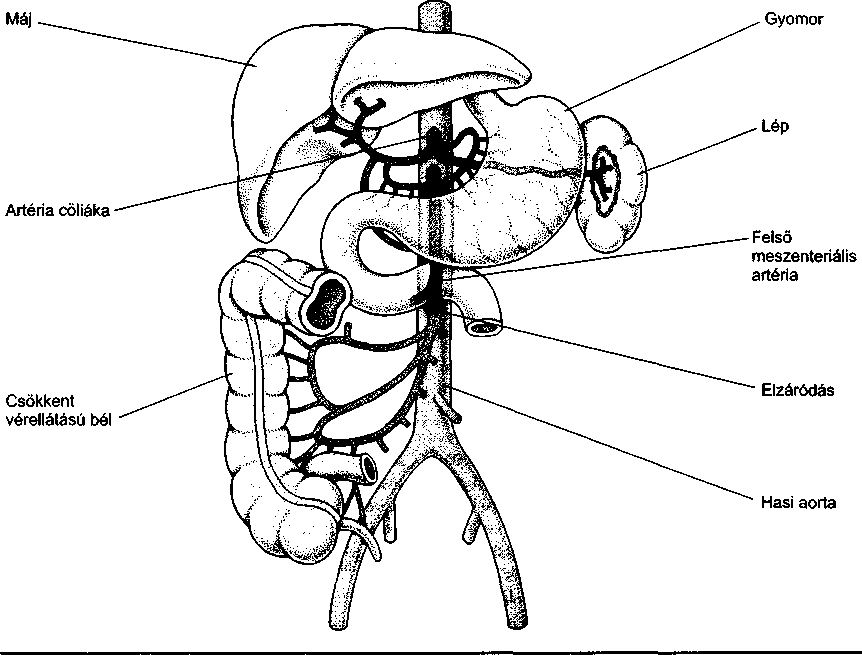
elzáródása sürgősségi állapot. A hasi érelzáródásban szenvedő beteg állapota súlyossá válik, erős hasi fájdalma van. Kezdetben hányás vagy heves bélmozgások észlelhetők. A fizikális vizsgálat során a has nyomásra érzékeny, a hasi fájdalom azonban általában jóval kifejezettebb, mint a has tapintási érzékenysége, mely utóbbi kiterjedt és bizonytalan. A has enyhén puf- fadt lehet. Hallgatón keresztül a vizsgáló kezdetben gyérebb bélhangokat hall, mint normál hasban, később a bélhangok már nem hallhatók. A székletben vér jelenik meg, bár először csak laboratóriumi vizsgálatokkal mutatható ki. Rövid időn belül azonban a széklet véres lesz. A vérnyomás esik, a beteg sokkos állapotba kerül, ahogy a bélelhalás kialakul.
A felső mezenteriális artéria fokozatosan kialakuló szűkülete esetén a fájdalom tipikusan az evést követő 30-60 percben jelentkezik, mivel a meginduló emésztés a bél vérszükségletét növeli. A fájdalom állandó, súlyos és gyakran a köldök körül koncentrálódik. A fájdalom miatt a beteg az étkezésektől félni kezd, így a testsúly jelentős mértékben csökkenhet. A vérellátás elégtelensége miatt a tápanyagok felszívódása a véráramba gyengébb, és ez is testsúlycsökkenéshez vezet.
Ha a véralvadék az egyik veseartériában telepszik meg, az érintett oldalon hirtelen fájdalom lép fel, és a vizelet véressé válik. Az artériák egyik vagy mindkét oldalon történő lassú elzáródása általában ateroszkle-
132
Szív- és érrendszeri betegségek
rózis következménye, magas vérnyomás kialakulásához vezethet (renovaszkuláris hipertóniának nevezzük); ez az elváltozás az összes hipertónia eset 5%-ában mutatható ki.
Amikor az aorta alsó szakasza hirtelen ott záródik el, ahol két nagy ágra oszlik, és a medencén keresztül vérrel látja el a lábakat (artéria iliaka), mindkét láb hirtelen fájdalmassá, sápadttá és hideggé válik. Pulzus nem tapintható a lábon, a beteg lába zsibbad.
Ha az elzáródás fokozatosan alakul ki az aorta alsó szakaszán, vagy valamelyik artéria iliakában, a beteg sétálás közben izomfáradtságot vagy fájdalmat érez a fartájékon, a csípőízületben vagy a vádliban. Férfiakon gyakori az impotencia kialakulása az aorta alsó szakaszának, vagy mindkét artéria iliaka szűkületének következtében. Ha a szűkület a lágyéktájon induló és a térdek felé haladó artériában (comb verőér) alakul ki, a beteg a fájdalmat sétálás alatt jellemzően a vádliban érzi, és az elzáródás alatti területen fáradtság és gyenge pulzus vagy pulzuskiesés észlelhető.
Az, hogy a beteg túléli-e a felső mezenteriális artéria hirtelen elzáródását, és a bél megmenthető-e, attól függ, milyen gyorsan sikerül helyreállítani a vérellátást. Az értékes idő megmentése céljából az orvos a beteget röntgenvizsgálat nélkül is sürgősségi sebészetre küldheti. Ha a felső mezenteriális artéria záródott el, csak az azonnali műtéttel állíthatja helyre a vérellátást és mentheti meg a beteg életét.
A belek vérellátásának tartós elzáródása esetén a hasi fájdalmat nitroglicerin csökkentheti, de az elzáródást csak sebészeti beavatkozás szüntetheti meg. Dopplerultrahanggal és angiográfiávalA határozható meg az elzáródás helye és mértéke, valamint az, hogy operál- ható-e a beteg.
A máj és a lép artériájában kialakult elzáródás nem olyan veszélyes, mint amikor a véráramlás a beleket ellátó artériákban szűnik meg. Még ha az elzáródás a máj vagy a lép bizonyos részeinek károsodását is okozza, műtét akkor is csak ritkán szükséges.
A véralvadék korai eltávolítása a veseerekből helyreállíthatja a vese működését. A veseartériában lassan kialakuló elzáródás kezelésére az orvos angioplasztikát végezhet (az artéria szűkület helyére felvezetett ballon-
A láb artériái
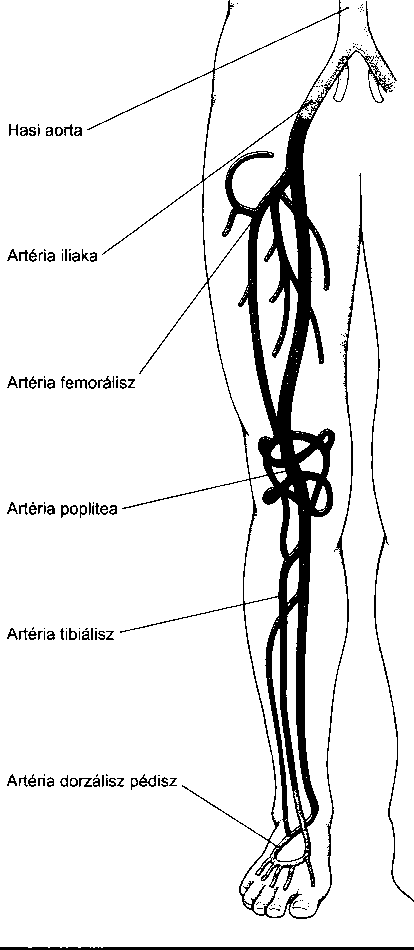
katéter, amelynek többszöri felfújásával szüntethető meg az elzáródás). Általában azonban az elzáródott szakaszt el kell távolítani, vagy bypass műtéttel kell áthidaló megoldást találni.
▲ lásd a 76. és 78. oldalt
A perifériás artériák betegségei
133
Sürgősségi műtét során meg lehet szüntetni a hasi aorta hirtelen kialakult elzáródását, mely azon a területen alakul ki, ahol az aorta a lábat ellátó két nagy ágra oszlik. Néha a vérrögöt trombolitikus gyógyszerek, mint például urokináz befecskendezésével lehet feloldani, de általában sikeresebb a műtét.
A láb artériájában fokozatosan kialakuló szűkület első tünete a fájdalom, érzékenység, görcs vagy fáradtságérzés a lábizmokban, elsősorban fizikai megterhelésre. Ez utóbbi érzést nevezzük claudicatio intermit- tens-nek (időszakos sántítás). Az izmok fájnak séta közben, és a fájdalom hamarabb alakul ki, valamint súlyosabbá válik, ha a beteg gyorsabban vagy emelkedőn felfelé gyalogol. A fájdalom leggyakrabban a lábikrában jelentkezik, de felléphet a lábszárban, a combokon és a csípőben is, a szűkület elhelyezkedésétől függően. A fájdalom nyugalomban megszűnik. Általában 1-5 perc ülés vagy állás után a beteg a fájdalmat megelőzően megtett távolságig tud újra elgyalogolni. Hasonló fájdalom jelentkezik fizikai terhelés során a kar artériáinak szűkülete esetén.
A betegség súlyosbodásával a fájdalom nélkül megtehető távolság csökken. Végül az izmok már nyugalomban is fájdalmasak lehetnek. A fájdalom általában a lábszárban vagy a lábfejen jelentkezik, súlyos, nem szűnő és a láb emelésekor fokozódik. A fájdalom miatt a beteg gyakran nem tud elaludni. A fájdalom akkor múlik el, ha a beteg lábát az ágy oldalán lelógatja, vagy lefelé lógó lábbal ül.
A vérellátás súlyos csökkenése esetén a láb hideg és zsibbad. A bőr száraz és pikkelyes lehet, a körmök és szőrzet növekedése gyenge. Az elzáródás fokozódásakor típusos esetben fájdalom alakul ki a lábujjakon, a sarkon, és a lábszáron, különösen sérülés esetén. A láb összezsugorodhat. Súlyos elzáródás szövetelhalást < gangréna) okozhat.
A láb vagy kéz artériájának hirtelen fellépő teljes elzáródása esetén a beteg súlyos fájdalmat, hűvösséget es zsibbadást érez. A beteg keze vagy a lába sápadt ‘agy kék (cianotikus), pulzus az elzáródás alatti területen nem tapintható.
A beteg által leírt tünetek hívják fel az orvos figyelmet az elzáródás lehetőségére, valamint az a tény, hogy a végtag adott részén a pulzus csökkent vagy nem tapintható. Az orvos a beteg lábának vérátáramlását különböző módon vizsgálja, beleértve a bokák fölötti, és
a felső végtagon végzett összehasonlító vérnyomásmérést. Normálisan a boka felett mért vérnyomás a karon mért vérnyomásnak legalább 90%-a, de súlyos szűkület esetén még 50%-ánál is kevesebb lehet.
A diagnózis különböző eljárásokkal erősíthető meg. A Doppler-ultrahang olyan vizsgálati módszer, ahol a vizsgálófejet az elzáródás területe fölé helyezik a bőrre és a véráramlás adta speciális hangjelenségből következtetni lehet az elzáródás mértékére. A Még kifinomultabb ultrahangvizsgálati eljárás a színes Doppler, ami olyan képet is létrehoz az artériáról, amely a különböző áramlási sebességeket különböző színnel jelzi. Mivel ez az eljárás nem igényel injekciós beavatkozást, lehetőleg ezt javasolják angiográfia helyett.
Angiográfia során röntgenámyékot adó oldatot fecskendeznek be az artériába. Ezután röntgenfelvételeket készítenek a véráramlásról, az artéria átmérőjéről és az esetleges clzáródásról.B Az angiográfiát angioplaszti- ka követheti, melynek során az artériát felnyitják.
Claudicatio intermittens (időszakos sántítás) esetén legalább napi 30 perc séta javasolt, lehetőség szerint. Amikor a beteg fájdalmat érez, meg kell állnia a fájdalom megszűnéséig, majd tovább folytathatja a sétát. Ezzel a tréninggel rendszerint növelhető a kényelmesen megtehető távolság, valószínűleg azért, mert a fizikai tréning javítja az izomműködést, és ez az izmot ellátó többi ér megnagyobbodásához vezet. Elzáródás esetén a betegnek a dohányzás minden formáját abba kell hagynia. Az ágy fejrészének 10-15 cm-rel való megemelése segíti az alsó végtagban a véráramlás növekedését.
Az orvosok olyan gyógyszeres kezelést is javasolhatnak, mint pl. a pentoxifillint, ami növeli az izmok oxigénellátását. Egyéb gyógyszerek, mint a kalcium antagonisták, vagy az aszpirin szintén segíthetnek. A béta-blokkolók, melyek a koszorúér elzáródásában jó hatásúak a szívműködés lassításával és az oxigénigény csökkentésével, az alsó végtagi érszűkületben a tüneteket olykor még ronthatják is.
Lábápolás
A lábápolás célja a láb keringésének megőrzése, és a romlott keringés miatt kialakuló szövődmények megelőzése. A lábon megjelenő fekély esetén különösen
▲ lásd a 76. oldalt
■ lásd a 78. oldalt
134
Szív- és érrendszeri betegségek
A lábápolás
Károsodott alsóvégtagi keringés esetén a betegnek a következő előírásokat kell betartania:
- Naponta vizsgálja meg a lábán a bőrkemé- nyedéseket. tyúkszemeket, gyulladásokat és repedéseket
- Mosson lábat minden nap kézmeleg vízben szappannal, szárítsa meg finoman és gondosan
- A száraz bőrre használjon kenőcsöket
(pl. lanolin)
- Használjon lábhintőport, hogy a lábat szárazon tartsa
- A lábkörmöket vágja le egyenesre, és ne túl rövidre (pedikűrössel is levágathatja)
- Pedikűrös kezelje a tyúkszemeket, bőrke- ményedéseket
- Ne használjon károsító vegyszereket
- Váltson zoknit és harisnyát naponta, cipőt gyakran
- Ne viseljen szűk harisnyát és erősen gumírozott szélű zoknit
- Használjon laza gyapjúzoknit a láb melegen tartására
- Ne alkalmazzon forróvizes palackot és fűtő párnát
- Használjon kényelmes, megfelelő méretű széles talpú cipőt
- Kérje az ortopéd tanácsát speciális cipő viseléséről, ha lába deformált
- Ne használjon nyitott cipőt, ne sétáljon mezítláb
fontos a gondos lábápolás a további romlás megelőzése céljából, mert különben a későbbiekben esetleg még amputáció is szükségessé válhat. A fekélyt tisztán kell tartani: naponta enyhén szappanos vagy sós oldattal
kell átmosni és tiszta, száraz kötéssel kell ellátni. A láb- szárfekélyes betegnek teljes ágynyugalomra van szüksége, úgy, hogy az ágy a fejnél legyen megemelve. Cukorbetegség esetén lehetőség szerint rendszeresen ellenőrizni kell a vércukorszintet. Szabály, hogy a láb keringési zavarai, vagy cukorbetegség esetén a lábon keletkezett bármilyen fekély miatt orvoshoz kell fordulni, ha az 7 napon belül nem gyógyul. Sokszor az orvos antibiotikumos kenőcsöt rendel, ha pedig a fekély fertőzötté válik, az orvos általában szájon át szedhető antibiotikumokat ír fel. A sebgyógyulás heteket, sőt hónapokat vehet igénybe.
Angioplasztika
Angioplasztikaát gyakran végeznek közvetlenül az angiográfiát követően. Az angioplasztika során ballonos végű katétert vezetnek fel az artéria szűkült részébe, majd a ballont felfújják, így a szűkületet kitágítják.A Az angioplasztika csak egy-két napos kórházi kezelést tesz szükségessé, és segítségével megelőzhető a nagyobb műtéti beavatkozás. A beavatkozás nem fájdalmas, de néha kényelmetlen lehet, mert a betegnek hosszasan kell a kemény röntgenasztalon feküdnie. Gyenge nyugtatót adnak, általános érzéstelenítésre nincs szükség. Ezt követően a beteg heparint kap, hogy a kezelt területen ne keletkezzen vérrög. Sok orvos előnyben részesíti a trombocita aggregációt gátló gyógyszereket, pl. az aszpirint, a vérrög kialakulásának megelőzése céljából. Az orvos a beavatkozás eredményességének ellenőrzésére és a szűkület esetleges visz- szatérésének kimutatására ultrahangos vizsgálatot használ.
Az angioplasztika nem végezhető el diffúz szűkületek esetén, ha az hosszú szakaszú, vagy ha a szűkület kifejezetten kemény tapintató. Sebészeti beavatkozás is szükséges lehet, ha a szűkületben vérrög található, mert a vérrög egy darabja leszakad és távolabbi helyen okoz artériás elzáródást, vagy vér kerül az artéria falának rétegei közé, ami elődomborodva elzárja a vérkeringés útját, vagy pedig vérzés lép fel (általában akkor, ha a beteg megelőzés céljából heparint kapott).
A ballonos eszközök mellett más eszközök is – beleértve a lézert, a mechanikus késeket, az ultrahangos katétereket, sztenteket és rotációs eszközöket – használhatóak az elzáródás megszüntetésére. Egyik eszköz sem nevezhető hatékonyabbnak a másiknál.
Műtét
A sebészeti beavatkozás gyakran megszünteti a tüneteket, meggyógyítja a fekélyeket és megelőzheti az amputációt. Az érsebész néha el tudja távolítani a vér-
A lásd a 126. oldalon lévő ábrát
A perifériás artériák betegségei
135
rögöt, amennyiben az csak kis területet zár el. Alternatívaként bypass graftot helyezhet fel a sebész, ami szintetikus anyagból készült cső, vagy a szervezet más helyéről nyert véna lehet, ezzel hidalható át az elzáródás. Másik lehetőség, hogy az elzáródott vagy szűkült részt eltávolítják, és ennek a helyére ültetik be a graftot. Az elzáródás melletti idegek átmetszése (szim- patektómiának nevezett műtét) meggátolja az artériák görcsét, ami néhány esetben nagyon jó hatású lehet.
Ha amputáció válik szükségessé a gyulladt szövetek eltávolítására, a makacs fájdalom megszüntetésére, vagy a gangrénás folyamat megállítására, a sebész arra törekszik, hogy a lehető legkisebb végtagrészt távolítsa el, különösen, ha a beteg művégtag viselését tervezi.
A Buerger-kór (thromboangitis obliterans) a kis és középnagy artériák és vénák elzáródása a dohányzás előidézte gyulladás következtében.
20-40 év közötti erős dohányos férfiak sokkal gyakrabban betegszenek meg Buerger-kórban, mint mások. Csupán a betegek kb. 5%-a nő. Habár a betegség kiváltó oka nem ismert, az egyértelmű, hogy csak a dohányosok betegszenek meg, és a dohányzás folytatásával a beteg állapota súlyosbodik. Mivel a dohányzók csak kis hányadában alakul ki a Buerger-kór, úgy tűnik, hogy egyesek érzékenyebbek, mint mások. Miért és hogyan idézi elő a dohányzás a kórképet, nem ismert.
A tünetek kar és a láb véráramlásának csökkenésével lassan fejlődnek ki, általában az ujjhegyeken és lábujjak hegyén kezdődnek, és innen haladnak felfelé, végül gangrénát (elhalást) okozva. A megbetegedettek 40%-ában vénagyulladás is kialakul, különösen a lábon és lábszáron levő felületes vénákon. A betegek hideget, zsibbadást, bizsergést vagy égő érzést éreznek, mielőtt még látható tünetek jelentkeznének. Gyakran Raynaud-jelenség lép fel, A és izomgörcs észlelhető a talpon, a lábon, ritkábban a kezekben, a karokban és a vállbán. Súlyosabb elzáródás esetén a fájdalom fokozódik és hosszabb ideig tart. A betegség korai szakaszában fekélyek, gangréna, vagy mindkettő kialakulhat. A kéz és a láb hideg, izzad és kékké válik, valószínűleg a fájdalom okozta idegi reakció eredményeként.
A Buerger-kórban szenvedő betegek 50%-ában a pulzus gyenge vagy hiányzik, egy vagy több végtagon
a lábon vagy a csuklónál. A kéz, a láb, az ujjak és a lábujjak sápadtak, amikor a szív szintje felé emeljük, és kivörösödnek, ha leengedjük. Bőrfekélyek és gangréna alakulhatnak ki, általában az ujjakon vagy lábujjakon egy vagy több helyen.
Az ultrahangvizsgálat kimutatja a vérnyomás és véráramlás súlyos csökkenését az érintett lábfejen, kézen és az ujjakon. Angiográfia (artériák röntgen vizsgálata) kimutatja az elzáródott artériákat és az egyéb keringési rendellenességeket, különösen a kezeken és a lábakon.
A betegnek a dohányzást abba kell hagynia, különben az állapot visszafordíthatatlanul romlik, és végül amputáció válhat szükségessé. A beteget a továbbiakban meg kell óvni a hideg hatásától, a különböző sérülésektől, a hőségtől, továbbá olyan anyagoktól, mint a jód, vagy a tyúkszem és a bőrkeményedés kezelésére használatos savaktól, a nem megfelelő méretű cipő okozta sérülésektől, az apró sebészeti beavatkozásoktól (mint a bőrkeményedés eltávolítása), a gombás fertőzésektől és ereket szűkítő gyógyszerek hatásától.
Naponta javasolt kétszer 15-30 perc séta, kivéve a gangrénás, fekélyes bőrelváltozással járó eseteket, vagy pedig már pihenés alatt is fájdalomról panaszkodó betegeket. Ezeknek a betegeknek pihenésre van szükségük. A betegeknek lábukat kötésekkel kell védeniük, sarokpámákkal vagy habosított anyagokkal. Az ágy fejrészét 6-8 cm-rel meg kell emelni, hogy a nehézségi erő segítse az artériás véráramlást. Az orvos pentoxifillint írhat elő, kalcium antagonistát, vagy trombocita aggregáció gátlót, mint az aszpirin, különösen, ha az elzáródást spazmus is okozza.
Ha a beteg a dohányzást abbahagyta, de még mindig fennáll az artériás elzáródás, a sebész a véráramlást növelheti, ha az érgörcs kialakulásának megelőzésére az elzáródáshoz közeli idegeket átvágja. Bypass műtét ezekben az esetekben csak ritkán lehetséges, mivel az érintett artériák túlságosan kicsik.
Funkcionális perifériás artériás
megbetegedések
A megbetegedések legtöbbjét a kar, illetve a láb artériájának spazmusa (görcse) okozza. Ezt előidézheti a
▲ lásd a 136. oldalt
136
Szív- és érrendszeri betegségek
vérerek elégtelen működése vagy pedig az erek tágulását és szűkülését szabályozó idegi vezérlés (szimpatikus idegrendszer) elégtelensége. Ez az idegi defektus azonban az ateroszklerotikus érelzáródás következménye is lehet.
Raynaud-betegség és
Raynaud-jelenség
A Raynaud-betegség és Raynaud-jelenség olyan állapot, amelyben a kis artériák (arteriolák) általában az ujjakon és lábujjakon összehúzódnak, ezáltal a bőr el- sápadását, illetve vörös és kékes foltok megjelenését okozva.
Az orvosok a Raynaud-betegség kifejezést használják, ha egyéb kiváltó megbetegedést nem találnak, és a Raynaud-jelenség kifejezést, ha a jelenség hátterében az ok ismert. Néha a kiváltó ok első alkalommal nem, de általában két éven belül kimutatható.
A Raynaud-betegségben a betegek 60-90%-a fiatal nő.
Az okok magukban foglalják a szklerodermát, reumatoid artritiszt, az arterioszklerózist, idegrendszeri megbetegedéseket, csökkent pajzsmirigyműködést, sérüléseket, bizonyos gyógyszerhatásokat, mint pl. az ergotamin és a metizergid. A Raynaud-jelenség mellett néhányan migrénes fejfájásban, variábilis anginában és kisvérköri hipertóniában (pulmonális hipertenzióban) is szenvednek. Ezek az összefüggések azt sugallják, hogy az ok – az artéria spazmusa – hasonló lehet minden egyes betegségben. Bármi, ami a szimpatikus idegrendszert izgatja, mint az érzelmi stressz vagy a hideg, artériás spazmust okozhat.
A kis artériák spazmusa az ujjakon és a lábujjakon gyorsan alakul ki, általában a hidegnek kitett részeken, és percek vagy órák alatt múlik el. Az ujjak és a lábujjak fehérré válnak, általában foltos jelleggel. Csak egyetlen ujj vagy lábujj, vagy máskor egy vagy több ujjnak csupán egy része érintett piros és fehér foltos. Ahogy a roham megszűnik, az érintett területek a szokásosnál rózsaszínebbé válnak, vagy ritkábban kékessé. A lábujjak és az ujjak általában nem fájnak, de bizseregnek, zsibbadnak, gyakran tűszúrás- szerű és égető érzések jelentkeznek. A kezek és a lábak melegítésével a szín helyreáll és az érzészavarok
megszűnnek. Ha azonban hosszú időn keresztül áll fenn a Raynaud-jelenség (különösen a szklerodermá- soknál) a bőrelváltozások állandósulnak az ujjakon – a bőr vékonnyá, fényessé, repedezetté válik. Apró, fájdalmas részek alakulhatnak ki az ujjhegyeken és a lábujjak hegyén.
Az artériás elzáródás és spazmus elkülönítésére az orvos laboratóriumi vizsgálatokat végez mielőtt és miután a végtagokat hidegnek teszik ki.
Enyhe Raynaud-betegség esetén a törzset, a végtagokat védeni kell a hidegtől, emellett enyhe nyugtatok adhatók. A dohányzást abba kell hagyni, mert a nikotin a vérereket összehúzza. Néhány esetben relaxációs technikák, mint például az autogén tréning csökkentheti a spazmust. A Raynaud-betegség gyakran prazosin- nal vagy nifedipinnel kezelhető. Fenoxibenzamin, metildopa vagy pentoxifilin szintén segíthet. Amikor a panaszok fokozódnak, és egyéb gyógymódok nem segítenek, a szimpatikus idegek átmetszése megszüntetheti a tüneteket, az enyhülés azonban csak egy-két évig tart. Ezt a műtétet hívjuk szimpatektómiának, általában a Raynaud-betegségben hatásosabb, mint a Raynaud- jelenségben.
A Raynaud-jelenség az alapbetegség gyógyításával kezelhető. Fenoxibenzamin segíthet. A vérerek összehúzódását okozó gyógyszerek (béta-blokkolók, kloni- din vagy ergotamin származékok) a Raynaud-jelen- séget súlyosbíthatják.
Az akrocianózis a kezek, lábak folyamatos, fájdalmatlan kékes elszíneződése, melyet a bőr kisereinek megmagyarázhatatlan spazmusa okoz.
Ez az állapot általában nőkön fejlődik ki, de nem feltétlenül azokban, akikben egyéb elzáródásos artériás betegség is fennáll. Az ujjak és a lábujjak, a kezek és a lábak általában hűvösek, kékek, folyamatosan izzadnak, megduzzadhatnak. A hideg hőmérséklet a kék színt általában fokozza, a meleg csökkenti. Az állapot nem fájdalmas, és nem okozza a bőr károsodását.
A diagnózis azon alapszik, hogy állandóan látható a kezeken és a lábakon a cianózis, de a pulzus normális. Kezelés nem szükséges. Javasolható ugyan olyan gyógyszeres kezelés, amely az artériákat tágítja, de általában hatástalan. Nagyon ritkán a szimpatikus idegek átmetszése javítja a tüneteket.
29. FEJEZET
137
Az aorta a legnagyobb artéria, a vért a bal kamrából kapja, és a tüdő kivételével az egész szervezetbe továbbítja. Mint egy nagy folyó, az aorta is kisebb ágakra oszlik, a bal kamrától egészen a has alsó részéig (medence), a medencecsont tetejéig.
Az aortával kapcsolatos problémák a fal foltszerű gyengeségét – amely az aortafal előboltosulását idézheti elő (aneurizma) -, a külső szakadást és vérzést, valamint az aortafal rétegeinek szétválását (disszekció) foglalják magukba. Ezen állapotok bármelyikének hirtelen fellépése azonnal halálos lehet, de kialakulásuk akár évekig is tarthat.
Az aorta és nagy ágainak képe
A vér, amely az aortán keresztül hagyja el a szívet, a
tüdőt kivéve a test minden részébe eljut.
Szív
Mellkasi aorta —
Közös
nyaki
verőér
celső mesenteriális artéria —
Hasi aorta
Vese artériák
Cöliákia törzs
Alsó
mesenteriális
artéria
Közös ssípö artériák
Felszálló
(ascendáló)
aorta
138
Szív- és érrendszeri betegségek
Az aneurizma az artéria falának, általában az aortának, kiboltosulása (dilatáció).
A kiboltosulás általában lassan alakul ki az aortafal gyengeségének a helyén. Bár az aorta hosszában bárhol kialakulhat, háromnegyedrészt a hasi aortaszakaszon alakul ki. Az aneurizma lehet akár körkörös (sac- cularis), akár csőszerű (fuziform) kiboltosulás; a fúzi- form gyakoribb.
Az aorta aneurizma elsősorban arterioszklerózis eredménye, A amely eléggé meggyengíti az aortafalat ahhoz, hogy a benne uralkodó nyomás a kiboltosulást létrehozhassa. Az aneurizmában gyakran alakul ki véralvadék (trombus), ami a fal rétegeibe terjedhet. Az aneurizma kialakulásának veszélyét növeli a magas vérnyomás és a dohányzás. Sérülés, az aorta gyulladásos megbetegedései, öröklődő kötőszöveti megbetegedések, mint a Marfan-szindrómaB és a szifilisz növelik az aneurizma kialakulásának valószínűségét. A Mar- fan-szindrómában az aneurizma leginkább a felszálló aortarészen (közvetlenül a szívből való eredés szakasza) alakul ki.
Az aneurizma nemcsak az aortán, hanem más artériákon is kialakulhat. Sok közülük veleszületett vagy arterioszklerózis következtében kialakuló érfalgyenge- ség. Mások sérülés következtében alakulhatnak ki, mint például baleset, vagy golyó által okozott sérülés, illetve bakteriális vagy gombás fertőzés következtében. A gyulladások általában a szervezetben bárhol keletkezhetnek, típusosán a szívbillentyűn. ★ A fertőzött artéria aneurizma az agyban különösen veszélyes, korai kezelése fontos. A kezelés gyakran a sebészeti helyreállítást jelenti, ami nagyon kockázatos.
A HASI AORTA ANEURIZMÁJA
A hasi aorta, mely a test hasi szakaszán vonul végig, aneurizmája többször mutat családi előfordulást. Ezek az aneurizmák leggyakrabban magas vérnyomásban alakulnak ki. Ezek az aneurizmák 7 cm-nél is nagyobbak, és könnyen elszakadhatnak (az aorta normális átmérője 2,5 cm)
▲ lásd a 120. oldalon lévő táblázatot
■ lásd az 1306. oldalt
- lásd a 101. oldalt
- lásd a 111. oldalt
A hasi aorta aneurizmájában szenvedő beteg gyakran érez hasi lüktetést. Az aneurizma fájdalmat okozhat, különösen mélyen a hasban, és a fájdalom a hátba sugárzik. A fájdalom súlyos és állandó, bár a testhelyzet változtatásával csökkenhet.
A szakadás első jele a has alsó részén és a háton jelentkező igen heves fájdalom, ami az aneurizma körüli részen érzékenységet okoz. Súlyos belső vérzéssel a beteg gyorsan sokkos állapotba kerül.® A szétrepedt hasi aorta aneurizma gyakran végzetes.
A fájdalom általában későijei. Sok hasi aorta aneurizmában szenvedő betegnek azonban nincs tünete és a diagnózis felállítása a más okból történő szokásos fizikális vizsgálat és röntgenvizsgálat kapcsán véletlenül történik. Az orvos pulzáló tömeget érezhet a has középvonalában. A berepedésre hajlamos, gyorsan növekvő aneurizma fájdalmat, vagy érzékenységet jelezhet, ha megnyomják a has vizsgálata során. A kövér emberekben akár nagy aneurizma is észrevétlen maradhat.
Számos laboratóriumi vizsgálat segíti az aneurizma diagnózisának felállítását. A hasi röntgen kimutathatja az aneurizmát, ha annak falában kalcium-lerakódás van. Általában az ultrahangvizsgálat pontosan megmutatja az aneurizma méretét. A komputertomográfia (CT), különösen intravénás kontrasztanyag beadását követően, még pontosabban határozza meg az aneurizma nagyságát és alakját, de ez egy drágább vizsgáló eljárás. A mágneses rezonancia vizsgálat (MRI) szintén nagyon pontos képet ad, de drágább mint az ultrahang, és ritkán van rá szükség.
Addig, amíg az aneurizma nem reped be, a kezelés a méretétől függ. Ha az aneurizma 5 cm-nél nem tá- gabb, ritkán reped szét, de ha 6 cm-nél tágabb, a szét- repedés sokkal gyakoribb. Ezért az orvos a 6 cm-nél tágabb aneurizma esetén műtétet javasol, hacsak egyéb egészségügyi megfontolás miatt nem túl kockázatos. A sebészi eljárás a szintetikus graft beültetésével helyreállítja az ér állapotát. A műtéti halálozás körülbelül 2%-os.
Az aneurizma szétrepedése, vagy akár csak fenyegető repedése, azonnali sebészeti ellátást igényel. A szétrepedt aneurizma műtéti halálozása 50%. Amikor az aneurizma szétreped a vesék károsodásának veszélye áll fenn, a vérellátás megszűnése, vagy a shockkal
Aorta aneurizma és disszekció
139
kapcsolatos vérvesztés miatt. Ha a veseelégtelenség a műtétet követően alakul ki, a túlélés esélye igen rossz. A nem kezelt aneurizmaszakadás mindig végzetes.
A MELLKASI AORTA ANEURIZMÁK
Az aorta mellkasi szakaszának aneurizmái az összes aneurizmák egynegyedét teszik ki. A mellkasi aorta aneurizmájának különösen gyakori formája amikor az aorta a szívből való kilépés után szélesedik ki. Ez a megnagyobbodás annak a billentyűnek az elégtelenségét okozhatja, ami a szív és aorta között helyezkedik el (aortabillentyű), így a billentyű becsukódása után a vér visszaszivárog a bal kamrába. Az ilyen betegek 50%-a Marfan-szindrómás, vagy ennek valamilyen változatában szenved. A másik 50%-nak a fentieket létrehozó, kimutatható alapbetegsége nem ismert, bár többségüknek magas vérnyomása van.
A mellkasi aneurizma hatalmassá nőhet anélkül, hogy tüneteket okozna. A tüneteket a megnagyobbodott aortának a környező képletekre gyakorolt nyomása okozza. Jellegzetes tünet a fájdalom (általában a háton), a köhögés, a zihálás. A beteg vért köhöghet fel a nyomás, a légcső vagy a környező légutak eróziója következményeként. A nyelőcsőre (az a csatorna, ami az ételt a gyomorba továbbítja) gyakorolt nyomás nyelési nehézséget okozhat. Rekedtség is kialakulhat a gégét beidegző ideg nyomása következtében. A betegnél a jellegzetes tünetek csoportosan is kialakulhatnak (Homer-szindróma), amelyek: beszűkült pupilla, lógó szemhéj, az arc egyik oldalának verejtékezése. A mellkasröntgen kimutathatja a félretolt légcsövet. Kóros mellkasi pulzáció szintén tünete lehet a mellkasi aorta aneurizmájának.
Amikor a mellkasi aorta aneurizma szétreped (rup- rurál) a hát felső részén igen heves fájdalom lép fel. Ahogy a repedés tovább terjed, a fájdalom a háton lefelé, a hasba sugárzik. A fájdalom még a mellkasban és a karokban észlelhető, szívrohamot utánozva (szívinfarktus). A beteg hamar sokkos állapotba kerülA és a verveszteség miatt meghal.
Az orvos a tünetekből következtethet a mellkasi aor- ia aneurizmájára vagy vizsgálat során véletlenül fedezi fel. A más okból elvégzett mellkasröntgen is kimutatja
az aneurizmát. Komputertomográfia (CT), mágneses rezonancia vizsgálat (MRI), vagy transzözofageális ultrahang az aneurizma pontos méretét is meghatározza. Az aortográfia (egy radiológiai vizsgálat, amit kontrasztanyag beadása után végeznek el és kirajzolja az aneurizmát) általában segíti az orvost annak meghatározásában, hogy milyen sebészeti megoldást válaszszón, ha szükséges.
Ha a mellkasi aneurizma 7 cm vagy annál szélesebb akkor sebészeti beavatkozás szükséges, általánosságban szintetikus grafital. Mivel a ruptura (szakadás) Marfan-szindrómásokban gyakoribb, az orvosok azt javasolják, hogy ebben az esetben még a kisebb ane- urizmákat is sebészetileg állítsák helyre. A műtét alatti halálozás veszélye magas – általában 10-15%. A gyógyszeres terápia béta-blokkolókkal csökkentheti a szívfrekvenciát és a vérnyomást, ezzel kisebbé válhat a ruptura kialakulásának veszélye.
Az aorta disszekció (disszekáló aneurizma – aneurysma dissecans) nagyon gyakran végzetes megbetegedés, melyben az aortafal belső része bereped, míg a fal külső része ép. A vér a repedésen keresztül a középső rétegbe kerül át, ezzel új csatornát nyitva meg az aortafalban.
Az aortafal sérülése felelős az aorta disszekcióért. A sérülés leggyakoribb oka a magas vérnyomás, ami az aorta disszekcióban szenvedő betegek több mint 2/3- ban kimutatható. Egyéb okok közé tartoznak például a kötőszövet öröklődő megbetegedései, különösen a Marfan, vagy Ehlers-Danlos-szindróma, a szív és vérerek veleszületett defektusai, mint az aorta koarktáció- ja, a nyitott Botall-vezeték az aortabillentyű hibái,■ az arterioszklerózis és a sérülés. Ritkán a disszekció szövődményként is létrejöhet, amikor az orvos katétert vezet az artériába (aortográfiánál, vagy angiográfiánál) vagy a szíven, illetve vérereken történő sebészeti beavatkozás közben.
a lásd a 111. oldalt
■ lásd az 1224. oldalt
140
Szív- és érrendszeri betegségek
Az aorta disszekció magyarázata
Aorta disszekcióban, az aorta belső fala bereped, a vér a repedésen át szivárog, leválasztva a fal középső rétegét és így a falban álcsatornát (állument) alakít ki.
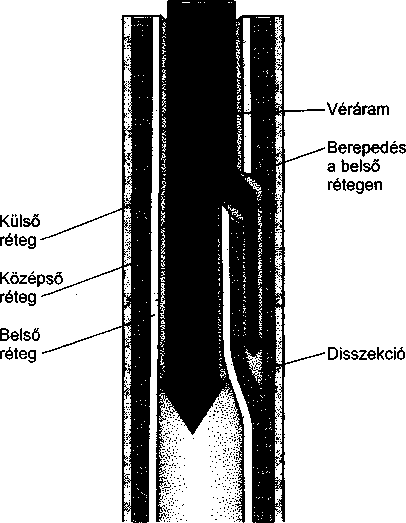
Gyakorlatilag minden aorta disszekciós beteg fájdalomról számol be – jellemző a hirtelen fellépő, alig elviselhető fájdalom. A leggyakrabban kínzó, hasogató jellegűnek írják le a fájdalmat a mellkas egész területére kiterjedően. A fájdalom gyakori a háton a két váll között is. A fájdalom gyakran a disszekció útját követi, ahogy az az aorta mentén halad.
Amint a disszekció tovaterjed, egyes pontokat kizárhat a véráramból, ahol egy vagy több artéria ágazik el az aortából. A szövődmények attól függően alakulnak
ki, hogy milyen artériákat zár el, az így kialakuló kórképek a sztrók, szívinfarktus, hirtelen hasi fájdalom, idegrendszeri károsodás, amely érzészavart, valamint egy végtag mozgásképtelenségét okozza.
Az aorta disszekció megkülönböztető tünetei az orvos számára nyilvánvalóvá teszik a diagnózist. A vizsgálat során az aorta disszekciós betegek 2/3-ában csökkent, vagy nem tapintható a pulzus a karokon és a lábon. A disszekció, amely a szív felé visszafelé terjed, a hallgatón keresztül hallható, zörejt okoz. A mellkasban vér gyűlhet össze. A disszekcióból kiszivárgó vér a szív körül a szívműködést gátolhatja, szívtamponádot okozhatA – ami életet fenyegető állapot.
A mellkasröntgen az aorta kiszélesedését a betegek 90%-ában kimutatja. Ultrahangos vizsgálat erősíti meg a diagnózist, abban az esetben is, amikor az aorta nem szélesedett ki. A komputertomográfia (CT) kontrasztanyag beadása után kimutatja a disszekciót, és gyorsan elvégezhető, ami sürgős esetekben igen fontos.
Az aorta disszekciós betegeket a kórház intenzív osztályára kell felvenni, hogy az életjeleket (pulzus, vérnyomás, légzésszám) szorosan monitorizálni lehessen. A halál a disszekciót követő néhány órán belül beállhat. Ezért amilyen gyorsan csak lehet, el kell kezdeni a gyógyszeres kezelést, valamint a szívfrekvencia és a vérnyomás csökkentését a lehető legkisebb értékre, amely még elég az agy, a szív és a vesék vérellátására. A gyógyszeres terápiát követően gyorsan kell dönteni a sebészeti beavatkozás vagy a gyógyszeres kezelés folytatása között.
Az orvosok az aorta első néhány centiméterét érintő, szívhez közel fekvő szakaszának disszekciója esetén majdnem mindig a sebészeti beavatkozást javasolják, hacsak a kialakult szövődmények nem teszik túlságosan veszélyessé azt. A szívtől távolabb elhelyezkedő disszekció esetén általában a gyógyszeres kezelést folytatják – kivéve, ha a disszekció vérszivárgással jár, illetve Marfan-szindrómás betegeknél. Ezekben az esetekben sebészeti megoldás szükséges.
A sebészeti beavatkozás során a szétvált aorta lehető leghosszabb szakaszát kivágják, megakadályozzák, hogy a vér a szétválás során keletkezett csatornába kerüljön, és az aortát szintetikus grafttal állítják helyre. Ha az aortabillentyű elégtelenül működik, akkor ezt is helyreállítják, vagy műbillentyűt ültetnek be.
▲ lásd a 105. oldalon lévő táblázatot
A vénás és limfatikus rendszer betegségei
141
Az aorta disszekciós betegek 75%-a kezelés nélkül az első két hétben meghal. Ezzel szemben a kezelt betegek 60%-a túléli az első két hetet, és még öt év múlva is él, 40% több mint tíz évig él a beavatkozást követően. Az első két hét után a betegek harmada a disszek- ció szövődményeiben, 2/3-a egyéb betegségben hal meg.
A sebészeti beavatkozás következtében történő halálozás a speciális sebészeti centrumokban az aortához közel fekvő disszekció esetén 15%, és valamivel
magasabb a távolabb elhelyezkedők esetén. Az aorta disszekció orvosi kezelése, beleértve a sebészeti kezelést is, hosszú ideig tartó gyógyszeres, vérnyomáscsökkentő kezelés, ezzel csökkentve az aortafal nyomását.
Az orvosoknak szorosan figyelni kell a szövődmények kialakulására, amelyek közül három különösen fontos: ismételt disszekció, a sérült aortaszakaszban kialakuló aneurizma, és fokozódó vérvisszaszivárgás az aortabillentyűn keresztül. Bármelyik szövődmény sebészeti ellátást igényel.
A vénás és limfatikus rendszer
betegségei
A vénák a vért a test összes szervéből visszaszállítják a szívbe. Fő megbetegedései a gyulladás, a vér- rögösödés, illetve a vénás rendszer kitágulásához és varikozitáshoz vezető betegségek. A nyirokérrendszer olyan vékony falú erekből áll, amelyek folyadékot, fehérjét, sókat, tápanyagokat és egyéb anyagokat szállítanak a test szerveiből a vénákba. A nyirokérrendszer a folyadékot a nyirokcsomókon keresztül szállítja, melyek a fertőzés és daganatsejtek tovaterjedése elleni védelmet szolgálják. A nyirok végül a nyak vénás ereibe ürül ki. A nyirokérrendszer legfőbb zavara, ha az erek az adott folyadékmennyiséget nem tudják elszállítani a vénás keringésbe, valamint ha ezek az erek daganat vagy gyulladás következtében elzáródnak.
A láb a vénák két nagy csoportját tartalmazza: a felületes vénák a bőr alatt, míg a mélyvénák az izmok között helyezkednek el. A felületes és mélyvénás rendszert rövid vénák kötik össze. A vérnyomás normálisan az összes vénában alacsony, és a láb vénáiban ez az alacsony nyomás problémát okozhat. A vér a láb vénáiból állás közben a szív felé halad. A mélyvénák elsődleges szerepet játszanak a vér felfelé továbbításában. A lábszár erős izmai minden lépéskor erősen ösz- szenyomják a vénákat, hasonlóan ahhoz, amikor a fogkrémes tubusból fogkrémet nyomunk ki, ezzel a vért felfelé továbbítják. Ezek a vénák a vér 90%-át agy még nagyobb hányadát továbbítják az alsó vég- :aaból a szív felé.
Annak biztosítására, hogy a vér csak felfelé áramoljon, a mélyvénákban egyirányító billentyűk vannak. Minden billentyűnek két csúcsa van, amelyek hegyesen találkoznak. A vér a billentyűkön keresztül, mint egy csapóajtón halad át, így a nehézségi erő ellenében felfelé haladó vért a billentyűk záródása nem engedi visszaáramolni.
A felületes vénák billentyűi hasonlóak, de a billentyűkön keresztül a vér nem préselődik felfelé, mivel nincsenek izmokkal körülvéve. így a vér a felületes vénákban sokkal lassabban folyik, mint a mélyvénákban. A vér nagy része átkerül a mélyvénás rendszerbe a két rendszert összekötő kis vénákon keresztül.
Mélyvénás trombózisról beszélünk, amikor a mélyvénás rendszerben megalvad a vér.
A vérerekben kialakuló véralvadékot trombusnak nevezzük. Bár a trombusok akár a felületes, akár a mélyvénás rendszerben kialakulhatnak, csak a mélyvénás trombózisok veszélyesek. A mélyvénás trombózis azért veszélyes, mert a trombus egy része leszakadhat és tovasodródhat a vérárammal, ezután a tüdőben valamelyik szűk artériában megakadhat, elzárva ezzel a véráramlás útját. A mozgó trombust embólusnak nevezzük. A trombus körüli gyulladások enyhék, így a trombus kevésbé tapad a véna falához, könnyebben leszakadhat és embólus válik belőle. A lábikra izmainak
142
Szív- és érrendszeri betegségek
A vénák egyirányú billentyűi
A két ábra mutatja, hogy a véna billentyűk hogy működnek. A bal oldalon látható, hogy normális véráramlás esetén, hogy nyílnak ki. Bal oldalon az ábra mutatja, hogy a billentyűk záródásakor a vér visszaáramlása akadályozott.
Billentyűk nyitva Billentyűk zárva

préselő hatása tovább hajtja a leszakadt vérrögöt, különösen akkor, amikor a gyógyuló beteg ismét mozogni kezd.
Mivel a vér a lábvénákból a szív felé halad, majd onnan a tüdőbe, így a lábvénákból eredő embólusok a tüdőben zárnak le egy vagy több artériát; ezt az állapotot pulmonális embolizációnak nevezzük.A A pulmonális embólia súlyossága az embólusok méretétől és mennyiségétől függ. A nagy pulmonális embólus csak
nem a teljes véráramlást képes megakadályozni a jobb szívfélből a tüdőbe, perceken belül halált okozva. Szerencsére nem gyakoriak az ilyen méretes embólusok, de senki nem tudja előre megjósolni, hogy melyik kezeletlen mélyvénás trombózis fog ilyen jelentős embolizációt okozni. így mélyvénás trombózis esetén az orvosok minden beteget gondosan megfigyelnek.
A mélyvénás trombózist nem szabad a tágult felületes vénák gyulladásával összekeverni, ami fájdalmas, de ezzel szemben nem veszélyes.
Három kiváltó ok vezethet mélyvénás trombózis kialakulásához: a vénafal sérülése; a véralvadási hajlam fokozódása, ami számos daganatos megbetegedésben megtörténhet, vagy ritkán fogamzásgátló tabletta szedése folyamán alakulhat ki; és a vénákban történő véráramlás lelassulása, ami hosszan tartó ágyban fekvés következtében alakul ki, mivel a lábszár izmai nem húzódnak össze, és így nem préselik a vért a szív felé. Mélyvénás trombózis alakulhat ki például szívinfarktus után, ha sokáig ágyban fekszik a beteg anélkül, hogy mozgatná a lábát, vagy paraplégiás (mindkét alsó végtagi bénulásban szenvedő) betegeknél, ahol hosszú időn keresztül nem dolgoznak az izmok. Sérülés vagy nagyobb sebészeti beavatkozás szintén növeli a véralvadási hajlamot. Ritkán egészséges emberekben is kialakulhat a trombózis hosszan tartó ülés következtében, például hosszú vezetés vagy repülőút alatt.
A mélyvénás trombózisos betegek körülbelül fele tünetmentes. Ezekben az estekben a mellkasi fájdalom, amelyet tüdőembólia okoz, lehet az első rosszat sejtető tünet. A mélyvénás trombózis körüli gyulladás következtében a véráramlás elzáródásakor a lábikraizom megdagad, fájdalmassá válik, tapintásra érzékeny, meleg. A sarok a láb, vagy a comb szintén megdagadhat attól függően, hogy mely vénákat érinti a folyamat.
Néhány trombus gyógyulhat úgy, hogy hegszövetbe épül, ami viszont a vénák billentyűit károsíthatja. Következményes folyadék felszaporodás (ödéma) a lábat duzzadttá teheti, a lábon felfelé terjedhet, egészen a combig, ha az elzáródás a vénában magasan van. Az ödéma súlyosbodhat a nap végére a nehézségi erő hatására, ami állás és ülés közben hat rá.
Éjszaka az ödéma felszívódik a vénák jobb kiürülése következtében, mivel a láb vízszintes helyzetben van.
A mély vénás trombózis késői tünete a bőr barnás elszíneződése, általában a bokák körül. Az elszíneződés
▲ lásd a 165. oldalt
A vénás és limfatikus rendszer betegségei
143
a kitágult vénákból a bőr alá vándorló vörösvértestek- ből ered. Az elszíneződött bőr sérülékeny, még kisebb sérülés, mint például vakarózás, kisebb ütés is sérülést okozhat, fekély kialakulásához vezethet.
A mélyvénás trombózis megállapítása az orvos számára nehézséget jelenthet a fájdalom hiánya és a hiányzó vagy csak kismértékű lábduzzadás miatt. A betegség gyanúja esetén ultrahangos vizsgálat szükséges (duplex scan) ami megerősítheti a diagnózist. Ha a betegnél pulmonális embólia tünetei jelentkeznek a mellkas izotópos vizsgálata szükséges, ami a diagnózist megerősítheti, valamint a lábat duplex scannel vizsgálják.
Bár a mélyvénás trombózis kockázata nem előzhető meg teljesen, többféleképpen csökkenthető. A mélyvénás trombózis szempontjából veszélyeztetett betegeknél – nagyobb műtéti beavatkozások, hosszú utazás esetén – a lábat minden 30 percben 10-szer be kell hajlítani.
Az rugalmas zokni (illetve harisnyanadrág) viselése a vénákat folyamatosan szorítja össze, és a áramlás gyorsabbá válik, ezáltal a véralvadás kevésbé valószínű. Azonban a rugalmas zokni csak minimális védelmet nyújt és hamis biztonságérzetet kelt. Ezáltal elterelik a figyelmet a hatásosabb megelőző módszerekről. Ha nem helyesen viselik ezt a szorító zoknit, akkor fel- gyűrődik és a panaszokat tovább rontja, mert a véráramlást a lábakban elszorítja.
Antikoaguláns terápia. A sebészeti beavatkozás előtt, közben és néha utána a véralvadás gátlása hatásosabb.A
A pneumatikus zokni egy másik hatásos módja a véralvadás megelőzésének. Általában műanyagból készítik ezeket a zoknikat, amelyek egy elektromos pumpa segítségével automatikusan felfújhatok és leenged- hetők, így ismételten préselik a lábszárat és kiürítik a vénákat. Ezek a zoknik a sebészeti beavatkozás előtt használatosak, a műtét során is rajta hagyják a betegen es posztoperatív periódusban is addig használja a beteg amíg nem kezd eljárni.
Lábdagadás
A lábdagadás megelőzhető akár ágyban fekvéssel, akar a láb felemelésével, vagy kompressziós kötés alkalmazásával. Ezeket a kötéseket gyakorlott orvosnak vagy nővérnek kell felhelyezni, és néhány napig rajta kell hagyni a lábon. Ezalatt az idő alatt a sétálás na
gyon fontos, ha a dagadás nem szívódik fel teljesen, akkor a kötést újra fel kell helyezni.
A vénák sohasem gyógyulnak meg a mélyvénás trombózist követően, a probléma sebészeti korrekciója egyelőre kísérleti stádiumban van. A kompressziós kötés levétele után a lábdagadás megelőzése céljából mindennap rugalmas zokni viselése javasolt. A zoknit nem szabad a térd fölé húzni. A dagadás általában kevésbé gyakori a térd fölött és nem okoz komplikációkat. Leotard típusú rugalmas zokni vagy erős elasztikus harisnyanadrág általában nem szükséges.
Bőrfekélyek
Ha fájdalmas bőrfekély alakul ki, a helyesen felhelyezett kompressziós kötés segíthet. Hetente egyszer vagy kétszer kell felhelyezni. Ezek a kötések a vénákban történő vérkeringés javításával általában segítik a fekélyek gyógyulását. Bőrkrémek, balzsamok vagy bőrre alkalmazható gyógyszerek hatása mérsékelt. A fekélyek általában fertőzöttek és a seb kifakadása miatt gennygyülem és rossz szag alakulhat ki, ezért a kötést minden alkalommal cserélni kell. A gennyet és a kifakadt váladékot a sebből szappannal és vízzel ki kell mosni. Ezek nem késleltetik a gyógyulást.
Amikor a véráramlás a vénákban felgyorsul, a fekély önmagától meggyógyul. Miután meggyógyult, rugalmas zokni viselése megelőzheti a kiújulását. Ha a kötés meglazult, azt a lehető leghamarabb vissza kell helyezni. Ha az anyagi körülmények megengedik, akkor a beteg 7 speciális zoknit szerezzen be (vagy 7 párat, ha mind a két lába érintett). Egy-egy zoknit csak a hét meghatározott napján használjon, majd mossa ki és csak a következő héten vegye fel újra. így a zoknik hosszú élettartamúak lesznek.
A nem gyógyuló fekélyek esetenként bőrátültetésre szorulhatnak.
A felületes phlebitis (thromophlebitis) a felszínes vénák gyulladása és ezekben kialakuló vérrögképződés.
A flebitisz (phlebitis) a testben bármelyik vénában kialakulhat, de leggyakoribb a lábszár vénáiban. Általában azokban a betegekben alakul ki, akiknek a vénái kanyargósak; vénatágulatok esetén azonban általában nem alakul ki flebitisz.
▲ lásd a 167. oldalt
144
Szív- és érrendszeri betegségek
Még a legkisebb sérülés is gyulladást okozhat a vénán. A mélyvénás trombózissal szemben, amely kevésbé okoz gyulladásos tüneteket és általában fájdalmatlan, a felületes vénák gyulladása hirtelen (akut) gyulladásos reakciót indít el, amely trombus képződés kialakulását segíti elő, szorosan a véna falához tapad és kevésbé valószínű, hogy leszakad. Szemben a mélyvénákkal a felületes vénákat nem öleli körül izomzat, ami a préseléssel a trombusok leszakadásához vezetne. Ezért a felületes flebitisz nem okoz embóliát.
Helyi fájdalom, duzzanat és bőrpír gyorsan kialakul a véna felett, és ez a terület melegebb lesz. Mivel a vér a vénában összacsapzódott, a véna kemény, húrszerű a bőr alatt, nem olyan puha mint a normális vagy tágult vénák. Ez a kemény szalagszerű érzés a véna teljes hosszában tapasztalható. A diagnózis a fájdalmas terület vizsgálata után az orvos számára általában magától értetődő.
A felületes flebitisz leggyakrabban magától megszűnik. Fájdalomcsillapítók, mint az aszpirin, ibuprofen segíthetnek a fájdalom megszüntetésében. A flebitisz gyógyulása több napot is igénybe vehet, akár hetekig is tarthat, amíg a rögösödés és a érzékenység teljesen eltűnik. A korai gyógyulás érdekében az orvos lokálisan befecskendezhet fájdalomcsillapítót, eltávolíthatja a vérrögöt, majd pedig kompressziós kötést alkalmaz, amit a betegnek több napon keresztül viselnie kell.
Amikor a felületes flebitisz eléri a lágyék tájékot, ahol a felületes vénák a mélyvénákba ömlenek, a trombus a mélyvénák felé kiterjedhet és leszakadhat. Ennek megelőzésére a sebészek a felületes vénák gyulladása esetén sürgős sebészeti beavatkozásként a felületes vénák lekötését javasolják. Általában ezt a sebészeti beavatkozást helyi érzéstelenítésben végzik anélkül, hogy a betegnek kórházba kellene feküdni, a beavatkozás után a megszokott életvitelét folytathatja.
A varikózus vénák a lábon lévő kitágult felületes vénák.
A vénák varikozitásának pontos oka nem ismert, de valószínű, hogy a felületes vénák falának gyengesége okozza. Ez a gyengeség öröklődő lehet, idő elteltével a fal gyengesége a rugalmasság elvesztéséhez vezet. A
vénák megnyúlnak, hosszabbakká, szélesebbekké válnak. Ugyanazon a helyen kell elférnie a vénáknak, mint megelőzően amikor normálisak méretűek voltak, így a megnyúlt vénák kanyargóssá válnak, kígyószerű- en kiboltosulnak a bőrből. A megnyúlásnál még fontosabb a kitágulás, ami a billentyűket egymástól eltávolítja, ennek eredményeként, amikor a beteg áll, a vénák gyorsan megtelnek vérrel, és a vékony falú kanyargós vénák még jobban kitágulnak. Ez a megnagyobbodás ráterjed az összekötő vénákra is, amelyek a felületes vénákból a vért a mélyvénákba továbbítja. A kapcsoló vénák billentyűjének sérülésekor a vér visszafelé áramlik a felületes vénák felé, amikor a mélyvénákban az izmok összehúzódásukkal a vért felfelé préselik. Ezzel a felületes vénák méginkább kitágulnak, megnyúlnak.
Amellett, hogy a vénák csúnyák, a varikózus vénák gyakran fájnak, a lábat fáradttá teszik. Sokaknál azonban még egészen nagy kitágult vénák esetén sem jelentkezik fájdalom. A láb alsó része és a boka viszket, különösen ha a láb meleg, miután a beteg levette a zoknit. A viszketés vakarózást eredményez, amely vörösséget és piros foltokat okoz, amit gyakran helytelenül száraz bőrnek tartanak. Ezek a tünetek néha rosszabbak amikor a véna tágulata kialakul, mint amikor a véna már teljesen kitágult.
Csak a betegek kis százalékánál alakul ki szövődmény a vénatágulat következtében, mint bőrgyulladás, vénagyulladás vagy vérzés. A bőrgyulladás általában a boka belső oldalán piros hámló viszkető bőrpírt vagy barnás elszíneződést, a vakarózás vagy a kisebb sérülések fájdalmas, nem gyógyuló fekélyeket okoznak.
A vénagyulladás kialakulhat magától vagy valamilyen sérülés következményeként, és bár általában fájdalmas, a tágult vénákban kialakult vénagyulladás kevésbé veszélyes.
Amikor a tágult véna vagy a póklábvénák fölött a bőr vékony, kisebb sérülések – különösen borotválkozáskor vagy vakarózáskor – vérzést okozhatnak. A fekélyek szintén okozhatnak vérzést
A tágult vénák kitüremkedései a bőr alatt láthatók, de a beteg panaszai már a vénák láthatóvá válása előtt jelentkeznek. Amikor a tágult vénák még nem láthatók, az orvos a láb megtapintásával érezheti azokat, és megítélheti a probléma kiterjedését.
A vénás és limfatikus rendszer betegségei
145
Néhány orvos röntgenvizsgálatot vagy ultrahangvizsgálatot javasol a mélyvénák működésének megítélésére. Általában ezek a vizsgálatok akkor szükségesek, ha a bőrön levő elváltozások a mélyvénák megbetegedésére utalnak vagy a beteg bokája dagad ödéma miatt (folyadék összegyülemlése a bőr alatti szövetekben). A tág vénák önmagukban nem okoznak ödémát.
Mivel a tágult vénák nem gyógyíthatók, a kezelés főleg a tünetek csökkentését, a külső megjelenés javítását és a szövődmények megelőzését szolgálja. A láb felemelése – lefekvéskor vagy pedig lábzsámoly használata ülőhelyzetben – csökkenti a tág vénák okozta tüneteket, de nem előzi meg a véna kitágulását. A véna tágulatok terhesség alatt alakulhatnak ki, leggyakrabban a szülés előtt 2-3 héttel, ebben az időszakban nem szabad kezelni.
Rugalmas zokni (illetve harisnyanadrág) nyomhatja a vénákat, megelőzheti a kitágulásukat és a fájdalmat. Akik nem akarják sebészeti úton, vagy injekciós terápiával kezeltetni a vénákat, vagy olyan állapotban vannak, ami ezeket nem teszi lehetővé, az elasztikus harisnya viseletét választhatják.
Sebészet
A sebészeti kezelés célja, hogy olyan sok tág vénát távolítsanak el, amennyit csak lehet. A legnagyobb felületes véna a véna saphena amely a bokától a lágyékig terjed és összeköttetésben áll a fő mélyvénával. A véna saphena eltávolítását kihúzással végzik. A sebész két metszést ejt, egyiket a boka felett, a másikat a lágyék- rájon és mind a két oldalon kinyitja a vénát. Egy hajlékony vezető szálat vezet végig a véna belsejében és ezzel együtt kihúzza a vénát. Annyi tág vénát kell eltávolítani, amennyit csak lehet, a sebész több apró bemet- szest is végez különböző területeken. Mivel a felületes vénák szerepe kevésbé fontos a vér szív felé való visz- szajuttatásában, mint a mélyvénáké, ezért eltávolításuk nem károsítja a keringést, ha a mélyvénák jól működnek. Ez a beavatkozás hosszú, így a beteg általános érzéstelenítést igényel. Bár a sebészeti beavatkozás megszünteti a tüneteket és megelőzi a szövődmények kialakulását. hegeket hagy hátra. Minél kiterjedtebb a sebészeti eljárás, annál hosszabb idő múlva jelennek meg útra a tágult vénák. A sebész azonban a tág vénák kialakulására való hajlamot nem gyógyítja meg.
injekciós terápia
Az injekciós terápia egy alternatív sebészi megoldás a ■. enak lezárására, hogy a vér ne tudjon rajtuk keresztül folyni. A véna falát irritáló folyadékot fecskendez-
A varikózus vénák billentyűi
A normális vénában a billentyűk záródása megelőzi a vér visszafolyását. A varikózus, tág vénákban a billentyűk nem záródnak össze, mivel a véna túlságosan tág, így a vér rossz irányba folyhat.
Egészséges véna Varikózus véna
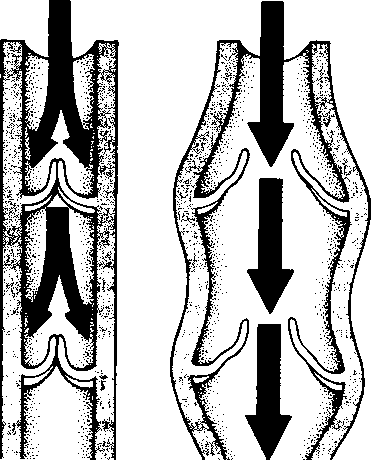
nek a vénába, ami trombust hoz létre. Lényegében ez az eljárás ártalmatlan felületes vénagyulladást hoz létre. A trombus gyógyulása hegszövet kialakulásával jár, amely a vénát lezárja. A trombus azonban feloldódhat ahelyett, hogy hegesedne és ekkor a varikózus vénák ismételten kinyílnak.
Az injekciós terápia nagyon elterjedt az USA-ban 1930-1950 között, azonban megszakították a kismértékű eredmények és a komplikát szövődmények miatt. A sok gyógyszer közül több nem volt megfelelően kivizsgálva és nemkívánatos, sőt alkalmanként veszélyes mellékhatásokat okozott. Mivel a beavatkozás egyszerűnek tűnt, sok orvos megfelelő tapasztalatok nélkül alkalmazta. A mai technika sokkal sikeresebbnek tűnik és biztonságosabban alkalmazható bármilyen méretű varikózus vénánál.
146
Szív- és érrendszeri betegségek
Ha a befecskendezett véna átmérője kompresszióval – egy speciális kötéstechnikával – csökkenthető, a trombus mérete csökkenthető és ez a kívánalomnak megfelelően kedvezőbbé teszi a hegszövet kialakulását. Az új technika további előnye, hogy megfelelő kompresszióval gyakorlatilag megszünteti a felületes véna gyulladásával járó fájdalmat.
Bár az injekciós terápia időigényesebb, mint a sebészeti eljárás, ugyanakkor érzéstelenítés nem szükséges, az új varikózus vénák, ahogy kialakulnak már gyógyíthatóak, és az emberek két kezelés között a saját normális életvitelüket folytathatják. Azonban, akár ha modem technikával is, néhány orvos az injekciós terápiát csak akkor javasolja a varikózus vénák eltávolítására, ha a sebészeti megoldáson már túl vannak vagy ha a betegnek kozmetikai célból van szüksége rá.
A varikózus vénákkal rendelkező betegeknek gyakran van póklábvénája is, amelyeket helytelenül, szétrepedt kapillárisoknak neveznek. A póklábvénákat a varikózus vénákból származó nyomás visszahatás okozza és általában azt gondolják, hogy alig ismert hormonális faktorok is szerepet játszanak kialakulásában, ami megmagyarázza miért gyakoribbak ezek nőknél, elsősorban terhesség alatt. Ha a póklábvénák fájdalmat vagy égő érzést okoznak, vagy nagyon csúnyák, akkor szintén injekciós terápiával gyógyíthatók.
Az arteriovenózus fisztula kóros összeköttetés egy artéria és egy véna között.
Normálisan a vér az artériából a kapillárisba kerül, és innen a vénába. Az arteriovenózus fisztula esetén a vér közvetlenül az artériából a vénába kerül, megkerülve a kapillárisokat. Az arteriovenózus fisztula lehet veleszületett, vagy kialakulhat a születés után is (szerzett fisztula).
A veleszületett arteriovenózus fisztulák nem gyakoriak. A szerzett arteriovenózus fisztulákat okozhatja sérülés, ami az egymás mellett fekvő artériát és vénát károsítja. A sebesülés általában egy késtől vagy golyótól származó áthatoló seb. A fisztula azonnal kialakul vagy kialakulhat néhány órát követően. A terület gyorsan megdagad, ha a vér a környező szövetekbe jut.
▲ lásd a 87. oldalt
Néhány terápiás beavatkozás – művesekezelés – minden alkalommal szükségessé teszi a vénák megszú- rását. Ezekkel az ismételt véna szúrásokkal a vénák gyulladása és véralvadék alakulhat ki. Végül a véna hegszövettel elzáródik. Ezt a problémát megelőzheti az orvos arteriovenózus fisztula készítésével, általában a karon, az egymáshoz közelfekvő véna és artéria között. Ez a beavatkozás szélesíti a vénát és a tű behatolását könnyebbé, a véráramlást pedig gyorsabbá teszi, ezáltal megelőzi a véralvadék képződését. Szemben a nagy arteriovenózus fisztulákkal, ezek a kis fisztulák nem okoznak keringési zavart, és amikor a továbbiakban már nincs rájuk szükség, bezárhatok.
Amikor veleszületett arteriovenózus fisztulák a bőrhöz közel vannak, az áramlás tapintható lehet és a bőr kékesen elszíneződik. Jól látható helyeken (pl. az arc) ezek vörösek és általában csúnyák.
A nem kezelt nagy, szerzett arteriovenózus fisztulá- kon a vér nagy hányada az összeköttetésen keresztül átkerülhet a magas vémyomású artériából a vénába. A vénafal nem eléggé erős ahhoz, hogy ezt a magas vérnyomást tartósan elviselje, így a fala megnyúlik, a véna megnagyobbodik és kiboltosul (néha varikozitást utánozva). A vér kórosan gyors visszatérése az arteriovenózus fisztulán keresztül a szívbe, terheli a szívet, ezzel keringési elégtelenséget okoz. A Minél nagyobb a fisztula, annál gyorsabban alakul ki a szívelégtelenség.
A hallgatót a nagy, szerzett arteriovenózus fisztula felé helyezve az orvos hangos zakatoló jellegű zörejt hall, amely gépszerű mozgást utánoz (gépzörej). A diagnózis megerősítésére és a probléma kiterjedésének meghatározására az orvos izotópot juttat az érbe amely ezáltal a röntgenfelvételen kimutathatóvá válik. Az izotóp kimutatja a véráramlás útját, ami nyomon követhető radiológiai képalkotó technikával (angiogram).
A kis, veleszületett arteriovenózus fisztulák lézer- koagulációs kezeléssel kimetszhetők vagy eltüntethetők. Ezt az eljárást gyakorlott érsebésznek kell végezni, mert a fisztulák néha sokkal nagyobb kiteijedésűek, mint ahogy a felszínen az eredetileg látható. Az arteriovenózus fisztulák a szem mellett, az agyban vagy egyéb nagyobb struktúrák mellett különösen nehezen gyógyíthatók.
A szerzett arteriovenózus fisztulákat sebészeti úton kell korrigálni a diagnózis felállítását követően olyan gyorsan, amilyen gyorsan csak lehet. Ha a sebész nem
A vénás és limfatikus rendszer betegségei
147
Nyirok, nyirokcsomó és a nyiregrendszer
Hogyan érhetik el a szöveteket az oxigén, a tápanyagok és az egyéb életfontos anyagok? Feloldódnak a folyadékban, amely a kapillárisok igen vékony falán keresztül kiszivárog. A folyadék egy része visszaszívódik a kapillárisokba, a maradék folyadék (nyirok) apró erekbe folyik (nyirokerek). A nyirokerek nagyobbak mint a kapillárisok, de kisebbek, mint a legkisebb vénák. A legtöbb nyirokérnek a vénákéhoz hasonló billentyűi vannak, melyek az alva- dékony myirok keringését a helyes irányba, a nyakon lévő két nagy nyirokvezeték felé terelik. Ezek a nagy csatornák a nyirkot a vénán át a véráramba ürítik.
Ahogy a nyirok a nyirokerekben folyik, stratégiailag fontos helyeken elhelyezkedő nyirokcsomókon halad át (néha nyirokmirigynek nevezik), ami fontos szerepet játszik a szervezet immunvédekező mechanizmusában. A nyirok
csomók kiszűrik az apró idegen részecskéket, amik a nyirokba kerültek – például a daganat sejteket, amelyek a közeli tumorból váltak le. Az orvos vizsgálja a nyirokcsomókat, amikor daganatot állapítanak meg. annak kimutatására, hogy áttéteket adott-e. A nyirokcsomók alapvető immunológiai összetevőket állítanak elő, beleértve a fehérvérsejteket, melyek az idegen anyagok elpusztítására antitesteket képeznek.
A baktériumokat elfogó nyirokcsomók megduzzadnak és puhává válnak, limfadenitisznek nevezett állapot jön létre. Alkalmanként a baktériumok a nyirokutak gyulladását is előidézik, amit limfangitisznek neveznek. A betegnek puha, vörös csíkok jelennek meg a bőrén, általában hidegrázás, láz kíséretében. A streptococ- cusok és staphylococcusok okoznak leggyakrabban limfangitiszt.
éri el könnyen a fisztulát – pl. ha az agyban van – ez gyógyítható az artéria elzárásával, komplex injekciós technika használatával, ami trombus képződést okoz és ezáltal megszünteti a véráramlást a fisztulán keresztül.
.4 limfödéma duzzanat, melynek oka, hogy a nyirok nem áramlik vissza a vénás rendszerbe.
Ritkán a limfödéma már születéskor észlelhető, gyakrabban az élet folyamán később alakul ki még akkor is, ha veleszületett vagy szerzett oka van.
A veleszületett nyirokpangás kialakulhat, ha nagyon kevés a nyirokér, és emiatt ezek nem tudják az összes nyirkot elszállítani. A panasz általában a lábakat érinti, ritkán a karokat. A kongenitális nyirokpangás nőknél gyakoribb, mint a férfiaknál.
A duzzadás már születéskor észlelhető, de általában a nyirokerek a csecsemőben keletkező kis mennyiségű nyirkot még el tudják szállítani. A duzzanat gyakrabban később alakul ki, ahogy a nyirok mennyisége növekszik es a kis mennyiségű nyirokér túlterhelné válik. A duzzanat általában az egyik vagy mindkét lábon jelentkezik. A limfödéma első tünete lehet a láb puffadtsága,
melynek következtében a beteg a nap végére a cipőt szűknek érzi. A cipő benyomatot hagyhat a bőrön. Az állapot korai stádiumában a duzzanat elmúlik, ha a lábat magasra emelik (sok ember akinek nincs nyirokpangása tapasztalhatja a duzzadást, ha hosszú időn keresztül áll). A veleszületett nyirokpangás idővel rosszabbodik, a duzzanat egyre súlyosabbá válik és nem tűnik el teljesen még az éjszakai pihenés során sem.
A szerzett nyirokpangás gyakoribb, mint a veleszületett. Jellemző, hogy nagyobb sebészeti beavatkozásokat követően alakul ki, különösen daganat eltávolítását követően, amikor a nyirokcsomókat és nyiroku- takat is kiirtják, vagy pedig röntgennel besugározzák; pl. a daganatos mell és kapcsolódó nyirokcsomók eltávolításakor a kar duzzanata alakul ki. Az ismételten gyulladásba került nyirokerek hegesedése szintén nyirokpangást okoz, de ez nagyon ritka állapot, kivéve a trópusi parazita, a Filaria által okozott gyulladást.
A szerzett nyirokpangásban a bőr egészségesnek tűnik, de duzzadt és ödémás. Megnyomva a területet az ujjbenyomatot nem tartja meg, szemben azzal, hogyha a duzzanatot folyadékgyülem okozza (ödéma) a vénákban történő elégtelen vérkeringés következményeként. Ritka esetekben a megdagadt végtag különösen nagy
148
Szív- és érrendszeri betegségek
lesz, a bőr pedig olyan vastag és merev, hogy az elefánt bőrére hasonlít (elefántiázis).
A nyirokpangásnak nincsen terápiája. Kismértékű nyirokpangás esetén kompressziós kötéssel csökkenthető a duzzanat. Súlyosabban esetekben pneumatikus (levegővel felfújható) kötés javasolható minden nap egy vagy két órára, a duzzanat csökkentésére. Ha a duzzanatot egyszer sikerült csökkenteni, akkor a betegnek rugalmas zoknit kell viselnie a térd fölé érően, minden nap, felkeléstől lefekvésig. Ez valamelyest féken tartja a duzzanatot. A kar limfödémája esetén minden nap pneumatikus ingujj – mint a pneumatikus zokni – használatos a duzzanat csökkentésére. Elasztikus ingujj használata szintén lehetséges. Elefántiázis esetén kiteijedt operáció szükséges a duzzadt szövetek nagy részének bőr alóli eltávolítására.
A lipödéma a zsír bor alatti kóros összegyülemlése, ami leggyakrabban az alsó testfélen, a láb alsó részén, a boka és a lábikra között alakul ki.
A lipödéma sokkal gyakoribb nőkön és már születéskor jelen van. Bár nyirokpangáshoz hasonlónak tűnik, ez más megbetegedés.
Mind a két láb érintett, a láb alsó része és a bokák elvesztik normális alakjukat, de a megnagyobbodás megáll a boka fölött és nem terjed ki a láb többi részére. A lábak duzzadtak, és fájdalmasak lehetnek. Nyomásra az ujjbenyomat nem marad meg. A bőr a lábon normálisnak néz ki, de puha, ami azért lehetséges, mert az alatta lévő szövet zsírgyülem.
A zsírleszívás nagymértékben javíthatja a láb kontúrját.
149
- RÉSZ
A tüdő és a légutak
megbetegedései
- A tüdő és a légutak biológiája 150
A légzőrendszer működése • A légzés szabályozása • Köhögés • Nehézlégzés • Mellkasi fájdalom • Zihálás • Stridor • Vérköpés (haemoptoe) • Szederjesség (cianózis) • Dobverőujj • Légzési elégtelenség • Légzésjavító kezelés (respirációs terápia)
- A tüdő és a légutak megbetegedéseinek diagnosztikus vizsgálatai 159
A tüdőtérfogat és a légáramlás vizsgálata • Az áramlási térfogat vizsgálata • Az izomerő mérése
- A gázáteresztő képesség mérése • Alvásvizsgálatok • Artériás vérgázelemzés • A mellkasi képalkotó vizsgálatok • A mellkascsapolás (punkció) • Szövetmintavétel (biopszia) a mellhártyából • Hörgötükrözés (bronchoszkópia)
- Mellkastükrözés (torakoszkópia) • Gátortükrözés (mediasztinoszkópia) • Mellkasi műtét (torakotómia) • Szívás
- Heveny légzési elégtelenség tünetegyüttes (akut respirációs distressz szindróma) 164
- Tüdőembólia
165
- Hörghurut 168
- Foglalkozási tüdőbetegségek 180
Szilikózis • Fekete tüdő • Azbesztózis • Berilliózis • Foglalkozási asztma • Bisszinózis • Gáz és kémiai expozíció • Jóindulatú pneumokoniózis
- A tüdő allergiás megbetegedései 185
Allergiás túlérzékenység okozta tüdőgyulladás (hiperszenzitív pneumonitisz) • Eozinofil sejtes tüdőgyulladás • Allergiás tüdőaszpergillózis • A tüdő Wegener-granulomatózisa • Goodpasture- szindróma
- Infiltratív tüdőbetegségek 190
Ismeretlen eredetű tüdőszövet-hegesedés • Hisztiocitózis X • Idiopátiás pulmonális hemosziderózis • Pulmonális alveoláris proteinózis • Szarkoidózis
- Tüdőgyulladás 194
Pneumococcus okozta tüdőgyulladás • Staphylococcus okozta tüdőgyulladás • Gram-negatív baktériumok okozta tüdőgyulladás
- Haemophilus influenzáé okozta tüdőgyulladás
- Légionárius betegség • Atípusos tüdőgyulladás
- Papagájkor (psittacosis) • Vírusos tüdőgyulladás • Gomba okozta tüdőgyulladás • Pneumocisztisz okozta tüdőgyulladás • Légúti idegentest okozta tüdőgyulladás
- Hörgőtágulat (bronchiektázia) és atelektázia (tüdőrész-összeesés) 169
- Tüdőtályog
200
43. Cisztás fibrózis
201
- A légutak szűkületével vagy elzáródásával járó (obstruktív) betegségek 173
Asztma • Krónikus obstruktív tüdőbetegség
44. A mellhártya betegségei 205
Pleuritisz • Mellkasi folyadékgyülem • Légmell (pneumotorax)
45. Tüdődaganat
209
150
A tüdő és a légutak biológiája
A légzőrendszer az orral és a szájüreggel kezdődik, és a légcsövön keresztül a tüdőben folytatódik, ahol a légkörből származó oxigén a testszövetekből érkező széndioxidra cserélődik ki. A nagy rózsaszín szivacshoz hasonlító tüdő a légzőrendszer legnagyobb egysége, amely csaknem kitölti a mellkast. A bal tüdő valamivel kisebb, mint a jobb, mert helyet kell adnia a mellkas bal oldalán elhelyezkedő szívnek. Mindkét tüdő részekre osztható, a jobb oldalon három, a bal oldalon két lebenyre (lobus).
A levegő az orron és a szájon keresztül kerül a légzőrendszerbe, majd lefelé folytatja útját a garaton
A tüdő és a légutak belső szerkezete
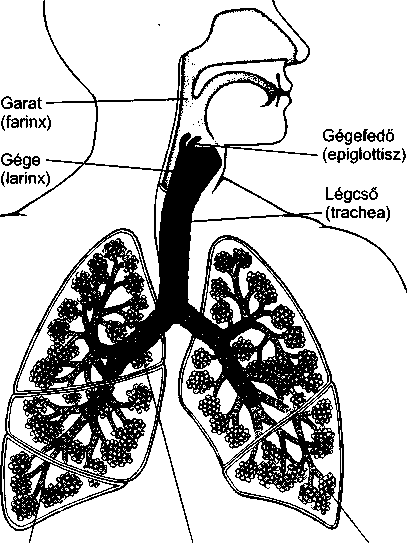
Hörgöcske Hörgő Léghólyag
(bronchiolus) (bronchus) (alveolus)
(farinx), és a gégén (larinx) keresztül. A gége bejáratát kis, lebenyszerű izomszövet fedi (epiglottisz – gégefedő), amely nyeléskor bezáródik, és így megakadályozza, hogy étel jusson a légutakba.
A legnagyobb légút a légcső (trachea), amely két főhörgőre ágazva a két tüdőbe vezeti a levegőt. A főhörgők ezt követően számtalan ágra oszlanak (hörgők – bronchusok), majd még kisebb légutakban folytatódnak (hörgőcskék – bronchiolusok). Utóbbiak a legszűkebb légutak – átmérőjük mintegy fél milliméter. A légutak fejre állított fához hasonlítanak, ezért a légzőrendszer ezen részét gyakran bronchusfának nevezik.
Minden hörgöcske végén a szőlőfürthöz hasonlóan tucatnyi hólyagszerű, levegővel telt üreg (léghólyag – alveolus) található. Mindkét tüdő a léghólyagok millióit tartalmazza, és minden léghólyagot a hajszálerek sűrű szövedéke vesz körül. A léghólyagok különlegesen vékony fala lehetővé teszi, hogy az oxigén a hajszálérben levő vérbe vándoroljon, és hogy a bomlástermék, azaz a széndioxid onnan a léghólyagba jusson.
A mellhártya (pleura) csúszós hártya, amely lehetővé teszi azt, hogy a tüdő a légvételek alkalmával köny- nyen mozoghasson. Beborítja a tüdőt és visszahajolva a mellkas belső felszínét is. Normálisan a mellhártya két síkos lemeze között gyakorlatilag nincs szabad tér, a két lemez a tüdő tágulásakor és összehúzódásakor finoman siklik egymáson.
A tüdőket és a mellkasban helyet foglaló többi szervet csontos váz védi, amelyet a szegycsont (stemum), a bordák és a gerinc alkotnak. A 12 pár borda úgy veszi körül a mellkast, hogy hátul mindegyik bordapár a gerinc csontjaihoz (csigolyák – vertebrae) kapcsolódik, míg a mellkas elülső felén a felső hét bordapár közvetlenül, bordaporcokkal kapcsolódik a szegycsonthoz. A nyolcadik, kilencedik és tizedik bordapár a felette lévő bordaporchoz rögzül; az utolsó két pár rövidebb (lengőborda), elöl nem kapcsolódik.
A bordák között fekvő ún. bordaközi izmok a bordák mozgását segítve vesznek részt a légzés folyamatában. A légzéshez szükséges legfontosabb izom a rekeszizom (diafragma). E harang alakú lapos izom a tüdőt a hasüregtől választja el. A rekeszizom a szegy-
A tüdő és a légutak biológiája
151
Gázcsere a léghólyagok és a hajszálerek között
A légzörendszer feladata két gáz, az oxigén és a széndioxid cseréje. A légcsere a tüdőléghó- lyagok milliói és az őket körülvevő hajszálerek között történik. Miként az alsó ábra szemlélteti, a belégzett oxigén a léghólyagokból a hajszálerek vére felé halad, a széndioxid a hajszálerekben keringő vérből a léghólyagokba jut.
Tüdővéna felé
Tüdőartéria felől
Léghólyag (alveolus)
Hörgőcske (bronchiolus)
Hajszálerek
(kapillárisok)
Alacsony
oxigéntartalmú vér
Magas
oxigéntartalmú
(oxigenizált) vér
csont alapjához, a bordázat alsó részéhez és a gerinchez kapcsolódik. A rekeszizom összehúzódásával növeli a mellkas térfogatát, így a tüdő kitágul.
A légzőrendszer elsődleges feladata, hogy oxigént szállít a tüdőbe, bejuttatja az oxigént a vérbe, ugyanakkor eltávolítja a bomlásterméket, azaz a széndioxidot. A belégzett oxigén a tüdőbe áramlik és eléri a léghólyagokat. A léghólyagok fala és az őket körülölelő hajszálerek csak egyetlen sejtrétegnyi vastagságúak, és egymással nagyon szoros összeköttetésben vannak. Az oxigén könnyen keresztüljut a léghólyag falán és átlép a hajszálérben áramló vérbe, míg a széndioxid a vérből a léghólyagba kerül, majd az orron és szájon keresztül kilélegezzük. Az oxigénben dús vér a tüdőkből a tüdővénákon keresztül a bal szívfélbe jut, amely a vért a szervezetbe pumpálja. Az oxigénszegény, és széndioxidban gazdag vér a két nagy vénán, a felső és alsó fő gyűjtő visszéren (véna cava superior, véna cava inferi- or) keresztül tér vissza a jobb szívfélbe, majd a tüdőartérián keresztül a tüdőbe áramlik, ahol felveszi az oxigént és megszabadul a széndioxidtól.A
A légzés általában automatikus; az agy alapján található légzőközpont szabályozza tudat alatti szinten. Az aortában, illetve nyaki verőerekben elhelyezkedő apró érzékelő szervek, valamint az agy maga is észleli, ha az oxigénszint túl alacsony vagy a széndioxidszint túl magas; ekkor az idegrendszer növeli a légvételek számát és mélységét. Ezzel szemben, ha a széndioxidszint túlzottan lecsökken, a légzés lassul. Nyugalomban egy átlagos felnőtt percenként 15-ször vesz levegőt. A tüdőnek nincs saját izomzata, ezért a légzési munkát elsősorban a rekeszizom, másodsorban pedig a bordaközi izmok végzik. Az erőltetett vagy nehezített légzésben egyéb nyaki, mellkasfali és hasizmok is részt vesznek.
A rekeszizom összehúzódáskor lefelé mozdul el, megnövelve ezzel a mellkas térfogatát. A mellkasban lévő nyomás csökken és a nyomás kiegyenlítésére le-
▲ lásd a 69. oldalon lévő ábrát
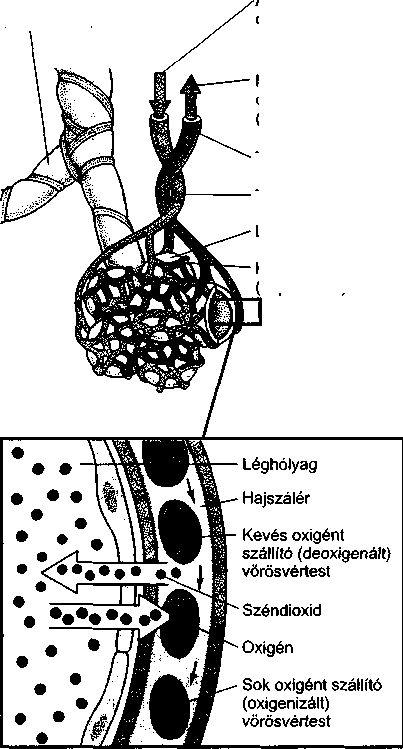
152
A tüdő és a légutak megbetegedései
A rekeszizom szerepe a légzésben
Amikor a rekeszizom összehúzódik, a mellüreg kitágul, belsejében a nyomás csökken. A nyomás kiegyenlítésére levegő áramlik a tüdőbe. Amikor a rekeszizom elernyed, a mellüreg térfogata csökken, a nyomás emelkedik, és kipréseli a levegőt a tüdőből.
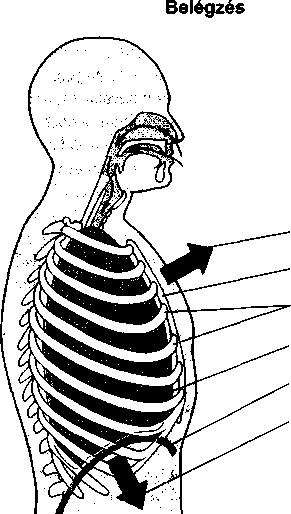
A mellkas tágul Szegycsont Bordák
Tüdő Rekeszizom
A rekeszizom összehúzódik
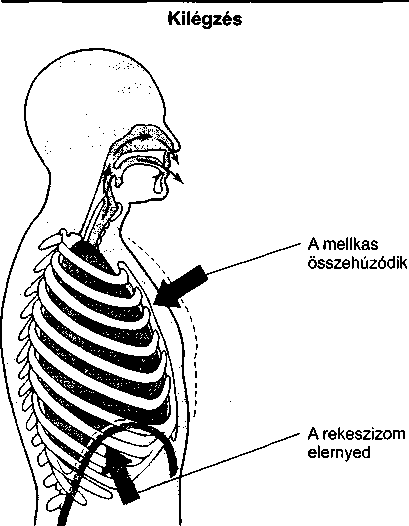
vegő áramlik a tüdőbe. Ezt követően a rekeszizom el- emyed, bedomborodik a mellkasba, melynek ürege összeszűkül, a nyomás emelkedik. A tüdő rugalmasságának köszönhetően a levegő kiáramlik. E folyamatban részt vesznek a bordaközi izmok is, különösen akkor, ha a légzés mély vagy gyors.
Légzőrendszer betegségeinek
tünetei
A légzőrendszer betegségeinek leggyakoribb tünete a köhögés, nehézlégzés, mellkasi fájdalom, zihálás, stridor (a légzés alatti sípoló hang), vérköpés (vér felköhögése – haemoptoe), bőr kékes elszíneződése (cianózis), az ujjvégek kiszélesedése, és a légzési elégtelenség. Többségük nemcsak a légzőrendszer megbetegedésekor észlelhető. Mellkasi fájdalom ki
alakulhat például szív- vagy emésztőrendszeri betegség esetén is.
A köhögés hirtelen kialakuló heves levegőmozgás, amelynek célja, hogy a légutakat megtisztítsa az idegen anyagoktól.
A köhögés, mely mindenkinek ismerős folyamat, a tüdők és a légutak védelmét szolgáló bonyolult reflex eredménye. Egyéb mechanizmusokkal együtt a köhögés a belélegzett (aspirált) apró részecskéktől segít megvédeni a tüdőt. A köhögés esetenként köpetürítéssel jár – a tüdőkből nyálka, törmelék és sejtek keveréke ürül ki.
A köhögésnek számos formája fordul elő. Lehet kínzó, különösen, ha mellkasi fájdalommal, nehézlégzéssel vagy szokatlanul nagy mennyiségű köpet (slejm –
A tüdő és a légutak biológiája
153
nyák) ürítésével jár. Ha azonban a köhögés évtizedek alatt fejlődik ki, mint a dohányosok idült hörghurutja esetében, a beteg aligha van betegsége tudatában.
A köhögésről szerzett információk segítik az orvost a kiváltó ok megállapításában. Ezért az orvos megkérdezheti:
- Mennyi ideje észlelhető a köhögés
- A nap melyik szakában jelentkezik
- Milyen tényezők befolyásolják: pl. hideg levegő, testhelyzet, beszéd, evés, vagy ivás
- Kíséri-e mellkasi fájdalom, légszomj, rekedtség, szédülés vagy egyéb tünetek
- Köpetürítéssel jár-e.
A beteg üríthet köpetet köhögés nélkül, vagy lehet köpetürítés nélküli száraz köhögése. A köpet megtekintése segíti a diagnózis felállítását. Sárga, zöld vagy barna köpet bakteriális fertőzésre utalhat. Tiszta, fehér, vizes köpet a bakteriális fertőzésre nem jellemző, inkább vírusfertőzés, allergia vagy irritáló anyag okozhatja. Az orvos mikroszkóppal is megvizsgálhatja a köpetet. A mikroszkóppal látott baktériumok és fehérvérsejtek a bakteriális fertőzés gyanúját erősítik meg.
A köhögés fontos szerepet játszik a köpet kiürítésében és a légutak tisztításában, így nagy mennyiségű köpet képződésekor nem szabad a köhögést csillapítani. A kiváltó ok – mint például a gyulladás, a tüdőben levő folyadék, vagy az allergia – kezelése fontosabb. Például bakteriális gyulladásban antibiotikumot, allergiában antihisztamint lehet adni.
A köhögéscsillapító gyógyszerek száraz (köpet, nyák termelődés nélküli) köhögés esetén adhatóak, ha az nagyon zavarja a beteget. Bizonyos körülmények között, amikor a beteg például kimerült, de (a köhögés miatt) nem tud pihenni, köhögéscsillapító gyógyszerekkel mérsékelhető a köhögés, még akkor is, ha köpet szakad fel. A köhögés a gyógyszerek két csoportjával kezelhető: a köhögéscsillapítókkal és a nyákoldókkal expectoransok).
Köhögéscsillapító kezelés
A köhögéscsillapító gyógyszerek gátolják a köhögést. A kodein, mely kábító hatású (narkotikus) és fájdalomcsillapító (analgetikum), az agyban elhelyezkedő köhögési központ gátlásán keresztül csillapítja a köhö- gesr. ugyanakkor a betegeket álmosíthatja. Hányingert, innyást és székrekedést is okozhat. Ha a kodeint hosz- sz_ időn keresztül alkalmazzák, a köhögés megfelelő merekű csillapításához az adagot emelni kell. A köhö
géscsillapításra számos egyéb narkotikum is használható, de mellékhatásaik is hasonlóak.
A dextrometorfan nem fájdalomcsillapító, de hatásosan gátolja az agyi köhögés-központot. Számos recept nélkül kapható köhögéscsillapító gyógyszer alkotórésze, hozzászokás veszélye nem áll fenn, és nem okoz álmosságot.
A demulkensek védő bevonatot képeznek a sérült nyálkahártyán. A gége fölötti terület imitációja okozta köhögésben használatosak. A demulkensek cukorka és szirup formájában érhetők el.
A helyi érzéstelenítők, mint a benzokain, a köhögé- si’reflexet gátolják. Ezeket a gyógyszereket a garat hátsó falára permetezve, olyan beavatkozásokat végezhet az orvos, amelyeket a beteg köhögése akadályozna, mint például a hörgőtükrözés (bronchoszkópia – olyan vizsgálat, amelynek során a hörgőket egy optikai csövön keresztül közvetlenül tanulmányozzák).
A párainhaláció, például porlasztóból, a garat és a légutak ingerlésének csökkentésével segítheti a köhögés csillapítását. A pára nedvessége oldja a nyákot, ezzel könnyebben kiköhöghetővé teszi. Hideg párásító hasonlóan eredményesen használható.
Köptetők (expectoransok)
Aköptetők a váladékot hígabbá, folyékonyabbá és így könnyebben kiköhöghetővé teszik. A jodidok gyakran használt expectoransok, emellett a guaifenezin és a ter- pen hidrát is számos recept nélkül kapható gyógyszer alkotórésze. Gyermekekben a kis adag ipecacuana szirup, különösen croupban, hasznos lehet. A nyákot elfolyósító gyógyszereket (mukolitikumok) akkor használják, amikor a legfőbb probléma, hogy a bronchusváladék sűrű, tapadós, mint például cisztás fibrózisban.
Antihisztaminok, dekongesztánsok, hörgőtágítók
A légutakat szárító antihisztaminoknak a köhögéscsillapítás kezelésében alig vagy egyáltalán nincs szerepük, kivéve ha azt allergia okozza, vagy a közönséges nátha kezdetén. Az egyéb okok miatt kialakuló köhögés esetén azonban az antihisztaminok szárító hatása ártalmas, mert a nyákot tapadóssá teszik, így felköhögését megnehezítik.
Dekongesztánsok, mint a feniiefrin, amelyek az orrdugulást enyhítik, a köhögés könnyítésére nem használatosak, kivéve ha a köhögést a garatba lecsorgó váladék váltja ki.
Bronchodilatátorok, mint az inhalációs szimpato- mimetikumok, vagy a szájon keresztül adható teofdlin,
154
A tüdő és a légutak megbetegedései
akkor javasolhatók, ha a légutak szűkülete okozza a köhögést, mint hörgi asztmában (asthma bronchiale) vagy tüdőtágulás esetén (emfizéma).
A nehézlégzés (diszpnoe – dyspnoe) a nehéz légvétel kellemetlen érzése.
Aez egészséges ember terheléskor és nagy magasságokban gyorsabban lélegzik. A gyorsabb légzés ritkán kellemetlen, azonban a fizikai terhelhetőség mértékét korlátozhatja. Nehézlégzés alkalmával a gyorsabb légzést légszomj kíséri, és a beteg úgy érzi, hogy nem tűd elég gyorsan vagy elég mélyeket lélegezni. Általában a nehézlégzés szab határt a fizikai terhelhetőségnek.
A nehézlégzéshez egyéb panaszok is kapcsolódhatnak, például a beteg megéli, hogy belégzéskor a mellkas növekvő tágításához, vagy kilégzéskor a levegő teljes kifujásához fokozott izommunka szükséges. További ilyen kellemetlen érzés a belégzésnek már a kilégzés befejezése előtt fellépő sürgető igénye, valamint a beteg által gyakran mellkasi szorító érzésként leírt panasz.
A leggyakoribb forma a fizikai erőkifejtéshez kapcsolódó nehézlégzés. Terhelés alatt a szervezet több széndioxidot termel és több oxigént használ fel. A vér alacsony oxigén és magas széndioxid szintjét érzékelve az agyi légzőközpont növeli a légzésszámot. Ha a tüdő és a szív nem működik megfelelően, már csekély terhelés is a légzésszám drámai növekedéséhez és nehézlégzéshez vezet. A legsúlyosabb formákban a dyspnoe már nyugalomban is kialakulhat.
A tüdő eredetű (pulmonális) nehézlégzés a légtartalom csökkenésének (restriktív zavarok), vagy a légutak szűkületének (obstruktív zavar) következménye lehet. Restriktív típusú nehézlégzés esetén a légzési munka azért növekszik, mert a tüdő károsodott és merev, vagy a deformált mellkasfal, vagy a megvastagodott mellhártya légzés közben gátolja a tüdő tágulását. A légzésfunkciós vizsgálattal^ a tüdőben csökkent mennyiségű levegő mérhető. A restriktív típusú nehézlégzésben
▲ lásd a 159. oldalt
■ lásd a 87. oldalt
szenvedő betegek nyugalomban gyakran panaszmentesek. Mozgás során azonban súlyos légszomj alakul ki, ugyanis tüdejük képtelen annyira kitágulni, hogy a szükséges mennyiségű levegőt befogadja.
Obstruktív jellegű nehézlégzés esetén a légutak szűkülete miatt megnövekszik a légáramlással szembeni ellenállás. A belégzés rendszerint problémamentes, de kilégzéskor, a beszűkült légutak miatt, a levegő nem préselhető ki olyan gyorsan, mint normális esetben. A légzés, különösen a kilégzés, erőltetett. Az elzáródás mértéke légzésfunkciós vizsgálatokkal mérhető. A légúti panaszok hátterében restriktív és obstruktív defektusok együtt is állhatnak.
Mivel a vért a szív pumpálja keresztül a tüdőkön, a megfelelő tüdőműködéshez a kielégítő szívműködés is elengedhetetlen.B Ha a szív pumpafunkciója nem megfelelő, a tüdőben folyadék gyűlhet össze. Ezt az állapotot tüdővizenyőnek (pulmonális ödéma) nevezzük, mely nehézlégzést okozva gyakran társul a mellkasban érzett fojtó vagy nyomó érzéssel. A folyadék felgyülemlése a tüdőben a légutak szűkületét és zihálást okozhat – ezt az állapotot nevezzük szívasztmának.
Ha a szív pumpafunkciója nem megfelelő, ún. orthopnoe alakulhat ki: a fekvő helyzetben kialakuló nehézlégzés felüléskor megszűnik. A hirtelen éjszakai nehézlégzés (paroxizmális noktumális orthopnoe) hirtelen fellépő, gyakran riasztó nehézlégzési roham alvás közben. A beteg zihálva ébred, és fel kell kelnie, hogy levegőt kapjon. Ez az állapot az orthopnoe egyik fajtája, és keringési elégtelenségre utal.
A szakaszos, ún. Cheyne-Stockes-légzésben a gyors légzés (tachypnoe) szakaszai váltakoznak a lassú légzés (hypopnoe) szakaszaival vagy légvételi szünettel (apnoe). A lehetséges okok közé tartozik a szívelégtelenség, és az agyi légzőközpont csökkent működése.
A keringési eredetű nehézlégzés olyan, hirtelen kialakuló súlyos állapot, amelyben a vér nem képes elegendő oxigént szállítani a szövetekhez; például súlyos vérzés vagy vérszegénység következtében. A beteg gyorsan és mélyeket lélegezve próbál elegendő oxigénhez jutni.
A vér savas kémhatásúvá válása, amely cukorbetegségben (diabéteszes acidózis) is előfordulhat, lassú mély légzés (Kussmaul-légzés) kialakulásához vezet, de a beteg nem érez légszomjat. Ezzel szemben a súlyos veseelégtelenségben szenvedők a vér savassága, a szívelégtelenség és a vérszegénység együttes fennállása miatt légszomjat éreznek, és kapkodó légzés léphet fel.
A tüdő és a légutak biológiája
155
Hirtelen agykárosodást okozó agyvérzés, sérülés vagy egyéb állapot mély, gyors légzést okozhat (hiper- ventilláció).
Sok ember időnként úgy érzi, hogy nem kap elég levegőt, ezért erőltetetten és szaporán lélegezik. Ezeket a hiperventillációs szindrómának nevezett panaszokat általában inkább az izgatottság, semmint szervi betegség váltja ki. Egyes emberek átélve e szindrómát, megijednek és azt hiszik, szívrohamuk van. A tüneteket a vérgázszintek változása (elsősorban a széndioxidszint csökkenése) okozza, amely a szapora légzés következménye. Az egyén tudatzavarról számol be, melyet olyan érzésként ír le, mintha a körülötte zajló események eltávolodnának. A beteg a kezeiben, lábaiban és a szája körül bizsergést érez.
A mellkasi fájdalom a mellhártyából, tüdőkből, mellkasfalból, és a mellkasban található, nem a légzőrendszerhez tartozó szervekből, különösen a szívből eredhet.
A mellhártya eredetű éles fájdalmat, amely a tüdőt borító hártya irritációjából származik, a mély belégzés és a köhögés súlyosbítja. A fájdalom csökkenthető, ha a mellkasfalat nem engedjük mozogni – például a fájdalmas oldal megtámasztásával, valamint a mély belégzés és a köhögés mellőzésével. A fájdalom helye általában pontosan meghatározható, de idővel arrébb vándorolhat. A mellkasi fölyadékgyülemA folyadékfelhalmozódás a mellhártya két lemeze közötti résben, amely kezdetben mellhártya eredetű fájdalmat okoz, de a fájdalom gyakran enyhül, amikor a felgyülemlő folyadék eltávolítja egymástól a mellhártya két lemezét.
A légzőrendszer egyéb területeiről származó fájdalom nehezebben írható le, mint a mellhártya eredetű fájdalom. A tüdőtályog vagy -daganat például bizonytalan, mélyről jövő mellkasi fájdalmat okoz.
Magából a mellkasfalból is származhat fájdalom, amely mély belégzéskor vagy köhögéskor fokozódhat. A fájdalom általában a mellkasfal egy adott területén összpontosul, mely nyomásérzékeny is. Leggyakoribb okai a mellkasfal sérülései, mint például a bordatörés, valamint a bordák közötti izmok szakadása vagy sérülése. A mellkasfalba terjedő tumorok esetleg csak az adott helyen váltanak ki fájdalmat, illetve a bordaközi
idegbe terjedve kisugárzó (az ideg által ellátott teljes területen jelentkező) fájdalmat eredményeznek. A vari cella zoszter fertőzés okozta övsömör már a jellegzetes kiütések megjelenése előtt minden egyes légvételt kísérő fájdalommal járhat.
A zihálás a légvételek alatt hallható sípoló, zenei jellegű hang, melyet a légutak részleges szűkülete okoz.
A zihálás a légutak valamely részének elzáródásából ered. Okozhatja a légutak általános szűkülete (mint asztmában vagy krónikus obstruktív tüdőbetegségben), helyi szűkület (például daganat miatt), vagy a légutak- ban helyet foglaló idegentest. A vissza-visszatérő ziháló légzés leggyakoribb oka az asztma, azonban az emberek többségében élete során néhány alkalommal, asztma nélkül is előfordulhat.
A beteget hallgatóval vizsgálva, az orvos rendszerint észleli a sípoló légzést. A légúti szűkület kiteljedésének meghatározásához és a kezelés hatásosságának felméréséhez légzésfunkciós vizsgálatra lehet szükség.®
A stridor a légzés alatt, elsősorban belégzéskor hallható sípoló hang, mely a garat (farinx), a gége (larinx) vagy a légcső (trachea) részleges elzáródásának következménye.
A stridor általában elég hangos, így a betegtől valamelyest távolabb is hallható, de többnyire csak mély belégzésben. A hangot a felső légutak szűkületén áthaladó turbulens légáramlás okozza. Gyermekekben a gégefedő gyulladása (epiglottitisz)* * * vagy a légutakba került idegentest okozhatja. Felnőttekben felső légúti daganat, tályog, duzzanat (ödéma) vagy a hangszalagok működési zavara lehet a kiváltó ok.
A stridor az életet fenyegető sürgősségi állapot tünete lehet. Ezekben az esetekben egy csövet (tubust) kell a beteg orrán vagy száján keresztül a légcsőbe vezetni
A lásd a 206. oldalt
■ lásd a 159. oldalt
★ lásd az 1264. oldalt
156
A tüdő és a légutak megbetegedései
A vérköpés főbb okai
A légzörendszer fertőzései
- Hörghurut (bronchitis)
- Tüdőgyulladás (pneumonia)
- Tüdőgümőkor (tuberkulózis)
- Gomba fertőzés (pl. Aspergillosls)
- Tüdőtályog (abszcesszus)
- Hörgőtágulat (bronchiektázia)
Keringési zavarok
- Keringési elégtelenség
- A kéthegyű (mitrális) szívbillentyű szűkülete
- Érfejlődési rendellenesség (arteriovenózus maiformáció)
Légúti idegentest
Vérzéses megbetegedések
Sérülés
Orvosi beavatkozások közben létrejövő sérülés
Tüdöembólia
Daganat
(tracheális intubáció) vagy a légcsövet megnyitva (tra- cheosztomia) közvetlenül kell a csövet az elzáródás mögé a légcsőbe vezetni, a levegő útjának biztosítása és a beteg életének megmentése érdekében.
A vérköpés vér felköhögése a légzörendszerböl.
A véresen festenyzett köpet meglehetősen gyakori és általában nem súlyos. Az esetek mintegy felét gyulladások okozzák, mint például a heveny és az idült hörghurut. A köpetben megjelenő nagy mennyiségű vér azonban gyors orvosi kivizsgálást igényel.
Daganatok, elsősorban a tüdőrák okozza a vérköpések 20%-át. Az orvos a 40 év feletti dohányosoknál kialakuló vérköpés esetén még akkor is tüdőrák irányában indít kivizsgálást, ha a köpet csak véresen festenyzett. A tüdőinfarktus (a tüdőt vérrel ellátó valamely verőér elzáródása következtében kialakuló tüdőszövet- elhalás) szintén vérköpést eredményezhet. Tüdőverő- érelzáródás, amelyet tüdőembóliának (embólia pulmonális) nevezünk, alakulhat ki, ha egy elszabadult vér
rög a keringéssel tovasodródik, és a tüdő egyik verőerében megakad.
Súlyos vérzés keletkezhet, ha katéterezés alatt sérül a tüdőartéria. A tüdőartériába és -vénába olyan esetekben helyeznek katétert, amikor a szív üregeiben, valamint a tüdőbe belépő és kilépő erekben mérik a vérnyomást. A tüdő vénáiban kialakuló magas vérnyomás, melyet például keringési elégtelenség okozhat, szintén vérköpéshez vezethet.
Ha a vérköpés jelentős vérvesztést okoz, vagy gyakran ismétlődik, életveszélyes állapot alakulhat ki, ezért a vérzésforrást meg kell keresni és a vérzést meg kell szüntetni. Bronchoszkópiával (a vizsgálat során a hörgőbe helyezett csövön keresztül be lehet tekinteni a légutakba) a vérzés helye megtalálható. A tüdőembóliát radioaktív anyaggal történő képalkotó eljárással lehet kimutatni (perfúziós szcintigráfia). A vizsgálatok ellenére az esetek 30-40%-ában a vérköpés okát nem sikerül kimutatni, a súlyos vérzés okát azonban általában megtalálják.
Az enyhe vérköpés nem feltétlenül igényel kezelést, vagy csak antibiotikum szükséges a gyulladás megszüntetésére. A vérzés vérrögöt képezhet, amely a légutak elzárásával további légzési panaszokat okoz, ezért fontos a légutakat tisztán tartó köhögés szerepe, amelyet nem szabad köhögéscsillapító szerekkel gátolni. Gőz vagy hideg pára belégzése porlasztóból vagy párásítóból segítheti a vérrög kiköhögését. Gépi lélegeztetés is szükséges lehet. Ha egy nagyobb hörgőt nagy vérrög zár el, az bronchoszkópon keresztül eltávolítható.
A kisebb erekből származó vérzés általában magától megszűnik. A nagyobb erekből történő vérzés kezelést igényel. A bronchiális artériás embolizációnak nevezett eljárással az orvos megkísérelheti a vérzés megszüntetését. A beavatkozás röntgenellenőrzés mellett történik, mely során az orvos katétert vezet az érbe, majd olyan vegyszert fecskendez bele, mely az eret elzárja. A gyulladás vagy keringési elégtelenség okozta vérzés mértéke rendszerint csökken a kiváltó ok sikeres gyógyításával. Esetenként bronchoszkópia vagy sebészeti beavatkozás válhat szükségessé a vérzés megszüntetéséhez. A károsodott tüdőrész eltávolítása szintén sebészeti úton történik; ilyen veszélyes beavatkozásokat csak végső esetben végeznek. Ha a vérzést véralvadási zavarok okozzák, vérplazma, alvadási faktorok és vér- lemezke adása válhat szükségessé.
A tüdő és a légutak biológiája
157
A szederjesség a bőr kékes-lilás elszíneződése, mely a vér elégtelen oxigéntartalma következtében alakul ki.
Cianózis akkor alakul ki, amikor oxigénben szegény, azaz inkább kékes, mint piros színű vér kering a bőrben. Az ujjakra és lábujjakra korlátozódó cianózis azért alakul ki, mert a vér nagyon lassan áramlik keresztül a végtagokon. Kialakulhat a szív gyenge pumpafunkciója következtében, vagy hideg hatására is. Testszerte jelentkező cianózist okozhat a súlyos tüdőbetegségek számos fajtája és bizonyos ér, valamint szívelváltozások, melyekben a vér a vénás rendszerből kóros módon közvetlenül az artériás rendszerbe áramlik (shunt).
A vérben levő oxigén mennyiségét artériás vérgáz- analízissel állapíthatjuk meg. A A cianózist eredményező vér oxigénszint-csökkenés okának meghatározására röntgenvizsgálat, véráramlási vizsgálatok, tüdő- és szívműködési vizsgálatok válhatnak szükségessé. Az elsőként alkalmazott kezelés gyakran a kiegészítő oxigénterápia.
A dobverőujj a kéz- és lábujjak végeinek kiszélesedése és a köröm eredésénél mérhető szög eltűnése.
Az orvosi szempontból veszélytelen dobverőujj kialakulását gyakran okozza tüdőbetegség, de számos más betegség is lehet a háttérben. A dobverőujj néhány családban betegségtől független, örökletes jelleg.
A légzési elégtelenség olyan állapot, amelyben a vér oxigénszintje veszélyesen lecsökken, vagy a széndioxidszint veszélyesen megemelkedik.
A légzési elégtelenség létrejöhet a tüdő és a vér közötti elégtelen oxigén- és széndioxidcsere vagy a tüdő elégtelen légcseréje (ventilláció) következtében.
Légzési elégtelenség kialakulásához vezethet bármely olyan állapot, amely a légzést vagy a tüdőket érinti. A narkotikumok és alkohol túladagolása olyan mély alvást eredményezhet, hogy a beteg légzése leáll és légzési elégtelenség alakul ki. További gyakori ok a légutak elzáródása, a tüdőszövet sérülése, a tüdőt körülvevő csontok és szövetek sérülése, és a normális be- légzést segítő izmok gyengesége. A légzési elégtelenség akkor is kialakulhat, ha a tüdő véráramlása kórossá válik, mint például tüdőembólia esetén. Ez utóbbi állapot nem zavarja a levegő ki- és beáramlását a tüdőbe. azonban az érintett tüdőterület vérellátásának meg-
Az ujjvég kiszélesedésének vizsgálata
A dobverő ujjakat az ujjvég kiszélesedése és a normális körömágyszöglet eltűnése jellemzi.

Dobverőujj
szűrésével a szervezet nem vesz fel elegendő mennyiségű oxigént a levegőből, és nem ad le kellő mennyiségű széndioxidot. Légzési elégtelenség alakulhat ki olyan veleszületett rendellenességek következtében is, amelyekben a vér közvetlenül a testbe áramlik anélkül, hogy a tüdőn áthaladna.
A légzési elégtelenség egyes tünetei a kiváltó októl függően változnak. Általánosan jellemző azonban, hogy az alacsony oxigénszint miatt cianózis alakul ki (a bőr kékes elszíneződése), a magas széndioxidszint pedig aluszékonyságot és zavartságot okoz. Az elzárt légutak zihálást és erőltetett légzést okozhatnak, a mérgezett vagy legyengült betegek fokozatosan kerülnek kómás állapotba. Függetlenül attól, hogy a légzési elégtelenséget mi okozza, az alacsony oxigénszint végül megzavarja az agy és a szív működését, ezzel a tudati állapot romlását és rendezetlen szívműködést (aritmia) okozva halálhoz vezethet. A széndioxid felszaporodása a vér savassá válását okozza, amely az összes szervre hatással van, különösen a szívre és az agyra. A szervezet mély, gyors légvételekkel próbál megszabadulni a széndioxidtól, de ha a tüdő nem képes megfelelően működni, ez a légzési forma sem segíthet.
Ha a légzési elégtelenség fokozatosan alakul ki, a tüdőerekben megemelkedik a vérnyomás (pulmonális hi- pertenzió). Kezelés nélkül ez az állapot károsítja az ere-
▲ lásd a 160. oldalt
158
A tüdő és a légutak megbetegedései
Mi okoz légzési elégtelenséget?
| Alapfolyamat | A kiváltó betegség |
| Légúti elzáródás (obstrukció) | Idült hörghurut (krónikus bron- chitis). tüdőtágulás (emfizéma), hörgtágulat (bronchiektázia), cisztás fibrózis. asztma, hör- gőcskék gyulladása (bronchioli- tis), belégzett részecskék |
| Meglassult légzés | Kövérség, alvási légvételi szünetek (apnoe), gyógyszermérgezés |
| Izomgyengeség | Kóros izomfáradékonyság (miaszténia grávisz). izomsorvadás (disztrófia muszkulorum), virusos gyermekbénulás (polio- mielitisz), Guillain-Barré-szind- róma, immuneredetű izomgyulladás (polimiozitisz). éreredetű agyi történés (síroké). izomsorvadással járó gerincvelő mesze- sedés (amiotrófiás laterál- szklerózis). gerincvelő sérülés |
| A tüdöszövet eltérései | Heveny légzési elégtelenség (akut respirációs distressz szindróma), gyógyszerhalás a tüdő rostos elfajulása (fibrózis). rostos elfajulást okozó léghó- lyaggyulladás (fibrotizáló alveoli- tisz), áttétes daganatok, sugárzás. szarkoidózis. égés |
| A mellkasfal betegségei | Gerincferdülés (kifoszkoliózis), mellkasi seb |
két, később csökkenti a vér oxigénfelvételét, illetve terheli a szívet is, mindezzel keringési elégtelenséget okoz.
Kezdetben csaknem mindig oxigént kell adni. Általában az adagolt oxigén mennyisége a szükségesnél több, kivéve ha a beteg krónikus légzési elégtelenségben szenved. E betegek légzésszáma jellemzően csökken, ha az oxigénkezelés túlzott mértékű.
A kiváltó okot szintén kezelni kell. A fertőzés leküzdésére antibiotikumokat, a légutak tágítására hörgőtá-
gítókat (bronchodilatátorokat) használnak. Más gyógyszerek is adhatók a gyulladás csökkentésére és a vérrögképződés megelőzésére.
Néhány súlyos beteg a légzés támogatásához gépi lélegeztetésre szorul. Műanyag csövet helyeznek az orron vagy szájon keresztül a légcsőbe; e csövet géppel kapcsolják össze, amely a tüdőbe préseli a levegőt. A kilégzés passzívan történik a tüdő rugalmas összehúzódásával. A lélegeztetőgépek sokfélék, és a fennálló betegségtől függően számos lélegeztetési módszer használható. Ha a tüdő nem működik megfelelően a lélegeztetőgépen keresztül kiegészítő oxigén is adható. A gépi lélegeztetés életmentő lehet, amikor a beteg képtelen elegendő mennyiségű levegőt be- és kilélegzeni.
A szervezet folyadékegyensúlyát figyelemmel kell kísérni, és a tüdő, valamint a szív működési igényének megfelelően kell változtatni. A vér savasságát a megfelelő légzésszám biztosításával, valamint a savasságot közömbösítő gyógyszereléssel kell egyensúlyban tartani. Nyugtatószer adásával csökkenthető a szervezet oxigénigénye, és a légzés könnyebbé válik.
A tüdőszövet súlyos károsodásakor, így heveny légzési elégtelenség esetén (akut respirációs distressz szindróma), az orvosok gyakran kortikoszteroid adása mellett döntenek, amely csökkenti a gyulladást. Ezt a gyógyszert azonban nem indokolt rutinszerűen alkalmazni. A kortikoszteroidoknak számos mellékhatása lehet, beleértve az izomerő elvesztését. Általában azoknál érhető el vele a legjobb eredmény, akiknél ismert, hogy a tüdő vagy légutak gyulladását okozó betegségben szenvednek, mint az érgyulladás (vaszkuli- tisz), az asztma, valamint az allergiás reakciók.
Légzésjavító kezelés
(respirációs terápia)
A légzésjavító kezelést folytató szakemberek (respirációs terapeuták) számos módszert használnak a tüdőbetegségek kezelésének elősegítésére, beleértve a testhelyzet-változtatás kedvező hatásának kihasználását (poszturális drainage), a szívást, a légzőgyakorlatokat és a zárt szájú lélegzést is. A kezelési forma megválasztása az alapbetegségtől és a beteg általános állapotától függ.
Poszturális drainage alkalmazásakor, a beteg ágyát olyan szögbe emelik fel vagy süllyesztik le, mely segíti a tüdőkből a váladék kiürülését. A mellkast és a hátat ökölbe hajtott kézzel megveregetve segítik a váladék felszakadását; a módszert mellkasütögetésnek (perkusszió) hívják. Kiegészítésként a terapeuta mechanikus vibrátort is használhat.
A tüdő és a légutak megbetegedéseinek diagnosztikus vizsgálatai
159
E módszereket időszakosan használják azoknál a betegeknél, akiknél a köpet nagy mennyiségű, mint például cisztikus fibrózis, bronchiektázia és tüdőtályog esetén. Ezek az eljárások akkor is alkalmazhatók, ha a beteg a köpetet nem képes megfelelően felköhögni, amely idős embereknél, izomgyengeségben, sebészeti beavatkozást követően a gyógyulási szakban, baleset után vagy súlyos betegségben fordulhat elő.
A légzésterapeuták és nővérek a légutakban felgyülemlett váladék eltávolítására a szívást alkalmazhatják. Kivitelezésére néhány centiméter mélységben vékony műanyag csövet vezetnek az orron keresztül a légutak- ba. A váladékot, melyet nem sikerült felköhögni, gyenge vákuum létrehozásával szívják ki. A szívást használják a légutak tisztítására azoknál is, akiknél tracheoto- mia történt, vagy az orron, illetve szájon keresztül tubust vezettek a légcsőbe.
A légzőgyakorlatok a jó közérzet erősítését, az élet minőségének javulását, a be- és kilégzésben résztvevő izmok megerősítését szolgálják, de közvetlenül nem javítják a légzésfunkciót. Ennek ellenére a légzőgyakorlatok erős dohányosoknál és egyéb tüdőbetegségekben szenvedőknél csökkentik a sebészi beavatkozá
sokat követő szövődmények gyakoriságát. Ezek a gyakorlatok különösen sokat segítenek a nem mozgó, krónikus obstruktív tüdőbetegségben szenvedő, illetve lélegeztetőgéppel kezelt betegeknek.
A gyakorlatok végzéséhez gyakran használják az ösztönző légzésmérőnek (spirométer) nevezett eszközt. A beteg olyan erősen, amilyen erősen csak tudja, belefújja a levegőt egy műanyag eszközhöz kapcsolt csőbe. Az eszköz egy labdát tartalmaz, és minden erőteljes fújás megemeli a labdát. Ezeket az eszközöket műtét előtt és után a kórházakban rendszeresen használják. A légzésterapeuták és nővérek által végzett mély belég- zéses gyakorlatok azonban hatásosabbak lehetnek az eszközökkel végzett gyakorlatoknál.
E technika segítséget nyújthat a krónikus obstruktív tüdőbetegségben szenvedő betegeknek, akik a légútszűkület miatt kialakult rosszullétekben, pánik vagy terhelés esetén túlságosan felfújják a tüdejüket. A zárt szájú légzés alkalmas kiegészítő légzőgyakorlat a légzési tréninget végző betegeknek.
A beteget megtanítják a levegőt – a fütyüléshez hasonlóan – részlegesen zárt ajkakkal szemben kifújni. Ez megemeli a nyomást a légutakban, és segít megelőzni azok összeesését. A gyakorlatnak káros következménye nincs és néhányan külső irányítás nélkül is hozzászoknak.
.-^FEJEZET
A tüdő és a légutak megbetegedéseinek
diagnosztikus vizsgálatai
A légúti megbetegedésekben végzett vizsgálatok arra szolgálnak, hogy pontos képet kapjunk a tüdők működéséről. Minden vizsgálat más szempontból méri fel a tüdő működését.
A vizsgálatok egyik csoportját légzésfunkciós vizsgálatoknak nevezzük, a tüdő légtartó térfogatát mérik, illetve hogy mennyire képes a levegő ki- és beáramlását, valamint az oxigén és széndioxid cseréjét biztosítani. E vizsgálatok inkább a tüdőbetegség típusának és súlyosságának kimutatására, mintsem a problémák specifikus okának meghatározására használhatók. A \ izsgálatok ugyanakkor néhány betegség diagnózisára :s alkalmasak, így pl. az asztmáéra. A légzésfunkciós
vizsgálatok magukba foglalják a tüdőtérfogat és légáramlás, az áramlási térfogat, izomerősség és a gázcsereképesség mérését.
A tüdőtérfogat és a légáramlás vizsgálata
A légzőszervi megbetegedés felmérése során gyakran vizsgáljuk, hogy a tüdő mennyi levegőt képes befogadni, valamint, hogy a beteg mennyi levegőt és milyen gyorsan tud kilélegezni. E méréseket ún. spiro- méterrel végzik, amely egy pipából, a mérőkészülékből, és a kettőt összekötő csőből áll. A beteg a mérés folyamán mély belégzést követően erőteljesen és a le-
160
A tüdő és a légutak megbetegedései
A spirométer használata
A spirométer pipából, csőből és egy regisztráló egységből áll. A spirométer használatához a beteg mély belégzést követően hirtelen kilélegzi a levegőt a csövön keresztül, olyan gyorsan, ahogyan csak tudja. Az eszköz méri a be- és kilégzett levegő térfogatát, és a légvételek hosszúságát.

hető leggyorsabban kilégzik a csövön keresztül. A ki- és belégzett levegő térfogatát, és az egyes légvételek időtartamát rögzítik, majd kiértékelik. A vizsgálatokat gyakran azt követően is megismétlik, miután a beteg hörgőtágító (bronchodilatátor) gyógyszert kapott.
Egyszerűbb eszköz a kilégzett levegő sebességének mérésére az ún. peak flow meter (csúcsáramlás-mérő). Mély belégzést követően, a beteg amilyen erősen csak tud, belefúj a kis kézi eszközbe. Ez az olcsó eszköz segíti az asztmás betegeket állapotuk otthoni ellenőrzésében.
A tüdőtérfogat mérése a tüdő és a mellkas merevségét vagy rugalmasságát tükrözi:
A mérési értékek kórosan alacsonyak olyan rendellenességekben, mint a tüdőszövet rostos elfajulása (fibrózis) és a gerincferdülés (kifoszkoliózis). A tüdő merevségét vagy a mellkas csökkent mozgását okozó rendellenességeket restriktív betegségeknek nevezzük.
Az áramlásmérések a légúti szűkület vagy elzáródás mértékét mutatják ki. A mérés eredménye kóros az olyan megbetegedésekben, mint a hörghurut, tüdőtágulás, és az asztma. E kórképeket obstruktív betegségeknek nevezzük.
Az áramlási térfogat vizsgálata
Az új spirométerek többsége az erőltetett légzési manőver alatt folyamatosan kirajzolja a tüdő térfogat- és áramlási görbéjét. Ezek az áramlásvizsgálatok különösen az olyan elváltozások kimutatásában jelenthetnek segítséget, melyek részlegesen elzárják a gégét (larinx) és a légcsövet (trachea).
A légzőizmok erőssége úgy mérhető, hogy a beteg a levegőt erőltetett belégzést követően, nyomásmérővel szemben, maximális erővel légzi ki. Az izmokat érintő megbetegedés, mint az izomsorvadás (disztrófia), megnehezíti a légzést, alacsony be- és kilégzési nyomást eredményez. A vizsgálatok annak eldöntésében is segítséget nyújtanak, hogy a lélegeztetőgépen lévő beteg képes lesz-e gép nélkül lélegezni.
A gázáteresztő képesség mérése
A szénmonoxidra vonatkozó diffúziós kapacitás vizsgálat alapján megbecsülhető, hogy az oxigén milyen hatékonyan szállítódik a tüdőléghólyagokból a véráramba. Mivel az oxigén diffúziós kapacitásának közvetlen mérése nehéz, a beteg kismennyiségű szén- monoxidot lélegez be, majd a lélegzetét 10 másodpercre visszatartja, végül egy szénmonoxidot érzékelő eszközbe fújja ki a levegőt.
Amennyiben a tüdő megfelelően működik, a belélegzett levegőből a szénmonoxid nagyon jól felszívódik. Ela a vizsgálat azt mutatja, hogy a szénmonoxid nem jól szívódik fel, akkor a tüdő és véráramlás közötti oxigéncsere sem kielégítő. A diffúziós kapacitás tüdőfibrózis, tüdőtágulás és a tüdőereket érintő betegségek esetében jellemzően alacsony.
A légzés általában automatikus, és a vér oxigén- és széndioxidszintjét érzékelő agyi központok szabályozzák. Ha a szabályozás nem megfelelő, a légzés – különösen alvás alatt – hosszabb időkre leállhat – ezt az állapotot nevezzük alvási apnoénak.A Az alvási apnoe kivizsgálása során egy-egy elektródát helyeznek fel az ujjra vagy a fülcimpára a vér oxigénkoncentrációjának mérésére, valamelyik orrjárathoz a levegő áramlásának
▲ lásd a 304. oldalt
A tüdő és a légutak megbetegedéseinek diagnosztikus vizsgálatai
161
mérésére, valamint a mellkasra a légzőmozgások érzékelésére.
Az artériás vérgázvizsgálat az oxigén és a széndioxid koncentrációját méri az artériás vérben. E koncentrációk a tüdőműködés fontos mutatói, mert jelzik, hogy az oxigén milyen mértékben kerül a véráramba, és milyen a széndioxid kiáramlása.
Az oximetriának nevezett eljárással az oxigénkoncentráció folyamatosan figyelemmel kísérhető az ujjra vagy fülcimpára helyezett elektróda segítségével. Ha a beteg állapota súlyos, vagy a széndioxidszint mérése is szükséges, vérmintát kell venni. Általában a csukló artériájából (artéria radiális) vesznek vért. Az artériás vérmintából meghatározható az oxigén és széndioxid koncentrációja, valamint a vér savassága, melyek a vénából vett vérből nem mérhetőek.
A mellkasi képalkotó vizsgálatok
A szokásos mellkasröntgen a beteg háta felől készül, de alkalmanként oldalirányú felvétellel egészítik ki. A mellkasröntgen jól ábrázolja a szív és a nagyerek kontúrját, és általában jelzi a tüdő, a környező területek és a mellkasfal (bordák) súlyosabb betegségeit. A mellkasröntgen például egyértelműen kimutathatja a tüdőgyulladást, a tüdődaganatokat, a tüdők összeesését (légmell – pneumothorax), a mellhártyák közötti folyadékot és a tüdőtágulást. Bár a mellkasröntgen ritkán ad elég információt a kóros elváltozás okáról, az orvos számára segítséget nyújthat a diagnózis felállításához szükséges további vizsgálatok kiválasztásához.
A számítógépes rétegvizsgálat (komputertomográfia – CT) részletesebb képet nyújt az egyszerű mellkasröntgennél. A CT vizsgálat során a sorozatban készült röntgenképeket számítógép összegzi, majd számos keresztmetszeti képet is létrehoz. A CT vizsgálat során vénásan vagy szájon keresztül kontrasztanyag adható be. E speciális festék segít egyes kóros mellkasi elváltozások tisztázásában.
Mágneses rezonancia vizsgálat (MRI) szintén nagyon részletes képet ad. A vizsgálatot különösen akkor használják, ha az erek megbetegedéseire – ilyen például a zsákszerű tágulat (aorta aneurizma) – van gyanú. A CT-vel ellentétben az MRI nem használ röntgensugarat. hanem a testben lévő atomok mágneses tulajdonságait rögzíti.
Az ultrahangos vizsgálat során a képernyő képet ad a testből visszaverődő hanghullámok alapján. Az ultrahangot gyakran használják a mellhártyaüregben (a mellhártya két lemeze közötti tér) felgyülemlő folya
dék kimutatására. A folyadék vékony tűvel történő leszívása ultrahang vezérléssel történhet.
A tüdő izotópos vizsgálata rövid élettartamú radioaktív izotópokat használ a vér és levegő tüdőbeli áramlásának kimutatására. A vizsgálatot általában két lépésben végzik. Az első lépésben a beteg radioaktív izotópot tartalmazó gázt lélegez be, egy érzékelő pedig leképezi, hogy a belégzett gáz hogyan oszlik el a lég- utakban és léghólyagokban (alveolusok). A második lépésben, a radioaktív izotópot a vénába fecskendezve azt rögzítik, hogy milyen az izotóp eloszlása a tüdőerekben. Az eljárás különösen jól használható a tüdőben a vérrögök kimutatására (pulmonális embolizáció), valamint a tüdődaganatos betegek műtét előtti kivizsgálásában.
Az érfestés (angiográfia) a tüdő vérellátásáról nyújt pontos képet. Az erekbe a röntgen ernyőn látható festékanyagot fecskendeznek be, majd lefényképezik a tüdő artériáit és vénáit. Leggyakrabban tüdőembólia gyanúja esetén használják, általában akkor, ha a megelőző vizsgálatok eredménye kóros. A tüdőarteriák ér- festéses vizsgálata a tüdőembólia diagnózisának vagy kizárásának legalkalmasabb módszere.
A mellkascsapolás (punkció – torakocentózis)
Mellkascsapolás során tű és fecskendő segítségével eltávolítják a mellkasi folyadékot (kórosan felgyülemlett folyadék a mellhártya két lemeze között), A amely így tovább vizsgálható. A mellkascsapolás elvégzésének két fő indikációja a tüdőszövet összenyomása következtében kialakuló nehézlégzés megszüntetése, és a váladékból vizsgálatok céljára történő mintavétel.
Az eljárás alatt a beteg kényelmesen ül, előre tekint, karját megtámasztja. A hátbőr egy kis felületét az orvos fertőtleníti és helyi érzéstelenítővel elzsibbasztja. Ezután a bordák között a pleura lemezei közé vezeti a tűt, és váladékot szív a fecskendőbe. A tű helyzetének pontos megítélésére esetenként ultrahangvezérlést alkalmaznak. Megvizsgálják a gyűjtött folyadék kémiai összetételét, valamint azt, hogy baktériumok vagy daganatsejtek találhatók-e benne.
Ha a mellkasban nagymennyiségű folyadék gyűlt össze, amely légzési nehézséget okoz, a folyadékot le kell bocsátani, hogy a tüdő kitágulhasson, és a beteg könnyebben lélegezhessen. Mellkascsapoláskor az
▲ lásd a 206. oldalt
162
A tüdő és a légutak megbetegedései
A bronchoszkópia magyarázata
A légutak közvetlen megtekintéséhez az orvos hajlékony, száloptikás hörgőtükröt vezet az orrnyíláson keresztül a légutakba. Az alsó köralakú ábra mutatja azt, amit az orvos lát.
orvos olyan anyagokat is bejuttathat a mellhártyák közé, melyek megakadályozzák a folyadék ismételt felgyülemlését.
A beavatkozást követően mellkasröntgent kell készíteni a váladékmennyiség csökkenésének kimutatására, az előzőleg folyadékkal fedett tüdők állapotának pontosabb megítélésére, és annak kimutatására, hogy a beavatkozás nem okozott-e szövődményt.
A mellkaspunkció alatt és után a szövődmények veszélye csekély. Esetenként enyhe fájdalom jelentkezhet, amikor a tüdő megtelik levegővel és kitágulva eléri a mellkasfalat. A beteg rövid ideig szédülést és nehézlégzést is érezhet. Egyéb lehetséges szövődmények: a tüdő összeesése (légmell – pneumothorax), vérzés a mellhártya lemezei között vagy a mellkasfalban, bágyadtság, fertőzés, a lép vagy a máj sérülése, és nagyon ritkán légbuborékok véráramba kerülése (embólia).
Szövetmintavétel (biopszia) a mellhártyából
Amennyiben a mellkascsapolás a mellkasi folya- dékgyülem okát nem mutatja ki, vagy a daganatból szövetminta vétele szükséges, az orvos tűbiopsziát végez. Először a mellkascsapoláshoz hasonlóan érzéstelenítik a bőrt. Majd egy nagyobb átmérőjű tűvel a mellhártya szövetéből kis mintát vesznek, és laboratóriumi vizsgálatra küldik, hogy daganat vagy tbc jeleit keressék. Az esetek 85-90 százalékában a mellhártya vizsgálata alkalmas a fenti betegségek igazolására. A szövődmények megegyeznek a mellkascsapolás szövődményeivel.
Hörgőtükrözés (bronchoszkópia)
A hörgőtükrözés a gége (larinx) és a légutak megtekintése száloptikás csövön (bronchoszkóp) keresztül. A bronchoszkóp végén található világítás segítségével a vizsgáló orvos a nagyobb légutakon (hörgők) keresztül szemügyre veheti a tüdő belsejét.
A hörgőtükrözés segíti a diagnózis felállítását, és bizonyos esetekben terápiás beavatkozásokat tesz lehetővé. A hajlékony (flexibilis) bronchoszkóp segítségével váladék, vér, genny és idegentest távolítható el, a tüdő bizonyos részeihez gyógyszer juttatható, és a vérzés helye megállapítható. Ha az orvos tüdődaganatot feltételez, a légutak vizsgálatán kívül a gyanús területekről szövetmintát is lehet venni. A bronchoszkópiát a tüdőgyulladás kórokozóinak kimutatásához szükséges váladékminta vételre is használják. E kórokozók más módon nehezen nyerhetők és mutathatók ki. A bronchoszkópia különösen jól használható mintavételre az AlDS-ben vagy egyéb immunhiányos betegségben szenvedők esetében. Égési sérülést vagy füst beléleg-
A tüdő és a légutak megbetegedéseinek diagnosztikus vizsgálatai
163
zését követően a hörgőtükrözés a gége és légutak állapotának megítélésében nyújt segítséget az orvosnak.
A beteg a bronchoszkópiát megelőzően legalább négy órával nem ehet és nem ihat. Nyugtatok adásával csökkentik izgatottságát, atropint adnak a gégegörcs, és a beavatkozás közben néha fellépő szívműködés lassulás megelőzésére.
A garatot és az orrjáratot érzéstelenítő spray vei érzéstelenítik, ezt követően a hajlékony bronchoszkópot az ormyíláson keresztül vezetik a légcsőbe.
Légútöblítés (bronchoalveoláris lavage): az orvosok a bronchoszkóppal nem megközelíthető kisebb légutakból történő mintavételre használhatják. A bronchoszkópot a kis légutakig előretolva az orvos sós folyadékot (fiziológiás sóoldatot) fecskendez be az eszközön keresztül. Ezután a bronchoszkópon keresztül visszaszívják a folyadékot, mely sejteket, és ha van, baktériumokat sodor magával. A kapott anyag mikroszkópos vizsgálata segít a gyulladások és daganatok diagnózisában; a fertőzések kimutatására a váladékot bakteriológiai tenyésztésre küldik. A légútöblítés a légúti fehérjegyülem (pulmonális alveoláris proteinózis)A és egyéb állapotok kezelésében is hasznos.
A transzbronchiális tüdöbiopszia a hörgő falán keresztül történő szövetmintavételt jelenti. Az orvos a biopsziás szerkezetet á bronchoszkóp csatornáján át egy kis légutacska falán keresztül a gyanús tüdőterületre juttatja, ahonnan apró szövetmintákat metsz ki. Az érintett terület pontos meghatározására segítségként ún. fluoroszkópot (röntgen) használhatnak. Az ilyen vezérlés csökkentheti a tüdő összeesésével (pneumo- thorax) járó véletlen szövetsérülések veszélyét. Bár a bronchuson keresztüli tüdöbiopszia növeli a szövődmények veszélyét, mégis gyakran ad kiegészítő diagnosztikus információkat, és szükségtelenné tehet nagyobb sebészeti beavatkozásokat.
Bronchoszkópiát követően a beteget néhány órán keresztül meg kell figyelni. Ha szövetmintavétel történt, az esetleges szövődmények kimutatására mellkasröntgent kell készíteni.
Mellkastükrözés (torakoszkópia)
A mellkastükrözés a tüdők felszínének és a mellhártya üregének megtekintése vizsgáló csövön (torakosz- kóp) keresztül. A mellkastükrözés hasznos lehet a mellhártya üregében összegyűlt folyadék eltávolításában.
A beavatkozáshoz a beteg általános érzéstelenítése szükséges. A sebész ezután a mellkasfalon három apró metszést ejt, majd a torakoszkópot a mellhártya üregé
be vezeti; ezt követően levegőt juttat be az üregbe, és így a tüdő összeesik. Amellett, hogy a tüdő felszíne és a mellhártya megnézhető, az orvos mintát vehet mikroszkópos vizsgálatra, és gyógyszert juttathat a torakosz- kópon keresztül a mellhártya lemezei közé a mellkasi folyadékgyülem ismételt kialakulásának megelőzésére. A torakoszkóp eltávolítását követően csövet helyeznek a mellüregbe, melyen keresztül a beavatkozás alatt bejutott levegő kiszívható, és így lehetővé válik az összeesett tüdő kitágulása (felfúj ódása).
A szövődmények hasonlóak a mellkascsapoláshoz és a mellhártya tűbiopsziájához társuló szövődményekhez. Ez a beavatkozás azonban veszélyesebb, kis sebzést hagy maga után, és kórházi ápolást, valamint általános érzéstelenítést igényel.
Gátortükrözés (mediasztinoszkópia)
A gátortükrözés a mellkas két tüdő közötti területének (gátőr – mediasztinum) közvetlen megtekintése, speciális vizsgáló eszközzel (mediasztinoszkóp). A mediasztinum tartalmazza a szívet, a légcsövet, a nyelőcsövet (özofágusz), a csecsemőmirigyet (tímusz), és nyirokcsomókat. A gátortükrözést csaknem mindig a nyirokcsomó-megnagyobbodás okának megállapítására vagy mellkasműtétet (torakotómia) megelőzően a daganat kiterjedésének meghatározására végzik.
A gátortükrözést műtőben, a beteg általános érzéstelenítésében végzik. Kis bemetszést ejtenek a szegycsont (stemum) felső szélénél. Ezután a vizsgáló eszközt a gátorba vezetik, lehetővé téve, hogy az orvos annak összes alkotórészét megvizsgálja, és szükség esetén diagnosztikus célra szövetmintát vegyen.
A torakotómia olyan műtét, mely során a mellkast felnyitják, hogy áttekintsék a belső szerveket, szövetmintát vegyenek laboratóriumi vizsgálatok céljára, valamint hogy kezeljék a tüdő, a szív és a nagyerek betegségeit.
Bár a torakotómia a legpontosabb vizsgálat a tüdőbetegségek megállapítására, komoly műtéti beavatkozás, és ezért ritkábban használják, mint az egyéb diagnosztikus módszereket. Torakotómiát alkalmaznak, ha a többi eljárás (a mellkascsapolás, a hörgőtükrözés vagy a gátortükrözés) nem szolgáltat elegendő adatot a
▲ lásd a 192. oldalt
164
A tüdő és a légutak megbetegedései
pontos diagnózis felállításához. A tüdő betegsége ezzel a műtéttel az esetek több, mint 90%-ában meghatározható, mivel a mintavétel helye látható, kiválasztható, és nagyobb méretű minta vehető.
A torakotómiát műtőben végzik; általános érzéstelenítést tesz szükségessé. Metszést ejtenek a mellkasfalon, és a tüdőszövetből mintát távolítanak el mikroszkópos vizsgálatra. Ha mindkét tüdőből szükséges a mintavétel, gyakran a szegycsontot hasítják fel. Szükség esetén teljes tüdőszegmentum, -lebeny, vagy egy egész tüdőfél eltávolítható.
Ezt követően a sebágyba 24^18 órára mellkascsövet (draint) helyeznek be. A beteg néhány napig a kórházban marad.
Szívással a légcsőből és nagyobb hörgőkből váladék és sejtek nyerhetők. Mikroszkópos vizsgálathoz vagy köpettenyésztéshez történő anyagvételre használható, illetve ha a beteg nem tudja a váladékot jól kiköhögni, elősegíti a beteg légutainak tisztántartását.
Egy hosszú, hajlékony, tiszta műanyagcső egyik végét szívópumpához csatlakoztatják, míg a másik végét az orron vagy szájon keresztül a légcsőbe vezetik. Amikor a cső a helyére kerül, szakaszosan, 2-5 másodpercig történik a szívás. Azoknál akiknél a légcsövön mesterséges nyílást alakítottak ki (tracheostoma), a csövet közvetlenül a légcsőbe vezetik.

Heveny légzési elégtelenség
tünetegyüttes (akut
respirációs distressz szindróma)
Az akut respirációs distressz szindróma (vagy más néven felnőttkori respirációs distressz szindróma) a légzési elégtelenség egyik formája, amelyet a különböző betegségek következtében a tüdőben felszaporodó folyadék (tüdőödéma) okoz.
A heveny légzési elégtelenség (respirációs distressz) szindróma sürgős ellátást igénylő kórkép, amely megelőzően egészséges tüdejű emberekben is kialakulhat. Annak ellenére, hogy felnőttkori légzési elégtelenségnek is nevezik, gyermekekben is kialakulhat.
A kiváltó ok bármilyen betegség lehet, amely közvetlenül vagy közvetett módon károsítja a tüdőket. A betegek közel harmadában a kórkép súlyos, általános gyulladás (szepszis) következménye.
Akis léghólyagok (alveolusok) és a tüdő hajszálereinek károsodásakor vér és folyadék szivárog a léghólyagok közötti térbe, majd magukba a léghólyagokba is. A kialakuló gyulladás hegesedéssel gyógyulhat,
a lásd a 160. oldalt
amelynek eredményeként a tüdő képtelen a megfelelő működésre.
A heveny légzési elégtelenség az eredeti sérülést vagy betegséget követően 24-48 óra múlva alakul ki. Az első tünet a nehézlégzés, általában gyors és felületes légzéssel. A tüdő feletti hallgatózással szörcsögés vagy ziháló hangok hallhatók. A vér alacsony oxigénszintje miatt a bőr foltossá vagy kékessé válik, és más szervek, mint például a szív és az agy működése is károsodik.
Az artériás vérgáz-meghatározás a vér alacsony oxigénszintjét mutatja ki,A a mellkasröntgen pedig levegő helyett folyadékkal telt léghólyagokat ábrázol. További vizsgálatok lehetnek szükségesek annak tisztázására, hogy nem keringési elégtelenség okozza-e a problémát.
A kórkép által előidézett oxigénhiány különböző szervekben okozhat szövődményeket, amelyek nem sokkal a betegség kialakulása után, vagy ha az állapot nem javul, napok vagy hetek múltán jelentkeznek. Hosszantartó alacsony oxigénszint olyan súlyos szö
Tüdőembólia
165
vődményt okozhat, mint a veseelégtelenség. Azonnali terápiás beavatkozás nélkül a kórkép miatt kialakuló súlyos oxigénhiány a betegek 90%-ában halált okoz. Megfelelő kezeléssel azonban a betegek fele túléli a súlyos akut respirációs distressz szindrómát.
A heveny légzési elégtelenségben szenvedő betegek kevésbé tudnak megküzdeni a tüdő fertőzéses megbetegedéseivel, ezért a betegség gyakran társul bakteriális tüdőgyulladással.
A heveny légzési elégtelenségben szenvedő betegeket intenzív osztályon kell kezelni. Az oxigénkezelés alapvető fontosságú az alacsony oxigénszint javítására. Ha a maszkon át adott oxigén nem elegendő, lélegeztetőgépet kell alkalmazni. A lélegeztetőgép az oxigént túlnyomással juttatja a légutakba egy csövön keresztül, melyet az orron, a szájon át, vagy közvetlenül vezetnek a légcsőbe. A túlnyomás elősegíti az oxigén bejutását a vérbe. A beállítható nyomás segíti a kisebb légutak és alveolusok nyitvatartását, és biztosítja azt is, hogy a tüdőbe ne kerüljön túl nagy koncentrációjú oxigén. Ez utóbbi azért fontos, mert a magas oxigénkoncentráció károsíthatja a tüdőt, súlyosbítva ezzel az akut respirációs distressz szindrómát.
Egyéb kiegészítő kezelés, mint a vénába adott folyadék vagy tápanyag, szintén fontos, mert a kiszáradás és az alultápláltság növeli annak a valószínűségét, hogy számos szerv működése leáll; ezt az állapotot nevezzük sokszervi elégtelenségnek.
Az eredményesség szempontjából döntő jelentőségű további kezelés az akut respirációs distressz szindróma
Az akut respirációs distressz szindróma okai
- Súlyos, kiterjedt fertőzés (szepszis)
- Tüdőgyulladás
- Nagyon alacsony vérnyomás (sokk)
- Ételek félrenyelése (aspiráció) a tüdőbe
- Nagy mennyiségű vérátömlesztés
- Magas koncentrációjú oxigénnel való lélegeztetés okozta tüdőkárosodás
- Tüdőembólia
- Mellkasi sérülés
- Égés
- Fulladás közeli állapot r
- Kardiopulmonális bypass műtét
- Hasnyálmirigy-gyulladás (pankreatitisz)
- Gyógyszer-túladagolás, mint például: heroin, métádon, propoxifen vagy aszpirin
kiváltó okától függ. Például, a fertőzések ellen antibiotikum adása szükséges.
A kezelésre gyorsan javuló betegek általában tartós tüdőelváltozások nélkül, vagy kevés maradványtünettel gyógyulnak. Gyakrabban alakul ki. hegesedés a tüdőben azoknál, akik hosszú ideig gépi lélegeztetést igényeltek. A hegesedés néhány hónappal a gépi lélegeztetés elhagyása után javulhat.
Az embólus általában véralvadék (trombus), de lehet zsír, magzatviz, csontvelő, daganat-részecske vagy légbuborék, amely a vérárammal addig kering, míg egy kis érben megakad, és azt elzárja. A tüdőembólia (embólia pulmonum) a tüdő egyik verőerének (artéria pulmonális) embólus okozta hirtelen elzáródása.
Általában az el nem záródott verőerek elegendő vért Tudnak szállítani a tüdő érintett részére, megelőzve ezzel a szövet elhalását. Nagyobb ér elzáródásakor, vagy sf. mar meglévő tüdőbetegség esetén a rendelkezésre
álló vérmennyiség elégtelen lehet a szövetelhalás megelőzésére. A tüdőembóliában szenvedő betegek körülbelül 10%-ánál mutatható ki szövetelhalás, melyet tüdőinfarktusnak hívunk.
Ha a szervezet az apró alvadékrögöket gyorsan szétbontja, a károsodás minimális. A nagy rögök feloszlása sokkal több időt igényel, így az általuk okozott károsodás is nagyobb. Nagyméretű véralvadék hirtelen halált is okozhat.
166
A tüdő és a légutak megbetegedései
Mi hajlamosít vérrögképződésre?
A vénákban kialakuló véralvadás oka nem mindig deríthető ki, de a hajlamosító tényezők nyilvánvalóak. Ezek az állapotok a következők:
- Műtét
- Hosszantartó ágyban fekvés vagy mozdulatlanság (például a hosszú autó- vagy repülőút alatti egyhelyben ülés)
- Éreredetű agyi történés (stroke)
- Szívinfarktus
- Kövérség
- Medence vagy lábtörés
- A vér fokozott alvadékonysága (például bizonyos daganatok, fogamzásgátló tabletták használata és a véralvadást gátló faktorok veleszületett hiánya esetén)
A tüdőembóliát leggyakrabban a láb vagy a medence vénáiból származó véralvadék okozza. A A vérrögök akkor alakulnak ki, ha a véráramlás lassú vagy megszűnik, mint például az alsó végtagi vénákban, ha valaki sokáig nem mozdítja a lábát. Amikor a beteg újra mozogni kezd, a vérrög leszakadhat. Sokkal ritkábban keletkeznek vérrögök a kar vénáiban vagy a jobb szívfélben. Ha a véralvadék egy része leszakad és a véráramba kerül, általában a tüdőbe jut.
Az embólus másik fajtája a csontvelőből csonttöréskor vérbe kerülő zsírcsepp. Szülés közben a magzatvízből is kialakulhat embólus. Azonban mind a zsír-, mind a magzatviz-embólia nagyon ritka. Általában a kis erekben, a tüdő apró verőereiben és hajszálereiben telepednek meg; ha ezekből az erekből egyszerre sok záródik el, akut respirációs distressz szindróma alakulhat ki.B
▲ lásd a 141. oldalt
■ lásd a 164. oldalt
Kis embólusok nem feltétlenül okoznak tüneteket, de legtöbbjük nehézlégzést idéz elő. Ez lehet az egyetlen tünet, különösen, ha nem alakul ki infarktus (szövetelhalás). Gyakran nagyon gyors a légzés, a beteg izgatottságot vagy nyugtalanságot érez, és szorongási roham alakulhat ki. Éles fájdalom keletkezik a mellkasban, különösen mély légvételkor; ezt a fájdalmat mellhártya eredetű mellkasi fájdalomnak nevezzük.
Néhány betegben az első panasz a szédülés, a gyengeség vagy a görcsroham lehet. E tünetek általában abból származnak, hogy a szív hirtelen nem képes elegendő mennyiségű oxigénben gazdag vért szállítani az agyba és más szervekbe. Rendszertelen szívverés is kialakulhat. Egy vagy több nagy ér elzáródása esetén a beteg bőre kékes színűvé válhat (cianózis) és hirtelen halál következhet be.
A tüdőinfarktus köhögést, véresen festenyzett köpetet, légzéskor jelentkező éles mellkasi fájdalmat és lázat okoz. Míg a tüdőembólia tünetei általában hirtelen, addig a tüdőinfarktus tünetei órák alatt alakulnak ki. Az infarktus tünetei gyakran néhány napon keresztül észlelhetőek, azonban általában napról napra enyhébbekké válnak.
Azokban a betegekbel, akiknél kis tüdőembóliák ismétlődnek, a tünetek (idült nehézlégzés, láb- és boka- dagadás, gyengeség) heteken, hónapokon vagy éveken keresztül folyamatosan súlyosbodhatnak.
Az orvos a beteg tünetei és a hajlamosító tényezők fennállása alapján gyanakszik tüdőembóliára. A diagnózis megerősítésére azonban bizonyos vizsgálatok elvégzése szükséges.
A mellkasröntgen kimutathatja a vérerek rajzolatának embolizációt követő finom változásait és a tüdőinfarktus jeleit. A mellkasröntgen azonban gyakran normális, és még ha kóros is, ritkán erősíti meg a tüdőembólia diagnózisát.
Az elektrokardiogram (EKG) rendellenességeket mutathat, de ezek gyakran átmenetiek, és csak alátámasztják a tüdőembólia lehetőségét.
A tüdő vérellátásának (perfúzió) vizsgálatát gyakran elvégzik. Kis mennyiségű radioaktív izotópot fecskendeznek a vénába, mely a tüdőbe jutva kirajzolja annak vérellátását. A csökkent vérellátású területek a képen sötét foltként jelennek meg, mivel a radioaktív részecskék nem érik el azokat. Normális radioizotópos kép azt jelenti, hogy nincs nagyfokú érelzáródás, de kóros képet a tüdőembólián kivül más okok is előidézhetnek.
Tüdőembólia
167
A perfúziós képalkotást általában a légcsere (ventil- láció) vizsgálatával egészítik ki. A beteg radioaktív anyagot tartalmazó ártalmatlan gázt lélegez be, ami a kis léghólyagokon (alveolusok) keresztül eloszlik az egész tüdőben. A képernyőn azok a területek láthatóak, ahol az oxigéncsere történik. Összevetve ezt a képet a vérellátás perfúziós képével, általában megállapítható, hogy van-e tüdőembóliája a betegnek: az embólia területe normális légcserét, de csökkent vérellátást mutat.
A tüdőembólia kimutatásának legérzékenyebb vizsgálata a tüdőérfestés (arteriográfia), amely azonban nem veszélytelen, és az egyéb vizsgálatoknál kellemetlenebb. A röntgen képerősítőn is látható festékanyagot egy kanült felvezetve az egyik tüdőfél főartériájába fecskendezik, ahonnan a tüdő kisebb artériáiba áramlik. A mellkas röntgenképén a tüdőembólia egy artéria elzáródásaként látható.
További vizsgálatok szükségesek annak kimutatására, hogy az embólus honnan eredt.
A tüdőembólia okozta halálozás valószínűsége az embólus nagyságától, az elzárt tüdőerek nagyságától és számától, és a beteg általános egészségi állapotától függ. Súlyos szív vagy tüdő megbetegedés esetén a tüdőembólia veszélye nagyobb. Eredetileg egészséges szív- és tüdőműködésű betegek általában túlélik a tüdőembóliát, hacsak az embólus nem zárja el a tüdő ereinek legalább felét. A végzetes (fatális) tüdőembólia rendszerint 1-2 órán belül halálos.
A nem kezelt tüdőembóliás betegek felénél a betegség újra kialakulhat. A visszaesések mintegy fele már végzetes. A véralvadást gátló (antikoaguláns) kezelés megakadályozza a vérrögképződést; a visszaesés gyakoriságát l:20-ra csökkenti.
A tüdőembólia kialakulásának szempontjából veszélyeztetett betegeknél meg kell kísérelni a vérrögképződés kialakulását a vénákban. A betegek – különösen az idősek – a bármely okból végzett műtétet követően viseljenek rugalmas harisnyát, végezzenek lábtoma-gya- korlatokat, keljenek fel az ágyból, és mielőbb váljanak aktívvá, ezzel csökkentve a vérrög kialakulásának veszélyét. A rugalmas harisnya célja, hogy a véráramlás fokozásával csökkentse a lábikrában a rögképződést, és így a tüdőembólia gyakorisága is mérséklődik.
A műtétet követően a véralvadásgátló (antikoagu- lans) hatású heparin a leggyakrabban alkalmazott kezelés a lábikrában kialakuló vérrögképződés megelőzésére. Kis mennyiségben fecskendezik a bőr alá közvetle
nül a műtétet megelőzően, majd utána 7 napon át. A heparin vérzést és elhúzódó sebgyógyulást okozhat, így csak a magas rizikócsoportba tartozó betegek kezelésében alkalmazzák, beleértve a keringési elégtelenség vagy sokk eseteit, az idült tüdőbetegséget, kövérséget vagy a már korábban tapasztalt vérrögképződést. A heparin a nagy vérzésveszély miatt gerinc- és agyműtétek során nem használható. A tartósan kórházban fekvő, tüdőembólia kialakulása szempontjából súlyosan veszélyeztetett betegeknek kis mennyiségű heparint adnak még akkor is, ha műtétet nem terveznek.
A vérrögképződés megakadályozásában a vénásan befecskendezhető dextrán szintén jó hatású. A heparin- hoz hasonlóan szintén vérzést okozhat. Bizonyos típusú műtétek esetén, amikor a vérrögképződés különösen valószínű, mint például a medencetörés helyreállítása vagy új ízület beültetése során, warfarint kell használni. A warfarin szájon keresztül adható, és hónapokon, éveken keresztül alkalmazható.
A tüdőembólia kezelése oxigén-, és szükség esetén fájdalomcsillapító adásával kezdődik. A véralvadásgátlót – mint a heparint – a meglévő vérrögök növekedésének megakadályozása és újabbak képződésének megelőzése céljából adják. Az azonnali hatás elérésére a heparint vénába juttatják be; az adagolást gondosan kell szabályozni. A warfarint, mely szintén megakadályozza a vérrögképződést, de hatása hosszabb idő elteltével alakul ki, később adják. Mivel a warfarin szájon keresztül is szedhető, hosszú távú kezelésre is alkalmas. A heparin és warfarin 5-7 napig, – amíg a véralvadási vizsgálatok a warfarin teljes hatását ki nem mutatják – együtt adandó.
Az alvadásgátló gyógyszerelés időtartama a beteg állapotától függ. Ha a tüdőembóliát időlegesen fennálló tényezők okozzák, mint például műtét, akkor a kezelés 2-3 hónapig tart. Ha az ok hosszabb időn keresztül áll fenn, a kezelést általában 3-6 hónapig, de néha korlátlan ideig folytatni kell. Amíg a beteg warfarint szed, rendszeresen vérvizsgálatot kell végezni annak eldöntésére, hogy kell-e az adagoláson változtatni.
Azoknál a betegeknél, akiknél fennáll a veszély, hogy a tüdőembólia következtében meghalnak, két másik kezelési lehetőség áll rendelkezésre: a véralvadék feloldása (trombolízis) és a műtét. A véralvadékot feloldó gyógyszerek (trombolitikumok), mint például a sztreptokináz, urokináz vagy az ún. szöveti plazmino- gén aktivátor, hasznosak lehetnek. Ezek a gyógyszerek azonban nem adhatók olyan betegnek, akit 10 napon belül műtötték, terhes, megelőzően agyvérzése volt
168
A tüdő és a légutak megbetegedései
vagy erős vérzésre hajlamos. Sebészeti beavatkozás súlyos embolizációban válhat szükségessé. A vérrög eltávolítása a tüdőverőérből (embolectomia) életmentő lehet.
Ha az összes megelőző kezelés ellenére az embólia újra kialakul, vagy ha a véralvadásgátló kezelés
jelentős vérzést okoz, sebészi úton szűrőt lehet az alsó végtagok és a medence felől a jobb szívfélbe haladó, fő elvezető vénájába helyezni. A vérrögök általában az alsó végtagokból vagy a medencéből származnak, így a filter pedig megakadályozza, hogy a tüdőartériába jussanak.

A hörghurut (bronchitis) a hörgők (bronchusok) gyulladása, melyet általában fertőzés okoz.
A betegség általában enyhe lefolyású, és végül teljesen meggyógyul. A hörghurut azonban súlyos lefolyású lehet idült szív- és tüdőbetegségben szenvedőkben, valamint idősek esetében.
A fertőzés okozta hörghurut leggyakrabban télen alakul ki. Okozhatják vírusok, baktériumok, és különösen egyes baktériumszerű kórokozók, mint a Myco- plasma pneumoniae és a Chlamydia. A dohányzók és a krónikus tüdő vagy légúti betegek, akiknél a belégzett részecskék kitisztítása a hörgőkből akadályozott, ismételten megbetegszenek.A A visszatérő fertőzéseknek krónikus melléküreg-gyulladás, hörgőtágulat, allergia, gyermekekben pedig a megnagyobbodott torok- és orrmandula lehet az oka.
Irritatív bronchitist okozhat különféle por, az erős savak, ammónia, szerves oldószerek, klór, hidrogén- szulfid, kéndioxid és a bróm gőze, a légszennyezésből származó ózon és nitrogén-dioxid, a dohányzás és egyéb eredetű füst.
A fertőzéses hörghurut gyakran a közönséges nátha tüneteivel kezdődik: orrfolyás, fáradtság, borzongás, hát- és izomfájdalom, hőemelkedés és torokgyulladás. A hörghurut kialakulását általában köhögés fellépése jelzi. A köhögés kezdetben száraz, és ilyen maradhat,
de egy-két nap múlva a beteg gyakran kis mennyiségű fehér vagy sárga köpetet köhög fel. Később a felköhögött váladék felszaporodhat, színe sárga vagy zöld lehet. Súlyos hörghurutban a betegnek 3-5 napig magas láza lehet, ezt követően a legtöbb tünet enyhül. A köhögés azonban pár hétig is eltarthat. Ha a légutak elzáródnak, nehézlégzés alakulhat ki. A sípoló légvétel különösen a köhögést követően gyakori. Tüdőgyulladás is kifejlődhet.
A hörghurut diagnózisa általában a panaszokon alapul, különösen ha a beteg köpetet köhög fel. Ha a tünetek sokáig fennállnak mellkasröntgent kell készíteni, hogy megbizonyosodjunk, nem alakult-e ki tüdőgyulladás.
A felnőttek aszpirint vagy paracetamolt szedhetnek a láz és a betegség általános tüneteinek csökkentésére, de gyerekeknek csak a paracetamol javasolt. A pihenés és a bőséges folyadékfogyasztás javíthat az állapoton.
Antibiotikumot azok a betegek kapnak, akiknél a tünetek alapján bakteriális fertőzés lehetősége vetődik fel (akik sárga vagy zöld köpetet köhögnek fel, és magas lázuk van), vagy akiknek tüdőbetegsége megelőzően már ismert. A felnőttek trimetoprim-szulfametoxazolt, tetraciklint vagy ampicillint kaphatnak. Mycoplasma pneumoniae fertőzés gyanúja esetén gyakran eritro- micint adnak. Gyermekeknél rendszerint amoxicillint választanak. Az antibiotikumok azonban nem segítenek, ha a fertőzést vírus okozza.
Ha a tünetek nem múlnak, visszatérnek, vagy a hörghurut szokatlanul súlyos, a felköhögött köpet laboratóriumi vizsgálata kimutathatja, hogy kell-e antibiotikumot váltani.
▲ lásd a 177. oldalt
169
Hörgőtágulat (bronchiektázia) és
atelektázia (tüdőrész-összeesés)
Mind a hörgőtágulat (bronchiektázia), mind az atelektázia (tüdőszövet-összeesés) a légzőrendszer egy szakaszának károsodása következtében alakul ki. Hörgőtágulat esetében, a hörgők (bronchusok – a légcsőből szétágazó légutak) károsodnak. Atelektáziában a tüdő egy része a levegő elvesztése következtében összeesik.
A hörgőtágulat (bronchiektázia)
A hörgőtágulat (bronchiektázia) egyes hörgöszakaszok visszafordíthatatlan (irreverzibilis) kiszélesedése (dilatáció), amely a hörgőfal károsodása következtében alakul ki.
A hörgőtágulat nem önálló betegség, számos úton kialakulhat; a bronchusfalat károsító különféle állapotok eredményezhetik akár közvetlenül, akár közvetett úton, a védekezőrendszer megzavarásával. Az állapot lehet kiterjedt (diffúz) vagy csak néhány területre korlátozódó. A hörgőtágulat jellemzően a közepes méretű hörgők kitágulását okozza, de gyakran a folytatásukba eső kisebb hörgők hegesednek és elzáródnak. A bronchiektázia egy speciális formája a nagyobb hörgőket érintő ún. allergiás bronchopulmonális aszpergil- lózis, melyet az Aspergillus gombával szembeni immunválasz alakít ki.A
Normálisan a hörgők fala több rétegből épül fel, melyek vastagsága és összetétele a légutak különböző szakaszain eltérő. A belső fal (nyálkahártya – mucosa) és az alatta található réteg (submucosa) olyan sejteket tartalmaz, amelyek a potenciálisan veszélyes anyagoktól segítenek megvédeni a légutakat és a tüdőket. E sejtek között találhatók nyáktermelő sejtek, csillószőrös sejtek. felszínükön kis hajszerű nyúlványokkal, amelyek az idegen részecskéket és a nyákot segítik kisöpömi a légutakból, valamint sok egyéb sejt, melyek az immunitásban, illetve a behatoló kórokozókkal és egyéb káros anyagokkal szembeni védekezésében játszanak szerepet. A légutak szerkezetét rugalmas- és izomrostok. valamint porcréteg alkotja, lehetővé téve azt, hogy a hörgőátmérő a szükségletnek megfelelően változhasson. Vérerekből és nyirokerekből álló hálózat táplálja es védi a hörgőfalat.
Hörgőtágulat esetén a hörgőfal egyes szakaszai elpusztulnak és állandóan gyulladtak, a csillószőrös sej
tek károsodnak vagy elpusztulnak, és a nyáktermelés fokozódik. A fal normális tónusa elvész, az érintett terület kiszélesedik, meggyengül, és apró léggömbhöz hasonló kitüremkedések vagy tömlők alakulhatnak ki. A megnövekedett mennyiségű nyák elősegíti a baktériumok szaporodását, gyakran elzárja a hörgőt, így a fertőzött nyák összegyűlik és tovább károsítja a hörgő falát. A gyulladás ráterjedhet a tüdő apró léghólyagjaira (alveolusok), ezzel tüdőgyulladást, hegesedést és a működőképes tüdőszövet elvesztését okozva. Súlyos esetekben a tüdőerek hegesedése és számbeli csökkenése a szív túlterheléséhez vezethet. A gyulladás és a bronchusfal ereinek felszaporodása okozza azt, hogy a beteg véres váladékot köhög fel. A károsodott légutak elzáródása kórosan alacsony véroxigénszint kialakulásához vezethet.
Sokféle betegség idézhet elő hörgőtágulatot. A leggyakoribb ok az idült vagy ismételten visszatérő fertőzés. A kóros immunválasz, a légutak szerkezetét vagy a csillószőrök nyákeltávolító képességét érintő veleszületett elváltozások, valamint mechanikus tényezők, például a hörgő elzáródása teszik fogékonnyá a beteget hörgőtágulatot okozó fertőzések iránt. Az esetek kisebb részében valószínűleg mérgező anyagok belégzé- se eredményezi a hörgők károsodását.
A hörgőtágulat bármely életkorban kialakulhat, a folyamat azonban leggyakrabban már kora gyermekkorban elkezdődik. A tünetek azonban esetleg csak sokkal később jelentkeznek, vagy soha nem alakulnak ki. Az általában felső légúti hurutos megbetegedést követő, és fokozatosan kezdődő tünetek az évek folyamán súlyosbodnak. Legtöbbször köpetképződéssel járó, hosszan fennálló köhögés alakul ki, a köpet mennyisége és minősége a betegség kiterjedésétől és a szövődményes fertőzésektől függ. A köhögési roham gyakran csak korán reggel és estefelé jelentkezik. Vér felköhögése gyakori, és esetenként az első vagy egyetlen tünet.
▲ lásd a 188. oldalt
170
A tüdő és a légutak megbetegedései
A hörgőtágulat magyarázata
Hörgőtágulat során a hörgőfal egyes részei elpusztultak és állandó gyulladásban vannak, a csiliók tönkrementek vagy károsodottak, a nyáktermelés fokozódik.
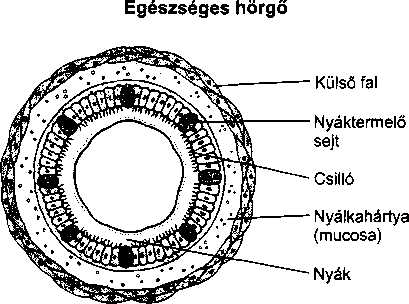

Acsillók elvesztése
Növekvő nyákmennyiség
Károsodott fal
Gyakori tüdőgyulladások is jelezhetik, hogy a betegnek hörgőtágulata van. Nagykiterjedésű hörgőtágulat esetén a betegekben sípoló légvétel és nehézlégzés is kialakulhat, továbbá idült hörghurutban, tüdőtágulat- ban és asztmában is szenvedhetnek. A betegség nagyon súlyos formája, amely gyakoribb a kevésbé fejlett országokban, a szív terhelését okozva keringési elégtelenség kialakulásához vezet. Az állapot lábdagadással (ödéma), hasi folyadékgyülemmel (ascites) és különösen fekvő helyzetben erősödő légzési nehézséggel járhat.
A beteg tünetei vagy további társuló rendellenesség jelenléte terelheti a gyanút a hörgőtágulatra. A diagnózis megerősítésére, valamint a betegség helyének és kiterjedésének meghatározására mellkasröntgen szükséges. A szokásos mellkasröntgen normális lehet, de néha kimutatható a hörgőtágulat által okozott tüdőelváltozás. A nagy felbontású számítógépes rétegvizsgálat (CT) általában alátámasztja a diagnózist. Műtét tervezésekor különösen hasznos, ugyanis segítéségével a betegség kiterjedése meghatározható.
A hörgőtágulat kimutatása után gyakran további vizsgálatok szükségesek a kiváltó betegség kimutatására. A vizsgálatok magukban foglalják a vér immunglobulinszintjeinek mérését, az izzadtság sótartalmá
nak meghatározását (ez cisztikus fibrózisban mutat kóros értéket), és az orrból, hörgőből és spermából vett minta vizsgálatát a csiliók szerkezeti és működésbeli hibáinak kimutatására. Ha a hörgőtágulat egy területre korlátozódik – például egy tüdőlebenyre vagy -szegmentre – gyakran hörgőtükrözést végeznek (a vizsgálat során egy csövön keresztül néznek a hörgők belsejébe) annak meghatározására, hogy a tüneteket nem idegentest vagy tüdődaganat okozza-e. Egyéb vizsgálatokat is végeznek más kiváltó betegség, mint például az allergiás bronchopulmonális aszpergillózis kimutatására.
A kanyaró és szamárköhögés elleni gyermekkori védőoltások csökkentették a hörgőtágulatban szenvedő emberek számát. Az influenza elleni évenkénti védőoltások segítenek a vírusok okozta destruktív elváltozások megelőzésében. A pneumococcus védőoltással megelőzhetők a súlyos szövődménnyel járó pneumococcus baktérium okozta tüdőgyulladások. A tüdőgyulladás vagy gümőkóros fertőzés korai szakában adott antibiotikumok szintén segítenek a hörgőtágulat elkerülésében vagy súlyosságának csökkentésében. Az immunhiányos állapotban adott immunfehérjékkel megelőzhetők a szövődményes vagy ismétlődő fertőzések.
Hörgötágulat (bronchiektázia) és atelektázia (tüdőrész-összeesés)
171
A hörgötágulat lehetséges okai
Légúti fertőzések
Kanyaró
Szamárköhögés
Adenovírus fertőzés
Bakteriális fertőzés, pl. Klebsielía, Staphylococcus, Streptococcus vagy Pseudomonas
Influenza
Tüdögümőkór (tuberkulózis) Gombafertőzés Mycoplasma-fertőzés
A hörgő elzáródása
Belégzett idegentest
Megnagyobbodott nyirokcsomó Tüdődaganat
Nyákdugó
Inhalációs károsodások
Gáz, gőz vagy apró részecskék okozta károsodás
Gyomorsav és ételmaradék légutakba jutása
Genetikai állapotok
Cisztás fibrózis
A csillék mozgásának zavara, beleértve a
Kartagener-szindrómát
Alfarantitripszin hiány
Immunológiai elváltozások
Immunglobulin hiányállapotok a
A fehérvérsejtek működési zavara
Komplement hiányok
Bizonyos autoimmun és hiperimmun betegségek, mint a reumatoid artritisz, és a fekélyes vastagbélgyulladás (kolitisz ulceróza)
Egyéb állapotok
Kábítószerfüggőség; heroin-(túl)adagolás HIV-fertőzés
Young-szindróma (obstruktív azoospermia – elzáródásos spermiumhiány)
Marfan-szindróma
A gyulladáscsökkentő szerekkel, például kortiko- szteroidok megfelelő használatával – különösen allergiás tüdőaszpergillózisban – elkerülhető a hörgötágulat kialakulását okozó bronchuskárosodás.
Az ártalmas gőzök, gázok, füst (beleértve a dohányfüstöt is) és veszélyes porok (mint a szilícium és tal- kum) belégzésétől való tartózkodás szintén segít a hör- gőtágulat kialakulásának megelőzésében és súlyosságának csökkentésében. Az idegentest belégzés (aspiráció) elkerülhető, ha figyelemmel kísérjük, hogy a gyermekek mit vesznek a szájukba; ha kerüljük a gyógyszerek vagy alkohol okozta túl mély alvást, és ha figyelmet fordítunk egyes idegrendszeri tünetekre, mint például a zavart tudatállapot, illetve egyes gyomor-bél rendszeri tünetekre, mint a nyelési nehézség, a táplálék visszajutása a nyelőcsőbe (regurgitáció) vagy az evést követő köhögés. Ezenkívül lefekvéskor nem szabad olajos cseppeket, vagy olajos sókat a szájba vagy orrba helyezni, mert ezek bejuthatnak a tüdőbe. A hörgő elzáródásának kimutatására és kezelésére hörgőtükrözés alkalmazható, még a súlyos károsodás kialakulása előtt.
A köhögéscsillapító gyógyszerek ronthatják az állapotot, ezért ezeket általában nem szabad használni. A hörgötágulat kezelésében alapvetően fontos az, hogy sok váladék termelődése esetén a napi több alkalommal végzett poszturális drainage-kezelés (testhelyzetek) és a mellkas ütögetéseA segíthet a nyák kiürítésében.
A fertőzéseket antibiotikumokkal kell kezelni. Antibiotikumok tartós használatára lehet szükség a visszatérő gyulladások megelőzése érdekében. Gyulladáscsökkentő szerek, mint a kortikoszteroidok, valamint nyákoldók (mukolitikumok – melyek elfolyósítják a gennyet és a nyákot) szintén adhatók. Ha a vér oxigénszintje alacsony, az oxigénkezelés segíthet a szövődmények, például az ún. cor pulmonale (tüdőbetegség következtében kialakuló szívbetegség) megelőzésében. Ha a betegnek keringési elégtelensége van, a vizelet-
▲ lásd a 158. oldalt
172
A tüdő és a légutak megbetegedései
hajtó gyógyszerek enyhíthetik a vizenyőképződést. A ziháló és nehézlégzéssel küzdő betegen a hörgőtágító gyógyszerek segíthetnek.
Ritkán a tüdő egy részét sebészileg eltávolítják. Ilyen műtét akkor végezhető, ha a betegség csak az egyik tüdőt, vagy méginkább csak az egyik tüdőlebenyt vagy -szegmentet érinti. Műtét javasolt, ha a gyulladások a kezelés ellenére ismétlődnek, vagy ha a beteg sok vért köhög fel. További lehetőség, hogy lekötik a vérzést okozó eret.
Az atelektázia olyan állapot, melyben a tüdő egy része elveszti levegőtartalmát és összeesik.
Az atelektázia fő oka, hogy elzáródik egy főhörgő, amely a légcső tüdőbe lépő két ágának egyike. A kisebb légutak szintén elzáródhatnak. Az elzáródást előidézheti nyákdugó, daganat, vagy a hörgőbe került (aspirált) tárgy. A hörgő külső nyomás hatására is elzáródhat, pl. daganat, vagy megnagyobbodott nyirokcsomó miatt. Ha egy légút elzáródik, a mögötte lévő léghólyag légtartalma felszívódik a véráramba, ezért a léghólyag zsugorodik és összehúzódik. Az összeesett tüdőszövet általában vérsejtekkel, vérsavóval, nyákkal itatódik át, és fertőzés alakul ki benne.
Műtét után – különösen mellkasi vagy hasi műtétet követően – a légzés gyakran felületes, és a tüdő alsó részei nem tágulnak ki megfelelően. A műtét, és a felületes légzés egyéb okai is atelektázia kialakuláshoz vezethetnek.
A középső lebeny szindrómában, amely az atelektázia egyik hosszan fennálló formája, a jobb tüdő középső lebenye összeesik; általában a hörgőt összenyomó daganat vagy megnagyobbodott nyirokcsomó miatt, de néha a hörgő összenyomatása nélkül is. Az elzárt, összehúzódott tüdőben tüdőgyulladás fejlődhet ki, mely nem tud teljesen feltisztulni, így krónikus gyulladást, hegesedést, hörgőtágulatot okoz.
A gyorsulás okozta atelektáziában, amely sugárhajtású gépek pilótáiban alakul ki, a nagy sebességű repülés által előidézett erőhatás következtében a kis légutak elzáródnak, ami a léghólyagok összeeséséhez vezet.
A foltos vagy elszórt (diffúz) mikroatelektáziák a tüdő felületaktív anyagainak károsodásakor alakulnak ki. A felületaktív anyag (surfactant) normális eseteben bevonja a léghólyagok belső felszínét, csökkenti a felületi feszültséget, megelőzve ezzel az összeesésüket. Ha koraszülöttekben a felületaktív anyag hiányzik, újszülöttkori respirációs distressz szindróma alakul ki.
Felnőttekben is keletkezhetnek mikroatelektáziák túlzott oxigénterápia, súlyos, általános fertőzés (szepszis) vagy a léghólyagok belső felszínét károsító számos egyéb ok miatt.
Ha az atelektázia lassan alakul ki, csak kisfokú nehézlégzést okoz. A középső lebeny szindrómában szintén tünetmentes lehet a beteg, bár többségüknél szaggató köhögés jelentkezik.
Ha nagy területen, hirtelen alakul ki az atelektázia, a beteg elkékülhet vagy hamuszürkévé válhat, az érintett oldalon éles fájdalom jelentkezik, a nehézlégzés kifejezett. Kísérő fertőzés kialakulásakor a beteg lázas lehet, szívverése gyors, vérnyomása néha súlyosan lecsökken (sokk).
Atelektázia lehetősége a tünetek és a fizikális vizsgálat eredményei alapján merül fel. A mellkasröntgen kimutatja a légtelen területet, ezzel megerősíti a diagnózist. Számítógépes rétegvizsgálat (CT) vagy hörgőtükrözés végezhető el az elzáródás okának tisztázására.
Műtét után lépéseket kell tennünk az atelektázia kialakulásának megelőzésére. Bár dohányzóknál az atelektázia kialakulásának veszélye nagyobb, ez a veszély csökkenthető, ha a műtét előtt 6-8 héttel abbahagyják a dohányzást. Műtét után, amilyen korán csak lehet, mély légvételekre, rendszeres köhögésre és mozgásra kell buzdítani a betegeket. A légzőgyakorlatok és különféle légzésserkentő eszközök is segíthetnek.
Felületes légzést okozó mellkasdeformitásban vagy neurológiai megbetegedésben szenvedő betegeknél jó hatásúak a légzést segítő mechanikus eszközök. A gépek állandó nyomást tartanak fenn a tüdőben, még a kilégzés végén is, így a légutak nem tudnak összeesni.
A hirtelen kialakuló súlyos atelektáziában a legfontosabb teendő a kiváltó ok kezelése. Ha az elzáródás nem szüntethető meg köhögtetéssel vagy szívással, akkor gyakran hörgőtükrözés segítségével kell megszüntetni. Minden fertőzésben antibiotikumot kell adni. A hosszan fennálló atelektáziákat gyakran kezelik antibiotikummal, ugyanis a fertőzés szinte elkerülhetetlen. Bizonyos esetekben, ha a visszatérő gyulladás nem kezelhető vagy a vérzés nagyfokú, műtét szükséges az érintett tüdőrész eltávolítására. Ha daganat zárja el a légutat, az elzáródás megszüntetése sebészi vagy más eszközökkel megelőzheti az atelektázia progresszióját és az elzáródás miatt visszatérő tüdőgyulladások kialakulását.
173
![]()
A légutak szűkületével vagy
elzáródásával járó (obstruktív)
betegségek
Miután a levegő a szájon és az orron keresztül a testbe jut, átáramlik a garaton (farinx) a gégén (larinx), majd a légcsővel (trachea) kezdődő csőszerű rendszerbe jut. Ezt követően a levegő a két főhörgőbe kerül, melyek egy-egy tüdőt látnak el. A jobb és a bal főhörgő ismételten egyre kisebb ágakra (hörgőcskék – bron- chiolusok) oszlik, amint egyre mélyebben hatolnak a tüdőbe. A hörgőcskék levegőt szállítanak a csoportosan elhelyezkedő léghólyagokba (alveolusok), ahol az oxigén és a széndioxid cseréje történik.A
A hörgők és hörgőcskék izmos falú csövek. Belső felszínük nyálkahártya, mely nyákot termelő sejteket tartalmaz. A belső felszínen található egyéb sejtek három típusú speciális felületi érzékelővel (receptorral) rendelkeznek, amelyek bizonyos anyagokat észlelve az alsóbb rétegben elhelyezkedő izmokat összehúzódásra vagy elernyedésre serkentik. Az ingerelt béta-receptorok elernyesztik az izmokat, a légutak tágulnak és a levegő ki- és beáramlása könnyebbé válik. Ezzel szemben a kolinerg receptorokat acetilkolinnal, vagy a pep- tiderg receptorokat neurikininekkel ingerelve az izmok összehúzódnak, ezzel szűkítik a légutakat, és nehezebbé teszik a levegő ki- és beáramlását.
A légutak elzáródása visszafordítható (reverzibilis) vagy visszafordíthatatlan (irreverzibilis) lehet. Asztmában az elzáródás teljes mértékben visszafordítható. Az idült hörghurut okozta krónikus obstruktív tüdőbetegségben az elzáródás csak részben fordítható vissza, míg a tüdőtágulat okozta krónikus obstruktív tüdőbetegségben visszafordíthatatlan.
.4- asztma olyan állapot, amelyben egyes, gyulladást okozó ingerekre adott fokozott válaszreakció váltja ki a légutak visszafordítható szűkületét.
Az asztma mintegy 10 millió amerikait érintő, egyre gyakoribb megbetegedés. 1982 és 1992 között az asztmás betegek száma 42%-kal emelkedett. A betegség úgy tűnik egyre súlyosab formában jelentkezik, ami egyre több ember kórházi elhelyezését teszi szükségessé. 1982 és 1992 között az asztma okozta halálozás 35%-kal emelkedett az USA-ban.
Az asztmás betegben olyan ingerek hatására is szűkülnek a légutak, amelyek egészséges emberek lég- utaiban nem okoznak szűkületet. A szűkületet sokféle inger kiválthatja: virágpor (pollen), házipor atkák, állati szőr, füst, hideg levegő és fizikai terhelés. Az asztmás rohamban a hörgők simaizomzata összehúzódik, a légutakat borító nyálkahártya a gyulladás következtében megduzzad és nyákot választ ki a légutakba. E jelenségek szűkítik a légutakat (ezt nevezzük bron- chokonstrikciónak), a szűkület pedig arra készteti a beteget, hogy erőteljesebben lélegezzen.
Úgy gondolják, hogy a légutak szűkületének kiváltásában a légutak egyes sejtjei – különösen a hízósejtek – játszanak szerepet. A bronchusokban mindenütt megtalálható hízósejtek kémiai anyagokat, ún. hisztamint és leukotriéneket szabadítanak fel, amelyek a simaizmok összehúzódását idézik elő, növelik a nyák kiválasztását, és elősegítik, hogy bizonyos fehérvérsejtek az érintett terültre vándoroljanak. A hízósejteket a fenti vegyü- letek felszabadítására olyan anyagok serkentik, amelyeket a szervezet idegenként ismer fel (allergének), mint például a virágpor, házipor atkák, vagy állati szőrök. Az asztma azonban gyakori és súlyos formában zajlik sok olyan emberben is, akiknél nem mutatható ki érzékenység meghatározott allergénre. Asztmásokban a fizikai terhelés és a hideg levegő belégzése is hasonló reakciót vált ki. A stressz és az izgalom szintén hiszta- min és leukotriének felszabadítására késztetheti a hízósejteket. Az eozinofil sejtek – az asztmás betegek légu- taiban található másik fehérvérsejt típus – további ve- gyületeket szabadítanak fel, beleértve a leukotriéneket és egyéb légúti szűkületet előidéző anyagokat.
Az asztmás rohamok gyakorisága és súlyossága különböző lehet. Néhány asztmás beteg alkalmankénti rövid, enyhe nehézlégzéses epizódoktól eltekintve többnyire tünetmentes. Mások szinte állandóan köhög-
▲ lásd a 151. oldalon lévő ábrát
174
A tüdő és a légutak megbetegedései
A légútak beszűkülésének folyamata
Asztmás roham alatt a simaizomréteg összehúzódik, ezzel szűkíti a légutakat. A nyálkahártya a gyulladástól megduzzad, több nyák termelődik, amely további légúti szűkületet okoz.
Normális légút Légúti görcs Duzzadt nyálkahártya Nyákdugó
Nyálkahártya Simaizom
nek, sípolnak és súlyos rohamokat élnek át vírusos megbetegedés után, fizikai terhelésre vagy allergének, irritáló anyagok hatására. Sírás vagy nagy nevetés szintén előidézheti a tüneteket.
Az asztmás roham kezdődhet hirtelen, sípoló légzéssel, köhögéssel és nehézlégzéssel. A sípoló légzés leginkább kilégzéskor észlelhető. Máskor az asztmás rosszullét lassan alakul ki, fokozatosan súlyosbodó tünetekkel. Az asztmás beteg mindkét esetben általában nehézlégzést, köhögést vagy mellkasi szorítást érez először. A rosszullét percek alatt megszűnhet, de órákig, napokig is eltarthat. A nyak vagy a mellkas viszketése korai jel lehet, különösen gyermekeknél. Esetenként éjszakai vagy terhelésre jelentkező száraz köhögés lehet az egyetlen panasz.
Az asztmás rosszullét alatt a súlyosbodó nehézlégzés szorongást okozhat. A beteg ösztönösen felül és előrehajlik, a nyak- és mellkasizomzatot használva a légzés segítéséhez, de még így is küzd a levegőért. A fizikai megterhelés és izgalom miatt gyakori az izza- dás.
Súlyos rohamban a beteg egy levegővétellel csak néhány szót tud kimondani. A sípoló hang akár csök
kenhet is, mert a levegőáramlás csaknem megszűnik a tüdőben. A zavartság, közöny és a bőr kékes elszíneződése (cianózis) azt jelzi, hogy a beteg oxigénellátása súlyosan csökkent, és sürgős kezelést igényel. A legtöbb beteg még a súlyos asztmás rohamból is teljesen felépül.
Ritkán néhány léghólyag (alveolus) elszakadhat, ezért levegő gyűlhet össze a mellhártyaűrben (a tüdőt borító hártya két rétege közötti üreg), vagy a mellkasban helyet foglaló szervek körül. A fenti szövődmények súlyosbítják a nehézlégzést.
Az asztma gyanúja elsősorban a beteg által elmondott jellemző tünetek alapján merül fel. Az asztma diagnózisát az ismételt spirometriás vizsgálatA erősíti meg, amely órák vagy napok alatt ismételve a légúti szűkület oldódását, azaz visszafordítható jellegét mutatja. Ha az első vizsgálat alkalmával a légutak éppen nem szűkek, akkor a diagnózis úgy erősíthető meg, hogy a beteg az egészséges emberre hatástalan dózisú hörgőszűkületet kiváltó permetet (aeroszolt) lélegez be. Ha a belégzést követően a beteg légútjai szűkülnek, az asztma diagnózisa felállítható.
A spirometria a légúti elzáródás súlyosságának megr ítélésében, és a kezelés nyomonkövetésében is hasznos. A csúcsáramlás (a leggyorsabban kilélegezhető le-
A lásd a 160. oldalon lévő ábrát
A légutak szűkületével vagy elzáródásával járó (obstruktív) betegségek
175
vegőmennyiség) kis kézi eszközzel, a csúcsáramlásmérővel mérhető. E vizsgálattal gyakran otthon követik nyomon az asztma súlyosságát. A csúcsáramlás általában reggel 4 és 6 óra között a legalacsonyabb, és délután 4 óra körül a legmagasabb. A fenti időpontokban mért értékektől való 15-25%-os eltérés azonban a középsúlyos és súlyos asztma jele.
Gyakran nehéz meghatározni, hogy mi váltja ki a betegben az asztmát. Az allergiás bőrteszt segíthet az asztmás tüneteket előidéző allergének kimutatásában. A bőrteszttel kiváltott válaszreakció azonban nem jelenti azt, hogy a vizsgált allergén okozza az asztmát. A betegnek figyelnie kell azt, hogy a rosszullét azután következik-e be, hogy a gyanúsított allergénnel találkozott. Amennyiben egy adott allergénre gyanakszunk, az érzékenység mértéke meghatározható a gyanúba vett allergén ellen termelt ellenanyag vérszintjének mérésével.
Ha az asztma diagnózisa kétséges, vagy a tüneteket kiváltó anyag azonosítása szükséges, inhalációs terheléses vizsgálatot kell végezni. Mivel a vizsgálat célja a légúti szűkület előidézése, kis valószínűséggel ugyan, de súlyos asztmás roham is kialakulhat a vizsgálat során. Először a vizsgáló spirométerrel meghatározza, hogy mennyi az a legnagyobb levegő mennyiség, amit a beteg egy másodperc alatt, erőltetetten ki tud fújni. A vizsgálat angol neve használatos: forced expiratory volume in one second (FEV[) – magyarul: első másodperc alatti erőltetett kilégzési térfogat. A következő lépésben a beteg erősen hígított allergénnel inhalál. Körülbelül 15-20 perccel később a spirometriás mérést megismétlik. Ha az első másodperc alatti erőltetett kilégzési térfogat több, mint 20%-kal csökken az allergén belégzése után, akkor az asztmát ez az allergén váltotta ki.
A terhelésre jelentkező asztma vizsgálatára spiro- metriát használnak, az első másodperces erőltetett kilégzési térfogatot mérik szobakerékpáron végzett terhelés előtt és után. Ha az érték több, mint 15%-kal csökken, akkor a beteg asztmája terheléssel is kiváltható.
Az asztmás rosszullétek megelőzhetők a kiváltó tényező meghatározásával és elkerülésével. A terhelés áltál előidézett asztma előzetes gyógyszerbevétellel gyakran kivédhető.
A gyógyszeres kezelés a legtöbb asztmás számára viszonylag normális életvitelt tesz lehetővé. Az asztmás roham fellépésekor alkalmazott kezelés különbö-
Az asztmás roham gyakori okainak megelőzése
A leggyakoribb szobai allergén a házipor atka, toll, csótány, állati szőr. Bármi, ami ezek előfordulását csökkenti, csökkentheti az asztmás roham gyakoriságát és súlyosságát is. A házipor csökkentésére eltávolitandók a padlószőnyegek, és a páratartalmat viszonylag alacsonyan kell tartani (50% alatt); nyáron légkondicionáló használata javasolt. Speciális párna és lepedő is segítheti a házipor atkák számának csökkentését. A macskákat és kutyákat el kell távolítani az állati szőr mennyiségének jelentős csökkentése érdekében.
Az ingerlő füstöktől, mint a dohányfüst, óvakodni kell. Néhány asztmás betegben az aszpirin és a nem-szteroid gyulladásgátlók rohamokat válthatnak ki. A tartrazin – sárga színezőanyag néhány gyógyszerben és ételben – szintén rohamot válthat ki. A szulfitek – gyakran adják ételekhez tartósítóként – rohamot válthatnak ki. miután az arra érzékeny beteg salátabárban evett, vagy sört illetve vörösbort ivott.
zik a folyamatos kezeléstől, amelyet a megelőzés érdekében használnak.
Béta-adrenerg receptor agonisták (serkentők) a hirtelen fellépő asztmás rosszullét megszüntetésének, valamint a terhelés okozta asztma megelőzésének leghatásosabb gyógyszerei. Ezek a hörgtágítók a béta- adrenerg receptorok izgatásával tágítják a légutakat. Azok a hörgtágítók, melyek minden béta-adrenerg receptoron hatnak – mint például az adrenalin – mellékhatásként gyorsult szívverést, nyugtalanságot, fejfájást és izomremegést okozhatnak. Az elsősorban a tüdősejtekben található béta2-adrenerg receptoron ható hörgtágítók más szervekre kevés hatással vannak. Ezek a hörgtágítók – például az albuterol – kevesebb mellékhatást okoznak, mint azok, amelyek az összes béta-receptoron hatnak.
A legtöbb hörgtágító perceken belül hat, de a hatás csak 4-6 órán át tart. Újabb, tartósabb hatású hörgtágítók is hozzáférhetőek, de mivel ezek nem azonnal
176
A tüdő és a légutak megbetegedései
hatnak, inkább megelőzésre, mintsem az akut rosszul- létek kezelésére használatosak. A hörgtágítók adagolhatok szájon keresztül, injekcióban vagy inhalálva, és nagyon hatásosak. Az inhalációval a gyógyszer közvetlenül a légutakba kerül, ezért gyorsan hat, de a gyógyszer nem mindig éri el a súlyosan elzáródott légutakat. A szájon keresztül vagy injekcióban adott gyógyszerek elérik ezeket a területeket, de nagyobb valószínűséggel alakulnak ki a mellékhatások, és lassabban hatnak.
Ha az asztmás beteg béta-adrenerg receptor ago- nisták iránti igénye nagyobb, mint a javasolt adag, a beteget azonnal orvosi megfigyelés alá kell vonni. Ezeknek a gyógyszereknek a túladagolása nagyon veszélyes. Ha folyamatos használatuk szükséges, az súlyos hörgőgörcs jele, amely légzési elégtelenség és halál kialakulásához vezethet.
A teofillin szintén tágítja a hörgőket. Általában szájon keresztül alkalmazzák, de sok formában van forgalomban a rövid hatású tablettáktól és szirupoktól a hosszú hatású, lassan oldódó kapszulákig és tablettákig. Súlyos asztmás rohamban vénásan is adható.
A vér teofillin szintje laboratóriumban mérhető, és gondosan ellenőrizendő, mert a túl kevés gyógyszer hatástalan, a túl sok pedig életveszélyes ritmuszavarokat vagy görcsöket okozhat. A teofillin első használatakor az asztmás beteg enyhe hányingert, idegességet érezhet. Rendszerint mindkét mellékhatás megszűnik, ahogy a szervezet hozzászokik a gyógyszerhez. Nagyobb adagok használatakor gyakran jelentkezik szapora szívverés és szívdobogás-érzés. Előfordulhat még alvászavar, idegesség, hányás és görcs is.
A kortikoszteroidok gátolják a szervezet gyulladásos reakcióját, és különlegesen hatásosak az asztma tüneteinek csökkentésében. Hosszú időn keresztül alkalmazva, a kortikoszteroidok fokozatosan csökkentik az asztmás rohamok fellépésének valószínűségét, ugyanis mérséklik a légutak érzékenységét számos provokáló tényezővel szemben.
A kortikoszteroidok szájon át vagy injekcióban való tartós alkalmazása azonban a sebgyógyulás elhúzódását, a gyermekek növekedésbeli elmaradását, a csontok kalciumvesztését, gyomorvérzést, korai szürkehályog képződést, emelkedett vércukorszintet, éhségérzést, súlynövekedést és mentális problémákat okozhat. A kortikoszteroidok I – 2 hétig adhatók szájon át vagy injekcióban a súlyos asztmás roham kezelésére. Hosszú
távú használatra általában inhalációs kortikoszteroido- kat javasolnak, mert az inhalációs adagolás során 50-szer több gyógyszer jut a tüdőbe, mint a szervezet egyéb részeibe. Kortikoszteroidok szájon át csak akkor adhatók tartósan, ha egyéb gyógyszeres kezeléssel a beteg nem tartható tünetmentesen.
A kromolin és a nedokromil gátolja a gyulladásban résztvevő anyagok felszabadulását a hízósejtekből, és csökkentik a légutak összehúzódási hajlamát. E szerek a rosszullétek megelőzésére, és nem a gyógyításukra használhatók. Különösen asztmás gyermekeknél és terhelésre jelentkező rohamokban hatásosak. A kromolin és a nedokromil nagyon biztonságos, de viszonylag drága, és rendszeresen kell szedni még akkor is, ha a beteg tünetmentes.
Az antikolinerg gyógyszerek – mint az atropin és ipratrópium bromid – felfüggesztik az acetilkolin hatását, mely simaizom-összehúzódást és váladékképződést idéz elő a légutakban. E gyógyszerek tovább tágítják a légutakat az előzőleg béta2-adrenerg receptor agonistát kapott betegekben. Az asztma kezelésében azonban csak mérsékelten hatékonyak.
Az asztmás rohamok kezelése
Az asztmás rohamot a légutak megnyitása érdekében a lehető leggyorsabban kezelni kell. Többségében a rohamok megelőzésére is használt gyógyszereket alkalmazzuk, de nagyobb adagban vagy más formában. A béta-adrenerg agonistákat kézi inhalátorral, súlyosabb esetben gépi porlasztóval adagoljuk. A porlasztó nagy nyomással levegőt vagy oxigént juttat át a gyógyszert tartalmazó oldaton, így párát hoz létre az inhalációhoz. Mivel a porlasztók a párát folyamatosan hozzák létre, a betegnek nem kell légzését a géphez igazítania. Az asztmás roham kezelésének kevésbé hatásos módja a bőr alá adott adrenalin vagy terbutalin injekció, és a teofillin egyik származékának, az ami- nofi Hinnék a vénás alkalmazása. Súlyos asztmás rohamban, vagy azokban az esetekben, amelyekben más gyógyszeres kezelés mellett sem javul a beteg állapota, kortikoszteroid injekció adható – általában intravénásán.
Mivel súlyos asztmás rohamban a vér oxigénszintje alacsony, a gyógyszeres kezeléssel egyidőben, a beteg oxigénpótlásra is szorulhat. Kiszáradás esetén infúziót is kell adni. Fertőzés gyanújakor antibiotikum adása is szükséges.
A légutak szűkületével vagy elzáródásával járó (obstruktív) betegségek
177
A súlyos asztma kezelése közben a vér oxigén- és széndioxidszintjét is mérhetik. ▲ A légzésfunkciót spirométerrel vagy csúcsáramlás-mérővel is ellenőrizhetik. Mellkasröntgent általában csak súlyos rohamok vizsgálatakor készítenek. Általában a súlyos asztmás rohamban szenvedő beteget akkor kell kórházba vinni, ha béta-adrenerg receptor agonista és aminofillin adása után a légzésfunkció nem javul, illetve ha a vér oxigénszintje vészesen alacsony, vagy a széndioxid-szint igen magas. A nagyon súlyos állapotú betegeknek lélegeztetőgépre lehet szükségük.
Hosszú távú asztmakezelés
Az asztma egyik leggyakoribb és leghatásosabb kezelési módja a béta-adrenerg receptor agonistával töltött inhalátor. A legtöbbjük adagolós inhalátor; a maroknyi töltet túlnyomásos gázt tartalmaz. A túlnyomás segítségével meghatározott mennyiségű gyógyszert tartalmazó permet keletkezik. Azok a betegek, akik a fenti inhalátorokat nem tudják megfelelően alkalmazni, spacereket (a spray tüdőbe jutását segítő előkamra) használhatnak. Bármelyik technikát is alkalmazzuk, a megfelelő használat minden inhalátor esetében ^alapvető: ha az eszközt nem használják helyesen, a / gyógyszer nem kerül a légutakba. Az inhalátor túlzott használata azt jelzi, hogy a betegnek az életét is veszélyeztető asztmája van; a fokozott gyógyszerhasználat miatt mellékhatások – például szívritmuszavarok – is felléphetnek.
Ha egy darab mérőadagolós inhalátor nem elegendő 4-6 heti tünetmentesség fenntartásához, a napi gyógyszermennyiség kromolinnal vagy inhalációs kor- tikoszteroiddal kiegészíthető. Ha a tünetek – elsősorban éjszaka – továbbra is fennállnak, kiegészítésképp teofillin is adható szájon át.
Krónikus obstruktív
tüdőbetegség
A krónikus obstruktív tüdőbetegség a légutak folyamatosan fennálló szűkülete, amelyet tüdötágulat (emfizé- ma – emphysema) vagy idült hörghurut (krónikus bron- chitisz) okoz.
A tüdötágulat az apró léghólyagok (alveolusok) megnagyobbodása, és falaik károsodása. Az idült hörghurut köpetürítéssel járó, folyamatosan fennálló köhögés, amely nem valamilyen orvosilag kimutatható ok, például tüdőrák következménye. Idült hörghurutban a hörgő nyáktermelő mirigyei megnagyobbodnak és túlzott mennyiségben nyákot termelnek.
Az adagolós inhalátor használata
- Rázzuk íqI az inhalátort.
- Lélegezzünk ki 1-2 másodpercig.
- Tegyük az inhalátort a szánkba, és kezdjünk lassan belélegezní.
- A lassú belégzés kezdetekor nyomjuk meg az inhalátor tetejét.
- Lassan folytassuk a belégzést, míg a tüdő meg nem telik (kb. 5-6 másodpercig).
- Tartsuk bent a levegőt 4-6 másodpercre.
- Lélegezzünk ki, és 5-7 perc múlva ismételjük meg az egész folyamatot.
A krónikus obstruktív tüdőbetegségben tapasztalt légáramlás-csökkenésnek két oka lehet. Az első a tüdő- tágulat. Normálisan a léghólyagok csoportjai kis hör- gőcskékhez (bronchiolusok) kapcsolódva meglehetősen merev szerkezetet képeznek – így nyitva tartják a légutakat. Tüdötágulat esetén azonban a léghólyagok fala károsodott, ezért a hörgőcskék elvesztik szerkezeti támaszukat, és a levegő kiáramlásakor összeesnek. Következésképpen a tüdőtágulathoz kapcsolódó légútszűkület a szerkezeti eltérésből adódik és állandó jellegű. A légáramlás-csökkenés másik oka a kis légutak gyulladása idült hörghurutban. A hörgőcskék fala hege- sedik, belső felszínük megduzzad, üregüket részlegesen nyák zárja el, és a simaizmok tartósan összehúzódnak. A duzzanat, a nyák okozta elzáródás, és a simaizomgörcs (spazmus) súlyossága időről időre változik; hörgtágító gyógyszerek hatására javulhat. A légúti szűkület e típusa részben visszafordítható.
Az Amerikai Egyesült Államokban közel 14 millió ember szenved krónikus obstruktív tüdőbetegségben. Ez a betegségcsoport a szívbetegségek után a második helyet foglalja el a munkaképtelenséghez vezető, rokkantságot okozó betegségek sorában, illetve ez a ne-
▲ lásd a 160. oldalt
178
A tüdő és a légutak megbetegedései
gyedik leggyakoribb halálok. A krónikus obstruktív tüdőbetegség miatt meghalt betegek több, mint 95%-a 55 éves kor feletti. A férfiak gyakrabban betegszenek meg, mint a nők, és betegségük gyakrabban végződik halállal. Szintén magasabb a halálozási arány a fehérekben a színesbőrűekhez képest, illetve a fizikai dolgozók körében, a szellemi munkát végzőkkel összehasonlítva.
A krónikus obstruktív tüdőbetegség egyes családokban gyakrabban fordul elő, lehetséges tehát, hogy öröklődő hajlam is befolyásolja. A krónikus obstruktív tüdőbetegség kialakulásának veszélyét növelik a munkahelyen szétoszló vegyi gőzök, de akár az egyébként ártalmatlan porok is. A cigarettafüst pedig sokkal jobban növeli a veszélyeket, mint az egyén foglalkozása.
A dohányzók 10-15%-ában alakul ki krónikus obstruktív tüdőbetegség. A pipázók és szivarozók esetében gyakrabban alakul ki, mint a nem dohányzóknál, de ritkábban, mint a cigarettát szívóknál. A cigarettázók krónikus bronchitis és tüdőtágulat miatti halálozási aránya magasabb, mint a nem dohányzóké. A tüdőműködés korral járó csökkenése sokkal gyorsabb a cigarettázók, mint a nemdohányzók körében. Minél többet dohányzik valaki, annál nagyobb mértékű a működéscsökkenés.
A légutakat izgató szerek a léghólyagok gyulladását okozzák. Ha a gyulladás folyamatosan fennáll, maradandó károsodás alakulhat ki. Fehérvérsejtek gyűlnek össze a gyulladt alveolusokban, és olyan enzimeket szabadítanak fel (elsősorban neutrofil elasztázt), amelyek elpusztítják a léghólyagok falában lévő kötőszövetet. Továbbá, a dohányzás csökkenti a tüdő védekezőképességét a légutakat bélelő kis csillószőrös sejtek (ciliák) károsításával, amelyek normálisan a nyák száj felé történő továbbhajtásában és a mérgező anyagok kiköhögésében játszanak fontos szerepet.
A szervezet egy alfaj-antitripszin nevű fehérjét termel, amelynek fő szerepe a neutrofil elasztáz okozta léghólyag-károsodás megelőzése. Egy ritka, öröklődő állapotban hiányzik, vagy csak nagyon kis mennyiségben termelődik az alfarantitripszin, így a tüdőtágulat akár már 45-50 éves korban kialakulhat – különösen dohányosokban.
A krónikus obstruktív tüdőbetegség mindegyik formájára jellemző, hogy a tüdőben a levegő „csapdába kerül”, azaz lezárt területeken megreked. A léghólyagok falában lévő hajszálerek száma csökken. E rendellenességek csökkentik az oxigén és széndioxid cseréjét a léghólyagok és a vér között. A betegség korai szakaszában a vér oxigénszintje csökken, de a széndioxidszint normális marad. A későbbi szakaszban a széndioxidszint is megemelkedik, és az oxigénszint tovább csökken.
A krónikus obstruktív tüdőbetegség legkorábbi tünete, amely akár már 5-10 éves dohányzást követően is kialakulhat, a köhögés és a nyákmennyiség növekedése – különösen felkeléskor. A köhögés általában mérsékelt, és gyakran figyelmen kívül hagyják, a dohányzók „normális köhögésének” tekintve, bár természetesen ez nem normális. Gyakori, hogy az egyszerű megfázással induló betegség a mellkasba is leteljed. Ezzel egyidőben a köpet sárgává vagy zöldessé válhat a benne lévő genny miatt. Ahogy az évek múlnak, ezek a megbetegedések egyre gyakoribbá válnak. Az állapothoz sípoló légzés társulhat, mely a családtagoknak jobban feltűnik, mint a betegeknek.
A terhelésre kialakuló nehézlégzés 60 éves kor körül jelenik meg, majd lassan tovább romlik. Végül a napi tevékenység, WC-használat, mosakodás, öltözködés, főzés közben is jelentkezik. A betegek körülbelül egyharmadánál komoly súlyvesztés alakul ki, amely legalábbis részben annak a következménye, hogy evést követően a nehézlégzés rosszabbodik. Gyakori a láb- dagadás is; ezt szívelégtelenség okozhatja. A betegség késői stádiumában egy heveny mellkasi megbetegedés, pl. fertőzés – mely korábban könnyen átvészelhető lett volna -, súlyos nyugalmi nehézlégzést okozhat; ez akut légzési elégtelenséget jelent.
Enyhe krónikus obstruktív tüdőbetegség esetén fizikális vizsgálattal az orvos semmi kórosat nem talál, kivéve néhány, csak hallgatóval észrevehető, sípoló légvételt. Általában a mellkasröntgen is normális. Spirométert használva, az egy másodperc alatt végzett erőltetett kilégzés vizsgálatai szükséges a légúti szűkület kimutatásához és a diagnózis felállításához. Krónikus obstruktív tüdőbetegségben a vizsgálat az erőltetett kilégzés során csökkent légáramlást mutat.
A betegség előrehaladtával a mellkasfal mozgása csökken és a nyak- és hátizmok is résztvesznek a beteg
i lásd a 160. oldalon lévő ábrát
A légutak szűkületével vagy elzáródásával járó (obstruktív) betegségek
179
légzési munkájában. A légzési hangok egyre halkabbnak hallhatók a hallgatón keresztül.
Ha fiatal életkorban alakul ki a krónikus obstruktív tüdőbetegség, az alfaj-antitripszin hiányának lehetősége merül fel, ezért meg kell határozni a vérben e fehérje szintjét. A mérést el kell végezni a bizonyítottan alfaj-antitripszin-hiányos beteg családtagjainál is.
Mivel a cigarettázás a legfontosabb tényező a krónikus obstruktív tüdőbetegség kiváltásában, a kezelés legfontosabb lépése a dohányzás abbahagyása. Enyhe vagy mérsékelt légúti obstrukció esetén ez önmagában lassítja a nehézlégzés kialakulását. A dohányzás abbahagyása azonban a betegség valamennyi stádiumában jótékony hatású. A betegnek egyéb légútingerlő anyagoktól is óvnia kell magát.
Ha a beteg influenzát vagy tüdőgyulladást kap, a krónikus obstruktív tüdőbetegség jelentősen romolhat. Ezért a betegeknek évente influenza, és minden 6. évben pneumococcus elleni védőoltást kell kapnia.
A légútszűkület visszafordítható okai a simaizomgörcs, gyulladás és a fokozott váladéktermelés. Ezek közül bármely tényező javulása általánosan enyhíti a betegség tüneteit. Az izomgörcs hörgőtágítókkal csökkenthető, beleértve a béta-adrenerg receptor agonistákat (mint az albuterol spray), és a lassan felszívódó, szájon át adható teofillint. A gyulladás csökkenthető kortikoszteroid adásával is, de a tünetek csak a betegek mintegy 20%-ában javulnak. A nyák oldására, s ezáltal könnyebben felköhöghetővé tételére, nincs igazán megfelelő gyógymód. A kiszáradás megelőzése azonban megakadályozza a sűrű nyák termelődését. Hozzávetőlegesen akkor fogyaszt a beteg elegendő folyadékot, ha az ürített vizelet, a reggeli első vizelet kivételével, világos. Súlyos krónikus obstruktív tüdőbetegségben légzőgyakorlatok segíthetik a váladék eltávolítását. A
A krónikus obstruktív tüdőbetegség fellángolását bakteriális fertőzés is okozhatja, amely antibiotikummal kezelhető. Gyakran 7-10 napos kezelés szükséges. Sok orvos előre ellátja betegeit antibiotikummal, és már a fellángolás kezdetén javasolja az antibiotikumszedést.
A hosszú távú oxigénkezelés meghosszabbítja azoknak a betegeknek az életét, akik súlyos krónikus obstruktív tüdőbetegségben szenvednek és igen alacsony a véroxigénszintjük. Habár a 24 órán keresztüli oxigénkezelés a legjobb, jó hatású a napi 12 órában alkalmazott kezelés is. E kezelés megakadályozza az ala
csony oxigénszint okozta magas vörösvértestszám kialakulását, ezáltal javítja a beteg szellemi funkcióit, és csökkenti a krónikus obstruktív tüdőbetegség által okozott keringési elégtelenséget. Az oxigénkezelés a terhelés alatti nehézlégzést is csökkenti.
Az oxigénkezelést soha nem szabad nyílt láng mellett, vagy dohányzás közben alkalmazni. Az otthoni oxigénkezelésre a sűrített oxigén alkalmazása drága, és szállítása kényelmetlen. Olcsóbbak azok az oxigén- sűrítők, melyek a szoba levegőjéből vonják ki az oxigént és így látják el a beteget egy 1,5 m hosszú csövön keresztül. Kicsi, hordozható, sűrített oxigént tartalmazó palackra szintén szükség lehet a lakáson kívül töltött rövid idő alatt. A legdrágább megoldás az újratölthető, folyékony oxigént tartalmazó palack, amely otthon és házon kívül egyaránt a legkönnyebben használható.
A kórházban és otthon is tomagyakorlatokat kell végezni. E programok javítják a beteg függetlenségét és életminőségét, csökkentik a kórházi tartózkodás hosz- szát és gyakoriságát, és növelik a terhelhetőséget, még ha a légzésfunkció nem is javul. A lábak edzésére alkalmas a szobakerékpár, a lépcsőzés és a sétálás. A súlyemelés a karokat edzi. Gyakran a gyakorlatok alatt is oxigént kell használni. Az egyes tevékenységekhez – mint például a főzés, hobbi tevékenység és a szexuális aktivitás – szükséges általános erőnlét javításához speciális módszerek szükségesek. Hasonlóan bármely testedzéshez, az elért eredmények a gyakorlás elhagyásával gyorsan veszendőbe mennek.
Az alfaj-antitripszin súlyos hiányában szenvedő betegek számára a hiányzó fehérje pótolható. A hetenkénti infúziós fehérjepótlásból álló kezelés drága. Tüdőátültetés végezhető 50 évesnél fiatalabb, megfelelően kiválasztott betegeken.
A súlyos tüdőtágulatban szenvedő betegek esetében az ún. tüdő térfogatát csökkentő műtét is választható, e beavatkozás azonban még a kifejlesztés stádiumában van. A beavatkozás összetett, szükségessé teszi, hogy a beteg 6 hónappal a beavatkozás előtt a dohányzást abbahagyja és intenzív testedzési programban vegyen részt. A műtét javítja a légzésfúnkciót és a beteg terhelhetőségét, de nem tudni még, mennyire tartós az elérhető javulás.
▲ lásd a 158. oldalt
180
A tüdő és a légutak megbetegedései
Enyhe légútszűkület esetén a betegség prognózisa bíztató, kicsit rosszabb, mint azoké a dohányosoké, akiknek nincs krónikus obstruktív tüdőbetegsége. A mérsékelt és súlyos légútszűkület esetén a prognózis sokkal rosszabb. Igen súlyos szűkület esetén a betegek 30%-a egy éven belül, 95%-a pedig 10 éven belül meghal. A halál oka légzési elégtelenség, tüdőgyulla
dás, a mellhártyaűrbe történő levegőszivárgás (pneu- motorax), szívritmuszavarok (aritmiák), vagy a tüdőbe vezető verőerek elzáródása (tüdőembólia). Krónikus obstruktív tüdőbetegségben a tüdőrák veszélye is magasabb. Néhány beteg azonban súlyos krónikus obstruktív tüdőbetegséggel is élhet 15 évig vagy még tovább.
Foglalkozási tüdőbetegségeknek nevezzük a munka közben belégzett ártalmas részecskék, por, pára vagy gáz okozta megbetegedéseket. A belégzett részecske méretétől és fajtájától függ, hogy a tüdő melyik részébe kerül és milyen tüdőbetegség kialakulását idézi elő. A nagyobb részecskék az orrüregben vagy a nagyobb légutakban akadnak meg, a kisebbek elérik a tüdőt. A tüdőben néhány részecske feloldódik és felszívódhat a vérkeringésbe, a legtöbb részecske azonban nem oldódik fel – ezeket a szervezet védekezőrendszere távolítja el.
A szervezet különféle módon szabadulhat meg a belégzett részecskéktől. A légutakban nyák vonja be a részecskéket, így könnyebben kiköhöghetővé válnak. A tüdőben a legtöbb részecskét különleges takarítósejtek kebelezik be, és teszik ártalmatlanná.
A különböző részecskék különböző reakciókat váltanak ki a szervezetben. Néhány részecske, például a növényi pollenek, allergiás reakciót okozhatnak, szénanáthát, vagy az asztma egyik fajtáját. A szénpor, karbon és cinkoxid nem vált ki jelentős választ a tüdőben. Más részecskék, mint például a kvarc vagy azbeszt a tüdő folyamatos hegesedését okozzák (tüdőfi- brózis). Bizonyos részecskék, például az azbeszt, nagyobb mennyiségben dohányosoknál rákot okozhatnak.
A szilikózis a tüdő folyamatosan előrehaladó hegese- dése, melyet a belélegzett szilikon- (kvarc) por okoz.
A szilikózis, a legrégebben ismert foglalkozási betegség, azoknál alakul ki, akik éveken keresztül lélegzik be a szilikonport. A szilikon a homok fő alkotórésze, így az ártalom gyakori a fémmunkások, homokkő- és gránitbányászok, öntödei munkások és fazekasok között. A tünetek általában 20-30 éven át fennálló porártalmat követően alakulnak ki. A homokfúvó, alagútfúró és dörzs-szappankészítő szakmák esetén, ahol a szilíciumpor koncentrációja magas, a tünetek már 10 évnél rövidebb idő alatt is kialakulhatnak.
A belélegzést követően a szilíciumpor a tüdőbe kerül, ahol a takarítósejtek, például az ún. makrofágok, bekebelezik.A A takarítósejtekből felszabaduló enzimek a tüdőszövet hegesedését okozzák. A hegesedett részek először apró kerek göbök (egyszerű csomós szilikózis), később azonban hatalmas masszává növekedhetnek (szilikózisos tömeg). Ezek a hegesedett részek nem tudnak oxigént szállítani a vérbe. A tüdő rugalmatlanná válik, és a légzés nagyobb erőkifejtést igényel.
Az egyszerű csomós szilikózisban a beteg tünetmentes, de a nagyobb légutak ingerlése miatt előfordul, hogy köhög és köpetet ürít – ezt az állapotot nevezik hörghurutnak (bronchitis). A kiterjedt szilikózis köhögést, köpetürítést és súlyos fokú nehézlégzést okoz. A
▲ lásd a 810. oldalt
Foglalkozási tüdőbetegségek
181
nehézlégzés eleinte csak munkavégzés közben jelentkezik, de végül már nyugalomban is. Még a szilicium- mal történő munkavégzés befejezése után 2 5 évvel is súlyosbodhat a köhögés. A tüdő megbetegedése megerőlteti a szívet, ez szívelégtelenséghez vezethet, amely végzetes is lehet. Emellett a tüdőgümőkórt okozó organizmusokkal (Mycobacterium tuberculosis) való találkozás a szilikózisos betegeknél háromszor gyakrabban vezet a tuberkulózis kialakulásához, mint szilikózis nélkül.
A szilikózis akkor kerül felismerésre, ha a megelőzően szilíciummal dolgozó betegnél mellkasröntgen készül, melyen a hegesedés és a csomók jellegzetes mintázata látható.
A munkahelyeken a por mérséklése megelőzheti a szilikózis kialakulását. Ha a pormennyiség nem csökkenthető – ami üvegcsiszoló-műhelyben fordulhat elő – a munkások olyan sisakot viseljenek, amely tiszta külső levegőt biztosit; vagy maszkot, amely megszűri a levegőt az apró részecskéktől. Ez a védelem nem minden poros helyen dolgozó részére hozzáférhető (például festők vagy hegesztők), így amikor csak lehetséges, a homok helyett más csiszolóanyagot kell használni.
A szilikonporral dolgozó munkásoknak rendszeres mellkasröntgen-szűrésen kell résztvenni (6 havonta a homokfúvó-, és 2-5 évente az egyéb munkásoknak), hogy a betegség korán felismerhető legyen. Ha a mellkasröntgen szilikózist jelez, az orvos valószínűleg a további szilikon-expozíció elkerülését fogja tanácsolni a dolgozónak.
A szilikózis nem gyógyítható. Ha azonban a betegség korai szakaszában a beteg felfüggeszti a további szilikon-expozíciót, a szilikózis kifejlődése megállhat. Légzési nehézségek esetén a krónikus obstruktív tüdőbetegségben alkalmazott gyógyszerek használhatók, amelyek tágítják a légutakat és segítik a nyák kiürülését. A Mivel a szilikózisos betegeknél nagy a gümőkór kialakulásának a veszélye, rendszeres ellenőrzésük szükséges ilyen irányban is.
-t fekete tüdő (a szénbányászok pneumokoniózisa) zivan tüdőbetegség, melyet a tüdőben lerakódó szén- nor okoz.
A fekete tüdő a szénpor hosszú időn keresztül történő belégzése során alakul ki. Egyszerű fekete tüdő esetén a szénpor a hörgőcskék (bronchiolusok) körül halmozódik fel. Bár a szénpor viszonylag ártalmatlan és nem okoz reakciót, a tüdőben szétszóródik és a mellkasröntgen-felvételen apró foltok képében jelenik meg. A szénpor a légutakat nem zárja el. Mégis, minden évben a fekete tüdőben szenvedők 1-2%-ában súlyosabb megbetegedés alakul ki. Ez egy folyamatosan romló, progresszív, masszív fibrózis; a tüdőben kb. 1 cm átmérőjű elhegesedő területek jönnek létre. Az elváltozás súlyosbodhat akkor is, ha a beteg már nincs kitéve a szénpor káros hatásának. A tüdőszövet és a tüdő erei a hegesedés következtében károsodhatnak.
A Caplan-szindróma a reumatoid artritiszben szenvedő szénbányászok ritka megbetegedése. A tüdőben nagy, kerek, heges csomók fejlődnek ki, igen gyorsan. Ilyen csomók kialakulhatnak a nagy koncentrációjú szénporral érintkezőkben még akkor is, ha nincs fekete tüdejük.
Az egyszerű fekete tüdő általában nem okoz panaszokat. Mégis, sokan köhögnek és könnyen alakul ki nehézlégzés, mert tüdőtágulatban (a dohányzástól) vagy hörghurutban szenvednek (a dohányzás vagy ipari szennyezés mérgező hatása miatt). Másrészről a progresszív masszív fibrózis súlyos stádiuma köhögést és az életminőséget igen erősen rontó nehézlégzést okoz.
A megelőzően hosszú időn át szénporhatásnak kitett betegeknél, akik általában legalább 10 évig a mélyben dolgoztak, a diagnózist a mellkasröntgenen észlelhető jellegzetes foltok alapján állítják fel.
A fekete tüdő kialakulása megelőzhető, ha a munkahelyen jelentősen csökkentik a szénpor mennyiségét. A szénmunkások 4-5 évente vegyenek részt mellkasröntgen-szűrésen, hogy a betegség már korai szakaszban felfedezhető legyen. Ha a betegség kimutathatóvá válik, a munkás olyan területen dolgozzon tovább, ahol kevésbé érintkezik szénporral; ezzel megelőzhető a progresszív masszív fibrózis kialakulása.
A megelőzés ezért alapvetően fontos, mert magát a fekete tüdő betegséget kezelni nem lehet. A légzési
▲ lásd a 179. oldalt
182
A tüdő és a légutak megbetegedései
Ki veszélyeztetett foglalkozási tüdőbetegség kialakulására?
Szilikózis • Ólom-, réz-, ezüst- és aranybányászok
- Egyes szénbányászok (zsalu-ácsok)
- Fémöntödei munkások
- Fazekasok .
- Homokkő- és gránitvágók
- Alagútépítők
- Csiszolóanyagokat készítő munkások
- Homokfúvók
Fekete tüdő • Szénbányászok
Azbesztózis • Az azbesztet bányászó és
| feldolgozó munkások
• Építőmunkások, akik azbeszt tartalmú elemeket építenek be, vagy emelnek ki. |
|
| Berilliózis | • Repülőgép-szerelők |
| Jóindulatú | • Hegesztők |
| pneumo- | • Vasbányászok |
| koniózis |
|
| Foglalkozási | • Munkások, akik a következő |
| asztma | anyagokkal dolgoznak: gabona, |
((paprika)) vörös cédrus, bab, festékanyagok, antibiotikum, epoxy- gyanta, tea, fertőtlenítőkhöz használt enzimek, maláta, bőráru
| Bisszinózis | • Gyapjú-, kender-, juta- és lenmunkások |
| Silótöltők betegsége | • Mezőgazdasági dolgozók |
panaszokkal küzdő betegek a krónikus obstruktív tüdőbetegségben használatos gyógyszereket szedhetik, így hörgőtágítókat és köptetőket, melyek nyitva tartják a légutakat és könnyebben kiköhöghetővé teszik a váladékot. A
Az azbesztózis a tüdöszövet kiterjedt hegesedése, melyet az azbesztpor belégzése okoz.
Az azbeszt különböző kémiai összetételű szalagos ásványi szilikátokból áll. Az azbesztszálak belégzés- kor a tüdő mélyébe kerülnek, és ott hegesedést okoznak. Az azbeszt belégzése a tüdőt borító mellhártya (pleura) két lemezének megvastagodását is okozhatja.
Az azbeszttel dolgozó embereknél a tüdőbetegség kialakulásának nagy a veszélye. Az azbeszttartalmú épületeket bontó munkások szintén veszélyeztetettek, bár csak kisebb mértékben. Minél nagyobb mértékű az azbeszthatás, annál nagyobb az azbesztózis kialakulásának veszélye.
Az azbesztózis tünetei általában fokozatosan, csak több heg kialakulását és a tüdő rugalmasságának elvesztését követően alakulnak ki. Első tünet a kisfokú nehézlégzés és a munkavégző képesség enyhe csökkenése. Az idült hörghurutban is szenvedő erős dohányosok esetenként köhögnek és sípolva lélegeznek. A légzés fokozatosan egyre nehezebbé válik. Az azbesztó- zisban szenvedő betegek 15%-ában súlyos nehézlégzés, majd légzési elégtelenség alakul ki.
A belélegzett azbesztszálak esetenként folyadékfelszaporodást idézhetnek elő a mellhártyaüregben (a mellhártya két lemeze között). Az azbeszt ritkán a mellhártya daganatos megbetegedését (mezotelióma) idézheti elő, vagy a hashártyán is okozhat daganatot (peritoneális mezotelióma). Az azbesztózis okozta sa- vóshártya daganatok rosszindulatúak és nem kezelhetőek. Általában krokidolit-expozíció után alakulnak ki, amely a négy azbesztfajta egyike. Egy másik azbesztfajta, az amozit, szintén a savós hártyák daganatát okozhatja. A krizolit önmagában valószínűleg nem okoz daganatot, kivéve amikor tremolittal szennyeződik, amely viszont daganatkeltő. A savós hártyák daganata általában 30—40 évvel az ártalmat követően alakul ki.
Bár a tüdőrák részben összefügg az azbeszt-expozíció mértékével, az azbesztózisos betegek közül
▲ lásd a 179. oldalt
Foglalkozási tüdőbetegségek
183
szinte csak azoknál alakul ki, akik dohányoznak is, különösen, ha napi egy csomagnál több cigarettát szívnak el.
A diagnózis alapja a beteg kortörténetében szereplő azbeszttal való találkozás és a mellkasröntgenen észlelhető jellegzetes elváltozások. A beteg légzésfunkciója általában kóros, és hallgatózással kóros szörtyzörejek hallhatók a tüdő felett. A mellhártyadaganat rosszindulatúságának eldöntésére biopsziát kell végezni, amely a mellhártya kis darabjának sebészi eltávolítását és mikroszkópos vizsgálatát jelenti. A tüdőt körülvevő folyadékból mellkastüvel lehet mintát venni vizsgálat céljára (torakocentézis); ez a beavatkozás azonban a biop- sziával összehasonlítva kevésbé megbízható.
Az azbeszt belégzése következtében kialakuló betegségek megelőzhetők, ha minimálisra csökkentik az azbesztpor és -szálcsák mennyiségét a munkahelyen. Mivel az olyan ipari létesítményekben, ahol azbesztet használnak, javult az azbesztpor szintjének ellenőrzése, napjainkban kevesebb azbesztózis alakul ki. A mezotelióma gyakorisága azonban, mely az azbesztporral történt érintkezés után negyven évvel is kialakulhat, nem csökkent. A háztartásból az azbesztet szakképzet munkásokkal kell eltávolíttatni. Azok a dohányosok, akik azbeszttel érintkeztek, csökkenthetik a tüdődaganat veszélyét, ha lemondanak a cigarettáról.
Az azbesztózis legfőbb gyógymódja a tüneti kezelés, például oxigén adása csökkenti a nehézlégzést. A tüdőt körülvevő folyadék eltávolítása is könnyítheti a légzést. Bizonyos esetekben a tüdőátültetés sikeres lehet. A mezotelióma végzetes, mert a kemoterápia hatástalan, és a daganat sebészi úton sem távolítható el teljesen.
.-1 berilliózis a belélegzett berilliumtartalmú por és gőz okozta gyulladás a tüdőben.
A múltban a berilliumot nagy tömegben bányászták, és az elektronikában, a vegyiparban és a fluoreszcens égők gyártásában használták. Ma elsősorban a repülőgépiparban alkalmazzák. Az ilyen üzemekben dolgozó munkásokon kívül a berillium-fmomító üzemek közelében lakók közül is megbetegedtek néhányan.
A berilliózis abban különbözik az egyéb foglalkozási tüdőbetegségektől, hogy csak azokban az emberekben fejlődik ki, akik a berilliumra érzékenyek – ez körülbelül a berilliummal kapcsolatba kerülő emberek 2%-a. A betegség azoknál is kialakulhat, akik a berilli- um hatásának csak rövid ideig voltak kitéve, és a tünetek akár csak 10-20 év múlva jelennek meg.
Egyesekben a berilliózis hirtelen alakul ki (akut – heveny berilliózis), elsősorban a tüdő gyulladásos megbetegedéseként (pneumonitisz). A heveny beril- liózisban szenvedőknél hirtelen köhögés, légzési nehézség és súlyvesztés lép fel. A betegség a bőrt és a szemet is érintheti.
Mások idült berilliózisban szenvednek, ilyenkor kóros szövet alakul ki a tüdőben és a nyirokcsomók megnagyobbodnak. E betegekben a köhögés, nehézlégzés és a súlyvesztés fokozatosan alakul ki.
A diagnózist a berilliummal való találkozás, a tünetek és a mellkasröntgenen észlelhető jellegzetes elváltozások támasztják alá. Azonban a berilliózis mellkas- röntgenképe hasonlít egy másik tüdőbetegség, a szar- koidózis képéhez, ezért kiegészítő immunológiai vizsgálatok lehetnek szükségesek.
A heveny berilliózis súlyos, sőt végzetes is lehet. Mégis a legtöbb beteg meggyógyul a tüdő merevségével és hiányos működésével járó súlyos állapotból is. Megfelelő kezeléssel (gépi lélegeztetés és kortiko- szteroidok adása) a betegek általában 7-10 nap alatt maradványtünetek nélkül gyógyulnak.
Az idült berilliózis okozta súlyos tüdőkárosodás a szív túlterhelése által szívelégtelenséget, sőt halált is okozhat. Néha kortikoszteroidokat, szájon át szedhető prednizolont írnak fel idült berilliózisban, ezek azonban általában alig segítenek.
A foglakozási asztma visszafordítható légúti görcs (spazmus), amelyet a munkával kapcsolatos, irritációt és allergiás reakciót kiváltó apró részecskék vagy gázok belégzése okoz.
A munkahelyeken sokféle anyag okozhat légúti görcsöt, amely nehezíti a légzést. Egyes emberek különösen érzékenyek a levegőben lévő irritatív anyagokra.
184
A tüdő és a légutak megbetegedései
A foglalkozási asztma légzési nehézséget, mellkasi szorító érzést, sípoló légzést, köhögést, tüsszögést, orrfolyást és vizes szemváladékozást okozhat. Néhány embernél az éjszakai sípolás az egyetlen tünet.
A tünetek kialakulhatnak munkaidőben, de gyakran csak a hazatérés után pár órával jelennek meg. Egyeseknél a tünetek 24 órával az expozíciót követően alakulnak ki. Előfordulhat, hogy a tünetek csak több mint egy héttel az expozíció után jelennek meg, vagy múlnak el. így a munkahely és a tünetek közötti összefüggés gyakran nem egyértelmű. A tünetek hétvégén és a szabadság alatt gyakran enyhülnek vagy elmúlnak, majd az expozíció ismétlődésekor romlanak.
A diagnózis felállításához kikérdezik a beteget a panaszairól, és a köztudottan asztmát okozó anyagokkal való érintkezésről. Az allergia esetenként bőrpróbával mutatható ki (Prick teszt). A gyanúba fogott anyag kis mennyiségét az előzetesen kissé megsértett bőrre helyezik. Ha a diagnózis felállítása nehezebb, inhalációs vizsgálatot is végeznek, amely során a beteg kis meny- nyiséget lélegez be abból az anyagból, amely a betegséget kiválthatja. Közben figyelik a kiváltott reakciót, azaz a beteg sípol-e, kialakul-e nehézlégzés, vagy a vizsgálat során csökken-e a légzésfunkció.
A légutak már a tünetek megjelenése előtt szűkebbé válhatnak, ezért a beteg késleltetetten kialakuló tüneteinek méréséhez olyan eszközt használnak, amely a légutakat munka közben vizsgálja. Az eszköz egy hordozható csúcsáramlás-mérő, amely a levegő áramlási sebességét méri kilégzéskor. A légutak szűkülete esetén az áramlás jelentősen csökken, amely foglalkozási asztmára utal.
Az asztmát kiváltó anyagokat használó gyárakban a gázok és gőzök ellenőrző méréseit rendszeresen végzik, de a por és gázok teljes eltüntetése lehetetlen. A súlyos asztmában szenvedő munkásoknak lehetőleg munkahelyet kell változtatniuk. A folyamatos expozíció súlyos és állandó asztma kialakulását okozhatja.
A gyógyszeres kezelés a más eredetű asztma kezeléséhez hasonló. A A légutakat tágító gyógyszerek (hörgtágítók – bronchodilatátorok) inhalátorral (példá
ul albuterol) vagy tablettában (például teofillin) adhatók. Súlyos rohamokban kortikoszteroidok (például a prednizolon) rövid ideig szájon át adhatók. Hosszú távú kezelésre inhalációs kortikoszteroidok választandók.
A bisszinózis (byssinosis) a belégzett gyapot-, len- és kenderrészecskék okozta légútszűkület.
Az Egyesült Államokban és Nagy Britanniában szinte kizárólag a feldolgozatlan gyapottal dolgozóknál fordul elő. A kenderrel és lennel dolgozók között is kialakulhat a betegség. Leginkább a gyapotbálákat megnyitó munkások, vagy a gyapotfeldolgozás első lépésében résztvevők érintettek. Nyilvánvaló, hogy a nyers gyapotban van egy olyan alkotórész, amely a légúti szűkületre hajlamos embereknél problémát okoz.
A bisszinózis rendszerint a munkaszünetet követő első napon okozhat sípolást, mellkasi szorító érzést. Az asztmával ellentétben a tünetek az ismételt expozíciók során csökkennek, és a mellkasi szorító fájdalom a hét végére eltűnhet. A gyapotfeldolgozásban töltött több éves munka után azonban a mellkasi szorító érzés 2-3 munkanapon, sőt akár egész héten át is fennmaradhat. A gyapot folyamatos expozíciója a sípolás mértékét növeli ugyan, de nem vezet tartós munkaképtelenséggel járó tüdőbetegséghez.
A diagnózis a napközben tapasztalt légzésfunkció- romlás mérésén alapul. A funkcióromlás általában a hét első napján a legkifejezettebb.
A bisszinózis megelőzésében alapvető a porártalom kiküszöbölése. A sípolás és a mellkasi szorító érzés asztmaellenes szerekkel kezelhető. A légutakat tágító gyógyszerek (bronchodilatátorok), inhalátorral (például albuterol) vagy tablettában (mint a teofdlin) adhatók.
A gázok sok fajtája – klór, foszgén, kéndioxid, hid- rogén-szulfid, nitrogén-dioxid és ammónia – gyári balesetek esetén hirtelen szabadulhat fel, és súlyos tü- dőirritációt okozhat. Bizonyos gázok, mint a klór és az ammónia, könnyen oldódnak, így a száj-, orr- és garatnyálkahártya azonnali izgalmát okozzák. A tüdő alsó részei csak akkor érintettek, ha a beteg a gázokat mé-
▲ lásd a 175. oldalt
A tüdő allergiás megbetegedései
185
lyen belélegzi. A nukleáris balesetek esetén felszabaduló radioaktív gázok sok évvel később okoznak tüdő- és egyéb daganatokat.
Néhány gáz – például a nitrogén-dioxid – nem oldódik könnyen. Ezért nem okoznak olyan korai expozíciós tüneteket, mint például a szem- és orr-nyálkahár- tya izgalom, így mély belégzéssel gyakrabban jutnak a tüdőbe. Az ilyen gázok a kis légutak gyulladását (bron- chiolitis), vagy a tüdőben folyadék képződését (tüdőödéma) okozhatják. A silótöltők betegségében – melyet a nedves silóból felszabaduló, nitrogén-dioxi- dot tartalmazó füst belégzése okoz – csak az expozíciót követő 12 órán túl keletkezik a tüdőben folyadék. Az állapot átmenetileg javul, majd 10 -14 nappal később visszaesés észlelhető még akkor is, ha nincs további expozíció. A visszaesés gyakran a hörgőcskéket (bron- chiolusok) érinti.
Egyesekben a gázok vagy egyéb vegyi anyagok kis mennyiségű, de hosszú ideig tartó behatása idült hörghurutot okozhat. Továbbá, egyes arzéntartalmú vegyszerekkel vagy hidrokarbonátokkal történő érintkezés esetenként tüdődaganat kialakulásáért tehető felelőssé. A daganat a belélegzett anyagtól függően a tüdőben, vagy a test bármely részén kialakulhat.
Az oldódó gázok, mint például a klór, súlyos égést okoznak a szemen, orrban, garatban, légcsőben és a nagyobb légutakban. Gyakran köhögést és vérköpést okoznak (hemoptízis). Az öklendezés és nehézlégzés is gyakori. A kevésbé oldódó gázok, mint a nitrogén-
dioxid, három négy óra elteltével nehézlégzést okozhatnak, mely igen súlyos is lehet.
A mellkasröntgen tüdőödéma vagy hörgőcske-gyul- ladás kialakulását mutatja.
Kórjóslat, megelőzés és kezelés
A legtöbb ember teljesen meggyógyul a baleset következtében kialakult gázexpozíció után. A legsúlyosabb szövődmény a tüdőgyulladás.
A megelőzés legjobb módja a rendkívüli óvatosság a gázokkal és gőzökkel való foglalkozás során. Baleset esetén saját szűrővel ellátott gázmaszkokat kell használni. A mezőgazdaságban dolgozóknak tudniuk kell azt, hogy a silók toxikus gázaival való véletlen érintkezés veszélyes.
A kezelés alapja az oxigén adása. Ha a tüdő károsodása súlyos, a beteg gépi lélegeztetésre szorulhat. A légutakat tágító gyógyszerek, intravénás folyadék és antibiotikum adása segíthet. Gyakran szükségesek kor- tikoszteroidok, például prednizolon, a gyulladás csökkentésére.
Egyes anyagok alkalmanként eltéréseket okozhatnak a mellkasröntgenen. A sziderózist a vasoxid, a baritózist a bárium, a sztannózist pedig az ólomrészecskék belégzése okozza. Bár e porok a mellkasröntgenen jól látható elváltozásokat eredményeznek, különösebb reakciót nem váltanak ki, így tüneteket, vagy légzésfünkció változást sem okoznak.

A tüdő allergiás megbetegedései
A tüdő különösen hajlamos az allergiás reakciókra, mert a levegőben lévő nagy mennyiségű allergénnel, porral, pollenekkel és kémiai anyagokkal érintkezik. Az emberek gyakran munka közben kerülnek kapcsolatba az ingerlő por- vagy levegőrészecskékkel, melyek az allergiás légúti reakció kialakulásának valószínűségét növelik. A tüdő allergiás reakciói azonban nemcsak belégzett antigének (immunválaszt kiváltó anyag) hatására alakulhatnak ki. Ilyen reakciókat bizonyos ételek és gyógyszerek fogyasztása is okozhat.
A szervezet az antigénekre antitestképzéssel válaszol. A Az antitestek az antigénhez kötődnek, s általában ártalmatlanítják azokat. Néha azonban az antitest és az antigén összekapcsolódásakor gyulladás és szö-
▲ lásd a 811. oldalt
186
A tüdő és a légutak megbetegedései
| Mi okoz túlérzékenységi tüdőgyulladást? | |
| Betegség | A porszemcsék forrása |
| Farmertüdő | Penészes széna |
| Díszmadár-, galamb- vagy baromfitenyésztők, betegsége | Papagájok, galambok, |
| Légkondicionálóbetegség | Párásítók, légkondicionálók |
| Bagasszózis | Cukornád hulladék |
| Gomba munkások betegsége | Gombatáptaiaj |
| Parafa munkások betegsége | Penészes parafa |
| Jávorfa betegség | Fertőzött jávorfa |
| tvn i»aL» Ac^zviz iTiUit
és paprikahasítök betegsége |
Penészes maláta, illetve paprika |
| Óriásfenyő- | Vörös fa penészes fűrészpora |
| Sajtmosók | Sajtpenész |
| Gabonaőrlők betegsége | Fertőzött gabonaliszt |
| Kávémunkások betegsége | Kávébab |
| Nádtetőkészítök betegsége | A tetőfedéshez használt szalma és nád |
| Vegyi gyárakban dolgozók betegsége | A poliuretán hab, műgumi, szigetelő- és csomagolóanyagok gyártásakor használt vegyszerek |
vetkárosodás jön létre. Az allergiás reakciókat a kialakult szövetkárosodás alapján csoportosítják. Számos allergiás reakcióban több különféle szövetkárosodás együtt jelenik meg. Néhány allergiás reakcióban in
kább antigénspecifikus limfociták (egy fehérvérsejt típus) szerepelnek, mint antitestek.
Az I. típusú (ún. atópiás vagy anafilaxiás) reakció akkor alakul ki, amikor az antigén a testbe jutva hízósejtekkel vagy bazofil sejtekkel találkozik. Ezek a sejtek az immunrendszer alkotórészei; olyan fehérvérsejtek, melyek antitesteket hordoznak a felszínükön. Amikor az antigén e sejtfelszíni antitestekhez kötődik, a hízósejtek a vérerek tágulatát és a légutak szűkületét fokozó anyagot bocsátanak ki, ilyen például a hisztamin. A kibocsátott anyagok további fehérvérsejteket vonzanak erre a területre. I. típusú reakció például az allergiás eredetű hörgő asztma.
A II. típusú (ún. citotoxikus) reakció tönkreteszi a sejteket, mert az antigén-antitest komplex (összekapcsolódott molekulák) a sejtek számára mérgező anyagokat aktivál. AII. típusú allergiás reakció okozza például a Goodpasture-szindrómát.
A III. típusú (ún. immun-komplex) reakcióban nagy mennyiségű antigén-antitest komplex gyűlik ösz- sze. Ezek kiterjedt, szöveteket károsító gyulladást okozhatnak elsősorban a vérerek falában; ezt az állapotot vaszkulitisznek hívjuk. AIII. típusú reakcióra példa a szisztémás lupusz eritematózus (SLE).
A IV. típusú (ún. késleltetett vagy sejthez kötött) reakcióban az antigén egy antigénspecifikus limfo- citával (fehérvérsejt) reagál, mely gyulladást okoz és toxikus anyagok felszabadulásához vezet, további fehérvérsejteket vonz a területre, és károsítja szöveteket. Példa erre a reakcióra a gümőkór vizsgálatára alkalmas ún. tuberkulin bőrteszt.
Allergiás túlérzékenység
okozta tüdőgyulladás
(hiperszenzitív pneumonltisz)
A túlérzékenység okozta tüdőgyulladás (másnéven hiperszenzitív pneumonitisz vagy extrinsic allergiás alve- olitis, vagy allergiás intersticiális pneumonitisz, vagy organikus por eredetű pneumoconiosis) a tüdő kis lég- hólyagaiban (alveolusok) és körülöttük kialakuló gyulladás, amely a belégzett szerves por, vagy ritkábban kémiai anyag által kiváltott allergiás reakció eredménye.
A tüdőben sokféle por okozhat allergiás reakciót. Hiperszenzitív pneumonitiszt okozhatnak a mikroorganizmusokat vagy fehérjéket tartalmazó szerves porok, valamint vegyszerek, például az izocianát. A hiperszenzitív pneumonitisz jól ismert példája a farmertüdő, melyet a penészes szénában található, meleget kedvelő (termofil) baktériumok ismételt belégzése okoz.
A tüdő allergiás megbetegedései
187
Az ilyen porokat belégző embereknek csak kis hányadában alakul ki allergiás reakció, és ezeknek is csak kis százalékában helyrehozhatatlan a tüdőkárosodás. Ezekkel az antigénekkel az érzékennyé válás és a betegség kialakulása előtt általában hosszabb időn át folyamatosan vagy ismételten kapcsolatba kell kerülnie a betegnek.
A tüdőkárosodás a III. és IV. típusú allergiás reakció kombinációjának következménye. A porral való érintkezést követően a limfociták érzékennyé válnak és megindul az antitestképzés, mely a tüdő gyulladásához és az alveolusok falában fehérvérsejt-felszaporodáshoz vezet. A működő tüdőszövet átalakulása és károsodása vezet a betegség kialakulásához.
Ha a betegnél valamilyen szerves porra már kialakult az érzékenység, a láz, köhögés, tüsszögés és nehézlégzés általában 4-8 órával az ismételt expozíciót követően fejlődik ki. További tünet lehet még az étvágytalanság, hányinger és a hányás. A sípoló légzés ritka. Ha a beteg nem marad kapcsolatban az antigénnel, a tünetek általában órákon belül enyhülnek, de a teljes gyógyulás heteket vehet igénybe.
Az allergiás reakció lassúbb formájában (félheveny – szubakut forma) a köhögés és a nehézlégzés napok, vagy hetek alatt alakul ki, és olyan súlyos is lehet, hogy a beteg kórházi kezelésre szorul.
Idült túlérzékenységi tüdőgyulladás során a beteg az allergénnel hónapokon, éveken keresztül ismételten kapcsolatba kerül, és a tüdőben kiterjedt hegesedések alakulhatnak ki. Ezt az állapotot nevezzük a tüdő rostos elfajulásának (fibrózis). A fizikai terhelésre fellépő nehézlégzés, a köpetürítéssel járó köhögés, a fáradtság és a súlyvesztés hónapok vagy évek alatt súlyosbodik. Végül a betegség légzési elégtelenséghez is vezethet. A
A túlérzékenységi tüdőgyulladás diagnózisához a reakciót kiváltó por vagy más anyag kimutatása szükséges, ami azonban nehézséggel járhat. A munkahelyi porártalomnak kitett betegek tünetei esetenként csak órákkal később, otthon jelentkeznek. A munkahelyi ártalom kimutatásának kulcsa, ha a beteg csak a munkanapokon van rosszul, hétvégén és szabadság ideje alatt nem.
A diagnózisra gyakran a kóros mellkasröntgen hívja fel a figyelmet. A tüdő légtartalmát, a ki- és belégzés jellemzőit és az oxigén-széndioxid cserét mérő légzésfunkciós vizsgálatok® segíthetik a túlérzékenységi tüdőgyulladás diagnózisának felállítását. Az antitest kimutatására végzett vérvizsgálatok igazolhatják azt, hogy a beteg találkozott a gyanúba fogott antigénnel. Ha az antigént nem sikerül kimutatni, és a diagnózis kétséges, tüdőbiopszia (kis darab tüdőszövet eltávolítá
sa mikroszkópos vizsgálat céljára) végezhető. A szövetdarab eltávolítása történhet hörgőtükrözés (bron- choszkópia – a légutak vizsgálata optikai eszköz használatával), mellkastükrözés (torakoszkópia – a tüdő felszínének és a mellhártya üregének vizsgálata optikai eszközzel) vagy a mellkas megnyitásával járó műtét (torakotómia) kapcsán.* * *
A megelőzés legjobb módszere az antigénnel való találkozás kiküszöbölése, de ez meghiúsulhat, ha a beteg nem tud állást változtatni. A por csökkentése, eltüntetése, vagy védőmaszk használata megelőzheti a tünetek visszatérését. A széna- és a cukomádhulladék vegyszerekkel történő kezelése és jó szellőzési rendszer alkalmazása megelőzheti a munkások porártalmát és az adott anyagokkal szemben az érzékenység kialakulását.
Heveny rosszullét után a betegek általában felépülnek, ha a kiváltó anyagokkal nem találkoznak többé. A kortikoszteroidok, például a prednizolon, mérséklik a súlyos reakció tüneteit és segíthetnek az erős gyulladás csökkentésében. A tartós és visszatérő rosszullétek visszafordíthatatlan betegséget okozhatnak, a légzésfunkció annyira károsodhat, hogy a beteg kiegészítő oxigénkezelést igényel.®
Eozinofil sejtes tüdőgyulladás
Az eozinofil sejtes tüdőgyulladás, más néven pulmonális eozinofil sejtes szindróma (PIE) a tüdőbetegségek olyan csoportja, amelyben speciális fehérvérsejtek, ún. eozinofil sejtek nagy számban jelennek meg a tüdőben és általában a vérben.
Az eozinofd sejtek a tüdő immunvédelmében vesznek részt. Az eozinofil sejtek száma megemelkedik számos gyulladásos és allergiás reakcióban, beleértve az eozinofil sejtes tüdőgyulladás bizonyos típusait gyakran kísérő asztmát is. Az eozinofil sejtes tüdőgyulladásban az apró léghólyagok (alveolusok), és a légutak is gyakran megtelnek eozinofil sejtekkel. Az eozi- nofil sejtek a vérerek falában is fel szaporodnak, és asztma kialakulásakor nyákdugók tömíthetik el a szűkült légutakat.
▲ lásd a 157. oldalt
■ lásd a 159. oldalt
- lásd a 163. oldalt
• lásd a 179. oldalt
188
A tüdő és a légutak megbetegedései
Az eozinofil sejtek megjelenésének pontos oka nem ismert, és gyakran nem sikerül kimutatni az allergiás reakciót kiváltó anyagot sem. Az eozinofil sejtes tüdőgyulladás néhány ismert oka közé tartoznak bizonyos gyógyszerek, kémiai anyagok, gomba- és parazitafertőzések és a férgesség.
A tünetek enyhék, vagy akár az életet veszélyeztetők is lehetnek. Az egyszerű eozinofil sejtes tüdőgyulladás (Löffler-szindróma) és a hozzá hasonló tüdőgyulladások hőemelkedést és légúti panaszokat okozhatnak. A beteg esetenként köhög, sípolva lélegzik vagy nehézlégzése van, de általában gyorsan meggyógyul. Az eozinofil sejtes tüdőgyulladás esetenként néhány óra alatt súlyos légzési elégtelenség kialakulásához vezethet.
A krónikus eozinofil sejtes tüdőgyulladás súlyos állapot, mely kezeletlen esetekben gyakran tovább romlik. Életveszélyes fokú súlyos nehézlégzés alakulhat ki.
Az eozinofil sejtes tüdőgyulladásban végzett vizsgálatok nagy mennyiségű eozinofil sejtet mutatnak ki a vérben, néha a normális érték 10-15-szörösét. A mellkasröntgen általában a tüdőgyulladásra jellemző ámyé- koltságot mutatja. A baktérium vagy vírus okozta tüdőgyulladással ellentétben, a sorozatos mellkasröntgen itt gyorsan kialakuló, majd eltűnő árnyékokat mutat. A felköhögött köpet mikroszkópos vizsgálata az eozinofil sejtek jellemző öntvényeit mutatja, és nem a bakteriális gyulladásra jellemző granulocita rétegeket. A betegség okának felkutatására egyéb laboratóriumi vizsgálatok végezhetők, különösen gombás vagy parazitás fertőzés esetén. A vizsgálatok során székletvizsgálat is történhet. Azt is érdemes megfontolni, hogy lehet-e a beteg által szedett gyógyszerek valamelyike a betegség oka.
Az eozinofil sejtes tüdőgyulladás lehet enyhe, és magától javulhat. Súlyos esetekben kortikoszteroid, például prednizolon adása szükséges. Ha a beteg egyidejűleg asztmás is, szokásos asztmaellenes kezelést is kap.A Ha a kórokozók férgek vagy egyéb paraziták,
▲ lásd a 175. oldalt
■ lásd a 199. oldalt
ezek a megfelelő gyógyszerekkel kezelendők. Alapvető, hogy minden olyan gyógyszer szedését abba kell hagyni, amely a betegséget okozhatja.
Allergiás tüdőaszpergillózis
(allergiás bronchopulmonális
aszpergillózis)
Az allergiás bronchopulmonális aszpergillózis túlérzékenységből eredő tüdő-megbetegedés, mely gyakran tüdőgyulladás képében jelenik meg. Jellemző tünetei az asztma, a légutak és a tüdő gyulladása és magas eozinofil sejtszám a vérben; mindezek valamilyen gombával – leggyakrabban Aspergillus fümigatus-.w// – szembeni allergiás reakció jelei.
Az Aspergillus fumigatus a talajban, bomló növényekben, élelmiszerekben, porban és a vízben tenyésző gomba, melynek belélegzése érzékenység és allergiás asztma kialakulásához vezethet. Néhány emberben még összetettebb allergiás reakció alakulhat ki a légutakban és a tüdőben. A gomba tulajdonképpen nem károsítja a tüdőt, nem roncsolja közvetlenül a szöveteket, hanem megtelepszik a légutakban összegyűlt asztmás nyákban és visszatérő allergiás tüdőgyulladást okoz. A tüdő apró léghólyagait (alveolusok) először eozinofil sejtek tömeszelik el. A nyáktermelő sejtek száma megnő. Előrehaladott esetekben a gyulladás a közepes hörgők kitágulását okozhatja, ezt hörgőtágulatnak (bronchiektáziá- nak) nevezzük. Végül a tüdő hegesedik.
Az aszpergillózis egyéb formája is kialakulhat. Az immunrendszer károsodása esetén a gomba megtámadhatja a tüdőt, súlyos tüdőgyulladást okozva. Ebben az esetben ez gyulladás, és nem allergiás reak- ció.B A korábbi betegség (például gümőkór) miatt károsodott tüdőszövet üregeiben és cisztáiban a gombából aspergillomának nevezett gömbszerű képződmény alakulhat ki.
Az allergiás bronchopulmonális aszpergillózis első jelei általában a súlyosbodó asztma tüneteihez hasonlóak, úgymint sípolás, a nehézlégzés súlyosbodása és hőemelkedés. A beteg általában nem érzi jól magát. A felköhögött köpetben barnás foltok vagy nyákcsomók lehetnek.
Az ismételt mellkasröntgen tüdőgyulladásra jellemző foltokat mutathat, amelyek azonban változtatják a helyüket, és leggyakrabban a tüdő felső részén találha
A tüdő allergiás megbetegedései
189
tók. A betegség hosszú fennállása esetén a számítógépes rétegvizsgálat (CT) kimutathatja a kiszélesedett légutakat. Maga a gomba a számtalan eozinofil sejttel együtt mikroszkóppal látható a köpetben. A vérben az eozinofil sejtek száma és az Aspergillus elleni ellenanyag szintje is magas. A bőrteszt kimutathatja, hogy a beteg az Aspergillus-ra allergiás, de ez alapján még nem választható szét az allergiás bronchopulmonális aszpergillózis és az egyszerű Aspergillus allergia, amely aszpergillózis nélkül is okozhat allergiás asztmát.
Mivel az Aspergillus a környezetben nagyon sok helyen megtalálható, nehéz elkerülni. Az asztmában szokásos kezelés, különösen a kortikoszteroidok, jól használhatóak a bronchopulmonális aszpergillózis terápiájában is. A kezdetben magas, majd hosszú időn keresztül alacsony dózisban adott prednizolon megelőzheti a progresszív tüdőbetegség kialakulását. Mivel a betegséget nem fertőzés okozza, a gombaellenes szerek nem segítenek. Nem javasolt az érzékenység kioltása (deszenzitizáció) sem.
Mivel a tüdő károsodása észrevehető tünetek nélkül fokozódhat, a beteg nyomonkövetésére ismételt mellkasröntgeneket, légzésfunkciós vizsgálatot^ és antitest-meghatározásokat végeznek. Ha a betegséget jól kezelik, az antitestszint csökken.
A tüdő
Wegener-granulomatózisa
A Wegener-granulomatózis esetenként végzetes megbetegedés, melyet csomókban (granulómákban) zajló súlyos gyulladás jellemez a vérerek falában (granulo- matózus vaszkulitisz), a melléküregekben, tüdőkben, vesékben és a bőrben. ■ Néhány esetben csak az orrüreg, a légutak és a tüdők betegszenek meg.
A betegségben a tüdőben a vérerek gyulladtak és a tüdőszövet egy része károsodhat. A Wegener-granulomatózis oka nem ismert, de kialakulásában allergiás reakció szerepelhet.
A tüdő Wegener-granulomatózisa néha egyáltalán nem okoz tünetet. Máskor láz, testsúlycsökkenés, fáradtság, köhögés, nehézlégzés és mellkasi fájdalom kísérheti.
A mellkasröntgen üregeket és daganathoz hasonló, sugárelnyelőbb területeket mutat a tüdőben. A pontos
diagnózist kis szövetdarab mikroszkópos vizsgálatával lehet felállítani, melyet az érintett területből, bőrből, orrjáratból, légutakból, tüdőből lehet kimetszeni. A Wegener-granulomatózisban szenvedő betegek vérében gyakran kimutatható egy antineutrofil citoplaz- matikus antitestnek nevezett ellenanyag.
Kezelés nélkül a betegség gyorsan súlyosbodhat és halállal végződhet, így a kezelést a diagnózis felállítását követően rögtön meg kell kezdeni. A tüdő Wegener- granulomatózisa jól reagál önmagában a kortikoszte- roidokra, de sokan még egyéb, immunrendszert gyengítő (immunszuppresszív) kezelést, például ciklofosz- famidot is igényelnek.
A Goodpasture-szindróma ritka allergiás megbetegedés, amelyben tüdővérzés és folyamatosan romló veseelégtelenség alakul ki.
A betegség általában a fiatal férfiakat érinti. Ismeretlen okból a betegek antitesteket képeznek a vese kiválasztórendszerében, illetve a tüdő apró léghólyagjaiban (alveolusok) és hajszálereiben található egyes szerkezeti elemekkel szemben. Az antitestek gyulladást váltanak ki, amellyel befolyásolják a vese és a tüdő működését. Feltételezhetően ez okozza a betegséget.
A betegségben jellemzően nehézlégzés és vérköpés alakul ki. A tünetek gyorsan súlyossá válhatnak, légzési elégtelenség és tekintélyes vérveszteség léphet fel. Ezzel egyidőben, hirtelen kialakulhat veseelégtelenség is.* *
A laboratóriumi vizsgálatok a vérben a jellegzetes antitesteket mutatják ki. A vizeletben vér és fehérje található. Gyakori a vérszegénység. A mellkasröntgen mindkét tüdőfélben kóros területeket mutat. A veséből tűbiopsziával eltávolított szövetdarabot különleges módszerrel vizsgálva mikroszkopikus méretű antitestlerakódások (depozitumok) láthatók.
▲ lásd a 159. oldalt
■ lásd a 240. oldalt
* lásd az 593. oldalt
190
A tüdő és a légutak megbetegedései
A betegség gyorsan halálhoz vezethet. Nagy meny- nyiségű kortikoszteroid és ciklofoszfamid adható vénásan az immunrendszer gátlására. A betegnél plaz- maferezis is végezhető – ez olyan eljárás, amely során a vért kivonják a keringésből, eltávolítják belőle a káros antitesteket, majd a vérsejteket visszajuttatják a szervezetbe. A kombinált kezelés korai alkalmazása
elősegíti a vese és a tüdő működőképességének megóvását. Ha a károsodás már kialakult, akkor meg is marad.
Sokan igényelnek kiegészítő kezelést a betegség lefolyása alatt. Ez oxigén adása, gépi lélegeztetés vagy vérátömlesztés lehet. Veseelégtelenség kialakulásakor művesekezelés vagy veseátültetés szükséges.
A tüdőszövetben a gyulladásos sejtek kóros felszaporodása számos, hasonló tünetekkel járó betegséget okozhat. A betegségek korai szakaszában a tüdő apró léghólyagjaiban (alveolusok) fehérvérsejtek és fehérjében gazdag folyadék gyűlik össze, amely gyulladást okoz (alveolitis). Ha a gyulladás tartósan fennáll, a folyadék besűrűsödhet és hegszövet foglalhatja el a tüdőszövet helyét (fibrózis). A tüdőszövet kifejezett hege- sedése egyre inkább károsítja a még működő léghólyagokat, helyükön ciszták maradnak vissza.
Ismeretlen eredetű
tüdőszövet-hegesedés
(idiopátiás tüdőfibrózis)
Tüdőfibrózist számos megbetegedés okozhat, különösen azok, amelyek az immunrendszer károsodásával járnak. A sokféle lehetséges ok ellenére a tüdőfibrózis- ban szenvedő betegek felében soha nem derül fény a kiváltó okra. Ekkor a betegséget idiopátiás tüdőfibró- zisnak nevezik (másutt fibrotizáló alveolitis vagy inter- sticiális pneumonia). Az idiopátiás kifejezés azt jelenti, hogy a betegség okát nem ismerjük.
▲ lásd a 157. oldalon lévő ábrát
■ lásd a 159. oldalt
★ lásd a 162. oldalt
A tünetek attól függnek, hogy milyen a tüdőkárosodás kiterjedése, a betegség előrehaladásának üteme, és a szövődmények (fertőzések és szívelégtelenség) kialakulása. A lappangva kezdődő vezető tünetek közé tartozik a fizikai terhelésre kialakuló nehézlégzés és a csökkent állóképesség. Gyakori tünet a köhögés, étvágytalanság, testsúlycsökkenés, fáradtság, bágyadt- ság és a bizonytalan mellkasi fájdalom. Később, ahogy a vérben csökken az oxigénszint, a bőr kékes színűvé válik, az ujjak vége kiszélesedik, dobverőujj alakul ki. A A szív terhelése keringési elégtelenséget okozhat. A tüdőbetegségen alapuló szívbántalom neve cor pul- monale.
A mellkasröntgen a tüdő hegesedését és ciszták kialakulását mutathatja. A kép azonban normális lehet, még súlyos tünetek esetén is. A légzésfunkciós vizsgálatok® azt igazolják, hogy a tüdő által tartalmazott levegőmennyiség a normálisnál kevesebb. A vérgáz vizsgálat alacsony vér-oxigénszintet mutat.
A diagnózis megerősítésére hörgőtükrözés segítségével biopsziát végezhetnek (kis tüdőszövet kimetszése mikroszkópos vizsgálatra).* * A diagnózishoz gyakran nagyobb mennyiségű tüdőszövetre lehet szükség, melyet műtétileg kell eltávolítani.
Az ún. desquamativ intersticiális pneumonia az ismeretlen eredetű tüdőfibrózis egyik formája, tünetei hasonlóak, de a tüdőszövet mikroszkópos képe eltérő.
A limfoid intersticiális pneumonia egy másik megjelenési forma, amely elsősorban a tüdő alsó lebenyeit érinti. A betegség az esetek egyharmadában Sjögren- szindrómásokban alakul ki. A limfoid intersticiális pneumonia HIV-fertőzött gyerekekben és felnőttekben
Infiltratív tüdőbetegségek
191
is megjelenhet. A tüdőgyulladás lassan súlyosbodik, de ciszták és nyirokdaganat kialakulásához vezethet.
Ha a mellkasröntgen vagy a tüdőbiopszia nem mutat kiterjedt hegesedést, a szokásos kezelés a kor- tikoszteroid, azaz a prednizolon. A beteg állapotának változását mellkasröntgennel és légzésfunkciós vizsgálatokkal követik nyomon. Néhány betegnél, ha a pred- nizolon-kezelés nem elégséges, azatioprin vagy ciklo- foszfamid adásával érhető el állapotjavulás.
A tünetek csökkentésére kiegészítő kezelések javasoltak: alacsony oxigénszint esetén oxigénterápia, fertőzésben antibiotikumok adása, illetve a szívelégtelenség gyógyszeres kezelése szükséges. Számos intézetben az idiopátiás tüdőfibrózis súlyos eseteiben tüdőátültetést végeznek.
A prognózis nagyon változó. A legtöbb beteg állapota folyamatosan romlik. Néhányan évekig élnek, mások viszont néhány hónap alatt meghalnak.
A desquamativ intersticiális pneumonia jobban reagál kortikoszteroidokra, a túlélési idő hosszabb, a halálozási arány is alacsonyabb. A limfoid intersticiális pneumonia esetenként jól kezelhető kortikoszteroidokkal.
A hisztiocitózis Xolyan betegségek csoportja (Letterer- Siwe-kór, Hand-Schüller-Christian-betegség, eozino- fil granulóma), melyekben az elsősorban a csontban és a tüdőben felszaporodó, hisztiocitáknak nevezett kóros fagocita (bekebelező) sejtek, valamint az immunrendszer sejtjei közé tartozó eozinofilek felszaporodnak, és gyakran hegesedést okoznak.
Letterer-Siwe-kór 3 éves kor előtt kezdődik és kezelés nélkül általában végzetes. A hisztiociták nem csak a tüdőt, hanem a bőrt, a nyirokcsomókat, a csontokat, a májat és a lépet is károsítják. A tüdő összeesése (légmell – pneumotorax) alakulhat ki.
A Hand-Schüller-Christian-betegség általában kora gyermekkorban kezdődik, de kialakulhat a késői felnőttkorban is. A betegségben leggyakrabban a tüdők és a csontok érintettek. Az agyalapi mirigy is megbetegedhet, amely a szem kidülledését (exophtalmus) és ún. diabétesz inszipidusztA okoz. Ez utóbbi nagy mennyiségű vizelet ürítésével járó állapot, amely kiszáradáshoz vezet.
Az eozinofil granulóma leggyakrabban 20 és 40 éves kor között kezdődik. Általában a csontokat bete- giti meg, de 20%-ban a tüdőket is érintheti, illetve egyes esetekben csak a tüdőkben jelentkezik. A tüdő
A tüdőfibrózis gyakori okai
Az immunrendszer elváltozásai (reumatoid artritisz. szkleroderma, izomgyulladás – polimiozitisz, illetve ritkán a szisztémás lupusz eritematózus}
Fertőzés (vírusok, rikettsiák. mikoplazmák és a szétterjedt gümőkór)
Ásványi por (szilikát, szén, fémreszelék, azbeszt)
Szerves por (penész, madártoll)
Gázok, füstök és gőzök (klór, kén-dioxid) Gyógyászati vagy ipari sugárhatás Gyógyszerek és mérgek (metotrexat, buszulfan. ciklofoszfamid. arany, penicillamin, nitrofurantoin, szulfonamidok, amiodaron, paraquat)
megbetegedésének jellegzetes tünetei a köhögés, nehézlégzés, láz, súlyvesztés, de egyes betegek teljesen tünetmentesek lehetnek. A tüdő összeesése (légmell – pneumotorax) gyakori szövődmény.
A Hand-Schüller-Christian-betegségben, vagy az eozinofil granulómában szenvedő betegek kezelés nélkül is meggyógyulhatnak. Mindhárom betegség kor- tikoszteroiddal és citosztatikus gyógyszerekkel, például ciklofoszfamiddal kezelhető, bár nincs olyan kezelés, mely egyértelműen hatásos. A csontot érintő betegség kezelése a csontdaganatokéhoz hasonló. ■ A halál általában légzési- vagy keringési elégtelenség következtében áll be.
Idiopátiás pulmonális hemo-
sziderózis (ismeretlen eredetű
vaslerakódás a tüdőben)
Az idiopátiás pulmonális hemosziderózis (vaslerakódás a tüdőben) ritka, gyakran végzetes betegség, amelyben ismeretlen okból vér szivárog a tüdőbe a hajszálerekből.
A lásd a 703. oldalt
■ lásd a 222. oldalt
192
A tüdő és a légutak megbetegedései
A betegség főleg gyermekeket érint, de felnőttkorban is kialakulhat. A hajszálerekből kiszivárgó vér egy részét a tüdő fagocita-sejtjei veszik fel. A vér bomlástermékei izgatják a tüdőt és hegesedéshez vezetnek.
A fő tünet a vérköpés (hemoptoe). Gyakorisága és súlyossága attól függ, hogy a hajszálerek milyen gyakran véreznek a tüdőbe. A tüdő hegesedését követően nehézlégzés alakul ki. A vérszivárgás vérszegénységhez vezet; az erőteljes vérzés halált is okozhat.
A gyógyítás elsősorban a tünetek kezeléséből áll. A kortikoszteroidok és citosztatikus gyógyszerek, például azatioprin segíthetnek a betegség fellángolásakor. A vérvesztés miatt vérátömlesztés, a vér alacsony oxigénszintje miatt oxigénkezelés válhat szükségessé.
Pulmonális alveoláris
proteinózis
(fehérjegyülem a tüdőben)
A pulmonális alveoláris proteinózis ritka betegség, amelyben a tüdő léghólyagjai fehérjében (protein) gazdagfolyadékkal záródnak el.
A betegség általában a 20-60 év körüli felnőtteket érinti, akiknek ismert tüdőbetegsége korábban nem volt. A pulmonális proteinózis oka ismeretlen.
Egyes esetekben a tüdőszövet hegesedik. A betegség súlyosbodhat, máskor nem változik vagy magától visz- szafejlődik.
Ha a léghólyagok eltömődnek, a tüdő nem tud oxigént juttatni a vérbe. Ennek eredményeként a legtöbb betegnél terhelésre jelentkező nehézlégzés alakul ki. Mások már nyugalomban is nehezen kapnak levegőt. A betegek többsége köhög, de a dohányosok kivételével ritkán ürít köpetet.
A mellkasröntgen foltszerű árnyékokat mutat mindkét tüdőben. A légzésfunkciós vizsgálatA azt mutatja, hogy a tüdő levegőtartalma kórosan alacsony. A vizsgálatok – kezdetben csak a terhelés alatt, később nyugalomban is – alacsony vér-oxigénszintet mutatnak.
▲ lásd a 159. oldalt
■ lásd a 163. oldalt
A diagnózis felállításához a léghólyagokban lévő folyadékból mintát vesznek vizsgálat céljára. A mintavételhez hörgőtükrözés segítségével sóoldattal átmossák a tüdő egy részét, majd összegyűjtik a mosófolyadé- kot.B Néha biopsziát is javasolnak (kis tüdőszövet eltávolítása hörgőtükrözés segítségével). Esetenként nagyobb mennyiségű vizsgálati anyag szükséges, ilyenkor műtéti kimetszés történik.
A tünetszegény vagy tünetmentes betegek nem igényelnek kezelést. A tüneteket mutató betegek léghólyagjaiból a fehéijében gazdag folyadék hörgőtükrözés segítségével, sóoldattal kimosható. Egyes esetekben csak kis tüdőrész kimosása szükséges, de ha a tünetek súlyosak, és a vér oxigénszintje alacsony, általános érzéstelenítést alkalmazva az egyik oldali teljes tüdő is átmosható. Három-öt nappal később a másik tüdőfélen is elvégezhető a beavatkozás, szintén általános érzéstelenítésben. Néhány betegnél elég egyetlen átmosás, míg másoknál éveken át, 6-12 havonta el kell végezni a tüdő öblítését.
Pulmonális alveoláris proteinózisban előre meghatározhatatlan időn át, ismételten jelentkezik nehézlégzés, de a betegség ritkán végzetes mindaddig, amíg rendszeres tüdőmosás történik. A káliumjodiddal, vagy fehérjebontó enzimekkel végzett kezelés hatékonysága nem ismert. A kortikoszteroidok nem hatásosak, sőt növelhetik a fertőzés veszélyét.
A szarkoidózis a test különböző szerveiben sarjdaganat (kórosan felszaporodott gyulladásos sejttömeg – granulálna) képződésével járó megbetegedés.
A szarkoidózis oka ismeretlen. Fertőzés, kóros immunválasz és öröklött tényezők kóroki szerepét feltételezik. Általában 20-40 éves kor között alakul ki, és az észak-európaiak, valamint az amerikai feketék között a leggyakoribb.
A szarkoidózisos betegtől vett szövetmintában mikroszkópos vizsgálattal sarjdaganatok (gümők – granu- lómák) mutathatók ki. Ezek esetenként teljesen felszívódhatnak, vagy hegszövetté alakulhatnak át. Leggyakrabban a nyirokcsomókban, tüdőkben, májban, szemben és a bőrben, ritkábban a lépben, csontokban, ízületekben, vázizmokban, szívben és az idegrendszerben alakulnak ki.
I nfiltrativ tüdőbetegségek
193
Sok szarkoidózisban szenvedő beteg tünetmentes, és a betegséget más okból készült mellkasröntgenen fedezik fel. A legtöbb beteg tünetszegény és állapota nem romlik. A súlyos tünetek ritkák.
A szarkoidózis tünetei nagyon változóak, a betegség elhelyezkedésétől és kiterjedésétől függően. Láz, súlyvesztés és ízületi fájdalom lehet a betegség első jele. Gyakoriak a megnagyobbodott nyirokcsomók is, de ezek ritkán okoznak tüneteket. A láz a betegség fennállása alatt többször visszatérhet.
Rendszerint a tüdő a leginkább érintett szerv. A tüdő és szív határán, valamint a légcső jobb oldalán megnagyobbodott nyirokcsomók láthatók a mellkasröntgenen. A szarkoidózis gyulladást okoz a tüdőben, amely végül hegesedéshez és ciszták (hólyagcsák) kialakulásához vezethet, köhögést és nehézlégzést okozva. A súlyos tüdőbetegség a szívet is károsíthatja.
Szarkoidózisban gyakran érintett a bőr is. Európában a szarkoidózis gyakran puha, piros, kiemelkedő foltként kezdődik, általában a lábszár sípcsont feletti területén (eritéma nodozum); lázzal és ízületi fájdalommal is jár. Mindez az USA-ban kevésbé gyakori. Hosszantartó szarkoidózis lapos foltok (plakkok), kiemelkedő foltok vagy bőr alatti daganatok képződéséhez vezethet.
A szarkoidózisban szenvedő betegek 70%-ában található sarjdaganat a májban. A betegek gyakran tünetmentesek és a máj működése is normálisnak tűnik. A szarkoidózisos betegek kevesebb, mint 10%-ában nagyobbodik meg a máj. A májelégtelenség okozta sárgaság ritka.
A betegek 15%-ában a szemek is érintettek. Az uveitis (a szem bizonyos belső elemeinek gyulladása) a szemeket pirossá és fájdalmassá teszi, és rontja a látásélességet. A hosszú időn keresztül fennálló gyulladás gátolhatja a folyadék elszivárgását a szemcsamokból, ezzel akár vaksághoz is vezető zöldhályogot (glaukó- ma) okozhat. Sarjdaganatok a kötőhártyákon (a szemgolyó körüli és szemhéj alatti hártya) is kialakulhatnak. Az ilyen elváltozások gyakran nem okoznak panaszt, de a kötőhártya jól megközelíthető terület, ahonnan könnyen vehető szövetminta vizsgálat céljára. Néhány szarkoidózisos beteg arról panaszkodik, hogy szeme száraz, vörös és fájdalmas. Mindezek valószínűleg a betegség okozta renyhe könnymirigyműködés következményei. Mivel a könnymirigyeket is érinti a betegség, azok nem termelnek a szem nedvesen tartásához elegendő mennyiségű könnyet.
A szívben kialakuló sarjdaganatok anginát vagy szívelégtelenséget okozhatnak. A szív ingerületvezető
rendszere közelében kialakuló elváltozások szívritmuszavart okozhatnak, amely végzetes is lehet.
A gyulladás nagyfokú ízületi fájdalmat okozhat. Leggyakrabban a végtagízületek érintettek. Ciszták alakulnak ki a csontokban, a közeli ízületek pedig megdagadhatnak.
A szarkoidózis az agyidegeket (a fejen elhelyezkedő idegek) is érintheti, kettős látást, és az arc egyik oldalának a bénulását okozva. Ha az agyalapi mirigy vagy az azt körülvevő csontok károsodnak, diabétesz inszipidusz alakulhat ki:A az agyalapi mirigy beszünteti a vazopresszin (a vesékben a vizelet koncentrálásához szükséges hormon) termelését, amely gyakori vizelési és hatalmas mennyiségű vizelet kiválasztását okozza.
A szarkoidózis kapcsán nagy mennyiségű kalcium szaporodhat fel a vérben és a vizeletben. A magas kalciumszint a sarjdaganatok által termelt aktivált D-vita- min következménye, mely növeli a kalcium felszívódását a bélből. A magas vér-kalciumszint étvágytalansághoz, hányingerhez, hányáshoz, szomjúsághoz és nagy mennyiségű vizelet ürítéséhez vezet. Ha a magas kalciumszint hosszú ideig fennáll, vesekőképződést, vagy kalcium-lerakódást, végül pedig veseelégtelenséget okozhat.
A szarkoidózis diagnózisát leggyakrabban a mellkasröntgenen észlelhető sajátos árnyékok segítségével állítják fel. Néha további vizsgálatok nem is szükségesek. Ha mégis, a kimetszett szövetdarab mikroszkópos vizsgálatakor látott gyulladás és sarjdaganatok (granu- lómák) megerősítik a diagnózist. Szövetminta vételére legalkalmasabb területek a bőrelváltozások, a megnagyobbodott bőrközeli nyirokcsomók és a kötőhártyán található sarjdaganatok. A betegek 87%-ában a fenti területekről származó szövetminta vizsgálata pontos diagnózist ad. Esetenként szükséges a tüdőből, májból vagy izomból is mintát venni.
A gümőkór (tuberkulózis) okozta elváltozások nagy része hasonló a szarkoidózis által létrehozotthoz. Ezért a két kórképet a gümőkór vizsgálatára használt ún. tuberkulin-teszt alkalmazásával különítik el.
A szarkoidózis diagnózisának felállításában vagy a súlyosság megítélésében segítségünkre álló vizsgálatok közé tartozik a vér angiotenzin-konvertáz en
▲ lásd a 703. oldalt
194
A tüdő és a légutak megbetegedései
zim szintjének mérése, a tüdő átmosása, A valamint a teljestest gallium-szcintigráfia. Az angiotenzin-kon- vertáz enzim vérszintje a szarkoidózisos betegek többségében magas. Aktív szarkoidózisban a tüdőmosással eltávolított váladék sok nyiroksejtet tartalmaz, de ez nemcsak a szarkoidózisra jellemző. Mivel a gallium-szcintigráfia szarkoidózisban kóros képet mutat az elváltozások helyén a tüdőben és a nyirokcsomókban, e vizsgálat akkor használatos, ha a diagnózis kétséges.
A tüdő hegesedése esetén a légzésfunkciós vizsgálat a tüdő alacsonyabb légtartalmát mutatja. A vérvizsgálatok eredménye alacsony fehérvérsejtszámot jelez. Az immunfehéijék szintje általában magas, különösen feketékben. A májenzimek, különösen az al- kalikus foszfatáz vérszintje magas lehet, ha a máj is érintett.
A szarkoidózis gyakran magától javul, vagy gyógyul. A tüdő-szarkoidózisban szenvedő betegek több, mint kétharmada 9 év után is tünetmentes. Még a megnagyobbodott mellkasi nyirokcsomók és a kiterjedt tüdőgyulladás is eltűnhet néhány hónap vagy néhány év alatt. Ha csak a nyirokcsomók nagyobbodtak meg, a betegek több mint 3/4-e 5 éven belül meggyógyul; az arány 50 feletti, ha a tüdő is érintett volt.
Szarkoidózisban jobb prognózisúak azok a betegek, akiknél a folyamat nem terjed a mellkason túl, szemben azokkal, akiknél a testben valahol máshol is található elváltozás. Ha a megnagyobbodott mellkasi nyirokcsomó mellett a tüdő betegségére utaló tünet nincs, a prognózis nagyon jó. A kórjóslat legjobb az eritéma nodozummal kezdődő megbetegedésben. Szarkoidó
zisban a megbetegedettek 50%-ában észlelhető visszaesés.
A szarkoidózisban szenvedő betegek 10%-ában maradandó károsodás alakulhat ki a szem, tüdő vagy egyéb szervek károsodása következtében. A légzési elégtelenséghez vezető tüdőhegesedés a halálozás leggyakoribb oka, a második helyen az Aspergillus gomba okozta tüdőgyulladásból származó vérzés áll.
A legtöbb szarkoidózisos beteg nem igényel kezelést. Kortikoszteroidok adhatók súlyos tünetek, így ne- hézlégzés, ízületi fájdalom vagy láz enyhítésére. E gyógyszerek akkor is adhatók, ha a vér kalciumszintje magas, a szív, máj és az idegrendszer érintett, ha a szarkoidózis deformáló bőreltéréseket vagy a kortikoszte- roid szemcseppre nem javuló szemelváltozásokat okoz, illetve ha a tüdőbetegség folyamatosan romlik. Tünetmentes betegeknek nem kell kortikoszteroidot szedni, még akkor sem, ha néhány laboratóriumi vizsgálat eredménye kóros. Bár kortikoszteroidokkal jól uralhatok a tünetek, az évek során mégis kialakul a tüdőhegesedés. A kezelést igénylő betegek kb. 10%-a nem reagál megfelelően a kortikoszteroidokra. E betegeket klorambucil vagy metotrexat kezelésre kell átállítani, amely nagyon hatásos lehet. A hidroxikloroquin esetenként nagy segítséget jelenthet a deformáló bőreltérések kezelésében.
A kezelés hatásosságának nyomonkövetésére a mellkasröntgent, a légzésfunkciós vizsgálatokat, valamint a kalciumnak és az angiotenzin konvertáz enzim szintjének a mérését használják. E vizsgálatokat rendszeresen ismételni kell, hogy a kezelés befejezése után a visszaeséseket észlelni tudják.

A tüdőgyulladás (pneumonia) olyan fertőzés, amely a kis léghólyagokat (alveolusok) és a környező szöveteket érinti.
Az USA-ban minden évben kb. 2 millió ember betegszik meg tüdőgyulladásban, és közülük mintegy 40-70 ezren halnak meg. A súlyos, krónikus betegségben szenvedőknél gyakran a tüdőgyulladás vezet a halálhoz. E betegség a hatodik leggyakoribb halálok, a kórházban szerzett halálos fertőzések között pedig a leggyakoribb. Fejlődő országokban a tüdőgyulladás a
a lásd a 163. oldalt
Tüdőgyulladás
195
vezető, vagy a súlyos hasmenés után a második leggyakoribb halálok.
A tüdőgyulladás nem egyféle betegség, hanem sok fajtája van, amelyeket különböző mikroorganizmusok okoznak. A tüdőgyulladás általában a kórokozó belélegzésével kezdődik, de néha a véráram útján vagy a tüdő környékéről közvetlenül átterjedő fertőzések okozzák.
A felnőttek tüdőgyulladását okozó leggyakoribb baktériumok a Streptococcus pneumoniae, Staphylo- coccus aureus, Legionella és a Haemophylus influenzáé. Vírusok, például az influenza és a varicella vírus szintén okozhatnak tüdőgyulladást. A Mycoplasma pneumoniae egy baktériumhoz hasonló mikroorganizmus, mely különösen idősebb gyermekekben és fiatalabb felnőttekben okoz gyakran tüdőgyulladást. Néhány gomba szintén előidézhet tüdőgyulladást.
Egyes emberek nagyobb valószínűséggel betegszenek meg tüdőgyulladásban, mint mások. Az alkoholisták, dohányosok, cukorbetegek, keringési elégtelenségben, krónikus obstruktív tüdőbetegségben szenvedők veszélyeztetettebbek a tüdőgyulladás kialakulására. Az átlagosnál nagyobb a kockázat a nagyon fiatalok és idősek esetén is. Hasonlóan veszélyeztetettek azok a betegek, akiknek immunműködését bizonyos gyógyszerekkel (daganatok kezelésére és az átültetett szervek kilökődésének megakadályozására használt gyógyszerek) csökkentették. Veszélyeztettek még az értelmi fogyatékosok, az ágyhoz kötött betegek, a bénulásban vagy tudatzavarban szenvedők, vagy akiknek az immunrendszert károsító betegségük van, mint például az AIDS.
Tüdőgyulladás követheti a sebészeti beavatkozásokat, különösen a hasi műtéteket, illetve a mellkas sérülését okozó baleseteket (trauma), mert ezek az állapotok nehezítik a légzést, csökkentik a köhögési képességet és ezáltal akadályozzák a nyák kiürülését. Gyakori kórokozó a Staphylococcus aureus, a pneumococcusok és a Haemophylus influenzáé, illetve sokszor találkoznak az e baktériumok által okozott kevert fertőzéssel is.
A tüdőgyulladás leggyakoribb tünetei a köpettél járó köhögés, mellkasi fájdalom, borzongás, láz és a ne- hezlégzés. A tünetek különbözőek lehetnek; a betegség Kiterjedtségétől és a kórokozótól függnek. Tüdőgyulladás gyanúja esetén a mellkast sztetoszkóppal hallgatják meg. A tüdőgyulladás rendszerint megváltoztatja a sztetoszkópban hallható légzési hangokat.
Növekszik a baktériumok ellenállóképessége
A tüdőgyulladást okozó baktériumok közül egyre többnél fejlődik ki az antibiotikumokkal szembeni ellenállóképesség. Például sok staphylococcus (ejtsd: sztafilokokkusz) termel olyan enzimet (penicillinázokat), mely megakadályozza, hogy a penicillin elpusztítsa őket. A pneumococcusok más módon váltak ellenállóvá a penicillinnel szemben. Az antibiotikummal szembeni ellenállóság (rezisztencia) komoly probléma, különösen a kórházakban szerzett fertőzések esetében.
Az ellenállóvá vált staphylococcusok okozta fertőzések olyan antibiotikumokkal kezelhetők, melyek a penicillin elleni enzimek jelenlétében is hatékonyak; egyes staphylococcusok azonban ezekkel a gyógyszerekkel szemben is ellenállóvá váltak. A staphylococcus okozta tüdőgyulladások lassabban reagálnak az antibiotikumokra, a betegek hosszabb lábadozási időt igényeinek.
A tüdőgyulladás diagnózisát a legtöbb esetben a mellkasröntgen erősíti meg, mely gyakran segít a betegséget előidéző kórokozó meghatározásában is. A köpet és a vér tenyésztéses vizsgálatát is elvégzik a tüdőgyulladás kórokozójának kimutatása céljából. Az esetek felében azonban nem lehet pontosan meghatározni, hogy melyik kórokozó idézi elő a tüdőgyulladást.
A magas rizikócsoportba tartozó, például mellkasi műtéten átesett vagy értelmi fogyatékos betegeknél a tüdőgyulladás megelőzését segíthetik a mély belégzé- ses gyakorlatok és a váladék eltávolitását célzó kezelés. A váladék-eltávolítás a tüdőgyulladásos betegekben is szükséges.
A kevésbé súlyos betegek az antibiotikumot szájon át szedhetik és otthon kezelhetők. Rendszerint kórházi elhelyezés és intravénás antibiotikus kezelés javasolt az idősebbeknél, illetve azoknál, akiknél nehézlégzés alakult ki, illetve megelőzően más szív- vagy tüdőbetegségben szenvedtek. Kiegészítő oxigénkezelésre, intravénás folyadékpótlásra és esetleg gépi lélegeztetésre is szükségük lehet.
196
A tüdő és a légutak megbetegedései
Pneumococcus okozta
tüdőgyulladás
A bakteriális tüdőgyulladásokat leggyakrabban a Streptococcus pneumoniae (pneumococcus – ejtsd: pneumokokkusz) okozza. A 80 ismert pneumococcus fajta egyikével fertőződött betegben részleges immunitás alakul ki az adott kórokozótípussal való újrafertőződéssel szemben, de nem alakul ki védekezés a többi típus ellen.
A pneumococcus okozta tüdőgyulladás általában megfázás, torokfájás, influenza vagy más felsőlégúti vírusfertőzést követően alakul ki. E fertőzések oly mértékben károsítják a tüdőt, hogy az érintett területet a pneumococcus megbetegítheti. A hidegrázást és borzongást láz, köpetürítéssel járó (produktív) köhögés, nehézlégzés és a gyulladt tüdő oldalán légzéskor fellépő mellkasi fájdalom követi. Hányinger, hányás, étvágytalanság és izomfájdalom szintén gyakori. A köpet a vértől gyakran rozsdaszínű.
Védőoltás adható, mely az emberek 70%-át megvédi a súlyos pneumococcus-fertőzéstől. A védőoltás a pneumococcus okozta tüdőgyulladás veszélyének fokozottabban kitett egyéneknek javasolt – tüdő és szívbetegségek, károsodott immunrendszer, cukorbetegség vagy 65 éven felüli életkor esetén. A védőoltást követő védettség általában az élet végéig tart, bár a kifejezetten magas veszélyeztetettségi csoportba tartozó embereket esetenként 5-10 évenként újraoltják. Az esetek kb. felében az oltás pirosságot és fájdalmat okoz az injekció helyén. Az oltottak mindössze 1%-ában alakul ki láz és izomfájdalom a védőoltást követően. Még ritkábban súlyos allergiás reakció is felléphet.
A pneumococcus okozta tüdőgyulladás számos antibiotikummal gyógyítható, beleértve a penicillint. A penicillinre allergiás betegek eritromicint vagy más antibiotikumot kapnak. A penicillin-rezisztens (penicillinkezelésre nem érzékeny) pneumococcusok ellen más antibiotikumokat használnak, azonban ezek a pneumococcusok több gyógyszerrel szemben’ is gyakrabban válnak ellenállóvá.
Staphylococcus okozta
tüdőgyulladás
A kórházon kívül szerzett tüdőgyulladások mindössze 2%-át okozza Staphylococcus aureus, de a más betegséggel kórházban kezeltek 10-15%-ában okoz tü
dőgyulladást. Az ilyen tüdőgyulladásra az újszülöttek, illetve az igen idős emberek hajlamosak, továbbá azok, aki senyvesztő betegségben szenvednek. Alkoholistákban gyakori kórokozó. A halálozási arány 15—40%, – részben azért, mert általában már igen súlyos betegekben alakul ki a staphylococcus okozta tüdőgyulladás.
A Staphylococcus-ck a tüdőgyulladás jellegzetes tüneteit okozzák, de a borzongás és láz hosszabban tart a staphylococcus okozta tüdőgyulladásban, mint pneumo- coccus-fertőzés esetén. A Staphylococcus fertőzés tüdőtályogokat (gennygyülem) és levegőt tartalmazó tüdőcisztákat (pneumatokele) eredményezhet, különösen gyermekekben. A baktériumok a véráram útján a szervezet más pontjára is eljuthatnak, ahol tályogokat képezhetnek. A mellhártya lemezei között kialakuló gennygyülem (empiéma) viszonylag gyakori. ▲ E gennygyüle- met tűvel, vagy mellkascsövezéssel távolítják el.
Gram-negatív baktériumok
okozta tüdőgyulladás
A baktériumok beosztása Gram-pozitív vagy Gram- negatív csoportba, a festett kenet mikroszkópos képén alapul. A legtöbb tüdőgyulladást pneumococcusok vagy staphylococcusok okozzák, amelyek Gram-pozi- tív baktériumok. A Gram-negatív baktériumok, mint a Klebsiella és a Pseudomonas rendkívül súlyos tüdőgyulladást okoznak.
A Gram-negatív baktériumok ritkán fertőzik meg az egészséges felnőttek tüdejét. Leggyakrabban csecsemőket, időseket, alkoholistákat és krónikus betegségben, különösen az immunrendszer betegségeiben szenvedőket betegítik meg. A Gram-negatív fertőzések gyakran kórházban vagy ápoló otthonokban terjednek.
A Gram-negatív baktériumok gyorsan elpusztítják a tüdőszövetet, így az általuk okozott tüdőgyulladás gyorsan súlyosbodhat. A láz, a köhögés és a nehézlégzés gyakori. A felköhögött köpet sűrű és vörös – színe és állaga ribizlizselé-szerű.
A fertőzés súlyossága miatt a beteget intenzív osztályon kell kezelni antibiotikumokkal, kiegészítve oxigén- és intravénás folyadékterápiával. Esetenként a beteg gépi lélegeztetésre is szorul. A gondos gyógykezelés ellenére a Gram-negatív eredetű tüdőgyulladásban szenvedő betegek kb. 25 -50 százaléka meghal.
Haemophilus influenzáé okozta
tüdőgyulladás
A Haemophilus influenzáé, nevével ellentétben nem a megfázást okozó influenza vírus, hanem egy baktérium. A Haemophilus influenzáé b törzse a legagresszi-
a lásd a 206. oldalt
Tüdőgyulladás
197
vebb (legvirulensebb) típus, általában 6 évnél fiatalab- bakban okoz nagyon súlyos betegségeket, így agyhártyagyulladást, gégefedő-gyulladást és tüdőgyulladást. A széles körben alkalmazott Haemophilus influenzáé b törzs elleni védőoltás következtében e súlyos gyulladások ritkulnak. A tüdőgyulladás leggyakrabban bennszülött amerikaiakban, eszkimókban, feketékben, sarlósejtes vérszegénységben és immunhiányos állapotokban szenvedőkben alakul ki. Ezekben az esetekben a kórokozó legtöbbször más törzsbe tartozik, mint a védőoltásban használt b-típusú Haemophilus influenzáé.
A fertőzés jelei a tüsszögést és az orrfolyást követően megjelenő, tüdőgyulladásra jellemző általános tünetek, a láz, a köpetet eredményező köhögés és a nehézlégzés. A mellhártyaüregben gyakran szaporodik fel folyadék, ezt az állapotot mellkasi folyadékgyülemnek hívjuk. A
A Haemophilus influenzáé b törzse elleni védőoltás minden gyermek számára javasolt. A védőoltást 3 részletben adják: 2, 4, és 6 hónapos korban. A b-típusú Haemophilus influenzáé okozta tüdőgyulladást antibiotikummal gyógyítják.
A légionárius betegséget, a Legionella pneumonphila baktérium és egyéb Legionella fajok okozzák; a tüdőgyulladások 1-8%-áért, illetve a kórházban szerzett, végzetes formák 4%-áért felelősek. Általában nyár végén és kora ősszel jelenik meg. A Legionella baktérium vízben él, és a fertőzés elterjedése akkor figyelhető meg, amikor a kórokozót a szállodák vagy kórházak légkondicionálója szétszórja. Az Amerikai Légió tagjai között tüdő-megbetegedések sorozata tört ki 1976-ban egy szállodában, amely a baktérium felfedezéséhez – es elnevezéséhez – vezetett. Nem ismert olyan eset, amikor a fertőzés közvetlenül terjedt emberről emberre.
Bár a légionárius betegség bármely életkorban kialakulhat, a középkorúak és idősek gyakrabban érintetlek. A dohányosok, alkoholisták vagy a kortikoszte- rosdot szedők veszélyeztetettebbnek tűnnek. A légionárius betegség viszonylag enyhébb tüneteket okoz, de akar életveszélyes is lehet.
Az első tünetek, amelyek 2-10 nappal a fertőződés után jelennek meg, az étvágytalanság, láz, fejfájás és az rzomfájdalom. Később száraz köhögés jelentkezik, ~e?. köpetürítéshez vezet. A súlyos betegeknél kifejezem nehézlégzés, és gyakran hasmenés alakul ki. A za- •<ar.sag és a tudatállapot egyéb elváltozásai kevésbé
gyakoriak. A köpet, vér és a vizelet laboratóriumi vizsgálata megerősíti a diagnózist. A Legionella pneu- mophiláv&X fertőzött emberek antitesteket képeznek a betegség leküzdésére; vérvizsgálattal az antitestek megnövekedett koncentrációja kimutatható. Az antitestvizsgálat eredménye azonban általában akkor lesz értékelhető, amikor a tüdőgyulladás már lezajlott.
A betegség kezelésében az eritromicin az elsőként választandó antibiotikum. Enyhébb esetekben szájon át, máskor vénásan adható. Azonban a megbetegedettek mintegy 20%-a meghal. A halálozási arány magasabb azok között, akik kórházban fertőződtek meg, vagy gyengébb ellenállóképességgel rendelkeznek. Az eritromicinnel kezelt betegek többsége javul, de a teljes felépülés hosszú időt vesz igénybe.
Az atípusos tüdőgyulladások kórokozói eltérnek az ún. típusos baktériumoktól, vírusoktól vagy gombáktól. A két leggyakoribb baktériumszerü kórokozó a Mycoplas- ma és a Chlamydia (ejtsd: mikoplazma és Klamidia).
A. Mycoplasma pneumoniae 5-35 éves kor között a tüdőgyulladások leggyakoribb okozója, más életkorban azonban ritka. Járványok elsősorban zárt közösségben alakulhatnak ki, pl. diákok, katonák és családtagok között. A járványok lassan alakulnak ki, mert a lappangási idő 10-14 napig tart. A tüdőgyulladás e formája leggyakrabban tavasszal jelentkezik.
A mycoplasma tüdőgyulladás gyakran étvágytalansággal, torokfájással és száraz köhögéssel kezdődik. A tünetek lassan súlyosbodnak. Az erős köhögési rohamok sok köpetet eredményezhetnek. A betegek 10-20%-ában piros kiütések alakulnak ki. Esetenként vérszegénység, ízületi fájdalom, vagy neurológiai tünetek jelentkeznek. A tünetek egy-két hétig tartanak, majd lassú javulás következik. A betegek egy része hetek múlva is fáradtnak és gyengének érzi magát. Bár a mycoplasma okozta tüdőgyulladás súlyos is lehet, lefolyása általában enyhe, és a betegek többsége kezelés nélkül is meggyógyul.
A Chlamydia pneumoniae 5-35 éves kor között gyakran okoz tüdőgyulladást, azonban számos alkalommal betegít meg idősebbeket is. A betegség emberről emberre terjed, cseppfertőzéssel, köhögéssel. A tünetek a mycoplasma okozta tüdőgyulladáshoz hason
a lásd a 206. oldalt
198
A tüdő és a légutak megbetegedései
lók. A legtöbb ember nem betegszik meg súlyosan, az idősebbek 5-10%-a mégis meghal.
Mindkét betegség diagnózisa a feltételezett kórokozó ellen termelt antitest kimutatásával (vérvizsgálattal) és mellkasröntgennel történik.
Az eritromicin és tetraciklin antibiotikumok hatásosak, de a chlamydia okozta tüdőgyulladás gyógyulása lassúbb, mint a mycoplasma által kiváltott megbetegedésé. Ha a kezelést túl korán hagyják abba, a tünetek visszatérhetnek.
A papagájkor (pszittakózis) a Chlamydia psittaci okozta ritka tüdőgyulladás. A baktérium elsősorban madarakban található, így különféle papagájfajokban, galambokban, pintyekben, csirkékben és pulykákban. Általában a fertőzött madarak tollából vagy ürülékéből származó por közvetíti a fertőzést. A kórokozó a fertőzött madár csípésével, illetve ritkán emberről emberre, cseppfertőzéssel is terjedhet. A papagájkor elsősorban a kisállat-kereskedésben vagy baromfifarmon dolgozók foglalkozási betegsége.
A fertőzéstől számított 1-3 hét múlva láz, hidegrázás, kimerültség és étvágytalanság alakul ki. A köhögés kezdetben száraz, később zöldes köpet ürítésével jár. A láz 2-3 héten keresztül tart, majd lassan megszűnik. A betegség lehet enyhe vagy súlyos, a beteg életkorától és az érintett tüdőterület nagyságától függően.
A diagnózis megerősítésének legmegbízhatóbb módszere a vér antitestszintjének meghatározása.
A madártenyésztők és madártulajdonosok úgy védhetik meg magukat, ha a beteg madarak tollának és kalitkájának porától távol tartják magukat. Az importőröktől megkívánják a fogékony madarak kezelését 45 napos tetraciklin kúrával, amellyel rendszerint megszabadíthatok a kórokozótól.
A papagájkórt legalább 10 napos tetraciklin kezeléssel gyógyítják. A teljes felgyógyulás hosszú időt vehet igénybe, különösen súlyos esetekben. A halálozás a 30%-ot is elérheti a súlyos, nem kezelt esetekben.
A lásd a 914. oldalt
Sokféle vírus fertőzheti meg a tüdőket és okozhat tüdőgyulladást. Csecsemőkben és gyermekekben az ún. respiratory syncytial (ejtsd: respiratori szincicial) vírus, az adenovírus, parainfluenza vírus, és az influenzavírus a leggyakoribb kórokozó. A kanyaró vírusa szintén okozhat tüdőgyulladást, elsősorban alultáplált gyermekekben.
Egészséges felnőttekben az influenza vírus A és B típusa okoz tüdőgyulladást.A A bárányhimlő vírusa szintén okozhat tüdőgyulladást felnőttekben. Idősebb emberekben influenza, parainfluenza vagy respiratory syncytial vírus a legvalószínűbb kórokozó. Bármely életkorú, károsodott immunrendszerű betegben súlyos tüdőgyulladás alakulhat ki citomegalovírus vagy herpesz szimplex vírus fertőzés következtében.
A legtöbb vírusos tüdőgyulladást nem vírusölő szerekkel kezelik. Egyes súlyos betegek azonban kezelhetők vírusellenes gyógyszerekkel. Például a bárányhimlő vírusa vagy a herpesz szimplex vírus által okozott tüdőgyulladás aciklovirrel kezelhető. Évenkénti influenza elleni védőoltás javasolt az egészségügyben dolgozóknak, időseknek és krónikus betegségben, például tüdőtágulatban, cukorbetegségben, szívbetegségben, vagy vesebetegségben szenvedőknek.
A gombák három fajtája okoz gyakran tüdőgyulladást: a Histoplasma capsulatum. amely a hisztoplaz- mózist okozza, a Coccidioides imminis, amely a kokci- dioidomikózist és a Blastomyces dermatitidis, amely a blasztomikózisért felelős. A legtöbb fertőzött ember csaknem tünetmentes, és rendszerint nem is tud a fertőzésről. Néhányan azonban súlyosan megbetegszenek.
A hisztoplazmózis világszerte előfordul, de leginkább a mérsékelt és trópusi éghajlatú folyóvölgyekben elterjedt. Az Amerikai Egyesült Államokban leginkább a Mississippi és az Ohio völgyében, valamint a keleti folyóvölgyekben gyakori. A Mississippi és az Ohio völgyében lakók több, mint 80%-a gombával fertőzött. A légutakba kerülve a gomba többségükben semmilyen tünetet nem okoz. Valójában az emberek többsége csak a bőrteszt elvégzését követően tudja meg, hogy fertőződött. Másoknál köhögés, láz, izom- és mellkasi fájdalom jelentkezhet. A fertőzés heveny tüdőgyulla
Tüdőgyulladás
199
dást okozhat, vagy idült tüdőgyulladás fejlődhet ki hónapokig fennálló tünetekkel. A test más részei is érintettek lehetnek, különösen a csontvelő, máj, lép és a gyomor-bélrendszer. A betegség kiterjedt formája AIDS vagy más immunrendszeri zavar kísérője lehet. A diagnózis általában a gomba köpetből való kimutatásán vagy egyes antitesteket kimutató vérvizsgálaton alapszik. A vérvizsgálat, bár a gombával való találkozás tényét kimutatja, azt nem bizonyítja, hogy a gomba betegséget is okozott. A kezelés gombaellenes szer, itrakonazol vagy amfotericin B adásából áll.
A kokcidioidomikózis elsősorban a félszáraz klímában fordul elő, különösen az Egyesült Államok délnyugati részén és Dél-Amerika, illetve Közép-Amerika bizonyos területein. A légutakba kerülést követően a gomba általában nem okoz tüneteket, de előfordulhat akár heveny vagy idült tüdőgyulladás is. Néhány esetben a fertőzés a légzőrendszeren túlra is teljed – jellemzően a bőrbe, csontokba, ízületekbe, agyhártyába (meninx). E szövődmény sokkal gyakoribb férfiaknál, különösen a Fülöp-szigetiek és feketék, valamint az AIDS-ben szenvedők vagy egyéb immunrendszeri betegek érintettek. A diagnózist a köpetmintában, vagy egyéb fertőzött helyről nyert mintában kimutatott gomba, vagy a vérből egyes antitestek meghatározása alapján állítják fel. A kezelés általában gombaellenes szer, flukonazol vagy az amfotericin B adása.
A blasztomikózis elsősorban az Egyesült Államok dél-keleti, déli és közép-nyugati területein, illetve a Nagy Tavak vidékén fordul elő. A légutakba jutva a gomba elsősorban a tüdőt fertőzi meg, de általában nem okoz tüneteket. Egyesekben influenzaszerű tünetek alakulnak ki. Esetenként az idült tüdőfertőzés tünetei hónapokig fennállnak. A betegség a szervezet egyéb részeire is átteijedhet, különösen a bőrbe, csontba, ízületekbe és a prosztatába. A diagnózist általában a gomba köpetből való kimutatása jelenti. A kezelés általában gombaellenes szer, itrakonazol vagy amfotericin B adása.
Egyéb gombás fertőzések elsősorban a súlyosan károsodott immunrendszerű betegekben alakulnak ki. Ide tartozik a Cryptococcus neoformans okozta krip- tokokkózis, az Aspergillus okozta aszpergillózis, a Candida okozta kandidiázis és a mukormikózis. Mindegyik előfordulhat a világ bármely részén. A leggyakoribb forma, a kriptokokkózis, egészséges emberben is kialakulhat, de általában csak az immunbetegekben (pl. AIDS) okoz súlyos állapotot. A kriptokokkózis szétterjedhet, különösen az agyhártyákra, ahol agyhár
tyagyulladást (meningitisz) okoz. Az Aspergillus az AIDS-es vagy szervátültetésen átesett betegekben okoz tüdőmegbetegedést. Ritka fertőzés a tüdő can- didiázisa, amely alacsony fehérvérsejt számmal rendelkező, például kemoterápián átesett leukémiás betegeknél alakulhat ki. A mukormikózis viszonylag ritka gombás megbetegedés, leggyakrabban súlyos cukorbetegekben vagy leukémiásokban alakul ki. Mind a négy megbetegedést gombaellenes szerek, itrakonazol, flukonazol és amfotericin B adásával kezelik. Az AIDS-es vagy más immunrendszeri betegségben szenvedők gombás fertőzése azonban nem mindig gyógyítható.
Pneumocisztisz okozta
tüdőgyulladás
A Pneumocystis carinii az egészséges tüdőkben is előfordulhat; betegséget általában csak akkor okoz, amikor a test védekezőképessége daganat, daganatkezelés vagy AIDS következtében csökkent. A szabályos megelőző kezelésben nem részesülő AIDS-es betegek több, mint 80%-ában alakul ki a pneumocystis okozta tüdőgyulladás; gyakran ez az első jele annak, hogy a humán immundeficiencia (HÍV) vírushordozóban kialakult az AIDS betegség.
A legtöbb betegnél láz, nehézlégzés és száraz köhögés jelenik meg. E tünetek általában hetek alatt fejlődnek ki. A tüdők nem képesek elég oxigént szállítani a vérbe, ami súlyos nehézlégzéshez vezet.
A diagnózist a köpet mikroszkópos vizsgálatával állapítják meg. A vizsgálati anyag két módon nyerhető: vagy a köpetürítés fokozásával (vízzel vagy vízpárával serkentik a köhögést) vagy hörgőtükrözéssel (a léguta- kon át bejuttatott eszközzel nyerik a váladékot). A
A pneumocystis carinii fertőzésben használt antibiotikum rendszerint a trimetoprim-szulfametoxazol. A mellékhatások, amelyek az AIDS-es betegekben különösen gyakoriak: a kiütések, a fertőzések ellen küzdő fehérvérsejtek csökkent száma, és a láz. További választható gyógyszerek: a dapszon és trimetoprim, klin- damicin és primaquin, trimetrexat és leucovorin, ato- vaquon és pentamidin. Nagyon alacsony vér-oxigénszint esetén kortikoszteroid is adható.
▲ lásd a 162. oldalt
200
A tüdő és a légutak megbetegedései
Még a kezelt tüdőgyulladás halálozási aránya is 10-30%. A pneumocystis okozta tüdőgyulladásból gyógyult AIDS-es betegek a visszaesés elkerülésére ún. megelőző (profilaktikus) kezelésben részesülnek, így trimetoprim-szulfametoxazolt vagy aeroszolos pentamidint kapnak.
Légúti idegentest okozta
tüdőgyulladás
(aspirációs pneumonia)
Apró ételdarabok gyakran jutnak a szájból a légutak- ba, de az egészséges védekező mechanizmusok eltávolítják ezeket, mielőtt a tüdőbe jutnának, és így gyulladást vagy fertőzést okoznának. Ha ezek a részecskék mégis a légzőrendszerben maradnak, tüdőgyulladást okozhatnak. Különösen veszélyeztetettek az ilyen eredetű tüdőgyulladás kialakulására az értelmi fogyatékosok, az alkohol- vagy gyógyszermérgezettek, és az altatás vagy egyéb ok miatt eszméletlen betegek. Egészségesekben is kialakulhat a tüdőgyulladás, ha nagy mennyiségű anyag jut a légzőrendszerbe, például hányás esetén.
Kémiai ártalom okozta tüdőgyulladás alakulhat ki, ha a belélegzett (aspirált) anyag a tüdőre nézve mérgező; ilyenkor az okozott irritáció nagyobb probléma, mint a fertőzés. Gyakran belégzett anyag a gyomorsav. Az azonnali következmény a hirtelen kialakuló nehézlégzés és a szapora szívműködés. További tünet a láz, a rózsaszínű köpet, a bőr kékes elszíneződése (cianózis), utóbbi a rosszul oxigenizált vér következménye.
Mellkasröntgen, valamint az artériás vér oxigén és széndioxid szintjének mérése segít a diagnózis felállításában, amely általában a lezajlott események alapján már egyértelmű. A kezelés oxigén adásából és szükség esetén gépi lélegeztetésből áll. A A légcső leszívásával a váladék és a belégzett részecskék eltávolithatók.
A fertőzés megelőzésére esetenként antibiotikumokat adnak. A kémiai hatás okozta tüdőgyulladás gyorsan meggyógyulhat, de akut légzési elégtelenséghez vagy bakteriális fertőzés kialakulásához is vezethet. A betegek 30-50%-a meghal.
Baktérium-aspiráció az aspirációs pneumonia leggyakoribb oka. Leggyakrabban az emésztőrendszerből jut a baktérium a légzőrendszerbe (pl. félrenyelés útján).
A légutak mechanikai elzáródását apró részecskék vagy tárgyak belélegzése okozhatja. A fiatal gyermekek a legveszélyeztetettebbek, mert gyakran vesznek különböző tárgyakat a szájukba, így belélegezhetik (aspirálhatják) a játékokat vagy azok részeit. Az elzáródás felnőttekben is megtörténhet, jellemzően hús fél- renyelésével. Ha a tárgy a légcső felső szakaszán okoz elzáródást, a beteg sem lélegezni, sem beszélni nem tud. Ha nem lehet a megakadt tárgyat azonnal eltávolítani, a beteg hamarosan megfullad. A tárgy eltávolítására alkalmazott Heimlich-féle műfogás megmentheti a beteg életét. Ha a tárgy a légutak alsó részén okoz elzáródást, krónikus köhögésre ingerel és visszatérő fertőzéseket okoz. Ilyen esetekben a tárgyat általában hörgőtükrözéssel távolítják el. A beavatkozás során egy csövön keresztül, megtekintés után távolítható el az anyagminta, vagy idegentest a légcsőből.B
A tüdőtályog (abscessus pulmonum) fertőzés okozta, gennyes váladékkal telt, gyulladásos szövettel körülvett üreg a tüdőben.
A tályog (abszcesszusz) kialakulását általában a szájból vagy torokból a tüdőbe belégzett baktériumok
▲ lásd a 158. oldalt
■ lásd a 162. oldalt
okozta fertőzés idézi elő. Az ilyen fertőzésekkel szemben a szervezet többféle módon is védekezik, így ezek csak akkor alakulnak ki, ha a védekezés gyengül – például a beteg nyugtatok, érzéstelenítés, alkoholfogyasztás vagy az idegrendszer egyéb betegsége miatt eszméletlen, vagy igen aluszékony. A baktériumok forrása gyakran a fogíny megbetegedése, de a tüdőbe kerülő normális nyál is elegendő baktériumot tartalmaz ahhoz, hogy gyulladás alakuljon ki. Egyesekben, elsősorban 40 éven felül, a tüdődaganat által előidézett légúti elzáródás okozhat tüdőtályogot.
Cisztás fibrózis
201
A Staphylococcus aureus, Legionella pneumophi- la vagy gombák okozta tüdőgyulladás is vezethet tüdőtályog kialakulásához. Az immunrendszer elégtelen működése esetén ritkább kórokozók is okozhatnak tályogot. A tüdőtályogot esetenként fertőzött embólus, vagy a véráram útján terjedő fertőzés is okozhatja.
Általában egy tályog alakul ki, de ha több tályog jön létre, azok rendszerint ugyanabban a tüdőfélben jelennek meg. Ha a fertőzés a véráram útján kerül a tüdőbe, sok szétszórt tályog alakulhat ki. Ez leggyakrabban a kábítószer-élvezőknél figyelhető meg, akik piszkos tűvel adagolják a különböző szereket.
A legtöbb tályog végül átszakad valamelyik légút felé; az így keletkező nagy mennyiségű köpetet fel kell köhögni. Az áttört tályog levegővel és folyadékkal telt üreget hagy maga után. A tályog esetenként a mellhár- tyaüreg felé tör át, így az megtelik gennyel. Ezt az állapotot empiémának hívják. Előfordul, hogy egy nagyobb tályog valamelyik hörgőbe tör át és a genny a tüdőben szétterjedve tüdőgyulladást és heveny légzési elégtelenséget okoz. Súlyos vérzés alakulhat ki, ha a tályog érfalat roncsol.
A tünetek fokozatosan vagy hirtelen kezdődhetnek. A korai tünetek a tüdőgyulladáshoz hasonlóak: fáradtság, étvágytalanság, izzadás, láz és köpetet eredményező köhögés. A köpet vérrel csíkozott lehet. A köpet gyakran bűzös, a szájban és a torokban lévő szájszagot okozó baktériumok miatt. A beteg légzéssel összefüggő mellkasi fájdalmat érezhet, különösen, ha a mellhártya is gyulladt.
A tüdőgyulladáshoz hasonló tünetek és a vizsgálat alkalmával talált eltérések nem elegendőek a diagnózis felállításához. Tüdőtályog gyanúja merülhet azonban fel, ha a tüdőgyulladáshoz hasonló tünetek bizonyos betegségekkel egy időben alakulnak ki; ilyenek az idegrendszer betegségei, alkohol- vagy gyógyszertúlfogyasztás, vagy a közelmúltban bármilyen okból létrejött eszméletvesztés.
A mellkasröntgen gyakran kimutatja a tüdőtályogot. Számítógépes rétegvizsgálat (CT) szükséges azonban, ha a mellkasröntgen alapján a tályognak csak a gyanúja merül fel. A tüdőből származó köpet tenyésztése segíthet a kórokozó kimutatásában.
A tüdőtályog gyors és teljes gyógyulásához intravénásán vagy szájon át adott antibiotikus kezelés szükséges. A kezelést addig kell folytatni, amíg a tünetek elmúlnak és a mellkasröntgen a tályogok felszívódását mutatja ki. A teljes gyógyulás hetekig, hónapokig tartó antibiotikus kezelést jelent.
A tüdőtályog kiürülésének segítésére a betegnek köhögnie kell és légzésjavító kezelést is igényel.A Ha a tályog hátterében a légutak elzáródása merül fel, a megszüntetéséhez hörgőtükrözés szükséges.
Az esetek 5%-ában a fertőzés nem gyógyul. Esetenként a mellkasfalon keresztül bevezetett csövön keresztül kell a tályogot kiüríteni. Gyakran a fertőzött tüdőszövet eltávolítása is szükséges lehet. Néha egy egész tüdőlebenyt, sőt a teljes tüdőt kell eltávolítani.
A tüdőtályogban megbetegedettek halálozási aránya 5%. Az arány magasabb értelmi fogyatékos betegek, károsodott immunműködés, tüdődaganat, illetve nagyméretű tályog esetén.

T cisztás fibrózis öröklődő megbetegedés, amelyben ■Z’.’cs mirigyek kóros váladékot termelnek. A következményes tünetek közül az emésztőrendszert és a tüdőket érintő elváltozás a legfontosabb.
Az Amerikai Egyesült Államokban a fehérek között cisztás fibrózis (mukoviszcidózis) a leggyakoribb ha
lálhoz vezető öröklődő megbetegedés. Minden 2.500 fehér csecsemő, illetve minden 17.000 fekete csecsemő
▲ lásd a 158. oldalt
202
A tüdő és a légutak megbetegedései
közül egy esetben fordul elő. Ázsiaiakban ritka. A cisz- tás fibrózis előfordulási gyakorisága fiúkban és lányokban azonos. Sok beteg fiatalon meghal, de az Egyesült Államokban a betegek 35%-a megéri a felnőttkort.
A fehér emberek körülbelül 5%-a hordozza a cisztás fibrózis egyik hibás génjét, de mivel az öröklődésmenet recesszív, csak akkor alakul ki megbetegedés, ha két hibás gén találkozik. A Az egy hibás génnel rendelkezőknél nincs észrevehető tünet. A gén egy olyan fehérje termelődését szabályozza, mely a klorid- és nátriumion áramlást irányítja a sejtmembránon keresztül. Ha mindkét gén hibás, a klorid- és nátriumvándorlás kórossá válik, ami kiszáradáshoz és a váladék besűrű- södéséhez vezet.
A cisztás fibrózis szinte az összes külső elválasztású mirigy (váladékukat kivezetőcsövön át ürítő mirigyek) működését érinti. A váladék különböző módon kórossá válik, amely befolyásolja a mirigy működését. Néhány mirigyben, például a hasnyálmirigyben és az emésztőrendszer mirigyeiben a nyák sűrű vagy szilárd, és teljesen elzárhatja a mirigyet. A tüdők .légutaiban a nyákot termelő sejtek a légáramlást akadályozó, kóros váladékot termelnek, amely segíti a baktériumok elszaporodását. Az izzadtságmirigyek, a fültőmirigy (parotis) és a kis nyálmirigyek termelte váladék a normálisnál több sót tartalmaz.
A tüdők születéskor normálisak, de később bármikor légzési problémák alakulhatnak ki. A sűrű hörgőváladék elzárhatja a kis légutakat, melyek begyulladnak. A betegség előrehaladtával a hörgők fala megvastagodik, a légutak megtelnek fertőzött váladékkal, a tüdő egyes területei összehúzódnak (ezt az állapotot nevezzük atelektáziának) és a nyirokcsomók megnagyobbodnak. A fenti elváltozások csökkentik a vér oxigénellátását.
A mekonium ileusz, az újszülöttek bélelzáródásának egyik formája, a cisztás fibrózisos betegek 17%-ában fordul elő. A mekonium sötétzöld anyag, amely az újszülött első széklete, sűrű és lassabban halad át a bélrendszeren, mint a normális széklet. A túl sűrű mekonium elzárja a beleket. Az elzáródás a bélfal átlyukadá-
sához vagy bélcsavarodáshoz vezethet. A mekonium eltömítheti a vastagbelet vagy a végbélnyílást, időszakos elzáródást okozva. Azoknál a csecsemőknél, akiknél mekonium ileusz alakult ki, a későbbiek folyamán szinte mindig kialakulnak a cisztás fibrózis egyéb tünetei is.
Azoknál a cisztás fibrózisos csecsemőknél, akiknek nem volt mekonium ileuszuk (bélelzáródás), az első jellemző tünet az, hogy 4—6 hetes koruk között súlygyarapodásuk megáll. A zsírok és fehérjék megfelelő emésztéséhez szükséges hasnyálmirigy-váladék elégtelen mennyisége a cisztás fibrózisos csecsemők 85-90%-ánál emésztési problémát okoz. A csecsemő gyakran ürít nagymennyiségű, bűzös, zsírfényű székletet, hasa elődomborodó. A növekedés lassú, a normális vagy kifejezetten jó étvágy ellenére. A csecsemő sovány, izomzata petyhüdt. A zsírban oldódó vitaminok – A, D, E, K – rossz felszívódása miatt farkasvakság, angolkór, vérszegénység és alvadási zavarok alakulhatnak ki. A nem kezelt csecsemők és kisdedek 20%-ában a vastagbél nyálkahártyája előtüremkedik a végnyíláson, ezt az állapotot végbél-előesésnek (rektum prolap- szus) nevezzük. A szójafehérjével vagy anyatejjel táplált csecsemőknél a fehérjék elégtelen felszívódása miatt vérszegénység és ödéma alakulhat ki.
A cisztás fibrózisos gyermekek felét tartós köhögés, sípoló légzés és légúti gyulladások miatt viszik először orvoshoz. A köhögés, a legjobban észrevehető tünet, horkolással, hányással és alvászavarokkal társul. A betegség előrehaladtával a mellkas hordó alakúvá válik, az elégtelen oxigénellátás miatt az ujjvégek kiszélesednek, a bőr kékesen elszíneződik. Az orrban polipok alakulhatnak ki, a melléküregek sűrű váladékkal telítődhetnek.
A serdülők növekedése lassul, a pubertás gyakran késik és csökken a fizikai állóképesség. A felnőttekben és serdülőkben előforduló szövődmények a légmell (pneumotorax), a vérköpés és a szívelégtelenség. A fertőzések szintén nagy problémát jelentenek. A visszatérő hörghurutok és tüdőgyulladások fokozatosan károsítják a tüdőt. A halál a légzési elégtelenség és tüdőbetegség által előidézett szívelégtelenség együttes következménye.
A cisztás fibrózisban szenvedő betegek kb. 2-3%- ában alakul ki inzulinfüggő diabétesz, mert a hegese- dett hasnyálmirigy nem tud továbbra is elegendő inzulint termelni. Az epe vezeték sűrű váladék okozta elzáródása májgyulladást és végül májzsugort (cirrózis) okozhat. A májzsugor miatt a májba belépő vénákban
▲ lásd a 10. oldalon lévő ábrát
Cisztás flbrózis
203
vérnyomás-emelkedés (portális hipertenzió) alakulhat ki, mely az alsó nyelőcsőszakasz vékonyfalú vénáinak kitágulását vonja maga után (özofágusz varixok). Ezek a kóros, szakadékony falú vénák nagy vérzések forrásai lehetnek.
Cisztás fíbrózisban a betegek termékenysége általában csökkent. A felnőtt férfiak 98%-a nem tud hímivarsejtet termelni vagy pedig az ondó vezeték kóros fejlődése miatt alacsony a hímivarsejtszám. Nőkben a túlságosan sűrű méhnyakváladék vezet terméketlenséghez. A cisztás fíbrózisban szenvedő nőkben a terhességi szövődmények előfordulási valószínűsége nagyobb, mint az egészségesekben, mégis sok ilyen asszonynak született gyermeke.
Nagyon nagy melegben az erős izzadás vagy láz esetén kiszáradás alakulhat ki a megnövekedett só- és vízvesztés miatt. A szülők ilyenkor a bőrön sókristályokat vagy a gyermek bőrének sós ízét vehetik észre.
A cisztás fíbrózisban szenvedő újszülöttekben a trip- szin nevű emésztőenzim vérszintje magasabb. Ezt egy csepp, filterpapírra helyezett vérből meg lehet határozni. Bár ez a technika az újszülöttkori szűrőprogramokban használatos, a cisztás flbrózis fennállását nem bizonyítja véglegesen.
A mennyiségi meghatározásra alkalmas pilokarpin iontoforézis teszt méri az izzadtság sótartalmát. Pilokarpint használnak a bőr egy kis területén az izzadás megindítására, majd egy darabka szűrőpapírt helyeznek a bőrre, amely az izzadtságot beszívja. Ezután megmérik az izzadtság sókoncentrációját. A normálisnál magasabb sókoncentráció alátámasztja a diagnózist azoknál, akiknél megtalálhatók a cisztás flbrózis tünetei, vagy akiknek a családjában a betegség előfordult. Bár ennek a vizsgálatnak az eredményei az élet első 24 óráját követően mindig értékelhetőek, a megfelelő mennyiségű izzadtság gyűjtése 3—4 hétnél fiatalabb csecsemőknél nehéz lehet. Az izzadtság-teszt idősebb gyermekekben és felnőttekben is alátámasztja a diagnózist.
Mivel a cisztás flbrózis számos szervet érinthet, sok egyéb vizsgálat is segítheti az orvost a diagnózis felállításában. A hasnyálmirigy-enzimek szintjének csökkenésekor a beteg székletéből egyrészt az emésztőenzimek, a tripszin és a kimotripszin csökkent szintje vagy teljes hiánya mutatható ki, másrészt a magas zsírszint mérhető. Ha az inzulin-elválasztás csökkent, a vércu-
korszint emelkedik. A légzésfunkciós vizsgálatokA a légzés károsodását mutathatják ki. A mellkasröntgen is utalhat a diagnózisra.
A cisztás fibrózisos gyermek szülein túl, esetleg további rokonok is tudni akarják, hogy nekik is szület- het-e ilyen betegségben szenvedő gyermekük. Egy kevés vérmintából elvégzett genetikai vizsgálattal megállapítható, hogy van-e hibás cisztás flbrózis génjük. Ha nincs meg mindkét szülőben legalább egy ilyen gén, akkor a gyermekeknek nem lesz cisztás fibrózisa. Ha mind a két szülő hordozza a hibás cisztás flbrózis gént, akkor minden egyes gyermeknek 25%-os esélye van arra, hogy cisztás fibrózissal szülessen. Általában a terhesség alatt, már a magzat vizsgálatával megállapítható a cisztás flbrózis diagnózisa.
A cisztás flbrózis súlyossága egyénenként nagymértékben változik, függetlenül az életkortól; a betegség súlyosságát elsősorban a tüdőkárosodás mértéke határozza meg. Az állapot súlyosbodása azonban elkerülhetetlen, ami testi leromláshoz és végül halálhoz vezet. Mégis az elmúlt 25 évben a prognózis folyamatosan javult, elsősorban a kezelés hatásosságának javulásával, amely a tüdőben kialakuló elváltozások megjelenését későbbre tolta ki. Cisztás fibrózissal a betegek fele 28 évnél tovább élhet. A hosszú távú túlélés kicsit jobb a férfiaknál, azoknál akiknek nincs hasnyálmirigy érintettségük, és akiknek kezdeti tüneteik csak az emésztőrendszerre korlátozódtak. A sok probléma ellenére a cisztás fibrózisos betegek iskolába járhatnak és közel életük végéig dolgozhatnak. A cisztás flbrózis gyógyításában a jövőben a génterápia fejlődése jelenthet nagy előrelépést.
A kezelés a tüdőproblémák megelőzését és kezelését, a megfelelő táplálkozást, a fizikai aktivitást, a pszichológiai és szociális gondozást foglalja magában. A cisztás fibrózisos gyermekek kezelésének terhe leginkább a szülőkre nehezedik. Pontos információkkal kell rendelkezniük a betegség lényegéről és a kezelés alapjairól. A betegek széles körű kezelésben részesülnek, amelyet nővérek, diétás nővérek, szociális munkások,
A lásd a 159. oldalt
204
A tüdő és a légutak megbetegedései
gyógytornászok és légzésterapeuták végeznek egy gyakorlott orvos irányításával.
Az egyszerű mekonium ileuszt a megfelelően végzett beöntés megszüntetheti; ha a beöntés nem elég hatásos, sebészeti beavatkozás szükséges. A folyadék bélbe áramlását elősegítő rendszeres gyógyszeres kezelés, például a laktulóz, megelőzheti, hogy a széklet elzárja a bélrendszert.
A hasnyálmirigy-működés elégtelensége esetén a betegnek minden egyes étkezéshez enzimpótló gyógyszereket kell szednie, melyek por (gyermekeknek) vagy kapszula formájában kaphatók. A diétának biztosítania kell a normális növekedéshez szükséges kalóriát és fehérjét. A zsírbevitel normális vagy magasabb legyen. Mivel cisztás fibrózisban a zsírok nem jól szívódnak fel, általában a normálisnál több zsír bevitele szükséges a megfelelő növekedés biztosításához. A betegek a szokásos multivitamin-mennyiség kétszeresét és vízben oldódó E-vitamint szedjenek. Kiegészítő sóterápiát is igényelnek fizikai terhelés, láz vagy meleg időjárás esetén. Speciális, könnyen emészthető, fehérjét és zsírt tartalmazó tejalapú tápszerek segíthetik a súlyos hasnyálmirigy problémákban szenvedő csecsemő emésztését. Azoknál a gyermekeknél, akiknek táplálása nem kielégítő, szükségessé válhat kiegészítő táplálás egy gyomorba vagy vékonybélbe vezetett csövön keresztül.
A tüdőproblémák kezelése elsősorban a légúti elzáródások megelőzését és a fertőzések kialakulásának csökkentését célozza. A betegnek meg kell kapnia az összes kötelező és az influenza elleni védőoltást, mert a vírusfertőzések növelhetik a tüdőkárosodás veszélyét. A légzésterápia – mely a poszturális drainaget, kopogtató- és rezgéskezelést, a köhögés segítését jelenti A – már a tüdőproblémák első tüneteinek megjelenésekor szükséges. A kisgyermekek szüleinek meg kell tanulniuk e technikákat és otthon mindennap el kell végezniük. Az idősebb gyermekek és felnőttek önállóan végezhetik a légzésterápiát, különböző speciális légzési eszközöket vagy kompressziós eszközöket használva.
A betegek gyakran kapnak gyógyszert (hörgőtágí- tók) a légúti szűkület megelőzésére. Súlyos tüdőpanaszok és alacsony véroxigén-szint esetén kiegészítő oxi
génterápiára lehet szükség. A légzési elégtelenségben szenvedők számára a gépi lélegeztetés általában nem jótékony hatású, azonban alkalmanként, rövid időre segítheti a súlyos fertőzések átvészelését, főleg ha a tüdő előzőleg megfelelően működött.
A váladék feloldását segítő aeroszolos gyógyszereket (nyákoldó – mukolitikumok), így például a rekom- bináns humán DNas-t is, széles körben használják, mert könnyebbé teszik a váladék felköhögését, javítva ezzel a tüdőműködést. A súlyos tüdőfertőzések gyakoriságát is csökkentik. A párasátorok jótékony hatása nem bizonyított. Csecsemők súlyos hörgőgyulladásában és a hörgtágitó kezelésre nem javuló légúti szűkületben a kortikoszteroidok megszüntethetik a tüneteket. Esetenként, egyéb nem-szteroid gyulladásgátló szereket, például ibuprofent használnak a tüdőfunkció romlásának lassítására.
A tüdő fertőzéseit korán kell antibiotikumokkal kezelni. A tüdőfertőzés első jelére mintát kell venni a felköhögött köpetből, igy a laboratóriumban meghatározható a kórokozó. Ennek alapján kiválasztható a kórokozó elpusztítására leginkább megfelelő antibiotikum. Az antibiotikumok általában szájon át adhatók, illetve a tobramicin aeroszol párában is. Ela a gyulladás súlyos, intravénás antibiotikumkezelés válhat szükségessé. Ez gyakran kórházi ápolást igényel, de otthon is kivitelezhető. A szájon át adható vagy aeroszolos antibiotikumok folyamatos alkalmazása segít a visszatérő fertőzések megelőzésében.
Erőteljes, vagy ismétlődő tüdővérzés a vérző artériák lekötésével gyógyítható.
Sebészeti beavatkozás válhat szükségessé légmell (pneumotorax), idült melléküreg-gyulladás, a tüdő egy részének súlyos idült gyulladása, a nyelőcső ereiből történő vérzés, epehólyag-betegség vagy bélelzáródás esetén. Nagyon súlyos májkárosodásban a máj- átültetés sikeres lehet. Súlyos szív és tüdő megbetegedésben szív- és tüdőtranszplantáció is végezhető. E szervátültetések a tapasztalatok bővülésével és a technika javulásával egyre inkább rutineljárássá, és egyre sikeresebbé válnak. Egy évvel a szervátültetés után a betegek kb. 75%-a életben van és állapotuk sokat javult.
Cisztás fibrózisban a betegek az évek alatt folyamatosan romló tüdőműködést követően légzési elégtelenségben halnak meg. Kisebb számban azonban májbetegség, légúti vérzés vagy műtéti szövődmény a halál oka.
▲ lásd a 158. oldalt
205
A mellhártya vékony, áttetsző hártya, amely a tüdőket, valamint a mellkas belső felszínét borítja. A tüdőt és a mellkasfalat borító hártya szoros kapcsolatban van egymással. A két vékony, hajlékony, rugalmas felület között kevés folyadék található, amely lehetővé teszi azt, hogy a két réteg minden egyes légvételkor elcsúsz- szon egymáson. Levegő, vér, folyadék és egyéb anyag kerülhet a mellhártya két lemeze közé, és így üreg képződhet. Ha nagyon sok az összegyűlt váladék, akkor az egyik vagy mindkét tüdőfél nem tud megfelelően kitágulni légzéskor, ez pedig a tüdő összeeséséhez vezet.
A pleuritisz a mellhártya gyulladása.
Mellhártyagyulladás alakul ki, ha kórokozó (általában vírus vagy baktérium) fertőzi a mellhártyát, és ez
zel gyulladást okoz. Folyadék gyűlhet össze a mellüregben (ezt az állapotot nevezzük mellkasi folyadék- gyülemnek) vagy folyadékgyülem nélküli, száraz mellhártyagyulladás (pleuritisz szikka) jön létre. A gyulladás lezajlását követően a mellhártya lassan normálissá válik vagy összenövések maradhatnak vissza, amelyek összetapasztják a mellhártya két lemezét.
A mellhártyagyulladás leggyakoribb tünete a rendszerint hirtelen kezdődő mellkasi fájdalom. A fájdalom a bizonytalan, enyhe mellkasi tünetektől az erős, szúró jellegű fájdalomig terjedhet. Lehet, hogy a fájdalmat csak mély belégzéskor vagy köhögéskor érzi a beteg, de érezheti folyamatosan is, ami mély belégzésre és köhögésre erősödik. A fájdalom a mellkasfali mellhár- tyalemez gyulladásának következménye és általában a
A mellhártya két nézete
Elölnézet
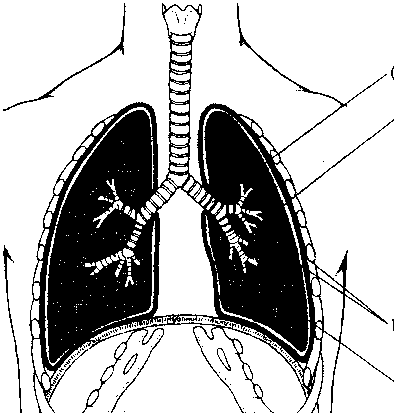
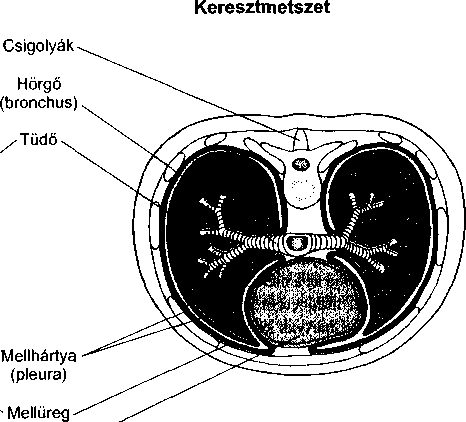
Szív
206
A tüdő és a légutak megbetegedései
A mellhártyagyulladás
(pleuritisz) fő okai
- Tüdőgyulladás
- Tüdőembólia okozta tüdőinfarktus
■ Daganat
- Tuberkulózis
- Reumatoid artritisz
- Szisztémás lupusz eritematózus
- Parazitás fertőzés, mint pl. az amöbiázis
- Hasnyálmirigy-gyulladás
- Sérülés, pl. bordatörés
- A mellhártyát a légutak felől vagy bárhonnan elérő izgató anyagok, pl. azbeszt
- Allergiás reakciók, amelyeket különböző gyógyszerek okoznak, mint pl. hidralazin. prokainamid, izoniazid, fenitoin, klorpromazin
mellkasfalon, közvetlen a gyulladás helye fölött érzi a beteg. A fájdalom önmagában vagy mellkasi fájdalommal együtt a hasban is érezhető lehet, valamint kisugárzó fájdalomként a nyakban és a vállbán is. A
A légzés gyors és felületes lehet, mert a mély belég- zés fájdalmat vált ki. A fájdalmas oldal izmai kevésbé mozognak mint az egészséges oldalon lévők. Ha nagymennyiségű folyadék gyűlik össze, a két pleuralemezt elválaszthatja egymástól, így a mellkasi fájdalom megszűnhet. A nagymennyiségű folyadék az egyik vagy mindkét oldali tüdő kitágulásában nehézséget okozhat, és így légzési elégtelenség alakulhat ki.
A mellhártyagyulladás diagnózisa gyakran igen egyszerű, mert a fájdalom nagyon jellegzetes. Sztetoszkópot használva nyikorgó dörzsölés hallható, amelyet pleurális dörzs-zörejnek nevezünk. Ha a mellkasröntgen nem is mutatja ki a mellhártyagyulladást, bizonyíthat bordatörést, tüdőbetegséget, vagy kis mennyiségű folyadékot a mellhártyák közötti térben.
A mellhártyagyulladás kezelése a kiváltó októl függ. Ha az ok bakteriális fertőzés, akkor antibiotikumot kell rendelni. A vírusos fertőzést nem szükséges kezelni.
A lásd a 288. oldalt
Ha autoimmun betegség a kiváltó ok, az alapbetegség kezelése gyakran megszünteti a gyulladást.
Fájdalomcsillapítók, mint a paracetamol vagy az ibuprofen általában enyhítik a mellkasi fájdalmat, függetlenül annak okától. A kodein és más narkotikumok erős fájdalomcsillapítók, de a köhögést elnyomhatják, ami azért nem jó, mert a mély légzés és a köhögés segíti a tüdőgyulladás megelőzését. így a mellhártya- gyulladásos beteg mély légvételekre és köhögésre bátorítandó, ahogy légzési fájdalmai enyhülnek. A köhögés kevésbé fájdalmas, ha közben a beteg vagy ápolója párnát szorít a mellkas fájdalmas részéhez. Az egész mellkas betekerése széles, nem tapadó, rugalmas kötéssel segíti a súlyos mellkasi fájdalom enyhítését. A mellkas légzés alatti tágulását gátló kötés azonban növeli a tüdőgyulladás kialakulásának veszélyét.
A mellkasi folyadékgyülem a mellhártya lemezei között felszaporodó, kóros mennyiségű folyadék.
Normálisan csak egészen vékony folyadékréteg választja el a mellhártya két lemezét. Nagy mennyiségű folyadék számos ok miatt alakulhat ki, beleértve a szívelégtelenséget, májzsugorodást és a tüdőgyulladást.
Különféle váladék gyűlhet fel a mellhártyák közti üregben: vér, genny, nyirok (tejszerű anyag) és magas koleszterintartalmú anyag.
Vér a mellhártyák közötti üregben (hemotorax) általában mellkasi sérülés következménye. Ritkán érszakadást követő vérzés tör a mellhártyák közötti üregbe vagy pedig a fő verőér tágulatából (aorta aneurizma) származik a vér. A vérzést okozhatja véralvadási zavar is. Mivel a vér a mellhártya lemezek között nem alvad meg teljesen, ezért injekciós tűn vagy műanyagcsövön keresztül általában könnyen eltávolítható.
A mellhártyák közti üregben genny gyűlhet össze (empiéma), ha tüdőgyulladás vagy tüdőtályog terjed rá. A gennygyülem tüdőgyulladás, mellkasi sérülésből eredő fertőzés, sebészeti beavatkozás, nyelőcsőszakadás vagy hasi tályog szövődménye lehet.
Nyirok a mellüregben (kilotorax) akkor gyűlhet össze, ha a fő nyirokvezeték megsérül vagy a vezetéket daganat zárja el.
Magas koleszterintartalmú folyadék a mellhártyák közti üregben hosszan fennálló mellkasi folyadékgyülem következtében alakulhat ki, mint pl. a tüdőgü- mőkórban vagy reumatoid artritiszben.
A leggyakoribb tünetek, tekintet nélkül a felgyülemlő folyadék típusára vagy kiváltó okára, a nehézlégzés
A mellhártya betegségei
207
és a mellkasi fájdalom. Sokan azonban teljesen tünetmentesek.
A diagnózis felállításának első lépése általában a mellkasröntgen, amely kimutatja a folyadékot. A komputertomográfia (CT) tisztábban ábrázolja a tüdőt és a folyadékot, és kimutathatja tüdőgyulladás, tüdőtályog vagy daganat jelenlétét. Az ultrahang segíthet a kis mennyiségű folyadék elhelyezkedésének meghatározásában, és így a becsövezésben.
Szinte minden esetben szükséges folyadékminta vétele további vizsgálatra, ezt az eljárást nevezzük mell- kascsapolásnak (torakocentézis).A A lecsapolt folyadék vizsgálata segít a kiváltó ok kiderítésében. Bizonyos laboratóriumi vizsgálatokkal meghatározható a váladék kémiai összetétele, baktériumok vagy gombák jelenléte. A mintában a különböző sejtek mennyisége, típusa és a daganatos sejtek jelenléte is vizsgálható.
Ha e vizsgálatok nem fedik fel a folyadékgyülem pontos okát, akkor a mellhártya biopsziája válhat szük- ségessé.B Biopsziás tű használatával a külső mellhár- tyalemezből vesznek mintát. Ha az igy nyert minta nagyon kicsi a pontos diagnózishoz, a mellkasfalon ejtett kis bemetszésen át nagyobb mintát kell venni, ezt az eljárást nyitott mellhártya biopsziának hívjuk. Egyes esetekben mellüregtükrözés segítségével nyerhető vizsgálati minta, ebben az esetben a mellüregbe vezetett optikai cső segítségével vizsgálják a mellhártyát és távolítják el a szövetmintát.* * *
Esetenként hörgőtükrözés (a légutak közvetlen megtekintése optikai csövön keresztül)# segíti az orvost a folyadék eredetének tisztázásában. A mellkasi folyadékgyülem kb. 20%-ában nem találják meg a kiváltó okot, még részletes vizsgálatok ellenére sem.
Kis mennyiségű mellkasi folyadékgyülem csak a kiváltó betegség kezelését teszi szükségessé. A nagyobb, különösen a nehézlégzést okozó folyadékgyülemeknél, szükséges lehet a folyadék lebocsátása. Ez általában nagymértékben csökkenti a nehézlégzést. A folyadék rendszerint mellkascsapolással bocsátható le; a beavatkozás során kis tüt (vagy katétert) szúrnak a mellüregbe. Bár a mellkascsapolás legtöbbször diagnosztikus céllal történik, gyakran másfél liter folyadék is lebo- csátható a beavatkozás során.
Amikor nagyobb mennyiségű folyadékot kell lebo- csátani, csövet vezetnek a mellkasba. Helyi érzéstelenítő befecskendezésével a kiválasztott területet elzsibbasztják. majd műanyag csövet vezetnek be két borda között a mellkasba. A csövet vízzel lezárt szívórend-
A mellkasi folyadékgyülem gyakori okai
- Szívelégtelenség
- Alacsony vér-fehérjeszint
- Májzsugorodás
- Tüdőgyulladás
- Blasztomikózis
- Kokcidioidomikózis
- Tuberkulózis
- Hisztoplazmózis
- Kriptokokkózis
- A rekeszizom alatti tályog
- Reumatoid artritisz
- Hasnyálmirigy-gyulladás
- Tüdöembólia
- Daganatok
- Szisztémás lupusz eritematózus
- Szívműtét
- Mellkasi sérülés
- Gyógyszerek, például hidralaZin, prokain- amid, izoniazid, fenitoin, klorpromazin, és ritkán a nitrofurantoin, bromokriptin, dantrolen, prokarbazin
- Tápláló szondák és intravénás katéterek hibás behelyezése
szerhez csatlakoztatják, megelőzve ezzel azt, hogy levegő szivárogjon a mellkas üregébe. Ezt követően a cső helyzetének a megítélésére mellkasröntgent kell végezni. A folyadék elvezetése megakad, ha a cső nem jó helyen van, vagy megtörik. Ha a folyadék nagyon sűrű vagy sok aívadékot tartalmaz, nem tud kiürülni.
A fertőzés következtében kialakult gennygyülem (empiéma) intravénás antibiotikum adását és a váladék elvezetését teheti szükségessé. A tuberkulózis vagy a
▲ lásd a 161. oldalt
■ lásd a 162. oldalt
- lásd a 163. oldalt
• lásd a 162. oldalt
208
A tüdő és a légutak megbetegedései
kokcidioidomikózis tartós antibiotikus kezelést igényel. A túl sűrű vagy szálagos részeket tartalmazó genny elfolyása nehezebb, ezért a borda egy részét el kell távolítani, hogy nagyobb átmérőjű csövet lehessen behelyezni. Ritkán műtéti beavatkozással kell a külső mellhártyalemezből egy darabot eltávolítani (ún. de- kortikáció).
A mellhártyadaganatok okozta folyadék-felszaporodás nehezen kezelhető, mert a folyadék gyorsan újraképződhet. A folyadék eltávolítása és a daganatellenes kezelés megelőzheti a folyadék visszatelődését. Ha a folyadék állandóan újraképződik, a mellüreg lezárása segíthet. Az összes folyadékot egy csövön át leengedik, majd azon keresztül ingerlő anyagokat (steril gyulladást okozó anyagokat), például doxiciklin oldatot vagy talkumot juttatnak be a pleura űrbe. Az izgató anyag (irritáns) összetapasztja a mellhártya két lemezét, így nem marad hely további folyadék felgyülemlésére.
Ha vér kerül a mellüregbe, rendszerint folyamatos csapolás szükséges mindaddig, amíg a vérzés el nem áll. Az alvadékot feloldó gyógyszerek, mint a sztrep- tokináz vagy sztreptodomáz, adhatók a csövön keresztül. Ha a vérzés folytatódik vagy az összegyűlt folyadékot nem lehet a csövön keresztül megfelelően leengedni, műtéti beavatkozás válhat szükségessé.
A nyirokgyülem kezelése a károsodott nyirokvezeték sebészeti helyreállításán alapul. E kezelés magában foglalhatja a nyirokelfolyás elzáródását okozó daganat műtéti vagy gyógyszeres kezelését is.
Légmellnek nevezzük azt az állapotot, amelyben a pleura két lemeze közé levegő kerül.
Ha a légmell kiváltó oka nem ismert, spontán pneu- motoraxnak nevezik. A légmell kialakulása balesetet vagy olyan orvosi beavatkozást követhet, amely kapcsán a mellüregbe levegő kerül, így pl. mellkastükrözést. A gépi lélegeztetés a tüdők nyomás-károsodását okozhatja, amely szintén légmell kialakulásához vezethet – leggyakrabban súlyos heveny légzési elégtelenség esetén, A amikor a betegek életben tartásához magas nyomású gépi lélegeztetés szükséges.
Normálisan a mellüregben a nyomás alacsonyabb, mint a tüdőkben. Amikor levegő kerül a mellhártyale- mezek közé, a nyomás magasabbá válik, mint a tüdőben, ezért a tüdő részlegesen vagy teljesen összeesik. Néha a tüdő nagy része vagy egésze összeeshet, amely azonnali és súlyos nehézlégzést okoz.
Egyszerű spontán légmell esetén általában egy kisebb, meggyengült tüdőterület (léghólyag – bulla) szakad el. Ez az állapot általában magas, 40 éves kor alatti férfiakban gyakori. A spontán légmell legtöbbször nem fizikai erőkifejtés során alakul ki. Néha búvárkodás vagy magasban való repülés alatt, a tüdőben fellépő nyomásváltozások következtében jöhet létre. A legtöbb beteg teljesen meggyógyul.
A szövődményes spontán légmell kiterjedt tüdőbetegségekben alakul ki. Ez a típus gyakran idősebb, tüdőtágulatos betegek elvékonyodott tüdőterületének átszakadása következtében jön létre. A szövődményes spontán légmell egyéb tüdőbetegségekben is kialakulhat, így például cisztás fibrózisban, eozinofil granu- lomában, illetve tüdőtályogok, tuberkulózis és Pneumocystis carinii okozta tüdőgyulladás esetén. A tüdő alapbetegsége miatt a tünetek és a betegség lefolyása általában súlyosabb.
A nyomásnövekedéssel járó (tenziós) légmell (ventil – pneumotorax) súlyos, akár életet is veszélyeztető légmellforma. Ebben az esetben a levegő behatolási területét körülvevő szövetek úgy működnek, mint egy szelepes billentyű, amely a levegő beáramlását lehetővé teszi, de a kiáramlást nem engedi. Ez az állapot olyan magas nyomást hoz létre a mellüregben, hogy a tüdőt teljesen összenyomja, a szív és az egyéb mellkasi struktúrák pedig átnyomódnak a mellkas ellenkező oldalára. Gyors beavatkozás nélkül e légmellforma perceken belül halált is okozhat.
A tünetek nagy mértékben függenek attól, hogy mennyi levegő jut a mellüregbe és mennyire esik ösz- sze a tüdő. A kisfokú nehézlégzéstől, és enyhe mellkasi fájdalomtól a súlyos nehézlégzésig, sokkig, és az életet veszélyeztető szívmegállásig váltakozhatnak a tünetek. Legtöbbször éles mellkasi fájdalom, nehézlégzés, esetenként hirtelen fellépő száraz, kínzó köhögés jelentkezik. Fájdalom érezhető a vállbán, nyakban és a hasban is. A fokozatosan létrejövő légmell tünetei kevésbé súlyosak, mint gyorsan kialakuló esetben. A nagy kiterjedésű és a tenziós légmell kivételével a tü
▲ lásd a 164. oldalt
Tüdödaganat
209
netek általában mérséklődnek, ahogy a szervezet alkalmazkodik a tüdő összeeséséhez és a tüdő újra feltöltődik.
A fizikális vizsgálat általában megerősíti a diagnózist. Sztetoszkópot használva a tüdő érintett oldalán nem hallhatók a normális légzési hangok. A légcső, a nyak mellső oldalán végig húzódó legnagyobb légút, a tüdő összeesése miatt áttolódik az ellenkező oldalra. A mellkasröntgen kimutatja a mellhártyaüri levegőt és az összeesett tüdőt.
A kis pneumotorax általában nem igényel kezelést. Többnyire nem okoz súlyos légzési problémákat, és a levegő néhány napon belül felszívódik. A nagyobb pneumotorax teljes felszívódása 2-4 hetet vehet igénybe, azonban a levegő gyorsabban is eltávolítható, ha csövet helyeznek a mellkasba, a légmell területére. A mellkasi cső behelyezése akkor szükséges, ha a nagy kiterjedésű légmell gátolja a légzést. A csövet vízzel elzárt szívórendszerhez vagy egyirányú szelephez kapcsolják, amely a levegő kiáramlását engedi, de gátolja a visszaáramlást. Szívópumpát is kapcsolhatnak a cső
höz, ha a légutak és a mellüreg közötti kóros összeköttetésből (fisztulából) a levegő az üreg felé szivárog. Néha műtét is szükséges lehet. A sebészeti beavatkozás gyakran a mellkasfalon keresztül bevezetett mellkastükör segítségével történik.
A visszatérő pneumotorax súlyos rokkantságot okozhat. A magas rizikójú csoportba tartozó embereknél – pl. búvároknál és pilótáknál – az első légmell után javasolt a sebészeti beavatkozás. A kiváltó ok megszüntetésére műtét szükséges azokban az esetekben, ahol a légmell nem gyógyul vagy azonos oldalon kétszer is előfordul. Az olyan szövődményes spontán légmell esetén, ahol a levegő tartósan szivárog a mellüregbe, illetve visszatérő légmell esetén, a kiváltó alapbetegség kockázatossá teheti a sebészeti beavatkozást. A csapolócsőbe adott doxiciklinnel a mellüreg gyakran lezárható.
Nyomásnövekedéssel járó légmell esetén a levegő azonnali eltávolítása megmentheti a beteg életét. A levegőt a mellkasba szúrt tűhöz illesztett nagy fecskendővel rögtön ki kell szívni. Ezt követően olyan csövet kell bevezetni, melyen keresztül a levegő folyamatosan szívható.

A legtöbb tüdőben lévő daganat a tüdőszövet sejtjeiből fejlődik ki, de a szervezet más helyein kialakult daganatok is ráterjedhetnek a tüdőre, azaz áttétet (metasztázis) képezhetnek.
A tüdődaganat férfiakban és a nőkben egyaránt a leggyakoribb daganat. Még fontosabb, hogy a daganat okozta halálozás leggyakoribb oka mindkét nemben.
Férfiakban a tűdődaganatok 90%-ának, nőkben ^0%-ának legfőbb oka a dohányzás. A női dohányzás elteijedésével a tüdő daganatos elváltozása a nők körében is gyakoribbá vált. Minél több cigarettát szív el valaki. annál nagyobb a tüdődaganat kialakulásának vészéivé.
A tüdődaganatok kialakulásában kisebb arányban (a férfiak kb. 10-15%-ában, a nők kb. 5%-ában) szerepel kiváltó okként munkahelyi ártalom, a munkavégzés közben használt anyagok belélegzése. A tüdődaganat kialakulását kapcsolatba hozták az azbeszttel, sugárzással, arzénnel, krómmal, nikkellel, klórmetil-éterrel, mustárgázzal történő munkavégzéssel és a koksztüzelésű kemencék által kibocsátott anyagokkal, de általában csak azoknál, akik egyidejűleg dohányoznak is. A légszennyeződésnek a tüdődaganatok kialakulásában játszott szerepe nem bizonyított. Néhány esetben az otthoni radon gáz kisugárzás is fontos lehet. Néhány tüdődaganat, különösen az adenokarcinóma és az al- veoláris sejt-karcinóma abban az esetben alakul ki, ha más betegségek, például a gümőkór vagy a flbrózis (a
210
A tüdő és a légutak megbetegedései
tüdő rostos elfajulása) már a tüdőszövet hegesedését okozták.
A tüdődaganatok 90%-a a tüdőbe vezető nagy lég- utakból, a hörgőkből indul ki, az ilyen daganatokat hörgő eredetű (bronchogén) daganatnak nevezik. Típusai a következők: a zabszemsejtes, az aprósejtes és a nagysejtes karcinóma (rák), valamint a adenokarcinó- ma (mirigysejtes rák).
Az alveoláris karcinóma a tüdő léghólyagjaiban (alveolusok) alakul ki. Bár ez a daganat lehet egy gócú is, gyakran egyszerre növekszik a tüdő több területén.
Kevésbé gyakori tüdődaganat a hörgőadenóma (amely jó vagy rosszindulatú lehet), a kondromatózus hamartoma jóindulatú) és a szarkóma (rosszindulatú). A limfóma a nyirokrendszer daganata. Kialakulhat a tüdőben, de áttétes is lehet.
Számos, a szervezet más területén kialakult daganat áttétet adhat a tüdőbe. A leggyakrabban áttétet adó daganatok a következők: mell-, vastagbél-, prosztata-, vese-, pajzsmirigy-, gyomor-, méhnyak-, végbél-, here-, csont- és bőrrák.
A tüdődaganat tünetei függnek a daganat típusától, elhelyezkedésétől, és a terjedés módjától. A fő tünet általában a tartósan fennálló köhögés. Az idült hörghurutban szenvedő beteg a daganat kialakulásakor a köhögés súlyosbodását észleli. A felköhögött köpet véres lehet. Ha a daganat az alatta fekvő vérerekbe tör, súlyos vérzés alakulhat ki.
A daganat sípolást okozhat azoknak a légutaknak a szűkítésével, amelyekben, illetve amelyek körül növekszik. A hörgő elzáródása az általa ellátott tüdőrész összeesését okozza; az állapotot atelektáziának nevezzük. A hörgőelzáródás további következménye lehet a tüdőgyulladás köhögéssel, lázzal, mellkasi fájdalommal és nehézlégzéssel. A mellkasfalba növő daganat állandó mellkasi fájdalmat okozhat.
▲ lásd a 206. oldalt
■ lásd a 104. oldalt
A későbbi tünetek közé tartozik az étvágytalanság, a súlycsökkenés és a gyengeség. A tüdődaganatok gyakran nehézlégzéssel járó folyadékgyülemet idéznek elő a tüdők körül (mellkasi folyadékgyülem).A Ha a daganat a tüdőn belül terjed, súlyos nehézlégzés, alacsony vér-oxigénszint és keringési elégtelenség alakulhat ki.
A daganat ráteijedhet egyes, a fej felé fütó idegekre is, amely a szemhéj lógását, pupillaszűkületet, a szemgolyó beesését és az arc egyik felének csökkent verejtékezését okozza – a tünetegyüttest Homer-szindrómá- nak nevezzük. A tüdőcsúcs daganatai a kart ellátó idegeket érinthetik, ezzel a kar fájdalmát, zsibbadtságát, gyengeségét okozzák. A gégeidegek károsodása rekedtséghez vezet.
A daganat közvetlenül a nyelőcsőbe terjedhet vagy mellette növekedve nyomhatja azt, amely nyelési nehézséget eredményez. Esetenként kóros összeköttetés (fisztula) alakul ki a nyelőcső és a hörgők között, amely nyelés alatt súlyos köhögési rohamot okoz, mivel a táplálék és a folyadék a tüdőkbe kerül.
A tüdő daganata a szívbe is terjedhet, amely kóros szívritmust, szívmegnagyobbodást vagy a szívet körülvevő üregben (perikardium) folyadék megjelenését okozhatja.® Ha a daganat a szívbe futó egyik nagy visszérbe, a véna cava superiorba nő vagy befogja azt, a véna elzáródása vértolulást okoz a beömlő visszerek területén, a felső testfélen. A mellkasfali vénák kitágulnak. Az arc, a nyak és a felső testfél – beleértve a melleket – megdagadnak és lilásan elszíneződik. Ez az állapot is nehézlégzést, fejfájást, látásromlást, szédülést és álmosságot okoz. A tünetek súlyosbodnak, ha a beteg előre hajol vagy lefekszik.
A tüdő daganata a véráram útján a májba, agyba, mellékvesékbe és a csontba adhat áttétet. Mindez már a betegség korai szakaszában megtörténhet, különösen kissejtes karcinómában. A tünetek – a máj elégtelenség, zavartság, görcsök és a csontfájdalom – már akkor kialakulhatnak mielőtt bármely tüdőbetegség megjelenne, megnehezítve ezzel a korai diagnózist.
Egyes daganatok a tüdőtől távoli hatásokat, pl. anyagcsere-, ideg- vagy izombetegséget (paraneo- plasztikus szindróma) alakíthatnak ki. E tünetek nem a tüdődaganat méretével vagy elhelyezkedésével függnek össze, és nem azt jelzik, hogy a daganat a mellkason kívülre terjedt, hanem inkább a daganat által termelt anyagok hatására jönnek létre. E tünetek a daga
T üdődaganat
211
nat első jelei lehetnek, vagy a kezelést követően elsőként hívják fel a figyelmet annak kiújulására. A para- neoplasztikus szindróma példája az Eaton-Lambert- szindróma, amelyet nagyfokú izomgyengeség jellemez. További példa a gyulladás okozta izomgyengeség és fájdalom (polimiozitisz), mely a bőr gyulladásával szövődhet (dermatomiozitisz).
Néhány tüdődaganat hormonokat vagy hormonsze- rű anyagokat termel, amely kórosan magas hormonszinteket eredményez. így például a kissejtes karcinó- ma kortikotropint termel, amely Cushing-szindrómát hoz létre, vagy antidiuretikus hormont választ ki, amely vízvisszatartást és a vérben alacsony nátriumkoncentrációt okoz. A nagyfokú hormontermelés ún. karcinoid szindrómát okozhat, amelyet kipirulás, sípolás, hasmenés és szívbillentyű problémák jellemeznek. A zabszemsejtes karcinóma hormonszerű anyagokat termel, és a vér igen magas kalciumszintjét okozza. A tüdődaganatokhoz kapcsolódó további hormonális tünetegyüttesek közé tartozik a férfiak mellmegnagyobbodása (ginekomasztia), és a pajzsmirigyhormon fokozott termelése (hipertireoidizmus). Bőrelváltozások, beleértve a hónalj barnás elszíneződését, szintén kialakulhatnak. A tüdődaganat az ujjak és lábujjak alakját is meg változtathatja, A és a hosszú csöves csontok végén – röntgenfelvételen is látható – elváltozásokat okoz.
A tüdődaganat lehetősége akkor merül fel, ha a beteg – elsősorban egy dohányzó ember – folyamatosan köhög, köhögése súlyosbodik vagy egyéb légúti tünete van. Néha a tünetmentes beteg mellkasröntgen képén megjelenő árnyék lehet az első gyanújel.
A mellkasröntgen a legtöbb tüdődaganatot kimutatja, de a kisebbek mégis elnézhetők. A tüdőben megjelenő árnyék azonban még nem a daganat bizonyítéka. Általában szövetminta mikroszkópos vizsgálata szükséges. Néha a felköhögött köpet elegendő anyagot szolgáltathat az ilyen vizsgálatra (melyet köpet-citológiának nevezünk). A szövetminta vételéhez hörgőtükrözésre® lehet szükség. Ha a daganat a hörgőtükrözéses mintavételhez túl mélyen helyezkedik el, általában a bőrön keresztül vezetett tűvel vesznek mintát. A tűbeszúrás vezérléséhez komputertomográfiát (CT) használnak; a beavatkozást tűbiop- sziának nevezik. Néha azonban a vizsgálati anyag vételéhez műtét szükséges, amelyet torakotómiának nevezünk.* * *
A CT-vizsgálat kisebb árnyékokat is kimutat, melyek a mellkasröntgenen nem láthatóak. Jelzi a nyirokcsomó megnagyobbodását is, azonban gyakran biop- szia (mintavétel mikroszkópos vizsgálatra) szükséges annak eldöntésére, hogy a megnagyobbodást gyulladás vagy daganat okozza-e. A hasi és koponya CT kimutathatja azt is, hogy a daganat adott-e áttétet a májba, mellékvesébe, illetve az agyba. A csont vizsgálata pedig a csontáttétek ábrázolására alkalmas. Mivel az aprósejtes karcinóma a csontvelőbe gyakran ad áttétet, általában csontvelőbiopsziát végeznek (mintavétel mikroszkópos vizsgálatra).
A daganatok osztályozásakor figyelembe veszik a méretét, valamint azt, hogy adott-e áttétet a közeli nyirokcsomókba, és átterjedt-e más szervekre. Az osztályozás stádiumbeosztással történik.® A daganat stádiumbeosztása alapján kiválasztható a legmegfelelőbb gyógymód, és segítségünkre van a kórjóslat megállapításában is.
A jóindulatú hörgődaganatokat általában műtéttel eltávolítják, ugyanis elzárhatják a hörgőket és bármikor rosszindulatúvá válhatnak. Gyakran addig abban sem lehetünk bizonyosak, hogy a tüdő szélső területein növekvő daganat rosszindulatú-e, amig el nem távo- lítják, és meg nem történik a mikroszkópos vizsgálat.
A kissejtes karcinóma kivételével, a tüdőn kívüli áttétet nem adó daganatok műtéttel eltávolíthatók. Bár a daganatok 10-35%-a eltávolitható, a műtét nem mindig jelenti a daganatos betegség gyógyulását. A diagnózis felállítása után 5 évvel azok közül a betegek közül, akikből egyetlen, különálló, lassan növekvő daganatot távolítottak el, 25—40% van életben. A túlélőket rendszeresen ellenőrizni kell, mert a sebészi beavatkozáson átesett betegek 6-12%-ában a daganat visszatér. Ez az arány sokkal magasabb azoknál, akik nem hagyják abba a dohányzást a műtét után.
A lásd a 157. oldalon lévő táblázatot
■ lásd a 162. oldalt
* lásd a 163. oldalt
• lásd a 795. oldalon lévő táblázatot és a 796. oldalt
212
A tüdő és a légutak megbetegedései
A sebészeti beavatkozás előtt légzésfunkciós vizsgálati történik annak megállapítására, hogy a visszamaradó tüdő biztosítja-e a megfelelő funkciót. Ha a vizsgálat eredménye nem kielégítő, a beavatkozás aligha lehetséges. A műtét alatt döntenek az eltávolítandó tüdőszövet méretéről; ez a tüdő kis szegmentumának eltávolításától egészen az egyik tüdő eltávolításáig terjedhet.
Esetenként a tüdő áttétes daganatát is eltávolítják, ha a kiindulási szervből már kivették az ott növekvő szövettömeget. Ezt a megoldást azonban ritkán javasolják, és az ilyen betegek 5 éves túlélése mindössze 10%.
Ha a daganat a tüdőkön kívülre is terjed, ha túl közel helyezkedik el a légcsőhöz, vagy a betegnél egyéb súlyos állapot is fennáll (például súlyos szív- vagy tüdőbetegség) a sebészi megoldás nem javasolt. Sugárterápia végezhető az egyéb betegség miatt nem operálható betegeknél. Ezekben az esetekben a cél nem a gyógyulás, hanem a daganat növekedésének lassítása. A sugárkezelés szintén jó hatású a csontfájdalmak enyhítésében, a véna cava superior szindrómában, és a ge
▲ lásd a 159. oldalt
rincvelő összenyomatása esetén. A kezelés azonban gyulladást okozhat a tüdőben (sugár-pneumonitisz), amely köhögéssel, nehézlégzéssel és lázzal jár. E tünetek kortikoszteroid, pl. a prednizolon adásával szüntethetők meg. A kissejtes karcinóma kivételével a kemoterápia egyik fajtája sem igazán hatásos.
Mivel a tüdő kissejtes karcinómája a diagnózis felállításának idejére már majdnem mindig áttétet adott a test különböző részeibe, a műtéti eltávolításnak már nincs értelme. Ehelyett a daganatot kemoterápiával (gyógyszerekkel) kezelik, néha sugárterápiával is kiegészítve. A betegek körülbelül 25%-ában a kemoterápia jelentősen megnöveli a túlélést. A kemoterápiára jól reagáló kissejtes karcinómás betegnél az agyi áttétek kezelésében jó hatás várható a koponya besug- arazásától.
Sok tüdődaganatos betegnél – függetlenül a kezeléstől – a légzésfunkció nagyfokú csökkenést mutat. Oxigénkezelés és hörgőtágító gyógyszerek adása csökkentheti a légzési nehézséget. Az előrehaladott állapotú tüdődaganatos betegek a fájdalom és légzési nehézség miatt, halálukat megelőzően hetekkel vagy hónapokkal nagy adag narkotikumra (kábító fájdalomcsillapítóra) szorulhatnak. A megfelelő adagban alkalmazott narkotikumok lényeges segítséget jelentenek a panaszok elviselésében.
5. RÉSZ
213
A csontok, ízületek és izmok
betegségei
A csont- és izomrendszer betegségei
- Csontritkulás (oszteoporózis) 218
- Csontok és ízületek fertőzései 246
Oszteomielitisz • A fertőzéses artritisz
A jóindulatú csontdaganatok • Elsődleges rosszindulatú csontdaganatok • Rákos daganatok csontáttétei
- Artrózis 224
- Az ízületek és a kötőszövet betegségei 226
A reumatoid artritisz • Pszoriázisos ízületi gyulladás • Diszkóid lupusz eritematózus • Szisztémás lupusz eritematózus • Szkleroderma • Sjögren- szindróma • Kevert kötőszöveti betegség • Polimiozitisz és dermatomiozitisz • Visszatérő polikondritisz • Vaszkulitisz (érgyulladás) • Poliarteritisz nodóza • Reumás polimialgia • Óriássejtes arteritisz • Wegener-granulomatózis • Reiter-szindróma • BehQet-szindróma • Szpondilitisz ankilopoetika
Spasztikus tortikollisz • Fibromialgia szindrómák
• Burszitisz • Tendinitisz és tendovaginitisz
Bokarándulás • A láb törései • Csontnyúlványok a sarkon • Sever-betegség • Az Achilles-ín mögötti burszitisz • Az Achilles-ín előtti burszitisz • Hátsó sípcsonti idegfájdalom • Fájdalom a talp elülső, párnázott részében • Benőtt köröm a lábujjon • Onichomikózis • A körmök elszíneződése
- Sportsérülések 261
A lábfej kifáradásos törései • A lábszárizmok sérülései • A térdhajlati (popliteális) ín gyulladása • Az Achilles-ín tendinitisze • Futótérd • A hátsó combizmok sérülése • A súlyemelő-derék • Fonák teniszkönyök • Tenyeres teniszkönyök • A rotátor tendinitisz
- Testedzés és erőnlét 272
A testedzés elkezdése • A sérülések megelőzése • A megfelelő gyakorlatok kiválasztása
214
46. FEJEZET
A csont a szervezet állandóan változó szövete, melynek számos feladata van. A csontok együttesen alkotják a csontvázat. A csontvázat az izmokkal, makkal, ínszalagokkal és az ízületek egyéb részeivel együtt csont- és izomrendszernek nevezzük. A csontváz adja azt az erős és stabil vázat, amelyre mozgáskor az izmok ereje hat. A csontok ezenkívül védőpajzsként óvják az érzékeny belső szerveket.
A csontokat alakjuk szerint két fő csoportra osztjuk; lapos (ilyenek például a koponya csontjai vagy a csigolyák) és csöves csontok (pl. a comb- és a karcsontok). Belső szerkezetük azonban lényegében megegyezik. A kemény, külső rész főképpen fehérjékből áll, pl. kollagénből és egy másik anyagból, melyet hidroxi-apatit- nak neveznek. A hidroxi-apatit főképp kalciumból és egyéb ásványi sókból tevődik össze. Ez a vegyület tárolja a szervezetben lévő kalcium nagy részét, és főként ez adja a csontok erejét. A csontok belsejében lévő csontvelő lágyabb és lazább szerkezetű, mint a csont többi része. A velő olyan különleges sejteket tartalmaz, melyek feladata a vérsejtek előállítása. A vérerek áthaladnak a csontokon, és idegszálak veszik körül őket.
A csontok egymással érintkezve ízületeket képeznek. Az ízület felépítése határozza meg a lehetséges mozgás kiterjedését és irányát. Az ízületek egy részénél, pl. a koponya lapos csontjai között ún. varratok találhatók, melyek felnőtt korban már nem mozognak. Más ízületeknél azonban különféle fokú mozgás lehetséges. A vállízület felépítése például, mely nagyjából olyan, mint egy gömbfej és annak foglalata, lehetővé teszi a ki- és beforgatást, valamint a kar előre-hátra és oldalra történő mozgatását. A könyök és a kéz-, valamint lábujjak „csuklós”-ízületei csak hajlítást (flexió) és nyújtást (extensio) engednek meg.
Az ízület többi részegysége stabilitást ad, és csökkenti az állandó használatból eredő károsodás lehetőségét. Az ízületben a csontok végét porc borítja. Ez a sima, kemény védőszövet felfogja a rázkódást és minimálisra szorítja a súrlódást. Az ízületi tokot belül ún. szinoviális szövet béleli. A szinoviális szövet sejtjei termelik az ízületi folyadékot. Ez a tiszta folyadék kitölti az ízületi tokot, és tovább csökkenti a csontok közötti súrlódást, megkönnyíti a mozgást.
Az izmok rostok kötegeiből épülnek fel, és összehúzódásra képesek. A vázizmok felelősek a test tartásáért
és mozgatásáért. Két végükön csontokhoz rögzülnek; az ízületek körül ellentétes működésű csoportokban helyezkednek el. Például az alkart behajlító izmokat (bicepsz) az alkarfeszítők (tricepsz) ellensúlyozzák; utóbbiak a kart kiegyenesítik.
Az inak kötőszövetből álló kemény, szívós szalagok. Az izmok mindkét végét a csontokhoz rögzítik. Az ízületi szalagok is hasonló szövetből épülnek fel. Az ízületeket körülvéve összekötik a csontokat, így hozzájárulnak az ízület megerősítéséhez és stabilizálásához, és csak bizonyos irányba engedik meg a mozgást. Az ízületi tömlők (bursa) folyadékkal telt kis ta- sakok, melyek olyan szomszédos képletek között biztosítják a siklást, ahol az egymáshoz való súrlódás kopást és szakadást eredményezne (pl. a csontok és az ízületi szalagok között).
Az ízület egyes részei egymással együttműködve hozzák létre a kiegyensúlyozott és biztonságos mozgást. Amikor pl. a térdünket behajlítjuk, hogy lépjünk egyet, a hátsó combizmok összehúzódnak és megrövidülnek, ezáltal a lábszár felemelkedik, és a térd behaj- lik. Ugyanakkor a comb elülső részén lévő négyfejű (quadriceps) izom ellazul megengedve a térd behajlítását. A térdízületben az ízületi porc és az ízületi nedv minimálisra csökkenti a súrlódást. Az ízület körül lévő öt ínszalag segít abban, hogy a csontok megfelelően, egyvonalban mozogjanak. A tömlők a sípcsont (tibia) és a térdkalácshoz kapcsolódó ín (patelláris in) között biztosítják az elsiklást.
A csont- és izomrendszer
betegségei
A hosszan tartó fájdalom és a mozgáskorlátozottság hátterében leggyakrabban a csont- és izomrendszer betegségei állnak. Noha a rendszer alkotórészeit a mozgás erősíti, gyakorta érik sérülések, illetve károsítja gyulladás vagy kopás.
A csontok, izmok és ízületek sérülései rendkívül gyakoriak. Súlyosság szempontjából a skála az enyhe izomhúzódásoktól kezdve az ízületi szalag húzódásokon, ízületi ficamokon át egészen a csonttörésekig terjed. Bár ezek a sérülések általában fájdalmasak és hosszan tartó szövődményekhez vezethetnek, legtöbbjük mégis teljesen meggyógyul.
Csontok, ízületek, izmok
215
A térd belülről
A térd felépítése olyan, hogy egyben gondoskodik a saját védelméről. Az ízületi tok, mely kívülről teljesen körülzárja, elég rugalmas ahhoz, hogy lehetővé tegye a mozgást, de egyben erősen összetartja az ízület részeit. A tokot belülről ízületi hártya borítja. Ez termeli az ízületi folyadékot, mely az ízületet „olajozza”. A kopásnak igen ellenálló porc fedi a csípőcsont és a sípcsont végét, és csökkenti a
súrlódást mozgás közben. Félhold és gyűrű alakú ízületi porcok (meniszkuszok) párnázzák ki a két csont közötti rést, és segítik a testsúly egyenletes eloszlását. A folyadékkal töltött töm- lőcskék (bursák) pedig a csontok felett elmozduló bőr és inak közötti elcsúszászt biztosítják. A kétoldalt és hátul futó ínszalagok stabilitást adnak az ízületi toknak. A térdkalács (patella) az ízület elülső részét védi.
Oldalsó nézet
ízületi hártya
ízületi folyadék/nedv
Térdkalács
Zsír
ínszalag
Tömlő
Combcsont
Porc
Félhold
és gyűrű alakú
porcok
(meniszkuszok)
ízületi tok
Sípcsont
216
A csontok, ízületek és izmok betegségei
Csont- és izomrendszer
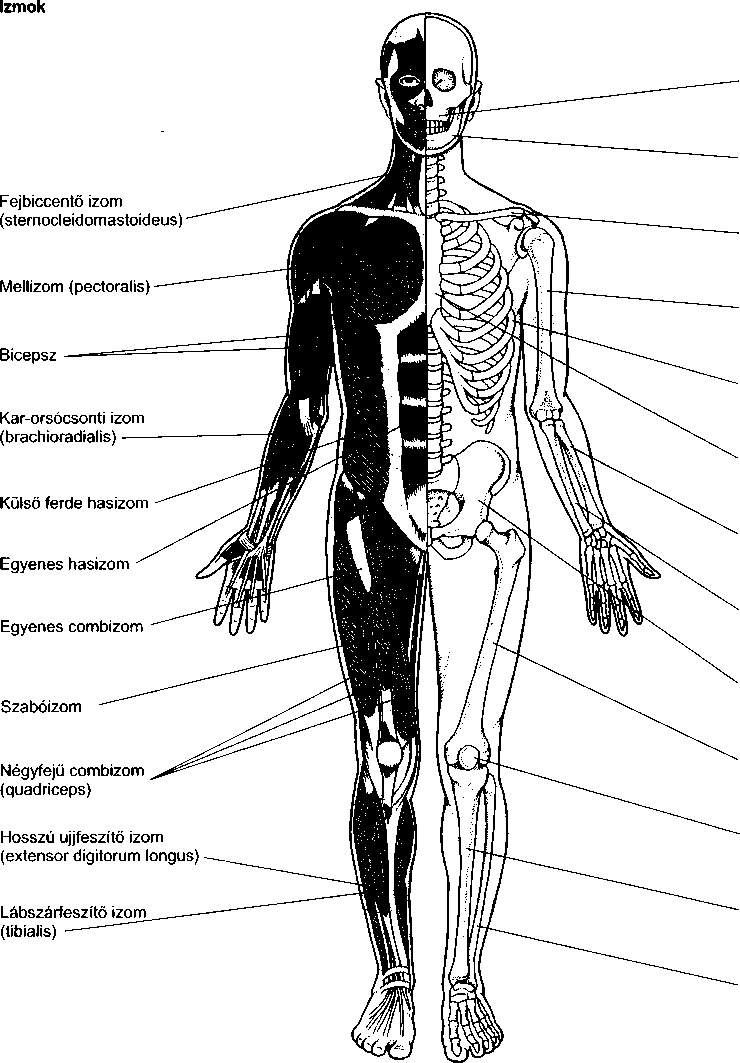
Felső állcsont
Állkapocscsont
Kulcscsont
Felkarcsont
Bordák
Szegycsont
Orsócsont
Singcsont
Medence csont
Combcsont
Térdkalács
Sípcsont
Szárkapocs- csont
Csontok
Csontok, ízületek, izmok
217
Csontok
Izmok
Medencecsont
Sarokcsont
Koponya
Gerincoszlop
Lapocka
Felkarcsont
Orsócsont
Singcsont
Combcsont
Sípcsont
Szárkapocscsont
Térdinak izmai
Széles hátizom (latissimus dorsi)
Lábikraizom/vádli
(gastrocnemius)
Csuklyás izom (trapezius)
Kar-orsócsonti izom (brachioradialis)
Farizom
(gluteus maximus)
Háromfejű karizom (triceps)
Deltaizom (deltoid)
Kétfejű combhajlító izom (biceps femoris)
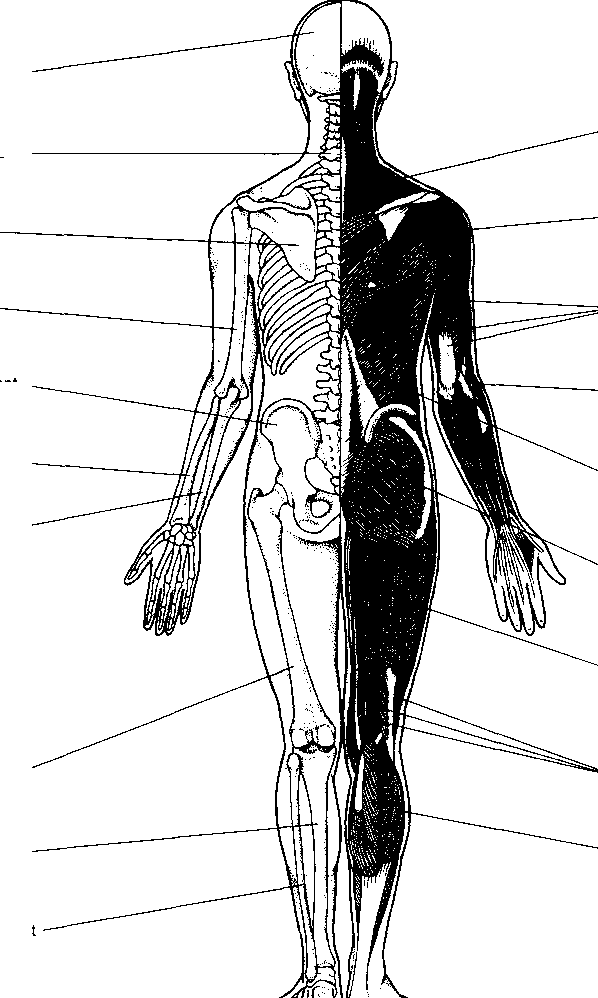
218
A csontok, ízületek és izmok betegségei
A gyulladás a szervezet természetes reakciója válaszul a szöveteket érő irritációra vagy sérülésre. Gyulladás során az adott terület megduzzad, kipirosodik, melegebb lesz, és működése romlik. Az ízületek gyulladását artritisznek (ízületi gyulladás) nevezzük, az inak gyulladását pedig tendinitisznek. A gyulladás néha csupán testünk kis részére korlátozódik, pl. egy kis ízületre vagy egy sérült ínra, de kiterjedhet a szervezet nagy részére is, ezt láthatjuk bizonyos gyulladásos betegségeknél, például a reumatoid artritisznél. A gyulladás idültté, makaccsá válhat; bizonyos esetekben a folyamatos mozgás és mechanikai terhelés miatt, máskor pedig immunreakciók, fertőzések vagy káros anyagok lerakódása miatt.
A csontok és az ízületek gyulladása gyakran megbénítja a mozgást, de az azonnali kezelés megakadályozhatja az ízület végleges károsodását. Jóindulatú és rosszindulatú daganatok egyaránt kiindulhatnak a csontokból, de a rosszindulatú daganatok más helyekről is átterjedhetnek a csontra. Az anyagcsere vagy a hormonháztartás egyensúlyának felborulása szintén kihat a csontokra és az ízületekre. Ennek példája az oszteoporózis, a csontok ritkulása, melynek oka az, hogy az ásványi anyagok nagy része kiürül a csontokból. Egy másik példa a köszvény; ennek során kristályok alakulnak ki az ízületekben olyan betegekben, akiknek vérében a szokásosnál magasabb a húgysav- szint.
A laborvizsgálatok hasznos adatokat szolgáltatnak a mozgásszervi betegségek egy részéről, de a diagnózis
megállapításához általában további vizsgálatok szükségesek. Röntgenfelvételeket készítenek a csontok fájdalmas területéről, mivel azok jól mutatják a töréseket, daganatokat, sérüléseket, fertőzéseket vagy torzulásokat. Komputertomográfia (CT) és mágneses rezonancia vizsgálatot (MRI) végezhetnek, hogy meghatározzák a sérülés kiterjedését és pontos helyét. A mágneses rezonancia vizsgálat különösen értékes adatokat szolgáltat az izmok, ínszalagok és inak milyenségéről. Az ízületi nedvből vett mintából meghatározhatók a fertőzést okozó baktériumok, vagy felfedezhetők azok a kristályok, melyek alapján a köszvény vagy az álkösz- vény diagnózisa megerősíthető. Az ízületi nedvet az orvos tűn keresztül szívja le. Az eljárás általában gyors, egyszerű és csaknem fájdalommentes, szakrendelőben is elvégezhető.
A csont- és izomrendszer betegségeinek gyógykezelése a betegség típusától függ. A sérüléseket gyakran pihentetéssel, meleg vagy hideg borogatással, néha fájdalomcsillapítókkal kezelik, és rögzítő sínnel vagy kötéssel korlátozzák a mozgást. Azokban a betegségekben, melyekben számos ízület egyszerre érintett,A legtöbbször gyógyszereket alkalmaznak a gyulladás csökkentésére és a szervezet immunválaszának elfojtására. A hosszabb idő óta beteg ízületeket azonban már nem lehet gyógyszerekkel meggyógyítani. A súlyosan sérült ízületek egy részét mesterséges ízülettel lehet pótolni. A kezelés sikeréhez az orvos, a gyógytornász, a foglalkozásterápiás szakember és a fizioterápiás szakorvos együttműködése szükséges.

A csontritkulás során folyamatosan csökken a csontok sűrűsége, emiatt azok elgyengülnek és törékennyé válnak.
A csont sűrűségét és szilárdságát a benne lévő ásványi sók adják, nevezetesen a kalcium és a foszfor. A csontállomány fenntartásához a szervezetnek megfele
A lásd a 226. oldalt
lő utánpótlására van szüksége kalciumból és más ásványi anyagokból, valamint kellő mennyiségben kell termelnie bizonyos hormonokat, például mellékpajzsmirigy-hormont, növekedési hormont, kalcitonint, nőkben ösztrogént, férfiakban tesztoszteront. Ezen kívül megfelelő mennyiségű D-vitamin-utánpótlás is szükséges ahhoz, hogy a kalciumot felvehesse a táplálékból, és beépíthesse a csontokba. A csontok sűrűsége a fiatal évek során egyre nő, és 30 éves korban éri el a maximumot. Ezt követően lassan csökkenni kezd. Ha a
Csontritkulás (oszteoporózis)
219
szervezet nem képes a csontok ásványi anyagainak mennyiségét szabályozni, a keménység csökken, a csontok egyre törékenyebbek lesznek, azaz kialakul a csontritkulás.
A csontritkulásnak számos különböző típusa van.
A menopauza (klimax) utáni csontritkulást az öszt- rogén hiánya okozza. Ez az egyik fő női hormon, mely szabályozza a kalcium beépülését a csontba. A tünetek általában 51 és 75 éves kor között alakulnak ki, de kezdődhetnek korábban vagy később is. A menopauza utáni csontritkulás kialakulásának valószínűsége nem azonos minden nő esetén. A fehér bőrű és a keleti nők például hajlamosabbak a betegségre, mint a feketék.
Aggkori oszteoporózis. Oka valószínűleg a korral kapcsolatos kalciumhiány, és az, hogy felborul a csont lebomlásának és az új csont képződésének egyensúlya. Az aggkori (szenilis) megjelölés csak annyit jelent, hogy a betegség idősekben fordul elő. Általában ez 70 éves kor felett jelentkezik, és nőkben kétszer olyan gyakori, mint férfiakban. A nőkben gyakran együtt figyelhető meg az aggkori és a menopauza utáni csontritkulás.
A csontritkulásban szenvedők kevesebb mint 5%- ában a betegség másodlagos, azaz más betegségek vagy gyógyszerek okozzák. Ilyen betegség lehet a krónikus veseelégtelenség és bizonyos hormonzavarok (különösen a pajzsmirigy, a mellékpajzsmirigy vagy a mellékvese betegségei), de okozhatják gyógyszerek is, például kortikoszteroidok, barbiturátok, görcsoldók vagy túlzott mennyiségű pajzsmirigyhormon. A jelentős alkoholfogyasztás és dohányzás szintén ronthatja a betegséget.
Az idiopátiás fiatalkori csontritkulás ritka típusnak mondható, és okát még nem ismerjük. Gyerekekben és fiatal felnőttekben fordul elő, olyanokban, akikben a hormonok szintje és működése, valamint a vitaminok szintje teljesen normális, és nincs nyilvánvaló oka a csontok gyengeségének.
A csont sűrűségének csökkenése lassú, különösen azokban, akiknek aggkori csontritkulásuk van, így az első időben a csontritkulás nem okoz panaszokat. A betegek egy részének később sincsenek panaszai.
Egy idő után azonban a csont annyit veszít sűrűségéből, hogy összeroppan vagy törik. Ilyenkor sajgó fájdalom kezdődik, és torzulások alakulnak ki. Ha a csigolyák roppannak össze (kompressziós csigolyatörés),
A csontritkulás rizikótényezői nőknél
A családban előforduló betegség
Kevés kalcium az étrendben
Mozgásszegény életmód
Fehér bőrű vagy távol-keleti rassz
Vékony testalkat
Terhesség hiánya
Bizonyos gyógyszerek, például kortikoszteroidok; nagy adagú pajzsmirigyhormon szedése Korán bekövetkező menopauza
(a menstruáció elmaradása)
Dohányzás
Nagy mennyiségű alkohol fogyasztása
a beteg tartós hátfájást tapasztal. A meggyengült csigolyák összeroppanhatnak spontán vagy kis sérülés hatására. A fájdalom általában hirtelen kezdődik a hátnak egy bizonyos területén, és erősödik, ha a beteg feláll vagy járkál. A terület érintésre érzékeny, de ez az érzékenység néhány hét vagy hónap után fokozatosan megszűnik. Ha több csigolya is összetörik, a gerincben rendellenes görbület (púp) alakulhat ki, mely izomfeszüléssel és -érzékenységgel jár együtt.
Más csontok is eltörhetnek, és ehhez gyakran egy kisebb ütés vagy esés is elég. Az egyik legsúlyosabb törés a csípőtáj (például combnyak) törése; ez idősekben gyakori oka a rokkantságnak és az önállóság elvesztésének. Ugyancsak gyakori a csuklótörés, ami az alkar orsócsontjának (rádiusz) törése azon a végén, ahol a csuklóhoz kapcsolódik. Ennek a szaknyelvben „típusos” rádiusztörés a neve. Ráadásul a csontritkulásban szenvedő betegeknél a csont gyógyulása is lassabb.
Törés esetén a csontritkulás diagnózisát a beteg által észlelt tünetek, fizikális vizsgálat és röntgenfelvételek alapján állapítják meg. Laboratóriumi vizsgálatok is szükségesek lehetnek, hogy kizárják azokat a gyógyítható betegségeket, melyek esetleg csontritkuláshoz vezethetnek.
220
A csontok, ízületek és izmok betegségei
Az oszteoporózis azonban ma már a törések előtt is felismerhető. A diagnózis megállapítását több olyan vizsgálat segíti, melyekkel meghatározható a csont sűrűsége. A legprecízebb az úgynevezett kettős energiájú röntgensugár-abszorpciometria (rövidítve DXA – csontdenzitometria). Ebben a vizsgálatban a röntgengépekben is használt sugárzással mérik a csontsűrűséget, bár a sugárzás gyengébb, mint a röntgenfelvételek esetében. A vizsgálat fájdalmatlan, biztonságos, és csupán 5-12 percig tart. Általában csak azoknál a nőknél végzik el, akiknél vélhetően nagy a csontritkulás kialakulásának rizikója, bizonytalan a diagnózis, illetve akiknél pontosan meg kell mérni a kezelés eredményességét.
Az oszteoporózis megelőzése sikeresebb, mint a kezelése. A megelőzés lényege a csont sűrűségének fenntartása vagy növelése. Ehhez megfelelő mennyiségben kell kalciumot fogyasztani, teherviselő tomagyakorlato- kat kell végezni, és a betegek egy részének gyógyszert kell szedni, általában hormonpótló készítményeket.
A kívánatos mennyiségű kalcium bevitele hatékony ellenszer, különösen a maximális csontsűrűség kialakulása előtt (azaz kb. 30 éves korig), de később is. Két pohár tej, mely gazdag kalciumban, illetve a D-vitamin naponta szedve segít a csont sűrűségének növelésében azoknál az egészséges, középkorú nőknél, akik korábban nem kaptak megfelelő mennyiséget ezekből a tápanyagokból. A nők többségének azonban tablettában is szedniük kell kalciumot, ha meg akarják előzni a csontritkulást. Ehhez számos készítmény kapható a patikákban, és egy részük D-vitamint is tartalmaz. A javasolt napi adag kb. 1,5 gramm kalcium.
A teherviselő tomagyakorlatok, például a séta és a lépcsőjárás, szintén fokozzák a csont sűrűségét. A tapasztalatok azonban azt mutatják, hogy nem fokozzák a csont sűrűségét azok a gyakorlatok, melyek során nem kell a testsúlyt mozgatni, például az úszás.
Mivel az ösztrogén nőkben elősegíti a csont sűrűségének fenntartását, a nők egy részének a fogamzóképes kor után ösztrogént javasolnak, néha progeszteronnal kiegészítve. A hormonpótló készítményeket úgy adagolják, hogy kialakítható legyen egy ahhoz hasonló hormonegyensúly, mely a még menstruáló nőknél észlelhető. Az ösztrogénpótló kezelés akkor a leghatékonyabb, ha 4-6 évvel a menopauza (a változás kora:
▲ lásd az 1078. oldalt
klimax) után kezdik el. Bizonyos vizsgálatok azonban azt mutatják, hogy később kezdve még mindig lehetséges a csontvesztés folyamatának lassítása és a törés veszélyének csökkentése. Bonyolult annak eldöntése, hogy érdemes-e használni ösztrogénpótló kezelést a változás kora után, mivel előfordulnak mellékhatások, és bizonyos kockázatokkal jár.A
A kezelés célja az, hogy pótoljuk azokat a tápanyagokat és hormonokat, melyek szükségesek a tömör csontok felépítéséhez. Azok a nők, akiknek csontritkulása enyhe fokú, kalciumot szedhetnek pótlásként. Kiegészítésként általában a D-vitamin is ajánlott.
Azoknál a fogamzóképes kor utáni nőknél, akiknek gyorsan romló vagy súlyos csontritkulásuk van, ösztrogén is javasolt, mivel ez lelassíthatja vagy megállíthatja a betegség előrehaladását. Ahogy a megelőzés céljára is, az ösztrogént gyakran progeszteronnal együtt adják.
Az oszteoporózisban szenvedő férfiak általában kalciumot és D-vitamin-pótlást kapnak. Különösen indokolt ez akkor, ha a laboratóriumi vizsgálatok azt mutatják, hogy szervezetükben nem szívódik fel megfelelő mennyiségű kalcium. A férfiaknál az ösztrogén nem használ, a tesztoszteron azonban segíthet, ezért adható, ha a hormon szintje alacsony.
A biszfoszfonátok, például az alendronát és etid- ronát, lelassítják a csontvesztést, ezért hasznosak a csontritkulás kezelésében. Alkalmazhatók önállóan vagy hormonpótló kezeléssel együtt a betegség kialakulásának megakadályozására.
Sok szakember ajánlja a kalcitonint, főként azoknak a betegeknek, akiknek a csigolyájuk tört el, és nagy fájdalmaik vannak. A gyógyszert adják injekcióban és orrspray formájában.
Bár a fluorid bevitele szintén növelheti a csont sűrűségét, az így kialakuló csont rendellenes és törékeny lehet. Emiatt a fluorid pótlását jelenleg nem javasolják sem férfiaknak, sem nőknek.
A csontritkulás miatt bekövetkező töréseket kezelni kell. A csípőtáj töréseinél gyakran ültetnek be részleges vagy teljes protézist (műízületet). A törött csuklót begipszelik, vagy műtéttel teszik a helyére. A csigolyák összeroppanásos törésére, mely súlyos hátfájdalommal jár, gyógyfíízőket, fájdalomcsillapítókat és gyógytornát kell alkalmazni, de a fájdalom még így is meglehetősen hosszan tart.
Az idült hátfájós betegeknél bizonyos mértékig segíthetnek a hátizmokat erősítő tomagyakorlatok. Nehéz tárgyak emelését vagy az eséseket kerülni kell, mivel súlyosbíthatják a tüneteket. Általában rendszeres tornát javasolnak.
221
A csontok Paget-kórja (ejtsd: pedzset-kór) a csontváz idült betegsége, melynek során a csont bizonyos része rendellenesen növekszik, megnagyobbodik és felpuhul.
A betegség bármelyik csontot érintheti, de leggyakrabban mégis a következő csontokban fordul elő: medence, comb, koponya, sípcsont, csigolyák, kulcscsont és felkarcsont.
Az Egyesült Államokban 40 éves kor felett a betegség előfordulása kb. 1% gyakoriságú, ez alatt a kor alatt azonban ritkán észlelhető. Kialakulásának esélye férfiakban 50%-kal nagyobb, mint nőkben. A Paget- kór gyakoribb Európában (kivéve Skandináviát), Ausztráliában és Új-Zélandon, mint az amerikai, afrikai vagy ázsiai kontinensen. Különösen gyakori a betegség Angliában.
Egészséges emberekben azok a sejtek, melyek a régi csontot lebontják (oszteoklasztok), és azok, melyek az új csontállományt termelik (oszteoblasztok), egymással egyensúlyban működnek, így fennmarad a csont szerkezete és egysége. Paget-kórban mind az oszteoklasztok, mind az oszteoblasztok fokozottan aktívak a csont bizonyos területén, és itt erőteljesen megnő a termelődés és lebontás sebessége. Az ilyen területek megduzzadnak, szerkezetük sérült, ezért gyengébbek, mint az ép részek.
A Paget-kór okát nem ismerjük. Bár a betegség bizonyos családokban fokozott előfordulást mutat, eddig nem azonosítottak jellemző genetikai hibát. Bizonyos vizsgálati eredmények arra utalnak, hogy vírusfertőzés áll a háttérben.
A Paget-kór eleinte általában nem jár tünetekkel. Ha mégis vannak (például ízületi merevség vagy fáradtság), akkor lassan és alig észrevehetően alakulnak ki. Előfordul a csontok fájdalma, megnagyobbodása, deformálódása. A fájdalom sajgó, és a csont belsejében érződik, néha kifejezetten súlyos, és éjszaka rosz- szabbodik. A megduzzadt csont nyomhatja az idegszálakat, ami szintén fájdalmat okoz. A Paget-kór miatt néha fájdalmas artrózis fejlődik ki a szomszédos ízületekben.
A tünetek változóak, attól függően, hogy melyik csontban alakul ki a betegség. A koponya például megnagyobbodhat, és jobban kidudorodik a szemöldök vagy a homlok. A beteg ezt esetleg arról veszi észre,
hogy nagyobb kalapra van szüksége. A koponyacsontok megnagyobbodása többféle következménnyel járhat. Romolhat a hallás a belső fül károsodása miatt, fejfájás kezdődhet az idegszálak összenyomódása miatt, és a fej fokozott vérellátása miatt kidagadnak az erek a koponyán. A csigolyák megnőnek, meggyengülnek, majd elgörbülnek, és ezáltal csökken a testmagasság. Ha a sérült csigolyák becsípik a gerincvelő idegszálait, a beteg érzéketlenséget, zsibbadást vagy gyengeséget tapasztal a lábában, és akár bénulás is létrejöhet. A csípő- vagy a lábcsontokban kialakuló betegség a láb elgörbülését okozhatja, emiatt a beteg rövidebb, bizonytalan lépésekkel jár. A rendellenes csont törésre is hajlamosabb.
Ritkán előfordul szívelégtelenség is, mivel a beteg csontok megnövekedett vérellátása fokozott terhelést ró a szívre. A Paget-kórban szenvedők kevesebb mint 1%-ánál a rendellenes csontban végül rosszindulatú daganat jön létre.
A Paget-kórt gyakran véletlenül fedezik fel, amikor más okok miatt végeznek röntgen- vagy laboratóriumi vizsgálatokat. Egyébként már a tünetek és a fizikális vizsgálat alapján sejteni lehet a diagnózist. Megerősítése röntgenfelvételekkel történik. Ezeken jól látható a betegségre jellemző kóros csontnövekedés. A diagnózishoz olyan laborvizsgálatot is végeznek, mellyel a vér alkalikusfoszfatáz-szintjét mérik (ez az enzim szerepet játszik a csontsejtek képződésében). Csontszcin- tigráfiával kimutatható, hogy a betegség mely csontokra terjedt ki.
A Paget-kórban szenvedő betegnek csak akkor kell kezelést kapnia, ha a tünetek kellemetlenséget okoznak, vagy ha nagy a szövődmények veszélye (például halláskárosodás, ízületi gyulladás vagy deformálódás). A csontfájdalmak mérsékelhetők aszpirinnel, egyéb, nem-szteroid gyulladáscsökkentő gyógyszerekkel és a szokásos fájdalomcsillapítókkal, például paracetamol- lal. Ha az egyik láb meghajlik, a járás betétekkel korrigálható. Néha műtét szükséges a becsípődött idegszál miatt, vagy hogy egy gyulladt ízület helyére protézist tegyenek.
A betegség súlyosbodásának lassítására biszfosz- fonátokat (etidronát, pamidronát vagy alendronát) vagy kalcitonint használnak. Ezeket a gyógyszereket műtét előtt is adják, hogy csökkentsék a vérzést a be
222
A csontok, ízületek és izmok betegségei
avatkozás alatt. Használhatók továbbá arra, hogy csökkentsék a Paget-kórban szenvedő beteg súlyos fájdalmait, hogy megakadályozzák és lassítsák az elgyengülést vagy bénulást a nem műthető betegeknél, és végül, hogy próbálják megelőzni az ízületi gyulladást, a to
vábbi halláskárosodást vagy deformálódást. Az etidronátot és alendronátot általában tablettában, a pamidronátot pedig intravénás injekcióban kapja a beteg. A kalcitonint a bőr alá vagy izomba szúrt injekcióban vagy orrspray-ben adagolják.
Csontdaganatoknak nevezzük a kóros sejtek burjánzását a csontokban.
A csontdaganatok lehetnek jóindulatúak (benignus), vagy rosszindulatúak (malignus). A jóindulatú csontdaganatok viszonylag gyakoriak, míg a rosszindulatúak ritkák. Más osztályozás szerint a csontdaganatok lehetnek elsődlegesek – ilyenkor a jó vagy rosszindulatú daganat magában a csontban keletkezik -, vagy áttétesek: ebben az esetben a daganatos burjánzás más helyen kezdődik (például az emlőben vagy a prosztatában), és onnan terjed át a csontokra. Gyerekekben a rosszindulatú csontdaganatok legnagyobb része elsődleges, felnőttekben pedig áttétes.
A csontdaganatok leggyakoribb tünete a fájdalom. Emellett észlelhetünk dudort vagy csomót is. Néha a daganat, különösen a rosszindulatú, annyira meggyengíti a csontot, hogy az minimális sérülés hatására, vagy anélkül is eltörik (betegségből eredő törés: patológiás fraktúra).
A szüntelenül fájó ízületet vagy végtagot meg kell röntgenezni. A röntgen azonban csak a rendellenességet mutatja, annak eldöntéséhez általában nem nyújt támpontot, hogy a daganat jó- vagy rosszindulatú. Komputertomográfiával (CT) vagy mágneses rezonancia vizsgálattal (MRI) jól meghatározható a tumor elhelyezkedése és mérete, de általában ezek az vizsgálatok sem elegendőek a pontos diagnózishoz.
A diagnózishoz mintát kell venni a tumorból, és azt mikroszkóp alatt meg kell vizsgálni (biopszia). A daganatok jelentős részében injekciós tűvel is lehet mintát venni. Ehhez a tűt beleszúrják a daganatba, és egy kevés sejtet kiszívnak (aspirációs biopszia). Máskor csak műtéttel lehet a diagnózishoz elegendő mintát venni (nyílt, metszéssel járó biopszia). A rosszindulatú daganatoknál a kezelést a lehető leghamarabb el kell kezde
ni. Ez általában gyógyszeres kúra, műtét és sugárkezelés bizonyos kombinációjából áll.
Az oszteokondróma (csontszövettel vegyes porcdaganat) a jóindulatú csontdaganatok leggyakoribb típusa, általában 10 és 20 év között fordul elő. A daganat a csont felszínén keletkezik, és kemény dudorként tapintható. Néha csak egy daganat képződik, más betegekben több is. A hajlam, hogy több tumor jelenjen meg, családi előfordulást mutat. Azokban a betegekben, akikben több daganat is képődik, az esetek mintegy 10%-ában kondroszarkómának (porcos elemeket tartalmazó daganat) nevezett rosszindulatú daganat fejlődik ki; azokban viszont, akikben csak egy dudor észlelhető, nem valószínű a rosszindulatú kondroszarkó- ma kialakulása.
A jóindulatú porcdaganat (kondróma) a csont belsejében alakul ki, általában 10-30 éves korban. A daganatokat gyakran akkor veszik észre, amikor más okokból röntgenfelvételt készítenek, és képük alapján felismerhetők a röntgenfelvételen. A kondrómák egy része fájdalmas; ha azonban nem okoznak panaszt, akkor nem kell eltávolítani vagy kezelni őket. Később azonban célszerű röntgennel figyelni a méretét. Ha nem lehet megbízhatóan diagnosztizálni a röntgenfelvétel alapján, vagy ha fájdalmat okoz, akkor biopszia válhat szükségessé annak eldöntésére, hogy a daganat jó- vagy rosszindulatú.
A kondroblasztóma a csontok végén keletkező ritka daganat. Leggyakrabban 10 és 20 év között fordul elő. Okozhat fájdalmat, és gyakran ez vezet felfedezéséhez. A gyógykezelés műtéti eltávolításból áll; néha az ilyen típusú daganatok visszatérnek.
A csontok daganatai
223
A kondromixofibróma rendkívül ritka, általában 30 éves kor alatt előforduló tumorfajta. Szokásos tünete a fájdalom. Ennek a daganattípusnak jellemző képe van a röntgenfelvételen. A kezelés műtéti eltávolításból áll.
A csontszövetből kiinduló csontdaganatok (osz- teoid oszteómák) igen apró daganatok. Leginkább a kar és a láb csontjaiban keletkeznek, de máshol is előfordulnak. A betegséggel járó fájdalom, mely éjszaka súlyosbodhat, kis adag aszpirinnel enyhíthető. Néha a daganatot körülvevő izmok elsorvadnak (atrófia); ezen a tumor eltávolításával lehet javítani. Csontszcintigrá- fiával (radioaktív izotóppal végzik) meghatározható a daganat pontos helye. Néha ehhez további vizsgálatok is szükségesek, például CT felvételek vagy speciális röntgeneljárások. A fájdalmat véglegesen csak úgy lehet megszűntetni, ha a daganatot műtéti úton eltávolítják. A betegek egy része azonban inkább évekig szedi az aszpirint, minthogy a műtétre vállalkozzon.
Az óriássejtes daganat általában 20-as, 30-as éveiben járó emberek betegsége. Leggyakrabban a csontok végén keletkezik, és onnan terjed a szomszédos szövetekre. Legtöbbször fájdalommal jár. A kezelés a daganat méretétől függ: a kisebb elváltozást műtéttel eltávolítják, és az üreget csontbeültetéssel vagy szintetikus csontcementtel töltik ki, hogy megőrizzék a csont szerkezetét. Néha, nagyon nagy kiterjedésű daganatoknál szükséges a csont érintett részének eltávolítása is. A műtéttel gyógyított tumorok körülbelül 10%-a újul ki. A daganat ritkán rosszindulatú betegséggé alakul át.
Elsődleges rosszindulatú
csontdaganatok
A mielóma multiplex, az elsődleges rosszindulatú csontdaganatok leggyakoribb típusa, a csontvelő sejtjeiben keletkezik, azokban, melyek a vérsejteket előállítják. ▲ Általában az idősebb korosztály betegsége. Egy vagy több csontban alakul ki, így a fájdalom is vagy egy pontra koncentrálódik, vagy több helyen is érezhető. A kezelés összetett: gyógyszeres terápiából, sugárkezelésből és műtétből állhat.
Az oszteoszarkóma (vagy oszteogén szarkóma) az elsődleges rosszindulatú daganatok második leggyakoribb típusa. Legtöbbször 10-20 éves kor között fordul elő, de bármely más életkorban is keletkezhet. A Paget- kórban szenvedő idősebb betegekben néha ez a típusú rosszindulatú daganat fejlődik ki. A daganatok körülbelül fele a térd tájékán alakul ki, de keletkezhet bármelyik csontban. A betegség gyakran átteijed a tüdőre
is. Főbb tünetei: fájdalom és duzzadás. A diagnózishoz biopszia szükséges.
Az oszteoszarkómát általában gyógyszeres kezelés és műtét összekapcsolásával kezelik. A beteg rendszerint gyógyszeres kezelést kap először, s ezalatt a fájdalom gyakran alábbhagy. Ezután a daganatot műtéttel eltávolítják. A betegek 75%-a megéri a diagnózis utáni ötödik évet. A műtéti eljárások fejlődésének köszönhetően ma már általában nem kell eltávolítani az érintett lábat vagy kart, míg a múltban gyakran kellett amputálni.
A fibroszarkóma és a rosszindulatú rostos hisz- tiocitóma jellegzetességei, elhelyezkedése és tünetei hasonlítanak az oszteoszarkómáéhoz, és a kezelésük is ugyanaz.
A kondroszarkóma a porcsejtek rosszindulatú daganata. A daganatok jelentős része lassan növekszik vagy rosszindulatúsága alacsony fokozatú, így műtéttel eltávolítható. Egy másik részük azonban előrehaladott fokozatú, és ezek gyakrabban adnak áttétet. A diagnózishoz biopsziát kell végezni. A kondroszarkómát műtéttel teljesen el kell távolítani, mivel a gyógyszeres vagy sugárkezelésre nem reagál. A láb vagy a kar am- putációjára ritkán van szükség. A kondroszarkómában szenvedő betegeknek több mint 75%-a meggyógyul, ha a teljes tumort eltávolítják.
Az Ewing-szarkóma gyakoribb férfiakban, mint nőkben, általában 10-20 éves kor között jelentkezik. A daganat a legtöbbször a kéz és a láb csontjaiban alakul ki, de előfordulhat bármelyik másik csontban. Fájdalom és duzzadás a leggyakoribb tünet. A daganat néha egészen nagy, és kiterjed a csont egészére. Bár CT-vel vagy MRI-vizsgálattal meghatározható a tumor pontos mérete, a diagnózishoz biopsziát kell végezni. A kezelés műtét, gyógyszeres és sugárterápia kombinációjából áll. Ezzel a kezeléssel a Ewing-szarkómában szenvedő betegek gyógyulásának aránya több mint 60%.
A csont malignus limfómájaB (a retikulumsejtek rosszindulatú daganata) a 40-50 éves korosztály betegsége. Kialakulhat bármelyik csontban, vagy pedig a szervezet egyéb, hasonló típusú daganatainak áttéteként. Fájdalommal és duzzadással jár, és az általa megrongált csontok hajlamosak a törésre. A kezelés gyógy-
A lásd a 779. oldalt
■ lásd a 770. oldalt
224
A csontok, Ízületek és izmok betegségei
szeres kúra és sugárkezelés kombinációjából áll. Az eredmények alapján ez ugyanolyan hatékony, mint a daganat műtéti eltávolítása. Amputációra ritkán van szükség.
Csontáttétröl akkor beszélünk, ha az egyéb szervekben kialakult rákos folyamatok átterjednek a csontokra is.
A leggyakrabban a következő szervek rosszindulatú daganatos betegségei terjednek át a csontra: a mell, a tüdő, a prosztata, a vese és a pajzsmirigy. A daganat bármelyik csontra átterjedhet, de általában nem tapasztalható áttét a könyök és a térd alatt. Ha egy beteg, akinek korábban daganatos betegsége volt, bármelyik
csontjában fájdalmat és duzzanatot érez, meg kell vizsgáltatnia magát, hogy nincs-e csontáttéte. Az ilyen daganatok helyének megállapításához röntgenfelvételeket és radioaktív izotópokkal végzett csontszcintigrá- fiát használnak. Néha előfordul, hogy a csontáttét már okoz panaszt, de az eredeti rákos megbetegedést még nem fedezték fel. A tünetek közül jellemző a fájdalom, illetve a törés, ha a daganat meggyengítette a csontot. Ilyenkor biopsziával gyakran kideríthető az is, hogy melyik szervben helyezkedik el az eredeti daganat.
A kezelés a daganat típusától függ. A Némelyik jól reagál gyógyszeres kezelésre, más esetben a sugarazás hatékony, megint máskor a kettő együtt, és az is előfordulhat, hogy egyik sem. A törések néha megelőzhetők a csontot stabilizáló műtéttel.

Az artrózis (degeneratív izületi betegség) ízületi fájdalommal és merevséggel járó idült izületi elváltozás. A betegséget az izületi porc és az alatta lévő csont elfajulása jellemzi.
Az artrózis a leggyakoribb ízületi betegség, és 70 éves korra bizonyos fokban a lakosság jelentős részében kimutatható. Előfordulása férfiaknál és nőknél egyforma arányú, bár férfiaknál hamarabb kezdődik. Az artrózis szinte minden gerinces állatban, például a halakban, kétéltűekben vagy madarakban is megfigyelhető. Észlelhető a vízben élő állatokban is, például delfinben vagy bálnában, és csupán az a két állatfaj mentes tőle, mely fejjel lefelé csüngve éli életének nagy részét, azaz a denevérek és a lajhárok. Mivel a betegség ennyire elterjedt az állatvilágban is, egyes szakértők úgy vélik, hogy az artrózis valamilyen ősi porcregenerációs mechanizmusból származhat.
Az artrózissal kapcsolatban számos hiedelem él a lakosság körében. Sokan az öregedés elkerülhetetlen részének tartják az őszülő hajhoz vagy a bőr változásaihoz hasonlóan. Mások úgy vélik, hogy nem okoz komoly korlátozottságot, és hogy nincs igazán hatékony kezelése. Bár az artrózis valóban gyakoribb idősebb korban, nem igaz, hogy egyszerűen az ízületek életkor
▲ lásd a 799. oldalt
ral járó kopásáról van szó. A legtöbb betegben, különösen a fiatalabbakban, kevés panasz észlelhető, vagy egyáltalán nincs tünet, az idősebb betegek egy részében azonban súlyos mozgáskorlátozottság is kialakulhat.
Az egészséges ízületekben a súrlódás olyan csekély, hogy kopás csak akkor fordul elő, ha az ízületet az átlagosnál jóval többet használják, vagy ha megsérül. Az artrózis leggyakrabban valószínűleg azoknak a sejteknek a szabálytalan működésével kezdődik, melyek a porc alkotórészeit állítják elő; ilyen alkotórészek például a kollagén (erős, rostos fehérje a kötőszövetben) és a proteoglikánok (azok a vegyületek, melyek a porc rugalmasságát adják). Később a porc túlzott növekedésnek indul, végül azonban elvékonyodik, és a felületén repedések jelennek meg. A porc alatti csontrétegben apró üregek képződnek, melyek gyengítik a csontot. Az ízület szélein csontkinövések jelennek meg; ezek a kis dudorok (oszteofiták) láthatók és tapinthatók. Zavarják az ízület rendes működését, és fájdalmat okoznak.
Végül a porc sima és síkos felszíne egyenetlen és lyukacsos lesz, és így az ízület nem képes zavartalan vagy sima mozgásra. Az ízület összes alkotórészének – a csont és az ízületi tok (az ízületet körülvevő szövetek), az ízületi hártya (az ízületet bélelő szövet), az ízületi szalagok és a porc – a működése különféle formában romlik, és ezáltal az egész ízület megváltozik.
Atrózis
225
Az artrózisnak általában két alapvető fajtáját különböztetik meg: elsődleges (idiopátiás) artrózisról beszélünk, ha a betegség oka nem ismert, míg másodlagos artrózisról, ha az ok valamilyen egyéb betegség, például a Paget-kór, vagy az ízület fertőzése, deformá- lódása, sérülése vagy túlzott használata. Bizonyos szakmákban nagyobb a betegség kialakulásának veszélye, mert fokozottan igénybe veszik az ízületeket (például öntödei munkások, szénbányászok, buszsofőrök). Az edzett hosszútávfutóknál azonban nem nagyobb a betegség kockázata. Az elhízás szintén fontos tényező lehet az artrózis kialakulásában, de az erre vonatkozó bizonyítékok nem egyértelműek.
Az artrózis 40 éves kor körül sok embernél kimutatható a röntgenfelvételen, főként a teherviselő ízületekben (például a csípőben), panasz azonban viszonylag kevés emberben jelentkezik. A tünetek általában fokozatosanjelentkeznek, kezdetben csak egy vagy néhány ízületnél. A leggyakrabban érintett ízületek: az ujjak, hüvelykujj töve, nyak, derék, nagylábujj, csípő és térd. Az első jel a fájdalom, mely tomáztatás hatására rendszerint csak erősödik. A betegek egy részénél az ízület alvás vagy pihenés után megmerevedik, ez azonban az ízület mozgatásával kb. 30 percen belül megszűnik.
Ahogy az artrózisra jellemző károsodás folytatódik, az ízület egyre nehezebben mozog, és végül behajlított helyzetben rögzül. Az újonnan keletkező porc, csont és egyéb szövet miatt az ízület megduzzad, és mivel a porc felülete egyenetlen, az ízület mozgatáskor csikorog és ropog. A kézujjak végének ízületeiben gyakorta csontos dudor nő (ezek a ún. Heberden-csomók).
Az ízületek egy részében (például térd) megnyúlnak az ízületet körülvevő és megerősítő ínszalagok, s ezáltal a mozgás bizonytalanná válik. Az ízület érintésre vagy járáskor nagyon fájhat. A csípő viszont megmerevedik, és mozgási tartománya beszűkül. A mozgatás ennél az ízületnél is fájdalmas.
Az artrózis gyakran fejlődik ki a hátgerincben. Ennek leggyakoribb tünete a hátfájás. A hátgerinc ízületeinek kopása általában nem okoz komoly fájdalmat és merevséget. Ha azonban kiterjed a nyakra vagy a deréktájra is, és a csontkinövések nyomni kezdik az idegszálakat, akkor a beteg zsibbadást, szokatlan érzeteket, fájdalmat és gyengeséget tapasztal a lábában vagy karjában. Ritkán megesik, hogy a csontkinövés az agy hátsó részét ellátó ereket nyomja össze. A beteg ekkor látási problémákra, forgó jellegű szédülésre (vertigo), hányingerre és hányásra panaszkodik. Néha a csontkinövés a nyelőcsövet nyomja, és megnehezíti a nyelést.
Az esetek többségében az artrózis romlása a tünetek megjelenése után is lassan folytatódik, és a betegek
nagy részénél bizonyos fokú rokkantság alakul ki. Néha azonban az ízületek leépülése megáll, sőt javulás áll be.
Megfelelő tornával (nyújtó, erősítő és testtartást javító gyakorlatok) megőrizhető a porc épsége, növelhető az ízület mozgástartománya, és erősíthetők a környező izmok is, melyek ezáltal jobban tudják csillapítani a rázkódást. A tomázást ellensúlyozni kell a fájó ízületek pihentetésével, de a teljes kímélés inkább rontja, mintsem javítja az artrózisos ízület állapotát. A szokásosnál puhább székek, heverők, matracok és autóülések súlyosbíthatják a tüneteket, ezért inkább egyenes háttámlájú székek, kemény matracok vagy ágybetétek ajánlatosak. A hátgerinc artrózisa gyakran javítható speciális tornával, súlyos tünetek esetén pedig háttámaszra vagy gyógyfűzőre lehet szükség. Fontos, hogy a beteg folytassa szokásos napi tevékenységét, megőrizze önálló szerepét a családban, és ne hagyja abba munkáját.
A fizikoterápia, esetleg hőkezeléssel kiegészítve, gyakran segít. Paraffinviaszból és ásványi olajból 48-52 °C-ra melegítve fürdő készíthető, és a beteg a fájó ujjait abba merítheti. Forró- vagy melegvizes fürdő is ajánlható. Némelyik ízület védelmére – fájdalmat okozó tevékenységeknél- rögzítősínek és -kötések is használhatók. A nyakcsigolyák artrózisának bizonyos típusainál hasznos a képzett terapeuták által végzett masszázs, nyújtás, illetve a diatermiával vagy ultrahanggal végzett mély hőkezelés.
A kezelési arzenálban a gyógyszerek szerepe a legkisebb. Általában csupán a fájdalom enyhítésére van szükség (például paracetamollal). Nem-szteroid gyulladáscsökkentőket (például aszpirin, ibuprofen) szedhet a beteg a fájdalom és az ízület duzzanatának csök- kentésére.A Ha az ízület hirtelen gyulladásba jön, megduzzad vagy fájni kezd, kortikoszteroidinjekció adható közvetlenül az ízületbe. Ez azonban általában csak rövid időre segít.
Ha az említett kezelési módok nem javítanak a beteg állapotán, műtéttel lehet próbálkozni. Némelyik ízületnél, leginkább a csípőnél és a térdnél, protézis ültethető be. A műtét általában rendkívül látványosan javítja a mozgást és a működést, és drasztikusan csökkenti a fájdalmat. Ha tehát az ízület állapota erősen leromlik, fontolóra kell venni mesterséges ízület beültetését.
▲ lásd az 55. oldalt
226
Az ízületek és a kötőszövet
betegségei
Az ízületek és alkotórészeik (izmok, csontok, porc, inak) betegségeit kötőszöveti betegségeknek nevezik, mivel ezekben nagy mennyiségű kötőszövet található. Ezen betegségek jelentős része azonban az autoimmun betegségek közé is besorolható, hiszen immunreakció játszódik le bennük. Az immunrendszer ilyenkor bizonyos inger hatására a szervezet saját szövetei ellen fordul, és olyan hibás antitesteket képez (autoantitestek), melyek megtámadják ezeket a szöveteket. A
Az immunreakciók jellemzője a gyulladás. A gyulladás rendes körülmények között a helyreállítást szolgálja, és a gyógyulással a gyulladás is megszűnik. Az autoimmun betegségekben viszont idült gyulladás alakul ki, mely károsítja az ép szöveteket. Reumás artritisz során például a gyulladás tönkreteszi az ízületi porcot. A reumás artritiszre, számos más autoimmun betegséghez hasonlóan, az jellemző, hogy a gyulladás több ízületre is kiterjed. Ennek valószínűleg az az oka, hogy az antitestek a vérárammal számos ízületbe eljuthatnak.
A kötőszövet gyulladása az ízületekben és környezetükön, valamint a szervezet más részeiben is létrejöhet. Gyakori pl. az izmok gyulladása. De előfordul a szívet körülvevő burokban (perikardium), a tüdőt borító hártyában (pleura), sőt még az agyban is. A tünetek típusa és súlyossága attól függ, hogy melyik szervben jelentkezik.
A különféle autoimmun betegségek diagnózisát a jellegzetes tünetegyüttes, a fizikális és a laboratóriumi vizsgálatok alapján állapítják meg. Néha a tünetek olyannyira átfedik egymást, hogy nehéz különbséget tenni, így kevert (differenciálatlan) kötőszöveti betegséget kórisméznek.
▲ lásd a 816. oldalt
■ lásd a 742. oldalt
★ lásd a 291. oldalt
A kötőszöveti betegségek gyakori velejárója a vérszegénység (a vörösvértestek száma a szokásosnál kevesebb a keringő vérben).■ Ugyancsak rendellenes a vörösvértest-süllyedés (vörösvértestek ülepedési sebessége), vagyis az a gyorsaság, mellyel vörösvértestek a kémcső aljára ülepednek. A szokásosnál nagyobb érték arra utal, hogy a szervezetben gyulladásos folyamat zajlik, de egyedül ezzel a vizsgálattal nem lehet meghatározni a gyulladás okát. Enyhe tünetek esetén az orvos ismételten vizsgálhatja a süllyedést, mely utal arra, hogy a betegség aktív fázisban van-e.
A kötőszöveti betegségek egy részében szokatlan antitestek észlelhetők és mérhetők a vérben. Ha ezek jellemzőek az adott betegségre, akkor jelenlétük megerősíti a diagnózist. A kettős-szálú DNS-elleni antitestek például szinte kizárólag a szisztémás lupusz eritematózus nevű betegségre jellemzőek. A legtöbb betegségben azonban az antitestek nem jellegzetesek. A reumás artritiszben szenvedő betegek 70%-ában például kimutatható a reumatoid faktor nevű antitest, de a többi betegnél nem. Mi több, az antitestet számos más betegségben is észlelték. Ilyenkor a laborvizsgálatok eredményei segítik a diagnózist, de nem bizonyítják.
Ha a betegség egy adott szövetben vagy szervben alakul ki, biopsziát lehet végezni (ennek során mintát vesznek a szövetből, és az elváltozásokat mikroszkóppal megvizsgálják). A biopszia eredménye megerősítheti a feltételezett diagnózist, vagy utalhat a betegség súlyosbodására.
A kezelés a betegség típusától és súlyosságától függ. A gyógyszeres kezelés célja a gyulladás csökkentése. Ha a gyulladás súlyos tüneteket okoz vagy életveszélyes, azonnal erőteljes kezelést kell kezdeni.
A gyulladást enyhítő szerek egyik csoportját a nem- szteroid gyulladáscsökkentők alkotják (pl. aszpirin, ibuprofen).* * Ezeket a gyógyszereket a gyulladás enyhébb fokozataira, vagy a kisebb fellángolásaira adják. Fájdalomcsillapító hatásuk is van. Egy részük vény nélkül is kapható, de nagyobb dózisban – és autoimmun betegségeknél ezek szükségesek – csak orvos írhatja fel őket. Kisebb adagban, rövid ideig alkalmazva
fa ízületek és a kötőszövet betegségei
227
őket, általában enyhék a mellékhatások, közülük leggyakoribbak a gyomorbántalmak. Ha azonban nagyobb a gyógyszer adagja és hosszabb a kezelés, a mellékhatások száma és súlyossága is növekszik.
A kortikoszteroidok a szervezetben is jelen lévő hormonok szintetikusan előállított változatai. Igen erős gyulladásgátló hatású gyógyszerek, melyeket injekcióban is és tablettában is alkalmaznak. Tabletta formában a prednizon a leggyakrabban használt hatóanyag. A kortikoszteroidokat a gyulladás megfékezésére először nagy adagban kapja a beteg, majd pedig kisebb meny- nyiségben, sokszor évekig. A nem-szteroid gyulladásgátlókkal összehasonlítva a kortikoszteroidok mellékhatásai súlyosabbak. Emelik a vércukorszintet, növelik a fertőzésveszélyt, továbbá csontritkulás jelentkezhet, víz gyűlhet fel a szervezetben, a bőr könnyen megreped. Az említett mellékhatások elkerülésére az orvos a legkisebb hatékony adagot írja fel, különösen akkor, ha a kezelés hosszabb időtartamú.
Az immunszuppresszív gyógyszerek, ilyenek például a metotrexát, azatioprin vagy a ciklofoszfamid, a szervezet immunválaszát fojtják el, és ezzel mérséklik a gyulladást. Egy részüket rákos betegségek gyógyítására is használják, és veszélyes mellékhatásaik lehetnek. Az azatioprin és a ciklofoszfamid hosszabb távon alkalmazva például fokozza bizonyos daganatos betegségek keletkezésének veszélyét, más immunszuppresszív szerek az ivarszervek működését károsítják. Mivel az immunszuppresszív gyógyszerek az immunrendszer működését gátolják, a legközönségesebb fertőzések is életveszélyesek lehetnek, ezért a legerősebb szereket csak súlyos esetekben alkalmazzák.
T reumatoid izületi gyulladás olyan autoimmun betegség, melynek során bizonyos ízületekben, általában a kezeken és a lábakon, szimmetrikus gyulladás alakul ki. A gyulladás először duzzadással és fájdalommal jár, ‘■ égül pedig az ízület belső részei elpusztulnak.
A reumatoid ízületi gyulladás különböző tünetei kiterjednek a szervezet egészére. A betegség pontos okát nem ismerjük, de az autoimmun reakciót számos különböző tényező, például öröklött hajlam is kiválthatja. A betegség a lakosság kb. 1%-ában fordul elő, és nőknél 2-3-szor gyakoribb, mint férfiaknál. Általában 25 50 éves kor között kezdődik, de bármely életkorban előfordulhat. A betegség egyes esetekben spontán elmúlik. A kezelés a betegek háromnegyedében mér
sékli a tüneteket. Az esetek legalább egytizedében a betegség végül rokkantsághoz vezet.
A betegség során az immunrendszer megtámadja az ízületeket bélelő és kipámázó szövetet. Emiatt egy idő után az ízület számos alkotórésze, így a porc, a csont és az ínszalagok lepusztulnak, ami hegképződéshez vezet az ízületen belül. A leépülés üteme azonban erősen változó.
A reumatoid ízületi gyulladás kezdődhet hirtelen, számos ízület egyidejű gyulladásával. Gyakoribb azonban az, hogy lappangva fejlődik ki és fokozatosan terjed rá különböző ízületekre. A gyulladás általában szimmetrikus, azaz mindkét oldalon ugyanabban az ízületben figyelhető meg. A betegség tipikus vonása, hogy először a kisebb ízületek gyulladása alakul ki (például a kéz- és lábujjak, a kéz- és a lábfej, a csukló, a könyök és a boka ízületei). A gyulladt ízületek általában fájdalmasak és gyakran merevek, különösen ébredés vagy hosszabb inaktív időszak után. A betegek egy része, főként kora délután, fáradtnak és gyengének érzi magát.
A gyulladt ízületek megduzzadnak és gyorsan deformálódnak. Olykor rögzülnek egy bizonyos helyzetben (kontraktúra), azaz nem lehet teljesen kiegyenesíteni őket. A kézujjak a kisujj felé kezdenek elhajlani, és emiatt az ujjban lévő ínszalagok kicsúsznak a helyükből. A megdagadt csuklóban kialakulhat az ún. kéztőcsatoma szindróma. A gyulladt térdízület mögött ciszták (folyadékot tartalmazó üregek) képződhetnek, melyek felszakadva fájdalmat és duzzanatot okoznak az alsó lábszárban. A reumatoid artritiszes betegek kb. 30-40%-ában közvetlenül a bőr alatt, a gyulladt területekhez közel kemény duzzanatok (nodulusok) tapinthatók.
A reumás ízületi gyulladást enyhe láz és néha az erek gyulladása kísérheti. Az utóbbi miatt sérülhetnek az idegek, vagy kisebesedhet a láb (fekély). A tüdőt körülvevő hártya gyulladása (mellhártyagyulladás), a szívburok gyulladása (perikarditisz) vagy a tüdő gyulladása és hegesedése mellkasi fájdalmat, légzési nehézséget és szívműködési zavarokat okozhat. A betegek egy részében nyirokcsomó-duzzanat, Sjögren-szindróma, vagy szemgyulladás is kialakul.
A Still-betegség a reumatoid ízületi gyulladás egyik változata, melynél először magas láz és egyéb, test- szerte észlelhető tünetek jelentkeznek.
A reumás ízületi gyulladást sokszor igen nehéz elkülöníteni azoktól az egyéb betegségektől, melyek szín-
228
A csontok, ízületek és izmok betegségei
A reumatoid artritisz kórismézésének kritériumai
Valószínű a reumatoid artritisz. ha az alábbi tünetek közül legalább négy észlelhető:
- Reggeli ízületi merevség, mely több mint egy óráig eltart (legalább hat héten át)
- Izületi gyulladás legalább három ízületben (legalább hat héten át)
- ízületi gyulladás a kéz, csukló, és az ujjak ízületeiben (legalább hat héten át)
- Reumatoid faktor mutatható ki a vérben
- Jellemző elváltozások röntgenfelvételen
tén ízületi gyulladással járnak. Bizonyos szempontból hasonlítóak a reumatoid ízületi gyulladáshoz a következő betegségek: akut reumás láz, gonococcusos artritisz, Lyme-kór, Reiter-szindróma, pszoriázisos artritisz, szpondilitisz ankilopoetika, köszvény, álköszvény, artrózis.
A reumatoid artritisz sokszor már a tünetek alapján valószínűsíthető, de a végleges diagnózishoz általában szükség van laboratóriumi vizsgálatokra is. Ennek során injekciós tűvel mintát vesznek az ízületi folyadékból, vagy biopsziával (szövetminta vétele és mikroszkópos elemzése) vizsgálják meg a csomókat. Olykor az ízületek jellemző elváltozásai a röntgenfelvételeken is láthatók.
A laboratóriumi vizsgálatok eredményeinek egy része jellemző a reumatoid artritiszre. Az esetek 90%- ában megnő az vörösvértest-süllyedés sebessége. A legtöbb betegnél enyhe vérszegénység is kimutatható. Olykor a fehérvérsejtek száma kórosan alacsony. Felty-szindrómának nevezik azt az állapotot, amikor a reumatoid artritiszes betegnél alacsony a fehérvérsejtek száma, és a lép megduzzad.
Sok reumás betegnél jellegzetes antitestek találhatók a vérben. A betegek 70%-ában kimutatható az úgynevezett reumatoid faktor. (Ez a faktor számos egyéb betegségben, például idült májbetegségben és bizonyos
fertőzésekben is észlelhető, sőt előfordulhat betegség bármilyen jele nélkül is). Általában minél magasabb a reumatoid faktor szintje a vérben, annál súlyosabb az artritisz, és annál rosszabbak a beteg kilátásai. Ha az ízületek gyulladása mérséklődik, a faktor szintje csökkenhet, míg a fellángolások alatt növekedhet.
A kezelés az olyan egyszerű és hagyományos intézkedésektől kezdve, mint a pihenés és a megfelelő táplálkozás, a gyógyszereken át egészen a műtétig terjed. Természetesen a legenyhébb módszerekkel kezdik, és csak szükség esetén fordulnak komolyabbakhoz.
A kezelés alapvető eleme a gyulladt ízületek pihentetése, mivel mozgatásuk súlyosbítja a gyulladást. Rendszeres pihenések gyakran enyhítik a fájdalmat is, így sokszor egy rövid ideig tartó, teljes ágynyugalom megkönnyíti a súlyos fellángolás legaktívabb és legfájdalmasabb fázisának elviselését. Rögzítősín használható egy vagy több ízület rögzítésére és pihentetésére, de gondoskodni kell az ízületek rendszeres mozgásáról, hogy a megmerevedés elkerülhető legyen.
Általában elegendő a rendszeres és egészséges étkezés. Olykor azonban bizonyos ételek hatására is fellángolhat a betegség. A gyulladás némiképp enyhülhet, ha a beteg hal- és növényi olajokban gazdag, és „vörös” húsokban szegény diétát fogyaszt.
A reumás artritisz kezelésére a következő gyógyszercsoportokat használják leggyakrabban: nem-szte- roid gyulladáscsökkentők, lassú hatású gyógyszerek, kortikoszteroidok és immunszuppresszív gyógyszerek. Általában minél erősebb a gyógyszer, annál súlyosabbak az esetleges mellékhatások, és annál fontosabb, hogy az orvos gondosan ellenőrizze a beteget.
Nem-szteroid gyulladáscsökkentő gyógyszerek
A nem-szteroid gyulladáscsökkentők, mint pl. az aszpirin és az ibuprofen, a leggyakrabban alkalmazott gyógyszerek, a Csökkentik a gyulladt ízületek duzzadását, és mérséklik a fájdalmat. Az aszpirin hagyományosan alapköve a reumás artritisz kezelésének. Az újabb nem-szteroid gyulladáscsökkentőknek esetleg kevesebb a mellékhatásuk, és általában egyszerűbb a szedésük, de drágábbak is.
Az aszpirinből kezdetben általában 4×2 tabletta (4×650 mg) javasolt, de a megfelelő hatás eléréséhez sokszor növelni kell az adagokat. A fülcsengés az a mellékhatás, mely jelzi, hogy az adagot nem szabad tovább emelni. Nagyobb adagoknál gyakoriak a gyomor- bántalmak és a fekélyek. Ezek megelőzéséhez gyakran
A lásd az 55. és a 291. oldalt
te ízületek és a kötőszövet betegségei
229
kell étkezni, illetve savkötőket vagy egyéb gyógyszereket kell szedni. A mizoprosztol a gyomornyálkahártya-erózió és a gyomorfekély kifejlődésének megelőzésében segíthet azoknál, akik hajlamosak erre a betegségre, de ugyanakkor hasmenést okozhat, és nem gátolja a hányingert vagy a gyomorfájdalmat, mely az aszpirin vagy más nem-szteroid gyulladáscsökkentők mellékhatásaként előfordul.
Ha a beteg nem bírja az aszpirint, más nem-szteroid gyulladáscsökkentőt írnak fel. Ezek a gyógyszerek azonban mind okozhatnak gyomorbántalmakat, ezért nem szedhetik őket azok, akik aktív gyomor-bél rendszeri fekélyben szenvednek. Az egyéb, kevésbé gyakori mellékhatások közül megemlíthetjük a következőket: fejfájás, zavartság, magas vérnyomás, duzzanat (ödéma) és néha vesebetegség.
Lassú hatású gyógyszerek
A lassú hatású gyógyszerek (ún. bázisterápiás szerek) néha módosítják a betegség lefolyását, bár a javulás hónapokat vehet igénybe, és a mellékhatások is veszélyesek. Csak szigorú orvosi felügyelettel alkalmazhatók. Az orvos akkor folyamodik ezekhez a gyógyszerekhez, ha a nem-szteroid gyulladáscsökkentők 2-3 hónap után sem bizonyulnak hatékonynak, vagy ha a beteg állapota gyorsan romlik. A jelenleg használt lassú hatású gyógyszerek a következők: aranyvegyületek, penicillamin, hidroxiklorokvin és szulfaszalazin.
Az aranyvegyületek lassítják a csont deformálódá- sát, és egy időre leállítják a romlást. Általában hetente injekcióban adják őket, bár létezik tabletta formájú gyógyszer is. A heti injekciókat addig kapja a beteg, amíg a beadott mennyiség eléri az 1 grammot, illetve mellékhatás vagy lényeges javulás nem észlelhető. Ha a gyógyszer hatékonynak bizonyul, az adagolás gyakorisága fokozatosan csökkenthető. Néha fenntartó adagokkal a javulás évekig megőrizhető.
Az arany azonban számos szervet károsíthat, ezért nem kaphatják azok a betegek, akik súlyos máj- vagy vesebetegségben, vagy bizonyos vérképzőszervi elváltozásokban szenvednek. Ezért a vér és vizelet laborvizsgálatát el kell végezni a kezelés előtt, és viszonylag gyakran (akár hetente) a kezelés alatt is. A gyógyszer mellékhatásai a következők lehetnek: potenciális veszélyes bőrkiütések, bőrviszketés, a vérsejtek számának csökkenése. A ritkább mellékhatások a májra, a tüdőre és az idegekre irányulnak, és igen ritkán hasmenés is felléphet. Ha az említett, súlyos mellékhatások bármelyikét észlelik, az aranyvegyületek adagolását :e<züntetik.
A penicillaminnak az aranyhoz hasonló jótékony hatása van, így akkor használják, ha az arany nem hoz javulást, vagy ha elviselhetetlen mellékhatások lépnek fel. A gyógyszer adagját fokozatosan emelik, amíg bizonyos javulást nem észlelnek. Fontosabb mellékhatásai: csökkenti a vérsejtek termelését a csontvelőben, veseproblémákat, izombetegséget, bőrkiütést és rossz szájízt okoz. Ha ezek közül bármelyik előfordul, szedését abba kell hagyni. A penicillamin okozhat még más tüneteket is: izomgyengeség (miaszténia grávisz), Goodpasture-szindrómát és lupuszhoz hasonló szindrómát. A kezelés alatt legalább 2-4 hetente vér- és vizeletvizsgálatot kell végezni.
A reumatoid ízületi gyulladás kevésbé súlyos eseteiben a hidroxiklorokvin előnyösebb, mint az aranyvegyületek vagy a penicillamin. A vegyület mellékhatásai általában enyhék; előfordulhat pl. bőrkiütés, izomfájdalom és szempanaszok. Az utóbbiak egy része maradandó, ezért a hidroxiklorokvinnal kezelt betegeknek el kell menniük a szemészhez a kezelés előtt, majd a kezelés alatt 6 havonta. Ha a gyógyszeres kezelés 6 hónap után eredménytelen, le kell állítani, ha viszont használ, akkor addig lehet adni, amíg szükséges.
A szulfaszalazint egyre gyakrabban írják fel reumatoid ízületi gyulladásban. A gyógyszer adagját fokozatosan növelve, a javulás általában 3 hónap alatt észlelhető. A többi lassú hatású gyógyszerhez hasonlóan ez is okozhat gyomorpanaszokat, májproblémákat, vérsejtekkel kapcsolatos zavarokat és bőrkiütést.
Kortikoszteroidok
A kortikoszteroidok (pl. prednizolon) a legmarkánsabb hatású gyulladáscsökkentő gyógyszerek, bárhol is forduljon elő a gyulladás. Általában rövid távon igazán hatékonyak (egy idő után hatásuk csökken), ugyanakkor a reumás artritisz rendszerint évekig aktív. A betegség súlyosbodását általában nem tudják megállítani, és hosszabb távon jónéhány elkerülhetetlen mellékhatással kell számolni. A mellékhatások szinte az összes szervre kiterjednek.
A leggyakoribb mellékhatás a bőr elvékonyodása, sérülékenysége, csontritkulás, magas vérnyomás, magas vércukorszint és szürke hályog. A kortikoszteroidok tehát csak a betegség fellángolásainak rövid kezelésére használhatók, ha a gyulladás több ízületre is kiterjed, és ha a többi gyógyszer hatástalannak bizonyul. Az egyéb (ízületeken kívüli) gyulladások kezelésében is hatékonyak, pl. a mellhártya vagy a szívburok gyulladásos betegségeiben (pleuritisz, perikarditisz). A mellékhatások veszélye miatt mindig a legkisebb haté
230
A csontok, ízületek és izmok betegségei
kony dózisban írják fel őket. A kortikoszteroidok injekcióban beadhatók a fájó ízületbe is; ilyenkor a beteg állapota gyorsan javul, a módszer azonban hosz- szabb távon inkább károsítja az ízületet. A beteg ugyanis a gyakori injekciók után időlegesen panaszmentessé vált ízületet túlerőlteti, s ezzel gyorsítja károsodását.
Immunszuppresszív gyógyszerek
Az immunszuppresszív szerekkel (metotrexát, azatioprin, ciklofoszfamid) hatékonyan kezelhetők a reumatoid artritisz súlyos esetei. Ezek a szerek elnyomják a gyulladást, így nincs szükség kortikoszteroi- dokra, vagy kisebb dózisban adhatók. A mellékhatások azonban életveszélyesek is lehetnek. Ide sorolhatók a következők: májbetegség, tüdőgyulladás, fokozott érzékenység fertőzésekre, a vérképzés elfojtása a csontvelőben, és a ciklofoszfamid esetében vérzés a húgyhólyagban. Az azatioprin és a ciklofoszfamid továbbá fokozza a rákos betegségek kialakulásának rizikóját.
A metotrexátot hetente egyszer szájon át adagolva egyre gyakrabban használják a reumatoid artritisz kezdeti stádiumában, mivel hatása gyors (néha elég hozzá néhány hét). Súlyos esetekben tehát a lassú hatású szerek előtt adható. A betegek általában jól tolerálják a gyógyszert, de a kezelés csak gondos megfigyelés mellett végezhető. A kezelés alatt a beteg alkoholt nem fogyaszthat, így a májkárosodás veszélye minimálisra szorítható. A ciklofoszfamid, mely alacsonyan tartja a limfociták (a fehér vérsejtek egyik fajtája) számát, a súlyos reumatoid artritisz kezelésében alkalmazható, ha a többi szer hatástalan volt.
Egyéb kezelési lehetőségek
Az reumatoid artritiszben a gyulladáscsökkentő gyógyszerek adása mellett egyéb kezelési lehetőségek is rendelkezésre állnak, ide tartozik a torna, a fizikoterápia, a gyulladt ízület kezelése meleggel és néha a műtét. A gyulladt ízületeket óvatosan tornáztatni kell, hogy ne merevedjenek meg. Ha a gyulladás enyhül, a rendszeres, aktív torna használhat, bár nem szabad a kimerültségig fokozni. A betegek egy része vízben könnyebben el tudja végezni a gyakorlatokat.
A begörbülve rögzült ízületeket intenzív tomáztatás- sal és néha rögzítősínnel kezelik, így az ízület fokoza
tosan kiegyesíthető. Ha a gyógyszeres kezelés nem segített, műtét is szóba kerülhet. A súlyosabb esetekben a térd- vagy csípőízület műtéti cseréje a leghatékonyabb megoldás arra, hogy a beteg ízület mozgása és funkciója helyreálljon. Némelyik Ízületnél, különösen a lábfejben, járható út az eltávolítás vagy rögzítés; ezzel csökkenthető a járáskor észlelt fájdalom. A hüvelykujj rögzítésével elérhető, hogy a beteg fogni tudjon, nyakcsigolyáknál pedig az, hogy ne nyomják össze a gerincvelőt.
A korlátozott mozgású reumatoid artritiszes betegeket számos eszköz segíti napi munkájuk végzésében. Különleges ortopéd- vagy sportcipők használatával kisebb fájdalmat éreznek járáskor, vagy különféle eszközök, pl. „fogók” segítik őket abban, hogy ne kelljen olyan erősen megmarkolni a tárgyakat.
Pszoriázisos ízületi gyulladás
A pszoriázisos izületi gyulladás a bőrre vagy körömre lokalizálódó pikkelysömörben (pszoriázisban)k. szenvedő betegek izületi gyulladása.
A betegség emlékeztet a reumás artritiszre, de az utóbbinál észlelhető antitestek nem mutathatók ki.
A pikkelysömör (pszoriázis – időszakosan jelentkező vörös, hámló bőrkiütés és megvastagodott, foltos köröm) megelőzheti vagy követheti az ízületi gyulladást. Az artritisz általában a kéz- és lábujjakon alakul ki, de gyakori más ízületben is (pl. a csípő és a gerinc ízületeiben). Idült gyulladásnál az ízületek megduzzadnak és eltorzulnak. Az ízületi és bőrtünetek együttesen tűnnek el vagy jelennek meg.
A diagnózis az artritisz jellegzetességei alapján állítható fel a pszoriázisban szenvedő betegnél, vagy akinél a pszoriázis családi halmozódást mutat.
A pszoriázisos ízületi gyulladás kórjóslata általában jobb, mint a reumatoid artritiszé, mivel kevesebb ízületet érint. Ennek ellenére komoly ízületi károsodás keletkezhet.
A kezelés célja a bőrelváltozások visszaszorítása és az ízületi gyulladás enyhítése. Számos olyan gyógyszer hatékony, melyet a reumatoid artritiszben is alkalmaznak. Ilyenek pl. az aranyvegyületek, metotrexát, ciklosporin, szulfaszalazin. Az etretinat szintén hatékony súlyos esetekben, de mellékhatásai veszélyesek. Mivel károsíthatja a magzatot, terhes nőknek nem ad
▲ lásd a 957. oldalt
Az ízületek és a kötőszövet betegségei
231
ható. A szer hosszú ideig a szervezetben marad, ezért szedése alatt, illetve azután még legalább egy évig nem szabad gyermekszülésre vállalkozni. A szájon át adott metoxszalen ultraibolya kezeléssel (PUVA) összekapcsolva enyhíti a bőrtüneteket és az ízületek többségének gyulladását (a gerincoszlop gyulladását kivéve).
A diszkóid lupusz eritematózus (bőrfarkas) krónikus, visszatérő betegség, melyre éles határú, kerek, vörös bőrfoltok jellemzők.
A betegség oka ismeretlen. Gyakoribb nőkben, mint férfiakban, és leginkább 30-40 éves kor között kezdődik. Előfordulásának életkori skálája azonban jóval szélesebb, mint a szisztémás lupusz eritematózus esetében.
A jellegzetes kiütések éveken át hol előjönnek, hol eltűnnek. Idővel a foltok külseje is változik. Először a kör alakú, vörös foltok akkorák, mint egy fémpénz. Általában az arcon, az orrháton és a fülön jelennek meg, de előfordulnak a törzs felső részén, illetve a kar és a lábszár hátsó felén. Igen gyakoriak a szájban kialakuló sebek. Ha a betegséget nem kezelik, a foltok fokozatosan kifelé terjednek. A középső területük elsorvad, és heg képződik rajta. Az erősen hámló területeken az eldugult szőrtüszők kitágulnak, és kárpitosszeg alakú üregeket hagynak maguk után. A hegesedés miatt a haj jelentős területen kihullhat. A bőrkiütések mellett egyéb tünetek is vannak, pl. az ízületek fájdalma és a fehérvérsejtek számának csökkenése. Ugyanakkor csak ritkán jelennek meg a szisztémás lupusz eritematózus súlyosabb tünetei.
A diagnózis megállapítása nem könnyű, mert a diszkóid lupusz eritematózus bőrtünetei megtévesztésig hasonlítanak a szisztémás lupusz eritematózus kiütéseihez. és hasonló elváltozások más betegségekben is láthatók (pl. a rózsahimlő, seborreás dermatitisz, limfó- ma. szarkoidózis). Az orvosnak gondosan rögzítenie kell a betegség kortörténetét, és átfogó vizsgálattal kell meggyőződnie arról, hogy vannak-e elváltozások más szervekben is. Vérvizsgálatok szükségesek a fehérvérsejtek és vörösvértestek számának meghatározásához, es a veseműködés értékeléséhez. Az orvos ezek alapján kizárja az esetleges egyéb betegségeket. Elvégezhető ege másik laborvizsgálat is, mellyel azt nézik meg, vannak-e kettős-szálú DNS-elleni antitestek, ezek
ugyanis a szisztémás lupusz eritematózusban szenvedő betegek nagy részében megtalálhatók, de azok szinte sohasem, akiknek diszkóid lupusz eritematózusuk van.
A korán elkezdett kezelés megakadályozhatja vagy csökkentheti a visszamaradó hegeket. A napfény vagy a szoláriumokban használt ultraibolya fény súlyosbítja a kiütést, ezért kerülendő. Napozó készítmények megelőző célzattal használhatók. A kisebb foltok általában sikeresen kezelhetők kortikoszteroidot tartalmazó krémmel. A nagyobb és makacsabb foltok gyakran néhány hónapos kortikoszteroid kúrát igényelnek – tablettában – vagy olyan immunszuppresszív szereket, amiket a szisztémás lupusz eritematózus kezelésére is használnak.
Szisztémás lupusz
eritematózus
A szisztémás lupusz eritematózus (systemás lupus erythe- matosus, továbbiakban lupusz) autoimmun betegség, melynek fő jellemzője az ízületek, inak és egyéb kötőszövetek, valamint egyes szervek időszakos gyulladása.
A gyulladás különböző szöveteket és szerveket támad meg, és az enyhe fokozattól kezdve a súlyos, rokkantságot okozó változatig terjed, attól függően, hogy milyen antitestek mutathatók ki, illetve mennyi van belőlük, és hogy milyen szervekre terjed ki a betegség. A lupuszban szenvedő betegek 90%-a a tinédzserkor vége és 30 éves kor közötti fiatal nő, de előfordul gyermekekben, főleg kislányokban, valamint idősebb férfiakban és nőkben is.
Némelyik szívgyógyszer (hidralazin, prokainamid, béta-blokkolók) szintén okozhat lupuszhoz hasonló tüneteket, ezek azonban elmúlnak, ahogy a beteg a gyógyszer szedését abbahagyja.
A lupuszban szenvedő betegekben több és változatosabb antitest jelenik meg, mint bármilyen egyéb betegségben. Ezek az antitestek, valamint egyéb, ma még ismeretlen tényezők, együtt határozzák meg, hogy milyen tünetek fejlődnek ki. Emiatt jelentős különbségek vannak az egyes betegek között a tünetekben és azok súlyosságában. A betegség az egyik betegben egészen enyhe, a másikban viszont súlyosan megnyomorító, vagy halálos. Akikben például csak a bőrre ható antitestek mutathatók ki, a bőrtünetek lehetnek enyhék (ezek akár meg is előzhetők, ha óvjuk a bőrt a napfénytől), de felléphetnek súlyos, a külsőt eltorzító elváltozások is.
232
A csontok, ízületek és izmok betegségei
A lupusz jellegzetes tünetei
- Kiütések az arcon {..börfarkas”)
- Bőrkiütések a test más részein
- Fényérzékenység
- Szájsebek/fekélyek
- Folyadékgyülem a tüdő, a szív és egyéb szervek körül
- izületi gyulladás
- A vese működési zavarai
- Alacsony fehérvérsejt- vagy vér- lemezkeszám
- Idegek vagy az agy működési zavarai
- Az antinukleáris antitestekre irányuló vérvizsgálat pozitív; néhány esetben pozitív a kettősszálú DNS elleni antitesteket kimutató vérteszt is, mely még inkább jellemző a betegségre
- Vérszegénység
Mivel a tünetek rendkívül nagy változékonyságot mutatnak, a lupusz sok más betegségre emlékeztet. Jellemző például a lupuszra, hogy kiterjed az ízületek kötőszövetére. Az így kialakuló ízületi gyulladás viszont hasonlíthat a reumatoid artritiszre. Ha a lupusz az agyat is érinti, a tünetek epilepsziára és néhány egyéb pszichés megbetegedésre emlékeztetnek.
A lupusz lehet idült, huzamos ideig tartó betegség is, általában azonban időnként lobban fel. Gyakran nem tudjuk megmondani, hogy mi váltja ki a fellángolásokat azokban, akiknek hajlamuk van a betegségre, de az egyik ilyen tényező valószínűleg a napfény.
A lupusz kezdődhet hirtelen magas lázzal. Másoknál a láz időszakonként fordul elő rossz közérzettel kísérve, sokszor éveken át. A lupuszban szenvedő betegek 90%-ában ízületi gyulladás is észlelhető változatos tünetekkel, kezdve a csupán időnként jelentkező, enyhe fájdalomtól a súlyos, sok ízületet érintő gyulladásig. Az ízületi panaszok évekig elhúzódhatnak, mielőtt más tünetek is jelentkeznének. A lupuszban szenvedő betegek közül sokan emlékeznek arra, hogy gyermekként gyakran éreztek növekedési fájdalmakat. A hosszan tartó ízületi gyulladás miatt az ízület és a körülötte lévő szövetek deformálódnak, véglegesen károsodnak,
de a csont nem kopik el, szemben a reumás ízületi gyulladással.
Gyakoriak a bőrkiütések, legtöbbször az arcon, a nyakon, a felső mellkason és a könyökön. A legjellegzetesebb az orrháton és az arc két oldalán kialakuló vörös, pillangó alakú kiütés. Előfordulnak kör alakú, kiemelkedő dudorok is, melyek néha felhólyagoznak, és érzékenyek. A szájban lévő sebek szintén gyakoriak. Foltos, bíborvörös területek jelennek meg a tenyér két oldalán és az ujjakon. A körmök környéke duzzadt és piros. A betegség aktív szakaszában gyakori a hajhullás. A lupuszban szenvedő betegek szinte kivétel nélkül igen érzékenyek a napfényre, könnyen leégnek, vagy nap hatására kiütések borítják el őket.
Néha gyulladás keletkezik és folyadékgyülem képződik a mellhártyák lemezei között. A gyulladás miatt (mellhártyagyulladás) a mély légvétel fájdalmas. Váladék képződhet a szív körüli burokban is, azaz szívburokgyulladás (perikarditisz) alakul ki, mely súlyos, állandó mellkasi fájdalmat okoz. A lupuszban szenvedő gyermekeknél, fiatal felnőtteknél és a fekete bőrű betegeknél gyakran testszerte megduzzadnak a nyirokmirigyek, és a betegek körülbelül 10%-ában megnagyobbodik a lép.
A betegség olykor az idegrendszerre is kiterjed, és fejfájást, a személyiségváltozást, görcsöket és elbutu- láshoz hasonló (a beteg pl. nem tud világosan gondolkozni) tüneteket okoz. Ritkábban előfordul gutaütés is. Ha laboratóriumi vizsgálatok fehérjéket vagy vörösvér- testeket mutatnak ki a vizeletben, az glomerulonefri- tiszre (a vese gyulladása) utal. Ez a vesebetegség a lupusz gyakori következménye. Súlyos, előrehaladott vesebetegségben a vérnyomás vészesen magasra szökhet, és veseelégtelenség következhet be, mely akár halálos is lehet. A vese károsodásának korai kimutatása és gyógyítása a lupuszban szenvedő betegeknél csökkenti a súlyos vesebetegségek előfordulási gyakoriságát.
A lupuszt, főleg fiatal nők esetében, elsősorban a tünetek alapján diagnosztizálják. A kezdeti vizsgálatok alapján nehéz elhatárolni a hasonló betegségektől, hiszen amint láttuk, a tüneteknek igen széles skálája van.
Laboratóriumi vizsgálatok is segítik a diagnózis megállapítását. Az egyik teszttel kimutathatók a vérben az antinukleáris antitestek. Ezek szinte minden lupuszban szenvedő betegnél jelen vannak, sajnos azonban előfordulnak más betegségeknél is. Ezért, ha ilyen antitesteket észlelnek, a vért meg kell vizsgálni a kettős-szálú DNS-elleni antitestekre is. Az utóbbi anti
Az ízületek és a kötőszövet betegségei
233
test magas szintje ugyanis szinte kizárólag a lupuszra jellemző, de nem mutatható ki minden lupuszban szenvedő betegben. Más vértesztekkel mérhetik az úgynevezett komplement fehérjék szintjét (ezek a fehérjék az immunrendszer részét képezik) és más antitesteket. Ezek alapján határozható meg a betegség aktivitása és stádiuma.
A lupuszra visszavezethető vesekárosodás a vér és a vizelet elemzésével mutatható ki. Néha mintát kell venni a veseszövetből, és ennek alapján állítják össze a kezelési tervet.
Mivel a lupusz kórlefolyása kiszámíthatatlan, kimenetele is erősen változó. A betegségre jellemző, hogy idült és visszatérő, de az egyes epizódok között gyakran évekig nincsenek tünetek. Fellobbanás ritkán fordul elő a menopauza után. A beteg kilátásai lényegesen javultak az elmúlt két évtizedben. Általában elmondható, hogy amennyiben az első gyulladásos folyamatot sikerül megfékezni, akkor a hosszabb távú prognózis is kedvező.
Ha a lupuszt valamely gyógyszer mellékhatása okozza, akkor a készítmény szedésének leállítása után megszűnnek a panaszok, de ez sokszor hónapokba telik.
A kezelés sikere attól függ, hogy a betegség melyik szervre terjedt ki, és hogy enyhe vagy súlyos-e az eset. Az enyhe lupusz tünetei: láz, ízületi gyulladás, bőrkiütés, enyhe szív- és tüdőszövődmény, fejfájás. A súlyos forma életveszélyes vérképzési zavarokkal, súlyos tüdő- és szívfolyamatokkal, jelentős vesekárosodással, a végtagok érgyulladásával, valamint a tápcsatorna és az idegrendszer súlyos működési zavaraival jár.
Az enyhe betegség kevés kezelést igényel (vagy egyáltalán nem kell kezelni). A nem-szteroid gyulladáscsökkentők gyakran elegendők az ízületi fájdalmak enyhítésére. A lupuszban szenvedő betegek egy része vérrögképződésre mutat hajlamot, nekik kis dózisban aszpirint írnak fel (a nagyobb adag májkárosító lehet). A hidroxiklorokvin, klorokvin vagy quinakrin (néha együtt alkalmazva) mérsékli az ízületi és bőrtüneteket.
A súlyos betegséget azonnal kezelni kell kor- tikoszteroiddal, például prednizonnal. A gyógyszer adagja és a kezelés ideje attól függ, hogy a betegség milyen szerveket érint. Néha immunszuppresszív gyógyszereket is kap a beteg, például azatioprint vagy ciklofoszfamidot a szervezet autoimmun reakciójának elfojtására. Súlyos vesekárosodás vagy idegrendszeri folyamatok és érgyulladás esetén a kortikoszteroidot legtöbbször immunszuppresszív szerrel együtt adják.
Ha a kezdeti gyulladást sikerült megállítani, akkor az orvos meghatározza azt a minimális dózist, mellyel a gyulladás hosszú távon leghatékonyabban kontrollálható. A prednizolon adagját általában fokozatosan csökkenteni kezdik, ahogy a tünetek enyhülnek, és a laboreredmények javulnak. Ennek során előfordulhat visszaesés vagy fellobbanás. A legtöbb lupuszban szenvedő betegnél azonban a prednizolon adagja végül csökkenthető vagy teljesen elhagyható.
A műtét és a terhesség több szövődménnyel jár a lupuszban szenvedő betegek esetében, és gondos orvosi ellenőrzést igényel. Gyakori a vetélés és a betegség szülés utáni fellobbanása.
A szkleroderma (szisztémás szklerózis) idült betegség, melynek során degeneratív elváltozások alakulnak ki a bőrben, Ízületekben, belszervekben és az erekben.
A betegség eredete ismeretlen. Nőkben 4-szer gyakoribb. mint férfiakban, és gyermekekben ritka. Előfordul a kevert kötőszöveti betegség részeként is.
A betegség jellegzetes kezdeti tünete az ujjvégek megduzzadása és vastagodása. Gyakori az ún. Raynaud-jelenség,A azaz hideg vagy érzelmi felindulás hatására az ujjak hirtelen nagyon elfehérednek, zsibbadnak vagy érzéketlenné válnak. Az ujjak felmelegedés után elkékülnek. A korai tünetek mellett több ízületben sajgás és fádalom keletkezik. Kezdetben olykor gyomorégés, nyelési nehézség és légszomj is előfordul, de ezek a panaszok általában csak később, a nyelőcső, a szív és a tüdők károsodása után jelentkeznek.
A szkleroderma kiterjedt bőrkárosodást is okozhat, máskor csak az ujjakon jelenik meg (szklerodaktília). A betegség előrehaladtával a bőr feszes, fénylő és söté- tebb lesz. Az arcbőr megfeszül – néha olyan, mint egy álarc -, s az arckifejezés megmerevedik. Visszérrajzo- lat (teleangiektázia) jelenik meg az ujjakon, mellkason, arcon, ajkakon és a nyelven. Kalciumot tartalmazó gö- bök észlelhetők az ujjakon, más csontos területeken vagy az ízületeknél.
Gyakran „reszelő” hang hallható a gyulladt szövetek mozgatásakor, legtöbbször a térdnél vagy alatta. A bőr
▲ lásd a 136. oldalt
234
A csontok, ízületek és izmok betegségei
hegesedése miatt az ujjak, a csukló és a könyök behajlított helyzetben rögzülnek. Az ujjhegyeken és az ujjízületek felett fekélyek keletkeznek.
Gyakori a hegesedés a nyelőcső alsó részében. A sérült nyelőcső így nem képes az ételt megfelelően továbbítani a gyomorba. A betegek többségénél a szkle- roderma későbbi szakaszában nyelési nehézség és gyomorégés jelentkezik. A betegek kb. 1/3-ában szabálytalan sejtek képződnek a nyelőcsőben (Barrett-szindró- ma), melyek kialakulása esetén a nyelőcső elzáródásának vagy daganat kialakulásának a veszélye fokozott. A belek károsodása nehezíti a táplálék felszívódását (maiabszorpció), és fogyást okoz. Hegszövet zárhatja el a máj elvezető rendszerét (epecirrózis), ami májkárosodást és sárgaságot okoz.
Hegszövet alakulhat ki a tüdőben; emiatt mozgás során a beteg légszomjat érez. A betegség ezenkívül számos életveszélyes szívproblémát is okozhat (pl. szívelégtelenséget vagy ritmuszavarokat).
A szkleroderma súlyos vesebetegséggel is járhat. A vese károsodásának első tünete a vérnyomás hirtelen, folyamatos emelkedése. A magas vérnyomás baljós jel, bár kezeléssel általában javítható a helyzet.
A CREST-szindróma más néven korlátozott bőr- szklerózis (szkleroderma) a betegség kevésbé súlyos formája, melyben kisebb a valószínűsége annak, hogy súlyos károsodás éri a belső szerveket. A szindróma neve a tünetekből származik: kalciumlerakódás a bőrben és az egész szervezetben, Raynaud-jelenség, a nyelőcső működési zavara, szklerodaktilia (az ujjak bőrének károsodása), teleangiektázia (hajszálértágulat). CREST- szindrómában a bőr csak az kézujjakon sérül. Egyes betegekben előfordul kisvérköri magas vérnyomás, mely keringési és légzési elégtelenséghez vezethet.
Az orvos a szkleroderma diagnózisát a bőr és a belső szervek jellegzetes elváltozásaira építi. Bár vannak átfedések más kötőszöveti betegségek tüneteivel, de az összkép általában jellemző. Pusztán laboratóriumi vizsgálatokkal a betegség nem igazolható, mivel a tünetekhez hasonlóan ezek is igen változékonyak. A cen- tromer-fehéijével (a kromoszóma része) reagáló antitestek vizsgálata azonban segíthet elkülöníteni a korlátozott bőrszklerodermát a betegség általánosabb formájától.
A szkleroderma lefolyása változó és kiszámíthatatlan. Néha gyorsan romlik és halálos kimenetelű. Máskor évtizedekig csak a bőrtünetek észlelhetők, s csak később terjed rá a belső szervekre, bár ezek (pl. a nyelőcső) bizonyos mértékű károsodása csaknem elkerülhetetlen még a CREST-szindrómában is. A kórjóslat akkor a legrosszabb, ha a szív, tüdő és vese károsodása már korán észlelhető.
A szkleroderma súlyosbodását egyetlen gyógyszer sem képes megállítani, de bizonyos tünetek és a szervek romlása csökkenthető. Nem-szteroid gyulladáscsökkentőkkel vagy rövidebb kortikoszteroid kúrákkal enyhíthető az ízületek és izmok súlyos fájdalma és gyengesége. A penicillamin lassítja a bőr vastagodását és késlelteti a betegség terjedését újabb belső szervekre. A betegek egy része azonban nem szedheti a gyógyszert a jelentkező mellékhatások miatt. Egyes esetekben segítenek az immunszuppresszív gyógyszerek is, pl. a metotrexát.
A gyomorégés enyhül, ha a beteg kis részletekben, sokszor eszik, és savkötőket és hisztamingátló gyógyszereket szed (ezek gátolják a gyomorsav termelődését). Gyakran segít az is, ha a beteg olyan ágyon alszik, melynek a fejrészét megemelik. Ha a gyomorsav visz- szaáramlása súlyos fokú, a műtét olykor segíthet. A A nyelőcső összeszűkült részei tágíthatok. Tetraciklin vagy más antibiotikum enyhítheti a felszívódási zavart, ha azt a sérült bélszakaszon elszaporodó baktériumok okozták. A nifedipin enyhítheti a Raynaud-jelenség tüneteit, de fokozhatja a gyomorsav visszaáramlását. Vérnyomáscsökkentő gyógyszerekkel, leginkább az angiotenzin konvertáló (átalakító) enzim gátlóival (ACE-gátlók) mérsékelni lehet a vesebetegséget és a magas vérnyomást.
Fizikoterápiával és tornával fenntartható az izmok ereje, de nem kerülhető el teljes mértékben az, hogy az ízületek behajlítva rögzüljenek.
A Sjögren-szindróma idült gyulladásos betegség, mely a szem, száj és más nyálkahártyák fokozott kiszáradásával jár.
A betegekben gyakran észlelhetők olyan tünetek is, melyek a reumatoid artritiszre vagy a szklerodermára jellemzőek. A Sjögren-szindrómát autoimmun betegségnek tartja a tudomány, de oka nem ismert. Ritkább a reumatoid artritisznél. Gyakrabban fordul elő nőkben, mint férfiakban.
▲ lásd a 491. oldalt
fa ízületek és a kötőszövet betegségei
235
A külső elválasztású mirigyek egy részébe (pl. nyálmirigybe vagy a körtnymirigybe) fehérvérsejtek hatolnak be, és károsítják őket. Ennek következménye a száj és szem kiszáradása, mely a betegség két legjellegzetesebb tünete. A nyálkahártya kiszáradhat máshol is, pl. a gyomor-bél rendszerben, a légcsőben, a külső szeméremtesten és a hüvelyben.
A betegek egy részében csak a száj és a szem szárad ki (szikka komplex, szikka szindróma). A szem kiszáradása miatt súlyosan károsodik a szaruhártya, és végleges szemelváltozás alakulhat ki. A nyál hiánya rontja az ízlelést és a szaglást, fájdalmassá teszi az evést és a nyelést, és fogszuvasodást okoz.
A betegek másik részében számos egyéb szerv is megbetegszik. A kiszáradás miatt a légcső és a tüdők sokkal fogékonyabbakká válnak a fertőzésekre, és tüdőgyulladás alakulhat ki. Gyulladás keletkezhet a szívburokban (ezt a betegséget perikarditisznek nevezik). Előfordul bizonyos idegek, különösen az arc idegeinek károsodása. Elváltozások keletkezhetnek a májban, a hasnyálmirigyben, a lépben, a vesékben és a nyirokcsomókban. Izületi gyulladás kb. a betegek egyharma- dában észlelhető, általában ugyanazokat az ízületeket érinti, mint a reumatoid artritisz, de a Sjögren-szindró- ma ízületi gyulladása enyhébb és nem pusztító.
A limfóma, a nyirokrendszer rosszindulatú daganata 44-szer gyakoribb a Sjögren-szindrómában szenvedőkben, mint az átlag népesség körében.
A kiszáradt száj és szem, és az ízületi gyulladás nagy valószínűséggel Sjögren-szindrómára utal. Különféle tesztek segítik a betegség diagnózisát. Meg lehet becsülni a termelődő könny mennyiségét, ha szűrőpapírból egy csíkot tesznek az alsó szemhéjak alá és megfigyelik, hogy a csíkból mennyi lesz nedves (Schirmer-teszt). A Sjögren-szindrómában szenvedőkben a normális mennyiségnek csak kb. egyharmada termelődik. A szemész vizsgálata alapján kideríthető, hogy a szem felszíne mennyire károsodott.
Bonyolultabb vizsgálatokkal meghatározható a nyálmirigyek termelése, és az orvos kérheti a nyálmirigyek szcintigráfiáját vagy biopsziáját. Vérvizsgálatokkal kimutathatók a rendellenes antitestek, például az SS-B jelzésű, mely a betegségre rendkívül specifikus. A Sjögren-szindrómában szenvedő betegekben gyakran kimutathatók olyan antitestek is, melyek inkább jellemzőek a reumatoid artritiszre (reumatoid faktor), vagy a lupuszra (antinukleáris antitest). A vörösvértest-
süllyedés tíz beteg közül hétben fokozott, és háromból egyben csökken a vörösvértestek száma (vérszegénység), vagy a fehérvérsejtek bizonyos típusainak száma.
A betegség prognózisa attól függ, hogy az antitestek mennyiben károsították az életfontosságú szerveket. A tüdőgyulladás, a veseelégtelenség vagy a limfóma néha halálos kimenetelű.
A Sjögren-szindrómának nincs valódi gyógymódja, de a tünetek enyhíthetők. A szem szárazságát műköny- nyel lehet kezelni,A a kiszáradt szájat pedig folyadékot iszogatva, cukormentes rágógumival vagy szájöblítők használatával lehet nedvesíteni. Kerülni kell az olyan gyógyszereket, melyek csökkentik a nyáltermelést, pl. az orrödéma-csökkentők vagy allergia elleni szerek, mert ezek fokozhatják a szárazságot. A pilokarpin nevű gyógyszer fokozza a nyáltermelést, ha a nyálmirigyek még nem károsodtak súlyosan. Gondos foghigiénével és gyakori fogorvosi ellenőrzéssel minimálisra szoríthatjuk a fogak szuvasodását és elvesztését. A fájdalmas és megduzzadt nyálmirigyeket fájdalomcsillapítókkal lehet kezelni. Mivel az ízületi tünetek általában gyengék, aszpirin és pihenés elegendő kezelésnek számítanak. Ha a belső szervek károsodásából származó tünetek súlyosak, kortikoszteroidokat, pl. prednizont szedhet a beteg tablettában; ez általában igen hatékony.
A kevert kötöszöveti betegségben olyan tünetek jelennek meg, melyek jellemzőek az egyéb kötőszöveti betegségekre is: ilyenek pl. a szisztémás lupusz eritematózus, a szkleroderma, a polimiozitisz és a dermatomiozitisz.
A betegek kb. 80%-a nő, életkoruk pedig 5 évtől 80 évig terjed. A betegség oka ismeretlen, de valószínű, hogy autoimmun reakcióról van szó.
Tipikus tünetek a következők: a Raynaud-jelenség (a kéz és a láb foltokban elfehéredik és fájdalmas, amikor hidegben fázik), ízületi fájdalom vagy gyulladás, duzzadt kezek, izomgyengeség, nyelési nehézség, gyomorégés és légszomj. A Raynaud-jelenség sokszor évekkel korábban jelentkezik, mint az egyéb tünetek. (Gyakoribb azonban, hogy a Raynaud-jelenség elszi-
▲ lásd az 1039. oldalt
236
A csontok, ízületek és izmok betegségei
getelt tünet, nem pedig a kötőszöveti betegség része.) Függetlenül attól, hogy a betegség hogyan kezdődik, a beteg állapota rendszerint romlik, és a tünetek átterjednek a szervezet különböző részeire.
Az ujjak gyakran virsliszerűen megdagadnak. Bíborvörös, pillangó alakú bőrkiütés jelenik meg az orron és az orrháton, vörös foltok az ujjízületeken, lilás elszíneződés a szemhéjakon és vörös pókhálóvéna az arcon és a kézen. Előfordulhat hajhullás és a szklero- dermánál is megfigyelhető bőrelváltozások.
A kevert kötőszöveti betegségben szenvedőknél szinte kivétel nélkül jelentkezik az ízületek fájdalma, és négy közül három betegben kifejlődik a tipikus artri- tiszes gyulladás és fájdalom. A betegség az izomrostokat is károsítja, és különösen gyakori a váll- és a csípőizmok fájdalma és gyengesége.
Bár a betegség általában a nyelőcsőre is ráterjed, ritkán okoz nyelési nehézséget, és nem fájdalmas. A tüdőkben és azok körül váladék gyűlhet össze. Egyes betegekben a tüdő működési zavarai jelentik a legsúlyosabb problémát, a beteg légszomjat érez nagyobb fizikai megerőltetés során, vagy ha a szívet nagyobb terhelés éri.
Esetenként a szív fala elvékonyodik, és működése elégtelenné válik. A szívelégtelenség miatt a szervezetben folyadék gyűlik fel, illetve légszomj és fáradtság tapasztalható. A betegség csak az esetek 10%-ában érinti a vesét és az idegeket, és a károsodás általában enyhe. Egyéb tünetek közül megemlíthetők a következők: duzzadt nyirokcsomók, hasi fájdalmak és makacs rekedtség. Sjögren-szindróma is kialakulhat. Idővel a legtöbb betegnél olyan tünetek is észlelhetők, melyek jellemzőbbek a lupuszra vagy a szklerodermára.
Az orvos akkor gyanakszik kevert kötőszöveti betegségre, ha a szisztémás lupusz eritematózus, a szkleroderma, a polimiozitisz vagy a reumás artritisz bizonyos tünetei átfedik egymást.
Vérvizsgálatokat végeznek egy szokatlan, ribonuk- leoprotein elleni antitest kimutatására. Ez a legtöbb kevert kötőszöveti betegségben szenvedő betegben kimutatható. Az antitest igen jelentős koncentrációja más, a lupusznál szokásos antitestek nélkül nagymértékben specifikus erre a betegségre.
A kezelés hasonló a lupusznál leírtakhoz. A kortikoszteroidok általában hatékonyak, főképpen akkor, ha a betegséget korán felfedezik. Enyhe esetekben adható aszpirin, más nem-szteroid gyulladáscsökkentő,
quinakrin vagy hasonló gyógyszerek, vagy kortikoszteroidok igen kis adagban. Minél súlyosabb a betegség, annál nagyobb dózisban kell adni kor- tikoszteroidokat. A legsúlyosabb esetekben szükség lehet immunszuppresszív gyógyszerekre is.
Általánosságban elmondható, hogy minél súlyosabb stádiumban van a betegség, és minél nagyobb a szervek károsodása, a kezelés annál kevésbé hatékony. A tünetek közül a szklerodermára jellemző bőr- és nyelőcső-károsodás gyógyítható a legkevésbé. A tünetmentes időszakok sok évig is eltarthatnak a kortikoszteroid alacsony adagja vagy elhagyása mellett. A betegek körülbelül 13%-ának állapota azonban a kezelés ellenére tovább romlik, és 6-12 év alatt életveszélyes szövődmények fejlődnek ki.
Polimiozitisz és
dermatomiozitisz
A polimiozitisz idült kötőszöveti betegség, mely az izmok fájdalmas gyulladásával és elfajulásával jár. Ha a bőr gyulladása is társul hozzá, dermatomiozitisznek nevezik.
Mindkét betegség rokkantsággal járó izomgyengeséget és sorvadást okoz. A gyengeség leginkább a váll- és a csípőizmokban jellemző, de szimmetrikusan a test többi izmában is észlelhető.
A polimiozitisz és a dermatomiozitisz általában felnőttekben fordul elő 40 és 60 éves kor között, vagy gyermekekben 5-15 éves korig. Mindkét betegség kétszer olyan gyakori nőkben, mint férfiakban. Felnőtt korban a két betegség egyedül vagy más kötőszöveti betegség, pl. a kevert kötőszöveti betegség részeként fordul elő.
A betegség oka nem ismert. Vírusfertőzés vagy autoimmun reakciók állhatnak a háttérben. Rákos betegség szintén kiválthatja, a daganat elleni autoimmun reakció ugyanis irányulhat az izmokban lévő anyagokra is. A polimiozitiszben szenvedő, 50 év feletti férfiak 15%-ában daganatos betegség áll a háttérben. A polimiozitiszben szenvedő nők esetében valamivel kisebb a daganat valószínűsége.
A polimiozitisz tünetei minden korban hasonlóak, de gyermekeknél gyakoribb, hogy heveny formában kezdődik. Fertőzéses betegség alatt vagy közvetlenül utána a következő tünetek észlelhetők: izomgyengeség (különösen a felkarban, a csípőben és a combokban), izom- és csontfájdalom, Raynaud-jelenség, bőrkiütés, nyelési nehézségek, láz, fáradtság és fogyás.
Az ízületek és a kötőszövet betegségei
237
Az izomgyengeség kezdődhet lappangva vagy hirtelen, és a beteg állapota hetek vagy hónapok alatt romlik. Mivel a betegség a törzshöz közeli izmokat érinti a leginkább, igen nehézzé válnak az olyan feladatok, mint a kéz felemelése a vállak fölé, járás a lépcsőn, vagy felkelés a székről. Ha a nyak izmai betegszenek meg, a beteg sokszor még a párnáról sem tudja a fejét felemelni. A csípő- és a vállizmok gyengesége tolószékbe vagy ágyba kényszerítheti a beteget. A nyelőcső felső részének izmai is megsérülhetnek, ilyenkor a beteg nehezen nyel, illetve felöklendezi az ételt a szájába. A kéz, a láb és az arc izmait azonban a betegség nem érinti.
A betegek kb. egyharmadában alakul ki ízületi fájdalom és gyulladás, mely általában enyhe. A Raynaud- jelenség azokon a betegeken észlelhető leggyakrabban, akiknél a polimiozitiszhez más kötőszöveti betegségek is társulnak.
A polimiozitisz általában nem okoz elváltozást a belső szervekben, kivéve a torkot és a nyelőcsövet. A tüdő azonban szintén megbetegedhet, ennek tünete a légszomj és a köhögés. A gyomorban és a belekben vérző fekélyek alakulhatnak ki, és a széklet ezektől véres vagy fekete lesz. Ez a tünet gyakoribb gyermekeknél, mint felnőtteknél.
Dermatomiozitiszben az időszakos izomgyengeséghez és egyéb tünetekhez rendszerint bőrkiütés is társul. Árnyékos, vörös kiütés (heliotróp kiütés) jelenhet meg az arcon. A szemek körül kialakuló sötétvörös duzzanat igen jellemző a betegségre. Hámló, sima vagy kiemelkedő kiütések a testen szinte bárhol jelentkezhetnek, de leggyakoribbak az ujjízületeknél. Az ujj körömágya ugyancsak kipirosodik. Amikor a bőrkiütések halványodni kezdenek, barnás elszíneződés, hegese- dés, ráncosodás vagy halvány festékhiányos foltok alakulhatnak ki.
A diagnózist rendszerint a következő kritériumok alapján állapítják meg: a váll- és a csípő izmainak gyengesége, jellemző bőrkiütések, az izmok bizonyos enzimeinek megemelkedett szintje a vérben, mikroszkóppal megfigyelhető jellemző elváltozások az izomszövetekben és rendellenességek az izmok elek- iromos tevékenységében (ezt egy elektromiográf nevű műszerrel mérik). Különleges, izommintákon végzett tesztek szükségesek ahhoz, hogy más izombetegségeket kizárjanak.
A laboratóriumi vizsgálatok hasznosak, de eredményeik nem jellemzőek eléggé a polimiozitisz vagy der- matomiozitisz igazolására. Bizonyos izomenzimek, pl.
a kreatinkináz vérszintje magasabb a normálisnál, és jelzi az izom sérülését. Ha későbbi vérmintákban ismét megvizsgálják ezeket az enzimeket, követni lehet a betegség lefolyását. Hatékony kezeléssel az enzim szintje általában az egészséges, vagy ahhoz közeli szintre hozható. Fizikális vizsgálat és más tesztek is szükségesek lehetnek a daganatos betegségek kizárására.
Gyakran segít a betegen, ha a gyulladás legaktívabb szakaszában korlátozza tevékenységét. A gyógyszeres kezelést általában kortikoszteroiddal kezdik, a leggyakrabban prednizonnal, szájon át adott nagy dózisban. Ezzel a beteg izmok ereje lassan növekszik, csökken a fájdalom és a duzzadás, vagyis a betegség megfékezhető. 4-6 hét után, amikor az izomenzimek értékei a normális szintre csökkentek és az izmok ereje is visszatért, a gyógyszer adagja fokozatosan csökkenthető. A felnőttek többségének általában évekig, sőt esetleg élete végéig kis adagban szednie kell a prednizont, hogy a visszaesést elkerülje. Gyermekek esetében viszont körülbelül egy év után abbahagyható a gyógyszer szedése, mivel így is tünetmentesek maradnak. Néha a prednizon ront a beteg állapotán, vagy nem igazán hatékony. Ilyen esetekben immunszuppresszív gyógyszereket írnak fel a prednizon helyett vagy kiegészítéseként. Ha más gyógyszerek is hatástalanok, akkor a beteg intravénás gammaglobulint kaphat (ez a gyógyszer nagy mennyiségben tartalmaz számos antitestet).
Ha a polimiozitisz rákos megbetegedéssel társul, akkor a prednizon nem igazán hatékony. A rákbetegség sikeres kezelése után azonban általában a polimiozitisz is javul.
A súlyos, progresszív betegségben szenvedő felnőttekben, ha nyelési nehézségek, alultápláltság, tüdőgyulladás vagy légzési elégtelenség alakul ki, a betegség halálos kimenetelű lehet.
A visszatérő polikondritisz ritka, időszakosan jelentkező betegség; jellemzője a porc és más kötőszövetek fájdalmas és pusztító gyulladása. Károsítja ajül, ízületek, orr, gége (larinx), légcső (trachea), hörgők, szem, szívbillentyűk, vesék és erek kötőszöveteit.
A betegség egyenlő arányban fordul elő középkorú nőkben és férfiakban. Rendszerint mindkét fül kipirosodik, megduzzad és igen fájdalmassá válik. Ezzel egyidőben vagy később enyhe vagy súlyos ízületi gyulladás alakul ki. A gyulladás bármelyik ízületben felléphet, gyakori a bordákat a mellcsonttal összekapcsoló
238
A csontok, ízületek és izmok betegségei
| Érgyulladással járó betegségek | |
| A betegség neve | Jellege |
| Henoch-Schönlein purpura | A kisebb vénák gyulladása, mely a bőrön kemény, vörös, vérző, pontszerű kiütést okoz. |
| Eritéma nodózum | A bőr mélyebb rétegeiben lévő erek gyulladása, melynek során mélyen ülő, érzékeny göbök alakulnak ki a karon és a lábon. |
| Poliarteritisz nodóza | A közepes vastagságú artériák gyulladása, mely miatt romlik az erekben az áramlás és a környező szövetek vérellátása. |
| Óriássejtes arteritisz | Az agy és a fej artériáinak gyulladása, mely néha fejfájással és vaksággal jár. |
| Takayasu- arteritisz | A nagy artériák, az aorta és fő oldalágainak gyulladása, mely szűkületet és a pulzus megszűnését okozza (bizonyos helyeken). |
porcokban. Az orr porcos része szintén gyakori helye a gyulladásnak, de egyéb helyeken is előfordul, például a szemben, gégében, légcsőben, a fül belsejében, a szívben, erekben, vesékben és a bőrben. A gyulladás és a fájdalom fellobbanásai eltartanak néhány hétig, majd a tünetek alábbhagynak. Ezután a betegség visszatér, és ez így megy több éven keresztül. A támasztóporc végül olyan mértékben sérül, hogy lelógó fül, nyeregorr, látás-, hallás- és egyensúlyzavarok alakulnak ki.
Ha a légutak összeroppannak, vagy ha a szív- és vérerek súlyosan károsodnak, a beteg meghalhat.
Visszatérő polikondritiszt akkor diagnosztizál az orvos, ha legalább hármat észlel a következő tünetek közül: mindkét fül gyulladása, számos ízület fájdalmas duzzadása, az orrban lévő porc gyulladása, a szem gyulladása, a légutak porcának károsodása, hallás- és egyensúlyzavarok.
Az érintett porc biopsziájával kimutathatók a betegségre jellemző elváltozások, vérvizsgálatokkal pedig az idült gyulladás bizonyítékai.
Az enyhe, visszatérő polikondritiszt aszpirinnel vagy más nem-szteroid gyulladáscsökkentő gyógyszerrel, pl. ibuprofen, lehet gyógyítani. Súlyosabb esetekben naponta kell prednizont adni a betegnek, majd a tünetek javulásával az adagokat gyorsan csökkenteni lehet. Néha a kritikus állapotban lévő betegeket immunszuppresszív gyógyszerekkel pl. ciklofoszfamiddal kezelik. Az említett gyógyszerekkel azonban csak a tünetek kezelhetők, a betegség lefolyását megváltoztatni nem lehet.
A vaszkulitisz az erek gyulladását jelenti,
A vaszkulitisz valójában nem betegség, inkább egy olyan kóros folyamat, mely számos autoimmun kötőszöveti betegségben észlelhető, pl. a reumatoid artri- tiszben vagy a szisztémás lupusz eritematózusban. Az érgyulladás azonban előfordulhat kötőszöveti betegségektől függetlenül is.
A legtöbb esetben nem tudjuk megmondani, hogy mi váltja ki az erek gyulladását, de bizonyos esetekben a hepatitisz (májgyulladás) vírus játszhat szerepet. Az érgyulladás oka valószínűleg az, hogy az immunrendszer tévesen idegenként azonosítja az ereket vagy azok bizonyos részeit, és megtámadja őket. Az immunrendszer gyulladást okozó sejtjei körülveszik az érintett ereket, és behatolnak azokba. Elpusztítják az ereket, és megrongálják azokat a szöveteket is, melyeket az erek ellátnak. Az erek kilyukadnak vagy elzáródnak, és így romlik az idegek, szövetek és a szervezet más részeinek vérellátása. A vérrel rosszul ellátott területeken (ún. iszkémiás területek) végleges károk alakulhatnak ki. A tüneteket tehát okozhatja az ereket ért közvetlen károsodás, vagy azoknak a szöveteknek az elváltozása, melyekben a vérellátás csökkent.
A betegség bármelyik érre kiterjedhet. Bizonyos esetekben csak a vénákra (viszerekre), a nagy vagy a kis artériákra (ütőerekre) vagy a kapillárisokra (hajszálerekre) korlátozódik, illetve érintheti a szervezet egy részében lévő ereket is, például a fej, láb vagy ve
Az ízületek és a kötőszövet betegségei
239
sék ereit. A Henoch-Schönlein-szindróma, az eritéma nodózum, a poliarteritisz nodóza, a temporális (óriás sejtes) arteritisz és a Takayasu-arteritisz olyan betegségek, melyekben a vaszkulitisz bizonyos mélységű és méretű erekre korlátozódik.
A poliarteritisz nodóza (polyarteritis nodosa) a közepes méretű artériák egyes szakaszainak gyulladása és károsodása. A betegség miatt csökken a vérellátás azokban a szervekben, melyekért ezek az erek felelősek.
Ha nem kezelik megfelelően, a betegség gyakran halálos. Általában 40 és 50 éves kor között alakul ki, de bármely életkorban előfordul. Férfiakban háromszor gyakoribb, mint nőkben.
Oka ismeretlen, bár kialakulhat olyan reakciók következtében, melyeket bizonyos gyógyszerek vagy vakcinák váltanak ki a szervezetben. Néha valószínűleg vírus- vagy baktériumfertőzések állnak a gyulladás hátterében, de legtöbbször nem lehet megtalálni a betegséget kiváltó okot.
A betegség kezdődhet enyhe tünetekkel, és mégis néhány hónap alatt halálos kimenetelűvé válhat, míg máskor lappangva alakul ki senyvesztő betegséggé. Kiterjedhet bármelyik szervre vagy a szervek egy adott csoportjára, és a tünetek is attól függnek, hogy melyik szerv érintett. A poliarteritisz nodóza gyakran hasonlít más betegségekhez, melyeknek szintén része az artériák gyulladása (vaszkulitisz). Az egyik ilyen betegség a Churg-Strauss-tünetegyüttes, mely a poliarteritisz nodózával ellentétben asztmához vezet.
A láz a leggyakoribb korai tünet. Hasi fájdalom, zsibbadás és érzéketlenség a kézben és a lábban, gyengeség, súlycsökkenés szintén korán jelentkezhet. A poliarteritisz nodóza a betegek háromnegyedénél károsítja a vesét is. Emiatt magas vérnyomás, a vízvisszatartás miatt pedig ödéma alakul ki, míg a vizelet megkevesbedik vagy egyáltalán nem képződik. Ha a betegség a gyomor-bél rendszer ereit támadja meg, akkor a bél bizonyos területei átlyukadnak, majd súlyos fájdalmakkal, véres hasmenéssel és magas lázzal járó hasi fertőzés lép fel (peritonitisz). Ha a szívhez vezető erek károsodnak, akkor mellkasi fájdalmak keletkeznek és szívroham következhet be. Az agy ereinek romlása fejfájást, görcsöket, hallucinációt okoz. A máj ugyancsak jelentős mértékben károsodhat. Gyakori az izom- és ízületi fájdalom, valamint az ízületek gyulla
dása. A bőrhöz közeli erek tapintással göbösnek és rendellenesnek érezhetők, és ritkán az erek fölötti bőrön fekélyek alakulnak ki.
Nincs olyan vérvizsgálat, amelyre a diagnózist alapozni lehetne. Az orvosban akkor merül fel a betegség gyanúja, ha a tünetek együttese és a laboratóriumi eredmények más módon nem magyarázhatók. Akkor is erre gondolhat, ha korábban egészséges, középkorú férfiakban láz és neurológiai tünetek (pl. foltokban előforduló érzéketlenség, zsibbadás, vagy bénulás) lépnek fel. A betegség diagnózisa az érintett erek biopsziájával igazolható. Gyakran szükség van a máj vagy a vese biopsziájára is. Egy másik vizsgálattal, melynek során festékanyagot injekcióznak az artériába, majd röntgenfelvételeket készítenek (arteriográfía), kimutathatják az erek sérülését.
Kezelés nélkül csak a betegek 33%-a éri meg az egy évet, és 88%-uk öt éven belül meghal. Agresszív kezeléssel azonban a beteg halála megakadályozható. Természetesen, ha gyógyszer okozta a betegséget, annak szedését le kell állítani. Nagy adagban kortikoszteroidot, pl. prednizolont kell adni a betegnek. Ez megakadályozza a betegség súlyosbodását, és a betegek egyharmadában tünetmentes időszakokhoz vezet. Mivel általában igen hosszú kortikoszteroid kezelésre van szükség, ahogy a tünetek alábbhagynak, az adagokat is csökkentik. Ha a kortikoszteroidok nem enyhítik kellőképpen a gyulladást, akkor helyettük vagy mellettük kaphat a beteg az immunrendszert elnyomó gyógyszereket (immunszuppresszív gyógyszerek), pl. ciklofoszfamidot. Gyakran más gyógyszereket (pl. vérnyomáscsökkentők) is adni kell, hogy elejét vegyék a belső szervek károsodásának.
A kezelés ellenére számos életfontosságú szerv működése leállhat, vagy az elgyengült erek kiszakadhatnak. A veseelégtelenség gyakori halálok. Végzetes fertőzések szintén előfordulnak, mivel a kortikoszteroidok és az immunszuppresszív gyógyszerek hosszas használata miatt csökken a szervezet ellenállóképessége.
A reumás polimialgia súlyos fájdalmakat és merevséget okoz a nyak, a váll és a csípő izmaiban.
Általában az 50 éven felüli korosztály betegsége, és kétszer olyan gyakori nőkben, mint férfiakban. Oka ismeretlen. Bár fájdalmas, a reumás polimialgia nem okoz gyengeséget vagy izomkárosodást. Néha az óriássejtes arteritisszel együtt fordul elő.
240
A csontok, ízületek és izmok betegségei
A beteg súlyos fájdalmat és merevséget tapasztal a nyak, a váll vagy a medenceöv izmaiban. A merevség a legrosszabb reggel, hosszabb ülés vagy fekvés után. Az izomtünetekhez láz, rossz közérzet, súlycsökkenés és depresszió társulhat. A tünetek megjelenhetnek heveny formában vagy fokozatosan.
Az orvos a diagnózist egyrészt a fizikális vizsgálatra, másrészt a laboratóriumi eredményekre alapozza. Általában nem szükséges az izomszövetek biopsziája, de ha mégis elvégzik, nem mutat izomkárosodást. Az elektromiográfíaA eredménye szintén negatív. A vér laboratóriumi vizsgálata néha vérszegénységet fed fel. Az egyetlen laboratóriumi lelet, mely rendszerint kóros, a vörösvértest-süllyedés; ez általában igen magas. A kreatinkináz szintje, mely polimiozitiszben az átlagnál magasabb, reumás polimialgiában normális.
A reumás polimialgia általában drámaian javul, ha a beteg kis dózisban kortikoszteroidot, például predni- zolont kap. Ha a betegség óriássejtes arteritisszel együtt fordul elő, akkor a kortikoszteroidból is nagyobb dózis szükséges. Ahogy a panaszok enyhülnek, fokozatosan csökkenthető a gyógyszer adagja a még hatékony mennyiségig. A legtöbb betegnél 2-4 év után elhagyható a prednizolon, bár egyes betegeknek kis dózisban még ennél is hosszabb ideig kell szedniük. Aszpirinnal és más nem-szteroid gyulladáscsökkentő gyógyszerrel a javulás kevésbé jelentős.
Az óriássejtes arteritisz (arteritis temporalis) a nagy artériák idült, gyulladásos betegsége.
A betegség előfordulásának aránya 50 év fölött 1:1000, és kicsivel gyakoribb nőkben, mint férfiakban. Az okát nem ismerjük, a tünetek pedig a reumás polimialgia tüneteivel átfedést mutatnak. Emiatt néhány szakember úgy véli, hogy a két betegség ugyanaz, csak a tünetek különböznek.
A tünetek sokfélék, attól függően, hogy a betegség melyik artériában jelentkezik. Legtöbbször a fej nagy artériái betegszenek meg, ilyenkor hirtelen súlyos fej-
▲ lásd a 287. oldalt
■ lásd a 189. oldalt
fájás lép fel, rendszerint a halánték- vagy a tarkótájékon. A halántéki vérerek tapintással duzzadtnak, gö- bösnek érezhetők. A fejbőr fésülködéskor fájdalmas. Kettős látás, homályos látás, nagy vakfoltok, vakság az egyik szemre, vagy egyéb szemtünetek alakulhatnak ki. A legnagyobb veszély a végleges vakság, mely hirtelen áll be, ha a látóideg vérellátása megszűnik. Jellemző még az állkapocs, a rágóizmok és a nyelv fájdalma evés vagy beszéd során. Az egyéb tünetek megegyezhetnek a reumás polimialgia tüneteivel.
A diagnózist a tünetekre és a fizikális vizsgálatra alapozzák, és a halánték-artéria biopsziájával erősítik meg. A vérvizsgálatok szintén hasznosak: a betegeknél általában a vörösvértest-süllyedés igen magas, és vérszegénység észlelhető.
Mivel az óriássejtes arteritisz a kezeletlen betegek 20%-ában vakságot okoz, a kezelést azonnal el kell kezdeni, ha a betegség gyanúja felmerül. A prednizolon hatékony gyógyszer. Kezdetben nagy adagot kap a beteg, mivel a cél az erek gyulladásának megállítása. Több hét után az adagot lassan mérsékelni lehet, ha a beteg állapota javul. A betegek egy részénél a prednizolon szedése néhány év után abbahagyható, de sokaknál a kúrát kis adagban hosszú évekig folytatni kell, hogy a tünetek ne térjenek vissza, illetve hogy megakadályozzák a vakságot.
A Wegener-granulomatózis ritka betegség. Többnyire az orrüregek, a torok és a tüdő nyálkahártyájának gyulladásával kezdődik,^ majd a gyulladás az egész testben átterjed a vérerekre (általános vaszkulitisz), vagy pedig halálos kimenetelű vesebetegséggé fejlődik.
A betegség bármely életkorban előfordul, és férfiakban kétszer olyan gyakori, mint nőkben. Oka ismeretlen. Fertőzésre hasonlít, de fertőzést okozó mikroorganizmusokat nem lehet kimutatni. A vélemények inkább azt valószínűsítik, hogy olyan allergiás folyamatról van szó, melynek kiváltó okát még nem sikerült azonosítani. Mindenesetre egy olyan erős és szabálytalan immunválasz észlelhető, mely a test számos szövetét károsítja.
A betegség érgyulladást (vaszkulitiszt) okoz, és egy másik ritka gyulladást (granulóma vagy sarjdaganat), mely végül elpusztítja az ép szöveteket.
A betegség kezdődhet heveny formában vagy lappangva. Az első tünetek általában a felső légutakban,
tsz ízületek és a kötőszövet betegségei
241
az orrban, az orrmelléküregekben, a fülben és a légcsőben (trachea) észlelhetők, és a következők lehetnek: súlyos orrvérzés, orrmelléküreg-gyulladás, középfülgyulladás (otitisz média) vagy köhögés vérköpéssel. Az orr nyálkahártyája kipirosodik, egyenetlen lesz, és könnyen vérzik. Láz, általános elesettség, étvágytalanság, ízületi fájdalom és duzzadás, valamint szem- és fiilgyulladás tapasztalható. Ha a betegség a szívartériákat is érinti, mellkasi fájdalmat vagy szívinfarktust (szívizominfarktus) okozhat, ha pedig kiterjed az agyra vagy a gerincvelőre, számos idegrendszeri betegség tüneteit mutatja.
Ezután kialakulhat a betegség újabb szakasza, melynek során az erek gyulladása az egész szervezetben jelentkezik. Emiatt testszerte terjedő sebek képződnek a bőrön, és súlyos hegek maradnak vissza. A vese károsodása, mely gyakori tünet a Wegener-granulomatózis ezen fázisában, az enyhe működési zavartól az életveszélyes elégtelenségig terjedhet. A súlyos vesebetegség magas vérnyomást okoz, továbbá a bomlástermékek egyre fokozódó mennyisége miatt egyéb tünetek is jelentkeznek (urémia – veseelégtelenség). A Néha a betegség a fő szervek körül csak a tüdőt érinti. Granulómák (csomók) alakulnak ki a tüdőben, és ezek miatt romlik a légzés. Gyakori az vérszegénység, amely súlyos is lehet.
A beteg állapota javulhat spontán is, de kezelés nélkül a Wegener-granulomatózisban szenvedő beteg állapota többnyire romlik, és gyakran halálos kimenetelű.
A Wegener-granulomatózis korai felismerése és kezelése igen fontos, mert így a komplikációk (pl. vesebetegség, szívroham, agykárosodás) megakadályozhatok. Az orvos általában már a jellemző tünetek alapján felismeri a betegséget, de biopsziát végez az érintett területen, hogy megerősítse a diagnózist. Bár a vérvizsgálatok alapján a betegség diagnózisa nem állítható fel egyértelműen, de megerősíthetik a kórkép gyanúját. Az egyik ilyen vizsgálat a neutrofil sejtek citoplazmája elleni antitesteket méri; ezek nagy valószínűséggel utalnak a betegségre. Ha az orrban, torokban vagy bőrön nem észlelhetők a betegség jelei, a diagnózis nehéz, mivel az egyéb tünetek és a röntgenfelvételek számos tüdőbetegség jellegzetességeire emlékeztetnek.
A betegség kiterjedt formája korábban minden esetben halálos volt. A kilátások azonban az immunszup- presszív gyógyszerek alkalmazásával lényegesen javultak. Ezek a gyógyszerek, például a ciklofoszfamid vagy az azatioprin, megfékezik a betegséget, mivel mérsékelik a szervezet szabálytalan immunválaszát. A Kezelést rendszerint legalább egy évig folytatni kell, ~.eg a tünetek megszűnése után is. A kortikoszteroidok
adagja – ezeket egyidejűleg adják a gyulladás elfojtására – általában csökkenthető, majd szedésük abbahagyható. Mivel az említett gyógyszerek miatt a szervezet ellenállása fertőzésekkel szemben csökken, antibiotikumok lehetnek szükségesek, pl. a tüdőgyulladás kezelésére, mely akkor jelentkezhet, ha a tüdő károsodik. Néha a vérszegénység olyan súlyos, hogy a betegnek vérátömlesztést kell adni.
A Reiter-szindróma az ízületek és az inak tapadási helyének gyulladása az ízületek közelében. A betegség gyakori jellemzője még a szem kötőhártyájánaM és a száj, a húgyutak, a vagina és a pénisz nyálkahártyájának gyulladása, valamint egy jellegzetes bőrkiütés.
A Reiter-szindrómát reaktív artritisznek is nevezik, mert az ízületek gyulladása nagy valószínűség szerint reakció a test más részeiből eredő fertőzésre. A betegség leggyakoribb 20 és 40 év közötti férfiakban.
A szindrómának két formája van. Az egyik szexuális úton terjedő fertőzések, például a chlamydia fertőzés után alakul ki főleg fiatal férfiaknál, a másik általában a bélfertőzések, pl. a szalmonella után. A Reiter-betegség valószínűleg azért fejlődik ki ezen fertőzések után, mivel egyes betegek genetikusán hajlamosak az ilyen típusú reakcióra. A reakció ugyanahhoz a génhez kapcsolódik, melyet a szpondilitisz ankilopo- etikában szenvedő betegeknél találtak. A legtöbb esetben azonban nem lép fel Reiter-szindróma az említett fertőzések után.
A tünetek tipikusan 7-14 nappal a fertőzés után kezdődnek. Az első általában a húgycső (uretra) gyulladása. Férfiakban ez a gyulladás közepes fájdalommal jár, és a hímvesszőből váladék távozik. Fájdalmas gyulladás alakulhat ki a prosztatában is. Nőkben a nemi szervekben és a húgyutakban észlelhetők tünetek, ha egyáltalán vannak, és általában enyhék: enyhe hüvelyváladék és kellemetlen vizelés.
A kötőhártya (a szemhéjak szélét és a szemgolyót borító hártya) kipirosodik és begyullad. A gyulladás viszkető, égető érzéssel és fokozott könnyezéssel jár. Az ízületi fájdalom és gyulladás lehet enyhe vagy súlyos. Általában egyszerre több ízületben is tapasztalha-
▲ lásd az 593. oldalt
■ lásd az 1037. oldalt
242
A csontok, ízületek és izmok betegségei
tó, különösen a térdben, a lábujjak ízületeiben, és azokon a helyeken, ahol az inak a csontokhoz kapcsolódnak, pl. a sarok. Súlyosabb esetekben a hátgerincben is gyulladás keletkezik, ez szintén fájdalmat okoz.
Apró, fájdalmatlan kis sebek alakulnak ki a szájban, a nyelven, és a hímvessző végén. Néha jellegzetes, kemény, megvastagodott foltokból álló kiütés képződik a bőrön, különösen a tenyéren és a talpon. Sárga lerakódás figyelhető meg az kéz- és lábkörmök alatt.
A kezdeti tünetek 3-4 hónap múlva a legtöbb betegben megszűnnek. A betegek felében azonban az ízületi gyulladás vagy az egyéb tünetek több éven keresztül visszatérnek. Ha a betegség sokáig elhúzódik vagy gyakran visszatér, a gerinc és az ízületek deformálódhatnak. A Reiter-szindrómában szenvedő betegek közül igen kevesen válnak véglegesen rokkanttá.
Az ízületek, a nemi és húgyúti szervek, illetve a bőr és a szem tüneteinek együttese alapján az orvos már gyanakodhat a Reiter-szindrómára. Mivel azonban a tünetek nem mindig jelennek meg egyszerre, a betegséget sokszor csak néhány hónap után lehet felismerni. Nincs olyan egyszerű laboratóriumi vizsgálat, amely alapján a diagnózis egyértelműen meghatározható lenne. Vizsgálat céljából mintát vehetnek tamponnal a húgycsőből, vagy tűvel az ízületi folyadékból. Máskor biopsziát végeznek az ízületen (kivesznek egy kevés szövetet, és mikroszkóppal elemzik), és így próbálják azonosítani a betegséget kiváltó fertőző kórokozót.
A beteg először antibiotikumokat kap a fertőzésre, de a kezelés nem mindig sikeres, és nem ismert, hogy mennyi az optimális ideje. Az ízületi gyulladásra általában nem-szteroid gyulladásgátlót kell szedni. Ezenkívül szulfaszalazint vagy metotrexátot, azaz immunszuppresszív szereket írhatnak fel, akárcsak a reumás ízületi gyulladásban szenvedő betegeknek. A kor- tikoszteroidokat általában nem tablettában, hanem injekcióban adják, közvetlenül a gyulladt ízületbe; ez sokszor segít. A kötőhártya-gyulladás és a bőrsebek nem igényelnek kezelést, bár a súlyos szemgyulladásra néha kortikoszteroid kenőcsöt vagy szemcseppet adnak.
A Beh^et-szindróma idült, visszatérő gyulladásos betegség, melynek fő jellemzői: kiújuló fájdalmas szájsebek, bőrhólyagok, gyulladás a nemi szerveken és duzzadt ízületek.
A szem, a vérerek, az idegrendszer és a gyomor-bélrendszer gyulladása szintén előfordul.
A betegség kétszer olyan gyakori férfiakban, mint nőkben. Általában a 20-30 éves kor között alakul ki, de néha gyermekkorban is. Az Egyesült Államokban viszonylag ritka, leginkább a mediterrán országok, Japán, Korea és Kínában a selyemút mentén fekvő területek lakosságát veszélyezteti. A Behget-szindróma oka ismeretlen, de keletkezésében valószínűleg szerepet játszanak bizonyos vírusok és autoimmun betegségek.
Első tünetként szinte minden betegben visszatérő, fájdalmas szájsebek alakulnak ki, melyek hasonlítanak az aftákhoz. A hímvesszőn, a herezacskón és nőknél a szeméremtesten kifejlődő sebek rendszerint szintén fájdalmasak, a hüvelyben lévők viszont gyakran nem okoznak panaszt.
A többi tünet később jelentkezik, ami jelenthet néhány napot vagy akár éveket. A szem bizonyos részének visszatérő gyulladása (visszatérő iridociklitisz) fájdalmat, fényérzékenységet, és homályos látást okoz. Számos egyéb szembetegség is előfordulhat; az egyik az uveitisz (az uvea – a szemgolyó középső része – gyulladása), amely kezelés nélkül vakságot okozhat.
Bőrhólyagok, és gennyes pattanások a betegek 80%-án észlelhetők. A bőr a legapróbb sérülések, például egy injekció hatására is megduzzad és begyullad. A betegek körülbelül felénél viszonylag enyhe, az ízületet nem károsító ízületi gyulladás lép fel a térdben és egyéb nagy ízületekben. Az erek gyulladása (vaszkulitisz) testszerte előfordul, szövődményeként vérrög, aneurizma (kidudorodik a meggyengült érfal), gutaütés és vesekárosodás keletkezhet. A betegség a gyomor-bél rendszerben is okozhat elváltozást, ennek tünetei az enyhe hasi panaszoktól a súlyos görcsökig és hasmenésig terjednek.
A Behget-szindróma visszatérő tünetei rendkívül za- varóak. A tünetek, vagy a tünetmentes időszakok (remissziók) hetekig, évekig vagy évtizedekig eltarthatnak. A betegség egyik lehetséges következménye a bénulás. Néha az idegrendszerben, a gyomor-bél csatornában vagy az erekben keletkező károsodás végzetes.
A diagnózist a fizikális vizsgálatra kell alapozni, mivel nincs olyan laboratóriumi teszt, amellyel a Behget- szindróma kórismézhető lenne. A diagnózis megerősítése hónapokat is igénybe vehet. A tünetek alapján az
Az ízületek és a kötőszövet betegségei
243
orvos számos más betegségre is gondolhat, olyanokra, mint pl. a Reiter-szindróma, Stevens-Johnson-szindró- ma, szisztémás lupusz eritematózus, Crohn-betegség vagy a fekélyes kolitisz.
Bár a betegséget nem lehet meggyógyítani, a tünetek általában enyhíthetők. Kortikoszteroidok alkalmazásával például gyógyítható a szem gyulladása és a bőrkiütések. Az injekciót kerülni kell, mivel a helyén súlyos gyulladás képződhet. Azokat a betegeket, akikben súlyos szem- vagy idegrendszeri gyulladást észlelnek, prednizolonnal vagy másik kortikoszteroiddal kell kezelni. Ciklosporint, azaz immunszuppresszív (immunreakciót gátló) gyógyszert adnak, ha a szemproblémák igen súlyosak, és ha a beteg tünetei nem reagálnak megfelelően a prednizolonra.
A szpondilitisz ankilopoetika kötőszöveti betegség, mely a hátgerinc és a nagy ízületek gyulladásával és az ebből eredő merevséggel és fájdalommal jár.
A betegség háromszor olyan gyakori férfiaknál, mint nőknél, leggyakrabban 20-40 éves kor között kezdődik. Oka nem ismert, bár genetikai tényezőre utal, hogy bizonyos családokban nagyobb előfordulást mutat. A betegség 10-20-szor gyakoribb viszont azokban, akiknek a szülei vagy testvérei is betegek.
A gyulladás enyhe és középsúlyos fellobbanásai csaknem teljesen tünetmentes időszakokkal váltakoznak. A leggyakoribb tünet a hátfájás, mely minden alkalommal és minden betegben más és más erősségű. A fájdalom legkellemetlenebb éjszaka. Gyakori tünet a reggeli ízületi merevség is, mely mozgás vagy tevékenység után csökken. A derék fájdalma és az ott lévő izmok görcse gyakorta azzal is oldódik, ha a beteg elő- rehajlik. Ezért a betegek gyakran görnyedt testtartást vesznek fel, ami, ha nem kezelik, állandósulhat. Másoknál a gerinc észrevehetően merev és egyenes lesz. A hátfájáshoz egyéb tünetek is társulnak: étvágytalanság, súlyvesztés, fáradékonyság és vérszegénység. Ha a bordákat és a hátgerincet összekötő ízületek is gyulladtak, a fájdalom mély légvétel esetén korlátozhatja a mellkas kitágulását. Néha a fájdalom a nagy ízületekben. például a csípő, a térd, vagy a váll ízületeiben kezdődik.
A betegek egyharmadában enyhe, kiújuló szemgyul- ;adas észlelhető (heveny iritisz), mely azonban rend
szerint nem rontja a látást. Ritkán a gyulladás a szívbillentyűket is érinti. Ha a sérült csigolya nyomja az idegszálakat vagy a gerincvelőt, akkor az adott idegek által ellátott területen érzéketlenség, gyengeség, fájdalom tapasztalható. Az úgynevezett kauda equina szindróma, mely igen ritka szövődmény, akkor alakul ki, ha a gyulladásos gerincoszlop azt az idegcsoportot nyomja, mely túlnyúlik a gerincvelő végén. A kauda equina szindróma a következő tünetből áll: impotencia, a vizelet visszatartásának nehézsége éjszaka, csökkent érzékelés a húgyhólyagban és a végbélben, és a bokareflexek megszűnése.
A diagnózis egyrészt az észlelt tüneteken, másrészt a gerincről és az érintett ízületekről készített röntgenfelvételeken alapszik. Az utóbbiak a hátgerinc és a csípőcsont közötti ízületek (keresztcsontcsípőtáji ízület) pusztulását mutatják, és „csonthi- dak” kialakulását a csigolyák között; a gerinc ezek miatt válik merevvé. A vörösvértest-süllyedés általában magasabb, ezenkívül a betegek 90%-ában kimutatható a HLA-B27 nevű gén, mely a betegségre jellemző.
A betegek többsége nem válik rokkanttá, és szokásos, tevékeny életét élheti. Olykor azonban a betegség gyorsan romlik, és súlyos torzulásokat okoz.
A kezelés fő célja a hát és az ízületek fájdalmának csökkentése, és a gerinc kóros görbületének megakadályozása vagy javítása. Aszpirinnal és más nem-szteroid gyulladásgátló gyógyszerrel enyhíthető a fájdalom és a gyulladás. Ezek közül a gyógyszerek közül az indometacin tűnik a leghatékonyabbnak; mellékhatások, veszélyek és költségek szempontjából azonban változatos a kép. A kortikoszteroidokat csak az iritisz rövid távú kezelésére vagy súlyos ízületi gyulladásra adják (általában injekcióban, közvetlenül az ízületbe). Izomlazítókat és kábító fájdalomcsillapítókat csak rövid ideig alkalmaznak a súlyos fájdalmak és izomgörcsök oldására. Műtéttel a beteg ízület helyére mesterséges ízületet (protézist) ültethetnek be. Ezzel a károsodott felszínű vagy görbült helyzetben rögzült csípő- és térdízületben megszűnik a fájdalom, és visszatérhet a rendes működés.
A kezelés hosszú távú célja az egyenes testtartás megőrzése és a hátizmok erősítése. Napi tomázással erősíthetők azok az izmok, amelyek a gömyedésre való hajlamot ellensúlyozzák.
244
![]()
A köszvény és az álköszvény közvetlen oka, hogy kristály rakódik le az ízületekben, és ez a lerakódás mindkét esetben fájdalmas ízületi gyulladáshoz (artritisz) vezet. A két betegségben azonban különböző típusú kristályok rakódnak le.
A köszvény kiújuló, rohamokban jelentkező, igen fájdalmas izületi gyulladás, melyet a nátrium-urát kristályok lerakódása okoz. Ezek a kristályok azért gyűlnek fel az ízületekben, mert a vérben a húgysav szintje magasabb a szokásosnál (hiperurikémia).
Kz ízületi gyulladás az ismétlődő rohamok után idültté válhat, és torzíthatja az ízületet. A köszvényes betegek csaknem 20%-ában vesekövek is kialakulnak.
A húgysav a sejtek lebomlásának egyik mellékterméke. Bizonyos mennyiség az egészséges ember vérében is van, mivel a szervezetben állandóan folyik a sejtek lebomlása és az új sejtek keletkezése, továbbá a szokásos ételekben is megtaláljuk előanyagait. A húgysav szintje akkor lesz rendellenesen magas, ha a vesék nem tudnak elegendő mennyiséget eltávolítani a vizelettel. A húgysav igen nagy mennyiségben képződhet az enzimműködés bizonyos örökletes zavarai esetén, vagy bizonyos betegségekben, pl. a vér daganatos betegségeiben, melyek során a sejtek szaporodása és pusztulása felgyorsul. Bizonyos típusú vesebetegségek és gyógyszerek szintén csökkentik a vese azon képességét, hogy eltávolítsa a vérből a húgysavat.
A köszvényes roham (heveny köszvényes artritisz) váratlanul tör rá a betegre. Kiválthatja kisebb sérülés, műtét, nagy mennyiségű alkohol vagy fehérjében dús táplálék fogyasztása, fáradtság, lelki stressz, betegség. Rendszerint súlyos fájdalom kezdődik, hirtelen egy vagy több ízületben, gyakran éjszaka, majd fokozatosan erősödik, és gyakran elviselhetetlenné válik. Az ízületek megduzzadnak, a fölöttük lévő bőr vörös vagy bíborszínű, feszes, fényes, és meleg. E bőrterület érintésre rendkívül fájdalmas.
A betegség leggyakrabban az öregujj alapjánál lévő ízületben keletkezik – ezt podagrának hívják -, de
gyakran alakul ki a rüszt, a boka, a térd, a csukló és a könyök ízületeiben. A kristályok inkább ezekben a távolabb elhelyezkedő ízületekben keletkeznek, mivel ezek hűvösebbek, mint a test többi része, és az urát alacsonyabb hőmérsékleten jobban kristályosodik. Kristály képződhet a fülben és egyéb, viszonylag hideg szövetben is. Ritkán lesznek köszvényesek a nagyobb ízületek, a hátgerinc, a csípő és a váll.
A heveny köszvényes artritisz egyéb tünetei a következők: láz, hidegrázás, általános rossz közérzet és heves szívverés. A köszvény általában súlyosabb akkor, ha 30 éves kor alatt kezdődik. Rendszerint a középkorú férfiak és a változás kora utáni nők betegsége.
Az első néhány roham általában csak egy ízületet érint, és néhány napig tart. A tünetek fokozatosan megszűnnek, az ízület normális működése visszatér, és a betegnek a következő rohamig nincs panasza. A betegség előrehaladtával azonban a kezeletlen rohamok hosszabb ideig tartanak, gyakoribbak és több ízületre is kiterjednek. Az érintett ízületek végleges károsodást szenvedhetnek.
Súlyos, idült köszvényben az ízületek deformálódá- sa is gyakori. A folyamatosan lerakódó urát kristályok károsítják az ízületet és az inakat, így a mozgás egyre korlátozottabb. Az urát kristályok a beteg ízületek körül a bőr alatt kemény csomókban rakódnak le (tophu- sok). Csomók képződhetnek a vesében és más szervekben, így a bőr alatt a fülben vagy a könyök körül. Ha nem kezelik, a kézen és a lábon lévő csomók felszakadnak, és a kristály krétaszerű masszaként távozik.
A köszvény diagnózisa gyakran felállítható a jellemző tünetek, illetve az ízület vizsgálata alapján. A vérben mért magas húgysavszint megerősíti a diagnózist, bár előfordul, hogy ez az érték normális akut rohamok alatt is. A diagnózist megerősíti, ha az ízületi folyadékból (injekciós tűvel) vett mintában tű alakú urát kristályok láthatók mikroszkóp alatt (a mikroszkóp megvilágításához speciális, polarizált fényt használnak).
A kezelés elsődleges célja a fájdalom csökkentése és a gyulladás megfékezése. Ennek hagyományos gyógy
1
Köszvény és álköszvény
245
szere a kolchicin. A gyógyszer hatására 12-24 óra alatt alábbhagy az ízületi fájdalom, és 48-72 óra múlva megszűnik. A kolchicint általában szájon át kapja a beteg, de adható injekcióban is, ha gyomorpanaszokat okoz. Gyakran vált ki hasmenést, és előfordulnak súlyosabb mellékhatások is, pl. a csontvelő károsodása.
A nem-szteroid gyulladáscsökkentő gyógyszereket, pl. ibuprofen, indomethacin, jelenleg gyakrabban használják, mint a kolchicint, mivel ezek is hatékonyan csökkentik az ízületi fájdalmat és duzzadást.A Néha kortikoszteroidot, pl. prednizolont írnak fel ugyanebből a célból. Ha a betegség csak egy-két ízületre terjed ki, mikrokristályos kortikoszteroid szuszpenziót injekciózhatnak az ízületbe ugyanazon a tűn keresztül, amellyel mintát vettek belőle. Ezzel a módszerrel hatékonyan gyógyítható az urát kristályok által okozott gyulladás. Ritkán további fájdalomcsillapítókat, pl. kodeint vagy meperidint alkalmaznak, vagy sínben rögzítik a gyulladt ízületet, hogy a fájdalmat csökkentsék.
A második lépés a betegség visszatérésének megakadályozása. Ehhez sokszor az is elegendő, ha a beteg sok folyadékot iszik, kerüli az alkoholos italokat, és kevesebb fehérjében gazdag ételt fogyaszt. Sok kösz- vényes egyben túlsúlyos is. A testsúly csökkentésével gyakran a vér húgysavszintje is normalizálódik, vagy csaknem az egészséges szintre csökken.
A betegek egy részénél, elsősorban azoknál, akiknek ismételt, súlyos köszvényes rohamaik vannak, hosz- szabb gyógyszeres kezelést kell kezdeni a roham megszűnte után, és folytatni kell a rohamok között is. A kolchicin kis adagban naponta szedve megakadályozza a rohamokat, vagy legalábbis csökkenti gyakoriságukat. Rendszeresen szedett nem-szteroid gyulladásgátló gyógyszerek szintén megakadályozhatják a rohamok egy részét. Néha mind a kolchicinra, mind a nem-szteroid gyulladáscsökkentőre szükség van. Ez a gyógyszer-kombináció azonban nem előzi meg, illetve nem gyógyítja meg a kristálylerakódás miatt kialakult, előrehaladott izületi károsodást, és veszélyes lehet azok számára, akiknek vese- vagy májbetegségük van.
A probenecid vagy a szulfinpirazon tartalmú gyógyszerek azzal csökkentik a vér húgysavszintjét, hogy fokozzák a kiürülését a vizeletben. Az aszpirin gátolja a probenecid és a szulfinpirazon hatását, ezért ezekkel a gyógyszerekkel együtt nem szedhető. Ha ilyenkor fájdalomcsillapítókra is szükség van, paracetamolt vagy egy nem-szteroid gyulladáscsökkentőt (pl. ibuprofent) nyugodtan szedhet a beteg. Jelentős mennyiségű folyadékot kell fogyasztani (legalább 3 litert naponta), mert ezzel csökkenthető az ízületek és a vese károsodásának
veszélye, mely a húgysav kiürülésének fokozódása során fenyeget.
Az allopurinol, mely gátolja a húgysav termelődését a szervezetben, különösen hasznos, ha a húgysavszint magas és ugyanakkor vesekő vagy vesekárosodás is fennáll. A gyógyszer azonban gyomorbántalmakat, bőrkiütést okozhat, csökkentheti a fehérvérsejtek számát, és károsíthatja a májat.
A vér húgysavszintjének csökkenésével a fölön, kézen és lábon lévő csomók többsége lassan eltűnik. A rendkívül nagy csomókat azonban sebészeti beavatkozással kell eltávolítani.
Néha azokat is gyógyszerekkel kezelik, akiknél magas húgysavszint mutatható ki a vérben, de nincsenek köszvényes tüneteik. A mellékhatások veszélye miatt azonban ez a kezelés csak akkor indokolt, ha a vizeletben mért húgysavszint nagyon magas. Ezekben a betegekben allopurinollal megakadályozható a vesekövek kialakulása.
Az álköszvényt (kalcium-pirofoszfát-dihidrát kristályok lerakódása) fájdalmas ízületi gyulladás időszakos rohamai jellemzik. Az ízületi gyulladást a kalcium-piro- foszfát kristályok lerakódása okozza.
Általában idősebb emberekben alakul ki, férfiakban és nőkben kb. egyforma arányban, és végül az érintett ízületek deformálódásához vezet.
Az álköszvény oka ismeretlen. Előfordul más betegségek mellett, pl. ha a vérben kórosan magas a kalciumszint, a mellékpajzsmirigy-hormon túltermelése (hiperparatireózis) miatt, vagy ha a normálisnál magasabb a vas szintje a szövetekben (hemokromatózis), illetve ha alacsony a magnézium szintje a vérben (hipo- magnezémia).
A tünetek rendkívül változatosak. Egyes betegekben fájdalmas ízületi gyulladás jelentkezik rohamokban a térdben, a csuklóban vagy egyéb, viszonylag nagyobb ízületekben. Másokban elhúzódó, idült fájdalom vagy merevség alakul ki a kar és a láb ízületeiben. A tünetek könnyen összetéveszthetők a reumatoid artritisz tüneteivel. A heveny rohamok általában kevésbé súlyosak, mint a köszvényben. A betegek egy részének nincsenek
▲ lásd az 55. és a 291. oldalt
246
A csontok, ízületek és izmok betegségei
fájdalmai a rohamok között, másoknál egyáltalán nem jelentkezik fájdalom, annak ellenére, hogy jelentős kristálylerakódás mutatható ki.
Az álköszvény könnyen összetéveszthető más betegségekkel, leginkább a köszvénnyel. A diagnózishoz injekciós tűvel folyadékmintát vesznek a gyulladt ízületből. Az ízületi folyadékban kalcium-pirofoszfát (nem pedig urát) kristályok mutathatók ki. Röntgenfelvétellel alátámasztható a diagnózis, mivel a kalcium- pirofoszfát kristályok, ellentétben az urát kristályokkal, nem engedik át a röntgensugarakat, és fehér lerakódásként láthatók a röntgenfelvételen.
A kezeléssel általában megszüntethetők az akut rohamok, és megakadályozhatok az újabbak, de nem lehet meggátolni az érintett ízületek károsodását. Leggyakrabban nem-szteroid gyulladáscsökkentőket, például ibuprofent használnak a fájdalom és a gyulladás enyhítésére. Néha kolchicint adnak intravénásán a roham alatt a gyulladás és a fájdalom csökkentésére, és később naponta kis adagban szájon át szedheti a beteg a rohamok megelőzése céljából. Olykor a feleslegben lévő ízületi folyadékot leszívják, és mikrokristályos kortikoszteroid szuszpenziót injekcióznak az ízületbe a gyulladás csökkentésére. A kristályok eltávolítására azonban jelenleg nincs hatékony, hosszú távú gyógymód.
53 FEJEZET
Csontok és ízületek fertőzései
A csontokat, valamint az ízületekben lévő folyadékot és szöveteket fertőzés érheti. Ezek közé a fertőzések közé tartozik az oszteomielitisz és a fertőzéses ízületi gyulladás.
Az oszteomielitisz baktériumok, ritkábban gombák által okozott csontfertőzés.
A csontok fertőzése során a csontok lágy, belső része (csontvelő) gyakran megduzzad. Mivel a szövet duzzadását a csont merev, külső fala behatárolja, a velőben lévő erek összenyomódnak, és a csont vérellátása csökken vagy megszűnik. Megfelelő vérellátás nélkül a csont egy része elhal. A fertőzés ezenkívül kifelé is terjedhet, és a csont melletti lágyszövetekben, pl. az izmokban gennyes tályogokat (abszcesszus) képezhet.
A csontok általában védettek a fertőzésekkel szemben, mégis érhetik őket kórokozók háromféle módon: a vérből, közvetlenül a külvilágból vagy a szomszédos lágyszövetekből.
A vér fertőző kórokozókat szállíthat a csontokba a szervezet más részeiből. A gyermekeknél a fertőzés általában a láb-, és a karcsontok végénél alakul ki, felnőtteknél pedig a gerincoszlopban (csigolyákban). A művesével kezelt betegek, illetve azok, akik kábítószereket injekcióznak magukba, különösen fogékonyak a
csigolyák fertőzésére (a csigolyák oszteomielitisze). Fertőzés alakulhat ki ezenkívül azokon a helyeken, ahol fémet erősítenek a csonthoz; erre gyakran kerül sor csípőtörések vagy más, bonyolultabb törések megerősítésekor. A tuberkulózis baktériuma szintén megfertőzheti a csigolyákat (Pott-betegség).
A kórokozók közvetlenül is bejuthatnak a csontokba nyílt töréseken keresztül, csontműtétek során, vagy olyan fertőzött tárgyakból, melyek a csontig szóródnak. A beültetett ízületi protézisek a műtét során gyakran fertőződnek meg, s ezekről a kórokozók átterjedhetnek a szomszédos csontállományra.
A csontot körülvevő lágyszövetek fertőzése néhány nap vagy hét alatt szintén átteijedhet a csontra. A lágyszövetek fertőzését okozhatja sérülés, sugárkezelés vagy rák, de kiindulhat olyan bőrfekélyekből is, melyek a rossz vérkeringés vagy cukorbetegség miatt képződnek. Az orrmelléküregek, az íny és a fogak fertőzései a koponyára terjedhetnek át.
Gyermekeknél a vérből eredő csontfertőzések első tünete a láz, majd néhány nappal később a fertőzött csont fájni kezd. A csont feletti terület gyakran érzékeny és duzzadt, a mozgás fájdalmas.
A csigolyák fertőzése általában lappangva kezdődik, majd kitartó hátfájáshoz vezet. A hátgerinc tapintásra érzékeny. A fájdalom mozgáskor rosszabb, és nem segít rajta a pihenés, melegítés vagy a fájdalomcsilla
Csontok és ízületek fertőzései
247
pítók. A beteg gyakran láztalan, pedig a láz a fertőzés szokásos jele.
A környező lágyszövetek fertőzéseiből vagy a közvetlen behatolásból eredő csontfertőzéseknél fájdalom és duzzadás észlelhető a csont feletti területen, és tályogok keletkezhetnek a környező szövetekben. Az ilyen fertőzések sokszor nem okoznak lázat, és a vérvizsgálatok eredménye is negatív. A fertőzött ízületi vagy végtagprotézis általában kitartó fájdalmat okoz a fertőzött területen.
Ha a heveny csontfertőzést nem kezelik hatékonyan, idült oszteomielitisz alakulhat ki. Ez a típusú fertőzés néha hosszú ideig rejtve marad, mivel hónapokig vagy évekig nincsenek tünetei. Legtöbbször azonban az idült oszteomielitisz csontfájdalmat okoz, visszatérő fertőzések alakulnak ki a csont feletti lágyszövetekben, és genny távozik állandóan vagy időszakonként a bőrön keresztül. A csontból származó gennyes váladék a bőrfelszínt áttörve egy kis járaton (sipolyon) keresztül ürül.
A tünetek és a fizikális vizsgálat alapján már valószínűsíthető az oszteomielitisz diagnózisa. A fertőzött területet a csontszcintigráfia (radioizotóp technécium- mal végzett vizsgálat) szinte minden esetben rendellenesnek mutatja, kivéve a csecsemőket, de röntgenfelvételen általában csak akkor vehető észre a fertőzés, ha legalább 3 hét eltelt az első tünetek megjelenése után. Komputertomográfiával (CT) vagy mágneses rezonancia vizsgálattal (MRI) szintén jól behatárolható a fertőzött terület. Ezek a vizsgálatok azonban nem mindig alkalmasak arra, hogy megkülönböztessék a fertőzést más csontbetegségektől. A csontfertőzés diagnózisához és a baktérium azonosításához az orvos mintát vesz a vérből, gennyből, ízületi folyadékból, vagy magából a csontból. A csigolyák fertőzésekor általában a csontszövetből vesznek mintát tűvel, vagy kisebb műtéttel.
Ha a csontfertőzés viszonylag nem régi és a vérből ered, antibiotikumokkal lehet a leghatékonyabban kezelni mind gyermekek, mind felnőttek esetében. Ha a fertőzést okozó baktériumot nem sikerül azonosítani, ikkor olyan antibiotikum szükséges, amely a Staphylococcus aureus ellen is hatékony, ez a baktérium okozza ugyanis a leggyakrabban az ilyen jellegű fertőzéseket. Néha egyéb baktériumokra ható antibiotikumot kell használni. Ha a fertőzés súlyos, akkor az antibiotikumot először intravénásán adják a betegnek, maid később szájon át, 4 6 hetes kúrában. A kezelést néha több hónapig kell folytatni. Ha a fertőzést sikerül a korai szakaszban felismerni, általában nincs szükség
műtétre. Máskor azonban a keletkező tályog műtéti feltárást igényel.
Felnőtteknek a csigolya fertőzésére általában célzott antibiotikumot adnak 6-8 hétig, és néha a betegnek ágyban kell maradnia. A műtétre a tályog kiürítése vagy a fertőzött csigolyák stabilizálása céljából lehet szükség.
Ha a csontfertőzés a szomszédos lágyszövetekről terjed át, a kezelés bonyolultabb. Műtéttel eltávolítják az elhalt szövetet és csontot, majd a hiányt egészséges csonttal, izmokkal, vagy bőrrel pótolják. Ezután a fertőzést antibiotikumokkal kezelik.
A fertőzött műízületet eltávolítják vagy kicserélik. Antibiotikumokat adnak már hetekkel a műtét előtt, hogy ugyanabban a műtétben meg lehessen oldani a fertőzött műízület eltávolítását és az új beültetését. Ritkán előfordul, hogy a kezelés nem sikeres, és a fertőzés tovább terjed. Ilyenkor újabb műtéttel rögzítik az ízületet, vagy amputálják a végtagot.
Ha a fertőzés a lábfej rossz vérkeringés vagy cukorbetegség okozta fekélyeiről terjed át a csontra, akkor számos különféle baktériumot találhatunk. Ezért önmagában antibiotikumokkal nehezen kezelhetők. A gyógyításhoz gyakran szükséges a fertőzött csont eltávolítása.
A fertőzéses artritisz az ízületi (szinoviális) folyadék és az izületi szövetek fertőzése.
A fertőzés kórokozói főképpen baktériumok, melyek általában a vérrel jutnak el az ízületbe, de a fertőződés bekövetkezhet közvetlenül is, például műtét, injekció vagy sérülés során. Különböző baktériumok okozhatják az ízület fertőzését, és a beteg életkorától függ, hogy közülük melyik a legvalószínűbb. Kisebb gyermekeknél leggyakrabban a staphylococcusok, a Haemophilus influenzáé, és az ún. Gram-negatív bacillusok mutathatók ki, míg nagyobb gyermekeknél és a felnőtteknél főként a gonococcusok (a gonorrea kórokozói) a staphylococcusok és a streptococcusok. A vírusok bármilyen életkorban okozhatnak ízületi fertőzést, leggyakoribb kórokozók a humán immunhiány vírus (HÍV), a par- vovírusok, a rubeola, a mumpsz és a hepatitisz-B vírusai. Az idült ízületi fertőzéseket leggyakrabban a tuberkulózis baktériuma és a gombák okozzák.
Kisebb gyermekekben a fertőzés általában lázzal és fájdalommal jár, ezért rendszerint nyűgösek. A gyermekek nem mozgatják a fertőzött ízületet, mert az mozgatásra vagy érintésre fájdalmas. Nagyobb gyermekekben és felnőttekben a baktérium vagy vírus eredetű ízületi fertőzés tünetei rendkívül hirtelen kezdődnek.
248
A csontok, ízületek és izmok betegségei
Az ízület általában kipirosodik és meleg lesz, és moz-
gatása vagy tapintása heves fájdalommal jár. A fertő-
zött ízületben folyadék gyűlik fel, ettől az megduzzad
és megkeményedik. A tünetek közé tartozik a láz és a
hidegrázás is.
A fertőzés leggyakrabban a térd, váll, csukló, csípő,
kézujjak és könyök ízületeiben alakul ki. Ha gombák
vagy mikobaktériumok (a tuberkulózis és hasonló fer-
tőzések kórokozói) okozzák, a tünetek általában kevés-
bé drámaiak. A legtöbb bakteriális, gombás és miko-
bakteriális fertőzés csak egy ízületet érint, néha azon-
ban többet is. A Lyme-kór baktériuma például leggyak-
rabban a térdízületet fertőzi meg. A gonococcus bakté-
riumok és a vírusok ugyanakkor egyszerre számos ízü-
letet megfertőzhetnek.
A fertőzött ízületet napok alatt súlyos pusztulás éri,
ha nem kezdik el haladéktalanul az antibiotikus keze-
lést. Emiatt, ha fertőzés gyanúja merül fel, azonnal el-
végeznek egy sor diagnosztikus vizsgálatot. Legtöbb-
ször mintát vesznek az ízületi folyadékból, megvizs-
gálják a benne lévő fehérvérsejtek számát, azonosítják
a baktériumokat és egyéb mikroorganizmusokat. A la-
boratóriumi vizsgálattal szinte mindig kitenyészthetők
és azonosíthatók az ízületi folyadékban lévő fertőző
baktériumok, kivéve akkor, ha antibiotikumot alkal-
maztak a közelmúltban. A gonorrea, a Lyme-kór és a
szifilisz kórokozó baktériumait azonban nehéz kimu-
tatni az izületi folyadékban.
Az orvos általában azért kér vér bakteriológiai vizs-
gálatot, mert az ízületi fertőzésekből a baktériumok
gyakran bekerülnek a vérkeringésbe is. A baktériumok
vizsgálata kiterjedhet a köpetre, a gerincfolyadékra,
vagy a vizeletre is, hogy a fertőzés eredete meghatá-
rozható legyen.
Fertőzés alapos gyanúja esetén rögtön antibiotikumot kell adni a betegnek, még mielőtt a laboratóriumi vizsgálatok azonosították a fertőző kórokozót. Azokat az antibiotikumokat kell először adni, melyek képesek elpusztítani a legvalószínűbb baktériumokat, és ha szükséges, később más antibiotikumok is adhatók. Először a beteg gyakran intravénásán kapja a gyógyszert, mert így megfelelő mennyiségű gyógyszer jut el a fertőzött ízületbe. Ritkán előfordul, hogy az antibiotikumot közvetlenül az ízületbe fecskendezik. Ha az antibiotikumot jól választják meg, a javulás általában már 48 órán belül észlelhető.
Meg kell akadályozni a genny felgyülemlését, mivel az károsítja az ízületet. A képződő gennyet az orvos tűvel távolíthatja el. Néha kis csövet vezetnek be a genny lecsapolására. Ez főleg akkor szükséges, ha az ízületet nehezen lehet tűvel elérni (ilyen például a csípőízület). Ha tűvel vagy csővel nem sikerül a genny lecsapolása, akkor ebből a célból artroszkópiát (eljárás, melynek során egy kis optikai műszerrel közvetlenül látható az ízület belseje) vagy műtétet kell végezni. Az ízület sínbe tétele először enyhíti a fájdalmat, de a fizikális kezelésre szintén szükség van, hogy megelőzzük az ízület merevedését, a működés végleges csökkenését.
A gombák által okozott fertőzéseket gombaellenes gyógyszerekkel, a tuberkulózis fertőzést több antibiotikum együttes alkalmazásával kezelik. A vírusos fertőzések azonban legtöbbször beavatkozás nélkül is javulnak, ezért ilyenkor csak a fájdalmat és a lázat kell csillapítani.
Az ízületi protézisek körül kialakult fertőzést egyedül antibiotikumokkal általában nem lehet sikeresen kezelni. Legtöbbször az ízületi protézis cseréje szükséges, melyet több napos antibiotikum kúra után vé-

A Charcot-ízület (neuropátiás ízületi betegség) oka az idegek károsodása. Emiatt a beteg kevésbé érzi az Ízületben keletkező fájdalmat; következésképpen nem veszi észre az apróbb sérüléseket és töréseket. Csak akkor vannak panaszai, ha az egymást követő sérülések már végleges károsodást okoztak az ízületben.
Sokféle sérülés és betegség (például a cukorbetegség, gerincbetegségek, szifilisz) károsíthatja azokat az idegeket, melyek az ízületből az érzeteket közvetítik. Ezek eredményeképpen a beteg nem érzi a sérült ízületben keletkező fájdalmat.
ki izmok, tömlők, inak betegségei
249
Évek telhetnek el, míg az ízület működése olyan mértékben romlik, hogy tünetek jelentkeznek. A tünetek megjelenése után azonban a betegség olyan gyorsan súlyosbodhat, hogy az ízület akár néhány hónap alatt is tönkremehet.
A kezdődő betegséget gyakran összetévesztik az artrózissal. Az ízületek gyakorta merevek, és folyadék gyűlik fel bennük. Fájdalom nincs, vagy enyhébb, mint amilyen az ízület károsodása alapján várható volna. Ha azonban a betegség gyorsan súlyosbodik, az ízület rendkívül fájdalmassá válhat, és a feleslegben lévő ízületi folyadéktól és új csontkinövésektől megduzzad. Az ismételt törések miatt gyakran deformálódik, és az ínszalagok megnyúlása miatt szétcsúszik. Csontdarabkák kerülnek az ízületi nedvbe, és mozgatáskor durva, kattogó hangot lehet hallani.
Bár a betegség legtöbbször a térdízületben alakul ki, előfordul bármelyik másik ízületben is. Cukorbetegeknél a lábfejben a leggyakoribb. Az érintett ízületek el
helyezkedése – gyakran csak egy van és általában nem több 2-3-nál – az idegsérülés helyétől függ.
Az orvos akkor kezd gyanakodni a Charcot-beteg- ségre, ha idegrendszeri betegségben szenvedő betegben viszonylag fájdalommentesen ízületi károsodás alakul ki. Az ízületi panaszok rendszerint évekkel az idegi károsodás után jelentkeznek. Az ízület elváltozásai, többek között kalcium lerakódások és kóros csontkinövések, röntgenfelvételeken is látszanak.
Néha lehetséges a Charcot-betegség megelőzése. A háttérben lévő neurológiai betegség kezelésével ugyanis lassítható, sőt megfordítható lehet az ízület leépülése. Ugyanezt a célt szolgálja, ha a fájdalmatlan töréseket időben felismerik és rögzítéssel kezelik, vagy ha az instabil ízületet sínbe teszik. Ha a neurológiai betegség nem súlyosbodik, a csípő- és a térdízület helyére műtéttel protézis (műízület) ültethető be, de ez gyakran hamar kilazul.

Az izmok, tömlők, inak betegségei
Mozgásunk csak akkor lehet kifogástalan, ha az izmok, tömlők, inak és csontok egészségesek és jól működnek. A A mozgást az izmok összehúzódása hozza létre, s az izmok inakkal kapcsolódnak a csontokhoz. A tömlők nyálkát tartalmazó párnák, s feladatuk, hogy csökkentsék a súrlódást azokon a helyeken, ahol a bőr, az izmok, az inak és ínszalagok a csontok felett mozognak. Az izmok, tömlők, inak és csontok sérülés, megerőltetés, fertőzés és ritkán egyéb betegség miatt időlegesen vagy végleg sérülhetnek. A sérülések fájdalmat okozhatnak, korlátozhatják a mozgás irányítását és szokásos tartományát.
.4 spasztikus tortikollisz (görcsös ferde nyak) a nyakizmok fájdalmas, időszakos vagy állandó görcse, melynek következtében a beteg feje kényszeresen elfordul, és előre, hátra vagy oldalra hajlik.
A tortikollisz tízezer emberből egyben fordul elő, és Körülbelül másfélszer gyakoribb nőknél, mint férfiaknál. Bármilyen korban kialakulhat, de leggyakoribb 30 es 60 év között. Az ok általában ismeretlen, máskor
egyéb betegségek okozzák, például hipertireózis (a pajzsmirigy fokozott működése), idegrendszeri fertőzések, tardív diszkinézia (antipszichotikus gyógyszerek által okozott rendellenes arcmozgás), nyaki daganatok.
Néha újszülöttekben is előfordul (veleszületett tortikollisz), ha nehéz szülés során megsérül a nyakizom.■ Keletkezhet gyermekeken akkor is, ha a szemmozgató izmok egyensúlya felborul, illetve ha a gerinc felső részében csontok vagy izmok deformálódnak.
A nyaki izmok éles, fájdalmas görcse gyakran hirtelen kezdődik, és vagy csak egy ideig tart, vagy folyamatos. A görcs rendszerint csak a nyak egyik oldalán
▲ lásd a 214. oldalt
■ lásd az 1233. oldalt
250
A csontok, ízületek és izmok betegségei
keletkezik. A fej elhajlásának és fordításának iránya attól függ, hogy a betegség melyik izmot érinti. A betegek egyharmada máshol is észlel görcsöket (általában a szemhéj, az arc, az állkapocs és a kéz izmaiban). A görcsök általában minden bevezetés nélkül törnek a betegre, de alvás közben ritkán.
Az izomgörcs erőssége változó, az enyhétől kezdve a súlyos, nem szűnő változatig minden fokozat előfordul. A betegek 10-20%-a kezelés nélkül is meggyógyul 5 éven belül. Ok általában fiatal korúak, betegségük enyhébb. A betegek többségének állapota azonban 1-5 éven keresztül fokozatosan romlik, majd megáll. A tor- tikollisz egész életen át megmaradhat: ilyenkor folyamatos fájdalmat okoz, korlátozza a nyak mozgatását, és torzítja a testtartást.
A csecsemők fizikális vizsgálatakor az orvos észlelhet olyan sérülést a nyakizmokban, amely tortikolliszt okozhat. Gyermekek és felnőttek esetén a betegség diagnózisához részletesen kikérdezik a beteget arról, hogy voltak-e korábbi sérülései és egyéb nyaki panaszai. Néha különböző képalkotó eljárásokkal (röntgen, komputertomográfia [CT] és mágneses rezonancia vizsgálat [MRI]) próbálják felderíteni a nyaki izomgörcs konkrét okát, bár ezt ritkán lehet kimutatni.
Ha mégis sikerül találni valamilyen okot, ez lehet például valamilyen csontkinövés, akkor a kezelés általában sikeres. Az izomgörcsök megszüntetése azonban ritkábban sikerül, ha az ok valamilyen idegrendszeri betegség vagy ismeretlen.
Néha az izomgörcs időlegesen enyhíthető fizikális gyógymódokkal és masszírozással. Az egyik masszírozó módszernél enyhe nyomást gyakorolnak az állkapocsra azon az oldalon, amerre a fej elfordul.
Az izomgörcsök és az akaratlan mozgás a betegek csaknem 1/3-ában gyógyszerrel csökkenthetők, s egyúttal mérsékelhető a görcsök okozta fájdalom. Leggyakrabban antikolinerg gyógyszereket (ezek gátolnak bizonyos idegimpulzusokat) és benzodiazepineket (enyhe nyugtatok) használnak. Ritkábban izomlazító- kat és depresszió elleni gyógyszereket írnak fel. Ha a beteg injekcióban kis dózisban többször kap abból az anyagból, amely a botulizmust okozza, enyhül a fájdalom és a görcs, és a fej tartás is javul (kevésbé billen oldalra). A javulás eltarthat néhány hónapig. Ha ezek a módszerek nem eredményesek, néha műtéttel eltávolítják a nem megfelelően működő nyaki izmok idegszálait. Ha a görcsökhöz lelki problémák is hozzájárulnak, pszichiáter segítségét is igénybe lehet venni.
A veleszületett tortikollisz esetén intenzív fizikális
kezeléssel nyújtják a sérült izmokat a csecsemő életének első hónapjaiban. Ha ez a kezelés nem sikeres, vagy későn indult, akkor szükséges lehet az izmok műtéti korrekciója.
A fibromialgia szindrómák (miofaszciális fájdalom, fibromiozitisz) olyan betegségcsoport, melyre a lágyszövetek elhúzódó fájdalma és merevsége jellemző. Az érintett lágyszövetek közé az izmok, az inak (az izmot a csonthoz kapcsolják) és az ínszalagok (a csontokat kötik össze) tartoznak.
A fájdalom és a merevség (fibromialgia) előfordulhat a testben bárhol, vagy csak bizonyos helyeken, mint például a miofaszciális fájdalom szindrómában. Az egész testre kiterjedő fibromialgia gyakoribb nőkben. Férfiaknál jellemzőbb a miofaszciális fájdalom, vagy egy adott területen jelentkező fibromialgia. Ilyen terület lehet a váll, melyet foglalkozási vagy szabadidős megterhelés ért. A fibromialgia nem veszélyes, de a makacs tünetek erősen korlátozhatják a beteget.
Bár a közvetlen okot nem ismerjük, a fibromialgiát kiválthatja egy sor különféle hatás, például testi vagy lelki megerőltetés, elégtelen alvás, sérülés, nedvesség vagy hideg, bizonyos fertőzések és néha reumás artritisz vagy más, hasonló betegség.
Gyakori forma az ún. elsődleges fibromialgia szindróma, mely általában előzőleg egészséges, fiatal nőknél fordul elő. Ezekre a nőkre jellemző a lehangolt- ság, a szorongás vagy feszültség; alvásuk zavart, nem pihentető. (A nem pihentető alvás nem frissít fel, és utána sokszor még fáradtabbnak érzi magát az ember.) A betegség bármelyik életkorban kialakulhat (beleértve a kamaszkort is), és lányoknál gyakoribb. Idősebb felnőttekben gyakran a gerinc artrózisával együtt fordul elő, de azzal nincs kapcsolatban.
A merevség és a fájdalom rendszerint fokozatosan alakul ki. Elsődleges fibromialgia szindrómában a fájdalom a legfőbb tünet. Fibromialgiában a fájdalom egy bizonyos területre korlátozódik, s hirtelen, élesen tör a betegre. A fájdalom mindkét betegségnél súlyosbodik fáradtság vagy megerőltetés után. Egyes területek nyomásra érzékenyek. Az izmok néha kemények és görcsösek. Noha a betegség bármelyik kötőszövetet vagy izmot célba veheti, a fájdalom legtöbbször a nyak, váll, a mellkas és a bordaközi, a deréktáji és a comb izmai-
Az izmok, tömlők, inak betegségei
251
bán érezhető. Elsődleges fibromialgia szindrómában a fájdalom testszerte jelentkezhet, és kiegészítik általánosabb tünetek is, például alvászavar, szorongás, depresszió, fáradtság és irritábilis kólón szindróma.
A fibromialgia szindróma diagnózisát a fájdalom elhelyezkedése és típusa alapján határozzák meg. Az orvos megvizsgálja, hogy nyomásra csak egy bizonyos ponton érezhető-e, vagy más területekre is kisugárzik.
Általában a nem gyógyszeres kezelési módok a leghatékonyabbak. Enyhébb esetekben javulást hozhat az is, ha sikerül csökkenteni a stresszt. Általában hasznos a nyújtó és kondicionáló torna, az alvás rendezése, valamint az, ha a fájdalmas helyeket melegen tartják és enyhén masszírozzák.
Az aszpirin vagy más nem-szteroid gyulladáscsökkentő gyógyszerek általában nem sokat segítenek. Ritkán eredményes lehet, ha fájdalomcsillapítót (esetleg kortikoszteroiddal együtt) injekcióznak közvetlenül az érzékeny területbe. Az orvos ezenkívül kis adagban depresszió elleni gyógyszert írhat fel estére. Ez elősegíti a nyugodtabb alvást és a tünetek enyhülését.
A burzitisz az ízületi tömlő fájdalmas gyulladása (a tömlők izületi folyadékot tartalmazó lapos zacskók, melyek csökkentik az elmozduló részek közötti súrlódást, és így megkönnyítik bizonyos ízületek és izmok mozgatását).
A tömlők elsősorban azokon a helyeken találhatók, ahol az inak vagy az izmok közel vannak a csonthoz, és ahol nélkülük súrlódás léphetne fel. A tömlő rendesen igen kevés folyadékot tartalmaz, ha azonban megsérül és gyulladásba jön, megtelik folyadékkal.
Burzitiszt okozhat hosszabb megerőltető mozgás, sérülés, köszvény, álköszvény, reumatoid artritisz vagy fertőzések. Gyakori az is, hogy nem tudják megállapítani az okát. A burzitisz legtöbbször a vállízületben alakul ki, de gyakori a könyök, csípő, medence, térd, lábujj és a sarok tömlőinek gyulladása is.
A burzitisz fájdalmas, és rendszerint korlátozza a mozgást. A jellegzetes tünetek attól függenek, hogy a gyulladt tömlő hol található. Ha például a vállízület tömlőjében alakul ki, akkor fájdalmas és nehéz a kar felemelése a test mellől (például kabát felvételekor).
Az akut burzitisz hirtelen alakul ki. A gyulladásos terület mozgatásra vagy érintésre igen fájdalmas. A
„Pattanóujj”
A „pattanóujj”-nak nevezett elváltozás lényege, hogy az ujj behajlított helyzetben rögzül. Az elváltozás oka az, hogy valamelyik ujjhajlító ínban gyulladás keletkezik, s emiatt az ín megduzzad. Ha az ujj egészséges, behajlítás- és ki- egyenesítéskor az inak könnyedén mozognak az őket körülvevő hüvelyben. Gyulladás esetén az ujj behajlításakor a gyulladásos ínrész kicsúszik a hüvelyből, de ha nagyon duzzadt vagy göbös, nem tud könnyen visszamenni a helyére az ujj kiegyenesítésekor. Ehhez ugyanis a megduzzadt ínrészt bele kellene erőltetni a hüvelybe. Ez egy pattanó érzetet kelt, mely hasonló ahhoz, amikor az ember meghúzza a ravaszt.

252
A csontok, ízületek és izmok betegségei
Törések
A csont törését (fraktúra) általában a környező szövetek sérülése kíséri. A legtöbb törés baleset következménye, például autóbale-set, sportolás vagy elesés során. Törés akkor következik be, ha a csontra ható erő nagyobb, mint a csont ellenállása. Az erőhatás iránya, sebessége és nagysága határozza meg a törés típusát és súlyosságát, de függ az életkortól, és a csont rugalmasságától és típusától is. A csontritkulás vagy daganat miatt meggyengült csontok már viszonylag kis erő hatására is eltörnek.
Az egyszerű (zárt) törésnél a tört csont nem szúrja át a bőr felszínét. Az összetett (nyílt) törés során azonban a csont törött része átszakítja a bőrt, vagy pedig a bőr szakad el vagy horzsolódik le. A nyílt törések sokkal nagyobb valószínűséggel fertőződnek, mint a zártak.
Kompressziós törés esetén a törés két csont összenyomódása vagy hosszanti erőhatás miatt következik be. Gyakran tapasztalhatók ilyen törések idős nőknél, akiknél a csontritkulás miatt meggyengült csigolyacsontok egymáshoz nyomódva összeroppannak. A szi- lánkos törés jellemzője, hogy egy súlyos, közvetlen ütés vagy erő hatására a csont több helyen apró darabokra törik. Ha a vérellátás a
csontnak ebben a részében megszűnik, e törések nagyon lassan gyógyulnak. A szakításos töréseket erős izom-összehúzódás okozza, mely letöri a csontnak azt a részét, melyhez az ín csatlakozik. Az ilyen törések leggyakrabban a vállbán és a térdízületben fordulnak elő, de megfigyelhetők a láb és a sarok területén is. Patológiás törés esetén valamilyen daganat (általában rákbetegség) képződik a csontban, és az emiatt meggyengül. A meggyengült csont sokszor igen kis sérülés hatására eltörik, vagy esetleg sérülés sem kell hozzá.
Tünetek és kórisme
Általában a fájdalom a legnyilvánvalóbb tünet. Sokszor már a sérülés kezdetén igen erős, és az idő múltával, valamint mozgatásra általában romlik. A törés körüli terület tapintásra szintén fájdalmas. A törés általában duzzanattal és zúzódással is jár, és a törés típusától függően a végtag deformálódhat. A végtagok nem működnek megfelelően, így a beteg alig tudja mozgatni a karját, nehezen tud lábra állni vagy kézzel valamit megfogni. A törött csontból vér szivárog (néha nagy mennyiségben) a környező szövetekbe, vagy távozik a sérülés során keletkezett seben keresztül.
bőrfelszínhez közeli tömlők felett (ilyen a térd vagy a könyökízület) a bőr kipirosodik és megduzzad. Különösen fájdalmas az a fajta heveny burzitisz, melyet fertőzés vagy köszvény okoz. A beteg terület kipirosodik és tapintásra melegnek érződik.
Az idült burzitisz kifejlődhet heveny burzitiszból, vagy sérülések miatt. Egy idő után a tömlő fala megvastagszik, és kóros anyagok, többek között szilárd, krétaszerű kalciumlerakódás gyűlik fel benne. A károsodott tömlőben könnyen kialakul a gyulladás, ha szokatlan megerőltetés éri. A hosszú ideig fennálló fájdalom és duzzadás korlátozza a mozgást, emiatt az izmok elsorvadnak (atrófia) és gyengülnek. Az idült burzitisz rohamai gyakran visszatérnek, és időtartamuk néhány naptól kezdve akár több hétig is terjedhet.
Az orvosban akkor merül fel a burzitisz gyanúja, ha a tömlők körüli terület érintésre érzékeny, és ha az adott ízület mozgása fájdalmat okoz. Ha a tömlő láthatóan duzzadt, az orvos folyadékmintát vehet belőle injekciós tűvel, hogy megvizsgálja a gyulladás okát (ez lehet fertőzés vagy köszvény). A röntgenfelvételek általában nem segítenek, legfeljebb annyiban, hogy kimutathatók velük a tipikus kalciumlerakódások.
A fertőzött tömlőt le kell csapolni, és megfelelő antibiotikumot kell adni. A nem fertőzéses, heveny burzi- tiszt általában pihenéssel, az érintett ízület időleges rögzítésével és nem-szteroid gyulladáscsökkentő gyógyszerekkel (pl. indometacin, ibuprofen vagy naproxen) kezelik. Néha erősebb analgetikumok is
Az izmok, tömlők, inak betegségei
253
Röntgennel általában kimutathatók a törések. Időnként azonban a sérült terület állapotának tisztázásához szükség van más vizsgálatokra is, pl. komputertomográfiára (CT) vagy mágneses rezonancia vizsgálatra (MRI). A csont gyógyulása során a folyamat haladását röntgenfelvételekkel lehet követni.
Kezelés
A törések gyógyulása során új csont képződik. és hidalja át a törött részek közötti hézagot. A kezelés célja tehát az. hogy a törött végeket egymáshoz közel és megfelelő helyzetben tartsa. Legalább négy hét, sőt időseknél még hosszabb idő szükséges ahhoz, hogy a törött csont szilárdan összeforrjon. A teljes összeforrás után a csont általában erős és rendesen működik.
Bizonyos törések esetén csak rögzítősínt (-kötést) használnak, melynek célja a mozgás korlátozása. A kulcscsont (főként gyermekeknél), a lapockacsont, a bordák, a kéz- és lábujjak csontjai ilyen kezeléssel is jól gyógyíthatók.
Más töréseknél mozdulatlan rögzítésre van szükség a gyógyuláshoz. Ehhez sínt, gyógyfű- zőt, gipszet, nyújtógépet vagy belső (műtéti) megoldást használnak.
- A rögzítősín olyan szilárd eszköz, melyet a töréshez közeli területhez rögzítenek. Erős műanyagból készült sínnel rögzíthetnek pl. egy törött ujjat.
- A gipszelés során, melyhez gipszet vagy műanyagot használnak, a törött csont körüli területet gipszkötéssel rögzítik. A gipszkötés alá lá- gyabb anyagot helyeznek, hogy védjék a bőrt a sérüléstől.
- A nyújtáshoz csigákat és súlyokat használnak, és a módszer célja, hogy egyenesen tartsák vele a törött végtagot. Ma már ritkán alkalmazzák, régebben viszont ez volt a combnyaktörések elsődleges gyógymódja.
- A belső rögzítés során műtéttel fémlapot vagy rudat erősítenek a törött csontokhoz. A belső rögzítés leginkább combnyaktörések és szövődményes törések kezelésére alkalmas.
A végtagok izmai a rögzítés alatt elgyengülnek és megmerevednek. A kéz- és lábtörések többségében ezért szükség van fizikális kezelésre is. Ezt már a rögzítés alatt elkezdik, és folytatják a sín, gipsz vagy a húzógép eltávolítása után. Vannak olyan törések (pl. a csípőtáji törések), melyek teljes gyógyulása 6-8 hetes (vagy néha még ennél is hosszabb) kezelést igényel.
szükségesek. Egy másik megoldás, ha helyi fájdalomcsillapító és kortikoszteroid keverékét injekciózzák közvetlenül a tömlőbe. Az injekció adását olykor többször meg kell ismételni.
A súlyos burzitisz esetén olykor néhány napos, szájon át történő kortikoszteroid kezelést, prednizolont adnak. A fájdalom csökkenése után segítenek azok a tomagya- korlatok, melyek növelik az Ízület mozgástartományát.
Az idült burzitiszt hasonlóan kezelik, bár a pihenés és a rögzítés általában itt kevésbé használ. A vállbán lévő nagy kalciumlerakódásokat nagy űrméretű injekciós tűvel néha ki tudják öblíteni, vagy műtéttel veszik ki. A mozgást súlyosan korlátozó burzitisz több injekcióból álló kortikoszteroid kúrával enyhíthető, majd az ízület működése intenzív fizikális kezeléssel regenerálható. A torna erősíti az elgyengült izmokat, és helyre
állítja az ízület teljes mozgástartományát. A burzitisz gyakran visszatér, ha a kiváltó okát (ez lehet köszvény, reumatoid artritisz vagy hosszabb túlerőltetés) nem szüntetik meg.
Tendinitisz és tendovaginitisz
A tendinitisz az ín gyulladása, a tendovaginitisz pedig olyan ingyulladás, mely az inhüvelyre is kiterjed.
Az inak rostos, kemény szalagok, melyek az izmokat a csontokhoz erősitik. Az ínhüvely védőhártyaként veszi körül az inak egy részét.
Az íngyulladás leginkább a közép- és idősebb korúak betegsége, mivel ekkor az inak könnyebben megsérülnek. Előfordul azonban fiatalabbaknál is intenzív torna vagy monoton munka hatására.
254
A csontok, ízületek és izmok betegségei
Az inak egy része (pl. a kéz területén) különösen hajlamos a gyulladásra. Annak az ínnak a gyulladását, amely segítségével a hüvelykujj a kéztől távolodó mozgást végez De Quervain-betegségnek nevezik. Azok az inak, melyek a kéz többi ujját zárják, gyulladáskor beragadnak, és a beteg mozgatáskor úgy érzi, mintha pattannának („pattanó-ujj”). A felkarban, a bicepsz izmok fölött kialakuló íngyulladás fájdalmat okoz, ha a beteg a karját (könyökben) behajlítja vagy az alkart fordítja. Gyakori a gyulladás az Achilles-ínban (a saroknál találhatója. és a lábfej belső részének inaiban.
Az ízületi betegségek is ráterjedhetnek az inakra (pl. reumatoid artritisz, szisztémás szkleroderma, koszvény, Reiter-szindróma). Fiatal gonorreás betegekben, különösen nőkben, a gonococcus baktériumok ten- dovaginitiszt (ínhüvelygyulladást) is okozhatnak. A gyulladás általában a váll, a csukló, az ujjak, a csípő, a boka és a lábfej inaiban észlelhető.
A gyulladt inak mozgatáskor vagy érintésre fájnak. Az inak melletti ízület már enyhe mozgatása is heves fájdalmat okoz. Az ínhüvely a gyulladás és a felgyülemlő váladék miatt láthatóan megduzzad. Máskor száraz marad, és az inakhoz dörzsölődik. Ilyenkor az ízü
let mozgatásakor a beteg érzi a súrlódást, sztetoszkóppal pedig reszelő hang hallható.
A tendinitisz tünetei számos kezelési módszerrel enyhíthetek. Pihentetés, rögzítés sínnel vagy gipsszel, hideg vagy meleg kezelés – attól függően, hogy melyik használ – gyakran jó hatású. Nem-szteroid gyulladáscsökkentő gyógyszerek (pl. aszpirin vagy ibuprofen) 7-10 napos kúrában adva csökkentik a fájdalmat és gyulladást.
Néha az ínhüvelybe injekcióban kortikoszteroidot vagy helyi érzéstelenítőt adnak. Ez az eljárás különösen hatékony a „pattanóujj” kezelésére. A gyulladás az injekció hatására néha fellobban, de 24 órán belül lelohad, és hideg borogatással és fájdalomcsillapítókkal kezelhető.
A kezelést esetleg 1-2 hónapig 2-3 hetente meg kell ismételni, hogy a gyulladás teljesen megszűnjön. Az idült, makacs íngyulladás, mely pl. reumatoid artri- tiszhez társulhat, sokszor csak műtéttel gyógyítható, ha eltávolítják a gyulladt részeket. A műtét után fizikális kezelésre is szükség lehet. A műtét a szokásos gyógymód az idült pattanóujj kezelésére, és így távolítják el a kalciumlerakódást a hosszú ideje gyulladt inak környékéről is (pl. a vállízületbőlj.H

A láb betegségeinek egy része magában a lábban keletkezik, pl. sérülések következtében, más részük viszont a szervezet egészét érintő betegségek következménye. A probléma a láb bármelyik csontjában, izmában, inában vagy ínszalagjában jelentkezhet.
A bokarándulás a boka ínszalagjainak (a csontokat összekötő erős, rugalmas szalagok) sérülése.
▲ lásd a 258. oldalt
■ lásd a 271. oldalt
A boka bármelyik ínszalagja megsérülhet. A rándulás általában akkor következik be, ha a boka kifelé mozdul el, miközben a talp befelé, a másik láb felé fordul. A boka könnyen kifordulhat és nő a rándulás veszélye, ha az ínszalagok lazák, ha a lábszár izmai gyengék vagy a bennük lévő idegek sérültek, ha pl. magas sarkú cipőt visel valaki, vagy ha a járása nem szabályos.
A rándulás súlyossága attól függ, hogy az inak mennyire húzódtak meg vagy szakadtak el. Enyhébb (1. fokozat) esetben a szalagok megnyúlnak, de nem szakadnak el. Ilyenkor a boka nem fáj vagy duzzad meg nagyon, de utána fokozódik az ismételt rándulás
A láb betegségei
255
veszélye. A közepes erősségű rándulásnál (2. fokozat) az ínszalagok részben elszakadnak. A boka láthatóan megduzzad, és gyakran zúzódás éri. A járás fájdalmas és nehéz. Súlyos rándulásnál (3. fokozat) az ínszalagok teljesen elszakadnak. Ez duzzadással és néha bőr alatti vérzéssel jár. A boka emiatt instabillá válik, és nem tudja megtartani a test súlyát.
A boka fizikális vizsgálata alapján megállapítható, hogy az ínszalagok mennyire sérültek meg. Röntgenfelvételt is gyakran készítenek, annak tisztázására, hogy van-e törés, de ezeken a rándulás maga nem mutatható ki. Más vizsgálatokra ritkán van szükség.
A kezelés a rándulás súlyosságától függ. Enyhe eseteknél a bokát rugalmas kötszerrel vagy fáslival kell bekötni, az érzékeny területet jegelni és a lábat feltámasztani. A gyógyulással párhuzamosan egyre többet lehet járni és tornáztatni. Közepes rándulásnál a beteg lába 3 hétre járógipszbe kerül. Ez rögzíti a sérült végtagot, de azért a beteg tud vele járni. A súlyos rándulásnál szóba jöhet a műtét is, bár az orvosok véleménye erről megoszlik. Néhányan úgy gondolják, hogy a súlyosan sérült és szakadt ínszalag műtéti helyreállítása nem eredményesebb, mint az egyéb kezelési módok. Nagyon fontos, hogy a szokásos terhelés előtt a beteg gyógytorna-kezelésben részesüljön. Ezeknek a feladata a mozgás helyreállítása, az izmok megerősítése, az egyensúly és a reakcióidő javítása.
Ha valakinek könnyen megrándul a bokája, akkor érdemes bokarögzítőt használnia az újabb sérülések megelőzésére. A cipőbe helyezett segédeszközök, melyek stabilizálják a lábfejet és a bokát, ugyanezt a célt szolgálják.
A közepes vagy súlyos rándulások utáni fájdalom néha az ínszalag gyógyulását követően is gondot okoz. A boka egyik ínszalagján kis göb keletkezhet, s ez az ízületben állandó súrlódást okoz. A súrlódás idült gyulladást és egy idő után végleges károsodást okoz. Gyakran segít a betegen, ha injekcióban kortikoszteroidot és helyi érzéstelenitőt kap a gyulladás és a fájdalom csökkentésére. Műtétre ritkán van szükség.
A rándulás során sérülés érheti azt az idegszálat, mely az egyik bokaínszalag fölött halad. Az így keletkező fájdalmat és zsibbadást (neuralgia) az injekcióban adott helyi érzéstelenítő gyakran enyhíti, mely olykor végleg megoldja a gondot.
A rándulás után sokan olyan járást vesznek fel, mellyel megerőltetik az inakat (az erős, rugalmas sza-
Súlyos bokarándulás
Súlyos bokarándu-
lás következhet be, ha
a boka kifelé fordul, és
elszakad a kívül elhe-
lyezkedő ínszalag.
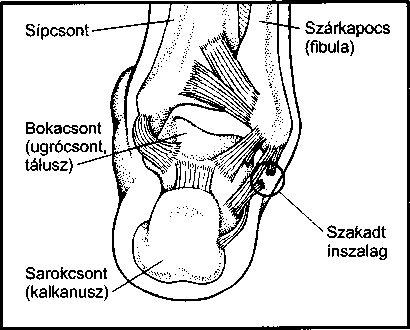
lagokat, melyek az izmokat a csontokhoz vagy egy másik izomhoz kötik) a boka külső részén. Az itt keletkező szárkapocscsonti íngyulladás (peroneális tenoszino- vitisz) idült duzzadást és érzékenységet okoz a boka külső részén. A kezelés részeként a betegnek olyan bokarögzítőt kell viselnie, mely korlátozza az ízület mozgását. Az ínhüvelybe adott kortizon injekció szintén hatásos lehet, de alkalmazását nem szabad túlzásba vinni.
A súlyos rándulás néha komoly megterhelést okoz a boka tájékán; emiatt az ott lévő erek görcsbe rándul- nak, és romlik a terület vérellátása. A rossz vérellátás miatt elkezdődhet a csont és más szövetek sorvadása. A betegséget Sudeck-szindrómának vagy reflexes poszttraumás atrófiának nevezik, és a lábfej fájdalmas

256
A csontok, ízületek és izmok betegségei
A láb csontjai
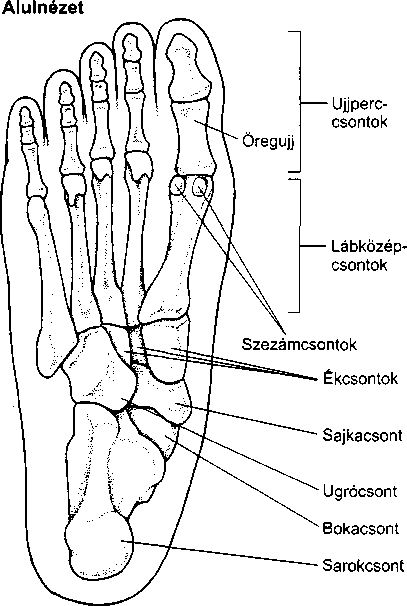
duzzadása kíséri. A fájdalom, mely gyakran súlyos, egyik helyről a másikra vándorol a bokában és a lábfejben. A betegnek a fájdalom ellenére járnia kell. A fizikális gyógymódok és a fájdalomcsillapító tabletták általában segítenek. Az idült, erős fájdalomra a beteg helyi érzéstelenítőt vagy kortikoszteroidot kaphat injekcióban a bokát ellátó idegbe, illetve annak környékére (az ideg blokkolása). Esetleg a lelki tanácsadás is segíthet.
A szinusz tarzi szindróma rándulás után alakulhat ki és makacs fájdalommal jár a sarokcsont (kalkaneusz) és a bokacsont (tálusz) között. Valószínűleg a láb bel
sejében lévő ínszalag részleges szakadása okozza. Injekcióban helyi érzéstelenítőt és kortikoszteroidot kaphat a beteg.
A lábnak szinte bármelyik csontja eltörhet (fraktú- ra). A törések jelentős részében nincs szükség műtétre, máskor viszont csak ezzel kerülhető el a mozgás végleges romlása. A törött csont feletti terület általában megduzzad és fáj. Ha a környező lágy szöveteket is zú- zódás éri, a duzzadás és a fájdalom a töréssel szomszédos részekben is érződik.
A bokaízület és a környező csontok törése leggyakrabban akkor következik be, ha a boka befordulva bi- csaklik, miközben a talp kifelé mozdul (inverziós rándulás), vagy ha a boka kifelé fordul (everziós rándulás). Általában fájdalom, duzzadás és vérzés kíséri. Ha az ilyen törést nem kezelik rögtön, súlyossá fajulhat. Az összes bokatörésnél gipszbe kell tenni a beteg lábát. Műtétet csak súlyos törés esetén kell végezni, ha a csontok nagyon távol vannak egymástól, vagy oldalra elcsúsztak.
Gyakori a lábközép csontjainak törése is.A Többségük kimerítő gyaloglás vagy túlerőltetésből eredő közvetett stressz miatt következik be, bár előfordulnak egyetlen erős, hirtelen hatás után is. A gyógyuláshoz legtöbbször elegendő a láb rögzítése: ez megoldható egy merevtalpú cipővel; nem kell a lábat begipszelni. Ritkán azonban a térdtől lefelé gipszelést kell alkalmazni. Ha a törésnél a csontok nagyon eltávolodtak egymástól, műtéttel kell őket helyre tenni. Az öregujj és a kisujj lábközépcsontjainak törése bonyolultabb a többinél, ezért gipszelést, vagy műtétet igényel.
A szezámcsontok (két apró, kerek csont az öregujj lábközépcsontjának vége alatt) szintén eltörhetnek. A törés legtöbbször futás, hosszú séta során következik be, és olyan sportoknál, melyeknél a sportoló gyakran érkezik nagy erővel a talp párnázott részére (pl. kosárlabda, tenisz). Kipámázással vagy különlegesen kiképezett ortopéd betétekkel csökkenthető a fájdalom. Ha a panaszok nem szűnnek, olykor a szezámcsontot műtéttel el kell távolítani.
Gyakori a lábujjak sérülése (különösen a kisujjé), főként, ha mezítláb járunk. A négy kisebb ujj egyszerű törései gipszelés nélkül meggyógyulnak. Esetleg segíthet, ha az ujjat sebtapasszal vagy rugalmas pólyával a mellette lévő ujjhoz rögzítik 4-6 hétig. A fájdalom csökkenthető, ha a beteg ilyenkor merevtalpú vagy kis
▲ lásd a 263. oldalt
A láb betegségei
257
sé szélesebb cipőt hord. Ha a rendes cipőket nem tudja felvenni, akkor speciális csizmát lehet csináltatni vagy felíratni.
Az öregujj (hallux) törése rendszerint súlyosabb, vagyis nagyobb fájdalom, duzzadás, bőr alatti vérzés kíséri. A törést leggyakrabban az okozza, hogy a beteg beüti a lábujját valamibe, vagy ráejt egy súlyos tárgyat. Ha töréskor az ízület is megsérül, műtétre is szükség lehet.
A sarokcsonton keletkező csontnyúlványok olyan kinövések, melyek a sarokcsonthoz kapcsolódó inak vagy ún. faszciák (a csonthoz kapcsolódó kötőszövet) fokozott húzó hatása miatt keletkeznek.
A sarok talpi részének fájdalmát csontkinövés is okozhatja. A lúdtalp (a lábfej és talp kóros lapossága, ívének megszűnése) és azok a betegségek, amelyekben az Achilles-ín (azaz a hátsó lábszárizmok sarkon tapadó, széles ina) állandó görcsben van, fokozottan terheli a talpi faszciákat, és csontkinövést okozhat a sarkon.
A sarok csontkinövése általában már a kialakuláskor fájdalmas, főként járáskor. A kinövés alatt néha folyadéktömlő (burza) képződik, ami begyullad. Ezt az elváltozást burzitisz kalkanea inferiomak nevezik. A csontkinövés fájdalmához ilyenkor lüktetés társul, és az utóbbi kialakulhat akkor is, ha nincs kinövés. A láb néha alkalmazkodik a kinövéshez, és a fájdalom mérséklődik a kinövés fokozódása ellenére is. A kinövés azonban fájni kezd, ha a területet kisebb sérülés éri (pl. sportolás során).
A sarok csontkinövéseit az orvos általában fizikális vizsgálattal felismeri. A sarok közepét megnyomva – csontkinövés esetén – a beteg fájdalmat erez. Röntgenfelvétellel megerősíthető a diagnózis, de sokszor nem mutatja ki az újonnan képződött kinövéseket.
A kezelés célja a fájdalom csökkentése. A sarok fájó területébe kortikoszteroid és helyi érzéstelenítő keverékéből álló injekciót lehet beadni. A faszcia feszülését minimálisra szorítandó, ki kell párnázni a láb ívét, es olyan talpbetétet kell használni, mely stabilizálja a sarkot. A fenti módszerekkel a fájdalom is enyhíthető. A fájdalmas saroksarkantyúk többsége műtét nélkül is meggyógyul. Műtéthez csak akkor kell folyamodni, ha a járást állandó fájdalom zavarja. A műtét eredménye azonban nem garantálható, néha a fájdalom utána is megmarad.
Csontnyúlványok a sarkon
A sarkantyú a sarokcsont (kalkaneusz) kinövése. Akkor keletkezhet, ha a talpi faszcia, azaz a saroktól az ujjak tövéig terjedő kötő- szövetes lemez erős húzást gyakorol a sarokcsontra. A csontkinövés kialakulása rendszerint fájdalmas, de ez csökkenhet, ahogy a láb alkalmazkodik. A legtöbb csontnyúlvány sebészi beavatkozás nélkül is kezelhető.
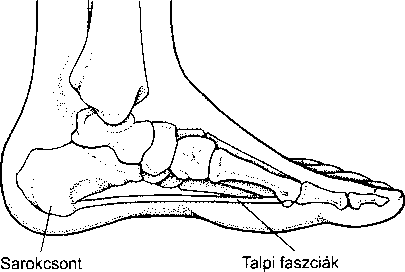
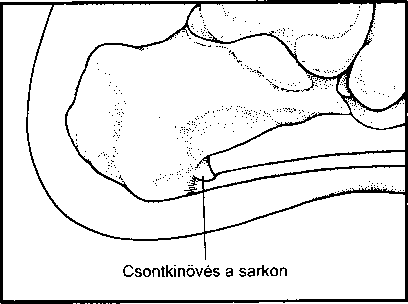
A Sever-betegség gyermekekben jelentkező sarokfájás, melyet az ízületi porc sérülése okoz.
A sarokcsont (kalkaneusz) a növekedés során két részből áll. A végleges megszilárdulásig, melyre 8-16 éves kor között kerül sor, a két részt porc köti össze, mely a csontnál lágyabb anyag. Heves mozgás vagy
258
A csontok, ízületek és izmok betegségei
túlzott erőltetés hatására a porc eltörhet, s ez fájdalmat okoz, általában a sarok széleinél.
A Sever-betegségre gondol az orvos, ha a sportoló gyermek a sarok két oldalán fájdalomra panaszkodik. A sarok néha enyhén duzzadt, és tapintása kissé meleg. A röntgenvizsgálat nem segít a diagnózisban, hiszen nem mutatható ki vele a porc sérülése. Legfeljebb arra jó, hogy kizárják a törést, mint a fájdalom okát.
A törött porc néhány hónap alatt magától is meggyógyul A cipőbe tett sarokpámák hasznosak lehetnek, mivel csökkentik a sarokcsontra nehezedő nyomást. Néha az is használ, ha gipszben rögzítik a lábfejet.
Az Achilles-ín mögötti
burzitisz
Az Achilles-in mögötti burzitisz (Haglund-féle deformitás) a saroknál a bőr és az Achilles-in között lévő burza (folyadékkal teli tömlő) gyulladása. Az Achilles-ín rögzíti a lábikra izmait a sarokcsonthoz.
A betegség főként fiatal nőkön fordul elő, de néha férfiakon is. Súlyosbodhat, ha a beteg olyan módon jár, hogy a sarok mögötti lágy szövetet nyomja a cipő kemény hátsó része.
Kezdetben enyhén piros, megkeményedett, érzékeny pont alakul ki magasan a sarok hátsó részénél. A gyulladt burza megduzzad. A és piros dudorként észlelhető a sarok bőre alatt. A duzzadás a sarokban és fölötte fájdalmat okoz. Ha a betegség idültté válik, a duzzanat megkeményedhet.
A kezelés során csökkenteni kell a gyulladást és változtatni a láb helyzetén, hogy a sarokra nehezedő nyomás csökkenjen. Habszivacsból vagy filcből készített cipőbetétekkel megemelhető a sarok, és megszűntethető a nyomás. A cipő hátsó részének tágítása vagy a gyulladt burza körülpárnázása szintén hasznos lehet. Vannak olyan speciális kiképzésű cipők, melyek gátolják a sarok rendellenes mozgását. Ha ezek a módszerek nem segítenek, akkor nem-szteroid gyulladáscsökkentő gyógyszerekkel (pl. ibuprofennel) időlegesen csökkenthető a fájdalom és a gyulladás, illetve injekcióban kortikoszteroidot és helyi érzéstele- nítőt kaphat a beteg. Ha a gyógyszeres kezelés sem használ, akkor a sarokcsont egy részét műtéttel el kell távolítani.
Az Achilles-ín előtti
burzitisz
Az Achilles-ín előtti burzitisz (Albert-kór) az Achilles- in és a sarokcsont (kalkaneusz) kapcsolódása előtt elhelyezkedő tömlő (burza) gyulladása.
A betegséget bármilyen körülmény kiválthatja, mely fokozott terhet ró az Achilles-ínra (a lábikra izmait kapcsolja a sarokhoz). Okozhatja tehát a sarok sérülése, másik betegség, pl. reumatoid artritisz, vagy akár a cipő merev hátsó sarokrésze.
Ha a burza gyulladását sérülés okozza, a tünetek általában hirtelen lépnek fel, ha azonban másik betegség, akkor fokozatosan alakulnak ki. A szokásos tünet a duzzanat és melegség a sarok hátsó részén.
A fájdalom és a gyulladás csökkentésére hideg vagy meleg borogatás ajánlható. A tünetek enyhítésére a gyulladt tömlőbe injekcióban kortikoszteroid és helyi érzéstelenítő keveréke is adható.
A hátsó sípcsonti idegfájdalom a boka, a lábfej és a lábujjak tájékának fájdalma, melyet a sarkat és a talpat ellátó ideg (hátsó sípcsonti ideg) nyomása vagy károsodása okoz.
Ez az ideg a lábikra hátsó részén fut le a sarokcsontban lévő csatornában, majd tovább halad a talp és a lábfej felé. A körülötte lévő szövetek gyulladásakor az idegszálat nyomás éri, és fájni kezd.
A fájdalmat, mely a betegség leggyakoribb tünete, általában égető és zsibbadó érzés kíséri. Állás, járás vagy bizonyos típusú cipők viselése során jelentkezik rendszerint a boka körül és a lábujjak felé sugárzik ki. A fájdalom járáskor a legerősebb, és pihenéskor megszűnik (bár néha még ekkor is érezhető).
A betegség diagnózisához az orvos a fizikális vizsgálat során kézzel végigtapogatja a lábat. Ha megnyomja a sérült vagy összenyomott ideget, zsibbadás keletkezik, mely átterjed a sarokba, a lábboltozatba és a lábujjakba. Alapos vizsgálódás szükséges a sérülés okának kiderítésére, különösen akkor, ha felmerül a műtéti megoldás is.
A beteg fájdalmát enyhítheti, ha az érintett területbe injekcióban egyszerre kortikoszteroidot és helyi érzés- telenítőt kap. Az egyéb kezelési lehetőségek közül megemlíthető a láb bekötése, és a cipőben olyan egyedileg készült eszközök használata, melyekkel csökkenteni lehet az idegszálat érő nyomást. Ha az említett ke
▲ lásd a 251. oldalt
A láb betegségei
259
zelési lehetőségekkel nem enyhül a fájdalom, műtétet kell végezni az ideg felszabadítása céljából.
Fájdalom a talp elülső,
párnázott részében
A láb párnázott részének fájdalmát általában a lábujjak közötti idegek károsodása vagy a lábujjak és a lábközépcsontok közötti ízületek sérülése okozza.
Idegek károsodása
A talpat és a lábujjakat ellátó idegek a lábujjak csontjai között haladnak. A láb párnázott részének fájdalmát okozhatja az idegsejtek jóindulatú burjánzása (neuróma). A sejtburjánzás általában a harmadik és a negyedik lábujj alapja között alakul ki (Morton-féle neuróma), bár előfordulhat bármelyik két ujj között. A neurómák általában csak az egyik lábban jelennek meg, és nőkben gyakoribbak, mint férfiakban.
Korai szakaszban a beteg csupán enyhe fájdalmat érez a negyedik lábujj körül. A fájdalomhoz néha égető vagy zsibbadó érzés társul. A tünetek általában erősebbek bizonyos típusú cipők viselésekor. Ahogy a betegség súlyosbodik, állandó, a lábujjak végébe sugárzó égés érezhető, függetlenül a cipő típusától. A beteg úgy érzi, mintha golyó vagy kavics lenne a talp párnázott részében. Az orvos a betegség diagnózisát a korábbi panaszok értékelése és a láb vizsgálata alapján állítja fel. A röntgen, a mágneses rezonancia vizsgálat (MRI) és az ultrahang nem segíti igazán a betegség megállapítását.
A tünetek általában enyhíthetők kortikoszteroidot és helyi érzéstelenítőt tartalmazó injekcióval, valamint talpbetéttel. Az injekciót kétszer-háromszor meg kell ismételni 1-2 hét kihagyással. Ha ez a kezelés nem hoz eredményt, a neurómát műtéttel kell kimetszeni. Ez ugyan végleg megszünteti a kényelmetlen tüneteket, de a terület tartósan érzéketlen maradhat.
A LÁBUJJ ÍZÜLETEINEK fájdalma
A négy kisebb lábujj ízületeinek fájdalma igen gyakori panasz. Az ok rendszerint az, hogy az ízületek nem állnak egyvonalban. A ferdülés abból adódik, hogy a talp íve a kívántnál magasabb vagy alacsonyabb, és emiatt az ujjak behajlított helyzetben rögzülnek (kalapácsujj). A begörbült lábujjakon az állandó súrlódás miatt az ízület feletti bőr megvastagszik, és rsrikszem nő rajta. A kezelés célja a ferdülés miatt bekövetkező nyomás csökkentése. Ehhez mélyebb cipőt
Burzitisz a sarokcsont felett
Normális esetben a sarkon csak egy tömlőt találunk az Achilles-ín és a sarokcsont (kalkaneusz) között. Ez a tömlő gyulladás esetén megduzzad és fájdalmassá válik. Az így kialakult elváltozást az Achilles-ín előtti burzitisznek nevezik.
Fokozott nyomás és rendellenes járás miatt védő szerepű tömlő (járulékos tömlő) alakulhat ki az Achilles-ín és a bőr között. Ha ebben gyulladás, duzzanat és fájdalom keletkezik, hátsó Achilles-ín burzitiszről beszélünk.
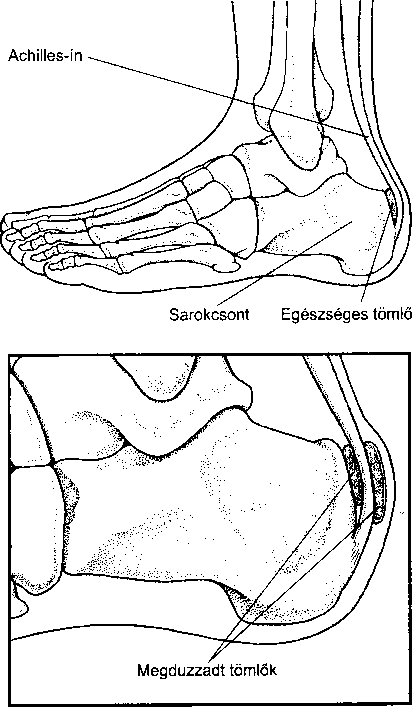
260
A csontok, ízületek és izmok betegségei
kell viselni, és alátámasztást kell tenni a cipőbe. Műtéttel ki kell egyenesíteni a lábujjakat, vagy ki kell vágatni a tyúkszemet.
A öregujj krónikus artritiszét (artrózisát), mely rendkívül gyakori, különféle állással és járással kapcsolatos hibák okozhatják; például az, ha a talp síkja befelé hajlik járás közben (pronáció). Néha sérülés is kiválthat az öregujjban fájdalmas ízületi gyulladást. Az öregujj ízületeinek fájdalmát rendszerint súlyosbítják a cipők is. Egy idő után előfordulhat, hogy a beteg nem tudja behajlítani az öregujját járás közben. A fájdalmas terület tapintásra nem meleg.
A cipőbe olyan segédeszközöket kell tenni, melyek javítják a talp hibás mozgását, és csökkentik a beteg ízületekre nehezedő nyomást. Ezek a kezelés legfontosabb feladatai. Ha az öregujj fájdalma viszonylag újkeletű, akkor javulást hozhat a lábujj nyújtása, és azok a gyakorlatok, melyek megmozgatják és kinyújtják az ízületet. Injekcióban helyi érzéstelenítőt is kaphat a beteg. Ezzel csökkenthető a fájdalom és az izmok görcse, és így az ízület könnyebben mozog. A gyulladás csillapítására kortikoszteroid injekció is adható. Ha ezek a kezelési módok nem sikeresek, a fájdalmat műtéttel lehet megszüntetni.
Benőtt körömnek nevezzük azt az elváltozást, ha a köröm széle belenő a környező bőrbe.
Benőtt köröm jön létre, ha az eltorzult lábkörmök nem rendesen, hanem a bőr irányába nőnek, vagy amikor a köröm melletti bőr az átlagosnál gyorsabban növekszik, és beborítja a köröm egy részét. A köröm be- növését súlyosbíthatja keskeny, szoros cipők viselete, és ha a körmöt helytelenül vágják (ívesen, a szélét is levéve, nem pedig egyenesen, keresztirányban).
A benőtt köröm kezdetben sokszor tünetmentes, de egy idő után fájni kezd, különösen akkor, ha a területet nyomás éri. A köröm környéke kipirosodik, és esetleg meleg. Kezelés nélkül könnyen fertőződik. Fertőzés esetén a terület fájdalmas, kipirosodik és megduzzad. Kis gennyes hólyagok képződhetnek (paronichia), melyekből időnként a genny kifakad.
Az enyhén benőtt köröm levágható. A köröm szabad végét enyhén megemelve steril vattát kell alá helyezni, amíg a duzzanat meg nem szűnik. Ha a benőtt köröm
orvosi ellátást igényel, az orvos általában helyi érzéstelenítést alkalmaz az érintett területen, majd levágja és eltávolítja a köröm benőtt részét. A gyulladás ezután elmúlik, és a benövés legtöbbször nem fordul elő ismét.
Az onichomikózis a köröm gombás fertőzése.
Gombás fertőzést kaphat az ember olyan nyilvános helyen, ahol mezítláb jár, leggyakrabban azonban lábgombásodás részeként alakul ki.A Az enyhe fertőzés általában kevés tünettel jár; súlyosabb esetekben viszont a köröm elfehéredik, megvastagszik és elválik a körömágytól. Az elvált rész alatt a fertőzött köröm törmelékei gyűlnek össze. Az orvos a diagnózis bizonyításához mikroszkóp alatt megvizsgálja a körömből vett mintát, majd elküldi tenyésztésre, hogy meghatározzák, melyik gomba okozza a fertőzést.
A gombás fertőzések kezelése nehéz, ezért a gyógyulás attól függ, hogy mennyire súlyosak vagy zava- róak a tünetek. A körmöt rövidre kell vágni, hogy minél kevesebb kényelmetlenséget okozzon. Gombaellenes gyógyszerekkel (tablettában szedhetők) javulhat a gombás köröm állapota, és néha meg is gyógyul. A fertőzés azonban gyakran visszatér, ha a beteg befejezi a gyógyszer szedését. Helyileg alkalmazandó gombaellenes gyógyszerek egyedüli szerként csak akkor hatékonyak, ha fertőzés csak a felületet érinti.
A körmök színe és állapota sokféle hatásra megváltozhat. Ha egy súlyos tárgyat ejtünk a lábujjunkra, a sérülés miatt a köröm alatt vér gyűlik össze, és emiatt elfeketedik. Ha ez a fekete folt az egész köröm alatti területet kitölti, akkor a köröm általában leválik a körömágyról és leesik. A köröm alatti fekete foltot meg kell mutatni orvosnak, hogy ki lehessen zárni a mela- nómát, vagyis a rosszindulatú daganat lehetőségét. Különféle sérülések fehéres foltokat, vagy csíkokat okozhatnak a körmön. Erős szappanok, vegyszerek vagy bizonyos gyógyszerek huzamos hatására a köröm szintén elszíneződhet: fekete, szürke, sárga, vagy barna színűvé válhat. A gombás fertőzések ugyancsak elszínezik a körmöt.
A kezelés általában annak a betegségnek a megszüntetéséből áll, mely az elszíneződést okozta, s ezután már csak meg kell várni, amíg az új köröm lenő. A köröm eltávolítása után az új köröm általában 12-18 hónap alatt nő vissza.
▲ lásd a 979. oldalt
261
Az Egyesült Államokban több mint 10 millió sportsérülést látnak el évente. A sportorvostan felismeréseit alkalmazni lehet a csont- és izomrendszer számos betegségére, amelyek hasonlítanak a sportsérülésekhez, de hátterükben más okok állnak. A teniszkönyök például kialakulhat akkor is, ha valaki bőröndöt cipel, csavart hajt be, vagy kiránt egy beszorult ajtót; vagy a futótérd oka lehet az is, ha valaki járáskor túlságosan kifelé fordítja a lábfejét (pronáció).
Sportsérülést okozhatnak a helytelen edzési módszerek, a test szerkezeti hibái, melyek következtében bizonyos részekre nagyobb terhelés jut, mint a többire, és végül az izmok, inak és ínszalagok gyengesége. A sérülések jelentős része arra vezethető vissza, hogy az ismétlődő mozgás terheli és elkoptatja az érzékeny szöveteket.
Helytelen edzési módszerek
Az izmok és ízületek sérüléseinek leggyakoribb oka a helytelen edzési módszer. A sportoló nem hagy megfelelő időt a regenerálódásra a gyakorlatok után, vagy nem áll le a tréninggel, ha fájdalmat érez.
Ha az izmokat az erőteljes tomagyakorlatok túlterhelik, az izomrostok egy része megsérül, és az izmok elhasználják a rendelkezésére álló energiát. Az energia tárolását egy szénhidrátvegyület, a glikogén végzi. Az izomrostok gyógyulásához és a glikogén pótlásához több mint két nap kell. Mivel csak az ép és megfelelően táplált rostok működnek jól, az egymáshoz időben közeli, erőteljes edzések ugyanolyan teljesítményt kívánnak a kevesebb egészséges rosttól, s ezzel nő a sérülések veszélye. A krónikus károsodás tehát megelőzhető, ha a sportoló legalább két nap szünetet tart az intenzív edzések között, vagy ha minden edzésen más és más izmot dolgoztat meg.
Az edzési terveket tehát általában úgy állítjuk össze, hogy a nehéz edzéseket pihenés vagy könnyebb edzés követi.A A súlyemelők pl. a kemény edzések után pihenőnapot iktatnak be. A futók az egyik nap 3 perc alatt futják le az 1 kilométert, a másikon csak 4-5 perc alatt. Ha egy atléta naponta kétszer edz, akkor minden nehéz edzést legalább 3 könnyűnek kell követnie. Csak az úszók képesek minden nap egy nehéz és egy könnyű
edzést végezni. Valószínűleg a víz felhajtóereje védi meg izmaikat és ízületeiket.
A fájdalom, mely általában megelőzi a kopásos betegségeket, akkor érezhető először, amikor néhány izom- vagy ínrost szakadni kezd. Az edzést tanácsos már a fájdalom első jelére leállítani, ezzel ugyanis a sérülés néhány rostra korlátozható, és a gyógyulás is gyorsabb lesz. Ha a sportoló a fájdalom ellenére is folytatja a tréninget, akkor újabb rostok szakadnak el. így súlyosbodik a sérülés, és kitolódik a gyógyulás.
Eltérések a test szerkezetében
A test kisebb szerkezeti hibái is fogékonnyá teszik az embert a sportsérülésekre, mivel ezek miatt egyes részekre fokozott terhelés esik. Ha pl. a lábak hossza különböző, akkor a hosszabb láb csípő- és térdízületét nagyobb terhelés éri. Ugyanilyen hatású az is, ha valaki az út töltésén fut; mivel sorozatos ütések érik azt a lábat, amellyel a kissé magasabban fekvő részre lép, nagyobb a fájdalom és a sérülés veszélye az egyik oldalon. Ha valakinél a gerinc görbülete nagyobb a szokásosnál, hátfájás kaphat, amikor meglendít egy baseball ütőt. A fájdalom általában megszűnik, ha a mozgást abbahagyja, de minden alkalommal visszatér, ha ugyanolyan intenzitású edzést végez.
A láb-, lábszár- és csípősérülést okozó biomechanikai tényezők közül a leggyakoribb a túlzott pronáció, vagyis a lábfej befelé gördülése a láb földet érés után. Az enyhe fokú pronáció nem tekinthető kórosnak, sőt segít megelőzni a sérüléseket, mivel a lábat érő ütés jobban eloszlik a talp egészén. A túlzott pronáció azonban fájdalmat okoz a lábfej, a lábszár és a térd ízületeiben. Ilyenkor a bokák olyan rugalmasak, hogy a talp íve járás vagy futás alatt a földhöz ér, mintha lúdtalpa lenne az illetőnek. Azok a futók, akiknél túlzott pronáció figyelhető meg, hosszabb futás után térdfájdalomra panaszkodnak.
Ha viszont a bokaízület merev, akkor az ellenkező probléma léphet fel, azaz túl kicsi a pronáció. Ilyen esetben a talp íve nagyon magas, és nem veszi fel jól a rázkódást. Emiatt fokozódik a veszély, hogy a lábfej és
A lásd a 272. oldalt
262
A csontok, ízületek és izmok betegségei
az egész láb csontjaiban apró repedések (kifáradásos törések) keletkeznek.
Az izmok, inak és ínszalagok gyengesége
Az izmok, inak és ínszalagok elszakadhatnak, ha olyan nagy erő hat rájuk, mely meghaladja belső ellenállásukat. Sérülés következhet be, ha túlságosan gyengék vagy merevek egy bizonyos tomagyakorlathoz. Az ízületek hajlamosabbak a sérülésre, ha a támasztásukat biztosító izmok és ínszalagok gyengék (pl. rándulás miatt). A csontritkulás miatt meggyöngült csontok könnyen eltörhetnek.
Erősítő gyakorlatokkal a sérülések többsége megelőzhető. A rendszeres tomázás azonban nem elegendő ahhoz, hogy az izmok erősödjenek vagy növekedjenek. Erősítésük csak úgy valósítható meg, ha egyre nagyobb terheléssel dolgoztatják őket, pl. ha egyre intenzívebben űznek valamilyen sportot, egyre nagyobb súlyokat emelnek fel, vagy ha erőgépekkel dolgoznak. Az izmok és inak erősítésére szolgáló rehabilitációs gyakorlatok általában súlyok emeléséből vagy nyomásából állnak. Ezekből a gyakorlatokból 8-12 ismétlésből álló sorozatokat kell végezni, és az egyes edzések közé minimum egy nap szünetet kell iktatni.
A sport- és egyéb mozgásszervi sérülések diagnózisa során az orvos kikérdezi a beteget, hogy a sérülés mikor és hogyan történt, és milyen szabadidős vagy foglalkozással kapcsolatos tevékenységet végez rendszeresen vagy az utóbbi időben. Ezután következik a sérült terület vizsgálata. Néha a beteget szakorvoshoz kell küldeni további vizsgálatokra. A diagnosztikus vizsgálatok általában a következők: röntgen, komputertomográf (CT), mágneses rezonancia vizsgálat (MRI), artroszkópia (a sérült ízület közvetlen megtekintése tükrös vizsgálóeszközzel, melyet az ízületbe vezetnek be), elektromiográfia, ▲ valamint az ízület és az izom működésének számítógépes értékelése.
A sérülések elkerülése céljából megerőltető torna előtt be kell melegíteni. Az izmok könnyű gyakorlatokkal 3-10 perc alatt bemelegíthetők, így rugalmasabbak lesznek, és jobban ellenállnak a sérüléseknek. A bemelegítésként végzett aktív mozgás jobban felkészíti az
izmokat az erősebb gyakorlatokra, mint a passzív módszerek (pl. melegvíz, melegítőpáma, ultrahang, infralámpa). Az utóbbiak ugyanis nem fokozzák lényegesen a véráramlást.
A levezető gyakorlatok (könnyebb gyakorlatok az edzés teljes befejezése előtt) fenntartják a fokozott véráramlást, és segítenek a szédülést megelőzni. Az intenzív edzés hirtelen abbahagyásakor, a vér a láb vénás ereiben gyűlik össze, s ezzel időlegesen csökken a fej vérellátása. Az eredmény szédülés, sőt néha ájulás. A levezetés segít eltávolítani a bomlástermékeket (pl. a tej savat) az izmokból, de nem képes meggátolni a másnap fellépő izomlázat, melyet az izomrostok sérülése okoz.
A tapasztalat szerint nyújtó gyakorlatokkal nem előzhetők meg a sérülések, de az tény, hogy a megnyújtott izmok összehúzódása hatékonyabb, és teljesítménye jobb. A nyújtó gyakorlatokat a bemelegítés vagy az edzés után kell végezni. Minden nyújtás csak annyira legyen megterhelő, hogy közben tízig lehessen számolni.
A lábfej problémái (pl. a pronáció) gyakran korrigálhatok ortopéd-betétekkel. A betétek rugalmas, félkemény vagy kemény anyagból készülnek, különböző hosszúságúak, és jól kialakított edzőcipőbe kell őket tenni. A jó edzőcipő sarokrésze (az a rész, mely körülveszi a sarkat) merev, hogy jól tartsa a sarkat mozgás közben, keresztirányú alátámasztást ad a rüsztnél, hogy meggátolja a túlzott pronációt, és párnázott peremű, hogy tartsa a bokát. A cipő méretének megválasztásakor gondolni kell a talpbetétekre is, mivel azok általában 1 számmal csökkentik a cipő szélességét.
A sportsérülések kezelésének első teendői szinte minden esetben a következők: pihentetés, jegelés, rugalmas pólyázás és felpolcolás. A sérült részt azonnal pihentetni kell a belső vérzések és duzzanat korlátozása, valamint a sérülés romlásának megakadályozása érdekében. A jegelés összehúzza az ereket, és ezáltal csökkenti a gyulladást és a fájdalmat. A sérült rész rugalmas fáslival való bepólyázása és felpolcolása korlátozza a duzzanatot. A boltokban kapható jégakkut vagy egy zacskó tört vagy kásás jeget – mely jobban igazodik a sérült rész kontúrjához, mint a jégkocka – törölközővel 10 percre a sérülésre kell helyezni. A rugalmas pólyával a jeges zacskó lazán a sérüléshez erősíthető. A sérült végtagot fel kell polcolni; de a jegelést 10 perc után abba kell hagyni, majd 10 percre ismét vissza le-
▲ lásd a 287. oldalt
Sportsérülések
263
hét tenni, s ez így folytatható 1-1,5 óráig. Az eljárás 24 órán belül többször megismételhető.
A jég többféle hatás révén csökkenti a fájdalmat és a duzzadást. A sérült részek azért dagadnak meg, mert az erekből folyadék szivárog a szövetekbe. A hideg hatására az erek összehúzódnak, és kevésbé engedik át a folyadékot, így a sérült részben csökken a folyadék mennyisége és a duzzadás. A sérülés fölötti bőr hűtésével enyhíthető a fájdalom, és az izomgörcs is. A hideg ezenkívül korlátozza a szövetek pusztulását, mivel lassítja a sejtfolyamatokat.
Ha azonban a jegelést túl sokáig alkalmazzák, a szövetek károsodhatnak. Ha a bőr hőmérséklete 32 °C-ra csökken, ellentétes reakció tapasztalható, azaz a sérült terület vérerei kitágulnak, a bőr ismét kipirul, forró tapintású és viszket, esetleg érzékeny is. Ezek a hatások 9-16 perces jegelés után következnek be, és 4-8 perccel ajég levétele után alábbhagynak. A jegelést tehát ne tartson 10 percnél tovább, illetve abbahagyandó, ha az említett tünetek észlelhetők. Tíz perc szünet után azonban ismét el lehet kezdeni.
A sérült ízületbe vagy a környező szövetekbe néha injekcióban kortikoszteroidot adnak. A gyógyszer csökkenti a fájdalmat és a duzzanatot, és sokszor hasznos kiegészítése a pihentetésnek. Előfordul azonban, hogy késlelteti a gyógyulást, mivel lehetővé teszi, hogy a beteg a sérült ízületet azelőtt használja, mielőtt teljesen meggyógyult volna, vagyis növeli az inak és a porcsérülésének veszélyét.
A fizioterápiás szakember a kezelési tervbe a gyógytornán kívül beépíthet még hideg-meleg kezelést, elektromosságot, hanghullámokat, nyújtást, és vízben végzett tomáztatást. A gyógyuláshoz ezenkívül szükség lehet egyedileg készült ortopédbetétekre és egyéb segédeszközök használatára. A fizikális kezelés hossza természetesen a sérülés súlyosságától és bonyolultságától függ.
A sérülés gyógyulásáig kerülni kell azokat a tevékenységeket vagy sportokat, melyek a sérülést okoztak. Helyettük más tevékenységet kell találni, mely nem terheli meg a sérült testrészeket. Az alternatív testedzés jobb, mint az, ha a sérült mindenféle mozgástól tartózkodik. A teljes nyugalom hatására ugyanis az izmok veszítenek tömegükből, erejükből és szívósságukból. Ha például valaki egy hétig pihen, akkor legalább 2 hét tomázás szükséges ahhoz, hogy a sérülést megelőző edzettségi szintet elérje. Helyettesítő gyakorlatként a következők ajánlhatók: az alsó lábszár vagy a iao sérülésekor: biciklizés, úszás, síelés, evezés; a láb fetsó részének (comb) sérülésének esetén: kocogás egy
helyben vagy ugróasztalon, úszás, evezés; a derék sérülésekor: biciklizés és úszás; a váll vagy a kar sérüléseinél: futás, korcsolyázás, síelés.
A leggyakoribb sportsérülések közé a következők sorolhatók: kifáradásos törések, a lábszárizmok sérülései, az inak gyulladása, futótérd, a hátsó combizomzat sérülései, súlyemelő-derék, tenisz-könyök, a fej a és lába sérülései. A kiváltó okok különféle tevékenységek lehetnek.
A lábfej kifáradásos törései alatt a csont apró repedéseit értjük, melyek gyakran ismétlődő és erőteljes igénybevétel után keletkeznek.
Futókban a lábközépcsontok különösen hajlamosak az ilyen típusú törésre. Leggyakrabban a középső három lábujj lábközépcsontjai repednek el. Az öregujj lábközépcsontja erős és vastag, ezért viszonylag ritkán sérül, a kisujjé pedig jobban védett, mivel elrugaszkodásnál a terhelés legnagyobb része az öregujjra és a mellette lévő ujjra esik.
A kifáradásos törésre hajlamosítanak a következő tényezők: magas lábboltozat, edzőcipők, melyek nem tompítják megfelelően a rázkódást, és a testedzés mennyiségének hirtelen emelése. A változás kora után a nők csontritkulás miatt különösen hajlamosak az ilyen típusú törésekre.
Az elsődleges tünet a fájdalom, mely a lábfej elülső részében érezhető hosszú vagy intenzív testedzés után. A fájdalom kezdetben néhány másodperccel az edzés befejezése után megszűnik, ha azonban az edzéseket folytatják, akkor egyre hamarabb jelentkezik, és a mozgás befejezése után tovább tart. Végül a súlyos fájdalom lehetetlenné teszi a futást, és a fájdalom még pihenéskor is megmarad. A törés környéke megduzzadhat.
A diagnózis gyakran megállapítható a kórelőzmény és a láb vizsgálata alapján. A törés helye tapintásra érzékeny. A kifáradásos törések olyan parányiak, hogy a röntgenfelvételen nehezen észlelhetők, de felfedezhető az az új csontszövet (kallusz), amely a törött csont kö-
A lásd a 357. oldalt
■ lásd a 254. oldalt
264
A csontok, Ízületek és izmok betegségei
A lábfej kifáradásos törései
A kifáradásos törések olyan apró csontrepedések, melyeket a lábra irányuló ismétlődő terhelések hoznak létre. Gyakran előfordulnak a lábközépcsontokban, azaz a metatarzális csontokban.

rül képződik 2-3 héttel a sérülés után, ahogy a csont gyógyulni kezd. Csontszcintigráfiával megerősíthető a diagnózis korábban is, de erre ritkán van szükség.
A kifáradásos törés gyógyulásáig a betegnek kerülnie kell a futást, de más gyakorlatokat végezhet. A gyógyulás után olyan edzőcipőt kell viselni, mely megfelelően tompítja a rázkódást, és fuvön vagy más puhább talajon történő futással az újabb törés megelőzhető. Gipszelés ritkán szükséges, és a gipszet 1-2 hét után eltávolítják, hogy megelőzzék az izmok gyengülését. A gyógyulás általában 3-12 hétig tart, de idősebbek vagy betegek esetében lassabb.
A lábszárizmok sérülésein a sipcsont melletti izmok fájdalmas elváltozását értjük
A sérülés szokásos oka a lábszár hosszan tartó, ismételt igénybevétele, terhelése. A sípcsont mellett két izomcsoport sérülékeny. A fájdalom helye attól függ, hogy a sérülés melyik izomcsoportot éri.
Az anterolaterális sérülés a lábszár elülső (anteri- or) és külső (laterális) részének izmait érinti. Az ilyen típusú sérülést az okozza, hogy az ellentétes izmok ereje nincs egyensúlyban. A lábfejet a lábszár elülső izmai emelik fel, majd a nagyobb és erősebb lábikraizmok húzzák le, amikor a sarok járáskor vagy futáskor földet ér. A lábikraizmok olyan nagy erőt fejthetnek ki. ami sérülést okoz a lábszár elülső izmaiban.
Az anterolaterális sérülés legfőbb tünete a lábszár elülső és oldalsó részének fájdalma. Kezdetben a fájdalom közvetlenül azután érződik, miután a sarok futás közben a földhöz ér. Ha a sportoló tovább fut, a fájdalom minden lépésnél érezhető, és végül állandósul. Mire orvoshoz fordul, az izmok már érintésre is fájnak.
Az anterolaterális izomsérülés gyógyulásához a futást egy időre abba kell hagyni, és másfajta testedzést kell végezni. Hasznosak például azok a gyakorlatok, melyek nyújtják a lábikraizmokat. Ha a lábszár elülső izmai gyógyulni kezdenek, akkor erősítő gyakorlatokat kell kezdeni. Erre alkalmas pl. a „vödörfogantyú” gyakorlat, melyet minden második nap 3xl0-es sorozatban lehet végezni.
A poszteromediális izomsérülés a lábszár elülső részének hátsó (poszterior) és belső (mediális) izomza- tát érinti. Ezek az izmok emelik fel a sarkat közvetlenül azelőtt, mielőtt a lábujjak elrugaszkodnak a talajról. Gyakran alakul ki ilyen típusú izomsérülés, ha valaki töltéseken vagy domború kőúton fut, és tovább romlik, ha a lábfej túlságosan befelé fordul, és ha olyan edzőcipőben fut, amely nem akadályozza meg az ilyen befordulást.
A poszteromediális izomsérülésnél a fájdalom általában a lábszár belső részében kezdődik körülbelül 3-15 cm-rel a boka fölött, és erősödik, amikor a futó a lábujjaira áll vagy befelé hajlítja a bokáját. Ha nem hagyja abba a futást, a fájdalom előre terjed, pl. a belső bokára, majd pedig a lábszáron felfelé, egészen a térdtől 5-10 cm-es magasságig. A fájdalom a sérülés terjedésével növekszik. Először csak az inak gyulladtak és fájnak, de ha a terhelés folytatódik, akkor maguk az izmok is gyulladásba jönnek. Végül a gyulladt ín annyira megfeszül, hogy leszakadhat a csontról; ez
Sportsérülések
265
vérzéssel és további gyulladással jár. Néha az ín leszakadásakor egy kis darab a sípcsontból is letörik.
A kezelés legfontosabb eleme, hogy abba kell hagyni a futást, és csak akkor szabad folytatni, ha már nem okoz fájdalmat. Addig egyéb gyakorlatokra kell áttérni. Olyan edzőcipőt kell vásárolni, amelynek hátsó bőrrésze merev, jól tartja a sarkat, és különleges íves alátámasztása megakadályozza, hogy a lábfej túlságosan beforduljon. Kemény, aszfaltozott úton nem célszerű futni, mert az a lábszárizmok újabb sérülését okozhatja. Hasznosak azok a gyakorlatok, melyekkel a sérült izmok erősíthetők. Azokban a súlyos esetekben, amikor a sípcsont egy darabja is leszakadt, a kezelés részeként műtétet is végezhetnek, hogy a csontot újra rögzítsék. A műtét után azonban sokáig nem szabad futni. Kísérletekben a lábszárizom bizonyos sérüléseit sikerült meggyógyítani naponta adott kalcitonin (az csont képződését szabályozó hormon) injekcióval vagy szájon át adott alendronáttal (a csont leépülését lassító gyógyszer) olyan sérülések esetében, melyek nem reagáltak más kezelési módokra. Néha a rendelkezésre álló kezelési eljárások egyike sem hatékony, ezért a futást véglegesen abba kell hagyni.
A térdhajlati (popliteális) ín
gyulladása
.4 popliteális tendinitisz a térdhajlati ín szakadása miatt keletkezik. Ez az in a combcsont (femur) alsó végének külső felületén ered, majd keresztirányban halad a térd hátsó részén, és a sípcsont felső végének belső oldalán tapad meg.
A térdhajlati ín akadályozza meg, hogy a lábszár kifelé csavarodjon futás közben. A lábfej túlzott befele fordulásakor (pronáció), vagy lejtőn lefelé futáskor az inat fokozott megterhelés érheti, és emiatt elszakadhat.
Fájdalom és érzékenység jelentkezhet a térd külső részében, különösen lejtőn lefelé futva. A futást a fájdalom megszűnéséig abba kell hagyni, és megkezdése után még legalább 3 hétig nem szabad lejtőn lefelé futni. A gyógyulás alatt a biciklizés jó alternatív megoldás. A lábfej befelé fordulása csökkenthető cipőbeté- rekkel, főként a háromszög alakú, ún. varusz ékkel, melyet a sarok elé kell helyezni.
-tr Achilles-ín tendinitisz az Achilles-ín (a lábikra izmait a sarokkal összekötő erőteljes ín) gyulladása.
k lábszárizomzat sérülései
A lábszárizomzat sérülése keletkezhet a lábszár elülső és külső tájékának izmaiban (anterolaterá- lis), vagy a hátsó és belső rész izmaiban (posz- teromediális). A fájdalom különböző helyen jelentkezik, attól függően, hogy melyik izom sérült meg.
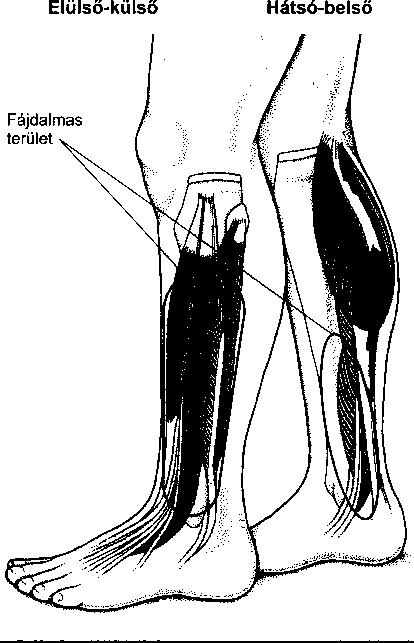
A lábikraizmok és az Achilles-ín a sarok talajra érése után leengedik a lábfej elülső részét, majd a másik lábra lépés előtt, amikor a lábujjak elrugaszkodnak a földről felemelik a sarkat.
Az Achilles-ín gyulladásának oka általában az ín fokozott terhelése. Ha lejtőn lefelé futunk, fokozott megterhelés éri az Achilles-inakat, mivel a láb elülső része még a levegőben van, amikor a sarok a talajra ér. Emelkedőn futva az Achilles-ín igénybevétele szintén fokozott, mert a lábikraizmoknak a lábujjak elrugaszkodása közben na-
266
A csontok, ízületek és izmok betegségei
A lábszár elülső izmainak erősítése
A vödörfogantyú-gyakorlat
Csavarjunk törölközőt egy üres vizesvödör fogantyújára. Üljünk le egy asztalra vagy más alkalmatosságra, mely elég magas ahhoz, hogy a lábunk ne érjen le a földre. Helyezzük a vödör fogantyúját az egyik cipő lábfejére. Emeljük meg a lábfejet bokában hajlítva, azután engedjük le felemelt lábujjai. Ismételjük meg a gyakorlatot 10-szer, azután tartsunk néhány perc pihenőt. Végezzünk el még két 10- es sorozatot. A terhelést úgy növelhetjük, hogy vizet öntünk a vödörbe, de csak annyit, hogy a gyakorlat ne okozzon fájdalmat.
Lábujjhegyre állás
Álljunk fel. Lassan emelkedjünk a lábujjunkra, majd lassan engedjük sarkunkat a padlóra. Ismételjük meg a gyakorlatot 10-szer. majd pihenjünk egy percet. Végezzünk még két 10-es sorozatot. Amikor a gyakorlat már könnyedén megy, úgy végezzük, hogy egyre nehezebb súlyokat teszünk magunkra.
Kifelé fordítás
Álljunk fel. Fordítsuk ki a bokát úgy. hogy a talp belső éle felemelkedjen a földről. Azután engedjük vissza a talpunkat a padlóra. Végezzünk három 10-es sorozatot.
gyobb erőt kell kifejteniük, hogy felemeljék a sarkat. A puha bőrből készül cipő sarok körüli része meglehetősen szabad mozgást enged a saroknak. Az Achilles-ín terhelése emiatt egyenetlen, és ez fokozza a szakadás veszélyét. A merevtalpú edzőcipők, melyek nem hajlanak kellőképpen azon a helyen, ahol a lábujjak a lábfejhez csatlakoznak, erősen igénybe veszik az Achilles-inat, éppen akkor, amikor a lábujjak elrugaszkodnak a talajtól.
Az Achilles-ín sérülését különféle biomechanikai tényezők is elősegítik. Ezek közül megemlíthető a lábfej fokozott befordulása (pronáció), a helytelen járás, amelyben a sarok földet érő pontja túlságosan hátra esik (az edzőcipő talpának megvizsgálása megmutatja, hogy a sarok hol kopott el leginkább), továbbá az Ó-láb, a merev térdinak és lábikraizmok, a magas lábboltozat, a merev Achilles-ín és a sarok torzulásai.
A legfontosabb tünet a fájdalom, mely rendszerint akkor a legerősebb, amikor a beteg ülés vagy fekvés után feláll, és járni vagy futni, kocogni kezd. A fájdalom gyakran enyhül, ha a beteg a fájdalom és a merevség ellenére folytatja a futást vagy a járást. Az Achilles-ín védőburokban van, és az ín és a burok között található vékony zsírréteg megkönnyíti az ín mozgását. Ha az ín megsérül, hegszövet alakul ki rajta, mely minden egyes lépésnél megsérti a védőhüvelyt; ezért jelentkezik a fájdalom. A futás közben azért enyhül a fájdalom, mert a védőhüvely, ahogy a hőmérséklete nő, egyre rugalmasabb lesz, és az ín könnyebben mozoghat benne. Az Achilles-ín megnyomásakor a beteg szintén fájdalmat érez.
Ha a sportoló nem törődve a fájdalommal folytatja a futást, az ín megmerevedik, hegek alakulnak ki rajta, és a panasz mozgás közben állandósul. A heges ínnak már nincs esélye a gyógyulásra.
A kezelés legfontosabb része tehát az, hogy amíg a fájdalom fennáll, tartózkodni kell a futástól és a biciklizéstől. A kezelés további része a betegség valószínű okától és a hajlamosító tényezőktől függ. Rugalmas talpú cipőket kell viselni, és olyan betéteket kell helyezni az edzőcipőbe, mellyel csökkenthető az ín feszülése, és stabilizálható a sarok. A hátsó combizmok erősítésére akkor kezdhetők a gyakorlatok, amikor már nem jelentkezik közben fájdalom. Az Achilles-inat erősítő gyakorlatok, pl. a lábujjhegyre állás, szintén hasznosak. A futás elkezdése után egészen addig, amíg az ín teljesen meggyógyult, kerülni kell a megerőltető vagy gyors tempójú futást lejtőn felfelé vagy lefelé. A gyógyuláshoz néha hónapok, sőt évek kellenek.
A futótérd (patellofemorális stressz-szindróma) olyan elváltozás, melynek során a térdízület mozgásakor a térdkalács (patella) a combcsont (femur) végéhez dör- zsölődik.
A térdkalács kerek csont, melyet a térd körüli ínszalagok és inak rögzítenek. Futás közben enyhén le-fel mozog, de nem ér hozzá a combcsonthoz.
A futótérdet okozhatja szerkezeti eltérés, pl. az, hogy a térdkalács túl magasan helyezkedik el az ízületben (patella alta), vagy az, hogy feszesek a térdinak és az Achilles-ín, illetve gyengék a combizmok, melyek az ép térdízületet stabilizálják. A leggyakoribb kezelhető ok a lábfej fokozott befordítása (pronáció) futás vagy járás közben, miközben az elülső combizmok (quadricepsz) a térdkalácsot felfelé húzzák. Ezen erők eredőjének hatására a térdkalács a combcsont végéhez dörzsölődik.
Sportsérülések
267
A futótérd
Egészséges állapotban a térdkalács (patella) le-fel mozog futás közben, de nem ér hozzá a combcsonthoz (femur). Ha azonban a lábfej a kelleténél jobban befordul (pronáció), az alsó lábszár befelé csavarodik, és befelé húzza a
térdkalácsot. A quadricepsz (comb-) izmok ugyanakkor ellentétes irányba húzzák. Az egymással szemben ható erők miatt a térdkalács hátsó része a combcsonthoz dörzsölődik, és ez fájdalmat okoz.
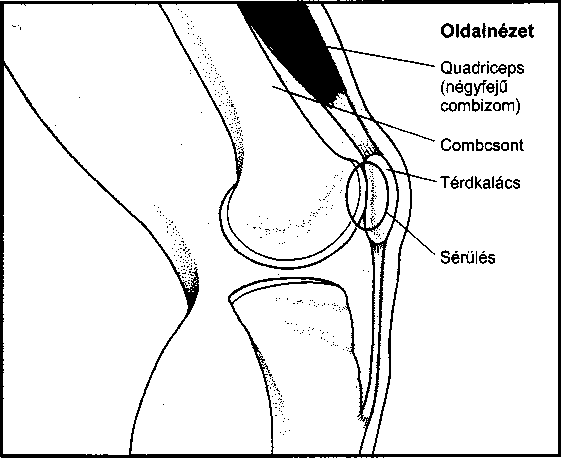
A fájdalom, melyet olykor duzzanat is kísér, rendszerint futáskor kezdődik, és a térdkalács belső felületére koncentrálódik. Kezdetben csak a lejtőn futás okoz panaszt, később bármilyen futás, végül pedig már az egyéb lábmozgás is, különösen a lépcsőn lefelé járás.
A betegnek csak akkor szabad ismét futnia, ha már nem érez közben fájdalmat. Más testedzést azonban végezhet, például biciklizhet (ha nem okoz panaszt), evezhet vagy úszhat, hogy megőrizze fizikai erőnlétét. Hasznosak azok a gyakorlatok, melyek nyújtják a comb hátsó és elülső izmait (középső combizom); és amelyek erősítik a vasztusz mediálisz izmot; ez a comb belső felén helyezkedik el és befele húzza a térdkalácsot. Segíthetnek a kereskedelemben kapható, lábboltozatot emelő cipőbetétek, melyeket mind az utcai, mind az edzőcipőben használni kell. Néha egyéni lábbetéteket kell készíttetni.
A hátsó combizmok sérülései (más néven posztero- femorális izomhúzódás vagy -szakadás), amint a név is mutatja, olyan elváltozások, melyek a comb hátsó részének izomzatúban keletkeznek.
A comb hátsó izmai, melyek feladata a csípő kiegye- nesítése és a térd hajlítása, gyengébbek, mint a velük ellentétes quadricepsz izmok (a comb elülső izmai). Ha a hátsó combizmok ereje nem éri el a quadricepsz izmok erejének legalább 60%-át, akkor az utóbbiak ösz- szehúzódása túl erőteljes, így sérülés következhet be a hátsó izmoknál. Az ilyen sérülés esetén hirtelen fájdalom jelentkezik a comb hátsó részében, amikor az ott lévő izmok hirtelen és erősen összehúzódnak.
A sérülés azonnali kezelése: pihentetés, jegelés, rugalmas pólyázás és felpolcolás. A sérült betegnek nem szabad futnia vagy ugrania, de a helybenfutás, evezés vagy úszás megengedett az izom gyógyulása
268
A csontok, ízületek és izmok betegségei
A vasztusz mediálisz izom (középső combizom) erősítése
- Álljunk egyenesen nyújtott térddel. Húzzuk össze a quadricepsz izmokat (a comb elülső izmait), a térdkalács ilyenkor felemelkedik. Tartsuk meg ezt a pozíciót, amíg 10-ig számolunk, majd lazítsuk el az izmokat. Napközben ismételjük meg gyakran a gyakorlatot.
- Nyújtott lábbal üljünk le a padlóra, lábunkat tegyük széles terpeszbe. Fordítsuk a lábfejet kifelé, úgy, hogy a nagyujjak a lehető legtávolabb kerüljenek egymástól. Csípőből emeljük meg lassan a sérült lábat, majd engedjük visz- sza nyújtott térddel. Végezzünk a gyakorlatból minden nap három 10-es sorozatot.
- Üljünk le a padlóra, és tegyünk 2-3 párnát mindkét térdünk alá. úgy, hogy az körülbelül 135 fokos szögben hajoljon meg. Helyezzünk a bokánkra egy 2.5 kg-os súlyt. Emeljük lassan a lábfejet, kiegyenesítve a térdet, majd engedjük lassan vissza. Végezzünk három 10-es sorozatot. Később növeljük a súlyt, de az ismétlések száma maradjon változatlan.
A hátsó combizmok erősítése
- Erősítsünk egy kb. 2,5 kg-os súlyt a lábfejhez a sérült oldalon, és feküdjünk hasra egy ágyra úgy, hogy testünk alsó fele (azaz deréktól lefelé) ne legyen az ágyon, és a lábujjaink a földre érjenek. A lábat egyenes térddel emeljük lassan fel és engedjük visz- sza. Végezzünk minden második nap 3×10 gyakorlatot. Ahogy visszatér az erőnk, használjunk egyre nagyobb súlyokat. Ez a gyakorlat elsősorban a hátsó combizmok felső részét erősíti.
- Erősítsünk egy kb. 2,5 kg-os súlyt a lábfejre a sérült oldalon. Álljunk a másik lábra. Emeljük fel lassan a nehezékkel ellátott lábat a fenekünk felé térdben behajlítva, majd a térdet kiegyenesítve engedjük vissza. Végezzünk minden második nap 3-szor 10 gyakorlatot. Ahogy az erőnk visszatér, használjunk egyre nagyobb súlyokat. Ez a gyakorlat elsősorban a hátsó combizmok alsó részét erősíti.
alatt, ha nem okoz fájdalmat. A gyógyulás alatt érdemes olyan gyakorlatokat végezni, melyek megerősítik a comb hátsó izmait, mert így elkerülhető a betegség kiújulása
A súlyemelő-derék (lumbális túleröltetés) a deréktáji izmok és inak görcsökkel és érzékenységgel járó sérülése.
A deréktáj (lumbális régió) izmai és inai bármilyen nagyobb erő hatására megsérülhetnek. Az ilyen sérülés gyakori azokban a sportágakban, melyekben nagy erővel kell húzni vagy nyomni valamit, például amikor a súlyemelő egy nehéz súlyt felemel, vagy amikor a futballban a játékosok egymást ellökik. Előfordul a deréktáj sérülése olyan sportokban is, melyek során a hátat hirtelen kell fordítani, például kosárlabdában, amikor egy ugrásból visszaérkezve cseleznek, illetve a base- ballban vagy golfban az ütő lendítésekor.
A deréktáji izmok sérülésének rizikótényezői a következők: a hátgerinc alsó részének fokozott görbülete,
előrehajló medence (csípőcsont), rugalmatlan vagy gyenge hátizmok, gyenge hasizmok, és feszes, rugalmatlan hátsó combizmok. A hát könnyebben megsérül, ha a gerincoszlopot valamilyen betegség meggyengíti, ilyen pl. az artritisz, a csigolyák elmozdulása, a porckorong elmozdulása vagy sérve, és a gerinccsont daganata.
A deréktáji izmok sérülése általában a törzs elfordí- tása, illetve nyomó vagy húzó mozdulatok közben következik be, és hirtelen fájdalmat okoz. Kezdetben a fájdalom nem túlságosan erős, ezért a sportoló folytatni tudja az edzést. Mivel azonban a sérült izom vagy ín tovább vérzik és duzzad, 2-3 órával később izomgörcs és súlyos fájdalom alakul ki. Az izomgörcsöt szinte mindenféle hátmozgás súlyosbítja, ezért a beteg általában inkább mozdulatlan marad és gyakran olyan helyzetben gömbölyödik össze, mint egy magzat. A deréktáj érintésre érzékeny, és a fájdalom fokozódik, ha a beteg előrehajlik.
A sérülés után, amilyen hamar csak lehet, pihenni kell. A fájó területre jeget és szorítókötést kell tenni. A. gyógyulás megkezdődése után hasznosak azok a gyakorlatok, melyek a hasizmokat erősítik. Ezek stabili-
Sportsérülések
269
A hátizom sérülésének megelőzése
A medencegyakorlatok célja csökkenteni a gerincoszlop alsó részének túlzott görbületét.
Feküdjünk hanyatt a földre behajlított térddel. sarkunkat tegyük a padlóra. A sarkunkra támaszkodva emeljük fel a törzsünket. Engedjük le a derekunkat a talajra, majd emeljük fel a fenekünket kb. két centire a padlótól és húzzuk össze a hasizmunkat. Tartsuk meg magunkat ebben a helyzetben, amíg tízig elszámolunk. Ismételjük meg a gyakorlatot húszszor. Ezt a gyakorlatsort naponta végezzük.
Hasizomgyakorlat (a hasizmok erősítésére)
Feküdjünk a hátunkra, térdünk legyen behajlítva, míg a talpunk legyen a talajon. Kezünket helyezzük a hasunkra. Először a fejünket emeljük fel lassan, közben tartsuk a vállunkat a földön. Ezután emeljük fel a vállunkat is kb. 25 cm-re a talajtól, majd lassan engedjük vissza. Végezzünk a gyakorlatból három 10-es sorozatot. Amikor már könnyen tudjuk végezni a gyakorlatokat, tegyük a nyakunkhoz egy törölközőbe csavart súlyt, és így végezzük a gyakorlatot. Növeljük a súlyt, ahogy az erőnk fokozódik.
A csípőizmok és a négyfejű combizmok (muszkulusz quadricepsz) nyújtása
Álljunk meg egy lábon, a másik lábunkat pedig térdben hajlítsuk meg 90°-os szögben. Az azonos oldali kezünkkel fogjuk meg a behajlított lábat elöl a bokánál. A térdeket összetartva húzzuk hátra a bokánkat, és közelítsük a sarkunkat a fenekünkhöz. Számoljunk tízig, és közben tartsuk meg ezt a helyzetet. Ismételjük meg a gyakorlatot a másik lábbal is. A gyakorlatot tízszer ismételjük meg.
A deréktáji izmok nyújtása
Lábérintés ülve
Üljünk le a padlóra nyújtott lábbal, a lábak legyenek egymástól annyira távol, amennyire csak lehetséges. Helyezzük mindkét kezünket egyik térdünkre, majd lassan csúsztassuk végig kezeinket a lábunkon a bokánk felé. Álljunk meg, ha fájdalmat érzünk, és ne haladjunk tovább annál a pontnál, amelyet fájdalom nélkül meg tudunk tartani 10 mp-ig. Ezután lassan hajoljunk vissza. Ismételjük meg a gyakorlatot a másik lábbal is. Mindkét oldalon tíz-tíz gyakorlatot végezzünk.
Egyik láb emelése görbített háttal
Feküdjünk a hátunkra, térdünk legyen 90 ‘-os szögben behajlítva, és támasszuk mindkét sarkunkat a padlóra. Az egyik térdünket hajlított helyzetben fogjuk meg két kézzel és húzzuk a mellkasunkhoz. Tartsuk meg így a lábunkat, míg tízig számolunk. Engedjük le lassan a lábunkat, és végezzük el a gyakorlatot a másikkal is. Ismételjük a gyakorlatot tízszer.
„Hattyú”-gyakorlat (a hát hajlékonyságának fokozása)
Feküdjünk hasra, könyökünket behajlítva kezünket tegyük a fülünkhöz. Emeljük fel a vállunkat és a lábunkat egyszerre a padlóról. Ne hajlítsuk be térdünket. Tartsuk meg ezt a helyzetet, amíg tízig számolunk, és ismételjük meg a gyakorlatot húszszor. A gyakorlatot naponta végezzük. Figyelmeztetés: A hátgerinc túlzott nyújtása sokféle hátbetegséget súlyosbíthat, ezért a gyakorlatot óvatosan végezzük, és azonnal hagyjuk abba, ha fájdalmat érzünk.
zaiják a hátat, valamint nyújtják és erősítik a hátizmokat. Az evezőgép kitűnően használható a hátizmok erősítésére, amennyiben használata nem jár fájdalommal.
A gerinc alsó részének túlzott görbületét, mely fokozott terhelést ró a deréktáji izmokra, főleg a csípőcsont dolésszöge határozza meg. A gerinc görbületét olyan gyakorlatokkal lehet csökkenteni, melyek a csípőcsont felső részét hátrafelé, a normális pozícióhoz közelítik. Ilyen gyakorlat például a hasizmok erősítése (azaz rö- ■< íditese) és a combizmok nyújtása (azaz hosszabbítása i. A súlyemelők által használt övék viselése a hát sérüléseinek megelőzésében segíthet.
A fonák teniszkönyök (epikondilitisz laterálisz) azoknak az inaknak a sérülése, melyek a csuklót hátra, a tenyérrel ellentétes irányba hajlítják. A sérülés az alkar külső részében fájdalmat okoz.
Az alkar izmai, melyek a könyök külső részéhez csatlakoznak, akkor válnak érzékennyé, ha a tapadási pontot fokozott megterhelés éri. A fonák teniszkönyök leginkább akkor érezhető, amikor a játékos visszakéz- ből üti vissza a labdát. Az ütés ereje miatt könnyen megsérülnek az inak azon a ponton, ahol átfordulnak a
270
A csontok, ízületek és izmok betegségei
A teniszkönyök
A teniszkönyök két típusa – a fonák és a tenyeres teniszkönyök – a könyök és az alkar más helyein okoz fájdalmat.
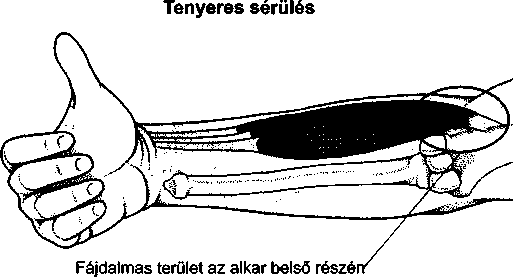
Fonák sérülés
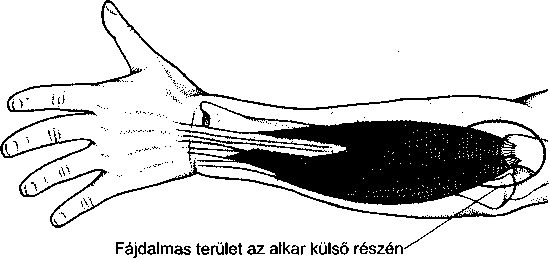
könyök végén. A fonák teniszkönyök kialakulására a következő tényezők hajlamosítanak: rossz technikájú fonákütések, gyenge váll- és csuklóizmok, túlságosan feszesre húrozott vagy rövid ütő, a játékos a labdát nem az ütő középső, hanem szélső részével találja el, illetve a súlyos, nedves labda.
Az első tünet a fájdalom, melyet a játékos a fonákütés vagy ehhez hasonló ismétlődő mozdulat során érez. Ha a játékos a kaiját a teste mellett tartja, és a hüvelykujját kifelé fordítja, a fájdalom a könyök és az alkar külső, hátsó részén jelenik meg azaz a hüvelykujj felöli oldalon. A játék folytatása esetén az alkar egyre nagyobb területen fáj a könyöktől egészen a csuklóig, és ez nyugalomban is megmarad. A könyök akkor fáj igazán, ha az illető leteszi a kezét és a tenyerét az asztalra, majd megpróbálja a kézfejet ellenállással szemben csuklóból felemelni.
A gyógyítás legfontosabb része, hogy kerülni kell minden olyan testmozgást, mely fájdalmat okoz. A kon
díció fenntartásához olyan sportot érdemes választani, mely nem veszi igénybe a csuklót, például kocogás, biciklizés vagy kosarazás, de lehet olyan ütős labdajátékot is játszani, melynél a labda kisebb erővel éri az ütőt, mint a teniszben (pl. tollaslabda vagy squash). Ahogy a sérülés gyógyul, el lehet kezdeni az erősítő gyakorlatokat. Meg kell erősíteni mindazokat az izmokat, melyek részt vesznek a csukló behajlításában és kiegyenesítésében.
A tenyeres teniszkönyök (epikondilitisz mediálisz, más néven baseball- vagy bőröndkönyök) azoknak az inaknak a sérülése, amelyek a kézfejet a tenyér irányába hajlítják, és mely fájdalmat okoz az alkar tenyér felöli oldalán a könyöktől egészen a csuklóig.
A sérülést az okozza, hogy a kézfejet túlságosan nagy erővel hajlítják a tenyér felé. Ilyen túlzott erőbe-
Soortsérülések
271
A csuklóizmok erősítése
Fonák teniszkönyök esetén
- Üljön le egy székre, közel egy asztalhoz. Helyezze a sérült alkart az asztalra tenyérrel lefelé, a könyök legyen nyújtva, és a túloldalon a kéz és a csukló lógjon le az asztalról. Vegyen egy félkilós súlyt a kezébe, lassan emelje fel és engedje le a kézfejet a csukló hajlitásá- val és egyenesítésével. Ismételje meg a gyakorlatot tízszer. Pihenjen 1 percet, majd csináljon egy második 10-es sorozatot. Ha fájdalmat érez a gyakorlat közben, azonnal hagyja abba, és próbálja meg másnap. A gyakorlatot másnaponként végezze, és ha már könnyen megy, használjon nagyobb súlyt.
- Tenyérrel felfelé fogjon meg egy darab fát (körülbelül egy seprűnyél vastagságút), melyhez kötéllel egy 1/2 kg-os súlyt erősített. Tekerje fel a súlyt 10-szer. Ha fájdalmat érez, álljon le a gyakorlattal. Másnaponként végezze. Fokozatosan növelje a súlyt, de az ismétlések száma maradjon változatlan.
Tenyeres teniszkönyök
- Üljön le egy székre egy asztal mellett. A sérült alkart helyezze az asztalra tenyérrel fölfele. A kéz és a csukló lógjon túl az asztal szélén. Vegyen egy 1/2 kg-os súlyt a kezébe. Lassan húzza fel és engedje le a kezet csuklóban hajlítva. Ismételje meg a gyakorlatot 10-szer. Pihenjen 1 percet, majd csináljon 2 újabb sorozatot. Ha fájdalmat érez a gyakorlat alatt, álljon le. majd próbálja meg másnap. Amikor a gyakorlatot már könnyen végzi, növelje a súlyt.
- Tenyérrel felfelé fogjon meg egy darab fát (körülbelül seprünyél átmérőjű legyen), melyhez kötéllel egy 1/2 kg-os súlyt erősített. Tekerje fel a súlyt 20-szor. Ha fájdalmat érez, álljon le a gyakorlattal. Fokozatosan növelje a súlyt, de az ismétlések száma maradjon változatlan.
- Naponta többször szorítson össze óvatosan egy lágy szivacslabdát, majd engedje ki a kezét.
hatás léphet fel a következő esetekben: például ha a váll- és csuklóizmok gyengék; ha a teniszjátékos nagy erővel adogat, csavart labdákat üt, nehéz, nedves labdákkal játszik, túl nehéz ütőt használ, melynek markolata vékony, vagy a húrjai túl feszesek; megerőltetést okozhat a labda elütése baseballban; a gerelyhajítás; vagy súlyos bőröndök cipelése. Ha az igénybevétel a fájdalom ellenére is folytatódik, az inak leszakadhatnak a csontról, és ez belső vérzést okoz.
A fő tünet a fájdalom a könyök belső, tenyér felöli részében és az alkar hüvelykujj felé eső oldalán. A fájdalmat akkor érzi a beteg, ha ellenállással szemben a tenyér irányába hajlítja a kézfejet, vagy ha erősen megszorít egy gumilabdát. A diagnózis megerősítéséhez az orvos megkéri a beteget, hogy üljön le egy székre, és fektesse karját egy asztalra tenyérrel felfelé. Ezután lefogja a csuklóját, és megkéri a beteget, hogy a csuklót hajlítva emelje fel a kezét. Ha a betegnek tenyeres te- -iszkönyöke van, fájdalmat érez a könyöknél.
Amíg a beteg fájdalmat érez, kerülnie kell az olyan tevékenységeket, melyeknél a csukló a tenyér felé hajak. vagy kifordul, úgy, hogy a kisujj van a test felé. A serülés gyógyulása után a teniszjátékosnak meg kell
erősítenie a csukló- és a vállizmokat, valamint a sérült izmokat.
A rotátor tendinitisz (más néven úszóváll, teniszváll) a forgató izomzat szakadása és megduzzadása (a forgató izomzat azokat az izmokat és inakat jelenti, melyek a felkart a vállizületben tartják).
Ezek az inak gyakran megsérülnek azoknál a sportoknál, melyek során a kart gyakran kell a fej fölé emelni: ilyen például a hajítás baseballban, súlyos terhek emelése a fej fölé, a szerválás az ütős sportokban, vagy a gyors-, pillangó- és hátúszás. Ha a kart ismételten a fej fölé emelik, a karcsont vége a vállízü- letek és -inak bizonyos részéhez dörzsölődik, és eltéphet ínrostokat. Ha a mozgást a sportoló a fájdalom ellenére is folytatja, az ín elszakad vagy letép egy darab csontot.
A fő tünet a váll fájdalma. Kezdetben csak akkor érződik, ha a beteg a kart a fej fölé emeli, és erőteljesen előrelendíti. Később már akkor is jelentkezik, ha a kart csupán kézfogáshoz kell felemelni. Tárgyak tolása általában fájdalmas, de a húzásuk nem.
272
A csontok, ízületek és izmok betegségei
A vállizmok erősítése
Fekvenyomás
Feküdjünk hanyatt egy speciális tornapadra, vagy kérjünk meg valakit, hogy segítsen majd levenni a súlyt a gyakorlat végén. Vegyük kézbe a súlyzót, a hüvelykujjunk befelé nézzen. Lassan nyomjuk ki a súlyzót a mellkasáról, majd lassan engedjük vissza. Végezzünk három 10-es sorozatot, de azonnal hagyjuk abba, ha fájdalmat érzünk. Ahogy az erőnk visszatér, használjunk egyre nagyobb súlyokat. Figyelmeztetés: Ezt a gyakorlatot nagyon kis súllyal kezdjük, mert igénybe veszi a sérült izmokat!
A diagnózis bizonyos mozgások vizsgálatával állapítható meg. Különösen jellemző az a fájdalom és érzékenység, amelyet a kar felemelésekor érez a beteg. Artrográfiával készült felvételen (röntgenfelvétel, melyet azután készítenek, hogy sugárfogó, azaz a röntgenfilmen látható anyagot injekcióznak az ízületbe) csak a forgató köpeny inainak teljes szakadása látható, a részleges sérülés kimutatására nem alkalmas.
A gyógyuláshoz a sérült inakat pihentetni, és a vállat erősíteni kell. Kerülni kell azokat a gyakorlatokat, melyeknél tolóerőt kell kifejteni, vagy a váll fölé kell a könyököt emelni. Úgynevezett állva evezés gyakorlatot (a könyököt hajlítva, nem pedig emelve), és súlyzógépen lefelé húzást (ez a háton és a vállon húzódó széles hátizmot erősíti) azonban lehet végezni, ha nem okoz panaszt. Ha a sérülés különösen súlyos, vagy ha az ín teljesen elszakadt, illetve ha a sérülés egy év alatt sem gyógyul meg, műtéthez kell folyamodni.

A testedzés tervszerűen és ismételten végzett fizikai erőkifejtést jelent, mellyel a test erőnléte fokozható vagy fenntartható. Az erőnlét (fitnessz) a testi erőkifejtést igénylő tevékenységre való képesség.
Az edzetté váláshoz és annak megtartásához rendszeres testedzés szükséges. A testmozgás erősíti a szívet, így az minden dobbanással több vért képes továbbítani a szervezetbe. A vér így több oxigént szállíthat a sejtekhez, ezért megnövekszik a szervezet számára a maximális terheléskor rendelkezésre álló oxigén mennyisége. Ezt a mennyiséget, melyet maximális oxigénfelvételnek is neveznek, meg lehet mérni, s így az erőnlét meghatározható.
A mozgás sokféle előnyös hatást fejt ki a szervezetben. A nyújtás például fokozza a rugalmasságot. A teherviselő testrészek gyakorlatai erősítik a csontokat, és segítenek a csontritkulást megelőzni. A testedzéssel ezenkívül könnyebben megelőzhető a székrekedés, megelőzhető és egyensúlyban tartható a cukorbetegség néhány formája, csökkenthető a magas vérnyomás, a stressz, a zsírszövet mennyisége, a teljes koleszterinszint, és azon belül az alacsony sűrűségű lipoproteinek (LDL) mennyisége.
A rendszeres mozgás bármilyen életkorban hasznos, így az időseknek is. Újabb vizsgálatok azt igazolták,
hogy a tomázás az idős, szociális otthonokban élő, gyenge egészségi állapotú emberek izmait is erősíti. Azok az idős férfiak, akik edzenek és részt vesznek hosszútávfutó versenyeken, fenn tudják tartani a maximális oxigénfelvételt. Idős korban a testi teljesítőképesség csökkenését nem annyira a kor, mint inkább a mozgás hiánya okozza.
A testedzés hasznos hatásai gyorsan megszűnnek, ha a gyakorlatokat abbahagyják. Csökken a szív és az izmok ereje, akárcsak a „védő koleszterin” szintje (a magas sűrűségű lipoprotein frakció [HDL] mennyisége), és nő a vérnyomás, valamint a szervezet zsírtartaléka. A sportolás befejezése után még az atlétáknál sem maradnak meg mérhető, hosszabb távú előnyök. Fizikai erőnlétük nem jobb, ugyanúgy veszélyezteti őket a szívinfarktus, és szervezetük nem reagál gyorsabban a testmozgásra, mint azoké, akik sohasem sportoltak aktívan.
A testedzés elkezdésének legbiztonságosabb módja a kiválasztott gyakorlatok vagy sport alacsony intenzitással való végzése, amíg a láb vagy a kar fájni nem
Testedzés és erőnlét
273
kezd vagy el nem nehezül. Ha az izmok már néhány perc után fájnak, akkor az első edzésnek csak eddig kell tartania. Ahogy nő az állóképesség, úgy egyre több edzés végezhető izomfájdalom vagy kellemetlen érzés nélkül. Ha valaki 10 percig tud kényelmesen edzeni, akkor minden második nap kell gyakorlatozni, fokozatosan 30 percre emelve a folyamatos edzés idejét. Az edzés hosszára, gyakoriságára, intenzitására és a sérülések elkerülésére vonatkozó tanácsok lényegében azonosak mindenféle edzéstípusra és sportra.
Milyen gyakran és milyen hosszan kell edzeni?
A jó erőnlét eléréséhez és fenntartásához elegendő, ha valaki egy héten háromszor 30 percet edz. A 30 percnél hosszabb edzés a legtöbb esetben nem szükséges, mivel az erőnlét, mely a maximális oxigénfelvétellel mérhető, csak nagyon kevéssel emelkedik a 30 perc után.
Az erőnlét fejlesztéséhez az izmok terhelése és regenerálódása egyaránt szükséges, és nem helyes ugyanazon gyakorlatokat minden nap végezni. Bár a sziv izmai akár minden nap többször is megdolgoztathatok, a vázizmok elkezdenek leépülni, ha az intenzív edzések közé nincs beiktatva legalább egy nap pihenő. Az intenzív igénybevételt követő napon vérzések és mikroszkopikus szakadások láthatók az izomszövetekben, ezért fájnak az izmok egy megfelelő edzés után. Aki tehát komoly testedzéssel foglalkozik, annak minden tréning után kb. 48 órát kell hagynia arra, hogy az izmok regenerálódjanak. A gyógyulás után az izmok erősebbek lesznek. Segít elkerülni az izomkárosodást, ha csak heti két-három edzés van, és az edzés pihenőnappal váltakozik.
Milyen intenzíven kell edzeni?
Az erőnlétet inkább a testedzés intenzitása határozza meg, nem pedig az időtartama. A gyakorlatok intenzitása akkor jó, ha az izmok az edzést követő napon kissé fájnak, de teljesen helyrejönnek az azt követő napra.
A szív akkor erősödik, ha a gyakorlatok intenzitása következtében a pulzusszám (a szívdobbanások.száma egy perc alatt) legalább 20 ütéssel a nyugalmi érték föle emelkedik. Minél intenzívebb az edzés, annál gyorsabban ver a szív, és annál erősebb lesz a szívizom.
A pulzusszámot az határozza meg, hogy milyen erővel húzódnak össze a vázizmok. Amikor valaki tornázni kezd, a vázizmok összehúzódnak, összepréselik a mellettük lévő vénákat, és ezáltal a szív felé hajtják a vert. Ha a vázizmok ellazulnak, a vénák ismét megtelnek vérrel. A vázizmok összehúzódása és ellazulása egyfajta második szívként működik, és fokozott meny-
nyiségű vért pumpál a szívbe. A megnövekedett véráramlás miatt a szív gyorsabban és erősebben ver. Tehát minél erősebben húzódnak össze a vázizmok, annál gyorsabb a szívverés.
Az ajánlott pulzusszám az edzés során (vagyis az edzési szívritmus) a becsült maximális érték 60%-a. A maximális pulzusszámot úgy számítjuk ki, hogy 220-ból kivonjuk az életkort. Ez a számítás azonban nem teljesen pontos az olyan idős emberek esetében, akik jó erőnlétben vannak. A maximális pulzusszám a vázizmok erejét méri, nem a szívét. Ezért sokkal magasabb lehet egy erős és fitt idősebb embernél, mint egy gyenge, rossz kondícióban lévő fiatalnál.
A pulzus mérése nem szükséges, ha valaki az edzést lassan kezdi, és fokozatosan növeli az intenzitását. Az intenzitást az edzési szívritmusig kell növelni, amíg a váll minden egyes belégzésnél meg nem emelkedik, és a lélegzés gyorsabbá és mélyebbé nem válik, jelezvén a megnövekedett oxigénszükségletet. A jó kondícióhoz nem kell ennél intenzívebben edzeni. Csak azoknak kell kifulladásig edzeniük, akik versenyszerűen sportolnak.
Ahogy növekszik az edzés intenzitása, úgy nő a vázizmok sérülésének veszélye. Állandóan megerőltető gyakorlatok végzésekor erre sokkal nagyobb az esély, mint a változó intenzitású edzések alatt. A változó intenzitású edzés lassú bemelegítéssel kezdődik, majd fokozatosan nő a tempó. Amikor az izmok elnehezülnek és fájni kezdenek, akkor lassítani kell. Ha az izmok ismét frissek, akkor újra fokozható a tempó. Az edzés során tehát a gyorsabb és lassabb gyakorlatok váltakoznak egészen addig, míg az izmok kimerültsége már nem szűnik meg; ekkor be kell fejezni az edzést. Az erőnlét az intenzív tornával töltött idő növelésével, a kisebb intenzitású gyakorlatok idejének csökkentésével fokozható.
Az edzés után az ember jól kell, hogy érezze magát. Ha nem ez a helyzet, akkor valószínűleg túl sok volt az edzés. A túlzott testedzés sajgó ízületeket, izmokat, inakat és csontokat okoz, és fokozódik a sérülés veszélye, az illető ingerlékennyé válik.
Tíz ember közül, aki rendszeres testedzésbe fog, több mint hat az első hat héten sérülés miatt kénytelen abbahagyni az edzést. Pedig a sérülések többsége elkerülhető, ha 48 óra pihenőt tartanak az egyes edzések után. E szerint az edzési terv szerint tehát minden második nap lehet edzeni. Akik mindennap szeretnének tornázni, azoknak különböző izomcsoportokat kell erősíteniük az egymást követő napokon, vagy intenzívebben tornázniuk az egyik nap, és kevésbé intenzíven a
274
A csontok, ízületek és izmok betegségei
másikon (a „húzd meg – ereszd meg” avagy a kemény is könnyű váltogatásának elve). Az erőnlét azzal nem növekszik, ha minden nap ugyanolyan intenzitással edzenek, viszont fokozódik a sérülések veszélye. A tornagyakorlatokat egyébként azonnal abba kell hagyni, ha fájdalom jelentkezik.
Teljesen normálisnak tekinthető, ha az ember merev, fájdalmas izmokkal ébred azután, hogy valamilyen versenysportban vagy erős testedzésen vett részt. A felépülés leggyorsabb módja az, ha aznap az illető egyáltalán nem végez semmilyen edzést. A hosszan tartó, intenzív testmozgás során ugyanis az izmokban tárolt cukor (glikogén) legnagyobb része elhasználódik, hiszen ez a mozgás fő energiaforrása. Ha a glikogén szintje alacsony, az izmokat fáradtnak, gyengének és nehéznek érezzük. Ilyenkor szénhidrátban gazdag ételeket kell fogyasztani, például kenyeret, főtt tésztát, gyümölcsöt, müzlit, édességeket, mert ezek pótolják az izmok glikogénjét. A pihenés lehetővé teszi, hogy az izmokba kerülő glikogén legnagyobb része elraktározódjon, és a sérült izomrostok meggyógyuljanak.
A különböző gyakorlatok más és más izomcsoportokat terhelnek. A futás elsősorban a lábszár izmait veszi igénybe, a sarokra érkezés és a lábujjra emelkedés a bokát. A biciklizés főként a combizmokat dolgozza meg, a pedálozás pedig a térdet és a csípőt. Az evezés és az úszás a felsőtestet és a hátat veszi igénybe. Az ideális edzésterv olyan gyakorlatokat tartalmaz, melyek felváltva erősítik egyik nap a felsőtestet, a másikon pedig az alsó végtag izmait.
Ha valaki minden nap szeretne edzeni, akkor váltogatnia kell a gyakorlatokat. Ezzel az izmok regenerálódnak, elkerülhetők a sérülések, és magasabb erőnléti szint érhető el. Ha 30 percet futunk az egyik nap, és 30 percet biciklizünk a másikon, sokkal kisebb a sérülés veszélye, mint ha mindkettőt végezzük minden nap 15 percig.
A maratoni futók gyakrabban sérülnek meg, mint a triatlon atléták, pedig utóbbiak háromféle sportban versenyeznek, és többet is edzenek. A triatlonisták ugyanis különböző izomcsoportokat erősítenek az egymást követő napokon; az egyik nap például futnak, a másikon úsznak és bicikliznek.
A nehéz és könnyű váltogatásának elve
Jobb kondíciót elérni vagy sportversenyeken részt venni csak úgy lehet, ha valaki hetente két-három napot intenzíven edz és könnyebb mozgást végez a többi napon (a kemény és könnyű napok váltogatásának elve).
A versenysportot űző sportolók minden nap edzenek, és az edzési programot az adott sportághoz igazítják; attól ugyanis nem lesz valaki jobb futó, hogy kerékpározik. A sportolók úgy védekeznek a sérülések ellen, hogy az egyik napra kemény edzést terveznek, a másikra pedig könnyűt. így a nehéz edzések kevesebb izomsérülést okoznak.
A „kemény” és „könnyű” kifejezések az edzések intenzitására vonatkoznak, nem pedig a mennyiségre. Egy maratoni futó például akár 32 km-t is futhat a könnyű edzési napon, de sokkal lazább tempóban, mint kemény edzések során. A súlyemelők egy héten csak egyszer emelnek nagyon nehéz súlyokat, a hét többi napján pedig csak könnyebbeket. A kosárlabdázók hosszú, kimerítő gyakorló játékot játszanak az egyik nap, a kosárdobást és más mozdulatokat gyakorolják a másikon.
Az erő, gyorsaság és kitartás fejlesztéséhez az erős edzések időtartama és intenzitása egy adott napon akkor megfelelő, ha az izmok elnehezülnek és enyhe égés érződik bennük. Ezek a jelek mutatják, hogy kellőképpen megdolgoztatták őket. Ezután az izmok általában 48 óráig sajognak. A következő napokban tehát a sportolók kevésbé intenzív edzéseket tartanak, egészen addig, míg az izomfájdalmak megszűnnek. Ha valaki akkor kezd intenzív tréningezést, amikor még fájnak az izmai, könnyen megsérülhet, és a teljesítménye is csökken. Ha azonban megvárja, hogy elmúljon a fájdalom, és csak azután kezd intenzív edzésbe, akkor valóban erősödnek az izmai.
Edzés után két típusú izombántalmat tapasztal az ember. A kettő közül az az előnyös, amely később, azaz néhány órával az intenzív edzés után kezdődik, egyformán érződik mindkét oldalon, 48 órával később megszűnik, és a következő edzés bemelegítése után általában enyhül. Ha azonban a fájdalom sérülés következménye, akkor a sérülés után igen hamarelkezdődik, nem egyforma a két oldalon, nem szűnik meg 48 óra múlva, és felerősödik, ha megpróbálunk újra edzeni.
Ha testedzés vagy sportolás előtt emelik az izmok hőmérsékletét (bemelegítik őket), kevesebb sérülés ér bennünket. A bemelegített izmok rugalmasabbak, kevésbé hajlamosak a szakadásra, mint a nehézkesen működő, „hideg” izomzat. Az izmok passzív melegítése (pl. melegvízzel vagy melegítő párnával) nem elég hatásos. A leghatékonyabb bemelegítés az, ha lassan végigveszik azokat a mozdulatokat, melyek a későbbi testedzés vagy sportolás közben is előfordulnak. Az ilyen bemelegítés növeli azoknak az izmoknak a vérellátását, melyek később is használatban lesznek, felmelegíti és felkészíti őket az intenzív erőfeszítésre. A véráramlásnak jelentősen növekednie kell, hogy az izmok
Testedzés és erőnlét
275
az edzés alatt védve legyenek a sérüléstől. A szabadgyakorlatok (olyan gyakorlatok, melyek egy-egy izomcsoportot mozgatnak meg, pl. a fekvőtámasz) nem eléggé specifikusak ahhoz, hogy egy adott sporthoz bemelegítsék az izmokat.
Nyújtó gyakorlatokat bemelegítés vagy edzés után kell végezni, amikor az izmok még melegek, és kisebb a szakadás veszélye. Az ilyen gyakorlatok megnyújtják az izmokat, s a hosszabb izmok nagyobb erőt tudnak kifejteni az ízületeknél. A nyújtás hatására a sportoló magasabbra ugrik, nehezebb súlyokat képes dobni, gyorsabban fut és messzebb dob. A nyújtás azonban, szemben a terhelés ellenében végzett gyakorlatokkal (például a súlyzózás), nem erősíti az izmokat, pedig az erősebb izmoknál kisebb a szakadás esélye. Kevés a bizonyíték arra, hogy nyújtással megelőzhetők a sérülések, vagy hogy később kezdődik az izomrostok károsodása okozta izomfájdalom.
Az edzés fokozatos leállítása (levezetés) segít megelőzni a szédülést. Az izmok ellazulásakor a vér a legközelebb lévő vénákban gyűlik össze. A vér továbbításához (a szív felé) össze kell húzni a lábizmokat. Ha a gyakorlatokkal hirtelen állnak le, a vér a lábakban gyűlik össze, s nem jut elegendő az agyba: emiatt jelentkezik a szédülés.
A levezetés segít eltávolítani a tejsavat, azt a bomlásterméket, mely az edzés után jelentős mennyiségben található az izmokban. A tejsav nem függ össze a késői izomfájdalommal, így a levezetés sem képes meggátolni az ilyen típusú fájdalmat.
A megfelelő gyakorlatok
kiválasztása
Az erőnlétet minden olyan tomagyakorlat javítja, amely fokozza a szíven átáramló vér mennyiségét. A legbiztonságosabb testedzés a séta, az úszás vagy a szobabiciklizés. Sétáláskor legalább az egyik láb mindig a földön van, így a lábra ható erő a testsúlyt sohasem haladja meg jelentősen. Úszáskor a testet a víz felhajtóereje tartja, így az izmokat ritkán éri olyan erő, méh szakadást okozhatna. A biciklit nyugodt, körkörös mozgással kell hajtani, ennek során kicsi az izomrándulás valószínűsége.
Lassú sétával nehezen érhető el jó kondíció. A gyorsabb járáshoz lehet nagyobbakat lépni, vagy gyorsabban haladni. A lépések úgy nyújthatók, hogy a csí- tv is elforduljon, ezzel a láb előrébb ér a földre. A csí
pő fordításakor azonban a lábujjak kifelé fordulnak amikor földet érnek, tehát nem jutnak olyan messzire előre, mint akkor, ha egyenes helyzetben volnának. A gyaloglónak tehát úgy kell próbálnia járni, hogy a lábujjak egyenesen előre mutassanak. A karok gyorsabb mozgatása is segít a járást gyorsítani. A karokat behajlítva lehet gyorsabban mozgatni. így rövidebb a lengés, és kevesebb idő kell az előre-hátra lendítéshez.
Az úszás megmozgat minden izmot – lábakat, kart, hátat -, de nem terheli sem az izmokat, sem az ízületeket. Gyakran ajánlják azoknak, akik izom- vagy ízületi bántalmakban szenvednek. Saját ritmusban bármilyen úszásnemben fokozatosan el lehet jutni a 30 perces folyamatos úszásig. Ha a mozgás fő célja a testsúly csökkentése, az úszás nem a legszerencsésebb választás. A vízen kívül végzett testedzés hatékonyabb, mivel a levegő elszigeteli a testet, és emiatt az edzés után mintegy 18 órán keresztül magasabb marad a testhőmérséklet és az anyagcsere. így a felesleges kalóriák elégetése nemcsak az edzés alatt, hanem utána is folyik. A víz viszont elvezeti a hőt, így nem nő a testhőmérséklet, és az anyagcsere sem áll be emelkedett szintre úszás után.
A szobabiciklizés jó testedzés. A kerékellenállást úgy kell beállítani, hogy percenként 60 pedál fordulatot lehessen végezni. Később, ahogy az edzettség javul, fokozatosan növelni lehet az ellenállást, illetve az ütemet legfeljebb 90/perces értékig. A fekvő szobabicikli különösen jó választás idősebbeknek. Sok idős embernek gyengék a lábizmai, mivel a séta az egyedüli testmozgás, amit végeznek, és az emelkedő nélküli séta alig mozgatja meg ezeket az izmokat. Emiatt sok idős embernek nehezére esik felállni a székből anélkül, hogy kezükkel támaszkodnának, ill. guggolásból felállni, vagy kapaszkodás nélkül felmenni a lépcsőn. A biciklizés a felső combizmokat erősíti. Az idősek egy része azonban még a szobabiciklin is szédül, mások pedig azért nem használják, mert a keskeny ülés nyomja a medencecsontot. A fekvő szobabicikli ilyenkor biztonságot ad és kényelmes. A testhez igazodó szék van rajta, így még agyvérzés utáni állapotban is használható. Az sem akadály, ha a beteg egyik lába bénult, mivel a lábfejet be lehet csatolni, és egy lábbal is lehet hajtani.
Az aerobic torna népszerű testedzés, és megmozgatja az egész testet. A tornát gyakorlott szakemberek vezetésével a résztvevők saját tempóban végezhetik. A vidám zene és az ismerős gyakorlatok élvezetessé teszik az edzéseket. Ugyancsak fokozhatja a motivációt, ha ragaszkodnak valamilyen edzési tervhez, és barátokkal együtt tornáznak. Az aerobic torna videó segítségével otthon is végezhető. A lassúbb tempójú aerobicból kimaradnak a hagyományos változatra jellemző ugrások és dobbantások, így az ízületet kevésbé terheli. Az aero
276
A csontok, ízületek és izmok betegségei
bic egy típusa az elülső és a hátsó combizmokat erősíti, mivel a résztvevők egy emelt zsámolyra lépnek fel és le, meghatározott gyakorlatsorban, zenére, megadott ritmusban. Ha az izmok fájni kezdenek, abba kell hagyni a gyakorlatokat, és valami másra kell áttérni. Az aerobic ezen típusához csak néhány nappal később érdemes visszatérni. A vízi aerobic kitűnő változat időseknek, és azoknak, akiknek gyengék az izmai.
Sífutó gépek a felsőtest és a láb izmait dolgoztatják. Sokan szeretik ezt az eszközt, míg mások úgy vélik, hogy a mozgásokat nehéz elsajátítani. Mivel ezekhez valóban jobb mozgáskoordináció szükséges, mint az átlagos testmozgási formákhoz, érdemes vásárlás előtt kipróbálni a gépet.
Az evezőpad a láb, a váll, a hát nagy izmait erősíti, és az egészséges hátat védi a sérülésektől. Nem ajánlott
azonban azoknak, akiknek valamilyen hátproblémájuk van. Az evezés ugyanis elsősorban a hátizmokra ró fokozott terhelést, és súlyosbíthatja az izmok és ízületek már meglévő sérüléseit. A jobb fajta gépeknek csúsztatható ülésük van, és a legjobbakon pedig lehetőség van a terhelés szabályozására is.
Ha valaki könnyedén képes 30 percig tornázni, akkor a testedzést számos egyéb sporttal színesítheti. Gyalogolhat sportszerűen (maximális tempójú gyaloglás, erőteljes karmozgással), kocoghat, futhat, biciklizhet, korcsolyázhat, görkorcsolyázhat, illetve sífutással, ütős labdajátékokkal és kézilabdával próbálkozhat. Ezek mindegyike kitűnően javítja a kondíciót, de minimum közepes koordinációs képességet és ügyességet kíván, és a sérülés veszélye is nagyobb.
6. RÉSZ
277
- Az idegrendszer biológiája 278
Az agy • A gerincvelő • Az idegek
- Ideggyógyászati vizsgálat és
tesztek 282
Kórelőzmény • Az elmeállapot felmérése • Fizikális vizsgálat • Gerinccsapolás • Számítógépes rétegfelvétel (komputertomográfia) • Mágneses magrezonancia-vizsgálat • Agyi ultrahang (echoenkefalográfia) • Pozitronkibocsátáson alapuló rétegfelvétel (pozitronemissziós tomográfia)
- Egységes energiaszintű fotonok kibocsátásán alapuló komputertomográfia (single photon emis- sion computed tomography – SPECT) • Agyi érfestés • Doppler-ultrahangvizsgálat • Mielográfia
- Elektroenkefalográfia • Kiváltott válaszok • Elektromiográfia
A fájdalom értékelése • A fájdalom típusai •
A fájdalomcsillapítás
A tenziós fejfájások • A migrén • Halmozott rohamokban jelentkező fejfájás
Az álmatlanság • Kóros aluszékonyság • A narkolepszia • Alvási apnoe szindróma • Paraszomniák
Duchenne- és Becker-típusú izomdisztrófia • Egyéb izomdisztrófiák • Miotóniás miopátiák • Glikogéntárolási betegségek • Periodikus paralizis
- A mozgászavarok 311
Remegés (tremor) • Az izomgörcsök • Izomrángás • A csuklás • A Gilles de la Tourette-szin- dróma • Vitustánc és atetózis • A Huntington- betegség • A disztónia • Parkinson-kór • Progresszív szupranukleáris bénulás • Shy-Drager- szindróma • Koordinációs zavarok
- A szklerózis multiplex és az ideghüvelyek egyéb betegségei 318
A szklerózis multiplex • Egyéb elsődleges demielinizációs betegségek
- A gerincvelő betegségei 322
Baleset okozta sérülések • A gerincvelő össze- nyomatása (kompressziója) • Nyaki spondilózis
- Agyi és gerincvelői ciszták • Akut haránt mielitisz • A vérellátás megszakadása • Gerincvelői vérömleny • Az ideggyök betegségei
- A porckorongszakadás
- A környéki idegek betegségei 330
Az izomingerlés zavarai • Az ideg-izom kapcsolat betegségei • Miaszténia grávisz • Az idegfonatok (plexuszok) betegségei • Mellkaskimeneti szindrómák • Környéki neuropátia • Kéztőcsatorna szindróma • Ulnárisz idegbénulás
- Radiális idegbénulás • Peroneusz idegbénulás
- A Guillain-Barré-szindróma • Örökletes neuropátiák • Gerincvelői izomsorvadások
- Az agyidegek betegségei 340
A trigeminusz-neuralgia • A glosszofaringeális neuralgia • A Bell-féle bénulás
- A szaglási és ízérzési zavarok 342
- Görcsrohamokkal járó betegségek 345
Gyermekkori görcsök és lázgörcsök •
Az epilepszia
278
Agyi és idegi megbetegedések
- A szélütés és egyéb agyi érbetegségek 350
Az átmeneti iszkémiás roham • A szélütés (stroke) • A koponyaűri vérzés • Az agyállományi vérzés • A szubarachnoideális vérzés
- A fejsérülések 357
Koponyatörés • Agyrázkódás • Agyzúzódás és szakadás • Koponyaűri vérömlenyek • A homloklebeny károsodása • A fali lebeny károsodásai • A halántéklebeny károsodásai • Trauma utáni epilepszia • Az afázia • Az apraxia • Az agnózia • Az amnézia
- A stupor és a kóma 369
- Az agy és a gerincvelő fertőző betegségei 372
A bakteriális meningitisz • A krónikus meningitisz • A vírusfertőzések • Az agytályog • Szubdurális gennygyülem • Parazitás fertőzések
- Az idegrendszer daganatai 378
Agytumorok • Gerincvelői tumorok • Neurofibromatózis • Paraneopláziás szindrómák • Az idegrendszer sugárkárosodása
- A delírium és a demencia 364
Az agy, a gerincvelő és az egész testet behálózó idegek alkotják az idegrendszert. Ez két külön részre oszlik: a központi idegrendszerre és a környéki idegrendszerre. A központi idegrendszerhez tartozik az agy és a gerincvelő. A környéki idegrendszer ideghálózatokból áll, amelyek összekötik az agyat és a gerincvelőt a test többi részével.
Az agy működése egyszerre rejtélyes és nagyszerű. Agyunkból származik minden gondolat, hit, emlék, viselkedés és hangulat. Az agy a gondolkodás helye és az egész szervezet irányító központja. Az agy működése teszi lehetővé a mozgást, a tapintást, a szaglást, a hallást és a látást. Segítségével tudunk szavakat formálni, tudjuk megérteni és alkalmazni a számokat, tudunk zenét szerezni és képesek vagyunk élvezni azt, fel tudunk fogni geometriai alakzatokat és tudunk másokkal kapcsolatot teremteni. Sőt, agyunk segítségével tervezni és álmodozni is tudunk.
Agyunk minden ingert megvizsgál, hogy vajon azok a belső szervekből, a testfelszínről, a szemből, a fülből
vagy az orrból érkeztek-e. Aztán válaszol ezekre az ingerekre úgy, hogy változtat a testhelyzeten, a lábak mozgásán vagy a belső szervek működési ritmusán. Az agy irányítja az éberség szintjét és a hangulatot is.
Az emberi agy képességeit a komputerek meg sem közelítik. Ennek a bonyolultságnak azonban ára van. Agyunknak folyamatos táplálásra van szüksége; hatalmas a vér- és oxigénigénye, ami a szívből jövő véráram 20 százalékát is kiteszi. Ha a vérkeringés több mint 10 másodpercre megszűnik, akkor esetleg elájulunk (színképe). Oxigénhiány, kórosan alacsony vércukorszint vagy bármilyen mérgező anyag másodpercek alatt az agy hibás működését okozhatja. Agyunkat azonban olyan eszközök védik, amelyek rendszerint képesek megelőzni ezeket a hibákat.
Agyunk három fő anatómiai egységre osztható: a nagyagyra, az agytörzsre és a kisagyra.
A nagyagy sűrű, tekervényes szövetből áll, amelyet két részre osztunk, a bal és jobb féltekére. A féltekéket középen idegpályák kötik össze, amit kéregtestnek (corpus callosumnak) hívunk. A nagyagyat még további lebenyekre osztjuk: ezek a homlok-, fali, nyakszirt- és halántéklebenyek.
Az agy szerkezete
Nagyagy
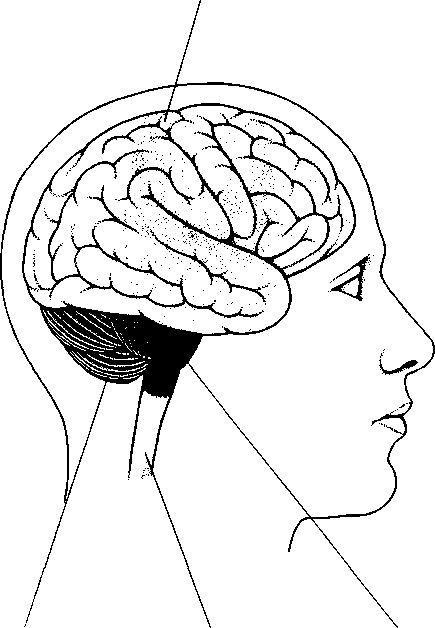
Kisagy Gerincvelő Agytörzs
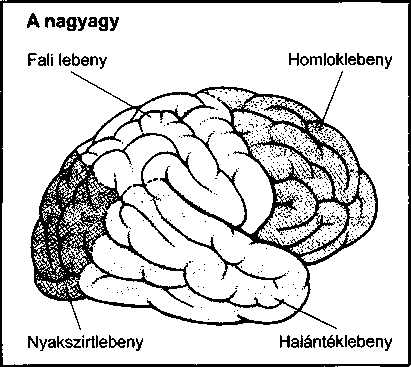

- A homloklebeny irányítja a begyakorlott mozgásokat. mint a beszédet, továbbá a hangulatot, a gondolkodást. az előrelátó tervezést. A legtöbb embernél a beszelt nyelv központja túlnyomó részt a bal homloklebenyben van.
- A fali lebenyek a test felöl jövő érző ingereket dolgozzák fel, és a test mozgásait irányítják.
- A nvakszirtlebenyek a látási ingereket dolgozzák fel.
- A halántéklebenyekben alakulnak ki az emlékek és az érzelmek. Ez teszi lehetővé számunkra, hogy felis
merjünk más személyeket és tárgyakat, hogy feldolgozzuk és újra előhívjuk hosszú távú emlékezetünket, hogy kapcsolatteremtést vagy cselekvést kezdeményezzünk.
A nagyagy alapján elhelyezkedő agyalapi idegdúcok, valamint a talamusz és a hipotalamusz idegsejt- csoportokat tartalmaznak. Az agyalapi dúcok segítenek a mozgások összerendezésében. A talamusz rendezi össze az érző ingereket, amelyek az agy legmagasabb szintje (agykéreg) felé mennek vagy onnan érkeznek.
280
Agyi és idegi megbetegedések
Hogyan épül fel a gerincvelő
A gerincoszlop a csigolyákból épül fel, melyek védik a gerincvelőt. Ez utóbbi egy hosszú, törékeny képlet, amely a gerinccsatorna közepén fut végig. A csigolyák közt porckorongok vannak, ezek teszik rugalmassá a gerincoszlopot. A gerincvelőből a csigolyák közt két idegköteg lép ki, ezeket gerincvelőidegeknek hívjuk. E köte- gekben futnak azok a mozgató- és érzőrostok, amelyek segítségével a gerincvelő és az agy a kapcsolatot tartja testünk más részeivel. Jóllehet, a gerincvelő a gerincoszlop háromnegyedénél véget ér, van néhány ideg, amely tovább nyúlik ennél. Ezeket az idegnyalábokat cauda equinának (lófarok) hívjuk, ahhoz való hasonlóságuk miatt.
Agytörzs
Gerincvelő
Csigolyák
Cauda equina
i m

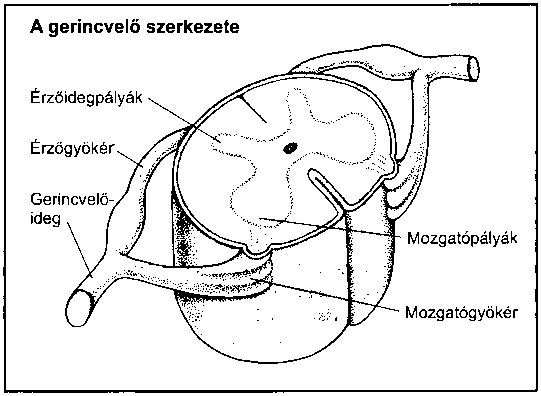
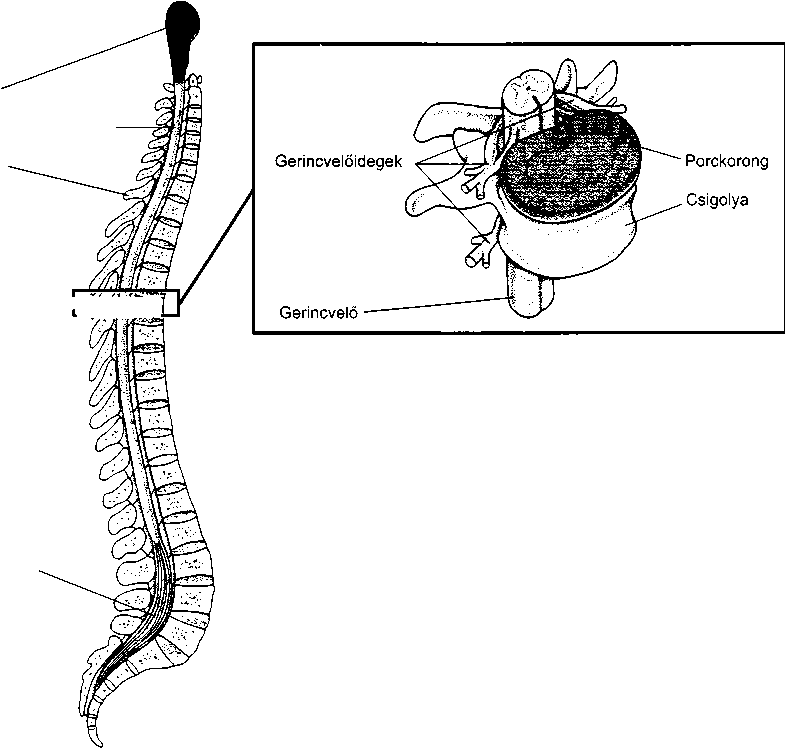
Az idegrendszer biológiája
281
A hipotalamusz irányít néhány, többnyire automatikus működést, mint az alvás és ébrenlét, az állandó testhőmérséklet, vagy a szervezet vízegyensúlya.
Szervezetünk más alapvető működéseit az agytörzs szabályozza automatikusan. Biztosítja a testhelyzet megtartását, szabályozza a légzést, a nyelést, a szívverést, a tápanyag-felhasználás ütemét és, ha szükséges, fokozza az éberséget. Ha az agytörzs súlyosan megsérül, akkor ezek az automatikus működések kiesnek, ami hamarosan halálhoz vezet.
A kisagy a nagyagy alatt, közvetlenül az agytörzs felett helyezkedik el. Feladata a mozgások irányítása. Egyrészt a nagyagy felől kap információkat, másrészt a karok, lábak helyzetét, az izmok feszülését érzékeli. A beérkező impulzusok segítségével rendezi a mozgásokat egyenletessé és pontossá.
Az agyat és a gerincvelőt háromrétegű burok (agyhártya) veszi körül:
- A legbelső réteg a pia mater (lágy agyhártya) szorosan hozzátapad az agyhoz és a gerincvelőhöz.
- A finom, pókhálószerű középső réteg az arachnoidea (pókhálóhártya). Az agy-gerincvelői folyadék csatornájaként működik.
- A bőrszerű dura mater (kemény agyhártya) a legkülső és legerősebb réteg.
Az agyat és burkait a kemény, csontos koponya védi. További védelmet nyújt az agy-gerincvelői folyadék („agyvíz”), amely az agy felszínén a burkok között áramlik, kitölti az agyon belüli tereket (kamrákat), és pámaszerűen védi az agyat a hirtelen rázkódásoktól és kisebb sérülésektől.
A gerincvelő hosszú, törékeny képlet. Az agytörzs alsó végénél kezdődik és majdnem egészen a gerinccsatorna alsó végéig tart. Aki- és bemenő ingerületeket szállítja az agy és a test többi része között. A gerincvelőt a csigolyák alkotta gerinccsatorna védi, mint ahogy az agyat a koponyacsontok.
Az agy a gerincvelőben le- és felfutó idegrostok utján tart kapcsolatot a szervezet nagy részével. Minden egyes csigolya a felette és az alatta levő csigolyával egy-egy nyílást alkot. Ezeken lép ki egy-egy pár gerincvelőideg, és viszi az ingerületeket a gerincvelőből a test távolabbi részei felé. A gerincvelő elülső részéből kilépő idegek a mozgatóidegek. Ezek sezetik az ingerületet az agytól az izmokhoz. A gerincvelő hátsó részéből kilépő idegek az érzőidegek. Ezek juttatják el az érző ingereket a test távoli részeiről az agyba. Ez az ideghálózat építi fel a környéki
Hogyan épül fel a gerincvelő
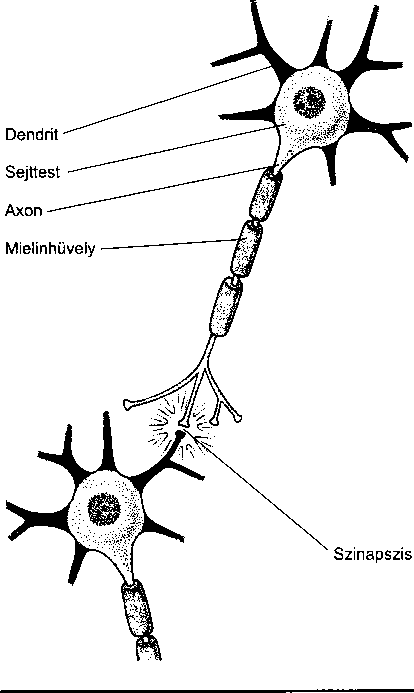
idegrendszert. A környéki idegek valójában önálló idegrostok nyalábjaiból állnak. Néhány ideg nagyon vékony (az átmérője kisebb, mint 0,4 mm), néhány pedig kifejezetten vastag (az átmérője nagyobb, mint 6 mm).
A környéki idegrendszerhez olyan idegek is tartoznak, amelyek az agytörzs és a belső szervek közti kapcsolatot teremtik meg. Ezek alkotják a vegetatív (autonóm) idegrendszert, mely a belső szervek nem tudatos működését szabályozza. Ilyen például a szívritmus, a légzésszám, a gyomorsavtermelés mennyisége, vagy az a tempó, amivel az elfogyasztott táplálék áthalad az emésztőrendszeren.
282
Agyi és idegi megbetegedések
Az idegrendszer 100 milliárdnál is több idegsejtet tartalmaz. Keresztül-kasul behálózzák a szervezetet, kapcsolatokat alakítanak ki az aggyal, a szervezettel és gyakorta egymással. Az idegsejt (neuron) egy nagy sejttestből és egy hosszú nyúlványból (axon) áll, ami az ingerületeket továbbítja, továbbá sok rövid nyúlványból (dendritek), melyek az ingerületeket fogják fel.
Rendes körülmények között az idegsejtek az ingerületeket elektromos úton, egy irányban vezetik az egyik idegsejt axonja felől a másik idegsejt dendritje felé. A kapcsolódási pontoknál (szinapszis) az ingerületet vezető axon kis mennyiségű kémiai anyagot választ ki. Ezt az anyagot ingerületátvivőnek (neurotranszmitter) hívjuk, mely ingerli a szomszédos idegsejtek dendritjein levő receptorokat, és ezzel új elektromos ingerületet indít el. A különböző típusú idegsejtek különféle ingerületátvivőket használnak ingerületátadásra a szinapszisokban.
Minden egyes nagy axont szigetelőanyag vesz körül. Ez a mielinhüvely, amelynek sokkal több feladata van mint egy egyszerű elektromos szigetelőnek. Ha megszakad, vagy hibás, akkor az ingerületvezetés lassul vagy teljesen elakad. Ez olyan betegségekben nyilvánul meg, mint a sclerosis multiplex vagy a Guillain- Barré-szindróma.
Az agy és az idegek olyan rendkívül bonyolult kommunikációs rendszert alkotnak, amely lehetővé teszi hatalmas mennyiségű információ egyidejű küldését és fogadását. Ez a rendszer azonban érzékeny a betegségekre és sérülésekre. Ha például az idegek degenerálódnak (elfajulnak), Alzheimer-kór vagy Parkinson-kór léphet fel. Az agy és a gerincvelő bakteriális vagy vírusos fertőzése agyhártyagyulladást (meningitisz), illetve agyvelőgyulladást (enkefalitisz) okozhat. Az agyi vérellátás megszűnése szélütést okoz. A sérülések és daganatok az agy és a gerincvelő szerkezetében okoznak károsodásokat.
60. FEJEZET
Ideggyógyászati vizsgálat és tesztek
Az ideggyógyászati vizsgálatok kideríthetik az agy, az idegek és a gerincvelő betegségeit. A vizsgálatnak négy fő összetevője van: a kórelőzmény, az elmeállapot felmérése, a fizikális vizsgálat és, ha szükséges, diagnosztikus tesztek és eljárások. Ellentétben az elmegyógyászati vizsgálattal, ahol a az emberi viselkedést értékelik, az ideggyógyászati megtekintéshez hozzátartozik a fizikális vizsgálat. Mindamellett az abnormális viselkedés gyakran jellemzi az agy fizikai állapotát.
A fizikális vizsgálatok és tesztek elvégzése előtt az orvos tájékozódik a beteg kórelőzményéről. Megkéri a beteget, hogy számoljon be a mostani tüneteiről. Mondja el pontosan, hogy hol és milyen gyakran jelentkeznek, mennyire súlyosak, mennyi ideig tartanak, és mennyire akadályozzák mindennapi tevékenységében. Ideggyógyászati tünetek közé tartozik a fejfájás, a fájdalom, az izomgyengeség, a mozgások rendezetlensége, a csökkent vagy rendellenes érzetek, az eszméletvesztés és zavartság.
A betegnek említést kell tennie a régebbi vagy jelenlegi egyéb betegségeiről, operációiról, arról, hogy van- e valamilyen súlyos betegség a közeli rokonságában, tud-e valamilyen allergiáról, és hogy jelenleg milyen gyógyszereket szed. Az orvos továbbá megkérdezheti, hogy van-e valamilyen munkahelyi, otthoni nehézsége, vagy volt-e valamilyen vesztesége, mivel ezek a körülmények befolyásolhatják egészségét, illetve a betegséggel szembeni állóképességét.
A kórelőzmény adatai jó képet adnak a beteg elmeállapotáról. Ennek ellenére az elmeállapot pontosabb felmérése szükséges ahhoz, hogy tisztázhassunk valamely betegséget, mely érinti a gondolkodási folyamatot.
Amikor az ideggyógyászati vizsgálat részeként a fizikális vizsgálatra kerül sor, az orvos az egész testet megvizsgálja, külön figyelmet szentelve az idegrend-
Ideggyógyászati vizsgálat és tesztek
283
Az elmeállapot vizsgálata
| Mit kell a betegnek tennie | Mit vizsgálnak |
| Mondja meg a mai dátumot, és hogy hol van; nevezzen meg bizonyos embereket. | Térbeni, időbeni és személyek közti tájékozódást. |
| Ismételjen meg néhány szóból álló listát. | Figyelmet. |
| Ismételjen meg három össze nem tartozó dolgot 3-5 perc eltelte után. | Gyors megjegyző- képességet. |
| Mondjon el egy eseményt, ami tegnap vagy tegnapelőtt történt. | Rövid távú memóriát. |
| Mondjon el egy eseményt a távoli múltból. | Hosszú távú memóriát. |
| Értelmezzen egy közmondást (pl.: „addig jár a korsó a kútra, míg el nem törik”) vagy magyarázzon meg egy analógiát (pl.: „az agy olyan, mint egy komputer”). | Elvont gondolkodást. |
| Mondja el az érzéseit és véleményét a betegségéről. | A betegségről alkotott képet. |
| Nevezze meg az utolsó három államelnököt és a fővárost. | Általános műveltség. |
| Mondja el, hogyan érzi magát aznap, illetve általában máskor. | Kedélyállapot. |
Mit kell a betegnek tennie
Kövessen egyszerű uta-
sításokat, három külön-
böző testrész bevonásá-
val, mely a jobb és a bal
oldal megkülönböztetését
teszi szükségessé (pl.:
tegye a jobb keze
hüvelykujját a bal fülére,
és öltse ki a nyelvét).
Mit vizsgálnak
Egyszerű utasítások végrehajtásának képességét.
Nevezzen meg egyszerű Nyelvi készségeket, tárgyakat, testrészeket.
Olvasson el, írjon le és ismételjen meg bizonyos kifejezéseket.
Azonosítson kezében tartott tárgyakat. Mondja meg, milyen számot írtak a tenyerébe, hány helyen érintették meg (pl. tenyerén és az ujján).
Hogyan dolgozza fel az agy az érzékszervekből jövő imgereket.
Másoljon le egyszerű és Térérzékelés, összetett alakzatokat (pl.
építőkockák használatával), utánozzon le az ujjunkkal formált alakzatokat, vagy rajzoljon le egy órát, kockát vagy házat.
Mossa meg a fogát, vagy Cselekvőképesvegyen ki egy gyufát a séget, dobozból és gyújtsa meg
Oldjon meg egyszerű Matematikai
számtani példákat. képességet.
szemek. Az agyidegek, a mozgatóidegek, az érző működések és a reflexek vizsgálatát követi a mozgások összehangoltsága, a testtartás, a járás, a vegetatív idegrendszeri működések és az agyi véráramlás vizsgálata.
Az orvos megvizsgálja a 12 pár agyideg működését, amelyek az aggyal közvetlen összeköttetésben állnak.
Bármelyik agyideg károsodhat bárhol a lefutása mentén sérülés, daganat vagy fertőzés miatt, és ezt a helyet pontosan meg kell határozni.
A mozgatóidegek az akaratlagos működtetésű izmokat hozzák működésbe (ezeknek az izmoknak a segítségével hajtjuk végre a mozgásainkat, pl. járás közben
286
Agyi és idegi megbetegedések
láskor, a verejtékezés hiánya vagy a merevedési nehézségekkel járó szexuális zavarok. Az orvos újra különféle vizsgálatokat végezhet. Például megméri a vérnyomást a beteg ülő helyzetében és felállás után azonnal.
Az agyat ellátó artériák súlyos szűkülete a szélütés kockázatával jár. Magasabb a kockázat idősebbeknél, magas vémyomásúaknál, cukorbetegeknél, valamint szív- és érbetegeknél. Az artériák vizsgálatakor az orvos a fonendoszkópját (hallgatóját) a beteg nyaki artériája fölé teszi, és figyeli a véráramlás hangjait (érzörej) a szűkült szakaszon. Műszeres vizsgálatok, Doppler-ultrahang vagy agyi érfestés szükséges a pontosabb értékeléshez.
Diagnosztikus vizsgálatok és
eljárások
A kortörténet, az elmeállapot meghatározása és fizikális vizsgálat alapján felállított diagnózis megerősítésére az orvos elrendelhet további vizsgálatokat.
A gerinccsapoláskor (lumbálpunkció) tűt vezetnek a gerinccsatornába a csigolyák között, hogy agy-gerincvelői folyadékot nyerjenek. A beavatkozás nem tart tovább 15 percnél, és nem kell hozzá általános érzéstelenítés. A Normális körülmények között az agy-gerincvelői folyadék víztiszta és átlátszó, de jellegzetes változásokat mutathat különböző betegségekben. Ha például fehérvérsejtek vagy baktériumok vannak benne, akkor zavarossá válhat, ami azt jelenti, hogy valamilyen fertőzés lehet az agyban vagy a gerincvelőben. Ez lehet agyhártyagyulladás, Lyme-kór vagy egyéb gyulladásos betegség.
A folyadék magas fehérjetartalma gyakran daganatra vagy heveny környéki idegkárosodásra utal, mint például a pőlineuropátiára vagy a Guillain-Barré-szin- drómára. Kóros antitest-szint sclerosis multiplex jele lehet. Alacsony cukorszint az agyhártyák fertőzésére, vagy néhány esetben daganatra utal. Ha vér jelenik meg a folyadékban, akkor agyvérzés lehetséges. Szá-
▲ lásd a 374. oldalon lévő ábrát
mos megbetegedés, köztük az agydaganatok és az agyhártyagyulladás, megnövelheti a folyadék nyomását.
Számítógépes rétegfelvétel (komputertomográfia)
A komputertomográfia (CT) számítógépes kiértékeléssel végzett röntgen vizsgáló eljárás. A számítógép kétdimenziós, nagy felbontású képet készít, amely az agy vagy bármilyen más szerv egy-egy szeletét mutatja. A vizsgálat fekve történik, és a beteg számára nem okoz kellemetlenséget. CT-vel a betegségek széles skáláját lehet kimutatni az agyban és a gerincvelőben, olyan pontossággal, hogy ez a vizsgálóeljárás forradalmasította az ideggyógyászatot és nagyban javította a gyógyítás minőségét. A CT-t nemcsak ideggyógyászati betegségek diagnózisára használják, hanem a kezelés hatékonyságának nyomon követésére is.
Mágneses magrezonancia-vizsgálat
Az agy és a gerincvelő mágneses magrezonancia vizsgálata (MRI) úgy történik, hogy a vizsgált személy fejét vagy testét egy zárt helyre fektetik, és nagyon erős mágneses teret indukálnak körülötte, amely rendkívül részletgazdag anatómiai képet ad. Röntgensugárzás nincs, az MRI-vizsgálat nagyon biztonságos.
Az MRI-vizsgálat használhatóbb a CT-nél olyan fontos kérdések eldöntésében, mint a korábbi szélütés, a legtöbb agydaganat, az agytörzsi és kisagyi elváltozások és a sclerosis multiplex azonosítása. Néha kontrasztanyagot (olyan anyag, amely tisztán látszik az MRI-képen) kell a vizsgált személy vénájába fecskendezni, hogy javítsák a kép minőségét. Újabb MRI-vizsgáló gépek már mérni tudják az agyi működéseket az erre a célra kifejlesztett számítógépek segítségével.
Az MRI-vizsgálat fő hátránya az ára és az időtartama (egy vizsgálat kb. 10-45 percig tart). Nem lehet MRI-vizsgálatot végezni lélegeztetett betegen, zárt- hely-iszonyra hajlamos (klausztrofóbiás) emberen, valamint pacemakert, fém rögzítőket vagy protézist viselőkön.
Agyi ultrahang (echoenkefalográfia)
Az agyi ultrahangvizsgálatot 2 év alatti gyermekeknél alkalmazzák. A vizsgálat egyszerű, fájdalommentes és viszonylag olcsó. Agy mellett is használható vérzések és agykamratágulatok (vízfejűség) kimutatására. Idősebb gyermekeknél és felnőtteknél a CT és az MRI- vizsgálat veszi át az agyi ultrahang helyét.
Ideggyógyászati vizsgálat és tesztek
287
Pozitronkibocsátáson alapuló rétegfelvétel (pozitronemissziós tomográfia)
A pozitronemissziós tomográfia (PÉT) különleges, pozitronsugárzó izotópokkal történik. Segítségével képet nyerhetünk az agyi képletekről és ezek működéséről. A vizsgálat során az izotópot bejuttatják a véráramba, és az agyi képletekhez jutó rész aktivitását mérik. Ezzel a módszerrel kimutatható például az, hogy melyik agyterület a legaktívabb matematikai feladat megoldásakor. A PET-vizsgálattal információt nyerhetünk az epilepsziáról, agytumorokról és a szélütésekről. A PET-et főleg a kutatásban használják.
Egységes energiaszintű fotonok kibocsátásán alapuló komputertomográfia (single photon emission computed tomography – SPECT)
A SPECT-vizsgálat során izotópokat használnak az agyi véráramlás és anyagcsere felderítésére. Az izotópokat injekcióval vagy inhalációval juttatják be a szervezetbe, és azok a vérrel jutnak el az agyba. A felvételen különböző aktivitású területek láthatók a véráramlás nagyságának megfelelően, vagy ha a felhasznált izotóp kötődni képes a neurotranszmitter receptorokhoz, akkor a működő receptorok számának megfelelően. Ez a módszer nem olyan pontos és fajlagos, mint a PÉT.
Agyi érfestés
Az agyi érfestés (angiográfia) módszerét az agyi érelváltozások kimutatására alkalmazzák. Ilyenek az artéria falának kitüremkedése (aneurizma), az artériagyulladások (arteritisz), a rendellenes érszerkezet (arteriovenózus fejlődési rendellenesség) vagy az érelzáródás (szélütés). A vizsgálat során olyan festékanyagot (kontrasztanyag) fecskendeznek az agyat ellátó egyik artériába, amely nem engedi át a röntgensugarakat. A röntgenfelvételen a festék kirajzolja az agy érszerkezetét. MRI-vizsgálatot is lehet úgy módosítani, hogy kirajzolja a nyaki és agyalapi artériák lefutását, de ezek a képek kevésbé részletdúsak, mint az angiográfiás felvételek.
Doppler-ultrahangvizsgálat
A Doppler-ultrahangot főleg a nyaki verőér (artéria carotis) vagy az agyalapi artériák véráramlásának vizsgálatára használják. Ezzel fel lehet mérni, hogy a vizsgált személyt mennyire fenyegeti a szélütés kockázata. A módszerrel a különböző nagyságú véráramlást különböző színnel jelölik a képernyőn. A Doppler-ultra
hangvizsgálat fájdalmatlan eljárás, ágy mellett is végezhető, és viszonylag olcsó.
Mielográfia
A mielográfia CT- vagy röntgenfelvétel, mely előtt kontrasztanyagot fecskendeznek a gerincvelői folyadékba. A mielográfia alkalmas a gerincoszlop rendellenességeinek a kimutatására. Ilyenek a porckorongsérv (discushemia) és a daganatos növekmények. Különösen éles képet lehet nyerni CT-vei. A legtöbb mielográ- fiás vizsgálatot ma már MRI-vizsgálattal helyettesítik, mert ez részletgazdagabb képet ad, valamint egyszerűbb, biztonságosabb és kevesebb mellékhatással jár.
Elektroenkefalográfia
Az elektroenkefalográfia (EEG) egyszerű, fájdalmatlan eljárás, amelyben 20 elektródát helyeznek fel a hajas fejbőrre, hogy elvezessék az agy elektromos tevékenységét. A A felvételen látható hullámok jellegéből megállapítható az epilepszia és néha némely ritka agyi anyagcserezavar. Néhány esetben az epilepsziát nehéz kimutatni, ezért 24 órás felvételeket csinálnak. Más tekintetben viszont a vizsgálat kevés kótjelző információt ad.
Kiváltott válaszok
Kiváltott válaszokkal (potenciálokkal) vizsgálják az agy reakcióit bizonyos ingerekre. A fény, a hang és a tapintás meghatározott agyterületeket ingerel. A felvillanó fények például az agy hátsó részét ingerük ott, ahol a látás központja van. Valójában az agyat érő ingerek olyan kis energiájú választ váltanak ki, hogy azok az EEG-n nem vehetők ki. Ezért ingersorozatokat adnak, és az ezekre adott válaszokat számítógéppel átlagolják. így már kimutatható, hogy az ingert az agy felfogta. A kiváltott válaszok vizsgálata különösen hasznos akkor, ha a beteg nem tud beszélni. Vizsgálni lehet például a csecsemők hallását úgy, hogy figyelik a zajra adott agyi válaszokat.
Kiváltott válaszokkal felderíthető a sclerosis multiplexben szenvedők csekély látóideg-károsodása. Epilepsziásokban ki lehet mutatni azt, hogy rendellenes elektromos kisüléseket okoz a mély és gyors légzés, vagy a villogó fény látása.
Elektromiográfia
A vizsgálat során érzékelő tűket szúrnak az izomba, hogy felvegyék az izom elektromos jeleit. A jeleket
▲ lásd a 348. oldalon lévő ábrát
288
Agyi és idegi megbetegedések
oszcilloszkópon lehet megjeleníteni, illetve hangszórón keresztül lehet hallhatóvá tenni. A nyugalomban levő izomnak nincs elektromos aktivitása. Azonban már a legkisebb izomösszehúzódás is elektromos jeleket vált ki. Ezek egyre erősebbek lesznek az összehúzódás növekedésével párhuzamosan. Rendellenes elektromos tevékenység mérhető az izom, a környéki ideg és a gerincvelői mozgatóideg-sejtek betegségeiben.
A mozgatóidegek ingerületvezetési sebességét meg lehet mérni. A mérés során kis elektromos impulzussal ingerük az ideget. Az inger végigfut az idegen, és amikor eléri az izmot, összehúzódást okoz. Az inger adása és az izomösszehúzódás közt eltelt idő mérésével kiszámítható az ideg ingerületvezetési sebessége.
Hasonló módon lehet az érzőidegek vezetési sebességét is megmérni. Ha az izmok gyengeségét az izmok megbetegedése okozza, akkor a vezetési sebesség normális marad. Ha azonban idegrendszeri megbetegedés áll a háttérben, akkor a vezetési sebesség rendszerint csökken.
A myasthenia gravisban szenvedő betegek izomgyengeséget éreznek.A Ennek oka az ingerületátvitel ideg-izom kapcsolódási helyén kialakuló rendellenessége. Az izomhoz ismételten eljutó impulzusok egyre csökkentik az izom érzékenységét az ingerületátvivő anyagokkal szemben, ami idővel folyamatosan gyengülő válaszkészséget eredményez.

A fájdalom kellemetlen érzés, amely jelzi, hogy a szervezetet valamilyen károsító tényező fenyegeti, vagy már megtörtént a károsodás.
A fájdalomérzés a szervezetben szinte mindenhol megtalálható fájdalomérző receptorok ingerlése révén alakul ki. Ezek a receptorok az ingert elektromos impulzusként az idegeken keresztül juttatják be a gerincvelőbe, majd onnan fel az agyba. Néha a jel már akkor reflexválaszt vált ki, ha a gerincvelőbe ér. Ilyenkor azonnal áttevődik egy mozgató idegre és azzal visszajut az érzékelés helyére, ahol izom-összehúzódást vált ki. Ilyen reflex alakul ki például akkor, amikor elkapjuk a kezünket, mert figyelmetlenül nyúlunk hozzá valami forró tárgyhoz. A fájdalomjel bekerül az agyba is. A jel csak az agy működése révén válik tudatos fájdalomérzetté.
A fájdalomérző receptorok és a hozzájuk tartozó idegpályák eltérőek a test különböző részein. Emiatt a fájdalomérzés változó a sérülés helye és típusa szerint. Például a bőrben nagyon sok a fájdalomérző receptor, ezért nagyon pontosan érezzük, nemcsak azt, hogy hol van a sérülés, hanem azt is, hogy az milyen jellegű. Meg tudunk különböztetni éles, hasító, tompa, illetve
forróság vagy hideg okozta fájdalmat. A beleket meg lehet csípni, vágni, égetni anélkül, hogy fájdalmat okozna. A nyújtás és nyomás azonban komoly bélfájdalmakhoz vezet, még ha viszonylag olyan ártalmatlan is, mint egy bennrekedt gázbuborék. Az agy képtelen pontosan azonosítani a bélfájdalom forrását. Még nehezebb a fájdalom pontos helyét meghatározni és valószínű, hogy nagyobb területen érezzük.
A test bizonyos területein érzett fájdalom nem biztos, hogy pontosan azt a helyet jelöli, ahol az ok valójában van, mert a fájdalom kisugározhat más területekre. Kisugárzó fájdalom jöhet létre akkor, amikor a test különböző részeiről érkező ingerek közös idegpályára kerülve jutnak a gerincvelőbe és az agyba. Például a szívroham okozta fájdalom a nyakba, az állkapocsba, a karokba és a hasba, míg az epehólyag görcse a vállba sugározhat.
Az emberek nagyon különbözőek fájdalomtűrő képességüket tekintve. Az egyik ember egy kis vágást vagy horzsolást is elviselhetetlennek tart, míg egy másik súlyos sérülést vagy késszúrást alig panaszkodva elvisel. A fájdalom elviselése a hangulat, a személyiség és a körülmények szerint változik. A sportmérkőzés feszült pillanataiban a sportoló észre sem vesz egy súlyos horzsolást, de valószínűleg nagyon is tudatában lesz a fájdalomnak a mérkőzés után, főként, ha a csapat veszít.
▲ lásd a 333. oldalt
A fájdalom
289
A fájdalomérzés az életkorral is változhat. Ahogy az emberek idősödnek, annál kevésbé panaszkodnak a fájdalomra. A szervezet öregedésével valószínűleg romlik a fájdalomérzékelés is. Másrészt lehet, hogy az idősebbek egyszerűen csak sztoikusabbak, mint a fiatalok.
A fájdalom lehet éles vagy tompa, időszakos vagy folyamatos, lüktető vagy egyenletes, jelentkezhet egy helyen vagy mindenütt. Bizonyos fájdalmakat nagyon nehéz szavakkal leírni. A fájdalom intenzitása változhat az egészen csekélytől a tűrhetetlenig. Laboratóriumi vizsgálattal nem lehet kimutatni sem a fájdalom súlyosságát, sem a jelenlétét.
Az orvosnak ki kell kérdeznie a beteget a fájdalmáról, hogy teljesen megérthesse annak jellegzetességeit. Néha O-tól (nincs) 10-ig (nagyon erős) terjedő pontrendszert használnak segítségként a fájdalom leírására. A gyermekeknél arcokat ábrázoló rajzok sorozata – a mosolygóstól kezdve a homlokráncolón át a síróig ■ szolgálja ugyanezt a célt. Az orvos minden esetben megpróbálja meghatározni a fájdalom fizikai és lelki okát is. Sok idült betegség (mint például a rák, az ízületi gyulladás vagy a sarlósejtes vérszegénység) és heveny kór (mint például a sebek, az égések, az izomszakadások, a csonttörések, a ficamok, a féregnyúlvány gyulladás, a vesekő vagy a szívroham) fájdalmat okoz. Még a lelki betegségek (mint például a depresszió vagy a szorongás) is okozhatnak fájdalmat, amit lelki eredetű (pszichogén) fájdalomnak nevezük. A lelki tényezők miatt a fizikai sérülések okozta fájdalmat is nagyobb vagy kisebb intenzitással érzi a beteg. Az orvosnak ezekkel a lehetőségekkel számolnia kell.
Az orvosnak figyelembe kell vennie a fájdalom heveny vagy idült voltát. A heveny fájdalom hirtelen kezdődik és rendszerint nem tart hosszú ideig. Ha súlyos. okozhat szapora szívritmust, szapora légzést, emelkedett vérnyomást, verejtékezést és tágult pupilládat. Az idült fájdalom hetektől hónapokig tart. Az idült i krónikus) jelleg rendszerint olyan fájdalmat jelöl, amely több, mint egy hónappal tovább tart, mint ahogy 3 betegség vagy sérülés lefolyása indokolná; máskor hónapokon, éveken át vissza-visszatér, vagy pedig hosszantartó betegségekhez (pl. rák) kapcsolódik. Az sdült fájdalom általában nem érinti a szívműködés ritmusát. a légzés szaporaságát, a vérnyomást vagy a pupillák tágasságát. Ellenben alvászavarokat, étvágytalanságot. székrekedést, fogyást, a szexuális aktivitás csökkenését és depressziót okoz.
Végtagi fantomfájdalom
A neuropátiás fájdalom jó példája a végtagi fantomfájdalom; ilyenkor a beteg, aki elvesztette egyik karját vagy lábát, fájdalmat érez a hiányzó végtagban. Természetesen a végtagban nem jöhetett létre a fájdalom, inkább a csonkolás helye feletti idegből származhat. Az agy tévesen a csonkolt végtagból jövőnek értelmezi az idegi jeleket.
Az emberek számos különféle fájdalomtól szenvednek. A leggyakoribb típusok a következők: neuropátiás fájdalom, sebészeti beavatkozás utáni fájdalom, tumoros (rákos) fájdalom és a lelki betegségekhez társuló fájdalmak. Az idült fájdalom sok betegségnek a fő tünete. Ilyenek például az ízületi gyulladás, a sarlósejtes vérszegénység, a gyulladásos bélbetegség vagy az AIDS.
Neuropátiás fájdalmat okoz az idegpályán bárhol jelentkező rendellenesség. Ez ugyanis megzavarja az idegimpulzusokat, amiket aztán tévesen értelmez az agy. A neuropátiás fájdalom okozhat erős sajgást vagy égő érzést, illetve más érzeteket, mint például az érintésre való túlérzékenységet.
A fertőzések, mint a herpesz zoszterA (övsömör) gyulladásba hozhatják az ideget és posztherpetikus neuralgiát okoznak. Ez idült, égő jellegű neuropátiás fájdalom, amely a vírussal fertőzött bőrterületen folyamatosan fennáll.
A szimpatikus reflexdisztrófia a neuropátiás fájdalom egyik típusa, amelyet duzzanat és izzadás kísér, míg máskor helyi vérkeringési vagy szöveti elváltozások társulnak, pl. atrófia vagy csontritkulás (oszteoporózis). Az ízületek elmerevedése (kontraktúra) lehetetlenné teszi azok teljes behajlítását vagy kinyújtását. A szimpatikus reflexdisztrófiához hasonló szindróma a
A lásd a 918. oldalt
290
Agyi és idegi megbetegedések
kauzalgia, amely egy fő ideg sérülését vagy betegségét követheti. A szimpatikus reflexdisztrófiához hasonlóan a kauzalgia is súlyos, égő fájdalmat okoz duzzanatképződés, izzadás, vérellátási zavarok és más hatások mellett. A szimpatikus reflexdisztrófia és a kauzalgia diagnosztizálása fontos, mert sok embernél drámai javulást hoz a szimpatikus idegeken alkalmazott blokád. Ezt a kezelést általában nem használják más betegségekben.
Műtétek után majdnem mindenkinek vannak fájdalmai. Ezek gyakran folyamatosak és időszakosak is egyben, rosszabbodhatnak mozgásra, köhögésre, nevetésre, mély légvételre vagy a kötés cseréjekor.
Általában ópioid (kábító) fájdalomcsillapítókat rendelnek a műtétek után. Akkor a leghatékonyabbak, amikor 2- 3 óránként adagolják a fájdalom fokozódása előtt. Az adagot lehet növelni vagy más szerrel kiegészíteni, ha a fájdalom átmenetileg rosszabbodik, ha a betegnek tornára van szüksége, vagy ha kötést akarnak cserélni. Elég gyakran vezet elégtelen fájdalomcsillapításhoz az attól való félelem, hogy az ópioid fájdalomcsillapítók gyógyszerfiiggőséget okoznak. A szükségletnek megfelelő adagot azonban meg kell adni.
Az ápolószemélyzetnek és a családtagoknak figyelni kell az ópioid fájdalomcsillapítók mellékhatásaira. Ezek a hányinger, a kábultság és a zavartság. A fájdalom csillapodásakor az adagot csökkentik és más nem ópioid fájdalomcsillapítókat rendelnek el, például a paracetamolt.
A rákos daganat különféle módon tud fájdalmat okozni. A daganat képes belenőni a csontokba, idegekbe vagy más szervekbe, és ott a kényelmetlen érzéstől az elviselhetetlen fájdalomig minden fokozatot okozhat. Van néhány rákgyógyító eljárás, mint a tumor kimetszése és a besugárzás, ami szintén okozhat fájdalmat. A daganatos betegek gyakran félnek a fájdalomtól, mégis vannak betegek és orvosok is, akik a hozzászokástól való alaptalan félelmükben a szükségesnél kisebb adagú fájdalomcsillapítót alkalmaznak. A tumoros fájdalmat kézben lehet és kell is tartani.
Ha lehetséges, a fájdalmat legjobb a daganat kezelésével csillapítani. Csökkenhet a fájdalom, amikor a tumort eltávolítják sebészi úton vagy a méretét csökkentik besugárzással. Mindamellett többnyire más fájdalomcsillapítás is szükséges.
A nem kábító fájdalomcsillapítók, mint a paracetamol vagy a nem szteroid gyulladáscsökkentő szerek is
gyakran jó hatásúak. Ha mégsem, akkor az orvos kábító fájdalomcsillapítót írhat fel. A hosszú hatású kábító fájdalomcsillapítókat gyakrabban rendelik el, mert hosszabb fájdalommentes időszakot biztosítanak és többnyire nyugodtabb éjszakai alvást engednek meg.a
Amikor csak lehetséges, a kábító fájdalomcsillapítókat szájon át adják. Akik nem tűrik a szájon át adott gyógyszereket, azoknak a bőrbe vagy a vénába adják. Az injekciókat 2-3 óránként lehet adni, az ismételt injekciók azonban kellemetlenné válhatnak. A sorozatos tűszúrásokat el lehet kerülni infúziós pumpa segítségével. A pumpát a bőr alá vagy a vénába helyezett műanyag tűhöz (kanül) csatlakoztatják és ezen keresztül folyamatosan adagolják a fájdalomcsillapítót. A folyamatos infúziót, ha szükséges, ki lehet egészíteni további adagokkal. Néha a beteg maga irányítja az adagolást egy gomb segítségével. Szokatlan körülmények között a kábító fájdalomcsillapítókat be lehet adni közvetlenül az agy-gerincvelői folyadékba (liquorba) is infúziós pumpával, ami magas gyógyszerszintet eredményez az agyban.
Az idő múltával emelni kell a kábító fájdalomcsillapítók adagját a megfelelő fájdalomcsillapítás érdekében. Ezt egyrészt a tumor növekedése, másrészt a gyógyszerre adott válasz csökkenése teszi szükségessé. Ennek ellenére a rákos betegeknek nem kell félniük, hogy a fájdalomcsillapítók hatástalanok lesznek. És azért sem kell aggódniuk, hogy gyógyszerfüggőkké válnak. A legtöbb betegnél komolyabb nehézség nélkül elhagyható a kábító fájdalomcsillapító, ha a tumorát meggyógyították. Ha a beteg tumora gyógyíthatatlan, akkor a fájdalommentesség alapvető.
Lelki betegségekhez társuló fájdalom
A fájdalmat rendszerint valamilyen kezelhető testi betegség okozza, ezért az orvos először ez után kutat. Néha előfordul fájdalom, kimutatható fizikai megbetegedés nélkül. Sokakban a fájdalom és mozgáskorlátozottság lényegesen nagyobb mértékű, mint a hasonló sérülésben vagy betegségben szenvedő emberek többségében. A lelki folyamatok gyakran megmagyarázzák, legalábbis részben, ezeket a panaszokat. Az érzékelt fájdalom lehet túlsúlyosan lelki eredetű vagy okozhatja fizikai megbetegedés és nagyfokú és hosszantartó lelki megterhelés is. A lelki eredetű fájdalmak leggyakrabban fejfájás, derékfájás, arcfájdalmak, hasi és kis- medencei fájdalmak formájában jelennek meg.
Az a tény, hogy a fájdalom (részben vagy egészében) lelki eredetű, nem jelenti azt, hogy nem valódi. A lelki eredetű fájdalmak kezelést igényelnek. Ehhez néha pszichiáter (elmeorvos) szükséges. Mint az idült fájdalmak esetében, a kezelés’ ennél a típusú fájdalomnál is betegenként más és más, és meg kell próbálni a kezelést
a lásd a 292. oldalon lévő táblázatot
A fájdalom
291
a beteg szükségleteihez igazítani. Egyesek kezelésében a rehabilitáció és pszichoterápia a hangsúlyos. Mások valamilyen gyógyszeres vagy egyéb kezelést kapnak.
Egyes betegségek, mint pl. az AIDS, a rákhoz hasonló súlyos és könyörtelen fájdalmat tudnak okozni. Az ilyen betegségekhez társuló fájdalmak kezelése gyakorlatilag azonos a rákéval.
Más betegségekben, amelyek fokozatosan vagy alig súlyosbodnak, a fájdalom a fő panasz. Az ízületi gyulladás (artritisz), amelyet vagy az ízületek kopása (artrózis) vagy specifikus betegség (mint a reumatoid artritisz) okoz, egyike a leggyakoribb fájdalomfajtáknak. Meg lehet próbálni az artritiszes fájdalmakat gyógyszerekkel, gyógytornával vagy más módon kezelni, de mindig az alapbetegséget kell szem előtt tartani.
Ismeretlen eredetűnek mondjuk azt a fájdalmat, amelynek okát nem találjuk, és semmilyen kézzelfogható fizikai vagy lelki betegséghez nem kapcsolható.
A gyógyszertárakban számtalan fájdalomcsillapító (analgetikum) kaphatón a fájdalmak enyhítésére. Ezek a gyógyszerek három csoportba sorolhatók: kábító (ópioid analgetikum), nem kábító (nem ópioid analgetikum) és hatásjavító fájdalomcsillapítók (adjuváns analgetikum). Az ópioid analgetikumok a legerősebb fájdalomcsillapítók és a legsúlyosabb fájdalmak számára tartják fenn őket, mert igen hatékonyak.
A kábító fájdalomcsillapítók kémiailag mind a morfin származékai, melyet a mákból vonnak ki,- habár más növényekből is kinyerhetők, illetve laboratóriumban is előállíthatok. Az ópioid analgetikumok nagyon hatékonyak a fájdalom enyhítésében, de sok a mellékhatásuk. A használat során idővel egyre nagyobb adagokra van szüksége a betegnek. Ráadásul a hosszú idejű használat befejezése előtt az adagokat fokozatosan kell csökkenteni, hogy az elvonási tüneteket megelőzzék. Árnyoldalai ellenére súlyos fájdalmaknál elkerülhetetlen az ópioid analgetikumok használata. E szerek helyes alkalmazásával el lehet kerülni a mellékhatásokat.
A különböző ópioid analgetikumoknak más és más előnye, illetve hátránya van. A morfin e gyógyszercsa- iad alaptípusa, injekció, tabletta és elnyújtott felszívódásé tabletta formájában kapható. Az elnyújtott felszívódásé forma 8-12 órás fájdalommentességet biztosít, ezért széles körben alkalmazzák idült (krónikus) fájdalmak kezelésében.
Az ópioid analgetikumok gyakran okoznak székrekedést, különösen idősebb embereknél. Hashajtókkal (laxatívumok) – elsősorban a bélnyálkahártyát ingerlő fajtákkal – mint például a szennalevél vagy a fenolfta- lein, meg lehet előzni, illetve kezelni lehet a székrekedést.
Gyakran válnak aluszékonnyá azok, akiknek nagy dózisú ópioid analgetikumot kell szedniük. Néhányuk- nak ez az álmosság kedvező, másoknak viszont kellemetlen. Élénkítő szerek, mint a metilfenidat segíthetnek felébreszteni és ébren tartani a beteget.
Néha a betegek a fájdalom mellett émelygést, hányingert is éreznek, amit az ópioid analgetikumok fokozhatnak. Hányáscsillapítók (antiemetikum) adásával szájon át, végbélkúp vagy injekció formájában megelőzhető vagy megszüntethető a hányinger. A néhány gyakrabban használt antiemetikum a metoklopramid, a hidroxizin és a proklorperazin.
Túl nagy mennyiségű ópioid analgetikum használata súlyos reakciót válthat ki. Veszélyes szintre csökkentheti a légzést, sőt kómát is okozhat. Ezeket a hatásokat ellenszerrel (antidótum) fel lehet függeszteni. Ilyen szer a naloxon, amelyet vénán keresztül kell beadni.
Nem kábító fájdalomcsillapítók
Az összes nem ópioid analgetikum, kivéve a para- cetamolt, a nem szteroid gyulladáscsökkentők csoportjába (NSAID) tartozik. Ezek a gyógyszerek két úton hatnak. Egyrészt beavatkoznak a prosztaglandin rendszerbe. Ez a kölcsönösen egymásra ható molekulák rendszere felelős részben a fájdalomérzésért. Másrészt az idetartozó gyógyszerek legtöbbje csökkenti a gyulladást, a duzzanatot és az irritációt, amelyek gyakran veszik körül a sebet és fokozzák a fájdalmat.
Az aszpirint, az NSAID-ok alaptípusát már több mint száz éve használják. Először a fűzfa kérgéből állították elő. Hatásmechanizmusát csak nemrég fejtették meg. A Az aszpirin szájon át szedhető, és 4-6 órás mérsékelt fájdalomcsillapítást nyújt. Vannak azonban mellékhatásai. Izgathatja a gyomrot, ami gyomorfekélyhez vezethet. Véralvadásgátló hatása miatt nagyobb valószínűséggel okoz vérzéseket testszerte. Nagyon nagy adagban súlyos mellékhatásai lehetnek. Ilyen például a légzészavar. A túladagolás egyik első jele a fülcsengés (tinnitusz).
A sok kapható NSAID abban különbözik egymástól, hogy milyen rövid időn belül kezd el hatni, illetve milyen hosszú ideig hatásos. Annak ellenére, hogy
▲ lásd a 292. oldalon lévő táblázatot
292
Agyi és idegi megbetegedések
Opioid fájdalomcsillapítók
| Gyógyszer | Hatástartam | Megjegyzés |
| Morfin | Vénába vagy izomba adva: 2-3 óra Szájon át adva: 3-4 óra
Elnyújtott felszívódású forma: 8-12 óra |
Gyorsan kezd hatni. Atablettás forma nagyon hatásos lehet daganatos fájdalmakban. |
| Kodein | Szájon át adva: 3-4 óra | Kevésbé hatásos, mint a morfin. Néha aszpirinnel vagy paracetamollal adják együtt. |
| Meperidin | Vénába vagy izomba adva: kb. 3 óra Szájon át adva nem nagyon hatásos. | Epilepsziás rohamot, remegést, izomgörcsöket okozhat. |
| Métádon | Szájon át adva: 4^6 óra vagy még több | Heroinisták leszoktatásához is használják. |
| Propoxifen | Szájon át adva: 3-4 óra. | Általában aszpirinnel vagy para-. cetamollal együtt adják mérsékelt fájdalmak enyhítésére. |
| Levorfanol | Vénába vagy izomba adva: 4 óra
Szájon át adva: kb. 4 óra |
A tablettás forma erős. Morfin helyett lehet használni. |
| Hidromorfon | Vénába vagy izomba adva: 2-4 óra
Szájon át adva: 2-4 óra Végbélkúp formában adva: 4 óra |
Gyorsan kezd hatni. Morfin helyett lehet használni. A daganatos fájdalmaknál is hasznos. |
| Oximorfon | Vénába vagy izomba adva: 3-4 óra Végbélkúp formában adva: 4 óra | Gyorsan kezd hatni. |
| Oxikodon | Szájon át adva: 3-4 óra | Rendszerint aszpirinnel vagy paracetamollal kombinálják. |
| Pentazocin | Szájon át adva: max. 4 óra | Gátolhatja más ópioid analgetikum |
hatását. Kb. olyan erős, mint a kodein. Zavartságot és szorongást
okozhat, különösen idősebbeknél.
az NSAID-ok közel azonos értékűek, az emberek mégis különféleképp reagálnak rájuk. így mindenkinek meg lehet találni a neki megfelelő gyógyszert, amely hatásosabb vagy kevesebb mellékhatást fejt ki, mint a többi.
Minden NSAID izgathatja a gyomrot és okozhat gyomorfekélyt, de a legtöbb szer az aszpirinnál sokkal kisebb mértékben. Savkötők (antacidák) szedése
és az NSAID-ok étkezés közbeni bevétele segíthet a fekély megelőzésében. A mizoprosztol kivédheti a gyomorizgalmat és a gyomorfekélyt, ez azonban más panaszokat, például hasmenést idézhet elő.
A paracetamol némileg különbözik az aszpirintől és az NSAID-októl. Ez is a prosztaglandin rendszerre hat, csak más helyen. A paracetamol nem befolyásolja a véralvadást, és nem okoz gyomorfekélyt vagy vérzést. Szájon át vagy végbélkúp formájában adják, hatása általában 4-6 óráig tart. Igen nagy adagok veszélyes mellékhatása lehet a májkárosodás.A
▲ lásd az 1324. oldalt
A fájdalom
293
Hatásjavító fájdalomcsillapítók
A hatásjavító fájdalomcsillapítókat rendszerint nem fájdalomcsillapításra használják, de bizonyos körülmények között fájdalomcsillapító hatásúak. Például néhány antidepresszáns gyógyszer is ilyen nem típusos fájdalomcsillapító, amit sokfajta idült fájdalom kezelésére használnak. Ilyenek például a deréktáji fájdalom, fejfájások és a neuropátiás fájdalmak. Antiepilepsziás szereket (pl. karbamazepin) és helyi érzéstelenítőket használnak a neuropátiás fájdalom kezelésére. Sok más gyógyszer lehet hatásjavító fájdalomcsillapító, melyekből az orvos a nehezen kezelhető idült fájdalmakban több különböző szer kipróbálását javasolhatja.
Helyi és felületi érzéstelenítők
A helyi érzéstelenítőket a fájdalmas területre vagy közvetlen környékére juttatják a fájdalomcsillapítás érdekében. Például helyi érzéstelenítőt fecskendeznek a bőrbe kisebb sebészi beavatkozás előtt. Ugyanezt a módszert lehet alkalmazni bármilyen sérülés okozta fájdalom csillapítására. Idegsérülés okozta idült fájdalom esetén a szert közvetlenül az idegbe lehet fecskendezni, hogy a folyamatos fájdalomcsillapítást elérjék.
A felületi érzéstelenítők lidokaint tartalmazó krémek vagy kenőcsök. Néhány esetben használhatók fájdalomcsillapításra. Például bizonyos felületi érzéstelenítőket a szájöblögető gyógyszerbe keverik, hogy a torokfájást csökkentsék.
A kapszaicin (az erős paprika egyik hatóanyaga) tartalmú krémek néha csökkenthetik az övsömör (herpesz zoszter), az artózis és más állapotok fájdalmait.
Gyógyszer nélküli fájdalomcsillapítás
Gyógyszereken kívül sok más eljárással lehet csökkenteni a fájdalmat. Gyakran az alapbetegség kezelésével a fájdalom teljesen megszüntethető, vagy minimálisra csökkenthető. Például a törött csont gipszbe helyezése vagy a fertőzött ízület antibiotikus kezelése fájdalomcsillapító hatású lehet.
Gyakran segít a hideg vagy meleg borogatás alkalmazása a fájdalmas területen. Idült fájdalmak kezelésére lehet néhány új eljárást alkalmazni. Az ultrahang helyi vérbőséget okozva csökkentheti a szakadt vagy serült izmok, illetve a gyulladt szalagok fájdalmát. Bőrön keresztül történő idegingerléssel (transzkután elektromos idegingerlés, TENS) finom elektromos iramot alkalmaznak a bőr felszínén. Néhányan ezt fájdalomcsillapító hatásúnak találják.
Akupunktúra alkalmazásakor vékony tűket szúrnak a test meghatározott részeibe. Ennek hatásmechanizmusát nem teljesen értjük és vannak szakemberek,
Nem szteroid gyulladáscsökkentő gyógyszerek
| Aszpirin | Meklofenamat |
| Diklofenak | Naproxen |
| Difluni^al | Oxaprozin |
| Fenoprofen | Fenilbutazon |
| Flurbiprofen | Piroxikam |
| Ibuprofen | Szalszalat |
| Indometacin | Szulindak |
| Ketoprofen | Tolmetin |
| Kolin magnézium triszalicilát | Nabumeton |
| A gyulladás a szervezet sérülésre adott védekező válasza. A sérült területen fokozódik a véráramlás. A folyadéktöbblet és a fehérvérsejtek feloldják a károsodott szövetet és megtisztítják a területet. A folyamat duzzanattal, bőrpírral, melegséggel, nyomásérzékenységgel és gyulladásos fájdalommal’jár. A nem szteroid gyulladáscsökkentők (NSAID) megállítják a gyulladásos folyamatot, csökkentve ezzel a tüneteket. Mind az NSAID-ok, mind a paracetamol közvetlenül csökkentik a | |
fájdalmat és a lázat.
akik még kételkednek a módszer hatékonyságában. Mégis sok ember talál valódi enyhülést, legalábbis egy időre.
Biofeedback (visszacsatolásos gátlás) és más kognitív (megismerő) technikák (mint a hipnózis vagy a figyelemelvonás) csökkenthetik a fájdalmat úgy, hogy megváltoztatják a figyelem irányát. Ezekkel az eljárásokkal megtanítják az embereket a fájdalmat irányítani vagy annak hatását csökkenteni.
Nem lehet eléggé hangsúlyozni a fájdalomtól szenvedő ember lelki támogatásának fontosságát. Ezek az emberek szenvednek, ezért gondosan kell figyelni a depresszió és szorongás jeleire, amelyek pszichológus segítségét igényelhetik.
294
A fejfájás a leggyakoribb panaszok közé tartozik. Egyeseknek gyakran fáj a feje, másoknak alig. Mind az idült, mind a visszatérő fejfájás lehet fájdalmasan gyötrő, de ritkán tükröz komoly, orvosi beavatkozást igénylő állapotot. Ellenben a fejfájás jellegének vagy természetének megváltozása, például, ha gyakoribbá válik vagy erősödik, komoly baj jele lehet és azonnali vizsgálatokat igényel.
A legtöbb fejfájás tenziós fejfájás (lásd később), migrén, vagy nyilvánvaló ok nélküli fejfájás. A szem, az orr, a torok, a fogak vagy a fül betegségeihez sokszor társul fejfájás. A legtöbb idült, a szem megerőltetésének tulajdonított fejfájás valójában tenziós fejfájás. Újkeletű, súlyos fájdalom a szemben vagy a szem körül nagy szemcsamokvíz nyomást (glaukó- mát) jelezhet, ami sürgős ellátást igényel, a Szemész szakorvos feladata az ilyen jellegű fájdalomban az ok tisztázása és kezelése. Lüktető érzést okozhat a fejben a magas vérnyomás, de ez ritkán okoz idült fejfájást.
Általában a beteg kórelőzménye és a fizikális vizsgálat eredménye alapján meg lehet állapítani a fejfájás okát. Esetenként szükség lehet vérvizsgálatra az alapbetegség kimutatásához. Lumbálpunkciót végeznek, ha a fejfájás okaként fertőzés (például agyhártyagyulladás) gyanúja merül fel. Ilyenkor vékony tűvel kis mennyiségű agyvizet (liquort) vesznek az ágyéki (lumbális) csigolyák tájékán, és mikroszkóppal megvizsgálj ák.B Bakteriális és gombás fertőzések, amelyek gyulladásba hozhatják az agyhártyákat (az agyat és a gerincvelőt borító burkokat) ritkán okai a jellegzetes, általában hirtelen kezdődő, könyörtelen fejfájásnak. Mint a fertőzések általában, ezek is lázzal és a súlyos betegség egyéb jeleivel járnak. Az agyhár-
A lásd az 1049. oldalt
■ lásd a 374. oldalon lévő ábrát
* lásd a 380. oldalt
tyák közé jutó vérzés gyanújakor is végezhetnek lumbálpunkciót.
Agyi tumorok, sérülések, oxigénhiány csak ritkán okoznak idült fejfájást. Tumor, szélütés vagy más agyi történés gyanújakor komputertomográfiás (CT) vagy mágneses rezonancia (MRI) vizsgálatot rendelnek el.
A tenziós fejfájást a nyak, a váll és a fej izmainak fokozott feszülése okozza. Kényelmetlen testhelyzet, társadalmi vagy lelki megterhelés, illetve kimerültség okozhat izomfeszülést.
A tenziós fejfájások általában reggel vagy kora délután kezdődnek, és a nap folyamán rosszabbodnak. Az állandó, közepesen súlyos fájdalom gyakran a szem fölött vagy tarkótájon jelentkezik. A beteg fájdalma szorító nyomásérzéssel járhat együtt, ami olyan, mintha egy abroncsot raktak volna a feje köré. A fájdalom a fej belseje felé, és néha hátra a nyakba és vállakba terjedhet. Komolyabb rendellenesség kizárására a következőket veszik figyelembe: mióta tart a fájdalom, hol kezdődött, mi idézte elő, mi csökkentette, jelentkeztek-e más tünetek, például szédülés, gyengeség, érzéskiesés vagy járt-e lázzal. A fejfájás azon típusai, amelyek nemrég kezdődtek, a beteget álmából felébresztették, szokatlanul erősek, szűnni nem akarók, fejsérülést követnek vagy egybeesnek más tünetekkel, például fülzúgás, izomgyengeség, mozgási bizonytalanság, látászavarok vagy eszméletvesztés, valószínűleg nem tenziós eredetűek. Ezek hátterében komoly baj húzódhat meg, amit azonnal számba kell venni. Például az agytumor okozta fejfájás vagy más problémák valószínűleg nemrég kezdődtek, folyamatosan súlyosbodntak, reggel rosszabbak, mint később a nap folyamán, nincs közük kimerültséghez vagy munkához, együtt járnak étvágytalansággal és hányingerrel, és javulnak vagy rosszabbodnak a beteg lefekvésével és felkelésével.>
A fejfájás
295
| A fejfájások elkülönítése | ||
| Ok vagy típus | Jellemzők* | Diagnosztikus vizsgálatok |
| Tenziós | A fejfájás gyakran jelentkezik; a fájdalom váltakozó, mérsékelt, a beteg a homlokvagy tarkótájon érzi, illetve általános merevséget és feszességet tapasztal. | Testi betegség kizárása, személyiségi és lelki tényezők értékelése. |
| Migrén | A fájdalom a szemben és körülötte vagy a halántékon kezdődik, egy vagy mindkét oldalra terjed. Rendszerint az egész fejet érinti, de lehet egyoldali is. Lüktető és együtt járhat étvágytalansággal, hányingerrel és hányással. A betegnek hasonló ismétlődő rohamai vannak hosszabb szünetekkel. A rohamokat gyakran hangulatváltozás, étvágytalanság, villogó, vibráló foltok látása előzi meg. Ritkán féloldali gyengeséget érez. Gyakori a családi halmozódás. | Ha a diagnózis kétséges és éppen fáj a beteg feje, MRI és CT vizsgálat szükséges. Egyébként migrén ellenes gyógyszereket kell kipróbálni. |
| Halmozott rohamokban jelentkező fejfájás (Cluster) | A rohamok rövidek (1 óra). A fájdalom erős és csak a fej egyik oldalán jelentkezik. A rohamok alkalmilag halmozottan (fájdalommentes szakaszokkal) jönnek. Főleg férfiak betegsége. A betegnél a fájdalommal azonos oldalon a következő tünetek jelennek meg: szem alatti duzzanat, orrfolyás, szemkönnyezés. | Hatásosak lehetnek a migrén ellenes (sumatriptan, metizergid), az érszűkítő gyógyszerek, a kortikoszteroidok, az indometacin vagy az oxigén beléle- geztetés. |
| Magas vérnyomás (hipertenzió) | Ritka oka a fejfájásnak, kivéve, ha mellékvesevelői daganat miatt nagyfokú vérnyomás-ingadozás észlelhető. A fájdalom lüktető, görcsös és a fejtetőn vagy a tarkótájon jelentkezik. | Vérkémiai paraméterek és a vese vizsgálata. |
| A szem betegségei (szivárványhártya- gyulladás, glaukóma) | A fájdalom a homloktájon, a szemben vagy fölötte jelentkezik, mérsékelt vagy erős, és gyakran tekintéskor rosszabbodik. | Szemvizsgálat. |
| A homlok- és orr- melléküregek betegségei | A fájdalom heveny vagy félheveny (nem idült), arc és homloktájon jelentkezik, tompa és erős, általában reggel rosszabb és délutánra javul, hideg, nyirkos időben romlik. A betegnek előzőleg felső légúti fertőzése volt. A fájdalom az arc egyik oldalán jelentkezik, az orr eldugult vagy folyik. | Homlok- és orrmelléküreg-röntgen. |
| Agydaganat | Nemrég kezdődött, váltakozó, az enyhétől az erősig változó fájdalom. Fennállhat egy pontban, vagy az egész fejre kiterjedhet. A betegnek az egyik oldalán lassan fokozódó gyengesége, görcsei, látászavara, beszédképtelensége, hányása, elmezavarai lehetnek. | MRI vagy CT vizsgálat. |
| Idegrendszeri fertőzés (pl. agytályog) | Nemrég kezdődött, váltakozó és az enyhétől az erősig változó fájdalom. Fennállhat egy pontban, vagy az egész fejre kiterjedhet. A betegnek előzőleg fül-, melléküreg- vagy tüdőgyulladása, illetve reumás vagy veleszületett szívbetegsége volt. | MRI vagy CT vizsgálat. |
(folytatás a következő oldalon)
296
Agyi és idegi megbetegedések
| A fejfájások elkülönítése (Folytatás) | ||
| Ok vagy típus | Jellemzők* | Diagnosztikus vizsgálatok |
| Agyhártyagyulladás | Nemrég kezdődött, folyamatos, erős, az egész fejre kiterjedő fájdalom, amely lefelé terjed a nyakra. A kifejezett betegségérzést láz és hányás kiséri, torokfájás vagy légúti fertőzés előzi meg. A tarkó merevsége miatt lehetetlen az állat a mellkashoz érinteni. | Vérvizsgálat, gerinccsapolás (iumbálpunkció). |
| Agy körüli vérömlenyek | ||
| Szubdurális hematóma (kemény agyhártya alatti vérömleny) | Nemrég kezdődött, folyamatos vagy váltakozó. MRI vagy CT vizsgálat, az enyhétől az erősig terjedő fájdalom. Fennállhat egy pontban vagy az egész fejre, illetve a nyakra terjedő.
A betegnek előzőleg sérülése volt, tudatállapota olykor hullámzott. |
|
| Szubarachnoide- ális vérzés (lágy agyhártya alatti vérzés) | Hirtelen kezdődő, kiterjedt, erős és folyamatos fájdalom. Esetenként a szemben vagy körülötte jelentkezik, a szemhéj csüng. | MRI vagy CT vizsgálat. Ha az eredmény negatív, gerinccsapolás. |
| Szifilisz, tuberkulózis. cryptococcosis (egyfajta gombás betegség), szarkoidózis. rák | A fájdalom a tompától az erősig terjed, az egész fejen vagy a fej tetején jelentkezik. A beteg mérsékelten lázas, és a kórelőzményben szifilisz, tuberkulózis, cryptococcosis. szarkoidózis vagy rák szerepel. | Gerinccsapolás. |
*Egy betegnél az egyik, néhány vagy az összes felsorolt jellemző megjelenhet.
A tenziós fejfájásokat gyakran meg iehet előzni vagy kézben lehet tartani a stresszhelyzetek kerülésével vagy helyes feldolgozásával. Ha egyszer a fejfájás elkezdődik, akkor a nyak- és vállizmok, valamint a fej finom masszírozásával, néhány perces lazítással vagy biofeedback alkalmazásával lehet próbálkozni a fájdalom enyhítésére^
A legtöbb fejfájásra majdnem mindegyik, vény nélkül kapható fájdalomcsillapító, mint az aszpirin, paracetamol vagy az ibuprofen gyors és átmeneti enyhülést nyújt. A súlyos fejfájások esetleg csak erősebb, vényre
▲ lásd a 293. oldalt
■ lásd a 292. oldalon lévő ábrát
kapható analgetikumokra csillapodnak. Ezek közül néhány kábítószert tartalmaz (például kodein, oxikodonjB Egyes embereknél a koffein, amely néhány fejfájás elleni készítmény egyik összetevője, emeli az analgetikumok hatását. A túl sok koffein azonban fokozhatja a fejfájást.
A hosszantartó stressz és depresszió okozta fejfájásokra az analgetikumok egyedül nem nyújtanak enyhülést, mert ezek nem gyógyítják az alapvető lelki bajokat. Ha a fejfájást a megoldatlan társadalmi és lelki konfliktusok okozzák, hasznos segítség a beteg számára a pszichológiai tanácsadás.
A migrén visszatérő, lüktető, nagyfokú fájdalom, amely általában a fej egyik oldalát érinti, de lehet néha kétoldali. A fájdalom hirtelen kezdődik; megelőzőleg vagy
A fejfájás
297
egyidejűleg látási, idegrendszeri vagy gyomor-bélrendszeri tünetek jelentkezhetnek.
Habár a migrén bármely életkorban kialakulhat, rendszerint 10 és 30 év között kezdődik. Néha 50 év felett jelenik meg először. Nőkben gyakoribb, mint férfiakban. A tény, hogy a migrénes betegek több mint felének a családjában előfordul a migrén, azt sugallja, hogy a betegség örökletes lehet. A migrénes fájdalom rendszerint erősebb, mint a tenziós fejfájás.
Akkor jön létre, amikor az agyhoz vezető artériák először szűkülnek, majd kitágulnak és ezzel ingerük a közeli fájdalomérző receptorokat. Az erek szűkületének és tágulatának oka ismeretlen. Ellenben tudott, hogy a vérben a rendellenesen alacsony szerotonin szint (egyfajta ingerületátvivő anyag) érszűkületet vált ki. Ritkán érfejlődési rendellenesség lehet az alapvető ok, ilyen esetekben a fájdalom mindig azonos oldalon jelentkezik. Ezzel szemben a legtöbb betegben a fejfájás véletlenszerűen jelentkezik hol az egyik, hol a másik oldalon.
Jelenleg nem áll rendelkezésre laboratóriumi vizsgálat a migrén diagnosztizálására, de a fejfájásokat eltérőjellegük alapján könnyű azonosítani.
A fejfájás kezdete előtt 10-30 perccel (ezt az időszakot aurának vagy bevezetésnek hívjuk) depresszió, ingerlékenység, nyugtalanság, hányinger és étvágytalanság tünetei jelentkeznek a betegek kb. 20%-ánál. A betegek hasonló százalékban veszítik el a látásukat bizonyos területeken (látótérkiesésnek hívjuk) vagy szikralátásuk van, esetleg vibráló, villogó fényeket látnak. Kevésbé gyakori a látott kép eltorzulása, például kisebbnek vagy nagyobbnak látszanak a valóságosnál. Egyesek fülzúgást tapasztalnak, vagy ritkán végtaggyengeséget. Ezek a tünetek rendszerint a fejfájás kezdete előtt röviddel elmúlnak, de néha egybeolvadnak • ele.
A migrénes fájdalom lehet egyoldali, vagy az egész fejre kiterjedő. A kezek és a lábak általában hidegek és elkékülnek. A bevezetővel járó esetek többségében a fájdalom helye és jellege ugyanaz marad minden alkalommal. A migrén hosszú ideig gyakorta jelentkezik, majd hetekre, hónapokra vagy akár évekre eltűnhet.
A migrénes roham kezelés nélkül néhány órától napokig tarthat. Néhány emberben a fejfájás enyhe és könnyen csökkenthető vény nélkül kapható fájdalom
csillapítókkal (analgetikumokkal). Nagyon gyakran a migrén súlyos, és ideiglenesen munkaképtelenséget okoz, különösen akkor, amikor hányingerrel, hányással, fényérzékenységgel (fotofóbia) jár együtt. Ebben az esetben az átlagos analgetikumok nem csökkentik a fájdalmat, amely csak rövid pihenés vagy alvás után enyhül. Egyesek ingerlékenynek érzik magukat a migrénes roham alatt és magányra törekednek, gyakran egy sötét szobába húzódva.
Mivel a fejfájás és a fő tünetek nem jelennek meg addig, amíg a szűkült artériák ki nem tágulnak, így a bevezető szak figyelmeztető időszaknak számít, ami alatt gyógyszerekkel meg lehet előzni a fejfájást. A leggyakrabban használt gyógyszer az ergotamin (érszűkítő hatású szer), amely az ereket szűkíti és ennélfogva segít megelőzni az értágulatot, és ezzel a fájdalmat. Nagy adag koffein is megakadályozhatja az értágulatot. Szokták együtt adni analgetikumokkal és ergota- minnal is. A sumatriptan nevű szer erősíti a szerotonin hatását, melynek alacsony vérszintjét tekintik a migrénes roham okozójának. Akár tabletta, akár injekció formájában adják, a sumatriptan hatékonyabb a migrénes tünetek enyhítésében, mint az aszpirin vagy a paracetamol, de azoknál sokkal drágább is. Az ergotamin és a sumatriptan befolyásolják az agyi keringést, ezért veszélyesek lehetnek, és tilos az előírtnál gyakrabban alkalmazni.
Néhány gyógyszer rendszeres, mindennapos szedése megelőzheti a migrénes rohamok visszatérését. A béta-receptor-blokkoló propranolol hosszú távú enyhülést hoz a gyakori rohamoktól szenvedők kb. felében. A kalciumcsatoma-blokkoló verapamil is hatásos olykor. Újkeletű felismerés, hogy a migrénes fejfájások gyakoriságát mindennapos használat mellett a dival- proex csökkenti. Metizergid az egyik leghatásosabb megelőző szer, de szakaszosan kell szedni, mert olyan előre nem látható súlyos szövődményeket okozhat, mint a retroperitoneális flbrózis (a hashártya mögötti terület kötőszövetes átalakulása), amely akadályozhatja létfontosságú szervek vérellátását. Ezért ezt a szert csak szigorú orvosi felügyelet mellett lehet szedni.
Halmozott rohamokban
jelentkező fejfájás
A halmozott rohamokban jelentkező fejfájás rendkívül fájdalmas, de nem gyakori fajtája a migrénnek.
A rohamokban jelentkező fejfájás (cluster-fejfájás) leginkább a 30 év feletti férfiakat érinti. Alkohol vagy
298
Agyi és idegi megbetegedések
oxigénhiány (nagy magasságok) indíthatnak el rohamot. A roham majdnem mindig hirtelen kezdődik, és egy órán belül véget ér. Gyakran indul viszketéssel vagy az egyik orrlyuk folyásával, ami a fej azonos oldali erős fájdalmával és annak szemkörüli terjedésével folytatódik. A roham után a szemhéj az érintett oldalon lefittyedhet, a pupilla gyakran szűkült. A rohamok csoportokban jönnek, számuk a heti kettőtől a naponta néhányig terjedhet. A legtöbb fejfájásos epizód 6-8 hétig,
néha tovább tart, és ezután néhány hónapos fájdalommentes időszak előzi meg a következő rohamot.
Ergotamin, kortikoszteroidok vagy metizergid megelőzhetik a rohamokat. Sumatriptan injekciók azonnali enyhülést hoznak, de nem akadályozzák meg a következő rohamot. A roham alatt oxigén belégzése néha enyhíti a fájdalmat.
A szédülés a mozgás vagy forgás, illetve a tárgyak mozgásának, forgásának téves érzékelése. Rendszerint hányingerrel és egyensúlyzavarral jár együtt.
Vannak emberek, akik a szédülés szót használják az enyhén bódult állapotra, bizonytalan helyzetérzésre, ájulásra vagy erőtlenségre. Csak a valódi szédülés, amit az orvosok vertigónak hívnak, okozza azonban a mozgás és a forgás téves érzetét. A szédülés (vertigo) tarthat néhány percig vagy akár órákig, napokig. A betegek néha jobban érzik magukat, amikor nyugodtan fekszenek, de a szédülés folytatódhat akkor is, amikor a beteg már egyáltalán nem mozog.
Testhelyzetünk érzékelésére és az egyensúlyunk megtartására a belső fülben elhelyezkedő egyensúlyérzékelő szerv segítségével vagyunk képesek.A Ez a szerv kapcsolatban van az agy meghatározott területeivel. Szédülést okozhat a fül valamilyen betegsége, a fülből az agyba vezető ideg rendellenessége vagy magának az agyműködésnek a zavara. Kapcsolódhat látászavarokhoz vagy hirtelen vérnyomáseséshez is.
Sok tényező érintheti a belső fület és okozhat szédülést. Ezek lehetnek bakteriális vagy vírusos fertőzések,
▲ lásd a 996. oldalt
■ lásd az 1009. oldalt
daganatok, rendellenes nyomás, ideggyulladás vagy mérgek.
A szédülés leggyakoribb oka a mozgás okozta betegség (tengeri betegség), ami bárkinél kialakulhat, akinek érzékeny a belső füle a szokatlan mozgásokra, mint a hintázás vagy a hirtelen megállás és elindulás. Az ilyen emberek szédülést érezhetnek különösen mozgó autóban vagy ringó csónakban.
A Méniére-betegség okozhat hirtelen, epizódokban jelentkező szédülési rohamokat, fülcsengés (tinnitusz) és fokozódó süketség kíséretében.® Az epizódok rendszerint néhány perctől néhány óráig tartanak, és gyakran járnak együtt súlyos hányingerrel és hányással. Az oka ismeretlen.
A belső fül vírusos fertőzése (labirintitisz) is okozhat szédülést, ami rendszerint hirtelen kezdődik, és néhány órán át rosszabbodik. Néhány napon belül kezelés nélkül is elmúlik.
A belső fül idegek útján tart kapcsolatot az aggyal. Az agy hátsó részének egyik területe irányítja a helyzet- és egyensúlymegtartást. Ha az agynak ez a területe nem kap elegendő vért (ezt a körülményt hívjuk ver- tebrobaziláris elégtelenségnek), akkor a betegnek idegrendszeri tünetei lehetnek, köztük szédülés is.
A fejfájás, az elkent beszéd, a kettős látás, a kar és láb erőtlensége és a mozgás rendezetlensége rendszerint olyan jelek, amelyek arra utalnak, hogy a szédülés inkább idegrendszeri betegség, mint belsőiül eredetű. Ilyen agyi betegségek a szklerózis multiplex, a koponyatörés, a fertőzés és a daganat (különösen az agy alapján vagy annak közelében növekedők). Mivel az
A szédülés
299
egyensúly megtartása látási ingerekhez is kapcsolódik, ezért a gyenge látás, különösen a kettős látás egyensúlyzavarhoz vezethet.
Idősebb emberek, illetve akik szív- vagy magas vérnyomás elleni gyógyszereket szednek, hirtelen felálláskor elszédülhetnek, vagy elsötétedhet előttük a világ. Ezt a fajta szédülést a vérnyomás hirtelen leesése (ortosztatikus hipotenzió) A okozza. Rendszerint néhány másodpercig tart, és megelőzhető lassú felállással vagy gumiharisnya viselésével.
A szédülés kezelése előtt meg kell állapítani annak természetét és okát. A panasz rendezetlen járás, ájulás, szédülés-e vagy valami más? A belső fülből vagy valahonnan máshonnan származik? A részleteket tekintve mikor kezdődött, mennyi ideig tartott, mi indította el vagy mi szüntette meg, és milyen más tünet – fejfájás, süketség, hangok észlelése a fülben vagy erőtlenség – kísérte; ezek segítenek hajszálpontosan meghatározni a baj természetét. A szédülésérzés legtöbb esetben nem valódi szédülés (vertigo), és nem is valamilyen komolyabb tünet.
A beteg szemmozgásai fontos információt nyújthatnak az orvosnak. A rendellenes szemmozgások a belső fül lehetséges hibás működését vagy az aggyal való idegi kapcsolat zavarát jelezhetik. A szemtekerezgés (nisztagmus) gyors, cikázó szemmozgás, mint amikor valaki a szemével követ egy pingponglabdát, amint gyorsan jobbra-balra vagy le-fel pattog. Mivel ezeknek a mozgásoknak az iránya segít a diagnózis megállapításában, az orvos megpróbálhatja kiváltani a szemteke- rezgést a beteg fejének hirtelen mozgatásával vagy néhány csepp hideg víz füljáratba cseppentésével. Az egyensúlyérzékelés vizsgálható úgy, hogy megkérik a oeteget álljon nyugodtan, aztán sétáljon egyenesen egy vonal mentén először nyitott, majd csukott szemmel.
Néhány laboratóriumi vizsgálat is segít megtalálni a bizonytalanságérzés és a szédülés okát. A hallásvizsgá- ■at gyakran derít fényt hallási zavarra, ami mind az egyensúlyérzést, mind a hallást befolyásolja. Kiegészítésként alkalmazható a koponyaröntgen, CT és MRI vizsgálat. Ezek csontrendellenességeket, idegeket nyomó daganatokat mutathatnak ki. Ha fertőzés gyanúja merül fel, akkor folyadékmintát vehetnek a fülből, a melléküregekből vagy a gerincvelőből lumbálpunkció- val (gerinccsapolás). Ha az a gyanú, hogy nem megfelelő az agy vérellátása, akkor angiográfiát lehet kérni. iA vizsgálat során kontrasztanyagot fecskendeznek a véráramba és röntgenfelvételeket készítenek, hogy meghatározzák az érelzáródás helyét.jB
A szédülés gyakoribb okai
Környezeti tényezők
- Mozgás okozta betegség (pl. tengeri betegség)
Gyógyszerek, mérgek
- Alkohol
- Gentamicin
Keringési zavarok
- Átmeneti iszkémiás roham (TIA) (múló agyműködési zavar, amelyet az agy egy részének rövid idejű keringési elégtelensége okoz) a csigolyaközti és agyalapi artériák érintettségével.
Rendellenességek a fülben
- Meszes lerakódások a belső fül egyik félkörös ívjáratában (helyzetváltozástól függő szédülést okoz)
- A belső fül bakteriális fertőzése
- Herpesz zoszter
- Labirintitisz (a belső fül labirintusának vírusos fertőzése)
- A helyzetérzékelö (vesztibuláris) ideg gyulladása
- Méniére-betegség
Idegrendszeri rendellenességek
- Szklerózis multiplex
- Koponyatörések a labirintus, a labirintusba futó ideg vagy mindkettő sérülésével
- Agytumorok
- A helyzetérzékelö ideget nyomó daganat.
A kezelés a szédülést okozó alapbetegségtől függ. Az enyhe szédülést csökkentő gyógyszerek meklizint, dimenhidrinátot, perfenazint és szkopolamint tartalmaznak. A szkopolamin, amely különösen hatékony a
A lásd a 110. oldalt
■ lásd a 287. oldalt
300
Agyi és idegi megbetegedések
mozgás okozta betegség megelőzésére, néhány napig ható tapasz formájában alkalmazható. Mindegyik gyógyszer okozhat álmosságot, főleg idősebbeknél. A szkopolamin-tapasz a legkevésbé álmosító hatású.
Jóindulatú, rohamszerű,
testhelyzet-változtatástól függő
szédülés
Ez a típus gyakori megbetegedés. A szédülés hirtelen kezdődik és egy percig sem tart. A fej helyzetvál
tozása – lefekvés, felkelés, forgás az ágyban vagy felfelé tekintés a fej hátradöntésével – váltja ki a rohamot. Úgy tűnik, hogy a rendellenesség oka a félkörös ívjáratokban, amelyek a belső fülben a helyzetérzékelés szervei, lerakódó mész. E szédülésfajta ijesztő lehet, de ártalmatlan és rendszerint magától visszafejlődik hetek, hónapok alatt. A betegnek meg lehet tanítani olyan gyakorlatokat, amelyekkel fokozatosan oldani tudja a meszes lerakódásokat a hátsó félkörös ívjáratokban, és amelyek gyógyszer nélkül hoznak gyógyulást. A betegnek nincs halláscsökkenése és nem cseng a füle.
64 FEJEZET
Az elalvás, az alvás folyamatossága, az alvás időtartamának zavarai, valamint az alvás alatti rendellenes viselkedésformák, mint például a rémálmok és az alvajá- rás tartoznak az alvászavarokhoz.
Az alvás létfontosságú és a jó egészséghez szükséges, de hogy miért kell aludni, vagy hogy pontosan milyen jó hatása van, azt nem teljesen értjük. Az egyéni alvásszükséglet nagyon széles határok között mozog; egészséges felnőttnek kevesebb, mint 4 vagy több, mint 9 órára lehet szüksége naponta. A legtöbb ember éjjel alszik, ám sokaknak kell napközben
aludniuk a munkabeosztásuk miatt. Ez a helyzet gyakran vezet különféle alvászavarokhoz.
Hogy mennyit alszik egy ember és mennyire kipihent ébredéskor, azt sok tényező, például izgatottság vagy szorongás befolyásolhatja. Gyógyszerek szedése is szerepet játszhat. Néhány gyógyszer álmossá tesz, mások ellenben nehezítik az alvást. Ezenfelül egyes élelmiszer alkotórészek, mint a koffein, erős fűszerek vagy a mononátrium glutamát (MSG) is befolyásolhatják az alvást.
Ópioid fájdalomcsillapítók
| Életkor | Teljes alvásidő | RÉM fázis (a teljes idő százalékában) | 4. alvásstádium (a teljes idő százalékában) |
| Újszülött | 13-17 óra | 50% | 25% |
| 2 éves | 9-13 óra | 30-35% | 25% |
| 10 éves | 10-11 óra | 25% | 25-30% |
| 16-65 éves | 6-9 óra | 25% | 25% |
| 65 év felett | 6-8 óra | 20-25% | 0-10% |
/\z. alvászavarok
301
Az alvási ciklus stádiumai
Az alvás ciklusos. Egy ciklusban eltérő stádiumok vannak, és a ciklusok 5-6-szor ismétlődnek az éjszaka folyamán. Viszonylag kis idő telik mély alvásban (3. és 4. stádium). Több idő telik el az ún. „gyors szemmozgású
alvásban” (angolul rapid eye movement – RÉM) az éjszaka folyamán. Ezt a stádiumot rövid szendergések (1. stádium) szakítják meg Az éjszaka folyamán rövid felébredések is előfordulnak.
Az alvás nem egyenletes állapot. Eltérő stádiumai vannak, melyek ciklusokban ismétlődnek 5-6-szor az éjszaka folyamán. Az alvás folyamatosan halad az 1. stádiumtól (a legéberebb szint, amikor az alvót köny- nyen fel lehet ébreszteni) a 4. stádiumig (a legmélyebb szint, amikor az alvót nehéz felkelteni). A 4. stádiumban az izmok ellazultak, a vérnyomás értéke, a szívverés és a légzés ritmusa a lehető legalacsonyabb. E stádiumok mellett van egy alvásforma, ami gyors szemmozgással (RÉM alvás) és aktivitással jár. A RÉM alvás alatt az agy elektromos aktivitása rendszerint nagy, ami meglehetősen hasonlít az ébrenlétire. A szemmozgás és az agyi hullámok elektromosan regisztrálhatók az EEG felvételen.
RÉM alvásban a légzés ritmusa és mélysége fokozódik. de az izmok jelentősen ellazultak, jobban, mint a iegmélyebb nem RÉM alvás szintjén. Legtöbbször a RÉM alvásban és a 3. stádiumban álmodunk, míg a legtöbb rémálom, alvás közbeni beszéd vagy alvajárás a 3. és 4. stádiumban jelentkezik. Egészséges éjszakai alvás alatt a RÉM alvás azonnal követi az 5-6 alkalommal bekövetkező ciklus 4. stádiumát, de megjelenhet bármelyik stádium után is.
Az álmatlanság elalvási nehézséget jelent, vagy a folyamatos alvás zavarát, illetve olyan alvászavart, amely miatt az emberek felébredéskor úgy érzik, mintha nem aludtak volna eleget
Az álmatlanság (inszomnia) nem betegség, hanem tünet, amelynek különféle okai lehetnek, például érzelmi és fizikai zavarok vagy gyógyszerszedés. A nehéz elalvás gyakori mind a fiatalok, mind az idősek körében; gyakran jelentkezik érzelmi zavarokban, mint például szorongásban, idegességben, depresszióban vagy félelemben. Néha az emberek nehezen alszanak el, mert a szervezetük és az agyuk egyszerűen nem fáradt.
Ahogy az emberek öregszenek, úgy egyre kisebb az alvásigényük. Az alvási stádiumok is változnak: a 4. stádium rövidebbé válik és végül eltűnik, minden szakaszban több felébredés jelentkezik. Ezen normális változások miatt az idősebb embereknek gyakran úgy tűnik, hogy nem alszanak eleget. Nincs bizonyíték arra, hogy az egészséges idősebb embernek ugyanannyit kellene aludnia, mint a fiatalnak, vagy altatókra lenne szükségük e kornak megfelelő változások kezelésére.
302
Agyi és idegi megbetegedések
Altatók: ne szedjük könnyelműen
Az altatók (nyugtatok, szorongásoldók) a leggyakrabban használt gyógyszerek közé tartoznak. Többségük nagyon biztonságos, de mind elvesztheti a hatékonyságát, ha kialakul a hozzászokás. A szedés abbahagyásakor az altatók elvonási tüneteket okozhatnak. Ha néhány napnál hosszabb szedés után az altatót elhagyják, az eredeti alvászavar súlyosbodhat (rebound inszomnia), és a szorongás fokozódhat. Az adagot lassan kell csökkenteni, és a teljes elhagyás eltarthat néhány hétig is.
A legtöbb altató vényköteles, mert hozzászokás alakulhat ki vagy túladagolható. Az altatók némileg kockázatosak lehetnek az idősebbek és a légzési problémával küzdők számára, mert gátolhatják az agyi légzőközponto- . kát. Csökkentik az éberséget, ami a közlekedésben és a munkagépkezelésben növeli a veszélyt. Különösen veszélyesek az alkoholfogyasztás, valamint más altató- és kábítószer, antihisztaminok és antidepresszánsok szedése mellett. Ezek mind álmosságot és légzéscsökkenést okoznak, és az összegződő hatások sokkal veszélyesebbé válnak.
A legáltalánosabb és legbiztonságosabb altatók a benzodiazepinek. Mivel nem csökkentik a RÉM alvás idejét, ezért nem csökkentik
az álmokat. Egyesek tovább maradnak a szervezetben, mint mások. Az idősebbek, akik lassabban bontják le és választják ki a gyógyszert, mint a fiatalabbak, gyakrabban válnak nappal aluszékonnyá, lesz elkent a beszédük és esnek el. Ezért esetükben kerülendő az olyan hosszú hatású szerek alkalmazása, mint a flurazepam, a klordiazepoxid vagy a diazepam.
A barbiturátok (régebben a legszélesebb körben használt altatók voltak) és a meproba- mat nem olyan biztonságos, mint a benzodiazepinek. A klorálhidrát viszonylag biztonságos, de sokkal ritkábban alkalmazzák, mint a benzodiazepineket.
Néhány antidepresszáns, mint pl. áz amitriptilin javíthatja a depresszióhoz társuló álmatlanságot vagy a pánikroham okozta korai felébredést, de kedvezőtlen hatások jelentkezhetnek, különösen idősebbekben.
A difenhidramin és a dimenhidrinát két olcsó, az Egyesült Államokban vény nélkül kapható gyógyszer, amelyek enyhíteni tudják az enyhe vagy alkalomszerű alvászavarokat. Nem elsőként választott szerek azonban nyugtató és esetleges más kedvezőtlen hatásaik miatt, főként idősebbekben.
A kora reggeli ébredés idősebbekben gyakoribb. Egyesek normálisan elalszanak, de néhány óra múlva felébrednek és képtelenek újra elaludni. Némelykor nyugtalan, nem kielégítő álom és ébrenlét között vergődnek. Bármely életkorban a kora reggeli ébredés a depresszió jele lehet.
Azok, akiknek az alvását megszakítják, az alvási ritmus megfordulását tapasztalhatják: rosszkor alszanak el, és aztán nem tudnak elaludni, amikor kellene. Ez gyakran történik időzóna átlépésekor (főként keletről nyugatra repüléskor), rendszertelenül váltott éjszakai műszakokban, gyakran változó munkaidőben vagy túlzott alkohol fogyasztás után, néha gyógyszer mellékhatásként is. Az agy belső órájának károsodása (pl. agy- velőgyulladás, szélütés vagy Alzheimer-kór miatt) is okozhat hasonló zavarokat.
Az álmatlanság diagnózisához fel kell deríteni az alvás jellegét, hogy a beteg szed-e gyógyszert, iszik-e alkoholt vagy használ-e tiltott szert, milyen a lelki meg- terheltség mértéke, mi a kórelőzmény, és milyen a fizikai aktivitás. Egyeseknek kevesebb alvásra van szüksége, mint másoknak, így az álmatlanság diagnózisa a beteg egyéni szükségletén alapszik. Az álmatlanság osztályozható, mint elsődleges álmatlanság, ami régóta fennálló állapot, és alig vagy egyáltalán nincs kapcsolatban a stresszhatással vagy valamilyen eseménnyel, illetve másodlagos álmatlanság, amit fájdalom, szorongás, gyógyszer, depresszió vagy nagymértékű stressz okoz.
Az alvászavarok
303
A kezelés az álmatlanság okától és súlyosságától függ. Idősebb emberek esetén az alvási szokások kornak megfelelő változásait általában nem szükséges kezelni, mert ezek normálisak. Mivel a teljes alvásidő a korral valószínűleg csökken, ezért idősebb emberek megfelelőnek találhatják a későn fekvést és korán kelést. Az álmatlanságban szenvedő embereknek jótékony hatású lehet, ha a lefekvés előtti órában csendes ellazult állapotba helyezkednek hálószobái légkört teremtve, ami jól bevezeti az alvást. Gyenge fény, csend és kellemes szobahőmérséklet szükséges.
Ha érzelmi megterhelés okozza az álmatlanságot, akkor hatékonyabb a megterhelés megszüntetésére törekedni, mint gyógyszeres kezelést kezdeni. Amikor az álmatlanság depresszióval társul, akkor azt az orvosnak ki kell vizsgálnia és kezelnie. Néhány antide- presszáns gyógyszer javíthatja az alvást nyugtató hatása miatt.
Ha az álmatlanság befolyásolja az egyén mindennapi tevékenységét és egészségérzetét, akkor hatékonyak lehetnek az időszakosan szedett gyógyszerek (nyugtatok, altatók).
Az egyén rendszeres alvásának 25%-os növekedését nevezzük kóros aluszékonyságnak (hiperszomnia)
Kevésbé gyakori, mint az álmatlanság. A kóros aluszékonyság tünet, ami gyakran komoly betegség lehetőségének a jele. Néhány napon vagy éjszakán át tartó alváshiány, vagy szokatlan fizikai megterhelés után minden egészséges embernél átmeneti aluszékonyság alakulhat ki. Néhány napnál tovább tartó aluszékonyság pszichés betegség, például súlyos szorongás vagy depresszió tünete lehet. Ugyanakkor jelenthet altató túladagolást, oxigénhiányt vagy alvási apnoe (légzésmegállás) okozta széndioxid felhalmozódást, esetleg idegrendszeri betegséget. Fiatal korban kezdődő krónikus aluszékonyság a narkolepszia (rohamszerű kóros aluszékonyság) tünete lehet.
Amikor a túlzott álmosság újkeletű és hirtelen kezdődő, akkor a beteg hangulata, tájékozottsága és gyógyszerszedése felől kell tudakozódni. Mivel lehet betegség az oka, el kell végezni a szív, a tüdő és a máj vizsgálatát, illetve olyan laboratóriumi teszteket, amelyek meg tudják erősíteni azt. Az újkeletű aluszékony- ságot, ami nem magyarázható könnyen betegséggel ‘•agy gyógyszer-túladagolással, pszichés (pl. depresz- szió) vagy idegrendszeri zavar (pl. agyvelőgyulladás, agyhártyagyulladás, koponyán belül növekvő tumor)
okozhatja. Az idegrendszeri vizsgálat depressziót, memóriazavart, kóros idegrendszeri jeleket mutathat. Ilyen esetekben komputertomográfiát (CT) vagy mágneses rezonancia vizsgálatot (MRI) végeznek és a beteget ideggyógyászhoz utalják.
Nem gyakori alvászavar, mely visszatérő, ellenállhatatlan napközbeni alvásrohamokban jelentkezik, valamint kataplexia, alvásparalizis és hallucinációk kísérik.
A narkolepszia oka ismeretlen. A rendellenesség családi halmozódást mutat, ami az örökl’etesség jele. A narkolepszia veszélyes lehet és növelheti a balesetek esélyét, noha nincs komoly egészségi következménye.
Rendszerint egészséges serdülőkben, vagy fiatal felnőttekben kezdődnek a tünetek és egész életen át megmaradnak. A narkolepsziás beteget hirtelen jelentkező, elnyomhatatlan elalvási roham keríti hatalmába, ami bármikor felléphet. Az elalvásnak csak időlegesen tud ellenállni, de ha elalszik, rendszerint könnyen felébreszthető. Egy nap alatt sok vagy kevés roham léphet fel, és ezek rendszerint egy óráig vagy addig sem tartanak. A rohamok legnagyobb valószínűséggel olyan monoton helyzetekben jelentkeznek, mint például egy unalmas találkozó, vagy hosszantartó országúti vezetés. A beteg ébredéskor frissnek érezheti magát, de néhány perccel később újra elalhat.
A narkolepsziás pillanatnyilag bénulttá válhat, anélkül, hogy elveszítené az eszméletét (ez az állapot a kataplexia), ami a harag, a félelem, az öröm, a nevetés vagy a meglepetés hatására kialakult váratlan érzelmi reakciónak felel meg. A beteg izmai petyhüdtté válnak, elejti a kezében tartott tárgyat, esetleg el is eshet. A betegnek alkalmanként alvásparalizise is lehet. Ilyen esetben elalváskor vagy közvetlenül ébredéskor azt tapasztalja, hogy mozdulni akar, de képtelen rá. Ez a tapasztalat szörnyű lehet. Színes hallucinációk alatt a beteg olyan dolgokat hall és lát, amik valójában nincsenek ott. Ezek az alvás kezdetén jelentkeznek, vagy ritkábban ébredéskor. A hallucinációk a normális álomhoz hasonlítanak, de erőteljesebbek. A narkolepsziás betegeknek csak kb. 10%-ának van meg mindegyik tünete.
Bár a diagnózis rendszerint a tüneteken alapszik, a hasonló tünetek nem feltétlenül jelentik azt, hogy a beteg narkolepsziás. A kataplexia, az alvásparalizis és a
304
Agyi és idegi megbetegedések
A tudomány felfigyelt az alvászavarokra
Az alvásvizsgáló centrumokban vizsgálják, kórismézik és kezelik azokat a betegeket, akik valamilyen alvászavarban szenvednek. A következő tünetek fennállása esetén megfontolandó a beteg beutalása:
- Álmatlanság (inszomnia)
- Altatószer-függőség
- Kóros aluszékonyság
- Súlyos horkolás és fuldoklás
- Rémálmok
- Megfigyelők által tanúsított rendellenes alvás
Az első vizsgálatok a következők lehetnek:
- Az alvás előzményei, gyakran alvási napló alapján
- Általános kórelőzmény
- Fizikális vizsgálat
- Vérvizsgálat
- Laboratóriumi alvásvizsgálat
A laboratóriumi alvásvizsgálatok közül két példa az egész éjszakás poliszomnográfia és a többszörös alvási látenciavizsgálat. Az egész éjszakás poliszomnográfiás vizsgálat alatt a beteg az egész éjszakát az alvásvizsgáló laboratóriumban tölti elektródákkal a fején, és mérik az alvás stádiumait és más fiziológiás jellemzőket. A vizsgálat fényt derít az alvási apnoéra és az alvás alatti mozgászavarokra. A többszörös alvási látenciavizsgálat során a beteg a laboratóriumban tölti a napot, időnként szunyókál. Ez a vizsgálat a napközbeni aluszékonyságra derít fényt, különösképpen a narkolepsziára.
hallucináció gyakori jelenség fiatal gyermekekben és alkalmanként egészséges felnőttekben is. Ha az orvos bizonytalan a diagnózisban, a beteget alvásvizsgáló laboratóriumba küldheti. Az elektroenkefalogram (EEG) megmutathatja a RÉM alvásra jellemző hullámokat, amelyek már a beteg elalvásakor jelentkeznek és jellegzetesek a narkolepsziára. Az agyban nem figyelhe
tők meg szerkezeti változások, és nincsenek eltérések a vérvizsgálat eredményeiben sem.
Serkentő szerek, például efedrin, amfetamin, dex- troamfetamin és metilfenidat enyhíthetik a narkolep- sziát. Az adagot úgy kell megválasztani, hogy elkerüljék a mellékhatásokat, mint például a remegést, a túlzott aktivitást vagy a súlyvesztést. Szorosan kell figyelni a beteget a gyógyszeres kezelés elkezdésekor. Az antidepresszáns imipramin rendszerint segít csökkenteni a kataplexiát.
Az alvási apnoe a súlyos alvászavarok csoportjába tartozik. A betegnek alvás közben ismételt légzéskihagyása van (apnoe), ami elég hosszú ahhoz, hogy csökkentse a vér és az agy oxigénszintjét és növelje széndioxid tartalmát.
A légzési apnoe lehet elzáródásos vagy centrális eredetű. Az elzáródásos légzési apnoét a torok vagy a felső légút elzáródása okozza. A központi alvási apnoe a légzőközpont kóros működése. Néha elzáródásos alvási apnoéban a hosszan tartó alacsony oxigénszint és a magas széndioxidszint együttes hatása csökkenti az agy érzékenységét e rendellenesség iránt, ami központi légzési apnoéval növeli az eredeti bajt.
Az elzáródásos apnoe rendszerint kövér emberekben jelentkezik, és legtöbbjük a hátán próbál aludni. Ez a betegség nőkben ritkább. A kövérség mellett talán a korosodó szövetek és más tényezők is szerepet játszanak a légutak beszűkítésében. Dohányzás, túlzott alkoholfogyasztás, tüdőbetegségek, mint például az emfizéma fokozzák az elzáródásos légzési apnoe kifejlődésének esélyét. A légzési apnoéra való fogékonyság – szűk torok és felső légutak – örökölhető, több családtagot is érinthet.
Mivel a tünetek alvás alatt jelentkeznek, ezért azokat az alvó embert megfigyelő személynek kell leírnia. A leggyakoribb tünet a horkolás elakadó lélegzettel, fuldoklással, légzésszünettel és hirtelen felébredési szakaszokkal. Súlyosabb esetekben a betegnek alvás közben ismételt elzáródásos fuldoklási rohamai jelentkeznek, éjszaka és napközben egyaránt. Végül ezek a rohamok akadályozzák a mindennapi munkát és fokozzák a szövődmények valószínűségét. A hosszantartó,
f\z alvászavarok
305
súlyos alvási apnoe fejfájást, fokozott nappali aluszé- konyságot, lassult agyi aktivitást és végül szív- és légzési elégtelenséget okozhat, melyben a tüdő képtelen a megfelelő mértékű oxigénellátást és széndioxid eltávolítást biztosítani.
Gyakran az alvási apnoe a korai szakaszában a beteg partnere által elmondottak alapján kórismézhető. Hangos horkolásról, fuldokló zajokról, rémült ébredésről, vagy egyre fokozódó nappali fáradtságról szól a beszámoló. A diagnózis megerősítésére és a súlyosság megítélésére legjobb a laboratóriumi alvásvizsgálat. Ez segít elkülöníteni az elzáródásos és a központi apnoét.
Az elzáródásos apnoés betegek számára az első lépés a dohányzás abbahagyása, a túlzott alkoholfogyasztás elkerülése és a lefogyás. Erősen horkolóknak és azoknak, akik fuldoklanak álmukban, nem szabad nyugtatót, altatót vagy más hasonló gyógyszert szedni. A központi apnoéban szenvedőkőn segít, ha alvás közben mesterséges lélegeztető eszközt használnak. Fontos az alvás közbeni helyzetváltoztatás; horkoló embernek tanácsosabb az oldalán vagy a hasán feküdnie.
Ha az ilyen egyszerű módszerek nem segítenek, akkor pozitív légúti nyomást biztosító lélegeztető maszkot alkalmaznak, ami levegő és oxigén megfelelő keverékét juttatja be az orron keresztül. A pozitív légúti nyomás nyitva tartja a légutakat, amivel támogatja a beteg saját légzését. Az alkoholistákat kivéve a legtöbb beteg gyorsan alkalmazkodik ehhez az eszközhöz.
Súlyos alvási apnoéban ritkán szükség lehet még tracheosztómiára is, melynek során a nyakon keresztül nyílást készítenek a légcső felé. A nyílás folyamatosan nyitva van és biztosítja a szabad légzést. Néha más műtéti eljárást alkalmaznak a felső légutak kitágítására és ezzel a panaszok enyhítésére. Azonban az ilyen végső megoldások csak kivételesen válnak szükségessé, és azt rendszerint szakorvos végzi.
1 paraszomniák alvás közben megjelenő színes álmok es mozgások.
Alvás közben sokféle akaratlan mozgás jön létre, melyekre többnyire nem emlékszünk. Ez gyermekekben gyakoribb, mint felnőttekben. Közvetlenül elalvás előtt alkalmanként majdnem mindenki átél rövid egyszeri, akaratlan rángásokat az egész testében. Vannak, akik alvásparalízist vagy rövid hallucinációkat tapasztalnak. Alvás közben egészségeseknél is alkalomszerűen lehet lábrángás, fogcsikorgatás, periodikus mozgások vagy rémálmok. Az alvajárás, a fej dobálása, a lidércnyomás és a rémálom gyermekkorban általánosabb, és nagyon kimerítő. Bármely életkorban jelentkezhetnek epilepsziás görcsök.
A nyugtalan lábak (akatizia) viszonylag gyakori rendellenesség, amely gyakran közvetlenül alvás előtt jelentkezik, főképp 50 év feletti felnőttekben. Különösen stresszhelyzetben az akatiziás beteg bizonytalan, kellemetlen érzést tapasztal a lábában önkéntelen, irá- nyíthatatlan lábmozgásokkal együtt. Az ok ismeretlen, bár családi halmozódást több esetben is találtak. Lefekvés előtt alkalmazott benzodiazepin néha enyhülést hoz.
A lidércnyomás ijesztő szakasza az alvásnak, amely alatt a beteg sikoltozik, hadonászik és gyakran alva jár. Ezek a szakaszok rendszerint az alvási ciklus nem RÉM stádiumában lépnek fel. Benzodiazepin kezelés, például diazepam jöhet szóba.
A rémálmok színes, ijesztő álmok, amelyek gyermeket és felnőttet egyaránt érintenek. Az álmokat hirtelen felébredés követi. A RÉM alvás alatt jelentkeznek és gyakoribbak stresszhelyzetben, láz vagy nagy kimerültség esetén és alkoholfogyasztás után. Nincs megfelelő kezelésmód.
Az alvajárás (szomnambulizmus) késői gyermek- és serdülőkorban a leggyakoribb. Az alvajáró félig öntudatlan állapotban sétál anélkül, hogy tudna róla. Az alvajárók a járkálás alatt nem álmodnak. Valójában alvajárás közben az agyi aktivitás, bár nem normális, inkább ébrenléti, mint alvási állapotot jelez. Motyoghatnak és megsérthetik magukat az akadályokban. A legtöbb alvajáró nem emlékszik a történtekre.
Erre az alvászavarra nincs megfelelő kezelés, de az alvajárókat gyengéden vissza kell vezetni az ágyba. A hálószobában vagy a szomszédos helységben égve hagyott lámpa csökkentheti az alvajárás lehetőségét. Az alvajáró erőszakos felébresztése dühreakciót válthat ki, ezért nem tanácsos megtenni. Az akadályokat, a törékeny tárgyakat az alvajáró lehetséges útjából távolítsuk el, és az elérhető ablakokat tartsuk zárva.
306

Az izomgyengeség gyakori panasz, de szinte mindenki mást ért alatta. Egyeseknek egyszerűen fáradtságérzést és kimerültséget jelent. A valódi izomgyengeség azonban az, amikor a legnagyobb erőfeszítés sem eredményez normális izomerőt. A gyengeség kiterjedhet az egész testre, de korlátozódhat a karra vagy
a lábra, sőt a kézre és az ujjakra is. Bár az izomgyengeséget izom, ínszalag, csont vagy ízületi betegség is okozhatja, mégis a leggyakrabban az idegrendszerben keresendő az ok. Valamilyen mértékű izomgyengeség mindig követi a betegségeket, és gyakran együtt jár a korral (szarkopénia).
| Az izomgyengeség okai | ||
| Alapbetegség | Példa | Főbb következmények |
| Agykárosodás | Szélütés vagy agydaganat | A károsodással ellentétes oldalon izomgyengeség vagy bénulás. A beszéd, a nyelés, a személyiség és a gondolkodás is érintett lehet. |
| Gerincvelőkárosodás | Nyaki vagy háti sérülés, gerincvelői daganat, gerinccsatornaszűkület, szklerózis multiplex, gerincvelő-gyulladás, B^-vi- tamin-hiány | A karok és a lábak gyengesége vagy bénulása a sérülés szintje alatt, folyamatosan romló érzéskiesés a sérülés alatti területen, hátfájdalom. A bél, a hólyag és a szexuális működések érintettek lehetnek. |
| Idegek degenerációja a gerincvelőben | Amiotrófiás laterálszklerózis | Folyamatos izomerő- és izomtömeg-vesztés. Az érzőműködés megtartott. |
| Gerincvelői ideg- gyök-sérülés | Porckorong-szakadás a nyaki vagy alsóbb gerincszakaszon | Nyaki fájdalom, gyengeség vagy zsibbadás a karban. Derékfájás, mely a lábba sugárzik (isiász), lábgyengeség vagy zsibbadás. |
| Önálló idegsérülés (mononeuropátia) | Diabéteszes neuropátia, helyi nyomás | A sérült ideg ellátási területén izomgyengeség vagy bénulás, érzéskiesés. |
| Több ideg sérülése (polineuropátia) | Diabétesz, Guillain-Barré- szindróma, fólsavhiány, egyéb anyagcsere-betegségek | Az érintett idegek területén izomgyengeség vagy bénulás, érzéskiesés. |
| A neuromuszkuláris funkció betegségei | Miaszténia grávisZ, kurare- mérgezés, Eaton-Lambert- szindróma, permetezőszermérgezés | Sok izomban gyengeség vagy bénulás. |
| Izombetegség | Duchenne-kór (izomdisztrófia).
Fertőzések és egyéb gyulladásos betegségek (heveny vírusos miozitisz, polimiozitisz) |
Folyamatosan romló izomgyengeség az egész testen.
Az izmok érzékenyek vagy fájdalmasak és gyengék. |
| Pszichés zavarok | Depresszió, képzelt tünetek, hisztéria (konverziós reakciók) fibromialgia | Panaszok az egész test gyengeségére vagy bénultságára, nyilvánvaló idegkárosodás nélkül. |
fa izomgyengeség
307
Az izomgyengeség vizsgálata során a panasz okát mutató tüneteket keresnek. Megpróbálják pontosan megállapítani, mely izmok és mennyire gyengék. Az izomzatot aprólékosan megvizsgálják rendszerint az arccal és a nyakkal kezdve, majd a karral folytatva és a lábbal végezve. Normális esetben a kinyújtott kart az ember néhány percre meg tudja tartani anélkül, hogy süllyedne vagy remegne. A kar megtartásának képtelensége az izomgyengeség jele lehet. Az ellenállással szembeni erőkifejtést vizsgálják úgy, hogy a betegnek nyomással vagy húzással szemben kell nyomni vagy húzni a vizsgált végtagját.
A funkcionális vizsgálatok szintén segíthetnek az izomgyengeség felderítésében. A betegnek különféle mozgásokat kell végrehajtania, miközben az orvos figyeli az egyes izomcsoportok mozgási hiányosságait. Megnézik például, hogy a beteg képes-e felállni egy székről a kéz segítsége nélkül, le tud-e guggolni és fel tud-e állni a guggoló helyzetből, tud-e lábujj- hegyre vagy sarokra állni, és meg tud-e fogni tárgyakat.
Vizsgálják, hogy van-e izomtömeg-veszteség (sorvadás, izomatrófia), amit mind izom-, mind idegkárosodás okozhat. Izomatrófia a használat hiánya miatt (inaktivitási atrófia) vagy hosszantartó betegség után is kialakulhat. Izomtömeg-növekedés (hipertrófia) normálisan testedzéssel, például súlyemeléssel érhető el. Betegségben az izomhipertrófiát annak az izomnak a fokozott működése okozza, amelyik ellensúlyozza a gyengébbet. Az izom akkor is megnagyobbodik, ha az egészséges izomszövet helyét más szövet foglalja el. Ilyen az amiloidózis és egyéb örökletes izombetegségek, mint például a veleszületett miotónia.
Vizsgálat közben ellenőrzik az izmok érzékenységét és tapintatát. Normálisan az izom tömött, de nem kemény, sima és csomómentes. Ellenőrzik az izmok mozgását is. Ha rövid, finom, rendszertelen rángások (fasz- cikuláció) láthatók a bőr alatt, ez idegi eredetű zavart jelez, bár egészséges emberben (különösen, ha ideges vagy fázik) vagy az idősebb emberek lábikrájában is kialakulhat. Inkább izom-, mint idegi eredetű az izom- ellazítási képtelenség (miotónia).
Az alapos ideggyógyászati vizsgálat kideríti az érzés, a koordináció, a finom mozgások és a reflexek rendel lenességeit.A Az idegvizsgálatok, mint például az ideg vezetési sebességének mérése, segít megállapí
| Az izomgyengeség okának kiderítése | |
| A zavar az idegekben van | A zavar az izmokban van |
| Az izmok sorvadhatnak, Az izmok gyengébbek, de erősebbek, mint mint amilyennek
amilyennek látszanak, látszanak. |
|
| Izomrángások vannak a bőr alatt. | Nincsenek izomrángások a bőr alatt. |
| A reflexek váratlanul gyengék lehetnek vagy mind hiányozhatnak. | A reflexek megtartottak lehetnek még akkor is, amikor az izmok már nagyon gyengék. |
| Az izomgyengeség egész területén érzéskiesés lehet. | Az érzékelés (pl. a tapintás és meleg) normális, de az izom lehet petyhüdt. |
tani, hogy az izmot ellátó ideg ép-e. Elektromiográffal az izomról készített felvétel alapján meg lehet állapítani, hogy az izom normálisan működik-e. Ha az izom nem egészséges, az elektromiogram segít megkülönböztetni az elsődleges idegzavart az elsődleges izombetegségtől.
Ha maga az izom beteg, akkor biopsziát (szövetmintát) vesznek belőle szövettani mikroszkópos vizsgálatra. Vérvizsgálat során a vörösvértest-süllyedés sebességét nézik, ami gyulladáskor gyorsult. Megvizsgálják a kreatinin kináz szintet is. Ez egy izomenzim, mely felszabadul és a vérbe kerül az izomsérülés során.
A lásd a 282. oldalt
308
66. FEJEZET
Az izomdisztrófia és egyéb
izom betegségek
Az izomdisztrófiák az örökletes betegségekhez tartoznak, és különböző súlyosságé izomgyengeséghez vezetnek. Más örökletes izombetegségek a miotóniás miopátia, glikogéntárolási betegség és a periódusos pa- ralízis.
Duchenne- és Becker-típusú
izomdisztrófia
A leggyakoribb izomdisztrófiák, melyek a törzs izmaiban okoznak gyengeséget.
A Duchenne- és a Becker-féle izomdisztrófiát ugyanannak a génnek két különböző hibája okozza. A gén recesszív módon öröklődik, és az X-kromoszómán találhatód Mivel a nők csak hordozhatják a hibás gént, mert az egészséges X-kromoszóma ellensúlyozza a hibás gént, nem betegszenek meg. Azonban azok a férfiak, akikbe a hibás X-kromoszóma került, meg fognak betegedni.
A Duchenne-féle izomdisztrófiás fiúkban majdnem teljesen hiányzik egy alapvető fehérje, a disztrofin, amelyről azt tartják, hogy felelős az izomsejt szerkezetének fenntartásáért. Minden 100.000 újszülöttből 20-30 Duchenne-féle izomdisztrófiában szenved. A Becker-féle izomdisztrófiás fiúkban termelődik disztrofin, de ez túl nagy méretű és nem jól működik. Ez a betegség minden 100.OOO-ből 3 fiút érint.
A Duchenne-típus rendszerint először 3-7 éves korban jelentkezik medenceövi gyengeség formájában. Ezt később a vállizmok gyengesége és folyamatos romlása követi. Az izmok a gyengüléssel egyidőben
▲ lásd a 11. oldalon lévő ábrát
megnagyobbodnak, de a kóros izomszövet nem erős. A Duchenne-féle izomdisztrófiás fiúk 90%-ának a szívizma is tömegesebb és gyengébb, ami szívműködési zavarokat okoz, és az EKG-n kimutatható.
A Duchenne-féle izomdisztrófiás fiúk általában csoszognak, gyakran elesnek, nehezen járnak lépcsőn, és nehezen állnak fel ültükből. A kar- és lábizmaik rendszerint görcsbe állnak az ízületeknél, ezért nem tudják teljesen kiegyenesíteni a könyöküket és térdüket. Legvégül kórosan hajlott gerincoszlop (szkoliózis) alakul ki. A legtöbb beteg 10-12 éves korára tolókocsihoz kötött lesz. A fokozódó gyengeség fogékonnyá teszi őket a tüdőgyulladásra és más betegségekre, így a legtöbbjük 20 éves korára meghal.
A Becker-féle izomdisztrófiában szenvedő fiúk tünetei hasonlóak, a betegség azonban kevésbé súlyos. Az első tünetek 10 éves kor körül jelentkeznek. 16 éves korára csak nagyon kevés beteg válik tolókocsihoz kötötté, és 20 éves korukban még több mint 90%-uk életben van.
Felmerül az izomdisztrófia gyanúja, ha egy fiú gyengévé válik és lelassul a fejlődése. A kreatinin kináz nevű enzim kikerül az izomsejtekből és kórosan magas vérszintet ér el. A magas kreatinin kináz szint nem jelenti feltétlenül azt, hogy az illetőnek izom- disztrófiája van, mert más izombetegségek is okozhatnak emelkedett enzimszintet.
A biztos kórisméhez izombiopsziát kell végezni. Egy kis izomdarabkát mikroszkópos vizsgálatra vesznek. A mikroszkópos kép elpusztult szövetet és kórosan nagy izomrostokat mutat. Az izomdisztrófia végső szakaszában zsír- és más szövetek foglalják el az elhalt izomszövet helyét. A Duchenne-típusú izomdisztrófiát az alacsony disztrofin szint kimutatásával is lehet diagnosztizálni. Az izom elektromos vizsgálata (EMG) és
Az izomdisztrófia és egyéb izombetegségek
309
az idegvezetési sebesség mérése megerősíti a diag- nózistA
Sem a Duchenne-féle sem a Becker-féle izom- disztrófiát nem lehet gyógyítani. Fizikoterápia és tornagyakorlatok segíthetnek megelőzni az izmok tartós görcsét az ízületek körül. Néha műtétre van szükség a görcs és fájdalom enyhítésére.
A kortikoszteroid szerek közé tartozó prednizont jelenleg vizsgálják, mint az izomgyengeséget ideiglenesen csökkentő szert. Szintén vizsgálat tárgya a génterápia, melynek segítségével elérhető lehet, hogy az izom disz-trofínt termeljen.
Azokban a családokban, ahol Duchenne- vagy Becker-féle izomdisztrófiás megbetegedés található, tanácsos genetikus véleményét kikérni gyermekvállalás előtt, hogy csökkenjen a genetikai hiba átadásának esélye.
Van néhány sokkal kevésbé gyakori izomdisztrófia- típus, amely szintén folyamatosan romló izomgyengeséget okoz. Mindegyik örökletes.
A Landouzy-Dejerine izomdisztrófia autoszomális domináns módon öröklődikB Egyetlen hibás gén is elég a betegség kialakulásához, és férfiakat, nőket egyaránt érinthet. Rendszerint 7 és 20 éves kor között kezdődik. Az arc és a váll izmai mindig érintettek, ezért a beteg nehezen emeli fel a karját, nehézséget okoz a fütyülés és a szemhéj szoros zárása. Egyes betegekben a gyengeség a lábszárakban is kifejlődik. Nehezen tudják hajlítani a lábfejüket, ami a lábfej lógását okozza. A gyengeség a Landouzy-Dejerine izomdisztrófiában ritkán súlyos és a betegeknek normális életkilátásaik vannak.
A végtagövi izomdisztrófiák gyengeséget okoznak a medence (Leyden-Möbíus izomdisztrófia) vagy a váll (Erb-féle izomdisztrófia) izmaiban. Ezek az örökletes betegségek általában felnőttkorig megjelennek, és ritkán okoznak súlyos gyengeséget.
A mitokondriális miopátiákban a hibás gén a mitokondriumokban (a sejt energiatermelő gyára) található, melyek a petesejt citoplazmáján keresztül jutnak át. A mitokondriumok hozzák a saját génkészletü
ket. Mivel a spermiumok nem adnak át mitokondri- umokat a megtermékenyítéskor, ezért minden mitokondriális gén anyai eredetű, így ezt a betegséget sohasem lehet az apától örökölni. Ezek a ritka betegségek néha csak egy izomcsoportban okoznak fokozódó gyengeséget. Ilyenek például a szemizmok (oftalmo- plégia).
A kórisméhez izombiopszia szükséges az érintett izomból, melyet meg kell vizsgálni mikroszkóposán és kémiailag is. Mivel megfelelő kezelés nem érhető el, e kevésbé gyakori formák pontos diagnózisa ritkán visz előbbre.
A miotóniás miopátiák olyan örökletes betegségek, amelyekben az izmok nem képesek normálisan ellazulni az összehúzódás után, ami valószínűleg gyengeséghez, izomgörcshöz és az izom megrövidüléséhez (kon- traktúra) vezet.
A miotóniás disztrófia (Steinert-szindróma) autoszomális domináns módon öröklődő betegség, amely egyaránt érint férfiakat és nőket. A betegség gyengeséget okoz, az izmok feszesek és görcsösen összehúzódnak, főként a kézben. Csüngő szemhéj is gyakori. A tünetek bármely korban megjelenhetnek, az enyhétől az igen súlyosig változva. A legsúlyosabb formában nagy izomgyengeség és sok egyéb tünet, mint például katarakta, kisebb herék, korai kopaszság, szívritmuszavarok, cukorbetegség és szellemi visszamaradottság is jelentkezik. Ezek a betegek rendszerint 50 éves korukig meghalnak.
A miotónia kongenita (Thomsen-betegség) ritka, autoszomális domináns módon öröklődő rendellenesség, amely egyaránt érint férfiakat és nőket. A tünetek általában csecsemőkorban kezdődnek. A kezek, a lábak és a szemhéjak nagyon merevvé válnak, mivel a beteg képtelen ellazítani az izmokat. Az izomgyengeség azonban rendszerint minimális. A diagnózis a gyermek
▲ lásd a 287. oldalt
■ lásd a 9. oldalt
310
Agyi és idegi megbetegedések
külső megjelenésén, illetve azon alapul, hogy képtelen ellazítani a kézszorítását, miután gyorsan kinyitotta és összezárta az ujjait, vagy hosszantartó összehúzódással válaszol az izomra mért enyhe ütésre. Elektromiográfia szükséges a diagnózis megerősítésére. A Thomsen- betegséget fenitoinnal, kininnel, prokainamiddal vagy nifedipinnel kezelik, hogy enyhítsék az izmok merevségét és görcsét. Mindegyik gyógyszernek van mellékhatása. Rendszeresen végzett tomagyakorlatok jótékony hatásúak. A betegeknek normális életkilátásaik vannak.
A glikogéntárolási betegségek autoszomális recesszív módon öröklődő ritka betegségek, melyekben az izmok nem tudják a cukrot normálisan lebontani, és így óriási glikogénraktárakat építenekfel (a glikogén tulajdonképpen keményítő).
A legsúlyosabb forma a Pompe-kór, amely rendszerint az első életévben kezdődik. A glikogén felhalmozódik a májban, az izmokban, az idegekben és a szívben, megakadályozva ezzel a megfelelő működést. A nyelv, a szív és a máj megnagyobbodik. A beteg csecsemők izomzata petyhüdtebb, majd fokozatosan egyre gyengébbé válik. Nehezen nyelnek és lélegeznek. A Pompe- kórt nem lehet gyógyítani. A legtöbb beteg csecsemő 2 éves korára meghal. A Pompe-kór kevésbé súlyos formája idősebb gyermekeket és felnőtteket is érinthet. Ez a kezek és lábak gyengeségét okozza, valamint csökkenti a mély belégzési képességet.
Más glikogéntárolási betegségekben szenvedők fájdalmas görcsöktől és gyengeségtől szenvednek, ami rendszerint testgyakorlás után jelentkezik. Ezek a tünetek széles skálán mozognak a nagyon enyhétől a súlyosig. A testgyakorlás kerülésével elérhető a tünetek enyhülése.
Az izom sérülése miatt a mioglobin (izomfehérje) felszabadul és a vérbe áramlik. Mivel a mioglobin kiválasztódik a vizelettel, meg lehet mérni a vizeletben a mennyiségét, ezzel kórismézhető a glikogéntárolási betegség. A mioglobin károsíthatja a veséket. A fizikai terhelés korlátozásával a mioglobin szint csökkenthető. Sok folyadék fogyasztása, főként fizikai terhelés után, csökkentheti a mioglobin szintet a hígulás miatt. Magas mioglobin szint esetén vizelethajtót (diuretikum) adnak a vesék megóvása végett. A máj átültetés (transzplantáció) a Pompe-kórt kivéve a glikogéntárolási betegségben szenvedőkön segíthet.
A periodikus paralízis olyan ritka autoszomális domináns módon öröklődő betegségcsoportot jelent, amely rohamszerűen jelentkező gyengeséget és bénulást (paralízis) okoz.
A roham közben az izmok érzéketlenek az idegimpulzusokra, sőt a külső elektromos ingerekre is. Ez a roham különbözik a görcsrohamoktól, mert ennél a beteg teljesen éber marad. A pontos forma, amit a betegség felvesz, különbözik az egyes családokban. Egyeseknél a bénulás a vér magas káliumszintjével (hiper- kalémia), másoknál alacsony szintjével (hipokalémia) van kapcsolatban.
Erős fizikai megterhelést követő napon, felébredés után a beteg némi gyengeséget érezhet bizonyos izmaiban vagy a kezében és a lábában. A gyengeség általában 1 vagy 2 napig tart. A hiperkalémiás formában a rohamok 10 éves kor körül kezdődnek és 30 perctől 4 óráig tartanak. A hipokalémiás formában általában először a 20-as években, de 30 éves korig mindenképpen megjelennek a rohamok. Tovább tartanak és súlyosabbak. Egyes, a hipokalémiás formában szenvedő betegek nagy szénhidráttartalmú étel fogyasztása után hajlamosak rohamra, de a koplalás is kiválthat rohamokat.
A beteg leírása a jellegzetes rohamról vezet leginkább a helyes diagnózishoz. Ha lehetséges, vért kell venni a roham alatt a káliumszint meghatározására. Rendszerint ellenőrzik a pajzsmirigy-fúnkciókat és elvégeznek más kiegészítő vizsgálatot is egyéb betegség okozta kóros káliumszint kizárására.
Az acetazolamid, amely meg változtatja a vér savasságát, megelőzheti a rohamokat, akár túl sok, akár túl kevés a kálium. Ha a káliumszint leesik a roham alatt, a beteg kálium kloridot szedhet cukormentes folyadékban feloldva a roham közben. A tünetek rendszerint jelentősen csökkennek egy órán belül.
Szénhidrátdús ételek és fizikai megerőltetés kerü- lendők a hipokalémiás formában. A hiperkalémiás formában a rohamokat megelőzheti gyakori szénhidrátdús és káliumszegény étrend.
311
Bármely mozgás, még az olyan egyszerű is, mint a láb felemelése, összetett kapcsolatrendszert igényel, amelyben az agy, az idegek és az izmok vesznek részt. Amikor egy mozgást szabályozó idegrendszeri terület megsérül vagy kórosan működik, a beteg a mozgászavarok széles skáláját tapasztalhatja.
A tremor akaratlan, ritmusos, remegő mozgás, melyet az izmok ismétlődő összehúzódása és elernyedése okoz.
Mindenkinek van valamilyen fokú tremora, amit élettani (fiziológiás) tremomak neveznek. Ez azonban többnyire annyira enyhe, hogy észre sem veszik. A tremorok osztályozhatók a remegés sebessége és ritmusa szerint, hogy hol és milyen gyakran keletkeznek, és hogy milyen súlyosak. A aktivitási tremor akkor jelenik meg, amikor az izmok működnek, a nyugalmi tremor az izom nyugalmi állapotában jelentkezik. A nyugalmi tremor akkor is okozhat kéz- és lábremegést, amikor a beteg teljesen ellazult állapotban van. Ezek a tremorok a Parkinson-kór tünetei lehetnek. A Az inten- ciós tremorok célirányos mozgáskor jelentkeznek. Az esszenciális tremorok általában kora felnőttkorban kezdődnek, és lassan válnak egyre szembetűnőbbé. Okuk ismeretlen. Az öregkori tremor esszenciális tremor, amely idősebb emberekben jelentkezik. A családban jelentkező esszenciális tremort néha familiáris tremornak hívjuk.
Intenciós tremora lehet azoknak, akiknek a kisagya vagy annak ideg-összeköttetései betegek. ■ A szklerózis multiplex gyakran okoz ilyen fajta tremort. Egyéb idegrendszeri betegségek, a szélütés vagy a krónikus alkoholizmus is károsíthatja a kisagyat, ami intenciós tremort eredményez. Ezek a tremorok nyugalomban is jelen lehetnek, és tevékenységre – mint például egy testhelyzet megtartásának kísérlete vagy rögzített pontra mutatás – fokozódhatnak. Lassabb, mint az esszenciális tremor és durva, széles mozgásokkal jár.
Bár az esszenciális tremorok rendszerint enyhék maradnak és nem jeleznek komoly betegséget, azért kellemetlenné válhatnak. Zavarják a kézírást, megnehezítik az eszközök használatát, ami kényelmetlen lehet. Érzelmi megterhelés, szorongás, kimerültség vagy az orvos által felírt élénkítőszerek fokozhatják a tremort. Sok
gyógyszer, különösen az asztmára és az emfizémára adottak ronthatják az esszenciális tremort. Bár a mérsékelt alkoholfogyasztás egyesekben csökkenti a tremort, a túlzott ivás vagy az elvonás ronthatja azt.
Az esszenciális tremorok általában abbamaradnak a kéz és a láb nyugalomba helyezése után, de szembetűnővé válnak a kinyújtásukkor vagy kényelmetlen testhelyzetben. A tremorok viszonylag gyorsak és kis kité- résűek. Az egyik testfélen erőteljesebben jelentkezhetnek, mint a másikon, de rendszerint kétoldaliak. A fej néha remeg és inog. Ha a hangszalag érintett, akkor a hang remegő lesz.
Rendszerint meg lehet különböztetni az esszenciális tremort a többitől. A laboratóriumi vizsgálat néha kezelhető betegséget mutat, mint például pajzsmirigy-túl- működést.
Kezelés rendszerint nem szükséges. Kényelmetlen testhelyzetek kerülése segíthet. A tárgyakon erős, kényelmes fogást kell keresni és a testhez közel kell tartani azokat.
A gyógyszerek azokon segíthetnek, akiknek nehezére esik az eszközök használata, vagy a munkájukhoz biztos kéz kell. Leggyakrabban béta-receptor blokkolókat (pl. propranolol) írnak fel. Ha nem segít, gyakran primidont próbálnak. Az idegsebészeti beavatkozásokat a súlyos, munkaképtelenné tevő, gyógyszerekre nem reagáló tremorok esetére tartják fenn.
Az izomgörcs az izmok vagy izomcsoportok hirtelen, rövid, rendszerint fájdalmas összehúzódása.
Görcsök gyakoriak egészséges emberekben is, főként erős testmozgás után. Egyeseknek alvás közben vannak lábgörcsei. A görcsöket az izmok elégtelen vérellátása is okozhatja, például étkezés után a vér elsődlegesen inkább a belekbe jut, mint az izmokba. A görcs
A lásd az 1049. oldalt
■ lásd a 374. oldalt
312
Agyi és idegi megbetegedések
rendszerint ártalmatlan és nem kell kezelni. Megelőzhetők étkezés utáni testmozgás kerülésével vagy alvás, illetve testmozgás előtti izomnyújtással.
Az izomrángás (mioklónusz) az izmok gyorsan, szakaszosan jelentkező izgalma és ellazulása; ez egyidejű, gyors rángást okoz az érintett izmokban.
A mioklónuszos rángás bármelyik izmot érintheti; gyakran jelentkezik elalváskor. Korlátozódhat egyik kézre, a felkar vagy a láb izomcsoportjára vagy egyetlen arcizom csoportra. A többgócú mioklónuszt hirtelen agyi oxigénhiány, bizonyos epilepszia típusok vagy késői degeneratív betegségek okozhatják. Ha a mioklónusz annyira súlyos, hogy kezelést igényel, akkor az epilepszia elleni szerek, mint a klonazepam vagy a valproesav segíthetnek.
A csuklás a mioklónusz egy formája. A rekeszizom (a mellkast és a hasüreget elválasztó izom) ismételt görcsös összehúzódása okozza, amit a hangrés gyors és hangos záródása kísér (a hangrés a hangszalagok közti nyílás, ami szabályozza a légáramlást a tüdő felé).
Csuklás léphet fel, amikor valami ingerli a rekeszizmot ellátó idegeket. Ezek a rekeszizomhoz, illetve attól elvezető idegek vagy, mivel minden légvételért a rekeszizom felelős, a légzőközpontba, illetve attól elvezető idegek.
A legtöbb csuklássorozat ártalmatlan. Hirtelen kezdődik, rendszerint ok nélkül, és néhány másodperc vagy perc után maguktól elmúlik. Néha forró étel nyelése vagy izgató étel, illetve ital fogyasztása váltja ki. Kevésbé gyakori, de súlyosabb ok a tüdőgyulladás, mellkasi vagy hasi műtét, vagy a vérben lévő káros anyagok (pl. a veseelégtelenségben felhalmozódó salakanyagok) okozta rekeszizom izgalom. Ritkán agytumor vagy szélütés ingerli a légzőközpontot, és ez okoz csuklást. Ezek a súlyosabb zavarok olyan hosszantartó csuklási rohamokhoz vezethetnek, amelyeket nehéz megszüntetni.
Sokféle házi módszert alkalmaznak csuklás ellen. Majdnem mindegyik azon alapszik, hogy a vérben fel
szaporodó széndioxid általában megállítja a csuklást. Mivel a visszatartott lélegzet emeli a vér széndioxidtartalmát, a csuklás legegyszerűbb kezelése a levegő visszatartásából áll. Papírzacskóba légzés is ugyanezt eredményezi. Az agyból a gyomorhoz futó váguszideg ingerlése is segíthet. Gyors vízivás vagy száraz kenyér, illetve tört jég nyelése megállíthatja a csuklást. Szintén a bolygóideget ingerli a nyelv finom kihúzása vagy a szemgolyó óvatos nyomása. Ezek a módszerek többnyire megszűntetik a csuklást.
A makacsul fennálló csuklás erőteljesebb kezelést igényel. Van néhány gyógyszer, amit változó síkénél alkalmaznak. Ilyenek a szkopolamin, proklorperazin, a klorpromazin, a baklofen, a metoklopramid és a valproesav. A lista hosszúsága tükrözi, hogy a szerek nem mindig sikeresek.
A Gilles de la Tourette-
szindróma
A Tourette-szindrómát legalább egy éve tartó, a nap folyamán gyakran jelentkező motoros és vokális tic-ek (rángások) jellemzik.
A Tourette-szindróma gyakran egyszerű tic-ekkel (ismétlődő, akaratlan, céltalan izomrángásokkal) kezdődik kisgyermekkorban, és kirobbanó, összetett mozgásokká fejlődik, ami vokális tic-ekből (hangjelenséggel járó rángás) és hirtelen görcsös belégzésekből áll. A vokális tic-ek kezdődhetnek morgó vagy ugató hangokkal és kényszerű, akaratlan átkozódási rohamokká fejlődhetnek.
Örökletes betegség, háromszor gyakoribb férfiakban, mint nőkben. A pontos ok ismeretlen. Manapság a dopamin vagy más ingerületátvivő anyag rendellenességét gyanítják.
Sok embernek olyan egyszerű tic-je van, mint például az ismétlődő pislogás, ami ideges szokás és idővel eltűnhet. A Tourette-szindróma tic-jei összetettebbek, mint a pislogás. A beteg gyermek ismételten mozgatja a fejét ide-oda, pislog, kinyitja a száját és fesziti a nyakát. Összetettebb tic-ek csapásokból és rúgásokból, morgásokból, horkolásból és hümmögésből állnak. A
A mozgászavarok
313
Tourette-szindrómás betegek illetlen szavakat használhatnak különösebb ok nélkül, gyakran a beszélgetés kellős közepén. Gyakran megismételhetik a hallott szavakat (echolália). Egyesek, általában nehézségek árán, képesek elnyomni néhány tic-et. Másoknak, főként érzelmi stressz alatt, gondot okoz a tic befolyásolása.
Ezeknek a betegeknek gyakran nehézségeik vannak a mindennapi életben. Régebben elkerülték őket, elszigetelődtek, sőt az ördög megszállottjainak tartották őket. Sok betegben ingerlékeny, agresszív és önpusztító viselkedés fejlődik ki, a gyermekeknek gyakran vannak tanulási problémáik. Azt, hogy a viselkedést maga a betegség vagy a velejáró nagyfokú stressz okozza-e, nem tudjuk.
A korai diagnózis segít a szülőknek megérteni, hogy a viselkedés akaratlan, nem rosszindulatú, és a büntetés nem szünteti meg.
Antipszichotikus gyógyszerek elnyomhatják a tic- eket, annak ellenére, hogy nem áll fenn pszichózis. A haloperidol a leggyakrabban használt hatásos antipszi- chotikum, de mellékhatásai vannak, például a merevség, a súly gyarapodás, a homályos látás, az aluszé- konyság és a lassú, tompa gondolkodás. Egy másik antipszichotikus szemek, a pimozidnak rendszerint kevésbé súlyosak a mellékhatásai. A klonidin, amely nem antipszichotikum, segít befolyásolni a szorongást és a kényszeres, ingerlékeny viselkedést. Mellékhatásai kevésbé súlyosak, mint a pimozidnak vagy a haloperidol- nak. A klonazepam szorongásoldó, amelyet korlátozott sikerrel alkalmaznak.
.4 vitustánc (korea – chorea) ismétlődő, rövid, rángó, nagymérvű, táncszerű, nem irányított, uralhatatlan mozgásokból áll, amely a test egyik részén kezdődik és hirtelen, kiszámíthatatlanul, gyakran folyamatosan átterjed a másik oldalra is. Az atetózis (athetosis) lassú, kanyargó, vonagló mozgás folyamatos áramlása, általában a kezekben és a lábfejekben. A vitustánc és az atetózis együtt is jelentkezhet (koreoatetózis).
A vitustánc és az atetózis nem betegség, inkább tünetek, amelyek néhány, egymástól nagyon különböző
betegség velejárói lehetnek. Atetózis és vitustánc esetén rendellenesség áll fenn az agy törzsdúcaiban. A Ez utóbbiak feladata az agyi utasításra kezdett durva mozgások finomítása. A vitustánc legtöbb formájában a törzsdúcokban (bazális ganglionokban) fölösleges mennyiségben termelődő dopamin megbontja a gan- glionok finom mozgásokat beállító funkcióit. Gyógyszerek és olyan betegségek, amelyek meg változtatják a dopamin szintet vagy az agy dopamin-felismerő képességét, ronthatják a vitustáncot.
A betegség, amely leggyakrabban okoz vitustáncot és atetózist, a Huntington-betegség, de ez is meglehetősen ritka, 10.000-ből kevesebb mint 1 embert érint. A Sydenham-betegség (Sydenham-choreának is hívják) gyermekkori fertőzés szövődménye, amit egy bizonyos fajta streptococcus okoz. Néhány hónapig tarthat. A vitustánc, néha különösebb ok nélkül, idősebb emberekben is kifejlődhet, és főként a szájkörüli izmokat érinti. Nőket is érinthet a terhesség első 3 hónapjában, de röviddel a szülés után kezelés nélkül is elmúlik.
A gyógyszermellékhatás miatt kialakuló vitustánc javulhat a gyógyszer elhagyása után, de nem mindig múlik el. Azok a gyógyszerek, amelyek gátolják a dopamin hatásait, mint pl. az antipszichotikumok, segíthetnek befolyásolni a rendellenes mozgásokat.
A Huntington-betegség (Huntington-chorea) örökletes kórkép. Középkorú emberekben kezdődik alkalomszerű rángásokkal vagy görcsökkel, fokozatos idegsejt-pusz- tulással, amely vitustáncba, atetózisba és szellemi hanyatlásba fejlődik.
A betegségért felelős gén domináns, ezért a beteg gyermekének 50%-os esélye van arra, hogy szintén beteg lesz. Mivel a betegség alattomosan kezdődik, a pontos életkort nehéz meghatározni. A tünetek rendszerint 35-40 éves kor között válnak nyilvánvalóvá.
Alásd a 279. oldalt
314
Agyi és idegi megbetegedések
A Huntington-betegség genetikai vizsgálata
A Huntington-betegséget okozó génmutáció ismert. A 23 pár emberi kromoszómából a negyediken van a hibás gén. A beteg a hibás gént a kromoszómapár egyikén hordozza. A kulcskérdés az, hogy vajon az ép vagy a hibás 4. kromoszóma került-e a gyermekbe; az esély erre 50%.
Azoknál, akiknek a szülei betegek, kideríthető, hogy örökölték-e a betegséget. A szülő beteg 4. kromoszómáján lévő, Huntington- betegséget okozó gén közelében levő DNS szakasz rendszerint különbözik a szülő egészséges 4. kromoszómájának megfelelő szakaszától. Vérvizsgálattal meghatározható, hogy a gyermek az örökölt DNS fragmentumot a beteg vagy az egészséges kromoszómáról kapta-e. Annak, aki a hibás gén melletti DNS szakaszt örökölte, nagy az esélye, hogy a hibás gént is örökölte. Újfajta vizsgálatok lehetővé teszik, hogy magának a Huntington- betegséget okozó génnek az öröklöttségét határozzák meg.
Azok a gyermekek, akiknek az egyik szülője Huntington-betegségben szenved, akarják, vagy éppen nem akarják tudni, hogy örökölték-e a betegséget. Ettől függően a következményeket meg kell beszélni genetikussal.
A Huntington-betegség korai szakaszában a betegek egybe tudják olvasztani a rendellenes mozgásokat a célzottakkal, így azok alig észrevehetők. Idővel azonban a kóros mozgások szembetűnők lesznek. Ezek végül az egész testre kiterjednek úgy, hogy az evés, öltözködés, sőt még az ülés is majdnem lehetetlenné válik. Határozott változások láthatók az agyban a komputertomográfiás (CT) felvételen.
A betegségben az értelmi változások először nehezen megfoghatók. A betegek fokozatosan válnak ingerlékennyé és nyugtalanná. Elveszíthetik érdeklődésüket mindennapi tevékenységük iránt. A betegség későbbi szakaszában beszámíthatatlanul viselkedhetnek és gyakran céltalanul kóborolhatnak. Olykor elveszítik az ellenőrzést ösztöneik felett, és válogatás nélkül cserélik partnereiket. Évek vagy évtizedek múlva elveszthetik emlékezetüket, és képtelenek ésszerű gondolkodásra. Súlyosan depresszióssá is válhatnak és megkísérelhetnek öngyilkosságot. Az előrehaladott betegségben majdnem minden életfunkció károsodott, és a betegek egész napos ellátást igényelnek. A halált gyakran sietteti tüdőgyulladás vagy elesésből származó végzetes sérülés. Ez rendszerint az első tüneteket követő 13-15. évben következik be.
Annak ellenére, hogy gyógyszerekkel enyhíthetők a tünetek és befolyásolható a viselkedés, nincs gyógymód a Huntington-betegségre. Ha a családban megtalálható a betegség, akkor genetikus véleményét, illetve vizsgálatot kell kérni, hogy fel lehessen mérni az átörökítés kockázatát.
Disztóniában akaratlan, lassú, ismétlődő, tartós izomösszehúzódások okozhatnak „megmerevedést” a cselekvés kellős közepén, máskor pedig a törzs, az egész test vagy a test egyes részeinek csavarodását, elfordulását idézhetik elő.
Úgy tűnik, hogy néhány agyterület – a törzsdúcok, a köztiagy és az agykéreg – fokozott aktivitása okozza a disztóniát.A A legtöbb krónikus disztónia genetikai eredetű. A nem genetikai eredetű disztóniákat az agy súlyos oxigénhiánya okozhatja, amely születéskor vagy a későbbi élet során alakul ki. Wilson-kór (öröklődő betegség), bizonyos fémmérgezések és szélütés is okozhat disztóniát. Az antipszichotikus gyógyszerekre adott szokatlan válasz is okozhat disztóniát. Ezekben az esetekben injekcióban vagy kapszulában azonnal adott difenhidramin rendszerint gyorsan megszünteti a kórképet.
A disztónia egyik formája lehet az írók görcse. A tünet a kéz valódi akaratlan görcsét is jelentheti írás
▲ lásd a 279. oldalt
A mozgászavarok
315
közben, máskor azonban csupán a kézírás enyhe romlása, vagy tolltartási képtelenség lehet a panasz, nem pedig görcs. Az írógörcs néha az egyetlen tünete a dis- ztóniának, de az ilyen esetek felében később egyik vagy mindkét kar remegése és valamilyen kiterjedt disztónia fejlődik ki, amely az egész testet érinti. Némely disztónia súlyosbodik, a mozgások az idő múlásával bizarrabbá válnak. A súlyos izomgörcsök a nyakat és a karokat szokatlan, kényelmetlen helyzetbe kényszeríthetik.
A golfozók izomgörcse is tulajdonképpen disztónia. Hasonlóképpen a zenészek bizarr kéz- és kargörcse, amely megakadályozza őket a zenélésben, szintén disztónia lehet.
Az idiopátiás (ismeretlen eredetű) torziós disztó- niában az epizódok 6 és 12 éves kortól kezdődnek. A korai tünetek olyan enyhék lehetnek, mint az írók görcse. A disztónia gyakran kezdődik az egyik lábfejben vagy lábban. Korlátozódhat a törzsre vagy a lábra, de néha az egész testet érinti, ami végső soron a gyermeket tolókocsihoz köti. A felnőttkori idiopátiás torziós disztónia rendszerint a kar és az arc izmaiban kezdődik, és általában nem terjed a test többi részére.
A blefarospazmus a disztónia olyan típusa, amelyben a szemhéjak ismételten és akaratlanul lecsukódnak. Olykor először csak az egyik szem érintett, de legvégül a másik is megbetegszik. Rendszerint túlzott pislogással, a szem izgalmával vagy nagyfokú fényérzékenységgel kezdődik. Sok beteg megtalálja a módját, hogyan tartsa nyitva a szemét. Például ásítozik, énekel, vagy szélesre nyitja a száját. Ezek a technikák a betegség súlyosbodásával egyre kevésbé hatásosak. A blefarospazmus legsúlyosabb következménye a látás romlása.
A tortikollisz a nyak izmainak disztóniája. A visz- szatérő görcsök elcsavarhatják a nyakat oldalra, előrefelé, vagy hátrafelé. A görcsös diszfónia a beszédet irányító izmokat érinti. A betegeknek rendszerint más izomcsoportban is van tremoruk. A hangszalagok görcse teljes egészében gátolhatja a beszédet, vagy a hangot nyújtottá, rekedté, csikorgóvá, remegővé, szaggatottá és nehezen érthetővé teszi.
A disztónia kezelési lehetősége korlátozott. Antikolinerg hatású gyógyszerek, mint a trihexifenidil néha hasznosak, de mellékhatásokat is okoznak, mint
„Yips” – a golfozók disztóniája
A golf világában a disztónia kellemetlen előfordulási formáját „yips”-ként ismerik. Ez a csuklók és a kéz izmainak önkéntelen összehúzódása, amely majdnem lehetetlenné teszi a labda elütését. Az egy méteresnek indult ütés ötméteresre sikerülhet amint a golfozó a disztónia miatt elveszti az uralmát az izmai fölött. A híres golfozót. Ben Hogant is ez a betegség sújtotta; részint ezek az izomgörcsök okolhatók, hogy karrierje befejeződött.
például álmosságot, száj szárazságot, homályos látást, szédülést, székrekedést, nehéz vizelési vagy – főleg idősebb emberekben – tremort. A legsikeresebb kezelési mód a botulin injekció (baktériumtoxin, amely bénítja az izmokat) a túlműködő izmokba fecskendezve.
Az idegrendszer lassan előrehaladó degenerativ betegsége. Jellegzetességei a nyugalmi remegés (tremor), a renyhe mozgáskezdés és az izommerevség (rigiditás).
A Parkinson-kór negyven év felett minden 250 emberből egyet, mig 65 év felett kb. minden 100 emberből egyet érint.
Az agy mélyén van egy terület, amelyet törzsdúcokként (bazális ganglion) ismerünk. A Amikor az agy elindít egy mozgást, például karemelést, az idegsejtek a bazális ganglionokban segítenek finomítani a mozgást, és irányítják a testhelyzet változását. A bazális gan- glionok feldolgozzák a jeleket és üzenetet küldenek a mélyben fekvő köztiagyhoz (talamusz), amely visszaküldi a feldolgozott információt az agykéreghez. Ezek a jelek kémiai transzmitterek (ingerületátvivő anyagok) segítségével, és elektromos impulzusokként haladnak az idegpályákon és az idegek között. A bazális ganglionok fő ingerületátvivő anyaga a dopamin.
A lásd a 279. oldalt
316
Agyi és idegi megbetegedések
Parkinson-kórban a bazális ganglionok idegsejtjei tönkremennek, ami alacsony dopamintermelést eredményez, és kevesebb lesz az idegsejtek és izmok közötti kapcsolat. Az idegsejtek pusztulásának és a dopamin csökkenésének oka rendszerint ismeretlen. A genetika, úgy tűnik, nem játszik fő szerepet, bár a betegség egyes családokban halmozottan jelentkezik.
Olykor ismert az ok. Néhány esetben a Parkinson- kór a vírusos agyvelőgyulladás (egy viszonylag ritka, de súlyos, influenza-szerű vírus okozta agyi fertőzés) késői szövődménye. Parkinson-kór jön létre, ha az agyban egyéb degeneratív betegségek, gyógyszerek vagy mérgek befolyásolják vagy gátolják a dopamin hatását. Például a súlyos paranoia és skizofrénia kezelésére használt antipszichotikus gyógyszerek gátolják a dopamin hatását az idegsejtekben. Súlyos Parkinson-kórt okozhat az illegális, házilag gyártott ópiát származék, az N-MPTP is.
A Parkinson-kór alattomosan kezdődik és fokozatosan súlyosbodik. Sok esetben nyugalmi kézremegéssel kezdődik. A remegés csökken célirányos kézmozgáskor, és teljesen eltűnik alvás alatt. Érzelmi stressz vagy kimerültség fokozhatja a tremort, amely finom hullámú. Habár a tremor az egyik kézen kezdődik, végül átterjed a másik kézre, a karokra és a lábakra. A tremor az állkapcsot, a nyelvet, a homlokot és a szemhéjat is érintheti. A betegek kb. egyharmadában a tremor nem az első tünet; másokban a betegség súlyosbodásával egyre kevésbé lesz szembetűnő; és megint másokban a tremor sohasem fejlődik ki.
A mozgáskezdés különösen nehéz és az izmok merevsége (rigiditás) is kifejlődik, ami tovább rontja a mozgást. Ha az alkart másvalaki behajlítja és kinyújtja, akkor a mozgást merevnek és akadozónak érezheti. A merevség és a mozgásképtelenség hozzájárulhat az izmok fájdalmához és kimerültségéhez. A mozgáskezdés nehézsége és a merevség együtt sok problémát okoz. Mivel a kéz kisizmai gyakran gyengék, az olyan napi feladatok, mint az ing begombolása vagy a cipőfűző megkötése, egyre nehezebbé válik.
A lépés erőfeszítést okoz, a betegek gyakran csoszogva, rövid lépésekkel járnak, melynél a karjuk nem lendül a lépéssel együtt. Ha elkezdenek sétálni, nehezen tudnak megállni vagy fordulni. Lépéseik akaratlanul felgyorsulhatnak, ami arra kényszeríti őket, hogy
rövid gyors lépésekkel óvják meg magukat az eleséstől. Testhelyzetük gömyedtté válik, nehezen tartják meg az egyensúlyukat, ezért hajlamosak előre és hátra dőlni.
A betegek arca kifejezéstelenné válik, mert az arcizmok, melyek az arckifejezést kialakítják, nem működnek. Néha ezt a kifejezéstelenséget összetévesztik a depresszióval, habár sok Parkinson-kóros beteg is depresszióssá válik. Végül az arc üres, merev tekintetű, a száj nyitott és a pislogás ritka. A betegeknek gyakran folyik a nyáluk, vagy fúldoklanak, mert a torok és az arc izmainak merevsége miatt nehezen nyelnek. Gyakran beszélnek halk, monoton hangon és dadoghatnak, mert nehezükre esik tagoltan kifejezni gondolataikat. A legtöbb betegnek megmarad a normális intellektusa, de sokban demencia fejlődik ki A
Nagyon sokféle gyógyszerrel lehet kezelni a Parkinson-kórt. Ilyenek a levodopa, a bromokriptin, a pergolid, a szelegilin, az antikolinergikumok (benz- tropin vagy a trihexifenidil), az antihisztaminok, az antidepresszánsok, a propranolon és az amantadin. A betegséget e gyógyszerek közül egyik sem gyógyítja, vagy állítja meg romlását, de könnyebbé teszik a mozgást és sok évre meghosszabbítják a tevékeny életet.
A levodopa az agyban dopaminná alakul. A gyógyszer csökkenti a tremort, az izommerevséget, és javítja a mozgást. Levodopával a kevésbé betegeknél majdnem normális szintű aktivitást lehet létrehozni, és egyes ágyhoz kötött betegeknél elérhető, hogy felkeljenek.
A levodopa-karbidopa a Parkinson-kór kezelésének az alapja, de a legmegfelelőbb adag megtalálása betegenként nehéz, és finom egyensúlyozás eredménye. A karbidopát a levodopa agyon belüli hatásának fokozására és az agyon kívüli nem kívánt hatásainak csökkentésére adják. Lehetnek bizonyos mellékhatások, akaratlan száj-, arc- és végtagmozgások, amelyek a beteg által elviselhető levodopa mennyiséget korlátozzák. Sok embernek a levodopa több éves szedése azt jelenti, hogy hozzá kell szokniuk az akaratlan nyelv- és ajakmozgáshoz, grimaszoláshoz, fejingatáshoz, láb- és kézcsavaráshoz. Egyes szakemberek szerint a bromokriptin adása levodopával együtt vagy helyette, a kezelés korai szakaszában késleltetheti az akaratlan mozgások megjelenését.
Évek múltán a levodopa-karbidopa adagok egyre rö- videbb ideig hatásosak, és a nehéz mozgásindítású szakaszok váltakoznak az irányíthatatlan hiperaktivitású szakaszokkal. Másodperceken belül a beteg állapota a
▲ lásd a 365. oldalt
A mozgászavarok
317
| A Parkinson-kór kezelésére használt gyógyszerek | ||
| Gyógyszer | Hogyan és mikor használják | Megjegyzés |
| Levodopa (karbidopával kombinálva) | A Parkinson-kór fő gyógyszere. Karbidopával együtt adják, hogy hatását növeljék és a mellékhatásokat csökkentsék. Alacsony adaggal kezdenek, amelyet a legjobb hatás eléréséig növelnek | Néhány év után a hatás csökkenhet |
| Bromokriptin vagy pergolid | Gyakran adják levodopával együtt a kezelés elején, hogy erősítsék a levodopa hatását, vagy adhatják később, amikor a levodopa mellékhatásai zavaróbbá kezdenek válni | Ritkán adják önállóan |
| Szelegilin | Levodopával együtt adják leggyakrabban | A hatás legjobb esetben is mérsékelt, növelheti a levodopa hatását az agyban |
| Antikolinerg hatású gyógyszerek: benz- tropin és a trihexife- nidil, antihisztaminok, mint pl. difenhidramin | A betegség korai szakaszában levodopa nélkül is adják, a késői szakaszban levodopával. Alacsony dózisban kezdik adni | Sok mellékhatást okozhatnak |
| Amantadin | Enyhe esetekben a korai szakaszban, illetve később a levodopa hatásának erősítésére használják | Ha önállóan használják néhány hónap alatt hatástalanná válhat |
teljesen mozgékonytól a súlyosan gátoltig változhat (ki-bekapcsolási jelenség). Ilyen hirtelen változások a levodopát öt vagy több éve szedő betegek több mint felében előfordulnak és rendszerint kézben tarthatók alacsonyabb és gyakrabban alkalmazott adagokkal.
Emberi embrióból vett dopamin-termelő idegszövet beültetése a Parkinson-kóros betegek agyába megszüntetheti a kémiai rendellenességet, de még nincs elegendő adat ahhoz, hogy igazán javasolható legyen ez az eljárás. Korábbi kísérleti eljárás volt az, hogy emberi mellékvese darabot ültettek az agyba; mivel ez kockázatosnak és csak mérsékelten jótékony hatásúnak bizonyult, ezért elhagyták.
A lehető legtöbb mindennapos aktivitás, illetve rendszeres tornaprogram végzése segítheti a Parkinson-kóros betegek mozgékonyságának megtar
tását. Gyógytorna és mechanikus eszközök, mint például a kerekes sétáltató segíthet fenntartani a függetlenséget. Magas rosttartalmú, tápláló étrend megakadályozhatja a mozgásszegénység, a kiszáradás és egyes gyógyszerek okozta székrekedést. Étrendi kiegészítők és székletlágyítók segíthetnek a normális bélműködés megőrzésében. Figyelmet kell fordítani az étrendre, mivel az izommerevség nagyon megnehezítheti a nyelést, és a beteg alultáplálttá válhat.
Progresszív szupranukleáris
bénulás
A progresszív szupranukleáris bénulás sokkal ritkább, mint a Parkinson-kór. Izommerevséget, szemmozgási képtelenséget és a garat izmainak gyengeségét okozza.
318
Agyi és idegi megbetegedések
Rendszerint idősebb középkorúnkban kezdődik a szem felfelé forgatásának képtelenségével. Akárcsak a Parkinson-kór, ez a betegség is a rokkantság és a súlyos merevség felé halad. A törzsdúcokat és az agytörzset roncsoló betegség oka ismeretlen. Igazán hatásos kezelés nincs, de a Parkinson-kórban használt gyógyszerek néha segítenek.
A Shy-Drager-szindróma ismeretlen eredetű betegség, amelyben az idegrendszer sok része degenerálódik.
A betegség (idiopátiás ortosztatikus hipotenziónak is nevezik) több szempontból hasonlít a Parkinson- kórra. Emellett azonban a vegetatív idegrendszer hibás működését és pusztulását is okozhatja, amely szabályozza a vérnyomást, a szívritmust, a mirigyek elválasztó működését és a szem élesre állítását. A vérnyomás drámaian esik, amikor a beteg feláll; csökken a verejték-, könny- és nyál elválasztás mennyisége; a látás gyenge; nehéz a vizelés; gyakori a székrekedés; és a Parkinson-kórhoz hasonló mozgászavarok jelennek meg. A kisagy pusztulása néha a mozdulatsorok rendezetlenségét okozza.
A betegség kezelése a Parkinson-kóréval azonos, de fludrokortizon is adandó, ami segíti a betegek vérnyo
másának emelését. E gyógyszert nem szedő betegek étrendjéhez sót kell adni és sok vizet kell velük itatni.
A mozgásszakaszok koordinálásáért leginkább a kisagy a felelős, amely az egyensúly és a testhelyzet megtartását is szabályozza. A A kisagy károsodásának leggyakoribb oka a hosszantartó, túlzott alkoholfogyasztás. Egyéb okok lehetnek a gutaütés, tumorok, bizonyos betegségek (mint a szklerózis multiplex), vagy bizonyos vegyi anyagok és az alultápláltság. Néhány ritka örökletes betegség, mint a Friedreich-ataxia és az ataxia telangiektázia is okozhat kisagyi károsodást.
A kisagy károsodása a mozgás különféle típusú rendezetlenségét okozza. A dizmetriás betegek képtelenek irányítani mozgásuk pontosságát. Például egy tárgy elérésének kísérletekor a dizmetriás beteg a tárgy mögé nyúl. Az ataxiás beteg nem tudja irányítani a lábak és a karok helyzetét, vagy a testhelyzetüket, így tántorogva járnak és széles cikk-cakk mozgásokat végeznek a karjukkal. A beszédhez szükséges izmok rossz koordinációja dizartriát okoz, ami elkent és hullámzó hangerejű beszédet okoz.B A dizartriás beteg a szájkörüli mozgásokat is eltúlozhatja. A kisagyi károsodás remegést (tremort) is eredményezhet.

A szklerózis multiplex és az
ideghüvelyek egyéb betegségei
Az idegrostokat az agyon kívül és belül többrétegű anyag veszi körül, amit mielinhüvelynek hívnak. Az elektromos vezetékek szigeteléséhez nagyon hasonlóan a mielinhüvely is lehetővé teszi az elektromos impulzusok gyors és pontos vezetését az ideg mentén. A
a lásd a 281. oldalt
■ lásd a 361. oldalt
mielin károsodásakor az idegek nem vezetik az impulzusokat megfelelően.
Az újszülöttben számos idegről még hiányzik az érett mielinhüvely, ezért mozgásai durvák, rángatódzó- ak és rendezetlenek. A normális mielinhüvely fejlődése gátolt bizonyos örökletes betegségben, mint például a Tay-Sachs-kór, a Niemann-Pick-kór, a Gaucher-kór és a Hurler-szindróma. A rendellenes fejlődés maradandó, gyakran kiterjedt idegrendszeri hibákat eredményezhet.
A szklerózis multiplex és az ideghüvelyek egyéb betegségei
319
A szélütés, a gyulladás, az immunbetegségek és az anyagcsere-betegségek azok a tényezők, amelyek felnőttekben tönkretehetik a mielinhüvelyt. A folyamatot demielinizációnak hívják. Gyógyszerek és mérgek, mint például a túlzott alkoholfogyasztás is károsíthatják vagy tönkretehetik a mielinhüvelyt. Ha a mielin- hüvely képes önmagát helyreállítani vagy megújítani, akkor az eredeti idegműködés visszatérhet. Ha a demie- linizáció kiterjedt, és a benne elhelyezkedő ideg elpusztult, akkor ez visszafordíthatatlan károsodást okoz.
Különféle bizonytalan eredetű betegségek is okozhatnak demielinizációt a központi idegrendszerben (az agyban és a gerincvelőben). Legismertebb a szklerózis multiplex.
Szklerózis multiplexben a szem, az agy és a gerincvelő idegei foltokban elvesztik mielinhüvelyüket.
A szklerózis multiplex elnevezés a multiplex (többszörös) heges (szklerózis) területektől származik, amelyek a sok demielinizációs foltot érzékeltetik. A szklerózis multiplex idegrendszeri panaszai és tünetei olyan szerteágazók, hogy az orvosok sokszor nem ismerik fel a diagnózist az első tünetek jelentkezésekor. Mivel a betegség hosszú ideig lassan rosszabbodik, a betegekben a viszonylag egészséges szakaszok (átmeneti javulás = remisszió) váltakoznak az elgyengítő fellobbaná- sokkal (súlyosbodás = exacerbáció). Az Egyesült Államokban körülbelül 400.000 ember, többnyire fiatal felnőtt szenved ebben a betegségben.
A betegség oka ismeretlen, de az egyik lehetséges magyarázat az, hogy a vírus vagy más antigén rendszerint az élet elején valamilyen módon beindít egy autoimmun folyamatot.A Ezután a szervezet valamilyen okból antitesteket kezd termelni saját mielinje ellen; az antitestek gyulladást keltenek, amelyek károsítják a mielinhüvelyt.
Úgy tűnik, a szklerózis multiplex kialakulásában az öröklés is szerepet játszik. A betegek 5%-ának van szintén érintett testvére, míg kb. 15%-ának van beteg közeli rokona.
A környezeti tényezők is szerepet játszanak; minden 2000-ből 1 emberben jelentkezik a betegség, azokban, akik a mérsékelt övön töltötték az első 10 életévüket, és csak minden 10.000-ből egyben azokban, akik a trópusokon nőttek fel. Az Egyenlítő közelében felnőtt em-
Az idegrost és mielinhüvelye

Normál mielinhüvely

Károsodott mielinhüvely

berekben szinte soha nem jelentkezik a szklerózis multiplex. A klíma, ahol az emberek az első 10 évüket töltik, fontosabbnak tűnik, mint az, hogy hol töltik a következőket.
Általában 20 és 40 éves kor között jelentkeznek. Nők gyakrabban betegednek meg, mint a férfiak. Az agy és a gerincvelő bármely részén megjelenhet a demielinizáció és a tünetek az érintett területtől függnek. Az izmokat ellátó idegpályák demielinizációja mozgászavarokat (motoros tünetek) akoznak, míg az érzeteket szállító pályák érzészavarokat (szenzoros tünetek) okoznak.
Korai gyakori tünet a zsibbadás, bizsergés és más sajátos érzések a karokban, a lábakban, a törzsön és az
▲ lásd a 816. oldalt
320
Agyi és idegi megbetegedések
A szklerózis multiplex gyakori tünetei
| Érzékelési tünetek (Változások az érzékelésben) | Mozgási tünetek (változások az izmok működésében) |
| Zsibbadás | Gyengeség, |
| Bizsergés | ügyetlenség |
| Egyéb rendellenes | Járási vagy egyen- |
| érzések (dizesztézia) | súlytartási nehézség |
| Látászavarok | Remegés |
| Nehezen elérhető or- | Kettős látás |
| gazmus, érzéshiány a | Bél- vagy hólyagsza- |
| hüvelyben, impoten- | bályozási zavarok, |
| cia férfiakban | székrekedés |
| Szédülés vagy | Merevség, bizonyta- |
| vertigo | lanság, szokatlan fáradtság |
arcon. A beteg elveszítheti a kéz vagy a láb ügyességét és erejét. Egyes emberekben a tünetek csak a szemben fejlődnek ki kettős látást, részleges vakságot és az egyik szem fájdalmát, tompa vagy homályos látást, látásvesztést (szemideggyulladás) tapasztalnak. A korai tünetek között lehet enyhe érzelmi vagy szellemi változás. Az agyi demielinizációnak ezek a bizonytalan tünetei néha jóval a betegség felismerése előtt elkezdődnek.
A szklerózis multiplex változatos és kiszámíthatatlan. Sok emberben a betegség egyetlen tünettel kezdődik, amit hónapokig vagy évekig nem követ további tünet. Másokban a tünetek rosszabbodnak és egyre kiterjedtebbé válnak heteken, hónapokon belül. Nagyon meleg időjárás, forró fürdő vagy zuhany, sőt a láz is fokozhatja a tüneteket. A betegség rosz- szabbodása (fellobbanás) spontán is jelentkezhet, de kiválthatja például influenza fertőzés is. Mivel a rosszabbodások egyre gyakoribbá válnak, a mozgás
korlátozottság súlyosbodik és folyamatossá válik. A rokkantság ellenére a legtöbb beteg ember átlagos élettartamú.
Fel kell vetni a szklerózis multiplex lehetőségét olyan fiatal emberek esetében, akiknek hirtelen kezdődő homályos látása, kettős látása, mozgató vagy érzőműködési zavara jelentkezik a test különböző részein. Az egymást követő rosszabbodások és javulások megerősítik a diagnózist.
Szklerózis multiplex gyanúja esetén a fizikális vizsgálat során az orvos alaposan vizsgálja az idegrendszert. A kórismét közel biztossá teszik az idegrendszer elégtelen működésére utaló jelek, mint a rendezetlen szemmozgások, az izomgyengeség és zsibbadás a test elszórt részein, valamint más leletek, mint pl. a szemideg gyulladása (optikus neuritisz) és a változó idegrendszeri tünetek.
Egyetlen vizsgálat nem elegendő, de több laboratóriumi teszt különbséget tud tenni a szklerózis multiplex és más, hasonló tüneteket okozó betegségek között. Meg lehet vizsgálni a gerincvelői folyadékot (lum- bálpunkció)▲ A betegekben a gerincvelői folyadékban kissé több fehérvérsejt és fehérje található az egészségeshez képest. Ugyancsak magas lehet az antitestek koncentrációja, és a szklerózis multiplexes betegek 90%-ában vannak jellemző típusú antitestek és egyéb anyagok a gerincvelői folyadékban.
A mágneses rezonancia vizsgálat a legérzékenyebb képalkotó eljárás, amely nagy valószínűséggel kimutatja azokat az agyterületeket, ahol hiányzik a mielin. El tudja különíteni az aktív területeket, ahol a demieli- nizáció éppen folyik, azoktól, ahol már nem.
A kiváltott potenciálvizsgálat során az agynak az idegek ingerlésére adott elektromos válaszait vizsgálják. Például felvillanó fényre vagy zajokra az agy elektromos tevékenysége normális esetben jellegzetes hullámmintázattal válaszol, szklerózis multiplexes betegekben a válasz lassabb, mert az ingerületvezetés a demielinizált idegeken romlik.
Viszonylag új eljárás a béta-interferon injekció, amely csökkenti a rosszabbodások gyakoriságát. Más ígéretes eljárások, mint például a többi típusú interferon, a szájon át szedhető mielin és a copolymer-1, amelyek segíthetnek megakadályozni, hogy a szervezet megtámadja a saját mielinjét, még kísérleti stádiumban vannak. A plazmaferézis és a vénán keresztül adott
▲ lásd a 374. oldalon lévő ábrát
A szklerózis multiplex és az ideghüvelyek egyéb betegségei
321
gamma-globulin jótékony hatása nem megalapozott, és ezek az eljárások nem praktikusak a hosszú távú kezelésben.
Kortikoszteroidok, mint például a prednizolon szájon át, vagy a metilprednizolon, amit vénán keresztül alkalmaznak rövid ideig a heveny tünetek csillapítására, évtizedek óta a fő kezelési forma. Bár a kortikoszteroidok megrövidítik a rohamok időtartamát, nem tudják megállítani a hosszú távon kialakuló rokkantságot. A kortikoszteroidok jótékony hatását ellensúlyozhatja sok mellékhatásuk, amelyek a hosszú használat alatt kialakulnak. Ilyenek a fertőzésekre való fokozott fogékonyság, a cukorbetegség, a hízás, a kimerültség, az oszteoporózis (csontritkulás miatt törékeny csontok) és a fekélyek. Egyéb immunszupresszív (az immunrendszert gátló) terápiák, mint például az azatioprin, a ciklofoszfamid, a ciklosporin adása vagy a teljes nyirokszövet besugárzása, nem bizonyultak használhatónak, és kimutathatóan növelték a szövődmények számát.
A szklerózis multiplexes betegek gyakran folytatni tudják aktív életvitelüket, habár fáradékonyak és szoros napirendet nem tudnak fenntartani. Rendszeres testmozgás, mint például a szobabiciklizés, a séta, az úszás, az izmok nyújtása, ami csökkenti a merevséget segít megőrizni a keringés, az izmok és a lélek egészségét. A gyógytorna segít fenntartani az egyensúlyozási- és járásképességet, a mozgásszabadságot, és csökkenti a merevséget és a gyengeséget.
A bélmozgást és a vizelési szabályozó idegek is érintettek lehetnek, ami a vizelet és a székelet visszatartási képtelenségéhez vagy éppen ürítésének gátolt- ságához vezethet. Sok beteg megtanulja katéterezni magát, hogy kiürítse a hólyagját és folyamatosan székletlágyítókat és hashajtókat szed a bélmozgás rendben tartására. A gyenge és mozgásképtelen betegeken könnyen kialakulhat felfekvés, ezért fokozott figyelmet igényelnek e súlyos bőrkárosodások elkerülése céljából.
Egyéb elsődleges
demielinizációs betegségek
A heveny disszeminált enkefalomielitisz (fertőzést követő enkefalomielitisz) demielinizációhoz vezető ritka gyulladás, amely általában vírusfertőzést vagy oltást követ A Azt gondolják, hogy vírus indította téves immunválaszról van szó. Úgy tűnik, hogy a környéki idegek hasonló jellegű megbetegedése a Guillain-Barré-szindrómaB
A szklerózis multiplexhez hasonló tüneteket okozó betegségek
- Az agy vírusos és bakteriális fertőzése (Lyme-kór, AIDS, szifilisz)
- A koponyalap és a gerinc szerkezeti rendellenességei (a nyak súlyos artritisze, porckorong sérv)
- Az agy és a gerincvelő tumorai, cisztái (sziringomielia)
- Kisagy-gerincvelői pusztulás és örökletes ataxiák (olyan betegségek, amelyekben az izomműködés rendezetlen)
- Enyhe szélütések (főként cukorbeteg és magas vérnyomásos betegekben, akik eleve hajlamosak az ilyen szélütésekre)
- Amiotrófiás laterálszklerózis (Lou-Gehrig-kór)
- Az agyi és gerincvelői erek gyulladása (lupusz, arteritisz)
Az adrenoleukodisztrófia és az adrenomieloneu- ropátia ritka örökletes betegségek. Az adrenoleukodisztrófia rendszerint a 7 év körüli fiúkat érinti, bár a betegség lassabban kifejlődő formája kezdődhet a 20-as éveikben levő fiatal felnőttekben. Az adreno- mieloneuropátia serdülő fiúkat érint. Ebben a kórban a kiterjedt demielinizáció rendellenes mellékvese működéssel jár együtt. Végső fokon az elmeállapot hanyatlik, görcsök és vakság léphet fel. Gyógymódja nincs. Az étrend kiegészítése olajsavval és Lorenzo-olajjal javítja a vér zsírsav összetételét, de nem mutatható ki, hogy javítaná a betegség lefolyását. A csontvelő transzplantáció kipróbálás alatt álló kezelési mód.
A Leber-féle örökletes látóidegsorvadás demieli- nizációt okoz, amely részleges vaksághoz vezet. A betegség férfiakban gyakoribb, az első tünetek rendsze-
▲ lásd a 376. oldalt
■ lásd a 338. oldalt
322
Agyi és idegi megbetegedések
rint a tízes évek végén és a húszas évek elején jelentkeznek. Az anya örökíti át, és úgy tűnik mitokondrium eredetű gén okozza (a mitokondrium a sejt energiatermelő egysége).
A humán T-sejtes limfotróp vírus (HTLV) okozta fertőzés is eredményezhet demielinizációt a gerinc
velőben (HTLV-hez társuló mielopátia) Ez a betegség bizonyos trópusi országokban és Japán egyes részein a leggyakoribb. A betegség több éven át rosz- szabbodik, és fokozatosan a lábak gyengeségéhez és merevségéhez vezet. A hólyag és a bélműködés is gátolt.
A gerincvelő az agy és a test többi része közötti kommunikáció fő útja, idegek által alkotott, lágy, csőszerű képlet, amely az agy alapjától lefelé húzódik. A gerincvelőt a csigolyákból álló csontos gerincoszlop védi. A gerincvelőből teljes hosszában idegek lépnek ki és be a csigolyaközti nyílásokon.
A gerincvelő nagyon jól szervezett. Az idegek nem véletlenszerűen helyezkednek el, hanem úgy rendeződnek kötegekbe, hogy az összetartozók együtt futnak. Elülső oldalán futnak a mozgató idegek, amelyek az információt viszik az izmokhoz és a mozgásokat elindítják. A hátsó és oldalsó részben futnak az érző pályák, amelyek a tapintási-, a helyzetérzési-, a fájdalom-, a hideg- és melegérzeteket viszik az agyba.
Sokféle módon sérülhet a gerincvelő, ami változatos tüneteket okoz. Ezek a tünetek lehetővé teszik a sérülés szintjének, azaz pontos helyének meghatározását. A gerincvelő elnyíródhat baleset következtében, összenyomódhat, fertőzés pusztíthatja, károsíthatja a vérellátás megszűnése vagy érinthetik betegségek (gerincvelői ciszták, nyaki spondilózis, szklerózis multiplex). Ezek mind megváltoztatják az idegi működéseket.
Amikor baleset során a gerincvelő megsérül, a test bármely részén a sérülés szintje alatt a működések teljesen vagy részlegesen elpusztulhatnak. Például a gerincvelő középső háti szakaszán elszenvedett sérülést követően a karok működése ép marad, de a lábak le
bénulhatnak. Ráadásul a sérülés vagy az afölötti terület helye fájdalmas lehet, főként a csigolyák sérülésekor.
Bizonyos reflexmozgások, amelyeket nem az agy szabályoz, a sérülés helye alatti területen érintetlenek maradhatnak, sőt élénkebbé válhatnak. Például a térd-reflex, amit reflexkalapáccsal a térdkalács alá mért ütéssel lehet kiváltani és a lábszár felemelkedését okozza, megmarad, sőt élénkülhet. A fokozott reflexválaszok a láb görcséhez vezetnek. Ezek a megmaradó reflexek teszik az érintett izmokat feszessé, ami görcsös (spasztikus) típusú bénulást eredményez. A spasztikus izmok feszesek és kemények. Időről időre összerándulnak, amely a lábak rángásához vezet.
Sérülés után a felépülés akkor valószínű, ha az érzőműködések és a mozgások egy héten belül visszatérnek. Ha bármely működészavar 6 hónap után is megmarad, akkor valószínűleg állandósul. Amennyiben a gerincvelői idegek elpusztultak, a károsodás végleges.
Elsődleges cél a további sérülések elkerülése. A mentő személyzetnek nagyon elővigyázatosnak kell lennie lehetséges gerincvelő-sérülés esetén. A beteget rendszerint vákuummatracba helyezik a további mozgások elkerülésére. A gerincvelő sérülésekor még a legcsekélyebb elmozdulás is növelheti a maradandó bénulás lehetőségét.
Rendszerint azonnal kortikoszteroidot, pl. predni- zolont adnak, a sérülés körüli duzzanat megelőzésére.
A gerincvelő betegségei
323
Izomlazítókat és fájdalomcsillapítókat adhatnak az izomgörcs csökkentésére. Ha a gerincoszlop eltört vagy más módon megsérült, akkor a sebész fémdrótot épít be, hogy stabilizálja a csigolyákat, és így a további mozgás nem károsítja a gerincvelőt. Az idegsebész a gerincvelő körüli vérömlenyt távolítja el.
A szakszerű ápolás különösen fontos, hogy a gerincvelő gyógyulása alatt megelőzzék az izomgyengeség és a bénulás szövődményeit. A gerincvelő-sérült fölöttébb hajlamos a felfekvésre, a Speciális ágy segítheti minimálisra csökkenteni a bőr nyomását; amikor szükséges, az ágyat elfordítják, így a nyomás áttehető elölről hátúira, és egyik oldalról a másikra.
A gerincvelő-sérült betegnek erős érzelmi támogatásra van szüksége, hogy meg tudjon küzdeni a depresszióval és az elszigetelődéssel, amely a testműködések kiterjedt elvesztését követi. E betegek pontosan akarják tudni, mi történt és mit várhatnak a közeli és távoli jövőben. A gyógytorna és a foglalkozásterápia segíthet megőrizni az izmok működését és megtanít speciális módszereket, amelyekkel pótolhatja a kiesett működéseket. A legtöbb embernek segít a résztvevő, hozzáértő ápolás és lelki támogatás. A családtagoknak és közeli hozzátartozóknak is szüksége lehet a tanácsadásra.
A gerincvelő összenyomatása
(kompressziója)
Normális esetben a csontos gerinc védi a gerincvelőt, de bizonyos betegségekben nyomás alá kerülhet, ami gátolja a megfelelő működést. A nyomás származhat törött csigolyától, vagy más csonttól a gerinccsatornában, egy vagy több porckorong kitüremkedésétől, amely két csigolya közt fekszik, fertőzéstől (gerincvelői tályog), vagy a gerincvelő, illetve a gerincoszlop daganatától. A gyorsan kialakuló gerincvelő kompresz- sziót rendszerint sérülés, vagy vérzés okozza, de tumor vagy fertőzés is állhat a háttérben. Rendellenes ér arteriovenózus maiformáció) is nyomhatja a gerincvelőt.
Ha a nyomás nagyfokú, a gerincvelőben le és felfele menő idegimpulzusok teljesen gátlódnak. Kisebb nyomás csak néhány jelet gátolhat. Ha a nyomást az ideg pusztulása előtt felfédezik és megszüntetik, a ge- mcvelő működései rendszerint teljesen visszatérnek.
A gerincvelői sérülés helye határozza meg, mely izmok és érzőműködések érintettek. ■ Izomgyengeség vagy bénulás, illetve csökkent vagy teljes érzéskiesés valószínűleg a sérült terület (szint) alatt fejlődik ki.
A gerincvelőben vagy környezetében lévő tumor vagy fertőzés lassan nyomhatja a gerincvelőt, ami fájdalmat és nyomásérzékenységet okoz a nyomás helyénél, valamint izomgyengeséget és érzésváltozásokat. Ahogy a nyomás fokozódik, a fájdalom és a gyengeség teljes érzéskiesésbe és bénulásba megy át, gyakran napok vagy hetek alatt. Ha viszont a gerincvelő vérellátása szűnik meg, a bénulás és az érzéskiesés perceken belül kialakulhat. A gerincvelő leglassabban előrehaladó nyomása rendszerint csontrendellenesség eredménye, amit kopásos ízületi gyulladás vagy nagyon lassan növő tumor okoz. A beteg fájdalma enyhe vagy egyáltalán nem érez fájdalmat, és az érzésváltozások (például zsibbadás) és a gyengeség hosszú hónapok alatt fejlődik ki.
A gerincvelői idegek sajátos elrendeződése miatt a beteg tüneteinek értékelése és fizikális vizsgálata alapján meg lehet mondani, hogy a gerincvelő melyik része érintett. Például a mellkasi terület sérülése lábgyengeséget (de a kezekét nem) és zsibbadást, valamint gátolt hólyag- és bélműködést okoz. A betegnek övszerű sávban kellemetlen érzése lehet a sérülésnek megfelelően.
A komputertomográfia (CT) vagy a mágneses rezonancia vizsgálat (MRI) rendszerint megmutatja, hol van a nyomás a gerincvelőben, és jelezheti az okot is. Mielográfiát is végezhetnek. Ennek során kontrasztanyagot fecskendeznek a gerincvelő köré, azután röntgenfelvételt készítenek. A felvételen a,festék kirajzolja a nyomás helyét vagy a szűkületet. Ez a vizsgálat bonyolultabb, mint a CT vagy az MRI vizsgálat és meglehetősen kényelmetlen, de a CT és az MRI eredménytelensége esetén ez marad a legpontosabb módszer.
E vizsgálatok megmutathatják a csigolyák törését, összeroppanását vagy kimozdulását, porckorongszakadást, csontnövekményt, vérömlenyt, tályogot vagy
a lásd a 969. oldalt
■ lásd a 324. oldalon lévő ábrát
324
Agyi és idegi megbetegedések
A gerincoszlop mely része károsodott?
A gerincoszlop négy szakaszra oszlik: nyaki (cervikális), háti (torakális – thoracalis), ágyéki (lumbális), és keresztcsonti (szakrális) szakaszra. Mindegyik szakaszt betűkkel jelölik (C, Th, L vagy S). Minden egyes szakaszon felülről lefelé számozzák a csigolyákat. Például a nyaki szakaszon az első csigolyát C1-nek, a másodikat C2-nek, a mellkasi szakaszon a második csigo
lyát Th2-nek, a negyediket az ágyéki szakaszon L4-nek nevezik, és így tovább.
Az idegek a gerincvelőtől futnak a test egyes területei felé. Annak alapján, hogy hol alakult ki gyengeség, bénulás vagy más működéskiesés (következésképp idegkárosodás), az idegy- gyógyász következtetni tud és pontosan megmondja, hogy hol károsodott a gerincoszlop.
A gerincsérülés hatásai
| A sérülés szintje | Tünetek* |
| C1-C5 | Alégzöizmok és az összes karós lábizom bénulása; általában végzetes |
| C5-C6 | A lábak bénultak, gyenge karhajlítási képesség |
| C6-C7 | Bénulás a lábakban és részlegesen a csuklókban és a kezekben; a váll mozgása és a könyök hajlítása viszonylag ép marad |
| C8-Th1 | A lábak és a törzs bénultak; a szemhéj csüng; verejtékhiány a homlokon (Horner-szindróma), a karuk visz rny.ag épek. a kezek bénultak |
| Th2-TM | A latiak es a törzs bénultak a mellbimbótól lefele érzéskieses |
| Th5-Th8 | A lábak és a törzs alsó részé benu’t érzéskieses a horcaivtö! lefelé |
| Th9-Th11 | A lábak bénultak, a köklóktő* lefele érzéskiesos |
| Th12-L1 | Bénulás es érzeslveses |
| az ágyéktól lefelé | |
| L2-L5 | Különböző fokú lábgyengeség és bizsergés a lábban |
| S1-S2 | Különböző fokú lábgyengeség és bizsergés |
| S3-S5 | A hólyag és a bélműködés szabályozásának elvesztése; zsibbadás a gát területén |
| * A hólyag és a bélműködés szabályozásának elvesztése jelentkezhet a gerincoszlop bármely szakaszának súlyos sérülésekor. | |
A gerincvelő betegségei
325
A dermatómák
A dermatómák egyetlen gerincvelői ideggyökből származó idegrostok által ellátott bőrterületek. A nyaki szakaszon 8, a többin pedig a csigolyák számának megfelelő számú – a hátin 12, az ágyékin 5 és a keresztcsonti szakaszon 5 – gerincvelői ideggyök lép ki és látja el a megfelelő bőrterületeket. Az ábrán látható, hogyan látják el az idegek a bőr egyes területeit. Például az ötödik ágyéki csigolyától (L5) kilépő ideg látja el a bőr egy sávját a deréktájon, a comb külső oldalán, a lábszár belső oldalán és a bokán.
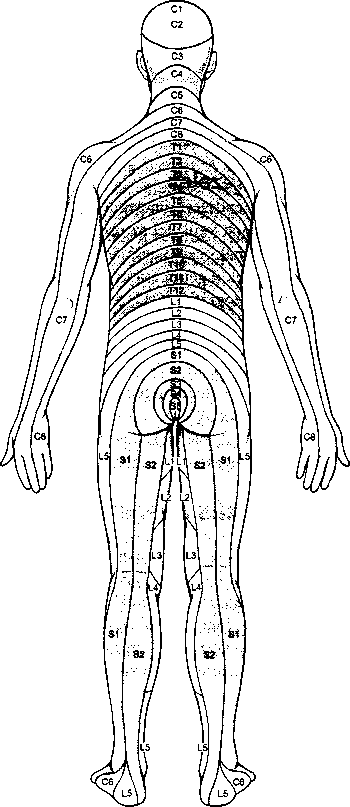
tumort. Néha kiegészítő vizsgálatok szükségesek. Például, ha a kép kóros szövetszaporulatot mutat, biop- sziára lehet szükség, hogy eldöntsék rákos-e.
A kezelés az októl függ, de amikor lehetséges, a nyomást azonnal meg kell szüntetni, különben a gerincvelő maradandóan károsodhat. A nyomás megszüntetése gyakran műtétet igényel, bár a tumor okozta nyomást a besugárzás csökkentheti. Kortikoszte- roidokat, pl. dexametazont gyakran adnak a gerincvelőben, illetve a körülötte kialakuló duzzanat csökkentésére, mivel ez hozzájárulhat a nyomáshoz.
A fertőzés okozta nyomást azonnal antibiotikumokkal kezelik. Az orvos, aki rendszerint idegsebész – megcsapolja a gennyel telt fertőzött területet (tályog). Ezt néha fecskendővel is ki lehet szívni.
A nyaki spondilózis a közép- és időskorú felnőtteket érinti, akiknek a nyakiporckorongjai és csigolyái degenerálódtak.
A nyaki spondilózis szűkíti a nyaki gerinccsatornát (melyben a gerincvelő található) és nyomja a gerincvelőt és a gerincvelői gyököket, ami működészavart okoz. A tünetek tükrözhetik a gerincvelő nyomását és az ideggyök károsodását is. Ha a gerincvelőt nyomja valami, akkor rendszerint a járás megváltozása az első jel. A lábak mozgása görcsössé, és a járás bizonytalanná válik. A nyak lehet fájdalmas, főként, ha az ideggyökök érintettek. Izomgyengeség és az izomműködés kiesése az egyik vagy mindkét karban a gerincvelői nyomási tünetek megjelenése előtt és után is kifejlődhet.
Ha a nyaki spondilózis gyanúja felmerül, akkor az MRI vizsgálat megmutathatja a gerinccsatorna-szűkület helyét, a nyomás mértékét és az érintett ideggyökök eloszlását.
A nyaki spondilózis okozta gerincvelői működészavar kezelés nélkül javulhat vagy állandósulhat, de súlyosbodhat is. Kezdetben könnyű merevítő gallért, a nyak nyújtását, gyulladáscsökkentőket, enyhe anal- getikumokat és izomlazítókat ajánlanak. A betegség súlyosbodása esetén, vagy ha az MRI vizsgálat súlyos nyomást mutat, általában sebészi beavatkozás szükséges a további rosszabbodás megelőzésére. A műtét után általában már nem szűnnek meg a kialakult változások,
326
Agyi és idegi megbetegedések
mivel hátterükben a gerincvelői idegek végleges károsodása áll.
A ciszták folyadékkal telt zsákok a gerincvelőben (sziringomiélia) és az agyban (sziringobulbia).
Az agyi és gerincvelői ciszták ritkák. Születéskor a ciszták kb. fele már megvan és alig ismert okból kamaszkorban és a fiatal felnőttkorban megnagyobbodnak. Azokban a gyermekekben, akiknek már születéskor vannak cisztáik, gyakran más defektusok is felfedezhetők. Az élet későbbi szakaszában a ciszta oka rendszerint sérülés vagy tumor.
A gerincvelőben növekedő ciszták belülről nyomják azt. Bár a nyaki szakaszon a leggyakoribb, bárhol megjelenhet a gerincvelő lefutása mentén és gyakran nő hosszú szakaszt magában foglalva. Leggyakrabban a fájdalom- és hőérző idegek érintettek. Az ilyenfajta idegkárosodást szenvedett betegek gyakran megvágják vagy megégetik magukat, mert az ujjaikban nincs fájdalom- és hőérzékelés. Mivel a ciszták tovább teljédnek, görcsöket és izomgyengeséget okozhatnak, ami a lábakban kezdődik. Végül pedig a károsodott idegek által ellátott izmok is sorvadni kezdenek.
Gerincvelői ciszta gyanúja akkor merül fel, ha egy fiatal gyermek vagy tinédzser panaszolja a fent leírt tüneteket. MRI vizsgálattal ki lehet mutatni a cisztát (vagy a tumort, ha van). Ha az MRI vizsgálat nem elérhető, akkor CT-vel összekötött mielográfia segítségével állítható fel a diagnózis.
Az idegsebész leszívhatja a cisztát a további károsodások megelőzésére, de a sebészi megoldás nem mindig oldja meg a problémát. Az idegrendszer súlyos károsodása ugyanis maradandó lehet a sikeres sebészi beavatkozás ellenére is.
▲ lásd a 287. oldalt
Az akut haránt mielitiszben a gerincvelőben idegimpulzus le- és felfelé történő szállítása teljesen gátolt egy vagy több ponton.
A betegség oka pontosan nem ismert, de az érintettek 30- 40%-ában fejlődik ki egy különben jelentéktelen vírusfertőzés után. Szklerózis multiplexben bizonyos bakteriális infekciók vagy intravénás heroin és amfetamin használat esetén fejlődik ki az akut haránt mielitisz. Kutatások szerint e betegségekben a kórkép kialakulása allergiás reakció következménye.
Az akut haránt mielitisz rendszerint hirtelen hátfájással kezdődik, amit zsibbadás követ. A lábfejekben izomgyengeség indul el és halad felfelé. Ezek a tünetek néhány nap alatt rosszabbodnak, aminek az eredménye bénulás, érzéskiesés, valamint a bél- és a hólyagműködés elvesztése. A tünetek súlyosságát az határozza meg, hogy milyen magasan vagy alacsonyan helyezkedik el a gátlás a gerincvelőben.
A drámai idegrendszeri tünetek a lehetséges betegségek széles skáláját vetik fel az orvos számára. A lehetőségek számának csökkentésére gerinccsapolást (folyadékot vesznek a gerinccsatornából vizsgálat céljára), komputertomográfiát (CT), mágneses rezonancia vizsgálatot (MRI) vagy mielográfiát.A valamint vérvizsgálatot végeznek.
Nincs bizonyítottan jó kezelés, de nagydózisú kortikoszteroid, pl. a prednizolon megállíthatja a feltételezett allergiás reakciót. A legtöbb beteg, legalábbis részlegesen meggyógyul, bár sokukban továbbra is megmarad az izomgyengeség és zsibbadás.
Mint minden élő szövet, a gerincvelő is folyamatosan oxigenizált vért igényel. A gerincvelő nem megfelelő vérellátása ritka, mert vérerekben nagyon gazdag. Az artériákat és a vénákat azonban tumor, porckorongsérv vagy egyéb kevésbé gyakori elváltozás nyomhatja. Ritka esetben arterioszklerózis vagy vérrög gátol
A gerincvelő betegségei
327
hatja a vérellátást. A vérellátás megszakadása szempontjából a felső mellkasi terület a legsérülékenyebb.
A gerincvelő elülső része vérellátásának megszakadása hirtelen hátfájást okoz. A fájdalmat az elzáródás alatti területeken izomgyengeség, valamint a meleg-, hideg- vagy fájdalomérzékelés elvesztése követi. A tünetek az első néhány napban a leginkább észrevehetők, és idővel legalább részleges gyógyulás jelentkezhet. Ha a gerincvelő hátsó részének vérellátása nem záródik el egyidejűleg, akkor az itt szállított érzőinformáció, mint a tapintás, a vibráció érzékelése, a helyzetérzékelés (képesek vagyunk érezni azt, hol a lábunk, anélkül, hogy látnánk) ép maradhat.
A lehetséges okok elkülönítésére mágneses rezonancia vizsgálatot (MRI) vagy mielográfiát rendelnek el. A mielográfián kívül, vagy ha az MRI vizsgálat negatív, végezhetnek gerinccsapolást, hogy megvizsgálják a folyadék nyomását, a fertőzés fennállását, a fehérjék és egyéb anyagok kóros szintjét. A vérellátás csak akkor állítható helyre, ha kinövés vagy porckorongsérv nyomja az ereket, amit sebészi úton el lehet távolítani. Ha a vérellátás gyorsan helyreáll, valószínű a részleges gyógyulás. A teljes felépülés ritka.
Gerincvelői vérömleny (hematoma) alakul ki, amikor vérzés (hemorrágia) következtében vér gyűlik össze a gerincvelő körül, és nyomja azt.
Vérömleny keletkezhet hátsérülés, kóros ér (arterio- venózus maiformáció), véralvadásgátlók szedése, vagy vérzékenység esetén.
A vérömleny rendszerint hirtelen fájdalmat és nyo- másérzékenységet okoz, amit izomgyengeség és érzéskiesés követ az érintett gerincvelői területnek megfelelően. ▲ Ezek a tünetek perceken vagy órákon beiül a teljes bénulásig súlyosbodnak, noha olykor spontán gyógyulás következik be. Alkalmanként a vér
feljut az agyba és sokkal súlyosabb problémákat okozhat. Ha a vérömleny közel esik a gerincvelő felső részéhez és akadályozza a légzőközpontot kóma és halál következhet be.
Az orvos a tünetek alapján felállít egy előzetes diagnózist, amit rendszerint mágneses rezonancia vizsgálattal (MRI) erősít meg, bár a komputertomográfiát (CT) és a mielográfiát is használják. A vérgyülem azonnali eltávolítása meggátolja a gerincvelő végleges károsodását. Speciális eljárással (mikrosebészet) néha korrigálni lehet az érfejlődési rendellenességet. Véralvadásgátlót szedő vagy vérzékeny betegeknek olyan gyógyszert adnak, ami csökkenti vagy megszünteti a vérzékenységi hajlamot.
Az ideggyökök a gerincvelőből indulnak ki, jeleket visznek és hoznak a szervezet majdnem minden részére. Ezek az ideggyökök a csigolyák közt lépnek ki, és minden egyes gyök a test meghatározott részét látja el információval, illetve érzőműködéssel.■ Minden gyök két részből áll: a mozgatóidegek a gerincvelő elülső részéből lépnek ki és az izmokat ingerük, az érzőidegek a hátsó részből lépnek ki és érző információt visznek az agyba.
Az ideggyökök károsodásának leggyakoribb oka a csigolyák közt lévő porckorong szakadása. ★ A csigolya összeesése is károsíthatja az ideggyököket, amit rendszerint a csontok gyengesége, rák, oszteoporózis, vagy súlyos sérülés okoz. A másik leggyakoribb ok a kopásos ízületi gyulladás (artrózis). Ez a betegség kóros csontkinövéseket hoz létre, amik nyomhatják az
▲ lásd a 324. oldalon lévő ábrát
■ lásd a 324. oldalon lévő ábrát
k lásd a 328. oldalt
328
Agyi és idegi megbetegedések
ideggyököt. A gerincvelő körüli tér szűkülete (spinális sztenózis) idősebb emberekben jelentkezik. Kevésbé gyakori, hogy gerincvelői tumorok vagy fertőzések, például agyhártyagyulladás vagy herpesz zoszter (övsömör) károsítják az ideggyököket.
A csigolyák károsodása vagy a csigolyák közti porckorongok nyomhatják az ideggyököket. A nyomás fájdalmat okoz, mely gyakran rosszabbodik, amikor a beteg mozgatja a hátát, köhög, tüsszent vagy erőlködik (például székeléskor). Deréktáji ideggyökök nyomása esetén a fájdalom olykor csak a deréktájon érezhető, máskor kisugározhat az ülőideg mentén a farpofákba, a combba, a lábikrába és a lábfejekbe (a fájdalmat ülö- idegzsábának hívják, ez az ún. „isiász”).
Ha a nyomás erős, az idegek nem tudnak jeleket továbbítani az izmokba, ami izomgyengeséghez és érzéskieséshez vezethet. Néha a vizelési képesség és a bélmozgás szabályozása is elvész. Amikor a nyaki ideggyökök érintettek, a fájdalom a vállba, a karokba és a kezekbe, vagy a tarkóba sugárzik.
Ideggyöki károsodás lehetséges, amikor a betegnek fájdalma, érzéskiesése, izomgyengesége van a testnek egyetlen ideggyök által ellátott területén. A fájdalom és az érzéskiesés helye alapján az orvos következtetni tud arra, hogy melyik ideggyök érintett. A fizikális vizsgálat során az orvos nyomásérzékenységet keres, amit a beteg a gerinc területén érez. A röntgenvizsgálat kiderítheti, hogy a csontok a gerincoszlopban vékonyak, sérültek vagy elmozdultak-e. A komputertomográfia (CT) vagy mágneses rezonancia vizsgálat (MRI) még jobb képet adhat arról, mi történik a gerincvelőben, vagy körülötte. Ha az MRI vizsgálat nem elérhető, mielográfiát végeznek a kóros eltérés kimutatására. Az izmok és idegek elektromos aktivitását mérő egyéb vizsgálatok is szükségesek lehetnek.
Az ideggyök betegségeinek kezelése a kiváltó októl és annak súlyosságától függ. Amikor az ok csontritkulás következtében összeroppant csigolya, akkor nagyon keveset lehet tenni azon kívül, hogy feszes fűzőt
tesznek a törzs köré a mozgás korlátozására. Ha az ok porckorongsérv, az kezelhető. A fertőzést azonnal antibiotikummal kezelik. Ha tályog alakul ki, haladéktalanul meg kell nyitni. A gerincvelői tumorok kezelése sebészi eltávolítás, besugárzás, vagy mindkettő.
Analgetikumok enyhíthetik a fájdalmat, tekintet nélkül az okra. Izomlazítókat is használnak, de ezek hatásossága nem bizonyított. Főleg idősebbekben az izom- lazítók mellékhatásai háttérbe szorítják azok jótékony hatásait.
A gerincoszlop csigolyáit porcból álló korongok választják el. Minden egyes korong egy erősebb külső és egy puhább belső részből áll, mely utóbbi a gerincoszlop rugalmasságát adja. Ha a porckorongok degenerálódnak, például sérülést követően, vagy a kor előrehaladtával, a porckorong belső része előboltosulhat, vagy áttörhet a külső rétegen (porckorongsérv). A porckorong kitüremkedett belső része nyomhatja vagy ingerelheti az ideggyököt, sőt meg is sértheti azt.
A porckorongszakadás helye határozza meg, hogy a beteg hol érez fájdalmat, hol van érzéskiesése vagy hol tapasztal izomgyengeséget.A Az ideggyök nyomásának, vagy károsodásának mértéke határozza meg, milyen erős a fájdalom vagy milyen egyéb tünetek jelentkeznek.
A legtöbb szakadt porckorong deréktájon (ágyéki gerinc) fordul elő és rendszerint csak az egyik lábat érinti. Egy ilyen sérv nemcsak deréktáji fájdalmat okozhat, hanem lefelé az ülőideg mentén is, amely a gerincvelőből fut a farpofák, a láb és a boka felé (ezt a fájdalmat hívjuk isiásznak, azaz ülőidegzsábának). A deréktáji porckorongsérv’ izomgyengeséget okozhat a lábban is, és a betegnek különösen nehéz lehet felemelni a lábfejét (lógó lábfej). Az ilyen nagy és a gerincoszlop közepén elhelyezkedő porckorongsérv érintheti azokat az idegeket is, amelyek a hólyag- és a bélműködést szabályozzák, így vizelési és székelési zavart okoz, ami sürgős orvosi beavatkozást tesz szükségessé.
A porckorongsérv fájdalma rendszerint mozgásra erősödik, és súlyosbodhat köhögésre, nevetésre, vize- lésre vagy székelés alatti erőlködésre. Zsibbadás és bizsergés jelentkezhet a lábszárban, lábfejben és a lábujjakban. A tünetek hirtelen jelentkezhetnek, spontán
▲ lásd a 324. oldalon lévő ábrát
A gerincvelő betegségei
329
eltűnhetnek, és egy idő múlva visszatérhetnek, vagy pedig folyamatosan, hosszú ideig tarthatnak.
A porckorongsérv második leggyakoribb helye a nyaki gerinc. A tünetek rendszerint csak az egyik kart érintik. Amikor a nyaki gerincben lévő porckorong elszakad, a beteg a vállában, a lapockájában, a hónaljában, a gerinc felső részén érez fájdalmat, ami lefelé terjed a karján egy vagy két ujjába. A karizmok gyengévé válnak, ritkábban az ujjak mozgása is érintett.
A tünetek segítenek a diagnózis felállításában. A betegvizsgálat során az orvos felméri a gerinc nyomásérzékeny területeit, vizsgálja az érzőműködést, a koordinációt, az izomerőt és a reflexeket (például a térdreflexet). A nyújtott láb teszt során, amelyben a beteg felemeli a lábát anélkül, hogy behajlítaná a térdét, az orvos megfigyeli azt a helyzetet, amikor a fájdalom erősödik. Az orvos ujjával vizsgálja meg az izomtónust a végbélben. A végbélnyílás körüli izmok gyengesége, valamint a vizelési, vizeletszabályozási nehézség különösen fontos jelek, mivel ilyenkor sürgős kezelés szükséges.
A gerincröntgen a csigolyaközti rések helyének szűkületét mutathatja, de a komputertomográfia (CT) és a mágneses rezonancia vizsgálat (MRI) egyértelműen kimutathatja a kórokot. A mielográfia hasznos lehet, de ezt a vizsgálatot fokozatosan kiszorítja az MRI.
Hacsak az idegműködések elvesztése nem fokozódó és súlyos, a legtöbb deréktáji porckorongsérves beteg sebészeti beavatkozás nélkül is meggyógyul. Otthoni pihenés hatására a panaszok rendszerint megszűnnek. Ritka esetekben a betegek néhány napra agyba kényszerülnek. A gerincet megterhelő és fájdalmat okozó mozgásokat, például nehéz tárgyak emelése, hajolgatás, erőlködés, általában kerülni kell. A legtöbb beteg állapotán nem javít a húzásos ke- zeies.
Alváshoz hasznos egy erős, támasztó matrac. Sok bereg egyszerűen attól jobban lesz, hogy alvási testhelyzetet változtat, például oldalfekvésben párnát he- ez a dereka alá, egy másik párnát a válla alá, hanyatt- fekvésben pedig a térde alá teszi a párnát.
Az aszpirin és más nem-szteroid gyulladáscsökkentők rendszerint enyhítik a fájdalmat. Nagyon erős findalmat kábító fájdalomcsillapítóval kezelnek.^ Egy esek hisznek az izomlazítókban is, habár ezek
A porckorong szakadása
Amikor a gerincoszlopban egy porckorong megreped, akkor a lágy belső része kidudorodik a kemény külső réteg meggyengült részén. A megrepedt porckorong fájdalmat és néha idegkárosodást okoz.
Csigolya
Megrepedt
porckorong
Ép
porckorong
hatásossága nem bizonyított. Idősebbek nagyobb valószínűséggel tapasztalják az izomlazítók mellékhatásait.
Gyakran javasolják a gyógytornát, ami csökkenti az izomgörcsöt, a fájdalmat, és gyorsítja a gyógyulást. Egészséges egyénekben a gerincoszlop mind a nyaki, mind az ágyéki szakaszon előre ívelt. Ezeknek az íveknek a kiegyenesítése, vagy az ívek megfordítása a törzs hajlításával csökkenti a sérves porckorong nyomását, és több helyet biztosít a gerincvelői idegeknek. A jótékony hatású gyakorlatok a következők: a beteg kiegyenesíti hátát a falnál vagy a padlón, lefekszik és felváltva felhúzza térdeit a melléhez, majd mind a két lábát egyszerre húzza fel, illetve felül és mélyen a térdéhez hajol. Ezek a gyakorlatok tízesével naponta két-három
▲ lásd a 292. oldalon lévő ábrát
330
Agyi és idegi megbetegedések
alkalommal végezhetők. A gyakorlatok ábrái az orvosi rendelőben beszerezhetők. A gyakorlatokat a gyógytornász bemutathatja, és ha szükséges, egyénre szabott programot írhat elő.
A hát ívének megváltozása a testhelyzet módosításával azonnal jótékony hatású lehet. Például, amikor a beteg ül, a széket úgy lehet állítani, hogy előre hajoljon, vagy rövid lábú szék használható, ami behajlítva tartja a térdeket és kiegyenesíti a gerincet.
Műtét jöhet szóba, ha az idegrendszeri tünetek rosszabbodnak, például, ha izomgyengeség, érzéskiesés, vagy súlyos és állandó fájdalom fejlődik ki. A hólyag- és bélműködés szabályozásának képtelensége általában azonnali műtétet igényel. Leggyakrabban eltávolítják a szakadt porckorongot. Egyre gyakorib
bá válik, hogy a porckorongot kis metszésen keresztül, mikrosebészeti módszerekkel távolítjuk el. A szakadt porckorong feloldása kémiai anyaggal nem tűnik olyan hatásosnak, mint más eljárások, és veszélyes is lehet.
Ha a szakadt porckorong a nyakon van, akkor nyújtás és támasztó gallér segíthet. A nyújtás a gerincoszlop húzását jelenti, ami növeli a csigolyák közti rést és ezzel csökkenti a nyomást. Ezt általánosan alkalmazzák otthon olyan szerkezetet használva, amely felfelé húzza a nyakat és az állat. A helyes használat érdekében az eszközt csak orvos vagy gyógytornász írhatja fel. A legtöbb tünet egyszerű módszerekkel enyhíthető, de műtétre lehet szükség, ha a fájdalom és az idegkárosodás jelei súlyosak és rosszabbodnak.

A környéki (perifériás) idegrendszerhez tartozik az összes, központi idegrendszeren (az agyon és a gerincvelőn) kívüli ideg. Az agyidegek, amelyek a fejet, az arcot, a szemet és az orrot kapcsolják az agyhoz, és minden ideg, amely a gerincvelőhöz kapcsolja a test többi részét, mind-mind a környéki idegrendszerhez tartozik.
Az agy 31 pár gerincvelői idegen keresztül tartja a kapcsolatot a test nagy részével. Minden idegpár tartalmaz egy ideget a gerincvelő elülső részéből, amely az agy információit viszi az izmokhoz, és egyet a hátsó részéből, amely az érző információkat viszi az agyba. Az idegek a nyakon, a vállon és a medencében lévő idegfonatokon keresztül kapcsolatba kerülnek egymással, aztán újra szétválnak, hogy ellássák a test távolabbi részeit.
A környéki idegek valójában idegrostok nyalábjai. Néhány idegrost nagyon vékony (az átmérője kevesebb mint 0,4 mm), néhány pedig kifejezetten vastag (az átmérője több mint 6 mm). A vastagabb rostok viszik azt az információt, amely az izmokat működteti
(motoros idegrostok), illetve amely a tapintást és helyzetérzékelést szolgálja (érző- [szenzoros] idegrostok). A vékonyabb érzőidegrostok viszik a fájdalom és a hőmérséklet érzetét, valamint szabályozzák a szervezet automatikus működéseit, mint például a szívritmus, a vérnyomás és a testhőmérséklet (vegetatív idegrendszer). Minden egyes idegrostot a Schwann- sejtek burkolják be, amelyek így többrétegű zsíros szigetelő réteget képeznek körülöttük; ezt mielin- hüvelynek hívják.
A környéki idegek hibás működését az idegrost, a sejttest, a Schwann-sejt vagy a mielinhüvely károsodása okozhatja. Ha a mielinhüvely károsodik vagy elpusztul (demielinizáció), az idegek nem tudják normálisan továbbítani az impulzusokat. A A mielinhüvely azonban képes gyorsan megújulni, ami lehetővé teszi az idegműködés teljes felépülését. A mielinhüvellyel ellentétben, az idegsejt nagyon lassan regenerálódik és nő újra, ha egyáltalán ez bekövetkezik. Néha az újranö- vekedés iránya eltér a normálistól, ami kóros idegkapcsolatokhoz vezet. Például, ha egy ideg nem a saját izmába csatlakozik, akkor az rángásokat vagy ügyetlen mozgásokat okoz, illetve ha egy érzőideg nő kórosan, akkor az téves érzékelést okoz, és a beteg nem tudja, honnan jön a fájdalom vagy a tapintási érzet.
▲ lásd a 319. oldalon lévő ábrát
A környéki idegek betegségei
331
Az agy-izom működési kör
Az idegek szinapszisokon keresztül kapcsolódnak egymáshoz és cserélnek információt. Az izom mozgatása két összetett idegpályát igényel: az agy felé vezető érzőidegpályát és az izmok felé vezető mozgató pályát. Tizenkét alapvető lépés állapítható meg.
- A bőr érző receptorai érzetek jeleit küldi az agyba.
- A jelek végighaladnak egy érzőidegen a gerincvelőbe.
- Szinapszissal kapcsolódik az érzőideg a gerincvelői idegsejthez.
- Az idegek áthaladnak a gerincvelő ellenkező oldalára.
- A jel felfelé fut a gerincvelőben.
- A talamuszban szinapszissal kapcsolódik a gerincvelői ided azokhoz az idegrostokhoz, amelyek a jelet az érző kéregbe viszik.
- Az érző kéreg feldolgozza a jeleket és ingerli
a mozgató kérget, amely mozgató jelet hoz létre.
- Az idegpályák az agy alapján kereszteződve viszik a jeleket.
- A jelek lefelé jönnek a gerincvelőben.
- Szinapszissal kapcsolódik a gerincvelői pálya a mozgató ideghez.
- A jelek végigfutnak a mozgató idegek mentén.
- A jelek elérik a motoros véglemezt, ahol összehúzódásra ingerük az izmokat.
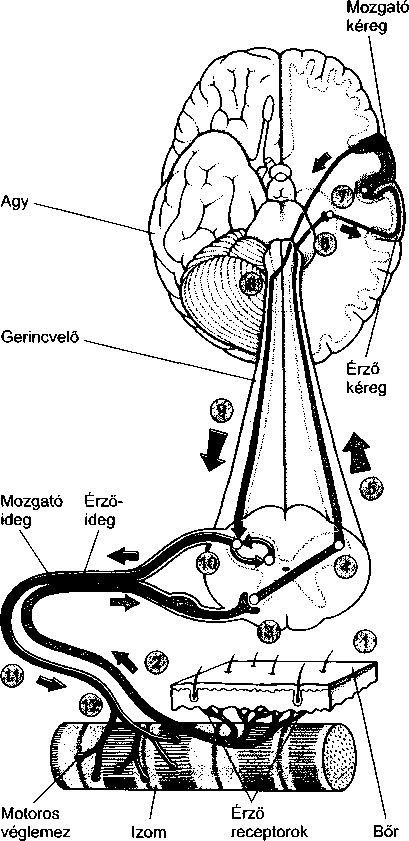
Az agytól az izmokhoz vezető idegpálya összetett. A pálya bármely pontján fellépő működészavar izom- es mozgászavarokhoz vezethet. Valódi idegingerlés nélkül az izmok gyengülnek, elsorvadnak (atrófia) és teljesen bénulttá válhatnak anélkül, hogy maga az izom beteg lenne. Az idegi eredetű izombetegségekhez tarto
zik az amiotrófiás laterálszklerózis (Lou-Gherig-szin- dróma), a progresszív izomatrófia, a progresszív bul- báris bénulás, a primer laterálszklerózis és a progresz- szív pszeudobulbáris bénulás. A legtöbb esetben az ok ismeretlen. E betegségek családi halmozódása az esetek 10%-ában mutatható ki.
E betegségek hasonlítanak egymásra: a mozgást irányító agyi vagy gerincvelői ideg (mozgató vagy
332
Agyi és idegi megbetegedések
motoros ideg) folyamatosan pusztul, ami izomgyengeséget okoz, és végül bénuláshoz vezethet. Mindegyik betegség azonban különböző idegpályákat és izomcsoportokat betegít meg, így az egyes kórképekben a test más és más része érintett leggyakrabban. Ezek a betegségek gyakoribbak férfiakban, mint nőkben. A tünetek rendszerint az 50-es életévekben kezdődnek.
Az amiotrófiás laterálszklerózis folyamatosan romló betegség, amely izomgyengeséggel kezdődik, gyakran a kezekben, kevésbé gyakran a lábfejekben. A gyengeség gyorsabban súlyosbodhat a test egyik oldalán, mint a másikon, és általában felfelé halad a karon vagy a lábon. A görcsök szintén gyakoriak és megelőzhetik a gyengeséget, az érzőműködés azonban ép marad. Az idő múltával a fokozódó gyengeséghez izomgyengeség is társul. Az izmok feszessé válnak, majd görcs és tremor is megjelenhet. A nyelési és beszédmozgató izmok gyengülhetnek, ami beszéd (dizartria) és nyelési nehézséghez (diszfágia) vezet. Végül a betegség elgyengítheti a rekeszizmot, ami légzési nehézséget okoz; ilyenkor gépi lélegeztetésre lehet szükség.
Az amiotrófiás laterálszklerózis mindig súlyosbodik, bár ennek mértéke változó. A betegek 50%-a hal meg az első tünetek jelentkezése után 3 éven belül, és 10%-a él 10 vagy annál több évet, de előfordulhat 30 éves túlélés is.
A progresszív izomatrófia a fentihez hasonló betegség, de lassabban súlyosbodik, görcsök nincsenek, és az izomgyengeség kevésbé súlyos. Akaratlan izomösszehúzódások vagy izomrost-rángások lehetnek a legkorábbi tünetek. Sok beteg él 25 vagy több évnél tovább.
A progresszív bulbáris bénulásban a rágás, a nyelés és a beszéd izmait szabályozó idegek érintettek, így ezek a működések egyre nehezebbé válnak. A betegeknek szokatlan érzelmi reakciói is lehetnek. Minden ok nélkül boldogságból gyorsan szomorúságba válthatnak, gyakoriak az érthetetlen érzelmi kitörések. A nyelési nehézség gyakran okozza étel vagy nyál be- légzését a tüdőbe (aspiráció). A halál rendszerint 1-3
évvel a betegség kezdete után áll be, gyakran tüdőgyulladás következtében.
A primer laterálszklerózis és a progresszív pszeu- dobulbáris bénulás az amiotrófiás laterálszklerózis ritka, lassan súlyosbodó változatai. A primer laterálszklerózis elsősorban a karokat és a lábakat érinti, a progresszív pszeudobulbáris bénulás pedig az arc, az állkapocs és a torok izmait. Mindkét betegségben az izomgyengeséggel súlyos izommerevség jár együtt. Izomrángás és sorvadás nem fejlődik ki. A magatehetetlenség rendszerint néhány év alatt kialakul.
E betegségek valamelyikére lehet gyanakodni, amikor felnőttön súlyosbodó izomgyengeség fejlődik ki érzéskiesés nélkül. A vizsgálatok az egyéb izomgyengeséggel járó betegségek kizárásában segíthetnek. Elektromiográfiával, amely az izmok elektromos tevékenységét méri, meghatározható, hogy az izom vagy a hozzá tartozó ideg beteg-e. A A laboratóriumi vizsgálatok azonban nem tudják elkülöníteni, hogy az idegi betegségek melyik fajtája áll fenn. Az orvos a diagnózist annak alapján állapítja meg, hogy a test melyik része érintett a betegség kezdetekor, milyen tünetek jelennek meg először, és ezek idővel hogyan változnak.
E betegségeknek nincs specifikus kezelése vagy gyógymódja. A gyógytorna segít megtartani az izomerőt és megelőzni az izommerevséget (kontraktúra). A nyelési nehézséggel küzdő betegeket nagyon óvatosan kell táplálni a félrenyelés megelőzése céljából. Egyes esetekben a beteget a hasfalon keresztül a gyomorba (gasztrosztóma) helyezett csövön keresztül kell táplálni. Az izomlazító baklofen csökkentheti az izmok görcsét. Más gyógyszerek az izomgörcsöt és a nyáltermelést is mérséklik.
A kutatók olyan anyagokkal kísérleteznek, amelyek elindítják az idegek növekedését (neurotróp faktorok). A klinikai tapasztalatok nem bizonyították hatékonyságukat.
Az ideg-izom kapcsolat
betegségei
Az idegek az izmokkal a neuromuszkuláris junk- cióban (ideg-izom kapcsolat) érintkeznek. Amikor az ideg a neuromuszkuláris junkcióban ingerli az izmot,
A lásd a 287. oldalt
A környéki idegek betegségei
333
akkor az összehúzódik. A neuromuszkuláris junkció betegségei közé tartozik a miaszténia grávisz, az Eaton-Lambert-szindróma és a botulizmus.
Miaszténia grávisz
Autoimmun betegség, amelyben az ideg-izom kapcsolat (neuromuszkuláris junkció) kóros működése időszakos izomgyengeséget okoz.
A betegségben az immunrendszer antitesteket termel, amelyek az ideg-izom kapcsolat helyén megtámadják az izom-oldalon levő receptorokat. Azok a receptorok sérülnek, amelyek az ideg ingerületeit továbbító anyagot (ún. neurotranszmittert), az acetilkolint észlelik.
Hogy a szervezet miért támadja meg a saját receptorait, nem ismert, de az immunrendszer zavarát okozó genetikai hajlam alapvető szerepet játszik. Az antitestek a vérben keringenek, és a beteg anya a méhlepényen keresztül átadhatja őket a még meg nem született gyermeknek. Az antitest-átvitel újszülöttkori miaszténiát okoz, azaz a csecsemő izmai gyengék, ami néhány nappal vagy héttel a születés után rendeződik.
A betegség gyakrabban jelentkezik nőkben, mint férfiakban; rendszerint 20^40 év között kezdődik, de bármelyik életkorban jelentkezhet. A leggyakoribb tünetek a szemhéj gyengesége (csüngő szemhéj), a szemizmok gyengesége (ami kettős látást okoz), valamint a mozgás utáni túlzott fáradtság. A betegek 40%- ában a szemizmok érintettek elsőként, de végül az esetek 85%-ában megjelenik ez a tünet. Gyakori a beszéd és nyelés nehezítettsége, a kezek és lábak gyengesége.
Jellegzetes, hogy az izmok egyre gyengébbé válnak, igy például egy rendszeresen kalapáccsal dolgozó ember az ismételt kalapácsoláshoz túlságosan gyengévé válik. Az izomgyengeség mértéke órákon vagy napokon belül is változik. A betegségnek nem egyenletes a lefolyása, gyakoriak a fellángolások. Súlyos rohamban a beteg teljesen bénává válhat, de az érzőműködését nem veszti el. A betegek kb. 10%-ában alakul ki életet veszélyeztető izomgyengeség, amikor mesterséges lélegeztetés válik szükségessé (ezt az állapotot miaszténiás krízisnek hívjuk).
Miaszténia grávisz gyanúja merül fel általános izomgyengeség esetén, főként akkor, ha a szem- és az arcizmok érintettek, továbbá, ha a megbetegedett izmok működése során a gyengeség fokozódik, majd pihenéskor az izomerő helyreáll. Mivel az acetilkolin receptorok gátoltak, az acetilkolin szintet növelő gyógyszerek jó hatásúak, és ez a hatás megerősítheti a diagnózist. Az edrofónium az egyik leggyakrabban használt próbaszer. Intravénásán adva azonnal növeli a miaszténia gráviszban szenvedő beteg izomerejét. Egyéb diagnosztikus vizsgálatok közé tartozik az izom- és idegműködés mérése elektromiográffal vagy az acetilkolin receptor ellenes antitest kimutatása a vérből.
A miaszténia gráviszban szenvedők egy részében a csecsemőmirigyben daganat (fibroma) található, ami az immunrendszer működészavarát okozhatja. Mellkasi komputertomográfiás (CT) vizsgálattal lehet kimutatni, hogy a csecsemőmirigyben van-e daganat.
Acetilkolin szintet emelő, szájon át szedhető gyógyszerek, mint például a piridostigmin vagy a neostigmin adhatók a betegség kezelésére. A tünetek fellángolása esetén az adagok emelhetők. Elnyújtott hatású kapszulák kaphatók éjszakai használatra, ami segít a súlyos gyengeséggel és nyelési nehézséggel ébredőkön. Egyéb gyógyszerek is szükségesek lehetnek, amelyek ellensúlyozzák a piridostigmin és a neostigmin által gyakran okozott hasi görcsöket és a hasmenést.
Az acetilkolint pótló gyógyszerek túl magas adagban maguk is gyengeséget okozhatnak, amit nehéz elkülöníteni a miaszténia grávisztól. Továbbá ezek a szerek a hosszú használat során elveszíthetik hatásosságukat, így az orvosnak változtatnia kell az adagon. A fokozódó gyengeség vagy csökkenő gyógyszerhatás esetén a kórkép kezelésében járatos szakorvos véleményét kell kikérni.
Ha a beteg nem reagál teljes mértékben a piridostig- minre vagy a neostigminre, kortikoszteroidot, például prednizolont vagy azatioprint adnak. A kortikoszteroidok néhány hónapon belül javulást eredményeznek. A jelenlegi kezelési séma szerint másnaponta adják a kortikoszteroidokat. Néhány esetben szintén jó hatású lehet az azatioprin is ami visszaszorítja az antitestképzést.
334
Agyi és idegi megbetegedések
Amikor a gyógyszerek nem hoznak enyhülést vagy miaszténiás krízis lép fel, plazmaferezis alkalmazható. A A plazmaferezis drága eljárás, melynek során mérgező anyagokat vonnak ki a vérből (jelen esetben kóros antitesteket). A csecsemőmirigy eltávolítása a kiterjedt miaszténia gráviszban szenvedők kb. 80%-án segít.
AZ IDEG-IZOM KAPCSOLAT EGYÉB
BETEGSÉGEI
Az Eaton-Lambert-szindróma a miaszténia gráviszhoz hasonló annyiban, hogy szintén autoimmun betegség, ami izomgyengeséget okoz. A betegséget azonban inkább az elégtelen acetilkolin-felszabadulás, mint a receptor ellenes antitestek okozzák. Ritka betegség, de rendszerint bizonyos daganatok, különösen a tüdőtumor kísérőjeként jelenik meg.B
A botulizmust a Clostridium botulinum nevű baktérium által termelt mérget tartalmazó étel elfogyasztása okozza. A méreg bénítja az izmokat az acetilkolin-felszabadulás gátlásával.* * *
Sok vegyület, így bizonyos rovarirtók (organofos- zfátok) és harci ideggázok is befolyásolhatják az idegizom kapcsolatot. Ezek közül néhány meggátolja azt, hogy az acetilkolin normálisan lebontódjék, miután átadta az ingerületet. Néhány antibiotikum nagy adagja hasonló módon okozhat gyengeséget.
Az idegfonatok (plexuszok)
betegségei
Az idegfonatok valahogy úgy osztják el az idegeket, mint a házban az elektromos fővezeték kapcsolótáblája a vezetékeket. Ha a fő idegfonatok, vagyis az idegrendszer „kapcsolótáblái” sérülnek, működési zavar keletkezik abban a karban vagy lábban, amelyet ezekből az idegfonatokból eredő idegek látnak el. A test fő fonatai közül a karfonat (plexusz brachiálisz) a nyakon helyezkedik el és a karba küld idegeket, az ágyéki fonat
A lásd a 741. oldalon lévő táblázatot
■ lásd a 385. oldalt
* lásd az 516. oldalt
• lásd a 287. oldalt
(plexusz lumboszakrálisz) a deréktájon található és a medencébe és a lábakba küld idegeket.
Gyakran a fonat úgy károsodik, hogy a szervezet antitesteket termel a saját szövetei ellen (autoimmun reakció). Valószínűleg ez az oka az akut brachiális neuritisznek, ami a karfonat hirtelen fellépő működészavara. A plexusz azonban gyakrabban károsodik fizikai sérüléstől vagy tumortól. Olyan baleset, amely meghúzza vagy súlyosan megfeszíti a kart az ízületi tokjában, megsértheti a karfonatot. Elesés hasonlóan sértheti meg az ágyéki gerincfonatot. A tüdő felső részében növekvő rák betörhet a karfonatba és elpusztíthatja azt. A belek, a hólyag vagy a prosztata rákja az ágyéki fonatba törhet be.
A karfonat működészavarai fájdalmat és izomgyengeséget okoznak a karban. A gyengeség korlátozódhat a kar egy részére, például az alkarra vagy a bicepszre, de az egész felső végtag is érintett lehet. Ha a betegség autoimmun eredetű, akkor a kar napokon vagy heteken belül elveszíti erejét, és csak lassan, néhány hónap alatt nyeri vissza. Sérülések után szintén lassú a felgyógyulás, ez akár néhány hónap is lehet, bár egyes súlyos sérülések maradandó gyengeséget okozhatnak. Az ágyékfonat működészavara fájdalmat okoz a derékban és a lábakban, és izomgyengeséget a láb egy részében vagy egészében. A gyengeség korlátozódhat a lábfej vagy a lábszár mozgására vagy a láb (alsó végtag) teljes bénulását okozhatja. A gyógyulás a kiváltó októl függ. Autoimmun betegség okozta károsodás lassan, néhány hónap alatt gyógyul.
Az összetett mozgás- és érzészavarok utalnak arra, hogy az idegfonat károsodott; a működéskiesések pontos meghatározásával tisztázható, hogy a fonat melyik része betegedett meg. Ebben az elektromiográfia és az ideg vezetési sebességének vizsgálata is segíthet.® Komputertomográfia (CT) vagy mágneses rezonancia (MRI) vizsgálat megmutathatja, hogy rák, vagy más folyamat okozza a fonat betegségét.
A kezelés a plexusz betegségének okától függ. A fonat közelében lévő daganat esetleg kezelhető besugárzással vagy kemoterápiával. Alkalmanként a plexuszt
A környéki idegek betegségei
335
károsító tumort vagy vérömlenyt műtéttel el kell távolítani. Néha kortikoszteroidokat adnak a karfonat heveny gyulladásaira vagy olyan betegségekre, amelyekben autoimmun eredetet feltételeznek, de ennek jótékony hatása nem bizonyított. Amikor fizikai sérülés okozza a fonat betegségét, a gyógyuláshoz esetleg kizárólag idő szükséges.
A mellkaskimeneti szindrómák nehezen meghatározható kórképek, amelyek azért tartoznak egy csoportba, mert valamennyi fájdalmat és kóros érzeteket (paresz- tézia) okoz a karban, a nyakban, a vállbán, vagy a kézben.
A mellkaskimeneti szindróma gyakoribb nőkben, mint férfiakban, és 35-55 éves kor között jelentkezik. A betegség különféle okai gyakran bizonytalanok; kiindulópontjuk a mellkas kimenete, azaz a bordázat tetejénél levő átjáró, ami átengedi a nyelőcsövet, a fő ereket, a légcsövet és egyéb képleteket a nyak és a mellkas között. Ez az átjáró nagyon zsúfolt, és sok zavarjelentkezhet, amikor a kar erei vagy idegei nyomás alá kerülnek a borda és a rajta tapadó izmok között.
A kar, kéz és a váll megduzzadhat, vagy az oxigénhiány miatt kékesen elszíneződhet (ezt az állapotot cia- nózisnak hívják). A mellkaskimeneti szindrómát nem lehet egyetlen vizsgálattal egyértelműen kimutatni. Az orvosnak inkább a kórelőzményből, a fizikális vizsgálatból és más egyéb vizsgálatból származó információra kell alapozni a diagnózist.
Két vizsgálat segítheti az orvost annak eldöntésében, hogy olyan mértékben szűkült-e a mellkaskimeneti átjáró, hogy bizonyos mozgások megakadályozzak a kar vérellátását. Az Adson-vizsgálat során megnézik, hogy a beteg csuklóján a pulzus csökken, vagy megszűnik-e, amikor a beteg mély lélegzetet vesz és benntartja egy rövid ideig, mialatt fejét hátrahajtja és az ellenkező oldalra fordítja. A kar felemelése és kifordítása, valamint a fejnek az ép oldal felé fordítása szmtén megszüntetheti a pulzust (Allen-vizsgálat). A sztetoszkóppal kóros hangok hallhatók, amelyek az érintett artéria kóros véráramlását jelzi. Angiográ- fiával (kontrasztanyagot fecskendeznek az érbe, majd
Az idegek kapcsolótáblái: az idegfonatok (plexuszok)
A házi elektromos kapcsolótáblához hasonlóan az idegfonatok is az idegek egymásba fonódott hálózatából állnak. A törzsön négy idegfonat helyezkedik el. A nyaki plexusz ellátja a fejet, a nyakat és a vállat. A karfonat a mellkast, a vállat, az alkart és a kezet, az ágyéki plexusz a hátat, a hasat, a gátat, a combot, a térdet és a lábat látja el. Mivel az ágyéki és a keresztcsonti plexuszok összekapcsolódnak, ezért őket ágyé- ki-keresztcsonti fonatként is emlegetik. A bordaközi idegek a bordák alsó felszínén futnak.
Gerincvelő
Nyaki plexusz
Kari plexusz
Ágyéki plexusz
Bordaközi
idegek
Kereszt csonti
plexusz
336
Agyi és idegi megbetegedések
Amikor a láb elzsibbad
A láb elzsibbadásakor az ellátó ideg összenyomódik. Az összenyomás gátolhatja az ideg vérellátását, ami miatt az ideg kóros impulzusokat ad le (bizsergés). Ez hívják paresztéziá- nak. A mozgás megszünteti a nyomást, és helyreállítja a vérkeringést. Ennek eredményeképpen az ideg működése visszatér, és a paresztézia elmúlik.
röntgenfelvételeket készítenek) kimutatható a kar csökkent vérellátása. ▲ Ezek közül a leletek közül azonban egyik sem erősíti meg egyértelműen a mell- kaskimenetí szindróma diagnózisát, hiányuk viszont teljesen nem zárja ki azt.
A legtöbb beteg állapotát gyógytornával javítani lehet. Néhány esetben műtétre lehet szükség, ha egyértelmű a kórok, például számfölötti, kis borda van a nyakon (nyaki borda), ami nyomja az artériákat. A legtöbb orvos azonban megpróbálja elkerülni a műtétet, mert határozott diagnózist nehéz felállítani, és a tünetek gyakran műtét után is megmaradnak.
A környéki neuropátia (a környéki idegek károsodása) a környéki idegek müködészavarát jelenti.
A környéki neuropátia (peripheriás neuropathia) megbonthatja az érzőműködés, az izomműködés vagy a belső szervek működésének egységét. A tünetek jelentkezhetnek önállóan vagy csoportosan. Például az izom az ellátó ideg károsodásakor gyengülhet és sorvadhat. Fájdalom, zsibbadás, bizsergés, duzzadás és elszíneződés fejlődhet ki a test különböző részein. A tünetek követhetik egyetlen ideg sérülését (mononeuro-
pátia), két vagy több idegét (multiplex mononeuro- pátia), vagy a szervezet sok idegének egyidejű károsodását (polineuropátia).
Mononeuropátia
Mononeuropátia alakul ki, amikor egyetlen ideg károsodik.
A leggyakoribb ok a fizikai sérülés. A sérülést gyakran a csontos felszínek közelében futó idegeken, például a könyöknél, a vállnál, a csuklónál és a térdnél ható tartós nyomás okozza. A nyomás mély alvás alatt is elég hosszú lehet a károsodás kialakulásához, főként altatás után vagy ittas állapotban, ágyhoz kötött idősek és azok esetében, akik bénulás miatt nem tudnak mozogni vagy forogni. A hosszantartó nyomás ritkább okai a rosszul felrakott gipsz, a helytelenül használt mankó és a hosszantartó görcsös testhelyzet, pl. kertészkedés során, vagy kártyázás alatt, amikor a könyöküket az asztalon pihentetik. Kimerítő tevékenység, baleset, hosz- szantartó hideg vagy meleg, és daganat kezelésére adott besugárzás szintén károsíthatja az ideget.
Fertőzések az ideg elpusztításával okozhatnak mononeuropátiát. Egyes országokban a lepra is okozhat néha neuropátiát.
Bizonyos környéki idegek gyakrabban sérülnek, mint mások, mert sebezhetőbb helyen vannak. Ez igaz a mediánusz idegre a csuklónál (kéztőcsatoma szindrómát okoz), az ulnárisz idegre a könyöknél, a radiális idegre a felkaron és a peroneusz idegre a lábszáron.
A kéztőcsatoma (carpalis alagút) szindróma: a mediánusz ideg nyomása okozza, amely a csuklón fut át és ellátja a kéz hüvelykujj felőli oldalát. A nyomás szokatlan érzeteket, zsibbadást, bizsergést és fájdalmat okoz a kéznek ezen az oldalán. Alkalmanként fájdalmat és paresztéziát válthat ki (égő vagy bizsergő érzés) a karban és a vállbán is. A fájdalom súlyosabb lehet alvás alatt a kar helyzete miatt. Idővel a kéz érintett oldalán az izmok gyengülnek és sorvadnak.
A betegség gyakori, különösen nőkben, és az egyik vagy mindkét kezet érintheti. Különösen azok hajlamosak a betegségre, akiknek a munkája erőteljes, feszes csuklóval végzett mozgásokkal jár, ilyen pl. a csavarhúzó használata. A számítógép-billentyűzet hosszantartó használata szintén okolható a kéztőcsatoma szindrómáért. Terhesség és cukorbetegség, vagy pajzsmirigy-alul- működés fokozza a betegség kifejlődésének esélyét.
▲ lásd a 287. oldalt
A környéki idegek betegségei
337
A betegség legjobban úgy kezelhető, ha elkerülik a csukló feszítésével vagy a mediánusz ideg nyomásával járó helyzeteket. Csuklórögzítő sín vagy olyan egyszerű megoldások, mint a számítógép-billentyűzet szögének beállítása is segíthet. Alkalmanként időleges enyhülést hozhat az idegbe fecskendezett kortikoszteroid. Ha a fájdalom erős, vagy az izmok sorvadnak és gyengülnek, akkor a műtét a legjobb megoldás az ideg felszabadítására. A sebész a mediánusz ideget nyomó kötőszöveti szálakat felszabadítja. A műtét előtt az orvos megmérheti az idegvezetés sebességét, hogy megbizonyosodjék a kéztőcsatoma szindróma fennállásáról.
Ulnárisz idegbénulás: az ideg a bőr felszínéhez közel fut a könyöknél, és könnyen megsérül a gyakori könyökre támaszkodástól vagy ezen a területen lévő kóros csontkinövéstől. Az eredmény ulnárisz idegbénulás, szokatlan érzetek és izomgyengeség a kézben. A súlyos, krónikus idegbénulás izomsorvadáshoz és kézdeformitáshoz vezet. Az idegvezetési sebesség mérése megmutathatja a károsodás helyét. Mivel a sebészi helyreállítás gyakran sikertelen, a betegséget rendszerint gyógytornával és a könyököt érő nyomás kerülésével kezelik.
Radiális idegbénulás: a felkaron a csont alatt végigfutó ideg hosszantartó nyomása radiális idegbénulást okoz. A betegséget néha szombat esti bénulásnak is hívják, mert olyanoknál jelentkezik, akik erős ivászat után a szék támláján átvetett vagy a fej alá tett karral mélyen elalszanak. Az ideg károsodása gyengíti a csuklót és az ujjakat, ami a csukló lógását okozza. Olykor a kézhát érzőműködése is elveszhet. A radiális ideg bénulása rendszerint megszűnik, ha az ideg a nyomás alól felszabadul.
Peroneusz idegbénulás: a bőrfelszín alatt, a térd mögötti redőben fekvő ideg nyomása bénulást eredményezhet. Ez gyengíti a lábfejemelő izmokat, ami a lábfej lógását okozza. Leggyakrabban ágyhoz kötött betegeken, tolókocsiban ülőkön és azokon alakul ki, akik rendszeresen hosszabb időre keresztbe teszik a lábukat.
POLINEUROPÁTIA
.-I polineuropátia testszerte egyszerre jelentkező környéki idegmüködési zavar.
Anyagok, melyek idegkárosodást okozhatnak
Fertőzések gyógyítására alkalmazott gyógyszerek
- Emetin
- Klorobutanol
- Nitrofurantoin
- Szulfonamidok
Daganatellenes szerek
■ Vinca alkaloidák
Epilepszia elleni szerek
- Fenitoin
Ipari mérgek
- Nehézfémek (ólom, higany)
- Ortodinitrofenol
- Oldószerek
- Szénmonoxid
- Triortocresilfoszfát
Nyugtatok
- Barbitál
- Hexobarbitál
A betegségnek sokféle oka lehet. Okozhatja például fertőzés, valamilyen baktérium által termelt méreg (diftéria) vagy autoimmun reakció (Guillain-Barré- szindróma). ▲ A mérgező vegyületek károsíthatják a környéki idegeket, és polineuropátiát vagy ritkábban mononeuropátiát okozhatnak. Rák szintén okozhat polineuropátiát oly módon, hogy közvetlenül károsítja az ideget vagy pedig mérgező anyagokat termel.
Táplálkozási hiány és anyagcsere-betegségek is okozhatnak polineuropátiát. Például a B-vitamin-hiány
▲ lásd a 338. oldalt
338
Agyi és idegi megbetegedések
testszerte érintheti a környéki idegeket. Az elégtelen táplálkozáshoz kapcsolódó polineuropátiák az Egyesült Államokban nem gyakoriak. ((Magyarországon elsősorban az alkoholisták között gyakori.))
A krónikus polineuropátiát okozó lehetséges betegségek a következők: cukorbetegség, veseelégtelenség és a súlyos táplálkozási hiánybetegségek. Az krónikus polineuropátia lassan fejlődik ki, gyakran hónapok, évek alatt és rendszerint a lábfejben, néha a kézben kezdődik. Cukorbetegségben a vércukorszint elégtelen szabályozása a polineuropátia több formájának kialakulásához vezethet. Leggyakoribb a diabéteszes neuropátia, ami disztális polineuropátia, tehát a kezekben és a lábfejekben okoz fájdalmas bizsergést és égő érzést.A A cukorbetegség okozhat polineuropátiát vagy multiplex mononeuropátiát, s jellegzetesen a szemizmokban és a combon vezet izomgyengeséghez.
Bizsergés, zsibbadás, égő érzés és vibráció érzés, vagy a karok, a lábak és az ízületek helyzetérzékelésének a hiánya a krónikus polineuropátia vezető tünetei. A fájdalom gyakran éjjel erősödik, és fokozódhat az érzékeny terület érintésével vagy a hőmérséklet változásával. Mivel a betegek nem érzik a fájdalmat és a hőmérsékletet, gyakran megégetik magukat, vagy fekély fejlődik ki a sérülésnek, illetve a nyomásnak kitett helyeken. Fájdalomérzés hiányában, ami egyébként óv a túl erős nyomástól, az ízületek gyakran sérüléseknek vannak kitéve (Charcot-ízület). A helyzetérzékelés képtelensége az ízületekben bizonytalan járáshoz és álláshoz vezet. Végső fokon az izmok gyengülnek és sorvadnak.
Sok betegben a vegetatív idegrendszer zavarai is kifejlődnek. Ez a rendszer szabályozza a szívritmust, a bélműködést, a hólyagot és a vérnyomást. Érintettségének jellegzetes tünetei a hasmenés vagy székrekedés, a bélműködés vagy hólyagműködés szabályozási képtelensége, impotencia, és magas vagy alacsony vérnyomás. Legjelentősebb tünet a felálláskor csökkenő vérnyomás. A bőr fakóvá és szárazzá válhat, az izzadás fokozott lehet.
▲ lásd a 720. oldalt
■ lásd a 287. oldalt
A tünetek alapján könnyű felismerni a betegséget. A fizikális vizsgálat és egyéb speciális vizsgálatok, mint az elektromiográfia és az idegvezetési sebesség mérése, kiegészítő információt adhat.® A polineuropátia diagnózisa azonban csak a kezdet, és az okot kell megkeresni. Ha az ok inkább anyagcsere-betegség, mint sérülés, akkor a vérvizsgálat fényt deríthet az alapvető okra. Például a vérvizsgálat vészes vérszegénységet (B12– vitamin-hiány) vagy ólommérgezést mutathat. A magas vércukorszint a cukorháztartás zavarát jelzi, a magas kreatininszint a vese elégtelenségére utal. Vizeletvizsgálatok nehézfém-mérgezést és mielóma multiplexet fedhetnek fel. A pajzsmirigyműködés vizsgálata és a B-vitamin-szint mérése alkalmazható egyeseknél. Ritkán idegbiopszia is szükséges lehet.
Az krónikus polineuropátia kezelése és kimenetele egyaránt a kiváltó októl függ. Amikor a neuropátia cukorbetegséghez kapcsolódik, akkor a vércukorszint beállítása megállíthatja a súlyosbodást és javíthat a tüneteken, de a gyógyulás lassú. A multiplex mielóma és a veseelégtelenség kezelése gyors gyógyulást hoz. Sérülés vagy nyomás okozta idegkárosodás műtétet igényel. A gyógytorna néha enyhítheti az izomgörcsöt vagy gyengeséget.
A Guillain-Barré-szindróma (akut felszálló polineuri- tisz) a polineuropátiák egy olyan formája, amely gyorsan rosszabbodó, néha bénuláshoz vezető izomgyengeséget okoz.
A feltételezett ok autoimmun reakció, melyben az immunrendszer megtámadja a mielinhüvelyt (az ideget beborító anyagot). A betegek 80%-ában a tünetek egy enyhe fertőzés után, illetve műtétet vagy oltást követően az 5. naptól a 3. hétig terjedő időszakban kezdődnek.
A betegség rendszerint izomgyengeséggel, bizsergéssel és érzéskieséssel kezdődik a lábakban, ami aztán felterjed a karokra is. A gyengeség a legszembetűnőbb tünet. A betegek 90%-ában az izomgyengeség a 2.-3. héten a legsúlyosabb. A betegek 5-10%-ában a légzőizmok olyan gyengévé válhatnak, hogy lélegeztetésre lehet szükség. Intravénás vagy gyomorszondán át
A környéki idegek betegségei
339
történő táplálásra az arc- és nyelőizmok gyengülése miatt az esetek kb. 10%-ában lehet szükség.
Ha a betegség nagyon súlyos, a vérnyomás ingadozhat, a szívritmus kóros lehet vagy más vegetatív működési zavarok léphetnek fel. A betegség egyik formája szokatlan tünetegyüttest hoz létre, amelyben a szemmozgás bénult, a járás nehéz és a normális reflexek eltűnnek. Mindent összevetve csak a betegek 5%-a hal meg a betegségben.
Mivel laboratóriumi vizsgálat nem tudja kimutatni a betegséget, ezért azt a tünetek alapján kell felismerni. Az agy-gerincvelői folyadék vizsgálatát, elektro- miográfiát, idegvezetési sebesség mérését és vérvizsgálatokat végeznek leggyakrabban a nagyfokú izomgyengeség egyéb okainak a kizárására.
A Guillain-Barré-szindróma igen komoly betegség, amely azonnali kórházi kezelést igényel a gyors rosszabbodás miatt. A diagnózis felállítása a legsürgetőbb feladat, mivel minél hamarabb kezdik a megfelelő kezelést, annál nagyobb az esély, hogy a végkifejlet kedvezően alakul. A betegeket gondosan kell figyelni, mivel amennyiben szükséges, a légzést támogatni kell mesterséges lélegeztetéssel. A nővérek puha matracok alkalmazásával és a beteg két óránkénti forgatásával próbálják elkerülni a felfekvéseket. A gyógytorna fontos az izommerevség megelőzése, valamint az Ízületek és izmok működésének a megőrzése szempontjából.
Amint a diagnózis biztossá vált, plazmaferezis (a méreganyagok kiszűrése a vérből) A vagy immunglobulin infúzió a választandó kezelés. A kortikoszteroi- dokat az utóbbi időben nem ajánlják, mert jótékony halasa nem bizonyított és ronthatja a betegséget.
A betegek maguktól is javulhatnak, de a felépülés kezelés nélkül hosszú ideig tarthat. A korán elkezdett kezeléssel a gyógyulás nagyon gyorsan napokon vagy heteken belül bekövetkezhet. Egyébként a felépülés néhány hónapig tart, de a legtöbb beteg teljesen meggyógyul. Visszamaradó gyengeség kb. az esetek 30%- itan (gyermekeknél még magasabb százalékban) fordul elő még 3 év múlva is. Kezdeti javulás után a betegek 10%-a visszaesik, és krónikus visszatérő gofineuropátia fejlődik ki. A Guillain-Barré-szindró- ■a ezen formájában az immunglobulinok és a kor
tikoszteroidok hasznosak lehetnek. Az immunrendszert gátló gyógyszerek és a plazmaferezis szintén segíthet.
Idegrendszeri betegségek, amelyek a szülőktől genetikai úton kerülnek át a gyermekeikbe. Az örökletes neuropátiák három fő típusa a következő: örökletes motoros neuropátiák, amelyek csak a mozgató idegeket; az örökletes érző neuropátiák, amelyek csak az érző; és az örökletes érző-mozgató neuropátiák, amelyek mind az érző, mind a mozgató idegeket érintik. E betegségek közül egyik sem gyakori és az érző idegeket érintő forma különösen ritka.
A Charcot-Marie-Tooth-betegség a leggyakoribb örökletes neuropátia, amely a peroneusz ideget érinti és izomgyengeséget és izomsorvadást okoz a lábszárban. A betegség autoszomális domináns módon öröklődik.!
A tünetek attól függnek, hogy a betegség melyik típusa öröklődött. Az 1. típusban a lábszár gyengesége fejlődik ki a gyermekkor közepe táján, ami lábfejlógást és a lábszárizmok sorvadását (gólyaláb deformitás) okozza. Később a kéz izmai is sorvadni kezdenek. Elvész a fájdalomérzés, a meleg és hideg érzékelése a kezekben és a lábakban. A betegség lassan súlyosbodik, de nem befolyásolja az életkilátásokat. A 2. típusban, amely lassabban súlyosbodik, hasonló tünetek fejlődnek ki az élet későbbi szakaszában.
A Dejerine-Sottas-betegség (hipertrófiás inter- sticiális neuropátiának is nevezik) ritkább, mint az előbbi betegség. Gyermekkorban kezdődik, és jellemző a súlyosbodó izomgyengeség és érzéskiesés a lábakban. Az izomgyengeség gyorsabban súlyosbodik, mint a Charcot-Marie-Tooth-betegségben.
Az izomgyengeség megoszlása, az életkori megjelenés, a családi kórelőzmény, a meglévő lábdeformitás (magas lábboltozat és kalapácsujj) és az idegvezetési sebesség mérése segít a Charcot-Marie-Tooth-beteg- ség és a Dejerine-Sottas-betegség, valamint egyéb neuropátiák elkülönítésében. Jelenleg nincs kezelés, amely meg tudná állítani e betegségek súlyosbodását.
▲ lásd a 741. oldalon lévő táblázatot
■ lásd a 9. oldalt
340
Agyi és idegi megbetegedések
Gyógycipő viselése javíthatja a lábfejlógást. Egyes esetekben ortopédiai műtétre is szükség lehet.
Örökletes betegségek, amelyekben a gerincvelői és agytörzsi idegsejtek pusztulása súlyosbodó izomgyengeséget és izomsorvadást okoz.
Az első tünetek csecsemő- és gyermekkorban jelentkeznek. Az akut gerincvelői izomsorvadásban (Werdnig-Hoffmann-betegség) az izomgyengeség a 2^1 hónapos csecsemőkben jelenik meg. A betegség autoszomális recesszív módon öröklődik, ami azt jelenti, hogy egy pár nem domináns génre van szükség, egyik az egyik szülőtől, a másik a másiktól.
A félheveny gerincvelői izomsorvadásban a gyermek 1 vagy 2 éves koráig egészséges, és csak utána fejlődik ki az izomgyengeség, amely a lábakban rosszabb, mint a karokban. Rendszerint nincs légzési, szív és agyideg zavar. A betegség lassan súlyosbodik.
A krónikus gerincvelői izomsorvadás (Wohlfart- Kugelberg-Welander-betegség) 2-17 éves gyermekeknél kezdődik. Lassan rosszabbodik, így ezek a betegek tovább élnek, mint a más típusú gerincvelői izomsorvadásban szenvedők. Az izomgyengeség és izomsorvadás a lábakban kezdődik és csak később terjed fel a karokra.
Ezekre a betegségekre kell gondolni, ha a gyermekeknek megmagyarázhatatlan izomgyengesége és izomvesztése fejlődik ki. Mivel e kórképek örökletesek, a családi előfordulás segíthet a diagnózis felállításában. E betegségek némelyikében a hibás gént már megtalálták. Az elektromiográfia segítheti a diagnózist. Az amniocentézis (a terhesség alatt végzett magzatvíz vizsgálat) nem segít a betegség megállapításában.
Megfelelő kezelés nincs. Gyógytorna, gyógycipő viselése és speciális segédeszközök használata néha segíthet.

Tizenkét ideg vezet közvetlenül az agytól a fej különböző részei felé, ezek az agyidegek. A VIII. agyideget kivéve, amely a hallást és az egyensúlyozást szabályozza, a III.-tói a Xll.-ig az agyidegek a szem, az arc, a nyelv és a torok izmait idegzik be. Az V. és IX. ideg az arc, a nyelv és a torok területéről szállít érző információkat. Az I. agyideg a szaglóideg.A AII. agyideg a látóidegé Bármelyik agyideg károsodása súlyos működéskiesést okoz. Leggyakoribb rendellenességek a trigeminusz-neuralgia, a glosszofaringeális neuralgia és a Bell-féle bénulás.
A „tic douloureux”-ként is ismert trigeminusz-neuralgia a trigeminusz ideg (háromosztatú ideg = V. agyideg) működési zavarát jelenti. Ez az ideg az arc érzeteit viszi az agyba.
Az idegműködés zavara másodpercektől percekig tartó súlyos, szúró fájdalomrohamokat okoz. Bármelyik felnőtt korosztályt érintheti, de idősebb korban gyakoribb. Az oka ismeretlen.
A fájdalom váratlanul jelentkezik, de gyakran egy bizonyos pont érintése vagy egy cselekvés, például fogmosás vagy rágás indítja el. Az ismétlődő, villámszerűén rövid hasogató fájdalomrohamok az arc alsó felén bárhol kialakulhatnak. A fájdalom leggyakrabban az arccsonttal szomszédos területeken, az orrnál és az
▲ lásd a 342. oldalt
■ lásd az 1051. oldalt
te agyidegek betegségei
341
állkapocsnál érezhető. A naponta 100-nál is gyakrabban visszatérő fájdalom teljesen munkaképtelenné teheti a beteget.
Bár speciális vizsgálat nincs a trigeminusz-neuralgia kimutatására, a jellegzetes tünetek könnyűvé teszik a diagnózist. Az arcfájdalom egyéb lehetséges okait is figyelembe kell venni, mint például az állkapocs, a fogak és az orrmelléküregek betegségeit. Nyomhatja az ideget tumor vagy aneurizma is.
Mivel a rohamok rövidek és visszatérők, a típusos fájdalomcsillapító eljárások nem segítenek. Más gyógyszerek, főként az epilepszia elleni szerek (stabilizálják az idegsejt membránját) hatásosak lehetnek. Rendszerint a karbamazepint próbálják ki először. A fenitoin a következő szer, ha a karbamazepin nem hatásos vagy súlyos mellékhatásokat okoz. A baklofen és egyes antidepresszánsok szintén segíthetnek egyes esetekben. Spontán megszűnés gyakori, de a rohamok különböző időközönként visszatérnek.
Néha az agy közelében rendellenes helyen futó artéria nyomja az ideget és ez okoz neuralgiát. Ilyen esetekben az artéria leválasztása az idegről, legalábbis néhány évre, enyhíti a fájdalmat. Ha a gyógyszer nem használ és a beteg nem alkalmas műtétre, alkoholpróbát végeznek. Ennek során alkoholt fecskendeznek az idegbe, ami időlegesen gátolja működését. Ha ez valóban csökkenti a fájdalmat, akkor az ideget elvágják vagy egy vegyület befecskendezésével maradandóan elpusztítják. Az ilyen eljárások azonban gyakran okoznak kényelmetlen érzéseket az arcon, és csak a legutolsó megoldásként szabad alkalmazni.
A glosszofaringeális neuralgia
Ritka betegség, amelyben a betegnek visszatérő súlyos fájdalomrohamai vannak a torok hátsó részén, közel a mandulákhoz. Néha az azonos oldali fül is érintett.
Rendszerint 40 év felett kezdődik, férfiakban gyakoribb, mint nőkben. Oka ismeretlen.
Mint a trigeminusz-neuralgiában is, a rohamok vál- takozóak és rövidek, gyötrő fájdalmat okoznak. Kivált-
Bell-féle bénulás az arc egyik oldalán

hatja bizonyos cselekvés, mint például rágás, nyelés, beszéd vagy ásítás. A fájdalom néhány másodperctől néhány percig tart. Rendszerint csak az egyik oldalt érinti.
Ugyanazokat a gyógyszereket használják, mint a trigeminusz-neuralgiában: karbamazepin, fenitoin, baklofen és antidepresszánsok hatásosak lehetnek. Amikor ezek a módszerek hatástalanok, akkor a nyakon vagy az agy alapján az ideg műtéti gátlására vagy átvágására lehet szükség.
A Bell-féle bénulás (másnéven perifériás faciális bénulás) az arcideg működési zavara, amely az arc egyik oldalán váratlan izomgyengeséghez vagy bénuláshoz vezet.
Az arcideg stimulálja az arc izmait. Bár a bénulás oka ismeretlen, az arcideg vírusfertőzése, nyomás vagy vérellátási zavar hatására kialakult duzzanat szerepet játszhat.
342
Agyi és idegi megbetegedések
A Bell-féle bénulás váratlanul jelentkezik. Néhány órával a bénulás kifejlődése előtt a beteg fájdalmat érez a füle mögött. A bekövetkező arcizomgyengeség kiszámíthatatlan kiterjedésben, az enyhétől a nagy fokúig változik, de mindig csak az arc egyik oldalán. A bénult oldalon a bőr elsimulttá, az arc kifejezéstelenné válik. A beteg gyakran érzi az arcát elhúzódottnak. A legtöbb beteg zsibbadást és nehézség-érzést tapasztal az arcán, bár az érzőműködések normálisak maradnak. Ha az arc felső része is érintett, akkor az érintett oldalon a szem becsukása nehézzé válhat. Ritkán a bénulás beavatkozik a nyálelválasztásba, az ízérzékelést és a könnytermelést is akadályozza.
A betegség mindig csak az arc egyik felét érinti. A gyengeség hirtelen lép fel, és érintheti az alsó és felső arcfelet is. Bár a szélütés szintén okozhat hirtelen arc- izomgyengeséget, az csak az arc alsó felét érinti. Továbbá a szélütés gyengeséget okoz a lábakban és a kezekben is. A
Más okokból (másodlagosan) kialakuló arcideg- bénulás ritka, és rendszerint lassan fejlődik ki. Okozhatják az ideget nyomó agy tumorok vagy más tumorok, herpeszvírus okozta idegpusztulás (Ramsay Hunt- szindróma), a középfül és a masztoid öböl fertőzései,■ a Lyme-kór, koponyalapi csonttörés és egyéb ritka betegségek. Ezeket ki lehet zárni a kórelőzmény felvételével, röntgenvizsgálattal, komputertomográfiával
(CT) vagy mágneses rezonancia vizsgálattal (MRI). Szükség lehet vérvizsgálatra is a Lyme-kór kizárására. Nincs speciális vizsgálat a Bell-féle bénulás kimutatására.
Nincs specifikus kezelés. Egyes orvosok hisznek a kortikoszteroidok adásában. Prednizolont adnak legkésőbb 2 nappal a tünetek megjelenése után, és 1-2 hétig folytatják a kezelést. Nem egyértelmű, hogy a kezelés következetesen csökkenti-e a fájdalmat és javítja-e a gyógyulás esélyeit.
Ha a bénulás megakadályozza a szem teljes záródását, akkor a szemet védeni kell. Műkönnyet cseppentenek 1-2 óránként. A szem fedőkötésére is szükség lehet. A súlyosan bénult betegek izmait az elmerevedés- től masszázzsal és idegingerléssel lehet megóvni. Ha a bénulás 6-12 hónapig vagy tovább tart, akkor műtéttel meg lehet próbálni egy egészséges ideget (rendszerint a nyelvből veszik) beültetni a bénult izomba.
Részleges bénulás esetén valószínű az 1-2 hónapon belüli gyógyulás. A teljes bénulás kimenetele változó, bár a legtöbb esetben a gyógyulás teljes. Elektromos ingerléses vizsgálat segíthet meghatározni a teljes gyógyulás valószínűségét. Ritkán az ideg gyógyulásakor kóros összeköttetések alakulnak ki, amelyek váratlan arcmozgásokat és spontán könnye- zést okozhatnak.
A szaglási és ízérzési zavarok
Mivel a szaglási és ízérzési zavarok ritkán életve-
szélyesek, ezért sokszor nem részesülnek kellő orvosi
figyelemben. Mégis igen zavaróak lehetnek, mert aka-
dályozzák a beteg képességét, hogy élvezze az étele-
ket, italokat és a kellemes illatokat. Akadályozhatja a
beteget abban is, hogy észrevegyen veszélyes kémiai
anyagokat, gázokat, aminek súlyos következményei le-
hetnek. Időnként a szaglást és az ízérzést gátló beteg-
ségek súlyosak is lehetnek.
A szaglás és az ízérzés szorosan kötődik. A nyelv íz-
lelőbimbói azonosítják az ízeket, az orr idegei pedig a
szagokat. Mindegyik érzet az agyba jut, amely az in-
formációkat összegzi, hogy felismerjük és értékeljük a
▲ lásd a 352. oldalt
■ lásd az 1006. oldalt
A szaglási és ízérzési zavarok
343
Az ízek érzékelése
Az íz és a szaglás együttműködik, hogy képesek legyünk felismerni és értékelni a zamatokat. Az agyi szagló és ízérző központ összegzi a nyelv és az orr felől jövő érzeteket.
Ezernyi kis érzőbimbó fedi a nyelv felszínét. A szájba kerülő étel ingerli az ízlelőbimbók receptorait. Az ízlelöbimbók impulzusokat küldenek az agy ízérző központjába, amely ízérzetkén dolgozza fel a bejövő ingereket. A nyelv hegyén levő ízlelőbimbók az édes, a tövénél levők a keserű, az oldalán levők a sós és savanyú ízeket érzékelik. Ennek a négy alapíznek a kombinációja az ízek széles skáláját produkálja.
Az orr nyálkahártyájának kis területe tartalmazza a szaglóhámot, amelyben idegvégződések (szaglóidegek) vannak. Amikor a légáramlás az orrjáratokba molekulákat visz be, akkor azok ingerük az idegvégződések hajszerű nyúlványait (ciliák). Az ingerek a szaglóideg duzzanatán (bulbus) keresztül a szagló és ízérző központba jut. Az ingereket az agy egymástól elkülönülő
Szagló és ízérző központ
ízérzet ingere
A nyelv ízérző területei
szagokként értékeli. Ezzel a folyamattal ezernyi különböző szagot lehet megkülönböztetni.
A legtöbb zamat és illat megkülönböztetéséhez az agynak mind a két érzőműködésére (szaglás és ízérzékelés) szükség van. Például a csokoládéscukorka azonosításához az agy egyszerre kell, hogy érezze az ízlelőbimbók által érzékelt édes ízt és a csokoládénak az orr által érzékelt jellegzetes illatát.
Szaglási inger
Édes
| Savanyú | Keserű |
| 1
• |
|
| 1 f |
Sós
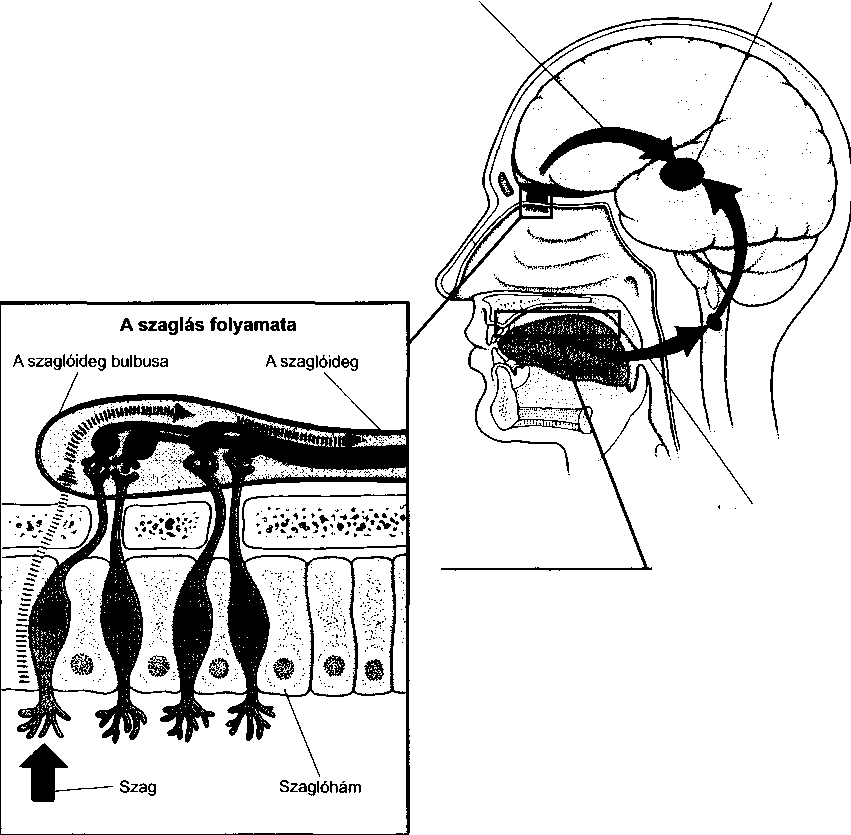
344
Agyi és idegi megbetegedések
zamatokat. Mivel néhány íz, mint a sós, a keserű, az édes és a savanyú felismerhető szaglás nélkül, ezért csak az összetettebb ízek (eper) felismeréséhez kell mindkét érzőműködés.
A szaglási képesség elvesztése vagy csökkenése (anozmia) a leggyakoribb szaglási és ízérzési rendellenesség. Mivel az egyik íz megkülönböztetése a másiktól nagyrészt a szagláson alapszik, ezért a betegek először a szaglás csökkenését úgy veszik észre, hogy ízetlennek találják az ételeiket.
A szaglást befolyásolhatja az orr, az agyba vezető ideg vagy az agy elváltozásai. Például ha az orr eldugul egy közönséges náthától, akkor a szaglás csökkenhet egyszerűen azért, mert a szagok nem érik el a szag- ló-receptorokat. Mivel a szaglási képesség befolyásolja az ízérzékelést, a náthás emberek nem érzik az ízeket. A sejtek, amelyek a szagokat felfogják, időlegesen megsérülhetnek influenzától. Egyes emberek a fertőzés után néhány napig vagy hétig nem tudnak szagokat és ízeket érezni.
Ritkán a szaglás és ízérzékelés elvesztése hónapokig tarthat vagy véglegessé válhat. A szaglósejtek károsodhatnak vagy elpusztulhatnak az orrmelléküregek súlyos fertőzése vagy besugárzás után. Azonban a szaglás maradandó elvesztésének leggyakoribb oka a fejsérülés, ami gyakran autóbalesetek után jelentkezik. A szaglóideg rostjai (a receptorokat tartalmazó ideg) a rostacsont lemezén (csontos lemez, amely elválasztja a koponyaüreget az orrüregtől) lépnek át. Ritkán előfordul a szaglás veleszületett hiánya.
A szaglás túlérzékenysége (hiperozmia) sokkal kevésbé gyakori, mint az anosmia. Az eltorzult szaglást, ami ártalmatlan szagokat kellemetlenné tesz (disz- ozmia) az orrmelléküregek fertőzése vagy a szaglóideg részleges sérülése okozhatja. Szintén okozhat dis- zozmiát a fogápolás hiánya, ami száj fertőzést és rossz szagú leheletet okozhat, és ez érzékelhető az orrban.
Néha depresszióban fejlődik ki diszozmia. Epilepsziásokban, akiknél a roham az agy szaglóközpontjából indul ki, rövid, kellemetlen, élénk szagélményeket tapasztalnak (szaglási hallucinációk). A Ezek a kellemetlen szagok a roham részei és nem félreértelmezett illatok.
Csökkent vagy hiányzó ízérzékelést (ageuzia) rendszerint a nyelvet érintő állapotok okoznak. Például a nagyon száraz száj, az erős dohányzás (főleg a pipá- zás), a fej vagy a nyak besugárzása, gyógyszer-mellékhatások (pl. vinkrisztin, mely daganatellenes szer vagy amitriptilin, mely antidepresszáns).
Az ízérzékelés hiányát okozó tényezők közül sok okozhat téves ízérzést (diszgeuzia). A nyelv megége- tése időlegesen elpusztítja az ízlelőbimbókat, míg a Bell-féle bénulás (egyoldali arcbénulás, amit az arcideg működészavara okozjB tompíthatja az ízérzékelést a nyelv egyik oldalán. A diszgeuzia szintén lehet a depresszió tünete.
Illóolajokkal, szappanokkal és élelmiszerekkel, mint pl. kávé vagy szegfűszeg, vizsgálják a szaglást, az ízérzékelést pedig édes (cukor), savanyú (citromlé), sós (só) és keserű (aszpirin, quinin, aloé) anyagokkal. Ellenőrzik a száj fertőzöttségét, szárazságát (túl kevés nyál) is. Ritkán az agy komputertomográfiás (CT) és mágneses rezonancia vizsgálatát (MRI) is elvégezhetik.
Az ízérzékelési rendellenesség okától függően javasolhatják a feltételezett gyógyszer cseréjét vagy elhagyását, a száj nedvesen tartását cukorka szopogatá- sával vagy várakozást néhány hétre, hogy lássák, vajon a zavar megszűnik-e. Főleg az influenza okozta ízérzési zavarokban a gyors felépüléshez cinket javasolnak (vény nélkül kapható). Hatékonyságát azonban tudományosan nem igazolták.
A lásd a 347. oldalt
■ lásd a 341. oldalt
73-FEJEZET
345
Görcsrohamokkal járó betegségek
A görcsroham az agy kóros elektromos kisüléseire adott válaszreakció.
A görcsroham szó különféle tapasztalatokat és viselkedéseket ír le és nem azonos a konvulzióval, bár a két kifejezést néha szinonimaként használják. Bármi, ami izgatja az agyat, görcsrohamot okozhat. Egyetlen görcsroham után az emberek kétharmadában nem lép
fel soha többet újabb. A többi egyharmadban folytatódnak a visszatérő görcsrohamok ezt az állapotot nevezzük epilepsziának).
Hogy valójában mi történik a görcsroham alatt, az attól függ, hogy az agy melyik részét érinti a kóros elektromos kisülés. A kisülés kiterjedhet az agy kis területére, ami furcsa szag- és izérzékeléshez vezet,
A görcsrohamok okai
Magas láz
- Hőguta
- Fertőzés
Központi idegrendszeri fertőzések
- AIDS
- Malária
- Agyhártyagyulladás
- Veszettség
- Szifilisz
- Tetanusz
- Toxoplazmózis
- Vírusos agyvelőgyulladás
Anyagcserezavarok
- A mellékpajzsmirigy csökkent működése
- Magas nátrium- vagy cukorszint a vérben
- Alacsony cukor-, kalcium-, magnézium- vagy nátriumszint a vérben
- Máj- vagy veseelégtelenség
- Fenilketonuria
Az agy elégtelen oxigén»ellátása
- Szénmonoxid-mérgezés
- Nem megfelelő agyi vérellátás
- Fuldoklás
- Szélütés
Az idegszövet roncsolódása
- Agytumor
- Fejsérülés
- Koponyaűri vérzés
- Szélütés
Egyéb betegségek
- Eklampszia
- Hipertenzív enkefalopátia (magas vérnyomás okozta agyi károsodás)
- Lupusz eritematózus
Mérgező anyagok
- Nagy mennyiségű alkohol fogyasztása
- Amfetaminok
- Kámfor
- Klorokvin
- Kokain-túladagolás
- Ólom
- Pentiléntetrazol
- Sztrichnin
Túlzott használat utáni elvonás
- Alkohol
- Altatók
- Nyugtatok
A szedett gyógyszerek ártalmas mellékhatása
- Ceftazidim
- Klórpromazin
- Imipenem
- Indometacin
- Meperidin
- Fenitoin
- Teofillin
346
Agyi és idegi megbetegedések
A görcsrohamok tünetei a keletkezés helyének megfelelően
| A kóros elektromos kisülés helye | Tünetek |
| Homloklebeny | Rángások bizonyos izmokban |
| Nyakszirtlebeny | Villogó fény hallucinációi |
| Fali lebeny | Zsibbadás vagy bizsergés a test bizonyos részein |
| Halántéklebeny | Képi hallucinációk és összetett ismétlődő magatartás, például körben járás |
| A halántéklebeny elülső része | Rágó mozgások, ajak- harapdálás |
| A halántéklebeny elülső részének belső része | Erős szaglási hallucinációk, amelyek kellemesek és kellemetlenek egyaránt lehetnek |
vagy az agy nagy területét érintheti, ami konvulzióhoz vezet (izomgörcsök és rángások testszerte). A betegnek lehetnek rövid tudatzavarai is. Elveszíti az eszméletét, izomszabályozását vagy hólyagszabályozását és zavarttá válik. A görcsrohamot gyakran aurák, amelyek rendszerint szag-, íz-, vagy látási érzetek, vagy a roham közeledtének intenzív előjelei előzik meg. Néha ezek az érzetek kellemesek, máskor viszont rendkívül kellemetlenek. Az epilepsziás betegek kb. 20%-a tapasztal aurát.
A görcsroham rendszerint 2-5 percig tart. Megszűntekor a betegnek fájhat a feje, izomfájdalmai, szokatlan érzései vannak, zavart, és rendkívül fáradt (roham utáni állapotnak hívjuk). Rendszerint nem emlékszik arra, mi történt a görcsroham alatt.
Gyermekkori görcsök
és lázgörcsök
Ez a kétféle görcsroham majdnem kizárólag csak gyermekekben jelentkezik. A gyermekkori görcsökben a hátán fekvő gyermek hirtelen felemeli és behajlítja a karjait, előrehajlítja a nyakát és a felsőtestét, és kiegyenesíti a lábait. A rohamok csak néhány másodpercig tartanak, de egy nap alatt sokszor visszatérhetnek. Általában 3 éves kor alatt jelentkeznek. Sok esetben a későbbi élet során jellemző módon más rohamformákká alakul át. A legtöbb gyermekben a görcsökhöz szellemi visszamaradottság, vagy idegfejlődési gyengeség társul. A szellemi visszamaradottság rendszerint felnőttkorra is megmarad. A görcsrohamokat nehéz epilepsziaellenes szerekkel megszüntetni.
A lázgörcsök a láz idején 3 hónapostól 5 éves korig jelentkeznek. A gyermekek 4%-ában fordulnak elő, és családi halmozódást mutatnak. A legtöbb gyermeknek csak egyetlen lázgörcse lép fel, és a legtöbb görcs kevesebb mint 15 percig tart. A lázgörcsön átesett gyermekekben valamivel nagyobb valószínűséggel fejlődik ki epilepszia a későbbi évek során.
Az epilepszia lényege a visszatérő görcsrohamokra való hajlam.
A felnőtt lakosság 2%-ának alakul ki görcsrohama valamikor az élete során. Ezeknek egyharmada visz- szatérő görcsroham, epilepszia. Az epilepsziások 25%-ában az epilepszia oka kimutatható elektroenke- falográfiás (EEG) vizsgálattal, ami kóros agyi elektromos aktivitásra utal, vagy mágneses rezonancia (MRI) vizsgálattal, amely hegeket mutat az agy kis területein. Egyes esetekben ezek a hibák mikroszkopikus hegek lehetnek, amiket az agy sérülése okoz születéskor, vagy később. A görcsrohamok néhány típusa örökletes (pl. a fiatalkori mioklónuszos epilepszia). Az epilepsziás betegek fennmaradó részét idiopátiásnak nevezik, ami annyit jelent, hogy nincs egyértelmű agykárosodás, és a rohamok oka ismeretlen.
Idiopátiás epilepsziásokban az első görcsroham általában 2 és 14 éves kor között jelentkezik. Akét éves
Görcsrohamokkal járó betegségek
347
kor alatt jelentkező görcsrohamot általában agyi defektus, a vér kémiai egyensúlyának felborulása vagy magas láz okozza. A 25 éves kor után jelentkező görcsrohamok hátterében viszont inkább agyi sérülés, szélütés, daganat vagy más betegség áll.
Az epilepsziás görcsrohamokat az ismétlődő hangok, villogó fények, videojátékok, sőt a test bizonyos részeinek érintése is kiválthatják. Ennél kisebb ingerek is kiválthatnak görcsrohamot epilepsziásokban. Nagyon erős ingerek, például bizonyos gyógyszerek, a vér alacsony oxigénszintje, vagy nagyon alacsony vércukorszint is kiválthat görcsrohamot még a nem epilepsziásokban is.
Az epilepsziás görcsrohamokat jellegzetességeik alapján osztályozzák. Az egyszerű parciális görcsrohamok elektromos kisülésekkel kezdődnek az agy kis területén és a kisülések ezen a területen maradnak. A beteg kóros érzeteket, mozgásokat, pszichés zavarokat tapasztal az érintett agyterületnek megfelelően. Például, ha az elektromos kisülés az agynak azon a területén jelentkezik, amelyik a jobb kéz mozgását szabályozza, a jobb kéz elkezdhet remegni és rángatózni, ha ugyanez a halántéklebeny elülső, belső lebenyében történik (szaglóközpont az agyban),A akkor a beteg rendkívül kellemes vagy kellemetlen szagokat érezhet. Pszichés zavarokban a betegnek déjá vu (ismeretlen helyzetet váratlanul ismerősnek lát) élménye lehet.
A Jackson-típusú görcsrohamban a görcsök a test egy bizonyos pontján kezdődnek, például a kézen vagy a lábfejen, aztán elindulnak felfelé a végtagon, ahogy az elektromos aktivitás terjed az agyban (Jackson mars). Az összetett parciális (pszichomotoros) görcsroham egy-két perces szakaszokkal kezdődik, mely alatt a beteg elveszti kapcsolatát a környezetével. A beteg tántoroghat, kezeit, lábait furcsán, céltalanul mozgatja, értelmetlen hangokat hallat, képtelen megérteni, amit mások mondanak és elutasítja a segítséget. A zavartság percekig tart és teljes felépülés követi.
A generalizált görcsrohamok (nagyroham, „grand mai” vagy tónusos-klónusos görcsök) rendszerint kóros elektromos kisülésekkel kezdődik az agy kis területén. A kisülések gyorsan terjednek a szomszédos agyi területekre, ezek működészavarát okozva. Az el
sődlegesen generalizált epilepsziában az agy nagy területére terjedő kóros kisülések széleskörű működészavarokat okoznak már a roham kezdetén. Ezekben a generalizált görcsrohamokban a betegek időlegesen elvesztik az eszméletüket, súlyos izomgörcsök és rángá- sok jelentkeznek testszerte, a fejük elfordul az egyik oldal felé, csikorgatják a fogukat és elvész a hólyagműködés szabályozása. Utána a betegnek fájhat a feje, időlegesen zavart és végletesen fáradt lehet, és rendszerint nem emlékszik a görcsroham alatt történtekre.
A kisrohamok (petit mai) gyermekkorban kezdődnek, rendszerint 5 éves kor alatt. Nem okoznak görcsöket és a nagyrohamhoz hasonló drámai tüneteket. Ehelyett 10-30 másodpercig tartó szakaszokban a beteg tekintete megmerevedik, pislog vagy rángatja az arcát. A beteg a környezetére nem reagál, de nem esik össze, nem ájul el és nem rángatódzik.
A sztátusz epileptikuszban, mely a görcsrohamok legsúlyosabb formája, a görcsrohamok nem szűnnek meg. Azonnali orvosi beavatkozás szükséges, mert az erős izom-összehúzódások miatt a beteg nem tud megfelelően lélegezni, és az elektromos kisülések az egész agyra kiterjednek. Gyors beavatkozás nélkül a szív és az agy túlterhelné válik, maradandóan károsodhat, és a beteg meg is halhat.
Az eszméletét vesztő betegnek, akinek teste görcsben rángatózik, maga alá vizel, vagy pedig hirtelen zavarttá és szórakozottá válik, valószínűleg epilepsziás rohama van. A valódi epilepsziás rohamok azonban sokkal kevésbé gyakoriak, mint azt a legtöbb ember gondolja. A legtöbb eszméletvesztéses epizódot vagy kóros viselkedést nem az agy kóros elektromos kisülései okozzák.
A roham szemtanújának beszámolója nagyon sokat segíthet az orvosoknak. A szemtanú pontosan el tudja mondani, hogy mi történt, a beteg azonban rendszerint nem. Egy roham körülményeinek pontos leírásához a következő adatok szükségesek: milyen gyorsan kezdődött, voltak-e kóros izommozgások, például fej-, nyakvagy arcizomgörcs, beleharapott-e a nyelvébe, maga alá
▲ lásd a 279. oldalon lévő ábrát
348
Agyi és idegi megbetegedések
A görcsroham alatti agytevékenység
Az elektroenkefalogram (EEG) az agy elektromos tevékenységének a felvétele. A felvétel készítésére használt eljárás egyszerű és fájdalmatlan: körülbelül 20 kis elektródát helyeznek a fejbőrre, és normális állapotban felveszik az agy aktivitását. Aztán a beteget különböző ingereknek teszik ki, mint például éles vagy villogó fény, amelyek görcsrohamot produkálhatnak. A görcsroham alatt az agy aktivitása fokozódik, ami egyenetlen, fűrészfogas hullámmintát produkál. A különböző típusú görcsrohamoknak különböző hullámmintái vannak.
Egészséges felnőtt
agyhulláma
Epilepsziás kisroham
(petit mai)
Epilepsziás nagyroham
(grand mai)
vizelt-e, mennyi ideig tartott a roham és milyen gyorsan tért magához a beteg. Azt is tudni kell, hogy a beteg mit tapasztalt. Volt-e előjele annak, hogy valami szokatlan fog történni? Volt-e valami, ami kiválthatta a rohamot, például bizonyos hangok vagy villanó fények?
A roham leírásának megfigyelése mellett a görcsroham vagy az epilepszia diagnózisához elektroenkefa- lográfiát (EEG) is használnak, ami az agy elektromos tevékenységét méri. A vizsgálat fájdalmatlan és kockázatmentes. Az elektródákat a fejbőrre helyezik és mérik az agyon belüli elektromos impulzusokat. Mivel a kóros elektromos kisülések leginkább túl kevés alvás után jelentkeznek, ezért a vizsgálatot néha akkorra időzítik, amikor a beteget szándékosan ébren tartották 18-24 óráig.
Az EEG felvételen kóros elektromos kisüléseket keresnek. Még ha a roham nem is jelentkezik a felvétel
▲ lásd a 73. oldalt
■ lásd a 374. oldalon lévő ábrát
ideje alatt, a rendellenességek jelen lehetnek. Mivel azonban az EEG vizsgálat időben korlátozott, a rohamnak megfelelő aktivitás hiányozhat, és a felvétel normálisnak tűnhet még epilepsziás betegben is.
Ha egyszer az epilepsziát diagnosztizálták, további vizsgálatokra van szükség, hogy kezelhető okot találjanak. Vérvizsgálattal a vér cukor, kalcium és nátrium szintjét mérik, megvizsgálják a máj- és veseműködés épségét és a fehérvérsejtszámot, mivel ezek felszaporodása fertőzést jelez. Gyakran végeznek elektrokar- diográfiát^ hogy lássák, van-e szívritmuszavar, mert ez elégtelen agyi vérellátást okozhat, ami eszméletvesztést eredményezhet. Általában készítenek komputertomográfiás (CT) vagy mágneses rezonanciás (MRI) felvételt az agyi és egyéb daganatok, régebbi szélütések, kis hegek és sérülés okozta károsodások kiderítésére. Az agyi fertőzés kórisméréséhez gerinc- csapolásraB is szükség lehet.
Ha kezelhető ok, például daganat, fertőzés vagy kóros cukor-, illetve nátriumszint mutatható ki, akkor először ezt kezelik. Ha ez a belgyógyászati kezelés sike-
Görcsrohamokkal járó betegségek
349
rés, akkor a rohamot magát esetleg nem is kell kezelni. Ha nem találnak okot, vagy ha a talált ok nem teljesen gyógyítható vagy kézben tartható, akkor gyógyszerekre lehet szükség a további rohamok megelőzésére. Csak később derül ki, hogy a görcsrohamok visszatérők lesznek-e. A betegek egyharmadában visszatérnek a rohamok, a többi kétharmadnak csak egy rohama van. Az egyszeri rohamokat általában nem szükséges gyógyszeresen kezelni, de a visszatérőket igen.
A rohamokat számos ok miatt célszerű megelőzni. A heves, gyors izom-összehúzódások fizikai sérülést okozhatnak, sőt csontokat is törhetnek. A váratlan eszméletvesztés baleseteket és eleséskor komoly sérülést okozhat. A nagyroham viharos elektromos aktivitása kisebb agyi károsodásokat okozhat. A legtöbb epilepsziás azonban az élete során tucatnál is több rohamon esik át, és nem szenved komolyabb agysérülést. Bár az egyes rohamok nem károsítják az értelmi színvonalat, a visszatérők esetében azonban ez előfordulhat.
A epilepszia elleni szerek az epilepsziások több mint felében a nagyrohamokat teljes mértékben meg tudják előzni, harmadában pedig jelentősen csökkentik a rohamok gyakoriságát. A gyógyszerek hatása valamivel enyhébb a kisrohamokban. A kezelésre reagáló betegek fele tudja abbahagyni a kezelést visszaesés nélkül. Egyetlen olyan szer sincs, amely az összes rohamtípus kezelésére alkalmas lenne. Egyesek képesek a rohamaikat egyetlen fajta gyógyszerrel megelőzni, másoknak többfélét kell szedni.
Mivel a sztátusz epileptikusz sürgősségi állapot, a betegnek nagy adag epilepszia elleni gyógyszert kell adni intravénásán, amilyen gyorsan csak lehet. Vigyázni kell az elhúzódó roham alatti sérülések elkerülésére.
Noha az epilepszia elleni szerek igen hatékonyak, vannak mellékhatásaik is. Számos gyógyszer álmosságot okoz, de gyermekeknek adva ■ látszólag ellentétes módon – fokozott aktivitást eredményez. Rendszeres időközönként vizsgálatot kell végezni a vesék, a máj és a vérsejtek állapotát illetően. A epilepszia elleni gyógyszereket szedőknek ismerniük kell a lehetséges mellékhatásokat és ezek első jeleire orvoshoz kell fordulniuk.
Az epilepszia elleni szerek adagját nehéz megállapítani, mert elég nagynak kell lennie, hogy megelőzze a rohamot, de nem lehet olyan nagy, hogy a mellékhatások gondokat okozzanak. A mellékhatások megjelenéséhez és a gyógyszer vérszintjéhez igazítják az adagokat. Az epilepszia elleni gyógyszereket az előírásnak megfelelően kell szedni. Az orvos engedélye nélkül semmilyen más gyógyszert nem szabad egyidejűleg alkalmazni, mert megváltoztathatják az epilepszia elleni gyógyszerek vérszintjét. Minden epilepszia elleni gyógyszert szedőnek rendszeresen fel kell keresnie orvosát ellenőrzés és a gyógyszer beállítása céljából, és
Az epilepszia kezelésére használt gyógyszerek
Gyógyszer Az epilepszia A lehetséges típusa mellékhatá
sok
| Etosuximid | Kisroham | Fehérvérsejt- és vörösvértest- szám csökkenés |
| Fenitoin (phenytoin) | Generalizált, parciális roham | Fogíny duzzadás (megvas- tagodás) |
| Fenobarbitál | Generalizált, parciális roham | Kábultság |
| Gabapentin | Parciális roham | Kábultság |
| Karbamazepin | Generalizált, parciális roham | Fehérvérsejt- és vörösvértest- szám csökkenés |
| Lamotrigin | Generalizált, parciális roham | Kiütések |
| Primidon | Generalizált, parciális roham | Kábultság |
| Valproát | Gyermekkori görcsök, kis roham | Súlygyarapodás, hajhullás |
mindig magánál kell hordania egy cédulát, amin a neve, a betegsége diagnózisa és a szedett gyógyszerei szerepelnek.
A legtöbb epilepsziás a rohamok közt egészségesnek látszik és úgy is viselkedik. Normális életet élhetnek. Van azonban néhány szokás és viselkedésfonna, amit lehet, hogy meg kell változtatniuk. Például az epilepsziás rohamra hajlamos embereknek nem szabad alkoholtartalmú italokat inni. Továbbá a legtöbb állam törvénye tiltja a vezetést az epilepsziásoknak, amíg legalább 1 rohammentes év le nem telik.
350
Agyi és idegi megbetegedések
A családtagokat és a közeli barátokat meg kell tanítani arra, hogyan segítsenek a roham jelentkezésekor. Néhányan azt hiszik, hogy azonnal védeni kell a nyelvet, az ilyen erőfeszítések azonban többet árthatnak, mint segíthetnek. A fogak megsérülhetnek, vagy a beteg akaratlanul megharaphatja a segítőt, amint az izomösszehúzódás zárja az állkapcsát. Fontos, hogy megvédjék a beteget az eleséstől, meglazítsák a ruhát a nyaka körül, és párnát helyezzenek a feje alá. Az eszméletét vesztett beteget az oldalára kell fordítani, hogy könnyítsenek a légzésén. Soha nem szabad magára hagyni addig, amíg teljesen magához nem tért és nem
mozog normálisan. Rendszerint helyes, ha a beteg orvosát értesítik.
Az epilepsziás betegek 10-20%-ában egyetlen gyógyszer sem előzi meg a visszatérő rohamokat. Ha valamilyen agyi eltérésre derül fény, és az kis területre korlátozódik, akkor a műtéti eltávolítás megoldhatja a problémát. A két agyféltekét összekötő idegpályák (korpusz kallózum) átvágása akkor segíthet, ha több gócból indul ki a roham vagy nagyon gyorsan terjed szét az agy minden részére. Műtét csak akkor jön szóba, ha egyetlen gyógyszer sem hatásos, vagy mellékhatásuk tűrhetetlen.
‘ ‘W. FEJEZET
A szélütés és egyéb agyi
érbetegségek
Az agyi vérellátás elakadása esetén az oxigénhiánytól az idegsejtek elpusztulhatnak vagy károsodhatnak. Az agyon belül vagy körülötte kialakuló vérzésektől is károsodhatnak az idegsejtek. A kialakuló idegrendszeri betegségeket agyér betegségeknek (cerebrovaszku- láris) hívjuk, mivel az agyi (cerebrum) erekhez tartozó (vaszkuláris) kórképekről beszélünk.
Az agy részeinek rövid ideig tartó elégtelen vérellátását hívjuk átmeneti iszkémiás (oxigénhiányos) rohamnak, ami időleges agyi működési zavar. Mivel a vérellátás gyorsan helyreáll, az agyszövet nem pusztul el, mint szélütés esetén. Az átmeneti iszkémiás roham gyakran figyelmeztető előjele a szélütésnek.
A nyugati országokban a szélütés a leggyakoribb oka a rokkantságot okozó idegrendszeri betegségeknek. A magas vérnyomás és az ateroszklerózis (az artériafal megkeményedése zsíranyagoktól) a szélütés fő rizikó tényezői. A szélütés előfordulása az utóbbi évtizedben csökkent, főleg azért, mert az emberekben tudatosult a magas vérnyomás és a magas koleszterinszint kezelésének fontossága.
A vérzés vagy a vérellátási akadály helyétől függ, hogy a szélütés vagy az átmeneti iszkémiás roham ho
▲ lásd a 119. oldalon lévő ábrát
gyan érinti a szervezetet. Az agy minden területének külön vérellátása van. Például ha a bal lábat mozgató izmok központját ellátó ér záródik el, akkor a láb gyenge vagy bénult lesz. Ha a jobb kar tapintásérző központja sérül, akkor a jobb kar érzőműködése vész el. A működéskiesés azonnal a szélütést követően a legnagyobb. Néhány működés azonban rendszerint visszatér, mert néhány idegsejt ugyan elpusztult, de mások csak megsérültek, és felépülhetnek.
Ritkán ép vérellátás mellett jelentkezik a szélütés vagy az átmeneti iszkémiás roham, mert a vér oxigéntartalma nem elegendő. Ez súlyos vérszegénység, szén- monoxid-mérgezés esetén, vagy olyan állapotokban fordul elő, amelyekben rendellenes vérsejtek termelődnek, illetve vérrögképződési hajlam esetén, mint például leukémiában vagy policitémiában.
Az átmeneti iszkémiás roham (transiens ischaemiás attack – TIA) agyi müködészavar, amit az agy vérellátásának átmeneti hiánya okoz.
Az artériák falán levő zsírból és kalciumból álló anyagból (ateroma)A kis darabkák leválhatnak, és elakadhatnak az agy kis ereiben, így időlegesen elzárják
A szélütés és egyéb agyi érbetegségek
351
azokat, azaz átmeneti iszkémiás roham lép fel. Összetapadt vérlemezkék vagy vérrögök is okozhatnak érelzáródást, ami szintén átmeneti iszkémiás rohamhoz vezet. Az átmeneti iszkémiás roham esélye nagyobb magas vérnyomás, ateroszklerózis, szívbetegség (főleg billentyűhiba vagy ritmuszavar), cukorbetegség vagy vörösvértest-szaporulat (policitémia) esetén. Az átmeneti iszkémiás roham gyakoribb középkorúakban, és egyre valószínűbb a kor előrehaladtával. Átmeneti iszkémiás roham – ritkán – olyan fiatal felnőttekben vagy gyermekekben jelentkezik, akik szívbetegségben vagy vérképzőrendszeri betegségben szenvednek.
Az átmeneti iszkémiás roham hirtelen kezdődik és rendszerint 2-30 percig tart. Ritkán tart tovább, mint 1-2 óra. A tünetek változatosak a vér- és oxigénhiányos agyi területtől függően. Ha a nyaki főverőérből elágazódó artériák érintettek, akkor általában az egyik szem vaksága vagy érzészavarok és izomgyengeség tapasztalható. Ha a csigolyaközti artériából az agy hátsó részén elágazódó erek érintettek, akkor szédülés, kettős látás és általános izomgyengeség a leggyakoribb tünet. Összességében azonban sokféle tünet jelentkezhet, melyek a következők:
- Rendellenes érzések vagy érzéskiesések az egyik karon vagy lábon, illetve a test fél oldalán.
- Gyengeség vagy bénulás az egyik karon vagy lábon, illetve a test fél oldalán.
- Részleges látás- és hallásvesztés.
- Kettős látás.
- Szédülés.
- Elkent beszéd.
- A megfelelő szavak megtalálása vagy kimondása nehézzé válik.
- Képtelen felismerni a testrészeit.
- Szokatlan mozgások.
- A hólyagműködés zavara.
- Egyensúlyzavar és elesés.
- Eszméletvesztés.
A tünetek a szélütéshez hasonlók, de időlegesek és Gsszafordíthatók. Az átmeneti iszkémiás roham hajlamos az ismétlődésre. A betegnek lehet naponta több rohama vagy csak 2-3 néhány év alatt. Az esetek egyhar- madában az átmeneti iszkémiás rohamot szélütés követi. Az ilyen szélütéseknek körülbelül fele jelentkezik az anneneti iszkémiás rohamot követő egy évben.
Az agy vérellátása
Az agyat két pár nagy artéria látja el vérrel: a két nyaki föveröér (karotisz artéria) a nyak elülső oldalán, míg a csigolyaközti (vertebrális) artériák a nyak hátsó oldalán, a gerincoszlopban viszik fel a vért a szívből az agyba. Ezek a nagy artériák (verőerek) egy artériás körbe lépnek, melyekből kisebb artériák ágaznak szét – ez egészében egy körforgalmi csomóponthoz hasonlít. Az ágak az agy minden részébe eljuttatják a vért.
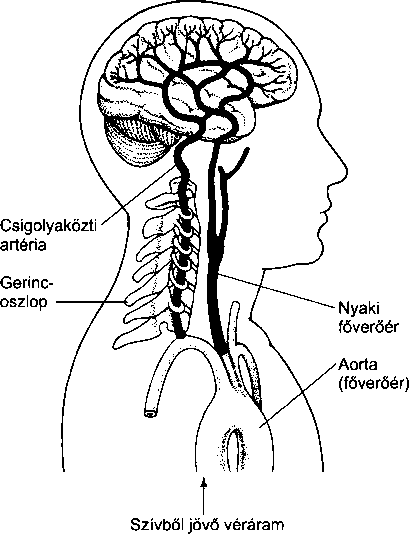
Elsődleges diagnosztikus jelek az agy egy bizonyos területének működészavarára utaló, hirtelen kezdődő és elmúló idegrendszeri tünetek. Azonban más betegségek, például epilepszia, daganatok, migrénes fejfájás vagy rendellenes vércukorszint is járhatnak hasonló tünetekkel, így további vizsgálatok szükségesek. Mivel
352
Agyi és idegi megbetegedések
agykárosodás nem alakul ki, ezért nem lehet a diagnózist komputertomográfiás (CT) vagy mágneses rezonancia (MRI) vizsgálattal felállítani, melyekkel a szélütés kimutatható.
Van néhány eljárás, amit az egyik vagy mindkét nyaki főverőér lehetséges elzáródásának kimutatására használnak. A véráramlás zavara hangjelenséget okoz, amit zörejnek hívnak. Ez sztetoszkóppal hallható. Zörejek előfordulhatnak azonban kifejezett elzáródás nélkül is. A következő lépés rendszerint az ultrahang- és Doppler-áramlás-vizsgálat. A kettőt párhuzamosan végzik, hogy megmérjék az elzáródás nagyságát és az átáramló vér mennyiségét. Ha a nyaki főverőér súlyosan szűkült, akkor az artériák MRI vizsgálatát vagy agyi angiográfiát végezhetnek az elzáródás nagyságának és helyének meghatározására. Az angiográfia során a nyak és a fej röntgenfelvételein látható a kontrasztanyaggal előzőleg feltöltött erek rajzolatai
A nyaki főverőér vizsgálatától eltérően a vertebrális artériák ultrahang- és Doppler-áramlás-vizsgálata kevésbé hasznos. Az MRI vizsgálat és az angiográfia az egyetlen biztos módszer a vertebrális artériák betegségének kimutatására. A vertebrális artériák elzáródásai azonban esetenként nem távolíthatók el, mert a műtét nehezebb, mint a nyaki verőerek esetében.
Az átmeneti iszkémiás roham kezelése a szélütés megelőzésére irányul. A szélütés legfontosabb kockázati tényezői a magas vérnyomás, a magas koleszterinszint, a dohányzás és a cukorbetegség. Az első lépés a szélütés megelőzésében e rizikótényezők megkeresése és kiküszöbölése, ha lehetséges. Adhatók a vérlemez- kék összetapadási hajlamát csökkentő gyógyszerek, ez ugyanis a szélütés egyik fő oka. E gyógyszerek közül az egyik leghatásosabb az aszpirin. Rendszerint 1-3 kis hatóanyagtartalmú tablettát rendelnek naponta. Néha dipiridamolt alkalmaznak, de ez többnyire nem hatásos. Tiklopidint is lehet adni, ha a beteg nem bírja az aszpirint. Ha nagyobb hatású gyógyszerek adása szükséges, akkor véralvadásgátlókat írhatnak elő, pl. heparint vagy warfarint.
▲ lásd a 287. oldalt
■ lásd a 356. oldalt
* lásd a 119. oldalon lévő ábrát
A nyaki főverőér elzáródásának mértékétől függ a kezelés. Ha az ér több mint 70%-a elzáródott, és a betegnek szélütésszerű tünetei voltak az elmúlt 6 hónapban, akkor a szélütés megelőzése céljából az elzáródás műtéti eltávolítására lehet szükség. Kisebb elzáródásokat csak akkor távolítanak el, amikor további átmeneti iszkémiás rohamhoz vagy szélütéshez vezetnek. A műtét során (endarterektómia) a sebész lekaparja a zsíros lerakódásokat a karotisz faláról. A műtét során azonban 1-2%-ban szélütés léphet fel. Tünetet nem okozó kisebb elzáródások műtéti megoldása nagyobb kockázattal jár, mintha nem történik beavatkozás.
A szélütés (cerebrovaszkuláris történésnek is nevezik) az agyszövet elhalása, mely létrejöhet az agyi terület elégtelen vérellátása és oxigénhiánya miatt (cerebrális infarktus), vagy agyvérzés (cerebrális hemorhágia) következményeként.
A szélütés oka vagy az agyi vérszegénység (iszkémiás szélütés) vagy az agyvérzés. Az iszkémiás szélütésben a vérellátás az agy egy részében megszűnik, mert ateroszklerózis vagy vérrög zárja el az eret. A vérzéses szélütésben egy ér megpattan, ami megakadályozza a normális véráramlást és lehetővé teszi a vér kifolyását az agyszövetbe. Ez aztán az érintett agyi terület pusztulásához vezet®
Iszkémiás szélütés esetén az elzáródás az agyi erekben bárhol kialakulhat. Például nagy zsíros lerakódás (atero- mat* * fejlődhet ki a nyaki főverőérben, ami oly mértékben csökkenti a véráramlást, hogy az „épphogy csöpög”, mint egy eldugult vízvezeték. Ez az állapot súlyos, mert mindegyik nyaki főverőér az agy nagy területeit látja el vérrel. A zsíros anyag leszakadhat az artéria faláról és beszorulhat egy kisebb artériába, amit teljesen elzárhat. A nyaki főverőerek, illetve a vertebrális (gerincvelői) artériák és ágaik máshogy is elzáródhatnak. Például a szívben vagy a szívbillentyűkön képződött vérrögök leválhatnak (embólussá válnak), majd a vérrel az agyi erekbe juthatnak, és megakadhatnak bennük. Az eredmény em- bóliás szélütés (cerebrális embólia). Az ilyenfajta szélütés a szívműtéten átesett betegeken vagy a ritmuszavarban (főleg pitvarfibrillációban) szenvedőkön a leggyakoribb. A zsírembólia ritka oka a szélütésnek. Sok apró, zsíros embólus kerülhet a vérbe a csontvelőből csonttörésekkor, amik végül az artériában egyesülnek.
A szélütés és egyéb agyi érbetegségek
353
Szélütést okozhat az agyi artériák gyulladás vagy fertőzés okozta szűkülete is. A kokain, az amfetamin és hasonló élvezeti szerek szintén szűkíthetik az agyi ereket, és így szélütést okozhatnak.
Hirtelen vérnyomásesés annyira csökkentheti az agyi véráramlást, hogy a beteg elájul. Szélütést okozhat azonban a súlyos és hosszan tartó alacsony vérnyomás is. Ez a helyzet akkor is, amikor a beteg sok vért veszít sérüléskor vagy műtét után, illetve szívrohama vagy más ritmuszavara van.
A legtöbb szélütés hirtelen kezdődik, gyorsan kifejlődik és percek alatt agykárosodást okoz (teljes szélütés). Kevésbé gyakori esetben a szélütés néhány órától egy-két napig rosszabbodik, mivel egyre nagyobbodó területen hal el az idegszövet (súlyosbodó szélütés – „stroke in evolution”). A rosszabbodást rendszerint – de nem mindig – stabil szakaszok szakítják meg, ezalatt az érintett terület időlegesen nem növekszik, vagy némileg csökken. Sokféle tünet jelentkezhet az érintett agyterületnek megfelelően. A tünetek azonosak lehetnek az átmeneti iszkémiás rohamok szimptómáival. Az idegrendszeri működészavar azonban többnyire súlyosabb, kiterjedtebb, kómával vagy eszméletlenséggel jár, és maradandó. Továbbá a szélütés depressziót és az érzelmek szabályozásának képtelenségét is okozhatja.
A szélütés az agy vizenyős duzzanatát hozhatja létre. Ez a duzzanat különösen veszélyes, mert a koponya csak korlátozott helyet enged a terjeszkedésre. A létrejövő nyomás tovább károsíthatja az idegszövetet, és ez az idegrendszeri zavarokat tovább ronthatja annak ellenére, hogy a szélütés maga nem növekszik.
A szélütés diagnózisa a kórelőzmény és a fizikális vizsgálat alapján rendszerint felállítható. A fizikális vizsgálat segít az agykárosodás pontos helyének meghatározásában. A diagnózis megerősítésére általában komputertomográfiát (CT) vagy mágneses rezonancia i MRI) vizsgálatot végeznek, de ezek a vizsgálatok olykor a kezdet után még napokig nem mutatják ki a szélütést. A CT és az MRI vizsgálatok segíthetnek kizárni z vérzés vagy agytumor okozta szélütést. Ritka esetekben. amikor azonnali műtét jön szóba, angiográfiát végezhetnek.
Meg kell próbálni meghatározni a szélütés pontos okát. Főként az az érdekes, hogy a szélütést vajon az
A szélütés miért csak a test egyik oldalát érinti?
A szélütés általában csak az agy egyik oldalát károsítja. Mivel az agyban az idegek kereszteződnek és átkerülnek a másik oldalra, a tünetek a sérüléssel szemközti oldalon jelentkeznek.
A szélütés helye A károsodás oldala
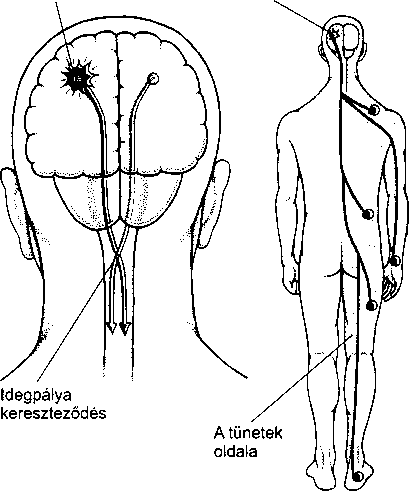
agyba jutó leszakadt vérrög (embólia), vagy atero- szklerózisos érelzáródás (aterotrombózis) okozta-e. Amikor embólia az ok, akkor nagyon valószínű, hogy újabb szélütés fog bekövetkezni, hacsak nem kezelik az alapbetegséget. Például, ha vérrögök alakulnak ki a szívben, mert a szívverés szabálytalan, akkor a ritmuszavar kezelése megakadályozhatja új vérrögök és egy újabb szélütés kialakulását. Ebben az esetben általában EKG-t (rendellenes szívritmust keresnek), és más szívvizsgálatot is végezhetnek. Ilyen vizsgálatok közé tartozik a Holter-vizsgálat, melynek során folyamatos 24 órás elektrokardiográfiás vizsgálatot készítenek, és az
354
Agyi és idegi megbetegedések
echokardiográfía, mellyel a szív üregeit és billentyűit vizsgálják.A
Más, például laboratóriumi vizsgálatok kevés segítséget nyújtanak, de elvégzik őket, hogy megbizonyosodjanak arról, hogy a szélütést nem a vörösvértestek hiánya (anémia), a túl sok vörösvértest (policitémia), a fehérvérsejtek rákja (leukémia), vagy fertőzés okozza. Gerinccsapolás (lumbálpunkció) ritkán szükséges szélütés után. Valóságban ezt a vizsgálatot csak akkor lehet végezni, ha az orvos biztos abban, hogy nem áll fenn agynyomás-fokozódás, ami rendszerint CT vagy MRI vizsgálat után derül ki. A gerinccsapolást agyi fertőzés gyanúja esetén, az agy-gerincvelői folyadék nyomásának mérésére, vagy a szélütés okozta esetleges vérzés kimutatása céljából végzik.
A legtöbb, szélütést elszenvedett betegben az idegrendszer összes vagy legtöbb eredeti működése visszatér, és évekig normális életet élhetnek. Mások fizikailag és szellemileg is károsodnak, képtelenek rendesen mozogni, beszélni vagy enni. Az első pár nap alatt általában nem lehet megjósolni, hogy a beteg állapota javulni vagy rosszabbodni fog-e. A féloldali bénulással járó esetek 50%-ában, és a kevésbé súlyos tünetekkel járó esetek többségében a kórház elhagyása után idővel néhány mozgás visszatér, és a betegek végül képesek alapvető szükségleteik ellátására. Tisztán tudnak gondolkodni, megfelelően tudnak járni, annak ellenére, hogy az érintett végtag csak korlátozottan használható. A kar használata gyakrabban korlátozott, mint a lábé.
A szélütött betegek 20%-a a kórházban meghal. Ez az arány idősebbekben magasabb. A szélütés bizonyos tünetei alapján megjósolható, hogy a kimenetel valószínűleg kedvezőtlen lesz. Az eszméletlenséggel, illetve légzési és szívműködési zavarral járó szélütések különösen súlyosak. Azok az idegrendszeri tünetek, amelyek hat hónap múlva is fennállnak, valószínűleg maradandók, bár egyesekben folyamatos, lassú javulás tapasztalható. Az idősebbek szervezetét a betegség jobban megviseli, mint a fiatalokét. Ha egyéb súlyos betegség is fennáll, a betegek nehezebben épülnek fel.
A lásd a 76. oldalt
■ lásd a 403. oldalt
A szélütés lehetőségére utaló tünetek azonnali orvosi beavatkozást igényelnek. A gyors beavatkozás néha csökkenti vagy meg is akadályozhatja a további károsodásokat. A szélütés sok hatását kell kezelni, főleg az első néhány órában. Először rendszerint oxigént adnak és vénakatétert helyeznek be, hogy biztosítva legyen a további folyadék- és tápanyagellátás.
Elhúzódó szélütésben véralvadásgátlókat, például heparint adnak. Ezek azonban hatástalanok a teljesen kifejlődött szélütésben, általában nem adhatók magas vérnyomás esetén, illetve sohasem adják agyvérzésben, mert növelik a vérzés kockázatát.
A legújabb kutatások szerint a bénulás és más tünetek megakadályozhatok vagy visszafordíthatok olyan gyógyszerekkel, amelyek oldják a vérrögöket. Ilyenek például a sztreptokináz vagy a szöveti plazminogén aktiváló faktor. Ezeket a szélütés kezdetétől számított 3 órán belül adják. Gyors vizsgálattal meg kell állapítani, hogy a szélütés oka vérrög és nem vérzés, mely utóbbit nem lehet vérrög-oldással kezelni. Más új, jelenleg kísérleti stádiumban levő módszerek szerint bizonyos agyi ingerületátvivő anyagok gátlása kedvezően befolyásolja a kimenetel esélyeit.
Teljes szélütés esetén bizonyos mennyiségű idegszövet elpusztul, és a helyreálló vérellátás nem tudja a működését visszahozni. A műtétnek ezért rendszerint nincs jó hatása. Azonban a kisebb szélütés vagy az átmeneti iszkémiás roham után az elzáródás eltávolítása csökkentheti a további szélütések kockázatát olyan esetekben, amikor a nyaki főverőér több mint 70%-ban elzáródott.
Heveny szélütésben az agyi duzzanat és megnövekedett nyomás csökkentésére gyógyszereket adhatnak, pl. mannitolt vagy ritkán kortikoszteroidokat. Súlyos szélütés esetén – tüdőgyulladás miatt vagy a megfelelő légzés fenntartása érdekében – lélegeztetőgépre is szükség lehet.
Óvintézkedéseket kell tenni a felfekvések elkerülése érdekében, és fokozott figyelmet kell fordítani a hólyag- és bélműködés rendben tartására. Gyakran a szélütéssel együtt járó betegségeket is kezelni kell, így a szívelégtelenséget, ritmuszavarokat, magas vérnyomást és tüdőgyulladást. Mivel hangulatváltozások, főként depresszió kísérik a szélütést, a családnak és a barátoknak tájékoztatniuk kell a kezelőorvost, ha úgy tűnik, hogy a beteg hangulata nyomottá válik.B A depresszió gyógyszerrel vagy pszichoterápiával kezelhető.
A szélütés és egyéb agyi érbetegségek
355
Az idegszövet bizonyos mértékű pusztulása ellenére is az intenzív rehabilitáció sok betegnek segíthet legyőzni a rokkantságot. Az agy más részei ugyanis átvehetik a sérült területek feladatait.
A rehabilitáció azonnal elkezdődik a vérnyomás, a pulzus és a légzés stabilizálása után. Az orvosok, terapeuták (gyógytornász, dietetikus, pszichológus, stb.) és az ápolók közös szaktudása segít a beteg izomerejének megtartásában, az izommerevség és a felfekvések megakadályozásában (hosszantartó egyhelyben fekvés okozhatja), a járás és a beszéd újra tanulásában. A türelem és a kitartás alapvető fontosságú.
A kórházi kezelés után sok betegnek jó hatású a folyamatos rehabilitáció a kórházban, rehabilitációs központban vagy otthon. Munkaterápiás szakember és gyógytornász javasolhat módszereket, amik könnyebbé tehetik az életet, és biztonságossá a rokkant beteg otthonát.
.4 koponyáim vérzés (intrakraniális hemorhágia) a koponyán belül keletkező vérzést jelenti.
A vérzés az agyon belül vagy körülötte keletkezhet. Az agyon belüli vérzést állományi vérzésnek, az agy és az ún. „pókhálóhártya” közötti vérzést szubarachnoideális vérzésnek, az agyburkok rétegei közötti vérzést szub- durális vérzésnek, és a koponyacsont és az agyburok közötti vérzést epidurális vérzésnek hívjuk. Az idegsejtek elpusztulnak, függetlenül a vérzés helyétől. Mivel a koponyacsont kis helyet enged a tágulásnak, a vérzés gyorsan veszélyes szintre emelheti az agyban a nyomást.
Az 50 év alatti korosztály koponyaűri vérzéseinek leggyakoribb oka a fej sérülése. A A másik ok az arte- riovenózus fejlődési rendellenesség, ami az agyi artériák és vénák anatómiai rendellenessége. Az arteri- ovenózus fejlődési rendellenesség születéstől fogva jelen lehet, de csak a tünetek jelentkezésekor derül rá fény. Az arteriovenózus fejlődési rendellenesség vérzése hirtelen eszméletvesztést és halált okozhat, és általában kamaszkorú és fiatal felnőtteket sújt.
Néha az erek fala meggyengül és kiöblösödik. Az ilyen kiöblösödést hívják aneurizmának. A vékony falú aneurizma megrepedhet és vérzést okozhat. Az agyi aneurizma további oka a koponyaűri vérzéseknek, ami vérzéses szélütéshez vezet.
AZ AGYÁLLOMÁNYI VÉRZÉS
A szélütés egyik fajtája, amely az agyszövetbe történő bevérzést jelent.
Az agy állományi vérzés hirtelen fejfájással kezdődik, amit folyamatosan fokozódó idegrendszeri tünetek követnek, például izomgyengeség, mozgásképtelenség (bénulás), zsibbadás, beszéd- és látásképesség elvesztése és zavartság. Gyakori a hányinger, hányás, görcsrohamok és eszméletvesztés; e tünetek perceken belül megjelenhetnek.
A koponyaűri vérzés gyakran vizsgálatok nélkül is diagnosztizálható, azonban a komputertomográfiát (CT) vagy mágneses rezonancia vizsgálatot (MRI) szélütés gyanúja esetén általában elvégzik. Mind a két képalkotó eljárás segíthet elkülöníteni az iszkémiás szélütést a vérzésestől. Alkalmasak továbbá a károsodott agyszövet mennyiségének meghatározására és annak kimutatására, hogy más agyterületeken fokozódott-e a nyomás.
Lumbálpunkciót (gerinccsapolást) rendszerint nem végeznek, hacsak agyhártyagyulladásra vagy más fertőzésre nincs gyanú, illetve ha a képalkotó eljárás nem elérhető, vagy nem derít ki semmiféle zavart.
A vérzéses szélütés kezelése hasonló az iszkémiás szélütés kezeléséhez, de van két fontos különbség: vérzéses formában véralvadásgátlót nem adnak, viszont a műtét megmentheti a beteg életét, de gyakran marad vissza súlyos idegrendszeri rokkantság. Ilyen esetekben a műtét célja a felgyülemlett vér eltávolítása és a növekedett nyomás csökkentése.
A szélütés összes formája közt a vérzéses típus a legveszélyesebb. A szélütés rendszerint nagy és katasztrofális, főként, ha a betegnek idült magas vérnyomása van. A nagy vérzéssel járó esetek több mint fele néhány napon belül halálhoz vezet. A túlélők rendszerint visszanyerik eszméletüket és néhány agyműködés is visszatérhet, mivel a vérömleny felszívódik. A tünetek általában megmaradnak, de a kisebb vérzést szenvedő betegek állapota jelentős mértékben javulhat.
▲ lásd a 357. oldalt
356
Agyi és idegi megbetegedések
Az agyvérzések helyei
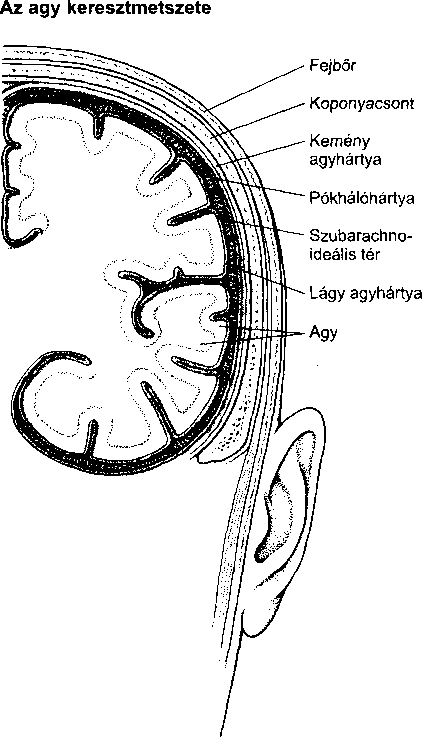
Agyon belüli
vérzés
Szubarachnoideális
vérzés

Vérzés az agyállományon
belül

Vérzés a szubarachno-
ideális térben
Szubdurális
vérzés
Epidurális
vérzés

Vérzés a pókhálóhártya
és a kemény agyhártya
között

Vérzés a kemény
agyhártya
és a koponyacsont között
A SZUBARACHNOIDEÁLIS VÉRZÉS
A szubarachnoideális vérzés az agy és az ún. pókhálóhártya közé (a szubarachnoideális térbe) jutó hirtelen vérzést jelent. A.
A vérzés forrása rendszerint egy gyenge ér (arteriovenózus fejlődési rendellenesség vagy aneurizma is lehet), amely hirtelen megreped. Néha ateroszklerózis vagy fertőzés gyengíti az érfalat, ami repedéshez vezet.
▲ lásd a 279. oldalon lévő ábrát
Az érfalrepedés bármely életkorban jelentkezhet, de leggyakrabban 25 és 50 év között. Ritkán fejsérülést is követhet.
A szubarachnoideális vérzést okozó aneurizmák rendszerint tünetmentesek az érfal repedése előtt. Néha azonban nyomhatnak egy ideget, vagy kis mennyiségű vér szivároghat belőlük, és ez figyelmeztető jeleket produkálhat, például fejfájást, arcfájdalmat, kettős látást vagy más látási zavarokat. A figyelmeztető jelek megjelenhetnek percekkel vagy akár hetekkel az érfal
A fejsérülések
357
repedése előtt. Az ilyen tünetekre az orvosnak azonnal fel kell figyelnie, mert lépéseket tehet az erős vérzés megakadályozására.
Az érfal repedése rendszerint hirtelen súlyos fejfájást okoz, amit gyakran rövid eszméletvesztés követ. Egyesek kómában maradnak, de többnyire magukhoz térnek, zavartnak és álmosnak érzik magukat. A vér és az agy-gerincvelői folyadék izgatja a körülöttük levő hártyákat (agyhártyák), ami fejfájást, hányást és szédülést okoz. Sokszor jelentkezik a szívritmus és a légzésszám gyakori ingadozása is, néha görcsrohamokkal együtt. A betegek perceken vagy órákon belül újra alu- székonnyá és zavarttá válnak. Az esetek 25%-ában alakulnak ki idegrendszeri tünetek, rendszerint a test féloldali bénulása.
Általában komputertomográfiával (CT) állítják fel a diagnózist, amely pontosan kimutatja a vérzés helyét. Ha szükséges, lumbálpunkciót végeznek, ami kimutatja a vért az agy-gerincvelői folyadékban még ha az kis mennyiségű is. A diagnózis megerősítésére és bármilyen szükséges műtét irányítására rendszerint 72 órán belül angiográfiát végeznek.
A vérzés első szakaszában a kiterjedt agykárosodás miatt körülbelül a betegek egyharmada, további 15%
pedig néhány héten belül, a későbbi vérzések miatt meghal. Nagyon jók a kilátások kis vérzések esetében, amelyek maguktól megszűntek és az angiográfia nem mutatja ki őket. Az aneurizma műtéti megoldása nélkül 6 hónapnál tovább túlélőknek minden évben 5%-os az esélye újabb vérzésre.
A szubarachnoideális vérzés után sok esetben a legtöbb vagy az összes szellemi és fizikai működés visz- szatér. Az idegrendszeri tünetek azonban olykor sokáig megmaradnak.
Szubarachnoideális vérzés gyanúja esetén a beteget azonnal kórházba kell vinni és óvni kell mindenféle megerőltetéstől. A súlyos fejfájás enyhítésére fájdalomcsillapítókat adnak. A nyomás csökkentése céljából néha csövet helyezhetnek a koponyaűrbe.
A későbbi végzetes vérzés esélyének csökkentésére a műtét során megkeresik és elzárják vagy megerősítik a gyengefalú artériát. A műtét nehéz, és az alkalmazott sebészi eljárás ellenére a halálozási arány magas, különösen stuporban vagy kómában lévő betegek esetében. A műtét megfelelő időpontja meglehetősen vitatható, és az egyéni tényezők alapján kell eldönteni. A legtöbb idegsebész a tünetek kezdetétől számitott 3 napon belül javasolja a műtétet. A beavatkozás kockázatát az operáció 10 vagy több napos halasztása csökkenti, de ugyanakkor növeli az időközbeni vérzések esélyét.
A koponya vastag, kemény csontja segít megvédeni az agyvelőt. E természet adta sisak ellenére az agy sokfele sérülésre hajlamos. A fejsérülések 50 éves kor alatt :öbb embert ölnek meg vagy tesznek rokkanttá, mint bármilyen egyéb idegrendszeri károsodás, és az Egyesült Államokban 35 év alatt a második vezető halálok a lövés okozta sérülések után. A súlyos fejsérülést szenvedők majdnem fele meghal.
Az agy megsérülhet a koponya sérülése nélkül is. sérülést okoz a hirtelen gyorsulás, ami a fejre mért er?s ütést követő lökés okoz, vagy a hirtelen lassulás, akkor jelentkezik, amikor a fej egy álló tárgyba
ütközik. Az agy az ütődés helyén vagy az ellenkező oldalon sérülhet. A gyorsulás-lassulás okozta sérüléseket olykor francia kifejezéssel coup contrecoup-nak (hatás-ellenhatás) hívják.
A súlyos fejsérülések megcsavarhatják, elnyirhatják vagy elszakíthatják az idegeket, az ereket és a szöveteket az agyban és az agy körül. Az idegpályák megszakadhatnak, vérzés és erős duzzadás jelentkezhet. A vérzés, a duzzadás és a folyadék-felhalmozódás (ödéma) hasonló hatású, mint egy agyban növekvő szövetmassza. A növekvő nyomás károsíthatja vagy elpusztíthatja az idegszövetet, mivel a koponya nem tud.tágulni. Az agy kopo-
358
Agyi és idegi megbetegedések
nyabeli helyzete miatt a nyomás leginkább lefelé nyomja az agyat. Az agy felső része belenyomódik az alsóbb részekkel (agytörzs) összekötő nyílásba; a nyomás az agy alsó részét, az agytörzset éri. Az állapotot herniációnak (beékelődésnek) hívják. Hasonló típusú hemiáció préselheti be a kisagyat és az agytörzset a koponya alapján levő nyíláson (öreglyuk – foramen magnum) keresztül a gerincvelőbe. A beékelődés életveszélyes lehet, mert az agytörzs szabályozza az életfontosságú működéseket, mint például a szívritmus és a légzés.
Olykor súlyos agykárosodás keletkezhet jelentéktelennek tűnő fejsérülések után is. A fejsérülés utáni agy körüli vérzésekre az idősebbek különösen hajlamosak (szubdurális vérömleny, lásd előző fejezet). Fejsérülés esetén a véralvadásgátló szereket szedőkben szintén nagyobb a vérzés veszélye.
Az agykárosodás gyakran okoz különböző fokú maradandó működészavart, ami a sérülés kiterjedtségétől függően változik. A károsodott agyterülettől függ, mely működések vesznek el. A sajátos, jól körülhatárolt tünetek segíthetnek a sérülés pontos helyének meghatározásában. Változások állhatnak be a mozgásban, az érzékelésben, a beszédben, a látásban és a hallásban. Kiterjedt károsodás érintheti a memóriát és az alvást, és zavartsághoz, illetve kómához vezethet.
A fejsérülések végső következményei széles skálán mozognak a teljes felépüléstől a halálig. A rokkantság típusa és súlyossága attól függ, hogy hol és milyen mértékben sérült az agy. Sok funkciót egynél több agyterület irányít, és az ép területek olykor átvehetik a sérült területek működéseit, ami részleges felépülést tesz lehetővé. Az öregedéssel együtt azonban egyre kevésbé képes az agy működéseket áttenni egyik területről a másikra. Például a gyermekekben a beszédkészséget különböző agyterületek látják el, de ugyanez felnőttben egy oldalra koncentrálódik. Ha 8 éves kor előtt a bal agyfélteke beszédközpontja súlyosan megsérül, akkor a jobb agyfélteke közel normális beszédműködést bizto-
▲ lásd a 362. oldalt
■ lásd a 372. oldalt
síthat. Azonban a beszédközpont felnőttkori sérülése nagy valószínűséggel maradandó károsodással jár.
Egyes működéseket, mint például a látást, a kar és láb mozgatását egyetlen terület irányítja az agy egyik oldalán. E területek károsodása rendszerint maradandó hiányosságot okoz. A rehabilitáció azonban segíthet a betegeknek minimálisra csökkenteni e hiányok befolyását az eredeti működésekre.
Súlyos fejsérülés esetén olykor amnézia fejlődik ki, azaz nem emlékeznek azokra az eseményekre, amelyek közvetlenül az eszméletvesztés előtt vagy után történ- tek.A Ha a beteg az első héten visszanyeri eszméletét nagyon valószínű, hogy visszatér az emlékezete.
Egyes agysérülések után, még ha az enyhe is, kifejlődhet az agyrázkódás utáni tünetegyüttes. A betegeknek jóval a sérülés után is folytonosan fáj a fejük és emlékezetzavaraik vannak.
A maradandó vagy idült vegetatív állapot, ami a nem végzetes fejsérülés legsúlyosabb következménye, teljes eszméletlenséggel járó, hosszantartó állapot majdnem normális ébrenléti és alvásciklusokkal.B Ez akkor következik be, amikor a bonyolult agyműködéseket szabályozó felső agyi területek, a talamuszt és az agytörzset kivéve elpusztulnak, amelyek az alvási ciklust, a testhőmérsékletet, a légzést és a szívműködést szabályozzák. A tudat visszatérése nem valószínű, ha a vegetatív állapot néhány hónapnál tovább fennáll. A beteg gondos ápolás mellett mégis évekig élhet ebben az állapotban.
A kórházba érkező fejsérültnél először az életműködéseket ellenőrzik: a szívműködést, a vérnyomást és a légzést. Ha a saját légzés elégtelen, lélegeztetést alkalmaznak. Azonnal megvizsgálják a beteg tudatállapotát és emlékezetét. Alapvető agyi működéseket is vizsgálnak: ellenőrzik a pupillák méretét, fényre történő reagálásukat, felmérik az érző működéseket (tűszúrásra adott válasz) és a kezek, lábak mozgásképességét. Komputertomográfiát (CT) vagy mágneses rezonancia vizsgálatot (MRI) végeznek a lehetséges agysérülések kiderítésére. Hagyományos röntgenfelvételen a koponyacsont törései vizsgálhatók, de ez módszer nem ad felvilágosítást az agy sérüléséről. Az agyduzzadás jelei a fejsérülést követő fokozódó aluszékonyság és zavart- ság, mélyülő eszméletlenség, emelkedő vérnyomás és
A fejsérülések
359
lassuló pulzus. Mivel a felszaporodó folyadék nyomásától az agy gyorsan károsodhat, gyógyszereket adnak a duzzadás csökkentésére. Kis nyomásmérő ültethető be a koponyába, amivel a kezelés hatásossága követhető.
A fejsérüléseknek sok fajtája lehet, például koponyatörés, agyrázkódás, agyzúzódás és szakadás, illetve koponyaűri vérömleny (hematóma).
A koponyatörés a koponyacsont törését jelenti.
A koponyatörés megsértheti az artériákat és vénákat is, amelyek aztán az agyszövetek közti terekbe vérez- nek. A törések, elsősorban a koponyaalapi törések elszakíthatják az agyhártyákat (agyat burkoló szövetrétegek). Az agy-gerincvelői folyadék (az agy és az agyhártyák között kering) az orron és a fülön keresztül kifolyhat. Az ilyen sérüléseken keresztül baktériumok juthatnak be, fertőzést és súlyos agykárosodást okozva.
A legtöbb koponyatörés nem igényel műtétet, kivéve, ha a csontdarabok nyomják az agyat, vagy ha a koponyacsontok elmozdultak.
Az agyrázkódás agysérülést kővető rövid eszméletvesztést és néha emlékezetkihagyást is jelent, amely nem jár szembetűnő fizikai károsodással.
Az agyrázkódás agyműködési zavart okoz, látható szerkezeti károsodás nélkül. Az agy koponyán belüli ütődésétől függően kisebb fejsérülés után is jelentkezhet. Az agyrázkódás a beteget némileg zavarttá, fej fájóssá és rendellenesen aluszékonnyá teheti. A legtöbb beteg néhány órán vagy napon belül felépül.
Olykor szédülés, koncentrálási nehézség, depresz- szió, feledékenység, érzés- vagy érzelemhiány és szorongás fejlődik ki. Ezek a tünetek néhány naptól több hétig tarthatnak, de néha tovább is. Ezalatt a betegnek nehézségei lehetnek a munkában, a tanulásban és a társadalmi beilleszkedésben. Ezt az állapotot hívják agyrázkódás utáni tünetegyüttesnek.
.Az agyrázkódás utáni tünetegyüttes zavarba ejtő. Nem ismert, hogy ez a probléma miért jelentkezik álta
lában enyhe fejsérülések után. Szakértők azon vitatkoznak, hogy a tüneteket mikroszkopikus sérülések vagy pszichológiai tényezők okozzák-e. Gyógyszeres terápia vagy pszichológiai kezelés néhány esetben segít, de nem mindenkinek.
Az agyrázkódás utáni tünetegyüttesnél aggasztóbb az a tény, hogy órákkal vagy napokkal az eredeti sérülést követően súlyosabb tünetek fejlődhetnek ki. Rosszabbodó fejfájás, zavartság és növekvő aluszé- konyság jelzik a sürgető orvosi beavatkozás szükségességét.
Ha egyszer kizárták a súlyosabb sérülés lehetőségét, akkor általában kezelésre nincs szükség, mégis minden fejsérültnek elmondják a rosszabbodó agyi-működések figyelmeztető jeleit. A kisgyermekek szüleinek elmondják, hogyan figyeljék a gyermeken a sérülést követő órákban ezeket a változásokat. Paracetamol használható fájdalomcsillapításra, ameddig csak a tünetek nem rosszabbodnak. Három-négy nap múlva, ha a sérülés nem súlyos, aszpirin adható.
Az agyzúzódást rendszerint a fejre mért közvetlen erős ütés okozza. Az agyszövet szakadása gyakran látható fejsebbel és koponyatöréssel jár együtt.
Az agyzúzódás és szakadás súlyosabb mint az agyrázkódás. A mágneses rezonancia (MRI) vizsgálat az agy sérülését mutatja, ami lehet nagyon kicsi, de olyan kiterjedt is, amely féloldali gyengeséget okozhat za- vartsággal vagy kómával. Az agyszövet tovább károsodhat, ha az agy megduzzad. A nagyon súlyos duzzadás az agy beékelődéséhez vezethet. Mint a legtöbb esetben, a kezelés összetettebbé válik, ha az agysérülés egyéb sérüléssel, főleg mellkasi sérüléssel jár együtt.
Vérömleny az agyon belül, vagy az agy és a koponya között alakulhat ki.
Koponyaűri vérzések sérülés vagy szélütés következtében jöhetnek létre, a Sérüléshez társuló koponya-
A lásd a 352. oldalt
360
Agyi és idegi megbetegedések
űri vérömlenyek általában vagy a külső (kemény) agyhártya alatt (szubdurális vérömleny) vagy a külső agyhártya és a koponya között (epidurális vérömleny) alakulnak ki.A Általában mindkét típusú vérömleny kimutatható komputertomográfiával (CT) vagy mágneses rezonancia vizsgálattal (MRI). A legtöbb vérömleny gyorsan kifejlődik és perceken belül tüneteket okoz. Az idősebbekben gyakoribb idült vérömlenyek lassan növekednek, és tüneteket csak órák vagy napok múlva okoznak.
A nagy vérömlenyek nyomják az agyat, duzzanatot okoznak, és végül elpusztítják az idegszövetet. Az agy felső részeinek, vagy az agytörzsnek a beékelődését is okozhatják. A betegek elveszthetik az eszméletüket, kómába eshetnek, egyik vagy mindkét oldalon bénult- tá válhatnak, légzési nehézség, vagy szívműködési zavar léphet fel, sőt halál is beállhat. A vérömlenyek, főleg idősebbekben, zavartságot és emlékezetkiesést is okozhatnak.
Az epidurális vérömleny az agyhártyák és a koponya közti artériák vérzéséből ered. A legtöbb epidurális vérömleny akkor jelentkezik, amikor fölötte a koponyacsont eltörik és elvágja az artériát. Mivel az artériákban nagyobb a nyomás, mint a vénákban, az artériákból gyorsabban áramlik ki a vér. A tünetek néha azonnal jelentkeznek, általában súlyos fejfájással, de késhetnek több órát is. A fejfájás olykor eltűnik, de több órával később visszatér, és súlyosabb, mint előzőleg volt. Növekvő zavartság, aluszékonyság, bénulás, ájulás és mély kóma gyorsan követheti.
A korai diagnózis alapvető, és általában a sürgősséggel elvégezhető CT-től függ. Amint kórismézik az epidurális vérömlenyt azonnal kezelni is kell. A vért a koponyába fúrt lyukon át bocsátják le, majd a sebész megkeresi a vérzés forrását és megszünteti.
A szubdurális vérömleny az agy körüli vénák vérzéséből származik. A vérzés súlyos agysérülés után hirtelen, vagy kevésbé súlyos sérülés után lassabban kezdődhet. A lassan növekvő vérömlenyek idősebb emberekben a leggyakoribbak, mivel a vénáik törékenyek, illetve alkoholistákban, akik lehet, hogy nem veszik tu-
▲ lásd a 356. oldalon lévő ábrát
domásul az enyhe vagy mérsékelt agysérüléseket. Mindkét helyzetben a kezdeti sérülés csekélynek tűnhet; lehet, hogy a tünetek több hétig észrevehetetlenek. Az MRI és a CT vizsgálat azonban ki tudja mutatni a felgyülemlett vért. A szubdurális vérömlenyek csecsemőkben kitágíthatják a koponyát, mivel az lágy és rugalmas. Kozmetikai okokból végül is sebészi úton általában leeresztik a vérömlenyt.
Kisebb vérömlenyek felnőttekben spontán felszívódnak. Az idegrendszeri tüneteket okozó nagy vérömlenyeket rendszerint sebészi úton lebocsátják. A csapolás indikációi a következők: a folyamatosan fennálló fejfájás, hullámzó álmosság, zavartság, emlékezetzavarok és enyhe bénulás a test ellenkező oldalán.
Az agy egyes területeinek
sérülései
Az agy legkülső rétegének, az agykéregnek a sérülése rendszerint károsítja a gondolkodás képességét, az érzelmi működéseket és a normális viselkedést. Mivel az agykéreg egyes területei általában különféle viselkedésekért felelősek, a sérülés pontos helye és kiterjedése meghatározza a károsodás típusát.B
Az agykéreg homloklebenyi része főleg a tanult mozgásokat irányítja (írás, hangszeres játék vagy cipőfűző kötés). Az arckifejezéseket és a kifejező gesztusokat is szabályozza. A homloklebeny külön területei felelősek az ellenoldali testfél mozgás-aktivitásáért.
A homloklebeny károsodásának a viselkedésre tett hatásai változóak a károsodás helyének és méretének megfelelően. Kis defektusok általában nem okoznak semmiféle észrevehető viselkedésváltozást, ha az agyunk csak az egyik oldalát érintik, de néha görcsrohamokat váltanak ki. A homloklebeny hátsó része felé terjedő defektusok apátiát, figyelmetlenséget, közömbösséget és néha inkontinenciát (vizelet- és széklettartási képtelenség) okozhatnak. A homloklebeny elülső vagy oldalsó részére terjedő nagyobb defektusok miatt a betegek könnyen válnak zaklatottá, szokatlanul jókedvűvé, kötekedővé, közönségessé és durvává. Figyelmen kívül hagyhatják viselkedésük következményeit.
■ lásd a 278. oldalt
A fejsérülések
361
Az agykéreg fali lebenyi része összegzi a formák, szövegek benyomásait és általános érzetekké alakítja. A matematikai és nyelvi készség valahonnan erről a területről származik, de ezek inkább a szomszédos hom- loklebenyi területekhez tartoznak. A fali lebeny segít a tájékozódásban és az egyes testrészek érzékelésében.
A fali lebeny elülső részének kis hiánya a test ellenkező oldalán zsibbadást okoz. Nagyobb sérüléseknél a betegek képtelenek lehetnek egymás után következő feladatok elvégzésére (ez az apraxia), és bal-jobb té- vesztők lehetnek. Nagyobb hiányok esetén a betegek olykor nem ismerik fel testrészeiket, elveszthetik térérzékelésüket, sőt elfelejthetnek jól ismert formákat, például óra, vagy kocka. A fali lebeny több részének hirtelen sérülésekor előfordulhat, hogy a betegek nem törődnek állapotuk súlyosságával, és közömbös lehet számukra vagy le is tagadhatják a sérüléssel ellenoldali testfél bénulását. Zavartak lehetnek vagy félrebeszélhetnek, képtelenek levetkőzni vagy egyszerű feladatokat elvégezni.
A halántéklebeny dolgozza fel közvetlenül az eseményeket a rövid és hosszú távú memóriában. Felfogja a hangokat, képeket, elraktározza és visszahívja azokat a memóriából, és létrehozza az érzelmeket. A jobb halántéklebeny sérülése a hangok és formák felismerésének zavarát okozza, a bal oldali lebeny sérülése pedig drasztikusan hat a kívülről és belülről jövő beszéd megértésére és megakadályozza, hogy a beteg kifejezze magát. A nem domináns jobb oldali halántéklebeny sérülése esetén személyiségváltozások tapasztalhatók, például elvesztik humorukat vagy szokatlan mértékben ■•állásossá válhatnak, gyötrő gondolataik lehetnek, és elveszthetik nemi vágyukat.
Néhány sajátos betegséget fejsérülések okoznak, például a trauma utáni epilepsziát, afáziát, apraxiát, agnoziát és amnéziát.
A trauma utáni epilepsziában a görcsrohamok bizonyos idővel a fejet ért ütés okozta agysérülés után jelentkeznek.
A görcsrohamokat az agy rendellenes elektromos kisülései okozzákA A súlyos, de áthatoló agysérülés nélküli fejsérülést elszenvedő betegek 10%-ában, az áthatoló agysérülést elszenvedők 40%-ában fejlődik ki. A görcsrohamok olykor csak néhány évvel a sérülés után jelentkeznek. A kialakuló tünetek attól függnek, hogy a rohamok az agy mely részéről indulnak ki. A trauma utáni epilepszia rendszerint kezelhető epilepszia elleni szerekkel, mint például fenitoin, karba- mazepin vagy valproát. Egyes orvosok súlyos fejsérülés után felírnak ilyen gyógyszereket a görcsrohamok megelőzésére, bár a legtöbb szakember nem ajánlja ezt az eljárást. A kezelést gyakran több évig folytatják, vagy ha a rohamok elkezdődtek, akkor korlátlan ideig.
Az afázia a beszédképesség elvesztését jelenti, ami az agyi beszédközpont sérülése miatt keletkezhet.
Az afáziás beteg részlegesen vagy teljesen képtelen a szavakat megérteni vagy kimondani. A legtöbb emberben a bal halántéklebeny és a fali lebeny közeli területei irányítják a beszédműködést. E kis terület bármely részének szélütés, daganat, fejsérülés vagy fertőzés okozta sérülése a beszédműködés valamelyik részét befolyásolja.
A beszédzavaroknak sok formája van. A sokféle lehetséges defektus a beszédműködés összetettségére utal. Egyesek csak az írott szavakat képtelenek megérteni (alexia), mások képtelenek előhívni és kimondani tárgyak nevét (anomia). Egyes anomiás betegek egyáltalán nem emlékeznek a megfelelő szavakra. Másoknak a fejében van a szó, csak képtelenek kimondani. A dizartria a szavak helyes kiejtésének a képtelenségét jelenti. Bár látszólag ez is a korábbiakhoz hasonló beszédzavar, a dizartriát az agy hangképző izmokat szabályozó részének sérülése okozza.
▲ lásd a 345. oldalt
362
Agyi és idegi megbetegedések
Az afáziás beteg vizsgálata
A Broca-afázia: a kérdésre adott válasz tétova, de értelmes.
Kérdés: Mi van ezen a képen? (egy ugató kutya)
Válasz: Ku-ku-ku-k, nem … ej, a csudába…, igen, igen, egy ku-kutyus, u-u-…hangoskodik;
A Wernicke-afázia: a kérdésre adott válasz folyékony, de értelmetlen.
Kérdés: Milyen nap van ma?
Válasz: Mikor? Könnyű folyómnak fut fekete dobozok abadta H amikor a buborékok jönnek.
A halántéklebeny sérülésének következménye lehet a Wernicke-afázia. A beteg beszéde folyékonynak tűnik, de a mondatok csonkák, zavaros szósorozatokból állnak. A Broca-afáziában (kifejezési afázia) a beteg nagyrészt megérti a szavakat és tudja, hogy mit akar válaszolni, de nehezére esik kiejteni a szavakat. Beszédje gyakran töltelékszavakkal megszakított, lassan és nagy erőfeszítéssel ejti ki a szavakat.
A baloldali fali és halántéklebeny egyidejű károsodásakor a betegek kezdetben majdnem teljesen némák lehetnek. A teljes afáziából (globális afázia) való felépülés alatt a betegnek károsodott lehet a beszéde (diszfázia), az írása (agráfia vagy dizgráfia) és a beszédértése.
A logopédus gyakran segíthet a szélütés, fejsérülés vagy más beszédkárosodást okozó megbetegedések miatt kialakult afázia esetén. Amint a beteg állapota megengedi, a kezelést általában azonnal elkezdik.
Az apraxia olyan feladatok végrehajtási képtelenségét jelenti, amelyek begyakorlott mozgásminták alapján történnek. A beteg nem emlékszik ezekre a mozgássorokra.
Az apraxia a rokkantság ritka típusa, amit rendszerint a fali vagy a homloklebeny sérülése okoz. Apraxiában törlődik az összetett mozgásokhoz vagy egymásutáni feladatok kivitelezéséhez szükséges emlékezet. A végtagokban nincs olyan fizikai eltérés, ami magyarázná azt, hogy a feladatokat miért nem tudja a beteg végrehajtani. Például egy gomb begombolása valójában több lépésből áll. Az apraxiás beteg képtelen véghezvinni a mozdulatsort.
Egyes apraxia formák csak bizonyos fajta mozgásokat érintenek. Például a beteg nem tud képet rajzolni, hangjegyeket írni, kabátot gombolni, cipőt kötni, felvenni a telefonkagylót vagy hangszeren játszani. A kezelés az alapbetegségre irányul, amely az agy működési zavarát okozta.
Ritka betegség, amelyben a beteg látja és érzékeli a tárgyakat, de azok szerepét és működését nem képes felismerni.
Az agnózia bizonyos formáiban a betegek nem ismernek fel ismerős arcokat vagy tárgyakat, mint például a szappant vagy a ceruzát, annak ellenére sem, hogy látják és leírják azokat. A fali és a halántéklebenynek az a területe okozza az agnóziát, ahol az ismerős tárgyak látványa és használatának emléke tárolódik. Az agnózia gyakran jön váratlanul, fejsérülést vagy szélütést követően. Egyes esetekben spontán javul vagy meggyógyul, másoknak viszont meg kell tanulnia megbirkózni a szokatlan rokkantsággal. Megfelelő kezelés nem létezik.
Teljes vagy részleges képtelenséget jelent a jelen vagy a távoli események felidézésében.
Az amnézia okai csak részben ismertek. Az agy sérülése okozhat emlékezetkihagyást a sérülés előtti (ret- rográd amnézia) vagy utáni eseményekre (trauma utáni amnézia). A sérülés súlyosságától függően az amnézia többnyire csak percekig vagy órákig tart, és kezelés nélkül is elmúlik. Súlyos agysérülések után azonban maradandó lehet.
A fejsérülések
363
A tanuláshoz memória szükséges. A gyermekkorban szerzett emlékek jobban rögzülnek, mint a felnőttkorban szerzettek, talán mert a fiatal agynak jobbak a tanulási képességei. Elsődlegesen a nyakszirti, a fali és a halántéklebenyben helyezkednek el azok a működések, amelyek felveszik és előhívják az információt az emlékezetből. Az érzelmek, amelyek az agy limbikus rendszeréhez kötődnek, az emlékek tárolását és előhívását is befolyásolják. A limbikus rendszer szorosan kapcsolódik a tudatosságot és éberséget fenntartó területekhez. Nagyon sokféle agykárosodás okozhat emlékezetkiesést, mivel a memória sokféle egymásba fonódó agyi működést foglal magába.
Az átmeneti teljes amnézia alatt hirtelen kezdődő, térre, időre és emberekre vonatkozó súlyos feledékeny- séget értenek. Sok betegnek csak egy ilyen rohama van, másoknál ismételten jelentkezik. A rohamok 30 perctől 12 óráig vagy tovább is tarthatnak. Valószínűleg az agy kis artériáinak ateroszklerózis következtében kialakuló, váltakozó elzáródása okozza. Fiatal emberekben a mig- ren az agyi vérellátás ideiglenes csökkentésével okozhat átmeneti teljes amnéziát. Sok alkohol fogyasztása vagy nagy mennyiségű nyugtató szedése (barbiturátok vagy benzodiazapinek) szintén előidézhet rövid rohamokat. Az amnézia teljesen megzavarhatja a beteg tájékozódását és gátolhatja az utóbbi néhány év eseményeinek előhívását a memóriából. A roham után a zavartság általában gyorsan elmúlik, és teljes a felépülés.
Alkoholistákban és más, rosszul táplált egyénekben fejlődhet ki az amnézia szokatlan formája, a Wernicke-Korsakoff-szindróma. Két betegségből tevődik össze: heveny zavart állapot (az enkefalopátia egy típusa) és hosszabb ideig tartó amnézia. Mindkét betegséget az okozza, hogy az agy működése tiamin B ■ -vitamin) hiányában káros. Nagy mennyiségű alko- 3oi fogyasztása tiamint tartalmazó ételek fogyasztása nélkül csökkenti az agy tiaminellátását. Nagy mennyiségű folyadék elfogyasztása vagy műtét utáni intravénás adása szintén Wemicke-enkefalopátiát okozhat a rosszul táplált betegen.
A Wemicke-enkefalopátiás betegek tántoroghatnak, szemtünetek fejlődhetnek ki (pl. szemmozgás bénulása. kettős látás vagy nisztagmus), zavarttá és aluszé- sonnya válhatnak. Az emlékezetkiesés súlyos. Az intravénásán adott tiamin általában rendezi a zavaro-
Az amnézia által érintett memória típusok
Pillanatnyi memória: a néhány másodperccel ezelőtti eseményeket tárolja
Rövid távú memória: az előző néhány másodperctől néhány napig tartó időszak alatti eseményeket tárolja
Távoli vagy hosszú távú memória: a távoli múlt eseményeit tárolja
kát. A kezeletlen betegség halálos lehet. Ezért, ha az alkoholista betegben szokatlan idegrendszeri tünetek jelentkeznek vagy zavarttá válik, a tiaminkezelést általában azonnal elkezdik.
A Korsakoff-amnézia a heveny Wemicke-enke- falopátiával jár együtt és maradandó lehet, ha ismételt, súlyos enkefalopátiás rohamok vagy alkoholelvonás követik. A súlyos emlékezetkiesés gyakran jár együtt nyugtalansággal és delíriummal. Idült Korsakoff- amnéziában a pillanatnyi memória megmarad, csak a rövid és a hosszú távú memória vész el. Néha megmaradhat azonban a távoli memória. Az idült Korsakoff- amnéziában szenvedő betegek képesek társadalmi kapcsolatokat teremteni és folyamatosan beszélgetni is, annak ellenére, hogy nem emlékeznek semmire az előző napok, hónapok vagy évek eseményeiből vagy a megelőző percekéből. Az emlékezetkieséstől zavarodottan hajlamosak inkább kitalálni dolgokat, mintsem beismerjék, hogy nem emlékeznek.
Bár a Korsakoff-amnézia leggyakrabban tiamin- hiányos állapotban jelentkezik, hasonló jellegű amnézia követheti a súlyos fejsérüléseket, szívmegállást vagy heveny agyvelőgyulladást is. Alkoholistákban a hiányzó tiamin pótlása a Wemicke-enkefalopátiát gyógyítja, de a Korsakoff-amnéziát nem mindig. A tünetek az alkohol kerülésével vagy az egyéb járulékos betegségek kezelésével néha maguktól, fokozatosan elmúlnak.
364
Bár a delíriumot és a demenciát az orvosi könyvek gyakran együtt tárgyalják, ezek valójában igen különböző kórképek. A delírium hirtelen kezdődő, általában visszafordítható elmeállapot-változás, amit zavartság és tájékozódási képtelenség jellemez. A demencia (elbutulás) idült, lassan rosszabbodó betegség, ami emlékezetkiesést és súlyos, mindenre kiterjedő szellemi hanyatlást okoz. A delíriummal ellentétben a demencia általában visszafordíthatatlan.
A delírium gyakori okai
- Alkohol, utcai kábítószerek és mérgek
- Gyógyszerek mellékhatásai
- A vérben valamely ion, só vagy ásványi anyag szintje kóros (pl. a kalcium-, nátriumvagy magnéziumszint), amit gyógyszer, kiszáradás vagy betegség okozhat
- Lázzal járó akut fertőzés
- Normális nyomású hidrokefalusz, amelyben az agy-gerincvelői folyadék (agyat körülvevő folyadék) nem szívódik vissza megfelelő mennyiségben, ezért felszaporodva nyomja az agyat
- Szubdurális vérömleny (koponyacsont alatt összegyűlt vér), ami nyomhatja az agyat
- Az agyat érintő fertőzések: agyhártyagyulladás, agyvelőgyulladás, szifilisz
- Tiamin és B12-vitamin-hiány
- Alul- vagy túlműködéssel járó pajzsmirigybetegség
- Agytumorok (egyesek néha zavartságot és memóriazavarokat okoznak)
- A csípő és a hosszú csöves csontok törései
- Elégtelen szívműködés és gyenge légzés, ami alacsony oxigén- és magas széndioxidszintet okoz a vérben
- Szélütés
A delírium általában visszafordítható állapot, mely hirtelen kezdődik; a beteg elveszti koncentrálási képességét, zavarttá válik, képtelen tájékozódni és világosan gondolkodni.
Rendellenes elmeállapot, nem pedig betegség. Változatos tünetei mind a szellemi működés csökkenésére utalnak. Több száz állapot vagy betegség okozhat delíriumot. A sjcála az egyszerű kiszáradástól a gyógyszermérgezésig, vagy az életveszélyes fertőzésekig terjed. Leggyakrabban az idősebbeket érinti vagy azokat, akikben eleve agykárosodás áll fenn, beleértve a súlyos betegeket, az élénkítő szereket szedőket és a demen- ciában szenvedőket.
A delírium többféle módon kezdődhet, és enyhe formában nehezen észrevehető. A deliráló beteg cselekedetei változatosak, de nagyjából hasonlítanak a fokozódó részegségi tüneteket mutató ember viselkedésére.
A delíriumot a koncentrálási képtelenség jellemzi. A deliráló beteg képtelen koncentrálni, ezért nehezen dolgoz fel új információkat, és nem tud a közelmúltban történt eseményeket felidézni. Majdnem mindegyik beteg időben tájékozatlan, és legalábbis részben nem tudják, hol vannak. Zavarosan gondolkoznak, bolyon- ganak és következetlenné válnak. Súlyos esetben azt sem tudják, ők maguk kicsodák. Bizarr képi hallucinációk rémiszthetik őket, amelyekben ott nem jelenlevő tárgyakat, embereket látnak. Egyeseknek üldöztetéses téveszméi lehetnek, azt hiszik, különös dolgok történnek velük (érzékcsalódás). A deliráló betegek különféle módon reagálnak a problémáikra: egyesek úgy el- csöndesednek és visszahúzódnak, hogy a körülöttük levők esetleg észre sem veszik, hogy delíriumban vannak; mások izgatottá válnak és megpróbálnak küzdeni hallucinációik és érzékcsalódásaik ellen.
Ha valamilyen szer okozza a delíriumot, a viselkedés gyakran az illető szerre jellemző módon változik meg. Például, ha a beteg altatószer-mérgezést szenved, akkor valószínűleg nagyon visszahúzódó lesz, az
A delírium és a demencia
365
amfetamin-mérgezett viszont agresszívvé és hiper- aktívvá válik.
A delírium a súlyosságától és az orvosi ellátástól függően órákig, napokig vagy tovább is tarthat. Éjjel gyakran rosszabbodik (a „naplemente jelenség”). A betegek végül nyugtalan álomba merülnek. A kiváltó októl függően a delírium kómáig súlyosbodhat.
Az orvosok könnyen felismerik a delíriumot, ha túljutott az enyhe szakaszon. Mivel számos súlyos betegség tünete lehet, melyek némelyike gyorsan halálhoz vezethet, amilyen gyorsan csak lehet, megpróbálják megállapítani az okát. Először is megkísérlik elkülöníteni a delíriumot az elmebetegségektől. Idősebbekben az egyén szokásos szellemi működésének felmérésével a demenciától próbálják meg elkülöníteni. A demen- ciában szenvedő betegek is lehetnek azonban delírium- ban.
Az orvosok a lehető legtöbb információt gyűjtik össze a beteg kórelőzményéről. Megkérdezik a barátokat, a családtagokat vagy más tanúkat, hogy hogyan kezdődött a zavartság, milyen gyorsan rosszabbodott, es hogy mit tudnak a beteg fizikai és szellemi állapotáról. beleértve a gyógyszereit, az illegális szereket és az alkoholt is. Az információk származhatnak a rendőrségtől, a mentősöktől, vagy akár egy gyógyszeres doboz is árulkodó lehet.
Teljes fizikális vizsgálat következik, különös figyelemmel az idegrendszeri tünetekre. Az orvos vérvételt, röntgent és gyakran gerinccsapolást is elrendel az agygerincvelői folyadék laboratóriumi vizsgálata érdekében.
A delírium kezelése az alapbetegségtől függ. Például az orvos a fertőzést antibiotikumokkal, a lázat más gyógyszerekkel, a rendellenes só- és ásványi anyag szintet a folyadék- és sószintek szabályozásával kezelik.
A nagyon izgatott vagy a hallucináló beteget meg kell óvni attól, hogy saját magát vagy ápolóit megsebesítse. A kórházakban emiatt néha a gumiszobát veszik igénybe. A benzodiazepinek közül a diazepam, a triazo- tam es a temazepam segíthet enyhíteni az izgatottságot. Az antipszichotikumok közül a haloperidolt, a tiori- Jrrn* és a klorpromazint rendszerint csak az agresszív jmanoid és a nagyon veszélyes betegeknek, illetve •oknak adják, akiknek állapotát a benzodiazepinek •m rántják. A kórházakban az elzárást óvatosan alkal- ■szzak. különösen idősebbek esetében, mert a gyógy
| Delírium vagy pszichózis? | |
| A delírium gyakori jelei (fizikai betegség) | A pszichózis gyakori jelei (elmebetegség) |
| Térben és időben, önazonosság tekintetében zavarodott | Általában tudatában van az időnek, helyszínnek és identitástudata is megtartott |
| Figyelemzavar | Képes figyelni |
| Rövid távú memória hiánya | Logikátlanul gondolkodik, de képes a közeli dolgokra emlékezni |
| Képtelen értelmesen gondolkodni vagy egyszerű számításokat elvégezni | Megmarad a számolási képesség |
| Láz vagy a fertőzés más jelei | Régebbi pszichiátriai betegség a kórelöz- ményben |
| A gondolkodás tárgya tekintetében gyakran következetlen | A gondolkodás gyakran fixált és következetes |
| A hallucinációk (ha vannak) leginkább képi jellegűek | A hallucinációk (ha vannak) leginkább hallási jellegűek |
| Közelmúltbéli gyógyszerszedésre utaló bizonyíték | |
| Tremor | |
szerek és az elzárás még izgatottabbá vagy zavartabbá tehetik őket, és elfedhetik az alapbetegséget. Ha azonban alkohol okozza a delíriumot, akkor az izgatottság megszűntéig benzodiazepineket alkalmaznak.
A szellemi képességek hanyatlását jelenti, mely általában lassan rosszabbodik. A memória, a gondolkodás, az ítéletalkotás, a tanulás és figyelem képessége károsodott, és a személyiség esetleg hanyatlik.
366
Agyi és idegi megbetegedések
Ademencia és a delírium összehasonlítása
| Delírium | Demencia |
| Hirtelen alakul ki | Lassan fejlődik ki |
| Néhány naptól hetekig tart | Maradandó lehet |
Gyógyszerszedéshez, Lehet, hogy nincs más droghasználathoz betegség vagy ezek elvonásához, súlyos betegséghez, vagy anyagcserezavarhoz társul
Majdnem mindig Gyakran rosszabb éjjel
rosszabb éjjel
Képtelen figyelni A figyelem csapongó
| Az éberség a letargia és az izgatottság között váltakozik | Az éberség gyakran csökkent, de nem ingadozik |
| Változó a tájékozódási képessége | Tájékozódási képessége károsodott |
| A beszéd lassú, gyakran kusza és szétszórt | Néha nehezen találja meg a megfelelő szót |
| A memória összekuszált, zavaros | Emlékezetkiesés, főleg közeli eseményekre |
A demencia hirtelen kialakulhat fiatal felnőtteken is, ha súlyos sérülés, betegség vagy mérgezés (például szén-monoxid) idegsejtpusztulást okoz. Általában azonban lassan fejlődik ki, és a 60 év fölötti embereket érinti. Mindamellett a demencia nem normális részjelensége az öregedésnek. Ahogy mindenki öregszik, az agy változásai bizonyos fokú emlékezetkiesést okoznak, főként a rövid távú memóriában, és valamennyire csökken a tanulási képesség. Ezek a normális változások nem érintik a működőképességet. A feledékenységet időskorban néha jóindulatú öregkori feledékenységnek hívják, és nem szükségszerűen jele a demenciának vagy a korai Alzheimer-kómak. A demencia a szellemi képességek
sokkal súlyosabb hanyatlása, ami idővel egyre fokozódik. Míg az idősebbek normálisan is elfelejthetnek részleteket, addig a demenciában a közelmúlt eseményei teljesen kieshetnek a beteg emlékezetéből.
Az Alzheimer-kór a demencia leggyakoribb oka. A betegség pontos oka ismeretlen, de az öröklődés szerepet játszhat. Úgy tűnik, hogy néhány családban halmozottan fordul elő; a betegség több rendellenes gén hatásának következtében alakulhat ki. Alzheimer-kórban az agy egyes részei degenerálódnak, így az idegsejtek részben elpusztulnak, míg a megmaradó sejtek válaszkészsége számos agyi interületátvivő anyagra vonatkozóan csökken. Szenilis plakkoknak nevezett rendellenes szövetek és idegrostfonatok képződnek, rendellenes fehérjék jelennek meg az agyban; ezek boncoláskor észrevehetők.
A demencia második leggyakoribb okai az ismétlődő szélütések. Az egyes szélütések kicsik, alig vagy egyáltalán nem okoznak közvetlenül izomgyengeséget és ritkán okoznak olyan bénulást, mint a nagyobbak. Ezek a kis szélütések fokozatosan pusztítják az agyszövetet. Az elzáródott vérellátás miatt elpusztult területeket infarktusnak nevezik. Mivel ez a fajta demencia sok kis szélütés eredménye, az állapotot multi-infarktusos demenciának is hívják. A legtöbb ilyen betegnek magas a vérnyomása vagy cukorbeteg; mindkettő károsítja az agyi ereket.
Kialakulhat demencia agysérülést vagy szívmegállást követően is.
A demencia egyéb okai nem gyakoriak. A Pick-kór (ritka betegség) nagyon hasonlít az Alzheimer-kórra, kivéve, hogy az csak kis területet érint és lassabban rosszabbodik. A Parkinson-kóros betegek 15- 20%- ában előbb vagy utóbb kialakul a demencia. Szintén kifejlődhet demencia AlDS-ben és a Creutzfeldt-Jakob- betegségben. Ez utóbbi ritka, gyorsan súlyosbodó betegség, amit valószínűleg az agy prionnal, azaz fehérje természetű fertőző anyaggal történt fertőzése okoz. Ez kapcsolatba hozható a kergemarha-kórral.
A normális nyomású hidrokefaluszt (vízfejűség) az agyat körülvevő és azt védő folyadék nem megfelelő felszívódása okozza, ami a demencia szokatlan formáját eredményezi. Ez a vízfejűség nemcsak a szellemi képességek elvesztését okozza, hanem vizelettartási képtelenséget és szokatlan széles alapú járást is. A demencia egyéb okaival szemben a normál nyomású hidrokefalusz korai kezeléssel visszafordítható.
A delírium és a demencia
367
Ismételt fejsérülést szenvedőknél (pl. bokszolok) gyakran fejlődik ki az ökölvívók demenciája (idült, folyamatosan progrediáló traumás enkefalopátia). Közülük egyeseknél vízfejűség is kialakul.
Néhány depresszióssá váló idősebb embernek „ál” demenciája lehet. Demenciásnak tűnnek, de nem azok. Keveset esznek és alszanak, és keservesen panaszkodnak emlékezetkiesésükre, szemben a valódi demenciásokkal, akik gyakran tagadják azt.
A demencia általában lassan kezdődik és hosszú ideig rosszabbodik, így az állapotot olykor kezdetben észre sem veszik. Egyaránt gyengül a memória, az időérzék, az emberek, helyek és tárgyak felismerésének képessége. Demenciában a betegeknek nehézséget jelent a helyes szavak megtalálása és használata, az elvont gondolkodás (számolás). Szintén gyakoriak a személyiségváltozások. Gyakran egyes jellemvonások túlsúlyba kerülnek.
Az Alzheimer-kór okozta demencia alattomosan kezdődik. A még dolgozó betegek teljesítménye csökken. Nyugdíjasoknál a változásokat először néha észre sem veszik. Az első jel lehet a közelmúltbeli események elfelejtése, de előfordul az is, hogy a betegség depresszióval, félelmekkel, szorongással, érzelmi elsivá- rosodással vagy más személyiségváltozásokkal kezdődik. A beszédjellege enyhén változhat. A beteg egyszerű szavakat használ, a szavakat helytelenül használja vagy nem találja a megfelelő szót. A gépkocsivezetést nehezítheti, hogy nem képesek értelmezni a kresz- táblákat. Idővel a változások észrevehetőbbé válnak, végül pedig a beteg nem tud a társadalomba beilleszkedni.
Az Alzheimer-kór okozta demenciával ellentétben a kisebb szélütések okozta demenciák lépcsőzetes lefolyást követhetnek. Hirtelen rosszabbodás után némileg javulnak, és csak hónapok vagy évek múltán, a következő szélütés kapcsán súlyosbodnak tovább. A magas vérnyomás és a cukorbetegség rendben tartásával olykor meg lehet előzni a további szélütéseket, és mérsékelt fokú javulás is jelentkezhet.
Egyes demenciában szenvedő betegek jól rejtegetik hiányosságaikat. Kerülik a komolyabb tevékenységeket, mint például a pénzügyeket, az olvasást vagy a munkába járást. Azok, akik elmulasztják megváltoztatni az életüket, frusztrálná válnak attól, hogy nem tudják a napi teendőiket végrehajtani. Elfelejtenek fontos feladatokat, vagy rosszul végzik el azokat. Például lehet, hogy elmulasztják kifizetni a számlákat vagy szó-
rakozottá válnak, és elfelejtik lekapcsolni a villanyt vagy a tűzhelyet.
A demencia egyes emberekben különböző gyorsasággal rosszabbodik. A betegség előző évi rosszabbodásának gyorsasága gyakran előremutat a következő évre. Az AIDS okozta demencia általában alattomosan kezdődik, és folyamatosan rosszabbodik néhány hónap vagy év alatt. Ritkán előzi meg az AIDS egyéb tüneteit. A Creutzfeldt-Jakob-kór ellenben rendszerint súlyos demenciához vezet, és gyakran egy éven belül halállal jár.
A demencia legelőrehaladottabb állapotában az agy működőképességének majdnem teljes pusztulásához vezet. A betegek visszahúzódóvá válnak, és kevésbé képesek irányítani viselkedésüket. Hangos kitöréseik és hangulati kilengéseik vannak, és hajlamosak elkóborolni. Végül képtelenek egy beszélgetést követni, sőt elveszíthetik a beszédképességüket is.
Rendszerint a feledékenység az első észrevehető jel a család vagy az orvos számára. Orvosok és más egészségügyi szakemberek a beteg és a család kikérdezése után rendszerint fel tudják állítani a diagnózist. Megvizsgálják az elmeállapotot, melynek során pontozzák az egyszerű kérdésekre adott válaszokat.A Bonyolultabb vizsgálatokra (neurofiziológiai vizsgálatok) is szükség lehet a károsodás mértékének tisztázására vagy annak a meghatározására, hogy valódi intellektushanyatlásról van-e szó.
A demencia diagnózisát az orvosok az összes tényező figyelembevételével állítják fel. Számba veszik a beteg életkorát, a családi kortörténetet, hogyan kezdődtek a tünetek és hogyan rosszabbodtak, illetve a meglevő betegségeket (pl. magas vérnyomás, cukorbetegség).
Ugyanakkor a szellemi működéseket csökkentő, de kezelhető okot is keresnek, például pajzsmirigybetegséget, elektrolitzavarokat, fertőzést, vitaminhiányt, gyógyszermérgezést vagy depressziót. Általános vérvizsgálatot mindig végez az orvos, és átnézi a beteg összes gyógyszerét, hogy nincs-e köztük a tünetegyüttes lehetséges okozója. Elrendelhetnek komputertomográfiát (CT) vagy mágneses rezonancia vizsgálatot (MRI) az agytumor, a hidrokefalusz vagy a szélütés kizárására.
▲ lásd a 283. oldalon lévő táblázatot
368
Agyi és idegi megbetegedések
A demenciás betegek és családjaik segítése
- Az ismerős környezet fenntartása segít a demenciás betegnek, hogy tájékozott maradjon. Új otthonba vagy városba költözés, a bútorok átrendezése vagy akár az újrafestés kóros hatású lehet. Nagy naptár, éjjeli lámpa, nagy számlapos óra vagy egy rádió szintén segítheti a beteg tájékozódását.
- Az autókulcs elrejtése vagy az ajtóra szerelt jelző készülék megelőzheti az elkóborlók baleseteit. Személyazonosságot igazoló nyaklánc szintén hasznos lehet.
- Napirend bevezetése, mint például a fürdés, evés, alvás és egyéb dolgok idejének bevezetése a betegnek biztonságérzetet adhat. Rendszeres találkozás az ismerős arcokkal szintén hasznos lehet.
- A demenciás beteg megszidása vagy megbüntetése nem segít, még ronthatja is a helyzetet.
- Hasznos lehet segítő szolgálat igénybevétele, akik szociális és ápolói szolgáltatást is nyújtanak, gyakran otthon is. Esetleg szállító és étkeztető szolgáltatások is rendelkezésre állnak. Az egész napos felügyelet nagyon drága lehet, de sok biztosítási alap fedez valamennyit a költségekből az Egyesült Államokban.
Ha az idősebb ember emlékezete fokozatosan romlik, kiváltó okként az Alzheimer-kór merül fel. Bár a diagnózis a beteg vizsgálata után 85%-ban helyes, bizonyítása csak az agy boncolásával lehetséges. A boncolás során a vizsgáló orvos idegsejtpusztulást talál. Fonatok láthatók a megmaradó idegsejtekben és amiloid plakkok (rendellenes fehérje lerakódások) találhatók szétszórva az idegszövetben. Gerinccsapolást és pozitron emissziós tomográfiát (PÉT) javasolnak az Alzheimer-kór diagnózisához, de ezek a vizsgálatok még nem megbízhatóak.
A demencia többnyire gyógyíthatatlan. A takrin nevű gyógyszer segít egyes Alzheimer-kóros betegeknek, de súlyos mellékhatásai vannak. Általában donepezil- lel helyettesítik, amelynek kevesebb a mellékhatása, és egy évre vagy még tovább is lassíthatja a betegség előrehaladását. Ibuprofen szintén lassíthatja a folyamatot. A gyógyszerek legjobban a betegség korai vagy enyhe szakaszában hatnak.
A folyamatos kis szélütések okozta demencia nem kezelhető, de a társuló magas vérnyomás vagy cukorbetegség kezelésével a rosszabbodása lassítható vagy meg is állítható. A Creutzfeldt-Jakob-kór és az AIDS okozta demenciára jelenleg még nincs gyógymód. A Parkinson-kór kezelésére használt gyógyszerek nem segítenek a Parkinson-kórral járó demencia kezelésében, és némelyik még fokozhatja is annak tünetei. Ha az emlékezetkiesést depresszió okozza, akkor anti- depresszáns gyógyszerek és tanácsadás legalábbis időlegesen segíthetnek. Ha a diagnosztizált korai demen- ciát vízfejűség okozza, akkor az néha kezelhető a fölösleges folyadék elvezetésével egy csövön át (sönt).
Gyakran használnak antipszichotikus gyógyszereket (például tioridazint és haloperidolt) az izgatottság és a kirohanások kezelésére, amik az előrehaladott demen- ciával együtt járhatnak. Sajnálatos módon e viselkedések kezelésében ezek a gyógyszerek nem nagyon hatékonyak, és súlyos mellékhatásaik is lehetnek. Az antipszichotikus szerek paranoia és hallucinációk esetében a leghatásosabbak.
Gyógyszerek széles skálája, vitaminok és táplálékkiegészítők hatástalannak bizonyultak a demencia kezelésében. Közéjük tartozik a lecitin, az ergoloid mezilát, ciklandelát és a B12-vitamin (hacsak nincs B12-vitamin-hiány). Számos gyógyszer, amelyek közül sokat az Egyesült Államokban vény nélkül lehet kapni, rontja a demenciát. Gyakran vétkesek az altatók, a megfázás elleni szerek, a szorongásoldók és egyes antidepresszánsok.
Noha a demencia idült kórkép, és a szellemi képességeket nem lehet helyreállítani, a kiegészítő eljárások felettébb hasznosak lehetnek. Például nagy órák és naptárak segíthetnek a betegnek a tájékozódásban, a gondozók gyakori megjegyzésekkel emlékeztethetik a betegeket, hogy hol vannak és mi folyik körülöttük. A világos és vidám környezet, a lehető legkevesebb új inger és a rendszeres kis megterheléssel járó tevékenységek jó hatásúak lehetnek. Ha a napi teendők egyszerűsödnek és a gondozók elvárásai csökkennek anélkül,
A stupor és a kóma
369
hogy a beteg azt érezné, hogy a méltósága és önbecsülése elveszne, némi javulás jelentkezhet. A gondozóknak megfelelően kell irányítaniuk a beteget, de el kell kerülniük, hogy gyermekként kezeljék őket. Demenciás beteget összeszidni azért, mert hibázott, elmulasztott valamit vagy nem emlékszik valamire, felesleges és ronthatja is a helyzetet.
Mivel a demencia általában folyamatosan rosszabbodik, alapvető a jövő megtervezése. A tervezésnél rendszerint az orvos, a szociális munkás, az ápolók és az ügyvédek közös erőfeszítésére van szükség. A legtöbb
felelősség azonban a családra hárul, és a megterhelés hatalmas lehet. A beteg viselkedésétől és képességeitől, illetve a család és a közösség erőforrásaitól függően az egész napos teher gyakran enyhíthető. Társadalmi szervezetek, beleértve a helyi önkormányzat szociális csoportját, segíthetnek a megfelelő források felkutatásában. A választási lehetőségek közé tartozik a napi gondozási program, az otthoni ápolás, részidős vagy egész napos háztartási kisegítők, illetve a beteggel együtt lakó segítség. Ahogy a beteg állapota romlik, az idősek otthona lehet a legmegfelelőbb ellátási forma.
Az egészséges agy aktivitása folyamatosan változik. Az ébrenléti szint erősen eltér az alvási szinttől. Egy nehéz vizsga alatt az agyi aktivitás különbözik attól, amely egy csendes tengerparti pihenés alatt jelentkezik. E különböző szintek azonban mind normálisak és az agy gyorsan át tud kapcsolni egyik éberségi állapotból a másikba. Rendellenes éberségi állapotokban (a tudat megváltozott szintjei) az agy nem képes átkapcsolni és megfelelően működni.
Az agy egyes részei mélyen az agytörzsön belül A szabályozzák az ébrenléti szinteket, ritmusosan ingerelve az agyat az éber, figyelmes állapot fenntartására. Ébrenlétkor egészséges körülmények között a tudat a megfelelő éberség beállításához ingereket kap a szem, a fül, a bőr és minden más érzékszerv felől. Az ébren tartó rendszer vagy agyi kapcsolatainak működészavarai esetén az érzések többé nem hatnak megfelelően az agy ébrenléti szintjére. Ilyenkor az illető eszmélete kórosan változik. Az eszméletzavar lehet rövid vagy hosszú idejű, és az enyhe zavartságtól a teljes reakcióhiányig terjedhet.
Többféle orvosi szakkifejezést használnak a rendellenes tudatállapot leírására. Delíriumban és zavart tudatállapotokban a beteg teljesen éber lehet, de tájékozódási zavara van. A beteg zavarodott lehet a múlt és a jelen eseményeit illetően, izgatott, gyakran képtelen magát kifejezni és nem képes megérteni dolgokat. HA tompultság csökkent éberséget jelent. A hiperszom-
nia nagyon hosszú és mély alvás, amelyből a beteg csak erős ingerekkel ébreszthető.* * * A stupor mély reakcióképtelenség, a beteget ismételt rázással, hangos szólongatással, fájdalmas csipkedéssel, szurkálással vagy hasonló ingerekkel csak rövid időre lehet felébreszteni. A kóma valamelyest a műtéti altatáshoz vagy a mély álomhoz hasonló, amelyből a beteg egyáltalán nem ébreszthető fel. A mély kómás betegnek a legegyszerűbb reakciói is hiányoznak. Ilyen például a fájdalom elkerülése.
Sok súlyos betegség, sérülés vagy rendellenesség érintheti az agyat és okozhat stuport vagy kómát. Rövid eszméletvesztést eredményezhet egy kisebb fejsérülés, görcsroham vagy az agy vérellátásának csökkenése, mint rövid ájulás vagy szélütés esetén. Hosszan tartó eszméletlenséget komolyabb fejsérülés, súlyos betegség, mint az enkefalitisz, gyógyszerek mérgező mellékhatásai vagy nyugtató, illetve más gyógyszer szándékos fogyasztása okozhat. A szervezet anyagcseréje,
▲ lásd a 281. oldalt
■ lásd a 364. oldalt
* lásd a 303. oldalt
370
Agyi és idegi megbetegedések
| Eszméletzavarral járó állapotok | |
| Állapot | A lehetséges következmény |
| Szélütés | Szélütés után a beteg hirtelen vagy fokozatosan, több óra alatt eshet eszméletlenségbe. |
| Fejsérülés (agyrázkódás, vágás, zúzódás). vérzés az agyban vagy az agy körül | Fejsérülés után a beteg azonnal vagy lassan, több óra múlva elvesztheti az eszméletét. Az eszméletlenség oka közvetlen agysérülés vagy koponyaüri vérömleny lehet. |
| Fertőzések (agyhártyagyulladás, enkefalitisz, szepszis) | Az agy fertőzései, vagy olyan súlyos, agyon kívüli fertőzések, amelyek magas lázat, mérgező anyagok felszaporodását a vérben, és alacsony vérnyomást hoznak létre: ezek megváltoztathatják az agy működését és eszméletlenséghez vezethetnek. |
| Oxigénhiány | Néhány perces oxigénhiány visszafordíthatatlan agykárosodást okoz. Oxigénhiányt leggyakrabban szívmegállás, kevésbé gyakran tüdőbetegség okozhat. |
| Nagymennyiségű szénmonoxid belégzése (például kipufogó vagy rosszul szelelő kályha füstje) | A szénmonoxid hozzákötődik a vér hemoglobinjához és gátolja az oxigén kötődését. A súlyos szénmonoxid-mérge- zés a csökkent oxigénszint miatt eszméletvesztést vagy visszafordíthatatlan agykárosodást okozhat. |
| Epilepsziás roham | A rohamot néha eszméletlenség követi, de általában nem tart tovább néhány percnél. |
| Gyógyszerek, kábítószerek vagy alkohol mérgező hatása | Az alkoholmérgezés stuporózus állapotot vagy eszméletlenséget okozhat, főleg, ha a vér alkoholtartalma meghaladja a 0,2 százalékot. Számos gyógyszer és kábítószer okozhat eszméletlenséget. |
| Máj- vagy veseelégtelenség | Az akut hepatitiszben fellépő eszméletlenség a májelégtelenség rettegett jele. A veseelégtelenség ritkán okoz eszméletlenséget, mert a dialízissel meg lehet tisztítani a vért. |
| Alacsony vagy magas vércukorszint | A kórosan alacsony vércukorszint (hipoglikémia) eszméletlenséget okozhat. Azonnali intravénás glükóz megelőzheti a maradandó agykárosodást. A kórosan magas vércukorszint (hiperglikémia) szintén okozhat eszméletlenséget, de kevésbé gyakran és kevésbé súlyos formában, mint a hipoglikémia. |
| Alacsony vagy magas testhőmérséklet | Igen magas láz (42 °C felett) károsíthatja az agyat és eszméletlenséget okoz. A 32 °C alatti testhőmérséklet (hipotermia) stupor vagy eszméletlenség szintjére lassíthatja az agyműködést. |
| Ájulás (szinkópe) | Az ájulás előidézte eszméletlenség csak néhány másodpercig tart, hacsak a beteg esés közben nem szenved fejsérülést. |
| Pszichiátriai betegségek | A szimulálás (betegség vagy sérülés színlelése), a hisztéria és a katatonia (skizofrén állapot, amelyben a beteg stu- porosnak tűnik) szintén hasonlíthat az eszméletvesztésre. |
A stupor és a kóma
371
amely szabályozza a sók, a cukor és más vegyületek szintjét a vérben, szintén befolyásolhatja az agy működését.
Az eszméletvesztést oka lehet enyhe egészségügyi probléma vagy súlyos betegség is, ezért mindig orvosi kivizsgálást igényel. Az eszméletvesztés sürgősségi beavatkozást igényel, ha légúti elzáródás okozza, vagy ha nagy adag inzulin veszélyesen alacsonyra csökkenti a vér cukorszintjét. Eszméletlen beteg kezelésekor a sürgősségi ellátást végzők (pl. mentősök) először életet veszélyeztető állapotot keresnek.
Az eszméletlen beteg nehéz feladatot jelent az orvos és a mentőszemélyzet számára. Sokat segíthet, ha az esetleges eszméletvesztéssel járó megbetegedésben szenvedők maguknál hordanak egy orvosi figyelmeztető kártyát vagy ilyen karperecét viselnek. Ez cukorbetegség, epilepszia, szívritmuszavar, asztma és súlyos máj- és vesebetegség esetén ajánlott. Mivel az eszméletlen beteg nem tud beszélni, a családtagoknak és a barátoknak kell őszintén elmondaniuk, hogy a beteg szed-e gyógyszert, iszik-e alkoholt vagy használ-e más mérgező anyagot. Ha a beteg gyógyszert vagy mérget fogyasztott, akkor az orvos látni akarja majd annak dobozát vagy egy keveset az anyagból.
A mentősök vagy az orvos először ellenőrzik, hogy szabadok-e a légutak, aztán megvizsgálják a légzést, a vérnyomást és a pulzust. Megmérik a testhőmérsékletet: a magas testhőmérséklet fertőzés jele lehet, a túl alacsony hőmérséklet pedig azt jelentheti, hogy a beteg sokáig volt hidegnek kitéve; a bőrt megvizsgálják sérülések, injekciók helye vagy allergiás reakciók után kutatva. A fejbőrön vágásokat és zúzódásokat keresnek. Amennyire az eszméletlen beteg állapota engedi, az orvos alapos idegrendszeri vizsgálatot is végez.
A betegben az agy sérülésének jeleit keresik, melynek egyik jele a Cheyne-Stokes légzés, mikor is a beteg felváltva gyorsan aztán lassabban, majd néhány másodpercig egyáltalán nem lélegzik. Komoly agykárosodásra utal a szokatlan testhelyzet, főként az ún. decerebrációs merevség, amelyben az állkapocs összezáródik, a nyak, a hát, a karok és a lábak pedig kifeszített állapotban vannak. Az egész test általános ernyedtsége még aggasztóbb jel, mert a központi idegrendszer bizonyos fontos részeinek teljes aktivitáskiesését jelzi.
A szem szintén fontos információt nyújt a beteg állapotáról. Mindig megvizsgálják a pupillák helyzetét, mozgásképességét, nagyságát, fényre történő reagálását, a szemek tárgykövetését és a retina állapotát. Eltérő nagyságú pupillák agyon belüli nyomásemelkedés jelei lehetnek. Az orvosnak szükséges tudnia, hogy a pupillák normálisan is különböző méretűek-e, vagy esetleg a beteg glaukóma kezelésben részesül, ami megváltoztathatja a pupilla tágasságát.
Laboratóriumi vizsgálatok további segítséget nyújtanak a stupor vagy a kóma lehetséges okainak tisztázásához. Vizsgálják a vér cukorszintjét, a vörösvértes- tek számát (vérszegénység irányában), a fehérvérsejtek számát (fertőzés gyanújában), a nátriumszintet, az alkohol szintjét (alkoholmérgezés lehet), az oxigén és a széndioxid szintjét. Vizeletvizsgálat során cukrot és méreganyagokat keresnek a vizeletben.
További vizsgálatokat végezhetnek a lehetséges agysérülés vagy vérzés kizárására, beleértve a fej komputertomográfiás (CT) vagy mágneses rezonancia vizsgálatát (MRI). Agyi fertőzés legkisebb gyanúja esetén a gerincvelői folyadék vizsgálata céljából lumbálpunkciót végeznek. Agytumor vagy agyvérzés miatt kialakult kómában a lumbálpunkció előtt sürgős CT vagy MRI vizsgálatot végeznek, hogy megbizonyosodjanak arról, nem növekedett-e az agy nyomása.
A gyorsan kifejlődő tudatállapot-változás azonnali sürgős beavatkozást igényel. Nem lehet mindig gyorsan felállítani a diagnózist, ami előfeltétele a hatásos kezelésnek. Amíg meg nem érkeznek a vizsgálatok eredményei (órákig, napokig tarthat), addig a beteget intenzív osztályon helyezik el, ahol az ápolók figyelni tudják a szívritmust, a vérnyomást, a testhőmérsékletet és a vér oxigénszintjét.
Általában azonnal oxigént adnak, intravénás kanült is behelyeznek, hogy a gyógyszereket gyorsan lehessen adagolni. Glükózt (egyszerű cukor) adnak vénásan még a vércukorvizsgálat eredményének megérkezése előtt. Ha felmerül a gyanú, hogy kábítószer okozta az eszméletlenséget, akkor ellenanyagként naloxont adnak, amíg várják a vér- és vizeletvizsgálat eredményét. Valamilyen méreg elfogyasztásának gyanúja esetén gyomormosást végezhetnek a gyomortartalom vizsgálatára és a méreg további felszívódásának megakadályozására. Vér, infúziók és gyógysze
372
Agyi és idegi megbetegedések
rek adandók a normális vérnyomás és szívritmus megtartására.
A kóma legmélyebb szintjén az agy oly mértékben károsodhat, hogy képtelen ellátni az olyan alapvető életfunkciókat, mint például a légzés. Ha szükséges, lélegeztető géppel segíthetik a tüdő működését.
Nehéz megjósolni a néhány óránál tovább tartó mély kómából való felépülés valószínűségét. Egyes esetekben valószínűbb a felépülés, mint másokban. Fejsérülést követő kómából várható a teljes felépülés, még akkor is, ha a kóma több hétig tartott (de nem tovább 3 hónapnál). Szívmegállást vagy alacsony oxigénszintet követően ritkán van teljes felépülés, ha a kóma egy hónapnál tovább tart. Azoknál, akik néhány hétnél tovább maradnak mély kómában a családnak kell döntenie arról, hogy folytassák-e a lélegeztetést, a táplálást és a gyógyszerelést. A családnak ezeket a problémákat meg kell beszélnie az orvossal és a jövőre vonatkozó utasításokat az orvos figyelmébe kell ajánlania, mint például a végakaratot vagy a tartós meghatalmazást az egészségügyi el látásról ..Jk.
Agysérülés, oxigénhiány vagy súlyos, agyat károsító betegség után a beteg vegetatív állapotba kerülhet. Ebben az állapotban a betegnek viszonylag normális az alvás-ébrenlét ciklusa, a légzése, a spontán nyelése és ijesztő reakciókat adhat hangos zajokra, de időlegesen
vagy maradandóan elveszített minden képességet a tudatos gondolkodásra vagy viselkedésre. A vegetatív állapotban többnyire feltűnő rendellenes reflexek észlelhetők, beleértve a kezek és lábak elmerevedését vagy rángását.
Az ún. „bezártsági állapot” ritka. A beteg tudatánál van és képes gondolkodni, de olyan súlyosan bénult, hogy a kapcsolat teremtése csupán abból áll, hogy a kérdésekre adott válaszként kinyitja és becsukja a szemeit. Ez súlyos környéki idegbénulásban vagy bizonyos fajta heveny szélütésekben jelentkezhet.
Az eszméletvesztés legsúlyosabb formája az agyhalál. Ebben az állapotban az agy elveszti minden élethez szükséges működését, beleértve az eszméletet és a légzés képességét. Gyógyszerek és lélegeztetés nélkül a halál gyorsan beáll. Széles körben elfogadott jogi meghatározás szerint a beteg halott, ha agyának minden működése megszűnt, annak ellenére, hogy szíve tovább működik. Rendszerint az orvos jogosan kimondhatja az agyhalál tényét 12 órával azután, hogy minden kezelhető eltérést ellátott, de az agy nem reagál (még fájdalomra sem), a fényre a szemek nem válaszolnak és a beteg lélegeztető gép nélkül nem lélegzik. Bármilyen kétség estén az elektroenkefalogram (EEG) kimutatja a működés hiányát. A lélegeztető gépen levő agyhalottnak lehetnek bizonyos reflexei, ha a gerincvelő még működik.

Az agy és a gerincvelő fertőző
betegségei
Az agy és a gerincvelő figyelemre méltóan ellenálló a fertőzésekkel szemben, de ha megfertőződnek, akkor a következmények rendszerint nagyon súlyosak. Pél
▲ lásd az 1368. oldalt
dául az agyhártyagyulladást (meningitisz) általában vírusos vagy bakteriális fertőzés okozza. Az aszeptikus meningitisz kifejezést az agyhártya olyan gyulladásaira használják, amelyeket általában egy vírus ellen kialakult autoimmun reakció (néha a szklerózis multiplexben jelentkezik), gyógyszeres kezelés mellékhatásaként (pl. ibuprofen kezeléskor) vagy a gerinccsatornába fecskendezett vegyületek okozzák. Agyvelőgyul-
Az agy és a gerincvelő fertőző betegségei
373
ladást (enkefalitisz) általában vírusfertőzés okoz, de szintén okozhatja autoimmun reakció. A tályog körülhatárolt gennygyülem, amely testszerte kialakulhat, beleértve az agyat is.
Baktériumok és más fertőző kórokozók távoli helyekről, többféle úton érhetik el az agyhártyákat és az agy más területeit. Eljuthatnak a vérrel, bekerülhetnek az agyba sérüléseken vagy műtéti sebeken keresztül. A tályogok a fertőzött képletekről, mint az orrmelléküre- gek, ráterjedhetnek a szomszédos agyterületekre.
Baktériumok okozta agyhártyagyulladást jelent.
Három baktériumtörzs tehető felelőssé az összes meningitisz 80%-áért: a Neisseria meningitidis, a Haemophilus influenzáé és a Streptococcus pneumoniae. Mindhárom normálisan is megtalálható a környezetben, az ember orrában és légzőrendszerében is anélkül, hogy bajt okozna. Néha ezek a baktériumok meghatározhatatlan okból megfertőzik az agyat. Más estekben a fertőzés fejsérülést vagy immunrendszeri rendellenességet követően jelentkezik. A meningitisz kifejlődésének esélye legnagyobb az alkoholistákban, lépeltá- volítás után, krónikus fül- és orrfertőzésekben, pneu- mococcus tüdőgyulladásban és sarlósejtes vérszegénységben.
Ritkán más típusú baktériumok, például az Escherichia coli (normálisan a vastagbélben és a székletben található) és a Klebsiella is okozhatnak menin- gitiszt. E baktériumok okozta fertőzés általában fejsérülést, agy- vagy gerincvelőműtétet, vér fertőződését vagy kórházban szerzett fertőzést követően alakul ki. Ezek a fertőzések gyakrabban fordulnak elő károsodott immunrendszerű betegekben. Veseelégtelenségben vagy kortikoszteroid szedés esetén nagyobb az esély a Listeria baktériumok okozta meningitisz kifejlődésére.
A meningitisz az egy hónaptól 2 éves kor közötti gyermekekben a leggyakoribb. Kevésbé gyakori felnőttekben, hacsak nincs különleges kockázati tényezőjük. Néhány embert érintő meningococcus meningitisz járványok azonban jelentkezhetnek laktanyákban, kollégiumokban vagy más, kis zárt csoportokban.
A meningitisz gyakran légúti fertőzést követően jelentkezik. Főbb korai tünetei a láz, a fejfájás, a merev tarkó, a torokfájás és a hányás. A tarkókötöttség nem fájdalmas, de az áll mellkashoz szorítása fájdalmat okozhat vagy lehetetlen. A felnőttek állapota 24 órán belül súlyossá válik, a gyermekeké még hamarabb. Nagyobb gyermekek és felnőttek ingerlékennyé, zavarttá, aztán fokozatosan aluszékonnyá válhatnak. Az állapot stuporig, kómáig romolhat, és végül halálhoz vezethet. A fertőzés agyduzzanatot okozhat és akadályozhatja a véráramlást, ami szélütés tüneteit okozza, beleértve a bénulást.A Egyes betegekben görcsrohamok fejlődnek ki. A Waterhouse-Friderichsen-szindróma a Neisseria meningitidis okozta, viharos tünetekkel járó, gyorsan rosszabbodó fertőzés, ami súlyos hasmenést, hányást, görcsrohamot, bélvérzéseket, alacsony vérnyomást, sokkot és gyakran halált okoz.
Gyermekekben 2 éves korig a meningitisz rendszerint lázat, táplálási problémákat, hányást, ingerlékenységet, görcsrohamokat és éles sírást vált ki. Akutacsok fölött a bőr feszessé válik és a kutacsok elődomborodnak. Az agykörüli folyadék áramlásának akadályozott- sága a koponya megnagyobbodásához vezet (ezt az állapotot hívják hidrokefalusznakj. Az idősebb gyermekekkel és felnőttekkel ellentétben az 1 évnél fiatalabb csecsemőkben nem alakul ki tarkókötöttség.
Mivel a bakteriális meningitisz (főleg ha a Neisseria meningitidis okozza) órákon belül halálhoz vezethet, sürgős orvosi beavatkozás szükséges. Megmagyarázhatatlan láz két éves korig azonnali teljes orvosi kivizsgálást indokol, különösen, ha a gyermek ingerlékennyé vagy szokatlanul aluszékonnyá válik, visszautasítja az ételt, hány, görcsrohamai vannak és tarkókötöttsége fejlődik ki. Bakteriális meningitisz gyanúja esetén a gyermeknek általában antibiotikumot adnak még a vizsgálati eredmények megérkezése előtt.
A fizikális vizsgálat során bőrkiütéseket (általában vörös vagy bíborvörös foltok), cianózist (a bőr kékes
A lásd a 351. oldalt
374
Agyi és idegi megbetegedések
A gerinccsapolás (lumbálpunkció)
Vékony üreges tűt szúrnak ágyéktájon a gerinccsatorna alsó részébe, általában a harmadik és negyedik ágyéki csigolya között, a gerincvelő végződése alatti ponton. Gerincvelői folyadékot (agyvizet) csepegtetnek egy kémcsőbe és a mintát a laboratóriumba küldik vizsgálatra.
A gerinc keresztmetszete
Gerincvelő
Harmadik
ágyéki
csigolya
Gerincvelői folyadék
Negyedik
ágyéki
csigolya
elszíneződése), tarkókötöttséget és egyéb, meningitisz- re utaló jelet keresnek. Az egyik ilyen jel, hogy a csípők és a térdek behajlanak, amikor a gyermek fejét a mellkasához emelik. Másik jel az, hogy az orvos nem tudja kiegyenesíteni a gyermek behajlított térdét, amikor felemeli a lábát.
Meningitisz gyanúja esetén gyorsan el kell dönteni, hogy az bakteriális, vírusos, gombás vagy más típusú fertőzés, esetleg valami vegyidet izgató hatása okozta-e. A lehetséges okok ugyanis sokfélék lehetnek és a kezelés mindegyikben különbözik.
A meningitisz kórismézésére és okának kiderítése céljából rendszerint gerinccsapolást végeznek. Vékony tűt szúrnak két ágyéki csigolya között a gerinccsatornába, hogy az agy-gerincvelői folyadékból mintát vegyenek közvetlenül a gerincvelő alatti területről. A mintát mikroszkóp alatt megvizsgálják baktériumokat keresve, illetve elküldik a laboratóriumba tenyésztésre, és a baktérium típusának azonosítására. A baktériumok érzékenysége megvizsgálható különböző antibiotikumokra vonatkozólag. A gerincvelői folyadék (ún. „agyvíz”) cukortartalma, dús fehéijetartalma, a fehérvérsejtek száma és típusa segíthet a fertőzés jellegét meghatározni.
A gerinccsapoláson kívül tenyésztéses vizsgálatot lehet végezni a vérből, vizeletből, orr- és torokváladékból, valamint a bőr fertőzéseiből vett gennyből.
A bakteriális meningitiszt azonnal intravénás antibiotikumokkal kezelik és a gyulladás csökkentésére intravénás kortikoszteroidokat adnak. Egy vagy többféle antibiotikumot használnak, amelyek a legvalószínűbb kórokozókra biztosan hatásosak. Amint a kiváltó baktériumot azonosították (1-2 nappal később), az antibiotikumot átcserélik arra, amelyik a leghatásosabban kezeli a fertőzést. A kezelés része a láz, hányás, izzadás és étvágytalanság miatt elvesztett folyadék pótlása is.
Az orvos figyel az agyi fertőzés szövődményeire. A bakteriális meningitisz (főleg a Neisseria meningitidis okozta) alacsony vérnyomást okozhat. A betegnek többlet folyadékra vagy más gyógyszerekre is szüksége lehet az állapot kivédésére.
Azonnal megkezdett kezelés esetén a halálozás 10% alatti. Ellenben a diagnózis vagy a kezelés késése esetén, különösen nagyon fiatal gyermekekben és időseb-
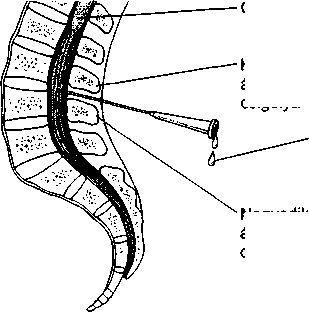
Az agy és a gerincvelő fertőző betegségei
375
bekben, a maradandó agykárosodás vagy halál esélye sokkal nagyobb. A legtöbb beteg teljesen meggyógyul, bár egyesekben görcsrohamok fejlődhetnek ki, ami egész életre szóló kezelést igényel. Maradandó szellemi károsodás és bénulás is követheti a meningitiszt.
A Neisseria meningitidis okozta fertőzés vakcinával megelőzhető. Az oltást főleg járványokban, zárt közösségekben (például katonai laktanyákban), ahol járvány fenyeget, és olyanok esetében használják, akik ismételten találkozhatnak a baktériummal. Családtagoknak, egészségügyi személyzetnek és másoknak, akik közeli kapcsolatba kerültek a beteggel, szintén adhatnak antibiotikumokat, például rifampint vagy minociklint. Minden gyermeket rutinszerűen kell oltani a Haemo- philus influenzáé b típusa ellen, ami segíthet megelőzni a leggyakoribb gyermekkori meningitiszt.A
Az agyhártyák egy hónapig vagy tovább tartó gyulladását jelenti.
Krónikus meningitisz általában akkor alakul ki, ha az immunrendszer legyengült AIDS, daganat, más súlyos betegség, daganatellenes gyógyszerek vagy hosz- szantartó kortikoszteroid kezelés miatt.
Néhány fertőző kórokozó bekerülhet az agyba, és ott hosszú ideig növekedhet, fokozatosan kialakítva a tüneteket és a károsodást. A leggyakoribb ilyen kórokozók a Cryptococcus gomba, a citomegalovírus, az AIDS vírusa, valamint a tuberkulózist, a szifiliszt és a Lyme-kórt okozó baktériumok.
Néhány nem fertőző betegség, mint például a szarkoidózis és néhány daganat izgathatják az agyhártyákat, ami krónikus meningitiszhez vezet. A nem fertőző okok közül az agyhártyák limfómái és leukémiái a leggyakoribbak. Néhány daganatellenes szer, szerv transzplantációban használt gyógyszer, sőt olyan nem- szteroid gyulladásgátló, mint az ibuprofen, szintén gyulladásba hozhatja az agyhártyákat.
A krónikus meningitisz tünetei hasonlók a bakteriális meningitiszéhez, de a betegség sokkal lassabban,
fokozatosan fejlődik ki, inkább hetek, mint napok alatt. A láz gyakran kevésbé súlyos, mint a bakteriális me- ningitiszben. Fejfájás, zavartság, hátfájás és idegműködési zavarok (például gyengeség, bizsergés, zsibbadás és arcbénulás) gyakoriak.
A tünetek alapján gyanítható a krónikus meningitisz diagnózisa. Részlegesen kezelt bakteriális meningitisz, amelyet a helytelen antibiotikus kezeléssel csupán tünetszegénnyé tett, de nem szüntetett meg, agydaganatok és tályogok hibáztathatok a krónikus meningitiszért. A biztos diagnózis komputertomográfiás (CT) vagy mágneses rezonancia vizsgálat (MRI), majd gerinccsa- polás és az agy-gerincvelői folyadék vizsgálata alapján állítható fel. A gerincvelői folyadékban a fehérvérsejtszám magasabb, mint rendesen, de alacsonyabb, mint a bakteriális meningitiszben, és különböző sejttípusokat tartalmaz (limfocitákat, inkább, mint neutrofil granu- locitákat). A fertőző organizmusok mikroszkóp alatt láthatók lehetnek. A kórokozó azonosítása végett az agygerincvelői folyadékot mindig elküldik tenyésztésre. Kiegészítő vizsgálatokat végezhetnek tuberkulózis, szifilisz, bizonyos gombák és vírusok kimutatására.
Bizonyos, nem fertőző okra visszavezethető (például szarkoidózis) krónikus meningitiszeket prednizolon- nal kezelik. A fertőző krónikus meningitisz kezelése a kiváltó októl függ.
A gomba okozta meningitiszt intravénás gombaellenes szerekkel kezelik. Leggyakrabban az ampho- tericin B-t, a flucitozint és a flukonazolt használják. Nehezen kezelhető esetekben az amphotericin B-t közvetlenül az agy-gerincvelői folyadékba adják ismételt gerinccsapolásokkal vagy Ommaya tartályon keresztül. Ezt az eszközt a fejbőr alá ültetik be, és egy kis csövön keresztül juttatják a gyógyszereket az agykamrákba. Cryptoccus menigitiszben az amphotericin B-t általában flucitozinnal kombinálják.
A visszatérő herpesz vírus okozta meningitisz aciklo- virral, a citomegalovírus okozta meningitiszt ganciklo-
A lásd az 1200. oldalon lévő ábrát
376
Agyi és idegi megbetegedések
virral lehet kezelni. A legtöbb vírusos meningitisz magától megszűnik, és nem igényel különösebb kezelést.
Az enkefalitisz az agyvelő gyulladása, amit rendszerint vírusok okoznak, ezért vírusos enkefalitisznek is hívják. Az enkefalomielitisz az agy- és a gerincvelő együttes gyulladása, és szintén vírus okozza. Az aszeptikus meningitisz az agyhártyák gyulladása, általában vírus okozza.
Több különböző vírus fertőzheti az agyat és a gerincvelőt, beleértve azokat is, amelyek néha herpeszt és mumpszot okoznak. A fertőzések közül néhány járványt okoz, néhányat rovarok terjesztenek.
((A kullancs által terjesztett vírusos enkefalitisz [kullancs-enkefalitisz, másnéven közép-európai, távol-keleti, tavaszi-nyári enkefalitisz] Közép- és Kelet-Európa és Ázsia területein jelentkező általában enyhe vagy mérsékelten súlyos agyhártya- vagy agyvelőgyulladás. Legfontosabb jellegzetes szövődménye az elsősorban a vállövet érintő bénulás, ami tartós lehet.))
Egyes vírusok elsődlegesen nem az agyat és a gerincvelőt fertőzik, hanem inkább immunreakciót váltanak ki, ami közvetve gyulladást eredményez ezeken a területeken. Ilyen fajta enkefalitisz (parainfekciózus enkefalitisz vagy posztinfekciózus enkefalitisz) követheti a rubeolát, a bárányhimlőt és a kanyarót. A gyulladás jellemzően a vírusbetegség után 5-10 nappal fejlődik ki, és súlyosan károsíthatja az idegrendszert.
Nagyon ritkán az agy gyulladása hetekkel, hónapokkal vagy évekkel a vírusfertőzés után jelentkezik. Ilyen például a szubakut szklerotizáló panenkefalitisz, amely néha a kanyarót követi és általában gyermekekben fejlődik ki. A
Az agy vírusfertőzése három különböző tünetcsoportot hozhat létre. Egyes fertőzések enyhék, csupán lázzal és általános rossz közérzettel járnak, gyakran jellegzetes tünetek nélkül. A vírusos meningitiszek általában lázzal, fejfájással, hányással, gyengeséggel és tarkókötöttséggel járnak. A harmadik típus, az enkefalitisz károsítja az agyműködéseket, személyiségváltozásokat, görcsrohamokat, a test egy vagy több részén gyengesé-
A lásd az 1267. oldalt
■ lásd a 922. oldalt
get, zavartságot, aluszékonyságotokoz, ami kómáig rosszabbodhat, és a meningitisz tüneteit mutatja.
Bizonyos vírusok járulékos tüneteket is okoznak. Például a herpesz szimplex vírus az enkefalitisz korai szakaszában gyakran ismételt görcsrohamokat indít el. Herpesz szimplex okozta enkefalitiszben az agy-gerincvelői folyadék a fehérvérsejtek mellett vörösvértesteket is tartalmaz; ez szokatlan más enyhébb vírusfertőzésekben. E vírus a halántéklebeny duzzanatát is előidézheti, ami korán felismerhető mágneses rezonancia vizsgálat (MRI) segítségével. A komputertomográfia (CT) csak a súlyos károsodások megjelenése után válik értékelhetővé.
Kezdetben nehéz elkülöníteni a vírusos vagy aszeptikus meningitiszt a bakteriális meningitisztől, és az enkefalitisz is nagyon hasonlíthat más, agyműködési zavart okozó betegséghez. Az első gyanús jelre azonban megpróbálják kimutatni a fertőzés okát. Majdnem mindig elvégzik a gerinccsapolást, és megvizsgálják az agy-gerincvelői folyadékot. Vírusfertőzésben a folyadék fehérvérsejtszáma emelkedett és baktériummentes. A vírus kitenyésztése nehéz és hosszú ideig tart.
Immunológiai vizsgálatokat is végeznek a vírusellenes antitestek kimutatására. Ezekkel a vizsgálatokkal is csak az esetek felében találják meg a vírust. CT vagy MRI vizsgálatokat végezhetnek annak kizárására, hogy a tüneteket nem agytályog, szélütés vagy egyéb betegség, például vérömleny, aneurizma vagy daganat okozza.
Bár a tüneteket nem okozó fertőzések általában nem igényelnek kezelést, a vírusellenes gyógyszerek segíthetnek a súlyosabb fertőzésekben. Az aciklovir hatásos herpesz szimplex ellen, de a legtöbb egyéb vírus ellen nem.
((A kullancs-enkefalitisz ellen specifikus terápia nem áll rendelkezésre, de a betegség védőoltással, illetve a kullancsok elleni védekezéssel megelőzhető.))
A vírusos agyi fertőzést követően sok beteg teljesen felépül. A túlélés vagy a felépülés nagyban függ a vírus típusától. A herpeszes enkefalitisz súlyos agykárosodást okoz, de kezelhető aciklovirral. A megfelelő gyógyulás érdekében a kezelést el kell kezdeni, mielőtt a beteg kómába esik. Csecsemőknél a maradandó károsodás kialakulása valószínűbb. A kisgyermekek hosz- szabb idő alatt gyógyulnak, míg a felnőttek gyorsan. A zidovudin (AZT) lassíthatja az AIDS vírus okozta demencia kialakulását. A progresszív multifokális leukoenkefalopátiát néha citarabinnal vagy vidarabin- nal kezelik, de legjobb esetben is ezek a gyógyszerek csak lassítják a fertőzés rosszabbodását.■
Az agy és a gerincvelő fertőző betegségei
377
A krónikus és az aszeptikus agyhártyagyulladás okai
Fertőzéses ok
Vírusbetegségek: mumpsz, polio, kullancsvírus, limfocitás koriomeningitisz, herpesz, varicella, keleti és nyugati ló enkefalitisz, St. Louis enkefalitisz, mononukleózis, AIDS és echovírus, coxackie-vírus vagy citomegalo- vírus fertőzések
Fertőzést követő okok: (vírus betegségek, amelyek a fertőzés lezajlása után immunreakcióval okoznak agyhártyagyulladást) kanyaró, rubeola, varicella (bárányhimlő)
Bakteriális fertőzések: tuberkulózis, szifilisz, leptospirózis, mikoplazmózis, limfogranulóma venerum, macskakarmolási betegség, agyi Whipple-kór
Egyéb fertőzések: rickettsziózis, toxoplazmó- zis, kriptokokkózis, trichinózis, kokci-dioidomi- kózis, ciszticerkózis, malária, amőbiázis
Nem fertőzéses ok
Az agyat érintő betegségek: agydaganatok, szélütés, szklerózis multiplex, szarkoidózis, leukémia
Mérgezés: ólommérgezés
Oltási reakció: veszettség és szamárköhögés elleni oltóanyagok
A gerinccsatornába fecskendezett anyagokkal szembeni reakció: daganatellenes szerek (kemoterápia), antibiotikumok, kontrasztanyagok (röntgenvizsgálatokhoz)
Gyógyszerek: trimetoprim-szulfametoxazol. azatioprin. karbamazepin. nem-szteroid gyulladásgátlók (ibuprofen. naproxen)
Az agytályog (abszcesszus) körülhatárolt gennygyülem az agyban.
Az agytályog nem gyakori. Fejen levő fertőzés agyra terjedéséből (fog, orr vagy fül fertőzése), az agyba hatoló fejsérülésből vagy a vér útján máshonnan az agyba bekerülő baktériumok okozzák.
Az agytályog elhelyezkedésétől függően sokféle tünetet okozhat. A tünetek közé tartozik a fejfájás, a hányinger, a hányás, az aluszékonyság, a görcsrohamok. a személyiségváltozások és egyéb agyműködési zavarok. A tünetek napok vagy hetek alatt fejlődhetnek ki. A betegnek először láza és hidegrázása lehet, de a tünetek megszűnhetnek, mivel a szervezet igyekszik leküzdeni a fertőzést.
A feltételezett agytályog kimutatására a legjobb a komputertomográfia (CT) vagy a mágneses rezonancia vizsgálat (MRI). Bár a CT vagy az MRI általában kimutatja az agytályogot, a gennygyülem hasonlíthat agytumor vagy szélütés képére. Kiegészítő vizsgálatokra lehet szükség a kórokozó meghatározására, és a daganat vagy a szélütés lehetőségének kizárása céljából. Szükség lehet a tályogból vett mintára is (a mintát mikroszkópos vizsgálat és tenyésztés számára veszik).
Antibiotikus kezelés nélkül az agytályog végzetes lehet. Leggyakrabban használt antibiotikumok a penicillin, a metronidazol, a nafcilin, és a cefalosporinok így például a ceftizoxim. Az antibiotikus kezelést általában 4-6 hétig folytatják, és két hetente ismételt CT vagy MRI vizsgálatot végeznek. Ha az antibiotikus
378
Agyi és idegi megbetegedések
kezelés hatástalan, műtéti úton kell a tályogot lecsapolni.
Néha az agytályog agynyomásfokozódást és duzzanatot okoz. Ez az állapot igen súlyos és maradandó agykárosodást okozhat, ezért erélyesen kell kezelni. Kortikoszteroidok és mannitol adható, amelyek csökkentik a nyomást és az agy duzzanatát.
,’l szubdurális gennygyülem az agy és az agyhártyák között alakul ki, nem pedig magában az agyban.
A szubdurális gennygyülem általában orrmellék- üreg-fertőzés szövődménye, de súlyos fiilfertőzés, fej- vagy agysérülés, műtét, vagy tüdőgyulladást követő vérmérgezés következménye is lehet. Ugyanazok a baktériumok, amelyek agytályogot okoznak, szubdurális gennygyülemet is létrehozhatnak, ezért a kezelés hasonló módon történik.
Az agytályoghoz hasonlóan a szubdurális gennygyülem is okozhat fejfájást, aluszékonyságot, görcsrohamokat és más agyműködési zavart. A tünetek több nap alatt bontakoznak ki, majd kezelés nélkül a betegség gyorsan teljes eszméletlenséghez és halálhoz vezet. CT és MRI vizsgálat a legjobb a diagnózis felállításához. A gerinccsapolás kevés információt szolgáltat és veszélyes is lehet. Csecsemőknél néha a kutacson ke
resztül tűt szúrnak közvetlenül a gennygyülembe. A genny lecsapolása csökkenti a nyomást és segíti a pontos kórismézést.
A Föld egyes részein férgek fertőzhetik meg az agyat. A nyugati féltekén e fertőzések közül leggyakoribb a ciszticerkózis. A Cysticercus petékkel fertőzött étel fogyasztása után a gyomorsav hatására a peték kikelnek és lárvává alakulnak. A lárvák belépnek a véráramba és eljutnak a szervezet minden részébe, beleértve az agyat is. A lárvák cisztákká fejlődnek, amelyek fejfájást és görcsrohamokat okozhatnak. A ciszták degenerálódnak és a lárvák elpusztulnak gyulladást, duzzanatot és idegrendszeri zavarokat okozva.
A schisztoszomiázis féregfertőzés, amely görcsrohamokkal, rendellenes idegrendszeri működésekkel és agynyomás-fokozódással járhat. Az echino- kokkózisban nagy ciszták alakulnak ki az agyban, amelyek sokféle idegrendszeri zavart és görcsrohamokat okoznak. A cönurózisban ciszták képződnek, amelyek gátolhatják az agy-gerincvelői folyadék agy körüli áramlását. E fertőzések közül sokat lehet gyógyszeresen kezelni, például praziquantellel és al- bendazollal. A cisztákat azonban néha műtéttel kell eltávolítani.
79. FEJEZET
A daganat (tumor) a szervezeten belüli kóros tömeget jelöl. Bár alakilag körülírt tömeget képez egy tályog vagy gyulladás is, a kifejezés általában a rendellenes szövetnövekedést (neoplazma) jelenti, ami lehet rosszindulatú (malignus – kancerózus) vagy jóindulatú (benignus) is.
A jóindulatú daganatok a szervezet legtöbb részén kevés vagy semmiféle bajt nem okoznak, az agyban azonban bármilyen rendellenes növekmény tekintélyes károsodást okozhat. A daganat kétféle módon károsíthatja az agyat: a növekvő daganat egyrészt közvetlenül pusztítja
az idegszövetet, másrészt mivel a koponya kemény, és nem tud tágulni, így a növekvő tumor okozta nyomás a tőle távol eső területeket is károsítja. A gerincvelő tumorai is nyomhatják az idegszövetet. A neurofibrómák, az idegszövet rendellenes, laza növekményei szintén károsíthatják a környéki (perifériás) idegeket (azokat, amelyek kívül vannak az agyon és a gerincvelőn), valamint a gerincvelői ideggyököket is. A szervezet más részén lévő daganatok néha érinthetik az idegrendszert is, ezt paraneopláziás szindrómának hívjuk.
Az idegrendszer daganatai
379
Az idegrendszerből származó agydaganatok
| A daganat típusa | Eredete | Malignitása | Az összes agydaganat hány százaléka | A betegek kor szerint |
| Csírasejtes tumorok | Embrionális sejtek | Rossz- vagy jóindulatú | 1% | Gyermekek |
| Glióma (glioblasztó- | Az agy támasztó | Rosszindulatú | 65% | Gyermekek és |
| ma multiforme, | sejtjei, beleértve | vagy viszonylag | felnőttek (típus | |
| asztrocitóma, oligo- dendrocitóma) | az asztrocitákat és az oligo- dendrocitákat | jóindulatú | szerint) | |
| Hemangiobiasztó- ma | Vérerek | Jóindulatú | 1-2% | Gyermekek és felnőttek |
| Hipofízis adenoma | A hipofízis epi- teliális sejtjei | Jóindulatú | 2% | Gyermekek és felnőttek |
| Kordoma | A gerinccsatorna | Jóindulatú, de | Kevesebb | Felnőttek |
| gyorsan nő | mint 1 % | |||
| h/l Arii illnhla^ytnma
1VI VMUMWMlUvtAUI 1 IQ |
Embrionális | Rosszindulatú Nem | Gyermekek | |
| sejtek | értékelhető* | |||
| Meningeoma | Az agyhártya sejtjei | Jóindulatú | 20% | Felnőttek |
| Oszteoma | Koponyacsont | Jóindulatú | 2% | Gyermekek és felnőttek |
| Oszteoszarkóma | Koponyacsont | Rosszindulatú i wooí-ii ikjuiaiu | Kevesebb mint 1% | Gyermekek és felnőttek |
| InAnlnrnQ
1 ti 1 |
A tobozmirigy sejtjei | Jóindulatú | 1% | Gyermekek |
| Schwannoma | Az idegeket burkoló Schwann- sejtek | Jóindulatú | 3% | Felnőttek |
| * A medulloblasztóma a leggyakoribb malignus agytumor gyermekkorban; felnőttekben csak ritkán fordul elő. | ||||
J jóindulatú agydaganat rendellenes, de nem rákos szövetszaporulat az agyban. A rosszindulatú agydaganat rákos folyamatot jelent, amely képes a szomszédos szövetekbe behatolni és azokat elpusztítani, vagy pedig más szervből tevődött át (metasztatizált) az agyba.
Többfajta jóindulatú daganat nőhet az agyban. Arról a sejttípusról vagy szövettípusról nevezik el őket, ahonnan erednek: a schwannomák, az idegeket körülvevő Schwann-sejtekből származnak, az ependimo- mák az agy belső felszínét borító sejtekből származnak, a meningeomák az agy külső felszínét borító agyhártyákból alakulnak ki, az adenomák mirigysejtekből állnak, az oszteomák a koponya csontsejtjeiből, a
380
Agyi és idegi megbetegedések
hemangioblasztómák pedig vérerekből alakulnak ki. Bizonyos jóindulatú daganatok (mint például a kranio- faringeoma, a kordomák, a germinomák, a teratomák, a dermoid ciszták, és az angiomák) már születéskor is fennállhatnak.
A meningeomák általában jóindulatúak, az eltávolítás után azonban kiújulhatnak. Ezek a tumorok nőkben gyakoribbak, és általában 40 és 60 év között jelentkeznek, de növekedésnek indulhatnak gyermekkorban vagy később is. E tumorok tünetei és veszélyei attól függnek, hogy milyen nagyok, milyen gyorsan növekednek, és hol helyezkednek el az agyban. Ha túl nagyra nőnek, akkor a demenciához igen hasonló szellemi hanyatlást okozhatnak.
A leggyakoribb rosszindulatú agydaganatok a szervezet más részéről kiinduló rákok metasztázisai (áttétei). A mell- és a tüdőrákok, a rosszindulatú melano- mák és a vérsejtek rákjai, mint a leukémia és a limfó- ma, mind-mind áttétet képezhetnek az agyban. A metasztázisok az agy egy körülhatárolt részén vagy elszórtan növekedhetnek.
Az elsődleges agytumorok az agyon belül keletkeznek. A leggyakoribb elsődleges agytumorok a gliómák, amelyek az idegsejteket körülvevő és támasztó szövetekből növekednek. Többféle rosszindulatú glióma van. A glioblasztóma multiforme a leggyakoribb típus. Más típusok közé tartozik a gyorsan növekedő anaplasztikus asztrocitóma, a lassan növekedő asztrocitómák és az oligodendrogliómák. A kevésbé gyakori medulloblasztómák általában a pubertáskor előtti korban lévő gyermekeket érinti. Nem idegsejt eredetű, ritkább ráktípusok a szarkómák és ade- nokarcinómák.
Az agytumorok egyforma gyakorisággal jelentkeznek férfiakban és nőkben, de egyes típusok férfiakban, míg mások nőkben gyakoribbak. Ismeretlen okból az agyi limfómák egyre gyakrabban jelentkeznek,A különösen AIDS-betegekben.
A tüneteket az idegszövet pusztulása és az agynyomás fokozódása okozza. E tünetek mindenképpen megjelennek, akár jóindulatú, akár rosszindulatú az agydaganat. Ha azonban az agytumor távoli daganat metasztázisa, akkor fennállhatnak az alapbetegséggel
▲ lásd a 770. oldalt
■ lásd a 295. oldalon lévő táblázatot
kapcsolatos egyéb tünetek is. Például a tüdőrák vérköpéssel járó köhögést okozhat, vagy mellrák esetén csomó tapintható a mellben.
Az agytumor tünetei a méretétől, a növekedés sebességétől és helyétől függenek. Az agy egyes részein levő tumorok jelentős méretűre nőhetnek anélkül, hogy bármilyen tünetet okoznának. Más területeken azonban még egy kis tumor is pusztító hatású lehet.
Gyakran a fejfájás az első tünet, bár a legtöbb fejfájás nem agytumor eredetű® Az agytumor esetén a fej fájdalma általában gyakorta visszatér vagy folyamatosan, enyhülés nélkül fennáll, gyakran súlyos, kezdődhet olyanokban akiknek előzőleg nem volt fejfájásuk, éjjel jelentkezhet és már ébredéskor is fennállhat. Az agytumor egyéb gyakori korai tünetei közé tartozik az egyensúly- és koordinációs zavar, valamint a szédülés és a kettős látás. A főbb késői tünetek a hányinger és hányás, a váltakozó láz, a rendellenesen gyors vagy lassú pulzus és légzésszám. Közvetlenül a halál előtt szélsőséges vérnyomás-ingadozások is jelentkezhetnek.
Egyes agytumorok görcsrohamokat okoznak. A görcsrohamok gyakoribbak jóindulatú daganatok, meningeomák, és lassan növekvő rákok (asztrocitóma), mint a gyorsan növekvő rákok (glioblasztóma multiforme) esetében. Tumor következtében az egyik kéz vagy láb, esetleg a test egyik oldala gyengévé vagy bénulttá válhat. A tumor érintheti a meleg, a hideg, a nyomás, a finomtapintás vagy az éles tárgyak érzékelésének képességét. Változást okozhat a hallásban, a látásban és a szaglásban is. Az agynyomás-fokozódás személyiségváltozást okozhat, a beteg aluszékonnyá, zavarttá és gondolkodásra képtelenné válhat. Az ilyen tünetek nagyon súlyosak és azonnali orvosi ellátást igényelnek.
Agytumorra kell gondolni, ha a betegnek bármilyen, fent említett jellegzetes tünete van. Bár a fizikális vizsgálat során gyakran észlelhetők a rendellenes agyműködés tünetei, egyéb vizsgálatokat is kell végezni a diagnózis tisztázása érdekében.
A szokványos koponyaröntgen csak kevés segítséget nyújt az agytumorok diagnózisához, a meningeomák és a hipofízis (agyalapi mirigy) adenoma ritka kivételével. Az összes agytumor típus általában komputertomográfia (CT) vagy mágneses magrezonancia vizsgálat (MRI) segítségével mutatható ki, melyekkel meg lehet mérni a tumor méretét és meg lehet adni a pontos helyét. További vizsgálatokat végeznek a típus meghatározására, amennyiben a CT vagy MRI felvételen az agy tumor látható.
Az idegrendszer daganatai
381
Néhány speciális agydaganat tünetei
Az asztrocitómák és az oligodendrogliómák
Az asztrocitómák és az oligodendrogliómák lehetnek lassan növő daganatok, és olykor csak görcsrohamokat okoznak. Amikor rosszindulatúbbak (anaplasztikus asztrocitóma és anaplasztikus oligodendroglióma), akkor az agy kóros működésének jeleit hozhatják létre, mint gyengeséget, érzéskiesést és bizonytalan járást. A leginkább rosszindulatú asztrocitóma, a glioblasztóma multiforme olyan gyorsan nő, hogy növeli a koponyaüri nyomást, fejfájást. lassult gondolkodást, illetve aluszékony- ságot és kómát okoz.
A meningeomák
Agyhártya eredetű jóindulatú daganatok, amelyek a növekedés helyének megfelelő tüneteket okoznak. Gyengeséget vagy zsibbadást, görcsrohamokat, a szaglás elvesztését, a szem kidülledését és látásváltozásokat hozhatnak létre. Idősebbekben emlékezetkiesést és gondolkodási nehézségeket okozhatnak, ami hasonló az Alzheimer-kórhoz.
A tobozmirigy tumorai
A tobozmirigy az agy közepén helyezkedik el. A szervezet biológiai óráját, főleg az ébrenlét és alvás ciklusait szabályozza. Daganata nagyon gyakori gyermekkorban. Az atipusos tobozmirigy tumorok (csírasejtes tumorok) korai pubertáskorban gyakoriak. A liquor (agy
gerincvelői folyadék) elfolyási akadályát okozhatják, ami az agy és a koponya megnagyobbodásához (hidrokefalusz) és súlyos agyműködési zavarokhoz vezethet.
Az agyalapi mirigy tumorai
Az agyalapi mirigy a koponya alapján helyezkedik el, és a szervezet több belső elválasztásé mirigyeit szabályozza. Az agyalapi mirigy tumorai általában jóindulatúak és kóros mennyiségű hormont termelnek:
- Fokozott mennyiségű növekedési hormont, ami óriásnövéshez vezet (gigantizmus), vagy a koponya, az arc, a kezek, a lábak és a mellkas aránytalan megnagyobbodását hozza létre (akromegália).
- Az emelkedett kortikotróp hormon-elválasztás Cushing-kórt okoz.
- Az emelkedett pajzsmirigyserkentő hormonelválasztás a pajzsmirigy túlműködéséhez vezet.
- Az emelkedett prolaktin-termelés megszünteti a menstruációt (amenorrea), tejtermelést vált ki nem szoptató nőkben (glaktorrea), és megnöveli a férfiak mellét (ginekomasztia).
Az agyalapi mirigy tumorok elpusztíthatják a hormontermelő sejteket is, ami végül elégtelen hormontermeléshez vezet. A tünetek között szerepelhet még a fejfájás és a látótérkiesés is.
Az agyalapi mirigy (hipofízis) tumorokat általában akkor fedezik fel, amikor azok idegeket nyomva látászavart okoznak. A vérvizsgálatok rendellenes agyalapi mirigy hormonszinteket mutatnak, és a daganat általában CT vagy MRI vizsgálattal diagnosztizálható.
Más tumorok is okozhatnak a vérben kóros hormonszinteket, de többségükre ez nem jellemző. Biopsziát kell venni a tumorból (eltávolított anyagdarabka, amit mikroszkóp alatt megvizsgálnak), hogy meghatározzák a tumor típusát és azt, hogy rosszindulatú-e.
Néha a gerinccsapolással (lumbálpunkció) nyert agy-gerincvelői folyadék mikroszkópos vizsgálata rákos sejteket mutat. Gerinccsapolás nem végezhető el
agynyomás-fokozódás esetén, mert a hirtelen nyomásváltozás beékelődést (herniáció) okozhat, ami az egyik legveszélyesebb lehetséges szövődménye az agytu- momak. A beékelődés során a megnövekedett nyomás az agyszövetet a koponya alapján levő szűk nyíláson keresztül lefelé nyomja, és ez az alsóbb agyterületek (agytörzs) nyomását okozza. Ennek eredményeképp az életfontos agytörzsi működések (légzésszám, szívritmus és vérnyomás) zavara lép föl. Ha a beékelődés jeleit nem veszik észre és nem kezelik korán, akkor végső fokon kómát és halált okozhat.
A rendszerint a műtét alkalmával elvégzett biopszia során az egész tumort, vagy csak egy részét távolítják
382
Agyi és idegi megbetegedések
Jóindulatú koponyaűri nyomásfokozódás vagy agytumor?
A jóindulatú koponyaűri nyomásfokozódásban (pszeudotumor cerebri) emelkedik az agy nyomása tumor, fertőzés elfolyási akadály vagy egyéb ok hiányában is. A betegséget néha agytumorral tévesztik össze. Leggyakoribb a 20 és 50 év közötti, általában túlsúlyos nőkben.
A legtöbb esetben sem a betegség megjelenése, sem az eltűnése nem követhető nyomon. Gyerekekben néha a kortikoszteroidok elvonását követi, vagy nagy mennyiségű A-vi- tamin vagy tetraciklin szedése után jelentkezik.
A betegség általában fejfájással kezdődik, ami nagyon gyakran, de nem mindig enyhe fokú. A betegség későbbi szakaszában a betegek 5%-a részlegesen vagy teljesen elveszítheti a látását az egyik vagy mindkét szemére. Papillaödéma, azaz a szem hátsó részének duzzanata is megtalálható a szemfenekén.
A jóindulatú agyi nyomásfokozódás vizsgálatában az első lépés az egyéb, kezelhető, nyomásfokozódást okozó betegség kizárása.
A komputertomográfia (CT) eredménye általában negatív, de a felvétel mutathat enyhe nyomást az agy lég- és folyadéktereiben. A gerinccsapolás során általában emelkedett nyomás észlelhető. A folyadék kémiailag egyébként megfelelő. A jóindulatú agyi nyomásfokozódás gyakran magától eltűnik 6 hónapon belül. Kezelés nem szükséges, de túlsúlyos embereknek fogyniuk kellene. Aszpirin vagy paracetamol enyhítheti a fejfájást. Ha a fokozott nyomás nem csökken néhány héten belül, akkor acetazolamidot rendelhetnek.
A betegek kb. 10-20%-ában visszatér a betegség, és néhány százalékban folyamatosan rosszabbodik, végül vaksághoz vezet. Ha többé a nyomás csökkenésének ellenére sem. Műtéttel elvezető csövet helyezhetnek be krónikus jóindulatú agyi nyomásfokozódás esetén.
el. Az agy belső részein lévő tumorok néha hozzáférhetetlenek, azaz biztonságosan és közvetlenül nem elérhetők. Ilyen esetekben tűbiopsziára kerül sor. Az eljárás során speciális képalkotó segítségével követik a tű beszúrását, majd sejteket szívnak ki.
Az agytumorok kezelése azok helyétől és típusától függ. Ha lehetséges, műtétileg eltávolítják. Agykárosodás nélkül, vagy kevés károsodással sok daganat eltávolítható. Néhány daganat azonban olyan helyen növekszik, ahonnan az eltávolítás nehéz, vagy lehetetlen életfontosságú struktúrák károsítása nélkül. A műtét okozta agykárosodás olykor részleges bénuláshoz, érzésváltozásokhoz, gyengeséghez és az intellektus hanyatlásához vezethet. Mindamellett a tumor eltávolítása nagyon fontos, mert növekedése alapvető központokat fenyeget. Annak ellenére, hogy a műtéti eltávolítás esetleg nem gyógyítja a rákot, a műtét hasznos lehet a tumor méretének csökkentése, a tüne
tek enyhítése céljából. Lehetővé teszi a tumor típusának meghatározását, valamint annak megállapítását, hogy egyéb kezelések, mint például a besugárzás indokolt-e.
Egyes jóindulatú daganatokat műtétileg el kell távolítani, mert folyamatos növekedésük a koponya zárt terében súlyos károsodáshoz vagy halálhoz vezethet. Ha egyáltalán lehetséges, a meningeomákat általában eltávolítják, és ez általában biztonságosan és teljesen elvégezhető. Bent lehet hagyni azonban a nagyon kicsi meningeomákat és azokat, amelyek idősebb emberekben mutathatók ki. A legtöbb jóindulatú tumort, mint pl. a schwannomát és az ependinomát hasonló módon kezelik. Néha a műtét után besugárzást alkalmaznak az esetleg megmaradt tumorsejtek elpusztítására.
A legtöbb agytumort – főként a rosszindulatúakat – műtét, besugárzás és kemoterápia kombinációjával kezelik. A tumor lehető legnagyobb részének eltávolítása után besugárzást kezdenek. A besugárzás ritkán gyógyítja az agytumort, de elég kis méretűre zsugoríthatja
fvz idegrendszer daganatai
383
ahhoz, hogy hónapokra vagy akár évekre is megálljon a terjedése. Egyes agydaganatok kezelésére kemoterápiát alkalmaznak. A metasztázisok és az elsődleges agydaganatok is reagálhatnak kemoterápiára.
Az agynyomás-fokozódás nagyon súlyos állapot és azonnali beavatkozást igényel. Mannitolt és kor- tikoszteroidokat adnak intravénásán a nyomás csökkentésére és a beékelődés megelőzésére. Néha a nyomás mérésére egy kis eszközt is helyeznek a koponyába, így a kezelés megfelelően irányítható.
Az agyi metasztázisok kezelése nagyban függ az eredeti daganat elhelyezkedésétől. Az agyban növekvő tumorokat gyakran besugározzák. Egyetlen metasz- tázis esetén a műtéti eltávolítás jó hatású. A hagyományos kezelések mellett néhány kísérleti eljárást is kipróbálnak, beleértve a kemoterápiát, a tumorba beültetett radioaktív anyagot és a lézersebészetet.
A kezelés ellenére csak a betegek 25%-a él két év múlva. Alig jobbak a kilátások egyes tumorokban, mint pl. asztrocitómában és oligodendrogliómában, amelyeknél a daganat általában nem tér vissza 3-5 évig a kezelés után. A medulloblasztóma miatt kezelt betegek kb. 50%-a él 5 évnél tovább.
Az agydaganatok kezelése sikeresebb 45 éves kor alatt, anaplasztikus asztrocitómában inkább, mint glioblasztóma multiforméban, és akkor is, ha a daganatot műtétileg legnagyobb részt vagy teljesen el lehetett távolítani.
A gerincvelői tumorok jó- vagy rosszindulatú szövetnö- vedékek a gerincvelőben.
A gerincvelő tumorai lehetnek elsődlegesek (gerincvelőben erednek), vagy másodlagosak (a szervezet más részéről kiinduló tumorok metasztázisai). Sokkal kevésbé gyakoriak, mint az agytumorok, és gyermekekben ritkák.
Az elsődleges tumoroknak csak 10%-a idegsejt eredetű. Ezek 2/3-a meningeoma (az agyat és a gerincvelőt burkoló agyhártyák sejtjeiből származnak) és schwannoma (az idegeket burkoló Schwann-sejtekből származnak). Mindkettő jóindulatú (benignus). A rosszindulatú (malignus) daganatok közé tartoznak a gliómák, amelyek a gerincvelő más sejtjeiből erednek és a szarkómák, amelyek a gerinc kötőszövetéből
erednek. A neurofibroma (a schwannoma egyik típusa), amelyben a Schwann-sejtek tumorrá fejlődnek, a von Recklinghausen-kór részeként a gerincvelőből is eredhet.
Leggyakrabban a tüdő, az emlő, a prosztata, a vese és a pajzsmirigy tumorai adnak metasztázist a gerincvelőbe vagy a környező szövetekbe. A limfómák is ráterjedhetnek a gerincvelőre.
A gerincvelői tumorok általában idegnyomási tüneteket okoznak. Az ideggyökök nyomása (az idegeknek az a része, amely kilép a gerincvelőből)A fájdalmat, zsibbadást, bizsergést és gyengeséget okozhat. Magának a gerincvelőnek a nyomása görcskészséget, gyengeséget, koordinációs zavarokat és csökkent vagy kóros érzéseket okozhat. A tumor vizelési nehézséggel, hólyagműködési zavarral és székrekedéssel is járhat.
Ha daganatos betegben a gerinc területén fájdalom jelentkezik és gyengeséget, zsibbadást vagy koordinációs zavarokat tapasztal, gerincvelői áttét lehetőségére kell gondolni. A gerincvelőben futó idegek elrendeződése miatt a rendellenesen működő testrész vizsgálata alapján a tumor helyét meg lehet határozni.B
Ki kell zárni az egyéb olyan betegségeket, amelyek érinthetik a gerincvelő működését. Ilyenek például a hátizom görcse, csontsérülések, elégtelen gerincvelői vérellátás, csigolyatörés és porckorongsérv, valamint más jellegű kórképek, mint szifilisz, vírusfertőzések, szklerózis multiplex és amiotrófiás laterálszklerózis.
Többféle eljárást alkalmazható a gerincvelői tumorok diagnosztizálásához. Bár a gerincröntgen a csontelváltozásokat ábrázolhatja, de a csontot még nem érintő tumorokat rendszerint nem mutatja ki. A mágneses rezonancia vizsgálatot (MRI) tekintik a legjobb módszernek a gerincvelő és a gerincoszlop egészének vizsgálatára. Biopszia (mikroszkópos vizsgálatra eltávolított tumorminta) szükséges a tumor típusának pontos megT határozásához.
▲ lásd a 327. oldalt
■ lásd a 324. oldalon lévő ábrát
384
Agyi és idegi megbetegedések
A gerincvelő és a gerincoszlop daganatait sok esetben műtéttel el lehet távolítani. Másokat besugárzással, vagy műtétet követő besugárzással lehet kezelni. Ha a tumor nyomja a gerincvelőt vagy a környező szöveteket, akkor kortikoszteroidokat adhatnak a duzzanat csökkentésére és az idegműködések megőrzése céljából mindaddig, amíg a tumor eltávolítása lehetővé válik.
A gyógyulás általában attól függ, hogy a károsodás milyen mértékű, és milyen mélyen nőtt bele a tumor a gerincvelőbe. Körülbelül a betegek felében a tünetek a kezelés után megszűnnek. A meningeomák, a neurofi- brómák és egyes elsődleges tumorok eltávolítása gyógyító hatású lehet.
A neurofibromatózis (von Recklinghausen-kór) örökletes betegség, amelyben a bőrben és a test más részein sok lágy, rendellenes idegszövet-növedék (neurofi- bróma) jelenik meg.
A neurofibrómák a mielin-termelő Schwann-sejtek és a környéki idegeket (tehát az agy és a gerincvelő területén kívül elhelyezkedő idegeket) körülvevő és támasztó sejtek daganatos kinövései. A daganatok általában a kamaszkor után kezdenek megjelenni a bőr alatt érezhető kis csomócskák formájában.
A betegek kb. 1/3-a nem vesz észre tüneteket, és a betegséget először rutinvizsgálat során diagnosztizálják, amikor az orvos csomókat talál a bőr alatt, az idegek közelében. További 1/3-ban a betegséget akkor kórismézik, amikor a beteg kozmetikai problémájára keres megoldást. Sok betegnek ugyanis enyhe barna foltjai („café au Iáit” tejeskávé-foltok) vannak a mellkasán, a hátán, a medencetájékon, a könyöknél és a térden. Ezek a foltok már születéskor is létezhetnek, vagy csecsemőkorban jelennek meg. A bőrön 10 és 15 éves kor között különböző méretű és formájú, hússzínű nö- vedékek (neurofibrómák) kezdenek megjelenni. E kép-
▲ lásd a 327. oldalt
■ lásd az 1012. oldalt
letek száma lehet 10-nél kevesebb, máskor 1000-nél is több. Egyeseknél a daganatok csonteltéréseket is létrehoznak. Ilyen lehet a gerinc rendellenes hajtása (kyphoscoliosis), bordadeformitások, a láb és a kéz hosszú csontjainak megnagyobbodása, a koponya és az arc körüli csontdefektusok. A betegek fennmaradó 1/3- ában a betegséget akkor diagnosztizálják, amikor idegrendszeri zavarok jelentkeznek.
A neurofibrómák a szervezet bármely idegét érinthetik, de előszeretettel nőnek gerincvelői ideggyökök- nél^A ahol alig vagy egyáltalán nem okoznak problémát, viszont nagyon veszélyessé válhatnak, ha nyomják a gerincvelőt. Gyakoribb azonban, hogy a neurofibrómák a környéki idegeket nyomják, ami megzavarja eredeti működésüket. A neurofibrómák érinthetik az agyban futó idegeket is, ami vakságot, szédülést, süketséget és koordinációra való képtelenséget okozhat. A neurofibrómák számának növekedésével egyre több idegrendszeri szövődmény jelentkezik.
A ritkább, 2. típusú neurofíbromatózisban a fent leírtak mellett tumorok fejlődhetnek ki a belső fülben (akusztikus neurómákja A tumorok 20 éves kor körül hallásromlást, és néha szédülést okozhatnak.
Nem ismert olyan kezelés, amely meg tudja állítani a neurofibromatózis rosszabbodását vagy meg tudja gyógyítani azt, de az egyes daganatokat általában műtéttel el lehet távolítani, vagy besugárzással a méretét csökkenteni. Ha közel nőnek egy ideghez, akkor a műtéti eltávolítás során gyakran az ideget is ki kell metszeni. Mivel a betegség örökletes, családalapítás előtt genetikai tanácsadás javasolt.
A paraneopláziás szindrómák daganatok (leggyakrabban tüdő- és petefészek-daganatok) távoli hatása a szervezet különféle működéseire: ezek gyakran idegrendszeri működések.
Azt, hogy egy távoli daganat hogyan hat az idegrendszerre, nem értjük teljes mértékben. Egyes daganatok olyan anyagokat bocsátanak a véráramba, amelyek autoimmun reakciót okozva távoli szöveteket károsítanak. Más daganatok által kiválasztott anyagok közvetlenül hatnak az idegrendszer működésére, vagy egyenesen az idegrendszer részeit pusztítják.
A paraneopláziás szindrómák az idegrendszeri tünetek széles skáláját hozhatják létre: demenciát, hangulatváltozásokat, görcsrohamokat, a végtagok vagy az
Az idegrendszer daganatai
385
egész test gyengeségét (valószínűleg rosszabbodó), zsibbadást, bizsergést, koordinációs zavarokat, kettős látást és rendellenes szemmozgásokat. Leggyakoribb hatás a polineuropátia, a környéki idegek (az agyon és gerincvelőn kívüli idegek) működészavaraA Gyengeség, érzéskiesés és gyengült reflex észlelhető. Bár a polineuropátia közvetlenül nem kezelhető, néha javul a daganat kezelése hatására.
A polineuropátiák ritka formája, a szubakut szenzoros neuropátia néha megelőzi a daganat kórismézé- sét. Rokkantságot okozó érzéskiesés, vagy koordinációs zavar állhat fenn, de gyengeség alig. A betegség nem kezelhető.
A különböző daganatok által termelt anyagok igen sokféle hatást válthatnak ki. Az emlő- és a petefészekrákok néha olyan anyagot termelnek, ami a kisagyat elpusztító antitest termelését váltja ki. A kialakuló betegséget szubakut cerebelláris degenerációnak hívják. A betegség tünetei – bizonytalan járás, gyenge kar- és láb-koordináció, nehezített beszéd, szédülés, kettős látás – hetekkel, hónapokkal, vagy akár évekkel a daganat felfedezése előtt jelentkezhetnek. A szubakut cerebelláris degeneráció általában hetek vagy hónapok alatt rosszabbodik, és gyakran súlyos rokkantságot okoz. A betegséget nem könnyű diagnosztizálni a daganat felfedezése előtt, bár a komputertomográfia (CT) vagy a mágneses rezonancia vizsgálat (MRI) kimutathatja az idegszövet hiányát a kisagyban. Hatásos kezelés nincs, de a kórkép néha javul a daganat sikeres kezelése után.
A gyermekkori rák, a neuroblasztóma néha hirtelen irányíthatatlan szemmozgásokkal járó ritka tünetegyüttest okoz. Gyenge a koordináció is, emellett a karokban, lábakban és a testben merevség, görcs és izomösszehúzódás jelentkezik. Ezek a tünetek gyakran enyhülnek a daganat kezelésével, illetve néha kortikoszteroid (prednizolon) hatására.
Ritka esetekben a Hodgkin-kór közvetve érintheti a gerincvelői idegeket, heveny polineuropátiához hasonló gyengeséget okozva a kezekben és a lábakban. Ez az állapot rendszerint kortikoszteroidokkal javítható.
Az Eaton-Lambert-szindróma olyan paraneo- pláziás tünetegyüttes, amely a miaszténia gráviszhozB hasonlít; tüdődaganatos betegekben jelentkezhet. A szindrómában antitestek képződnek, amelyek az idegek és az izmok közötti kapcsolatot biztosító molekulákat gátolják (a neurotranszrrtittereket). A gyengeség a daganat diagnózisa előtt, alatt vagy utána fejlődik ki. Néha nem található daganat. A betegekben fáradtság, fájdalom, zsibbadás a karokban és a lábakban, száj
szárazság, csüngő szemhéjak és impotencia fejlődhet ki. A normális reflexek, mint pl. a térdreflex, gyengülhetnek, vagy el is tűnhetnek.
Az Eaton-Lambert-szindróma tünetei visszafejlődhetnek a rák kezelése során. A guanidin arra készteti az idegeket, hogy több, az izmokat ingerlő anyagot termeljenek, ami valamelyest enyhítheti a gyengeséget. A guanidinnek azonban súlyos mellékhatásai vannak, beleértve a csontvelő- és májkárosodást. Egyéb kezelések közé tartozik a plazmaferezis, melynek során mérgező anyagokat távolítanak el a vérből* * * és a kortikoszteroid adása (prednizolon).
A daganatok úgy is okozhatnak gyengeséget, hogy inkább az izmokra hatnak mint az idegekre. A kialakuló betegségek – a dermatomiozitisz és a polimiozitisz – az erős törzsközeli izmokat gyengítik. A beteg orrán és orcáján bíbor színű kiütések és szemkörüli duzzadás jelenik meg (heliotrop kiütés). Bár a dermatomiozitisz és a polimiozitisz sokkal gyakoribb 50 év feletti rákos betegekben, néha érintenek rákban nem szenvedőket. A prednizolonnal végzett kortikoszteroid kezelés néha hatásos.
Az idegrendszer
sugárkárosodása
Bár a daganat kezelése során megpróbálják megakadályozni az idegrendszer sugárkárosodását, az ilyen károsodások néha elkerülhetetlenek. A besugárzás okozta sérülés tünetei azonnal vagy lassan jelentkezhetnek, változatlanok maradhatnak vagy rosszabbodhatnak, és időlegesek vagy maradandók lehetnek. A tünetek néha hónapokig, évekig a sugárterápia befejezése után sem jelentkeznek.
A sugárzásnak kitett agyban akut enkefalopátia alakulhat ki fejfájással, hányingerrel és hányással, aluszé- konysággal, zavartsággal és egyéb idegrendszeri tünetekkel. Az akut enkefalopátia rendszerint röviddel az első vagy a második sugárdózis után jelentkezik, de néha 2-4 hónappal a befejezett sugárterápia után kezdődik. A tünetek általában csökkennek a sugárkezelés alatt, kortikoszteroidokkal (prednizolon) a javulás gyorsítható.
▲ lásd a 337. oldalt
■ lásd a 333. oldalt
* lásd a 741. oldalon lévő táblázatot
386
Agyi és idegi megbetegedések
Az agykárosodás tünetei néha sok hónappal vagy évvel a sugárterápia után jelentkeznek. Az állapotot késői sugárkárosodásnak hívjuk. A tünetek között lehet folyamatosan rosszabbodó demencia, emlékezetkiesés, gondolkodási nehézség, érzékelési zavarok, személyiségváltozások és bizonytalan járás.
A nyak és a mellkas sugárterápiája radiációs mielopátiát okozhat, melyben a beteg a Lhermitte- jelet tapasztalhatja. Ez elektromos sokkhoz hasonló érzés, ami a nyakon vagy a háton kezdődik, általában a nyak előrehajlításakor, és lefelé nyilall a lábakba. A radiációs mielopátiának ez a típusa általában kezelés nélkül javul. A radiációs mielopátiának egy másik formája hónapokkal-évekkel a sugárterápia után jelentkezik.
Ez a típus gyengeséget, érzéskiesést és néha a Brown- Séquard-szindrómát okozza, ami a test egyik oldalának gyengeségével, valamint a másik oldal fájdalom- és hőmérséklet-érzékelésének elvesztésével jár. A test gyenge oldalán a beteg elveszítheti a helyzetérzékelését is (a kezek és a lábak helyzetének felismerési képessége anélkül, hogy látnánk őket). Ez a ritka betegség általában nem fejlődik vissza, és sok beteget bé- nulttá tesz.
A besugárzás helyéhez közel futó idegek majdnem mindig sérülnek. Például a tüdő vagy a mell besugárzása károsíthatja a karban futó idegeket, ami gyengeséget és érzéskiesést okoz. Az ágyék besugárzása a láb idegeit érintheti, ami hasonló tünetekhez vezet.
7. RÉSZ
387
- Az elme-egészségügyről
általában 388
Elmebetegség és társadalom • Az elmebetegségek osztályozása és kórisméje • Az elmebetegségek kezelése
- Pszichoszomatikus betegségek 390
A lélek és test kölcsönhatása • A tünetek konverziója
- Szomatoform betegségek 392
Szomatizációs betegség • Konverziós betegség
- Hipohondriázis
- Szorongásos betegségek 395
Generalizált szorongásos betegség • Gyógyszerek vagy kórtünetek okozta szorongás
- Pánikrohamok és pánikbetegség • Fóbiás betegségek • Obszesszív-kompulzív betegség • Poszttraumás stressz betegség • Akut stressz betegség
Depresszió • Mánia • Mániás-depressziós betegség
Anorexia nervosa • Bulimia nervosa • Habzsoló étkezési rendellenesség
A nemi identitás zavarai • Transzszexualizmus • Parafiliák • Fetisizmus • Transzvesztitizmus • Pedofília • Exhibicionizmus • Voyeurizmus • Mazohizmus és szadizmus
- A szexuális működés zavarai 421
Korai magömlés • Késleltetett ejakuláció • Csökkent nemi vágy rendellenesség • Szexuális averzió rendellenesség • A nemi izgalom zavara nőknél • A gátolt orgazmus • Fájdalmas közösülés (dyspareunia) • Vaginizmus (a hüvely záróizmainak görcse)
- Személyiségzavarok 426
- Disszociatív rendellenességek 430
Disszociatív amnézia • Disszociatív kóros kóborlás • Disszociatív önazonosság-zavar • Deperszonalizációs zavar
- Skizofrénia és a téveszmés betegségek 435
- Kábítószer-függőség és addikció 440
Alkoholizmus • Narkotikum addikció •
Szorongásoldó gyógyszerekkel és altatószerekkel kapcsolatos addikció • Marihuána abúzus • Amfetamin abúzus • Kokain abúzus • Hallucinogén abúzus • Fenciklidin abúzus • Belélegezhető szerek abúzusa
388
Az elme-egészségügyről általában
Az elmegyógyászati (pszichiátriai) betegségek körébe tartoznak a gondolkodás, az érzelmi élet és a viselkedés zavarai. Ezeket a betegségeket testi, pszichológiai, szociális, kulturális és örökletes befolyásoló tényezők bonyolult kölcsönhatásai idézik elő.
Az utóbbi évtizedek mozgalmát, mely az elmebetegek az intézetek falai közül való kiszabadítását tűzte ki célul, a hatékony antipszichotikus gyógyszerek kifejlesztése tette lehetővé. Az intézeti kezelésre kisebb hangsúlyt fektető mozgalom a beteget inkább mint a családok és közösségek tagját kezeli.
A kutatások szerint a család és a beteg közötti kölcsönhatások javíthatják vagy ronthatják a beteg állapotát. Ennek alapján olyan családterápiás módszereket dolgoztak ki, amelyek jelentős arányban csökkentették az idült elmebetegek kórházi ellátásának igényét. Ma a gyógyításban minden eddiginél jobban támaszkodnak a családi környezet kedvező hatására. A családorvos szintén fontos szerepet játszik abban, hogy a beteg megtalálja helyét a közösségben. Azoknál az elmebetegeknél, akik mégis kórházi kezelésre szorulnak, az elszigetelődés és a korlátozások csökkentésére kell törekedni, szemben a korábbi szemlélettel, és minél hamarabb betegfoglalkoztatókba és nappali munkaterápiás centrumokba kell küldeni őket. Ez a rendszer olcsóbb, mivel kisebb személyzetet foglalkoztat, a hangsúly inkább a csoportterápián van, mint az egyéni terápián, és a betegek az éjszakát otthon vagy betegszállásokon töltik.
Az intézetek szerepének korlátozása azonban problémákkal is jár. Azok az elmebetegek, akik már nem ön- és közveszélyesek, akaratuk ellenére nem tarthatók tovább kórházban, és így sokan közülük hajléktalanná válhatnak. Noha ezek a törvények az ember személyiségi jogait védik, mégis megnehezítik, hogy a sokszor irracionálisán gondolkodó betegek megkapják a számukra szükséges gyógykezelést. A hajléktalanság szintén kihat a társadalomra.
Mindenki igényt tart a szociális hálóra, amely kielégíti emberi igényeit a gondozásra, elismerésre és érzelmi támogatásra, különösen a nehéz időszakokban. A kutatások bebizonyították, hogy az intenzív szociális gondoskodás jelentősen gyorsíthatja a testi és lelki be
tegségek gyógyulását. A társadalmi változások csökkentették azt a hagyományos támogatást, amelyet korábban a szomszédok és a család jelentett. Ennek pótlására országszerte önsegélyező csoportok és segélyegyletek alakulnak.
Közülük néhány önsegélyező csoport, mint pl. az Névtelen Alkoholisták a szenvedélybetegségekkel foglalkozik. Más egyesületek olyan csoportok érdekvédelmét szolgálják, mint pl. a fogyatékosok vagy az idős emberek. Az Egyesült Államokban működő Országos Egyesület az Elmebetegekért (The National Alliance fór the Mentáily 111) nevű szervezet olyan emberek családtagjait segíti, akik súlyos betegségben szenvednek.
Az elmebetegségek
osztályozása és kórisméje
Az orvostudományban ismereteink változásával a betegségek osztályozása is változik. Az elmegyógyászatban sincs ez másként, az agy működéséről, illetve a működést befolyásoló környezeti és egyéb hatásokról szerzett ismereteink egyre pontosabbak. Mindezek ellenére az agy működésében résztvevő bonyolult mechanizmusokról szerzett ismereteink gyermekcipőben járnak. Ugyanakkor, mint azt számos tanulmány igazolta, mivel az elmebetegségek fajtái nagy biztonsággal elkülöníthetők egymástól, a standardizáláson alapuló diagnosztika is egyre csiszoltabbá válik.
Az Amerikai Pszichiátriai Társaság 1952-ben adta ki első alkalommal az Elmebetegségek Diagnosztikai és Statisztikai Kézikönyvét (Diagnostic and Statistical Manual of Mentái Disorders, DSM-I). A legutolsó kiadás (DSM-IV) 1994-ben jelent meg. A kézikönyv olyan osztályozási rendszert ismertet, mely az elmebetegségeket a tünetek – a betegek gondolatait és érzéseit tükröző megnyilvánulások és cselekedetek – és a lefolyás alapján sorolja tünetegyüttesekbe.
A Betegségek Nemzetközi Osztályozása 9. javított kiadás, klinikai módosítás, melyet az Egészségügyi Világszervezet ad ki, a DSM-IV-hez hasonló osztályozási módszert használ. Ez a hasonlóság világszerte arra utal, hogy az egyes elmebetegségek kórismézése egyre állandóbbá és következetesebbé válik.
A diagnosztikus módszerek is fejlődtek. Néhány új képalkotó eljárást fejlesztettek ki az agy vizsgálatára,
Az elme-egészségügyről általában
389
többek között a komputertomográfiát (CT), a mágneses rezonancia vizsgálatot (MRI) vagy a pozitron emissziós tomográfiát (PÉT), amely az agy egyes területeinek vérátáramlását vizsgáló eljárás.A Ezeket a képalkotó eljárásokat arra használják, hogy feltérképezzék az agy szerkezetét és működését normális és kóros magatartásit emberekben, ami hozzásegíti a tudósokat annak jobb megértéséhez, hogy miképpen működik az agy egészséges és elmebeteg emberekben. A pszichiátriai betegségek elkülönítésére irányuló kutatások a pontosabb diagnózis esélyét növelik.
A pszichiátriai gyógymódok többségét vagy a szomatikus vagy a pszichoterápiás módszerek közé sorolhatjuk. A szomatikus kezelési módok közé tartozik a gyógyszeres kezelés és az elektrosokk. A pszichoterápiás eljárások közé sorolhatjuk magát a pszichoterápiát (egyéni, csoportos vagy családterápia), a viselkedésterápiás módszereket (pl. relaxáció és hipnózis) és a hipnoterápiát. Sok pszichiátriai betegség megkívánja a gyógyszeres és pszichoterápiás módszerek kombinált alkalmazását. Valóban, a vizsgálatok többsége szerint a jelentős pszichiátriai kórképek esetében sokkal hatásosabb a gyógyszerterápiát és pszichoterápiát ötvöző kezelési mód, mint azok egyedi alkalmazása.
Az utóbbi 40 év során számos igen hatékony pszichiátriai gyógyszert fejlesztettek ki, amit a pszichiáterek és más orvosok széles körben használnak. Ezeket a gyógyszereket elsősorban aszerint osztályozzák, hogy milyen betegségek kezelésére használatosak. Az antidepresszánsok, pl. az imipramin, fluoxetin és bupro- pion a depresszió kezelésére alkalmasak. Az antipszi- chotikus gyógyszerek, pl. a klorpromazin, haloperidol és tiotixen a pszichotikus betegségben szenvedőkön, pl. skizofréneken segítenek.B Az új antipszichoti- kus szerek, mint a klozapin és risperidon olyan betegeknél lehetnek hatásosak, akik más antipszichotikus gyógyszerekre nem reagáltak. A szorongás elleni gyógyszerek, mint a klonazepam és diazepam, a szorongásos betegségek ellen használhatók, mint pl. a pánikbetegség és a fóbiák.★ A hangulatstabilizálók, ilyen a lítium és a karbamazepin, a mániás-depressziós betegségben használhatók sikeresen.
Az elektrokonvulzív terápiában fejre erősített elektródákon keresztül sorozatos áramütéseket mérnek az
A pszichoterápia célkitűzései
- Együttérzés és a beteg problémáinak elfogadása.
- Magyarázat a beteg szenvedésére és módszer az enyhítésre.
- Tájékozódás a beteg problémáinak természetéről és okairól, javaslatok a kezelés lehetőségeire.
- A terapeutával kialakított bizalmas és bensőséges kapcsolaton keresztül a beteg egészség kilátásainak erősítése.
- A beteg érzelmeinek fokozott tudatosítása, ami elősegíti beállítódásainak és viselkedésének a megváltoztatását.
agyra, görcsrohamok kiváltása céljából. Eddig ez a kezelési mód bizonyult leghatékonyabbnak súlyos depresszióban. Szemben a közkeletű leírásokkal, az elektrosokk terápia biztonságos és csak ritkán jár súlyos szövődménnyel. Az altatószerek és izomlazítók korszerű alkalmazása jelentősen csökkentette a kezelés kockázatát.
A pszichoterápia az utóbbi években jelentős fejlődésen ment keresztül. A pszichoterápia olyan kezelési mód, melyben a terapeuta (a kezelést végző személy) pszichológiai technikákkal és a beteg-terapeuta kapcsolat tudatos felhasználásával kezeli a beteget. Az elmegyógyászat területén dolgozók közül nemcsak a pszichiáterek végezhetnek pszichoterápiát. Más foglalkozásúak is, mint pl. a klinikai pszichológusok, ápolók, egyes egyházi személyek és nem diplomások is kaphatnak erre vonatkozó képzést; gyógyszert azonban közülük csak a pszichiáterek írhatnak fel.
▲ lásd a 287. oldalt
■ lásd a 435. oldalt
★ lásd a 397. oldalon lévő táblázatot
390
Elmegyógyászati kórképek
Jóllehet az egyéni pszichoterápia sokféleképp végezhető, a szakemberek többsége mégis a következő négy pszichoterápiás irányzat valamelyikét részesíti előnyben: dinamikus, kognitív-viselkedési, interperszonális és viselkedési. A dinamikus pszichoterápia a pszichoanalízisből ered. A módszer, lényege szerint, segít a betegeknek a tudatalatti konfliktusok és viselkedésminták megértésében, amelyek a tünetei és társkapcsolati nehézségeik hátterében állhatnak. A kognitívviselkedési terápia elsősorban a gondolkodásmód torzulásaira koncentrál. Az interperszonális terápia azzal foglalkozik, hogy a kapcsolatok elvesztése vagy megváltozása hogyan hat a betegre. A viselkedésterápia arra irányul, hogy kondicionálás segítségével szoktassa le a beteget olyan kóros reakcióról, melyet külső hatások váltanak ki benne. A mindennapi gyakorlatban a pszichoterapeuták többsége a beteg igényei szerint ötvözi a különböző technikákat.
A pszichoterápia sokféleképp hasznosítható. Még akik nem szenvednek pszichiátriai betegségben, azok is felhasználhatják a pszichoterápiát munkahelyi nehézségeik, haláleset vagy a családban előforduló krónikus betegségből adódó problémák feldolgozására. A csoport-pszichoterápia és családterápia szintén igen elterjedt módszerek.
A hipnózist és hipnoterápiát egyre gyakrabban használják fájdalom csökkentésére és olyan pszichiátriai betegségek kezelésére, melyeknek pszichológiai összetevője is van. Ezek a technikák segítik az ellazulást és ezáltal csökkentik a szorongást és a feszültséget. A hipnózis és hipnoterápia segíthet például olyan rákos betegeknek, akiknél a fájdalom szorongással és depresz- szióval társul.
A pszichoszomatikus betegség kifejezésnek nincs pontos meghatározása. Többnyire olyan testi betegségeket értenek alatta, amelyeknek a kialakulását pszichológiai okokkal magyarázzák. Azonban nincs olyan testi betegség, amit kizárólag csak pszichológiai tényezők hoznak létre. Valószínűbb, hogy a testi betegség kialakulásának biológiai feltétele eleve adott.
Például ahhoz, hogy valaki tüdőbajos legyen, először meg kell fertőződjék a Mycobacterium nevű baktériummal, ami a tüdőbaj kórokozója. Számos, Myco- bacterium-mal fertőzött emberben a betegség csak enyhe lefolyású, vagy ki sem alakul. Egyéb tényezők is szükségesek a tuberkulózis kialakulásához, többek között az öröklött fogékonyság; a környezeti tényezők közül a zsúfoltság; az alultápláltság; a szociális vagy pszichológiai stressz, pl. szeretett személy elvesztése és az azt követő érzelmi reakció, pl. a depresszió. A biológiai, környezeti, szociális és pszichológiai tényezők együttes hatása az, ami a Mycobacterium-mal fertőzött emberben a tüdőbaj kialakulásához vezet. A „pszichoszomatikus” kifejezés tehát különböző tényezők együtthatását jelenti.
A szociális és pszichológiai terhelés számos betegség lefolyásának kiváltója vagy súlyosbítója lehet, példaként említhetjük a cukorbetegséget (diabétesz melli- tusz), a szisztémás autoimmun betegséget (lupusz eritematózus), a leukémiát vagy a szklerózis multiplexet is. A pszichés faktorok jelentősége azonban egyénenként igen eltérő lehet ugyanabban a betegségben is.
Az emberek többsége ösztönösen vagy saját tapasztalatai alapján hisz abban, hogy az érzelmi igénybevétel felgyorsíthatja vagy megváltoztathatja még a komolyabb testi betegségek lefolyását is. Nem tisztázott, hogy ezek a hatások hogyan érvényesülnek. Az érzelmek befolyása nyilvánvaló olyan testi működésekben, mint a szívritmus, verejtékezés, alvásfázisok és bélmozgások, más esetekben viszont ez a kapcsolat korántsem egyértelmű. Például az agy és az immunrendszer kapcsolatának módját és mechanizmusát még mindig nem derítették fel. Képes az agy megváltoztatni a fehérvérsejtek aktivitását és ezáltal befolyásolni az immunválaszt? Ha igen, hogyan lép kapcsolatba az agy a vérsejtekkel? A fehérvérsejtek a vér- és nyirokerekben
Pszichoszomatikus betegségek
391
közlekednek és nem állnak közvetlen kapcsolatban az idegrendszerrel. A kutatások mégis arra utalnak, hogy a kapcsolat fennáll. A csalánkiütést pl. előidézheti allergia vagy pszichológiai reakció is. A depresszió gyengítheti az immunrendszer működését, ami a depressziós beteget sokkal fogékonyabbá teheti bizonyos fertőzésekkel szemben, mint pl. a vírus okozta megfázás.
A stressz tehát fizikai tüneteket idézhet elő tényleges testi betegség nélkül. Érzelmi hatásra a test élettani válaszokat ad. Például a stressz szorongást okozhat, ami azután autonóm idegrendszeri válaszokat indít be és olyan hormonok kiválasztását serkenti, mint az adrenalin, ami gyorsítja a szívritmust, növeli a vérnyomást és a verejtékezést. A stressz fokozhatja az izmok feszülését is, aminek nyak-, hát-, és fejfájás és más testrészek fájdalma lehet a következménye. Amikor a beteg és az orvos is azt feltételezi, hogy a tünetek oka valamilyen testi betegség lehet, az érzelemzavart, mint kiváltó okot gyakran figyelmen kívül hagyják. A gyors szívfrekvencia, a fej- és hátfájás és más tünetek okának keresése közben a legtöbb diagnosztikai vizsgálat eredménytelen lesz.
A pszichológiai tényezők közvetett módon is befolyásolhatják a betegségek lefolyását. Néha pl. súlyos betegek tagadják, hogy betegek lennének, vagy elutasítják betegségük súlyosságát. A tagadás olyan védekezési mechanizmus, ami csökkenti a szorongást és elviselhetőbbé teszi a fenyegető helyzetet. Ha az elutasítás szorongáscsökkentő, hasznos lehet. Ha viszont akadályozza a beteg együttműködését valamilyen kezelési program végrehajtásában, annak súlyos következményei lehetnek. Például ha a cukorbeteg nem fogadja el, hogy szüksége van inzulin injekciókra és szigorú diétára, vércukorszintje jelentősen eltolódhat, amivel olyan szövődmény fellépését kockáztatja, mint a diabéteszes kóma. A magas vérnyomásban (hipertenzió) vagy epilepsziában szenvedő betegek jelentős százaléka szintén elutasítja a gyógyszeres kezelést.
A lélek és test kölcsönhatása kétirányú utca. Nemcsak a pszichológiai tényezők járulhatnak hozzá a legkülönbözőbb testi betegségek keletkezéséhez vagy súlyosbodásához, de a testi betegségek is befolyásolhatják a beteg gondolkodását és hangulatát. Életveszélyes, kiújulásra hajlamos vagy idült testi betegségben szenvedők általában depressziósak lesznek. Noha ilyen körülmények között a depresszió normális reakciónak tűnik, a beteg pszichés állapota mégis törődést igényel. A depresszió elmélyítheti a testi betegség következményeit és növelheti a beteg elesettségét. Megfelelő keze-
Konverziós tünetekre utaló metaforák
„Ó. a fájós halam.’
.Nem vagyok képes ezt lenyelni.”
„Mar a gondolata is beteggé tesz.’
„Hátba támadtak.”
„Hánynom kell tőle ‘
–
léssel, pl. antidepresszánsok alkalmazásával gyakran javítható a helyzet.
A szorongó vagy depressziós beteg inkább a testi bajai miatt aggódik. Ez a jelenség igen gyakori a depressziós betegek körében, akik képtelenek elfogadni, hogy tüneteik elsősorban pszichológiai eredetűek. A depresszió álmatlansághoz, étvágytalansághoz, fogyáshoz, kimerültséghez vezethet. A beteg, ahelyett hogy azt mondaná „Olyan depressziós vagyok”, inkább a tüneteire figyel, abban a hitben, hogy azokat testi betegség okozza. Ezt a jelenséget „rejtett” depresszióként említik. Némelyik beteg belátja, hogy depressziós, de azt a testi betegség következményének tekinti.
Azt a mechanizmust, amely a szociális és érzelmi igénybevételt testi betegség formájában jeleníti meg, konverziónak nevezzük. A konverzióval a beteg pszichés konfliktusait testi tünetekké alakítja át. Ez elvonja figyelmét a gondot okozó érzelmekről és a kevésbé fenyegető testi problémákra irányítja. Gyakorlatilag bármilyen elképzelhető tünet lehet konverziós tünet. Néha a konverziós tünet a beteg pszichológiai problémáinak metaforikus megjelenítéséből adódik. Például a mellkasi fájdalomra panaszkodó beteg szimbolikusan összetört szívétől szenvedhet, miután a szerelme visz- szautasította, vagy a hátát fájlaló beteg túl nehéznek érzi a rá háruló mindennapi terheket.
Néha a konverziós tünetek eredetét az jelenti, hogy a beteg olyan emberrel azonosul, aki hasonló tünetektől szenved. Például a mellkasi fájdalomra panaszkodó beteg szívrohamra gyanakszik, mert szülője, testvére
392
Elmegyógyászati kórképek
vagy munkatársa korábban szívrohamot kapott, vagy a beteg, közeledve ahhoz az életkorhoz, amikor édesapja szívrohamban halt meg, mellkasi panaszokat kezd hangoztatni.
Végül az is előfordulhat, hogy a konverziós tünet nem metafora, és nem azonosulás valakivel, hanem egy korábbi testi betegség tüneteinek ismételt átélése. Például az a beteg, akinek korábban fájdalmas csonttörése volt, konverziós tünetként újra átélheti ezt a fájdalmat. Más esetben, ha valakinek korábban koszorúér-betegség okozott mellkasi fájdalmat (anginás panaszok), később ismét átélheti ezt a fájdalmat, mint konverziós tünetet (ezt a fájdalmat pszeudoanginának hívják).
A konverziós tünetek nem azonosak a konverziós betegséggel, melyben a testi tünetek gyakrabban emlé
keztetnek neurológiai betegség tüneteire. A A konverziós tünetek enyhébbek és inkább átmenetiek, az érintett betegeknek pedig nincs súlyos pszichiátriai betegségük. Bárkinek lehet konverziós tünete. Az orvos számára nehéz feladatot jelent ezeknek a tüneteknek a kór- ismézése. Az ilyen tüneteket mutató beteget különböző diagnosztikai vizsgálatoknak kell alávetni, hogy megbizonyosodjunk, nincs-e valódi testi betegség a háttérben.
A konverziós tünetek többsége az orvosi kivizsgálás és megnyugtatás után hamarosan megszűnik. Amikor a konverziós tünetek ismételten megjelennek, vagy nem szűnnek meg, és munkaképtelenséget okoznak, annak valamilyen szomatoform betegség lehet az oka.®

A szomatoform betegségek olyan pszichiátriai betegségeket foglalnak magukba, amelyekben a betegek testi tünetekről számolnak be, de elutasítják azt, hogy pszichiátriai betegségük lenne.
A szomatoform betegségek viszonylag újkeletű kifejezés, amire sokan a pszichoszomatikus betegségek elnevezést használják.* * * A szomatoform betegségekben sem a testi tünetek, sem azok súlyossága nem magyarázható valamilyen szervi betegséggel. A szomatoform betegségekhez tartoznak a szomatizációs betegség, a konverziós betegség és a hipohondriázis.
A pszichiáterek véleménye igen eltérő e diagnosztikai kategóriák jogosultságáról és értékéről. A szomatoform betegségek osztályozásával azonban lehetővé válik számukra az ilyen betegeknél észlelhető tünetek sokféleségének a leírása, és a leírásokon alapuló elkü
▲ lásd a 394. oldalt
■ lásd lentebb
- lásd a 390. oldalt
• lásd a 426. oldalt
lönítése. A gondos leírások segíthetik a pszichiátereket, hogy jobban elkülöníthessék a különféle betegségeket, amelyek tudományos vizsgálata így könnyebb.
A szomatoform betegségekre nincs általánosan elfogadott magyarázat. A szomatoform betegség diagnózisát nagyon különböző betegek kaphatják. Mivel nem tudjuk, hogy miért és hogyan alakulnak ki a tünetek, általánosan elfogadott és egyértelmű kezelési módjuk sincsen.
A szomatizációs betegség súlyos, idült kórállapot, amit számos testi tünet jellemez, de főleg a fájdalom, gyomor-bélrendszeri panaszok, szexuális és neurológiai tünetek együttese.
A szomatizációs betegség okai nem ismertek. Gyakran öröklődik a családokban. A betegségben szenvedők hajlamosak olyan személyiségzavarokra, mint az énközpontúság (nárcisztikus személyiség), és a túlzott függés másoktól (függő személyiség).®
A tünetek serdülőkorban, vagy fiatal felnőttkorban jelentkeznek először, főként nőknél. A beteg nő férfi rokonai között gyakori a szociális beilleszkedési zavar és az alkoholizmus.
Szomatoform betegségek
393
Münchausen-szindróma: betegség utánzás figyelemfelkeltés céljából
A Münchausen-szindróma, másként szimulálás. nem szomatoform betegség, de jellegzetességei hasonlóak annyiban, hogy a testi tünetek mögött pszichiátriai problémák húzódnak meg. A legfőbb különbség az, hogy a Múnchausen-szindrómás beteg tudatosan utánozza a testi betegség tüneteit. Mindig újabb és újabb betegségeket talál ki, és egyik kórházból a másikba vándorol gyógykezelés céljából.
A Münchausen-szindróma azonban sokkal összetettebb, mint betegségek gátlástalan kiöt- lése és eljátszása. A betegség súlyos érzelmi zavarokkal társul. A betegek rendszerint igen intelligensek és leleményesek; nemcsak azt tudják, hogyan mímeljenek betegséget, de az orvosi gyakorlatban is tájékozottak. Képesek
irányítani egészségügyi ellátásukat, felvétetni magukat kórházba, kiharcolni az alapos kivizsgálást és kezelést, beleértve a nagy műtéteket is. Csalásuk szándékos, de annak motivációja és a figyelemfelkeltés igénye jórészt öntudat-
A betegség bizarr változata a „megbízott Münchausen” szindróma. Ebben a betegségben, rendszerint valamelyik szülő, a gyermekkel játszatja el az álbeteg szerepét. Meghamisítja a gyermek kortörténetét, gyógyszert ad be neki, vért vagy fertőző baktériumot tesz a vizeletmintáiba, mindezt azért, hogy betegség látszatát keltse. Az ilyen bizarr viselkedés mögött a mások figyelme és a gyermekhez fűződő szoros kapcsolat iránti patológiá§.jgény húzódik meg.
A szomatizációs betegeknek számos bizonytalan panaszuk van. A test bármelyik része érintett lehet, de leggyakrabban fejfájás, hányinger vagy hányás, hasi fájdalmak, hasmenés vagy székrekedés, fájdalmas menstruációs időszakok, kimerültség, ájulás, fájdalmas közösülés, szexuális vágy elvesztése képezik a panaszokat. Elsősorban testi tünetek jelentkezhetnek, de szorongás és depresszió szintén ele ‘ordulhat. A szomatizációs betegek tüneteiket drámaian, fokozott érzelmi töltéssel adják elő, és gyakran az „elviselhetetlen”, „leírhatatlan”, „az elképzelhető legrosszabb” jelzőkkel, illetik azokat.
Szélsőséges függési vágy mutatkozik meg a szomatizációs beteg emberi kapcsolataiban. Fokozottan igénylik a segítséget és érzelmi támogatást, és ha úgy érzik, hogy nem kapják meg, könnyen dühbe gurulnak. Gyakran exhibicionista (magamutogató) és szuggesz- tív emberekként jellemzik őket. Mások manipulálása érdekében öngyilkossággal fenyegetőzhetnek vagy öngyilkossági kísérletet hajthatnak végre. Gyakran elégedetlenek az egészségügyi ellátással és orvostól orvosig vándorolnak.
Úgy tűnik, hogy a testi tünetek produkálása a segítségkérés és figyelemfelkeltés közlési módja. A tünetek
ereje és tartóssága a betegnek azt az erős vágyát fejezi ki, hogy minden szempontból törődjenek vele. Más célt is szolgálhatnak, például a felnőttkor felelősségének elkerülését. Általában kényelmetlenek, és akadályozzák a beteget kellemes tevékenységek végzésében, ami kisebbségi érzésre és bűntudatra utal. A tünetek így egyrészt megakadályozzák az örömszerzést, másrészt büntetésként hatnak.
A szomatizációs betegségben szenvedő nem fogadja el, hogy betegsége alapvetően pszichológiai természetű, ezért azt várja orvosától, hogy orvosi vizsgálatokat és kezeléseket végezzen el rajta. Az orvos számos fizikális és műszeres vizsgálatra kényszerül annak tisztázására, hogy tényleg van-e szervi betegség a tünetek mögött. Gyakran szakorvosokat kell bevonni, még akkor is, ha a beteg kapcsolata az orvossal kielégítő.
Ha az orvos megállapítja a betegség pszichológiai természetét, a szomatizációs betegség számos tünete és évekig tartó fennmaradása alapján elkülöníthető egyéb pszichiátriai betegségtől. A diagnózist alátámasztja a panaszkodás drámaisága, a beteg exhibicionista, függő, manipulatív magatartása és öngyilkossági hajlama.
394
Elmegyógyászati kórképek
A szomatizációs betegség súlyossága általában ingadozik, de az egész élet során fennáll. A tünetek teljes megszűnése, bármilyen hosszabb időre is, ritka. A betegek egy részénél az évek során a depresszió egyre nyilvánvalóbbá válik, és utalásaik az öngyilkosságra egyre fenyegetőbbek. Az öngyilkossági kockázat magas.
Kezelésük rendkívül nehéz. A szomatizációs betegségben szenvedők hajlamosak a csalódottságra és indulatkitörésekre, ha tüneteik pszichológiai eredetére utalnak. Ezért az orvosok nem kezelhetik nyíltan pszichológiai problémaként az esetet, még akkor sem, ha felismerték annak természetét. A gyógyszerek nem sokat használnak, ha pedig a beteg beleegyezne a pszichiátriai konzultációba, a speciális pszichoterápiás technikák nem biztos, hogy hatékonyak lennének. A legjobb kezelési mód rendszerint a nyugodt, kiegyensúlyozott, támogató orvos-beteg kapcsolat, melynek célja a tünetek enyhítése, és a beteg megóvása a nagyon költséges és esetleg veszélyes kezelésektől.
A konverziós betegségben a testi tünetek, amelyeket pszichés konfliktusok okoznak, neurológiai vagy más szervi betegség tüneteihez hasonlítanak.
A konverziós betegség tüneteit egyértelműen pszichés megterhelés vagy konfliktus okozza, amit a beteg öntudatlanul testi tünetekre fordít át. A betegség serdülőkorban és fiatal felnőttkorban a leggyakoribb, de bármelyik életkorban előfordulhat. Általában úgy vélik, hogy nőknél valamivel gyakoribb, mint férfiaknál.
A meghatározás szerint a konverziós betegség tünetei olyan tünetekre korlátozódnak, amelyek valamilyen idegrendszeri betegségre utalnak – rendszerint a kar vagy láb bénulásáról, a test valamelyik részén érzéskiesésről van szó. További tünetek lehetnek görcsrohamok utánzása vagy valamelyik érzékelés, pl. látás vagy hallás kiesése.
A tünetek megjelenése általában valamilyen megterhelő szociális vagy pszichológiai eseményhez kapcsolódik. A betegnek lehet egy, vagy néhány epizódja, amelyek rendszerint rövid ideig állnak fenn. Ha a konverziós betegek kórházba kerülnek, általában két héten belül gyógyulnak. A betegek 20-25% azonban egy éven belül többször is visszaesik.
A diagnózis felállítása kezdetben nehéz, mivel a beteg úgy véli, hogy a problémák szervi eredetűek, és
nem akar pszichiáterhez fordulni. Az orvosoknak különösen nagy gondot kell fordítaniuk annak tisztázására, hogy vajon nem testi betegséggel kapcsolatosak-e a tünetek.
A orvos iránti bizalom igen fontos a kezelésben. Ha a kivizsgálás a lehetséges testi betegséget kizárta, és az orvos biztosította a beteget arról, hogy a tünetek nem utalnak súlyos betegségre, a páciens közérzete és állapota javulni kezd. Amikor pszichológiailag megterhelő helyzet előzi meg a tünetek kialakulását, a pszichoterápia különösen hatékony lehet.
Egyes esetekben a konverziós tünetek gyakran kiújulnak, és akár krónikussá is válhatnak. Különböző kezelési módokat próbáltak már ki (némelyik hatásos lehet), de egyik sem egyértelműen hatásos. Egyik módszer a hipnoterápia. A beteget hipnotizálják, azonosítják a tünetek pszichológiai gyökerét, majd megbeszélik azt. A beszélgetés folytatódik a hipnózis után is, amikor a beteg már teljesen éber. Másik módszer a narkoanalízis, ami hasonlít a hipnoterápiához, kivéve, hogy a beteg félálmot előidéző nyugtatót kap. A viselkedést módosító terápiák, mint például a relaxációs terápia, bizonyos esetekben szintén hatékonyak lehetnek.
A hipohondriázis olyan pszichiátriai betegség, amelyben a beteg testi tünetekről számol be, és meggyőződése, hogy azok súlyos betegség jelei.
A hipohonder attól tart, hogy súlyos betegségben szenved, amit gyakran normális testi jelenségek félremagyarázására alapoz. Például a has gurgulázó hangjai, az időnkénti puffadtság és teltség érzése normális velejárója annak, hogy a folyadék áthalad a beleken. A hipohonder arra használja fel ezeket a „tüneteket”, hogy bizonyítsa súlyos betegségét. Az orvosi vizsgálat és a megnyugtatás nem csökkenti aggodalmát, hajlik arra, hogy az orvos nem találta meg a baj okát.
Hipohondriázisra gyanakodhatunk, ha az egészséges ember enyhe tüneteinek fontosságot tulajdonít, és nem is reagál az alapos vizsgálatot követő megnyugtatásra. A hipohondriázis diagnózisát megerősíti, ha az állapot évekig fennmarad és a tünetek depresszióval vagy más pszichiátriai betegséggel nem mutatnak ösz- szefüggést.
Szorongásos betegségek
395
A hipohonder beteg kezelése nehéz, mert a hipo- honder biztos abban, hogy a testében valami rosszul működik. A bátorítás nem enyhíti aggodalmát. A kezelőorvosával kialakuló bizalmas kapcsolat kedvezően
befolyásolhatja állapotát, különösen akkor, ha a rendszeres találkozásokat megnyugtatás követi. Ha a beteg tünetei nem enyhülnek, hasznos lehet, ha az alapellátás folytatásaként pszichiáterhez küldik további vizsgálatokra és kezelésre.
Minden ember érez félelmet és szorongást. A félelem érzelmi, pszichológiai és viselkedésbeli válasz valamilyen felismert külső fenyegetésre, mint például egy betörés, vagy száguldozó autó. A szorongás kellemetlen érzelmi állapot, amelynek a forrása kevésbé nyilvánvaló. A szorongást gyakran kísérik ugyanolyan fiziológiai és viselkedésbeli változások, mint a félelmet. A hasonlóságok miatt az emberek gyakran felcserélik a szorongás és félelem kifejezést.
A szorongás valamilyen megpróbáltatásra adott válasz, mint például fontos társkapcsolat megszűnése, vagy életveszélyes baleset lehetősége. Az egyik elmélet szerint szorongás alakulhat ki akkor is, ha elfojtott szexuális és agresszív késztetések áttöréssel fenyegetik azokat a pszichológiai gátakat, melyek normális körülmények között ellenőrzésük alatt tartják az ilyen késztetéseket. Ebben az esetben a szorongás pszichológiai konfliktus jelenlétére utal.
A szorongás megjelenhet hirtelen, mint pánikban, vagy kialakulhat fokozatosan, percek, órák vagy napok alatt is. A szorongás időtartama tetszőleges lehet, néhány másodperctől akár több évig tarthat. A szorongás intenzitása az alig észlelhetőtől a teljes pánikig terjedhet.
A szorongás része az alkalmazkodást szolgáló viselkedésminták széles skálájának, melyek nélkülözhetetlenek az ember túléléséhez a veszélyes világban. Veszélyt rejtő helyzetekben bizonyos fokú szorongás szükséges eleme az óvatosság felkeltésének. Az egyén szorongási szintje legtöbbször a helyzetnek megfelelően és fokozatosan tolódik el azon a tudati skálán, amely az alvástól az éberségen keresztül a szorongásig és félelemig terjed, és viszont. Bizonyos esetekben azonban az emberek szorongásos válaszait létrehozó rendszer nem megfelelően működik, vagy az események túlterhelik, ilyen esetekben szorongásos betegség alakulhat ki.
Az emberek különbözőképpen reagálnak a különböző eseményekre. Például egyesek élvezik, ha sokaság előtt beszélhetnek, míg mások rettegnek ettől. Az emberek szorongás-tűrő képessége változó, és ezért nehézségbe ütközhet annak meghatározása, hogy mit értünk kóros szorongáson. Amikor azonban a szorongás nem a megfelelő időben jelentkezik, vagy olyan erős és hosszan tartó, hogy zavarja a normális élettevékenységet, jogosan tarthatjuk betegségnek. A szorongásos betegségek olyan megterhelők lehetnek és annyira zavarhatják az egyén életét, hogy depressziót idézhetnek elő.A Olykor a szorongásos betegség és a depresszió egyidejűleg van jelen. Másoknál a depresszió alakul ki először, és a szorongásos betegség később társul hozzá.
A szorongásos megbetegedés a leggyakoribb pszichiátriai kórkép. Diagnosztizálása főként tünetei alapján lehetséges. A szorongásos betegség tüneteihez hasonlókat azonban, belgyógyászati betegségek is okozhatnak (pl. pajzsmirigy-túlműködés), vagy azok orvosilag előírt, illetve illegálisan szedett szerek hatására (pl. kortikoszteroidok vagy kokain) is kialakulhatnak.
A szorongásos betegségek családi előfordulása segítheti az orvost a diagnózis felállításában, mivel valamely sajátos szorongásos betegségre való hajlam, vagy általában a szorongásos betegségek kialakulását elősegítő fogékonyság gyakran örökletes.
A pontos diagnózis felállítása nagyon fontos, mivel a kezelés módja betegségről betegségre változik. A betegségtől függően viselkedésterápia, gyógyszeres kezelés vagy pszichoterápia külön-külön, illetve megfelelő kombinációkban alkalmazva a legtöbb esetben je-
▲ lásd a 403. oldalt
396
Elmegyógyászati kórképek
Hogyan hat a szorongás a teljesítményre?
A szorongás teljesítményre gyakorolt hatását grafikonon mutathatjuk be. A szorongási szint növekedésével arányosan nő a teljesítmény is, de csak egy bizonyos pontig. A szorongás további fokozódásával a tevékenység hatékonysága csökken. A görbe csúcsának elérése előtt a szorongás segíti a hatékonyabb alkalmazkodást, mivel felkészíti az egyént a kritikus helyzetek kezelésére, javítva ezáltal teljesítményüket. A görbe csúcsán túljutva azonban a szorongás inkább zavarja az alkalmazkodást, és kimerüléshez, viselkedési zavarokhoz vezet.
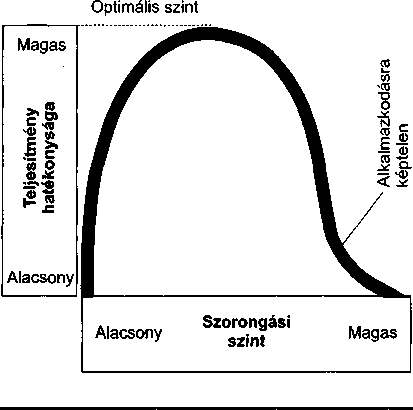
lentősen enyhítheti a megterhelést és a rendellenes működést.
Generalizált szorongásos
betegség
A generalizált szorongásos betegség különféle tevékenységek és események miatti mindennapos szorongás
A lásd a 447. oldalt
■ lásd a 389. oldalt
és aggódás, amely legalább 6 hónapig vagy annál tovább tart.
A generalizált szorongásos betegségben a szorongás és aggodalom olyan mértékű, ami nehezen szabályozható. Ehhez további három vagy több tünet is társul a következők közül: nyugtalanság, fáradékonyság, a koncentráló képesség gyengülése, ingerlékenység, fokozott izomfeszülés és alvási zavarok. Az aggódás általános természetű; leggyakrabban munkahelyi felelősség, pénz, egészség, biztonság, autójavítás, mindennapos házimunkák képezik a tárgyát. Az aggódás mértéke, gyakorisága, vagy időtartama aránytalanul nagyobb annál, mint ami a helyzetből adódik.
A szorongás generalizált formája eléggé gyakori; a felnőtt lakosság kb. 3-5%-a szenved tőle hosszabb-rö- videbb ideig egy adott évben. A betegség előfordulása nőknél kétszer olyan valószínű, mint férfiaknál. Gyakran kezdődik gyermek- vagy serdülőkorban, de bármely életkorban kialakulhat. A betegek többségénél az állapot súlyossága ingadozó, időnként rosszabbodik (különösen erős igénybevétel idején), és több éven át tart.
A szorongásos betegségek elsődleges kezelési módja a gyógyszerek alkalmazása. Szorongáscsökkentő gyógyszereket, pl. benzodiazepineket gyakran alkalmaznak; ugyanakkor, mivel a benzodiazepinek tartós szedése gyógyszerfüggőségA kialakulásához vezethet, a gyógyszerelés leállításánál ajánlatos a gyógyszeradagot inkább fokozatosan csökkenteni, mintsem az adagolást hirtelen megszüntetni. A benzodiazepinek szedésének előnyei meghaladják az enyhe mellékhatások okozta kellemetlenségeket.
A generalizált szorongásos betegségben szenvedők másik hatásos gyógyszere a buspiron. Használata nem vezet gyógyszerfüggőség kialakulásához. Viszont két hétig, vagy még tovább is eltarthat, amíg hatása jelentkezik, szemben a benzodiazepinekével, amelyek hatása perceken belül észlelhető.
A viselkedésterápia alkalmazása általában nem segít, mivel a szorongást nem egyértelmű okok váltják ki. A relaxációs és biofeedback módszerek némi segítséget jelenthetnek.
A generalizált szorongásos betegség a háttérben meghúzódó pszichológiai konfliktushoz társulhat. Ezek a konfliktusok gyakran bizonytalansághoz és túlzottan önkritikus hajlamhoz kapcsolódnak, amelyek önromboló hatásúak. Bizonyos esetekben a pszichoterápia hatásos lehet, mivel elősegíti a belső lelki konfliktusok megértését és feloldását^
Szorongásos betegségek
397
Szorongáscsökkentő gyógyszerek: többféle tünet enyhítése x.
A szorongáscsökkentő gyógyszerek, melyeket szokás anxiolitikumoknak, szedativumok- nak vagy trankvillánsoknak is nevezni, a szorongás tüneteit veszik célba. Sok közülük ellazítja az izomzatot. csökkenti a feszültséget, segít az álmatlanságon, így átmeneti javulást biztosít, mivel a szorongás csökkenti az embernek azt a képességét, hogy megbirkózzon a mindennapi élettel.
A szorongás enyhítésére különböző típusú gyógyszereket használnak, melyek közül a benzodiazepinek a legismertebbek. A benzo- diazepineknek általános szorongáscsökkentő hatásuk van: csökkentik az idegsejtek aktivitását az agyban, ami elősegíti a szellemi és fizikai ellazulást. A benzodiazepineknél azonban gyógyszerfüggőség alakulhat ki, ezért óvatosan kell adni azoknak, akiknek alkoholfüggőségük van vagy korábban volt. A benzodi- azepinekhez tartoznak például az alprazolam, klordiazepoxid. diazepam, flurazepam, lorazepam, oxazepam, temazepam és triazo-
A benzodiazepinek felfedezése előtt a bar- biturátokat használták a szorongás csökkentésére. Azonban a barbiturátokkal való visszaélés lehetősége nagy, az elvonási problémák gyakoriak, továbbá a barbiturátok véletlen vagy szándékos túladagolásakor a halálos kimenetel esélye nagyobb, mint a benzodiazepineknél. Ezért a barbiturátokat ma már ritkán írják fel szorongásos betegségekben.
A buspiron nevű szorongáscsökkentő gyógyszer sem kémiai, sem gyógyszerészeti szempontból nem tartozik a benzodi- azepinekhez vagy más szorongáscsökkentő
szerekhez. Hatásmódja nem ismert, de nincs nyugtató hatása és az alkohollal sem lép kölcsönhatásba. Mivel azonban szorongáscsökkentő hatásának kezdete két hetet vagy még több időt igényel, a buspiron főként olyan betegek számára ajánlott, akik generalizált szorongásban szenvednek, és kevésbé azoknak, akiknél a szorongásos állapot ingadozó, és heveny rohamokkal jár.
Időnként antidepresszánsokat is adnak a szorongásos betegeknek. Különböző antidepresszánsok használhatók erre a célra, mint pl. a szerotonin visszavételét szelektíven gátló gyógyszerek (pl. fluoxetin, fluvoxamin, ■ paroxetin, szertralin), a monoamin oxidáz gátló szerek (pl. fenelzin, tranilcipromin), és a triciklikus antidepresszánsok’(pl. amitriptilin, amoxapin, klomipramin, imipramin, nortriptilin, protriptilin). A depresszió ellenes szerek segíthetnek bizonyos betegségek központi tüneteinek csökkentésében, mint amilyenek pl. a rögeszmék és kényszerképzetek a kényszeres- * téveszmés betegségekben, vagy a pánik a pánikbetegségben. Noha a depresszió ellen használt gyógyszereknél nem alakul ki gyógyszerfüggőség, soknak számottevő a mellékhatása. Közülük a szervezet leginkább a szerotonin felvételét szelektíven gátló szereket tűri.
Némelyik szorongáscsökkentő gyógyszert naponta csak egyszer kell bevenni; másokból naponta több adag lehet szükséges. A legtöbb ember jól tűri a szorongáscsökkentőket. A nagy gyógyszerválaszték miatt és a gyógyszerek megfelelő alkalmazása érdekében azonban mindenképpen ajánlatos a beteg és az brvos tanácskozása.
Gyógyszerek vagy kórtünetek
okozta szorongás
A szorongást betegség vagy gyógyszerszedés is okozhatja. A szorongást kiváltó kórállapotok között említhetők egyes idegrendszeri megbetegedések, pl. fejsérülés, fertőzéses agyi folyamat, illetve a belső fül megbetegedése; a keringési rendszer betegségei, pl. szívelégtelenség és ritmuszavarok; hormonális betegségek pl. mellékvese vagy pajzsmirigy túlműködés; és a légzőszervi betegségek, pl. asztma vagy krónikus
obstruktív tüdőbetegség. A szorongást okozó anyagok közé tartozik az alkohol, stimulánsok, koffein, kokain és számos receptköteles gyógyszer. Maga a gyógyszermegvonás is okozhat szorongást.
A kórállapot kezelése után, vagy a gyógyszermegvonást követő elvonási tünetek megszűnéséhez szükséges idő elteltével a szorongásnak csökkennie kell. Ha mégsem így történik, a fennmaradó szorongást megfelelő szorongáscsökkentő gyógyszerekkel, viselkedésterápiával vagy pszichoterápiával kell kezelni.
398
Elmegyógyászati kórképek
A pánikroham tünetei
A pánikroham diagnózisának feltétele legalább négy tünet hirtelen megjelenése a következők közül:
- Légszomj vagy a fulladásérzés
- Szédülés, bizonytalanság, gyengeség
- Szívdobogás érzés vagy a szívritmus felgyorsulása
- Reszketés vagy remegés
- Verejtékezés
- Fuldoklás
- Émelygés, gyomorfájás, hasmenés
- Irrealitás és elidegenedés érzése, vagy elszakadás a környezettől
- Zsibbadás vagy bizsergés érzése
- Vértódulás vagy hidegrázás
- Mellkasi fájdalom vagy kellemetlen érzés
- Halálfélelem
- A „megőrüléstől” vagy kontrollvesztéstől való félelem
A pánik hirtelen támadó, rendkívül erős szorongás, melyet szervi tünetek kísérnek.
Pánikrohamok bármely szorongásos betegségben előfordulhatnak, és rendszerint olyan speciális helyzetek váltják ki, melyek a betegség főbb tüneteivel állnak kapcsolatban. Például a kígyófóbiában szenvedő személy pánikba eshet, ha kígyóval találkozik. Ezek a helyzethez kötődő pánikok azonban nem azonosak a spontán kialakuló, nem provokált pánikkal, amelyek miatt az egyén problémáját pánikbetegségként határozzuk meg.
A pánikrohamok előfordulása gyakori, évente a felnőttek több mint egyharmadánál tapasztalható. Nőknél kétszer-háromszor nagyobb a valószínűsége a pánikroham kialakulásának, mint férfiaknál. A pánikbetegség viszont nem gyakori és a népesség kevesebb mint 1%-ánál diagnosztizálható. A pánikbetegség rendszerint a késői serdülőkorban, vagy fiatal felnőttkorban kezdődik.
A lásd a 399. oldalt
■ lásd a 447. oldalt
A pánikroham tünetei – többek között légszomj, szédülés, gyorsult szívműködés, fulladásérzés és mellkasi fájdalom – tíz percen belül tetőznek és rendszerint perceken belül megszűnnek, kevés lehetőséget adva az orvosi megfigyelésre, kivéve a beteg félelmét az újabb rettenetes roham bekövetkezésétől. A pánikrohamok gyakran váratlanul jelentkeznek vagy nincs nyilvánvaló okuk. Akiknél gyakori az előfordulásuk, váiják azt és aggódnak az újabb roham bekövetkezése miatt – ezt előre vetített (anticipációs) szorongásnak nevezik – és kerülik azokat a helyeket, ahol korábban rohamuk volt. A helyszínek kerülését agorafóbiának hívják.A Az agorafóbia súlyosabb formájában a beteg házhoz kötötté válhat.
Mivel a pánikrohamokban számos életfontosságú szerv érintett, a betegek gyakran félnek valamilyen súlyos, a szívet, tüdőt vagy az agyat érintő szervi betegségtől, és orvoshoz fordulnak vagy valamelyik kórház akut ügyeleti rendelését keresik fel. Noha a pánikrohamok kellemetlenek – olykor kifejezetten azok nem veszélyesek.
Az emberek többségénél kezelés nélkül is elmúlnak a pánikrohamok; néhányuknál azonban pánikbetegség alakul ki. A kezelés nélküli gyógyulás még azoknál is lehetséges, akiknek ismétlődő pánikrohamaik vagy anticipációs félelmeik vannak, különösen akkor, ha ismételten szembekerülnek a rohamokat provokáló ingerrel vagy helyzettel. Akik nem gyógyulnák maguktól vagy nem kezeltetik magukat, azoknál a pánikrohamok újra és újra megjelenhetnek.
A betegek jobban reagálnak a kezelésre, ha megértik, hogy a pánikrohamban biológiai és pszichológiai folyamatok is szerepet játszanak. A gyógyszer- és viselkedésterápia általában hatásos tüneti kezelés. Kiegészítésként a pszichoterápia segíthet azoknak a pszichés konfliktusoknak a feloldásában, amelyek a nyugtalanító érzések és viselkedés hátterében állhatnak.
A pánikbetegség kezelésére használatos gyógyszerek közé tartoznak az antidepresszánsok és a szorongás elleni gyógyszerek, pl. a benzodiazepinek. Az antidepresszánsok mindegyik fajtája – a triciklikusok (pl. az imipramin), a monoamin oxidáz gátlók (pl. a fenelzin). és a szelektív szerotonin visszavételt gátló szerek (pl. a fluoxetin) – hatásosnak bizonyult. Jóllehet a kontrollált gyógyszerkipróbálásokban több benzodiazepin hatásosnak bizonyult, csak az alprazolam alkalmas a pánikbetegség gyógyítására. A benzodiazepinek gyorsabban hatnak, mint az antidepresszánsok, de gyógyszerfüg- gőségetB okozhatnak, és nagyobb valószínűséggel okoznak mellékhatásokat, pl. álmatlanságot, koordinációs zavarokat, és a reakcióidő megnyúlását.
Szorongásos betegségek
399
Ha a gyógyszer hatékony, megelőzi a pánikrohamokat, vagy jelentősen csökkenti annak előfordulási gyakoriságát. A gyógyszer hosszabb ideig szedhető, ha elhagyásánál a pánikrohamok visszatérnek.
A szoktatásterápia, a viselkedésterápia egyik fajtája, melyben a beteget ismételten a pánikrohamot kiváltó ingernek teszik ki, gyakran csökkenti a félelemérzést. A szoktatásterápiát addig végzik, míg a betegnél a szorongáskeltő helyzettel szemben kellő nyugodtság alakul ki. Azok az betegek, akik félnek, hogy a pánikroham során elájulnak, olyan gyakorlatot végezhetnek, amelyben pl. addig pörögnek egy forgószékben vagy lélegeznek szaporán (hiperventilálás), amíg rosszul nem lesznek. Ez a gyakorlat megtanítja őket arra, hogy valójában nem ájulnak el a pánikroham során. A lassú, mély lélegzés (légzésszabályozás) gyakorlása azoknak segíthet, akik hajlamosak a hiper- ventilációra.
A pszichoterápia, a háttérben meghúzódó pszichológiai konfliktusok látótérbehozásával és jobb megértésével, szintén hasznos lehet. A pszichiáter megbeszélheti a beteggel, hogy a kezelésnek ez a módja megfele- lő-e. A kevésbé intenzív, támogató jellegű pszichoterápia mindig beválik, mivel a terapeuta általános tájékoztatást adhat a betegségről, annak kezeléséről, a javulás reális esélyeiről, és arról a támaszról, amit az orvos iránti bizalom nyújt.
A fóbiák tartós, nem reális, igen erős szorongást jelentenek, meghatározott külső helyzetekre adott válaszként, amilyen pl. a magasból való lenézés, vagy egy kis kutya közelsége.
A fóbiások kerülik a szorongást kiváltó helyzeteket, vagy nagy szenvedések árán viselik el azokat. Ugyanakkor felismerik, hogy szorongásuk túlzott mértékű és tudatában vannak, hogy valamilyen problémájuk húzódik meg a háttérben.
Agorafóbia
Jóllehet az agorafóbia szó szerint a piactértől vagy valamilyen nyílt tértől való félelmet jelent, a kifejezés inkább arra a félelemre utal, amit a zavartalan és köny- nyű távozás lehetőségének hiánya okoz a szorongás kitörésekor. Tipikus, az agorafóbiás számára nehezen elviselhető helyzetek a sorban állás bankban vagy áruházban, a sor közepén ülni színházban vagy osztályteremben, buszon vagy repülőgépen utazni. Gyereknél agorafóbia akkor alakul ki, ha az ilyen helyzetek valamelyikében pánikroham tört ki rajtuk. Mások egyszerűen csak kényelmetlenül érzik magukat ilyen helyze
tekben, és pánikroham sohasem vagy csak később alakul ki náluk. Az agorafóbia gyakran zavarja a mindennapi életet is, néha annyira, hogy a beteget a lakáshoz köti.
Agorafóbiát a nők 3,8%-ában, a férfiak 1,8%-ában kórisméznek bármely hat hónap alatt. A betegség leggyakrabban a húszas életévek elején kezdődik, első megjelenése 40 éves kor után ritka.
Az agorafóbia legmegfelelőbb kezelése a szoktatásterápia, a viselkedésterápia egyik típusa. A beteg a terapeuta segítségével megkeresi, szembesül vele és kapcsolatban marad azzal, amitől fél, amíg a szorongása lassanként csökkeni nem kezd a megszokás miatt (a folyamatot habituációnak nevezik). A szoktatásterápia az esetek 90%-ában segít azokon a betegeken, akik szorgalmasan gyakorolják.
Ha az agorafóbiát nem kezelik, annak súlyossága hullámzik, esetleg a betegség minden kezelés nélkül meg is szűnhet, valószínűleg azért, mert a beteg a viselkedésterápia valamilyen egyéni formáját gyakorolja-
A súlyos depresszióban szenvedő agorafóbiások antidepresszánsokat szedhetnek. A központi idegrendszert nyugtató szerek, mint pl. az alkohol, vagy a szorongásellenes szerek nagy adagjai zavarhatják a viselkedésterápiát, ezért a kezelés megkezdése előtt fokozatosan el kell vonni azokat.
A pánikbetegséghez hasonlóan, némelyik agorafóbiás beteg szorongásának hátterében is pszichés konfliktusok találhatók. Ilyen esetekben a pszichoterápia (aminek segítségével a beteg jobban megérti a rejtett konfliktusokat) segíthet.
Sajátos fóbiák
A sajátos fóbiák a leggyakoribb szorongásos betegségek. Hat hónapos időszakot tekintve a nők mintegy 7%-ában, a férfiak 4,3%-ában találtak sajátos fóbiát.
Egyes sajátos fóbiák, pl. félelem a nagy állatoktól, a sötéttől vagy az idegenektől az élet korai szakaszában kezdődnek. Az életkor előrehaladtával sok fóbia magától megszűnik. Más fóbiák, pl. félelem a rágcsálóktól, bogaraktól, vihartól, víztől, magasságtól, repüléstől vagy zárt helyektől, típusosán az élet későbbi szakaszában jelentkezik. Az emberek legalább 5%-a irtózik a vértől, kisebb-nagyobb mértékben az injekciótól, vagy a sérülésektől, és ők néha valóban elájulnak, ami egyéb fóbiáknál és szorongásos betegségeknél nem fordul elő. Ezzel szemben sok szorongásos beteg hiperventilál, ami ájulásérzést kelthet, de ők valójában sohasem ájulnak el.
400
Elmegyógyászati kórképek
A betegek gyakran úgy birkóznak meg a sajátos fóbiával, hogy elkerülik a félelmet keltő tárgyat vagy helyzetet. Például a kígyótól félő városlakónak nem sok gondot okoz a kígyó elkerülése. Viszont annak a városi embernek, aki fél az olyan kis zárt terektől, mint pl. a lift, gondot okoz, ha egy felhőkarcoló sokadik emeletén dolgozik.
A szoktatásterápia, a viselkedésterápia egyik fajtája, amelyben, a beteget fokozatosan teszik ki a szorongáskeltő tárgy vagy helyzet hatásának, a sajátos fóbia legjobb kezelési módja. A terapeuta segíthet biztosítani a módszer helyes kivitelezését, de terapeuta nélkül is végezhető. Még a vér- vagy tűfóbiás betegek is jól reagálnak a szoktatásterápiára. Annak a személynek például, aki vérvételnél elájul, tűt közelítünk a vénájához, majd amikor a szívritmusa csökken, visszavesszük. Az eljárás ismétlése lehetővé teszi a szívfrekvencia normalizálódását. Végül a beteg rosszullét nélkül viselheti el a vérvételt.
A gyógyszerek nem túlságosan eredményesek a sajátos fóbiák megszüntetésében. Ugyanakkor a benzodiazepinek (szorongás elleni gyógyszerek) rövid távon segíthetik a beteget, hogy úrrá legyen a fóbiáján, pl. a repüléstől való félelmen.
A pszichoterápia a belső konfliktusok A átvilágításával és megértésével segítheti a sajátos fóbiát okozó konfliktusok azonosítását és kezelését.
Szociális fóbia
A személynek az a képessége, hogy milyen könnyen alakít ki kapcsolatot másokkal, az élet számos területét befolyásolja, a korai családi kapcsolatokat, a tanulást, munkát, szórakozást, találkozásokat és párválasztást. Noha társas helyzetekben bizonyos szorongás elfogadható, a szociális fóbiától szenvedők szorongása olyan erős, hogy vagy elkerülik a társas helyzeteket, vagy komolyan szenvednek azoktól. A legújabb kutatások szerint az emberek 13%-ának volt már az élete folyamán szociális fóbiája.
A szociális fóbiában szenvedőkben gyakran szorongást vált ki a nyilvánosság előtti beszéd, a közönség előtti szereplés, pl. színdarabban, a hangszerjáték, az
▲ lásd a 389. oldalt
■ lásd a 389. oldalt
evés mások jelenlétében, aláírás tanuk előtt, vagy közös fürdőszoba használata. A szociális fóbiában szenvedőket az foglalkoztatja, hogy teljesítményük vagy tevékenységük nem tűnik megfelelőnek. Gyakran azért aggódnak, hogy szorongásuk kiderül – izzadni fognak, elpirulnak, hánynak, remegnek, vagy hangjuk reszke- teg lesz, elvesztik a gondolatmenetet, vagy képtelenek lesznek kifejezni magukat.
A szociális fóbia gyakoribb formájában szinte minden társas helyzet szorongást vált ki. Az általános szociális fóbiában szenvedők rendszerint azért aggódnak, hogy ha teljesítményük kisebb lesz az elvártnál, megaláztatásban lesz részük és szégyenkezniük kell.
Egyesek szégyenlős természetűek és már fiatalon félénkek, ami később szociális fóbiává fejlődhet. Mások pubertás korban éreznek először szorongást társas helyzetben. A szociális fóbia, ha nem kezelik, gyakran fennmarad, olyan tevékenységektől fosztva meg a beteget, amelyekben egyébként szívesen részt venne.
A viselkedésterápia egyik fajtája, a szoktatásterápia igen hatékony szociális fóbiában, de nem könnyű olyan gyakorlási lehetőséget találni, amely elég időt biztosít ahhoz, hogy a hozzászokás és könnyedség kialakuljon. Például, ha valaki fél a főnöke előtt beszélni, feltehetően nem kap rendszeresen alkalmat arra, hogy a főnöke előtt beszélhessen. Póthelyzetek is segíthetnek, pl. felolvasás szociális otthonok lakóinak. Az Egyesült Államokban külön szervezetük van azoknak, akik félnek a nyilvános beszédtől „Tósztmondók”. Nem biztos, hogy a póthelyzetek csökkentik azt a szorongást, amit a főnökkel való beszélgetés vált ki.
Az antidepresszánsok, pl. a szertralin és fenelzin, valamint a szorongáscsökkentők, pl. a klonazepam, sokszor segítenek a szociális fóbiában. Sok ember az alkoholt társasági könnyítőként használja, azonban egyes esetekben visszaélésszerű használat és függőség alakul ki.
A pszichoterápia, ami a konfliktusoké megbeszélését és jobb megértését jelenti terapeuta közreműködésével, különösen hasznos lehet azok számára akik képesek magatartásuk vizsgálatára és adott helyzetekben gondolkodásuk, illetve reakciójuk megváltoztatására.
Az obszesszív-kompulzív betegséget a visszatérő, akarattól független, tudatba nyomuló gondolatok, képek
Szorongásos betegségek
401
vagy ösztönzések jelenléte jellemzi, amelyek esztelenek, bizarrak, trágárak vagy rémesek (kényszerképzetek), valamint heves vágy, kényszer olyasmi megtételére, ami enyhítheti a kényszerképzet okozta rossz érzést.
A tudatba nyomuló kényszeres tartalmat ártalom, kockázat vagy veszély jelenti. Gyakori kényszerképzetek közé tartozik a szennyeződés, kétség, veszteség, illetve agresszív viselkedés miatti aggodalom. Típusos esetekben az obszesszív-kompulzív betegek kényszert éreznek szertartásszerű cselekményekre – ezek ismétlődő, megtervezett, célirányos tevékenységek. Valamely kényszerképzet csillapításának rítusai közé tartozik a mosás vagy tisztítás a szennyeződés eltüntetésére, állandó ellenőrzések a kétségek oldására, a gyűjtögetés a veszteség megelőzésére, valamint azoknak az embereknek a kerülése, akik az agresszió tárgyai lehetnek. A leginkább megfigyelhető rítusok a túlzott kézmosás, vagy annak az ismételt ellenőrzése, hogy zárva van-e az ajtó. Más rítusok gondolatiak, pl. az ismételt számolás vagy a veszély csökkenését célzó állítások. Az obszesszív-kompulzív betegség nem azonos az obszesszív-kompulzív személyiségzavarral.A
A betegek bármivel kapcsolatban rögeszmések lehetnek, de rítusaik nincsenek mindig logikus összefüggésben azzal a rossz érzéssel, amit csökkentének. Például valaki, aki félt a fertőzéstől, a kellemetlen érzés csökkenését tapasztalta amikor egyszer zsebre tette a kezét. Ettől kezdve a fertőzéses kényszerképzet jelentkezésekor mindig zsebre teszi a kezét.
A legtöbb, obszesszív-kompulzív zavarban szenvedő beteg tudja, hogy kényszerképzetei nem jelentenek tényleges veszélyt. Felismerik, hogy testi és szellemi viselkedésük a bizarrságig különös. Ilyen értelemben az obszesszív-kompulzív betegség különbözik a pszi- chotikus állapotoktól, amelyekben a beteg elveszti kapcsolatát a valósággal.
Az obszQsszív-kompulziv betegség, a felnőttek mintegy 2,3%-át érinti, és a férfiak-nők aránya nagyjából egyforma. Mivel a betegek félnek attól, hogy megszégyenítik vagy megbélyegzik őket, rítusaikat gyakran titokban végzik, még akkor is, ha azok napi több órát igényelnek. Az obszesszív-kompulzív betegek mintegy harmada depressziós a betegség megállapításakor. Összességében kétharmad részük válik depresz- szióssá az idők során.
A viselkedésterápia egyik típusa, a szoktatásterápia gyakran segít az obszesszív-kompulzív betegeken. A
terápiának ebben a típusában olyan helyzettel vagy személlyel szembesítik a beteget, ami provokálja kényszerképzeteit, rítusait, vagy kellemetlen érzéseit. Ha a beteg erőt vesz magán és a provokatív ingerek ismétlésekor nem végzi el a rítust, rossz közérzete vagy szorongása fokozatosan csökkenni fog. így a beteg megtanulja, hogy kellemetlen közérzetének csökkentéséhez nem szükséges a rítus. A tényleges kezelés befejezése után a javulás rendszerint évekig fennmarad, valószínűleg azért, mert ha valaki elsajátította ezt az öngyógyító módszert, minden különösebb erőfeszítés nélkül, életének szerves részeként folytathatja annak gyakorlását.
Sok obszesszív-kompulzív betegnek a gyógyszerek is segíthetnek. Három gyógyszer (klomipramin, flu- oxetin és fluvoxamin) kifejezetten jónak bizonyult erre a célra, de két másik (paroxetin és a szertralin) is hatékonynak mutatkozott. Más antidepresszáns gyógyszereket is alkalmaztak, de jóval ritkábban.
A háttérben meghúzódó konfliktusok felismerését és megértését elősegítő pszichoterápia® általában nem volt hatékony az obszesszív-kompulzív betegségben szenvedők kezelésében. Rendszerint a gyógyszer- és viselkedésterápia kombinációja a legmegfelelőbb kezelés.
A poszttraumás stressz betegség nyomasztó traumás élmény által okozott szorongásos betegség, amelyben a beteg később újra és újra átéli az eseményt.
Életveszélynek vagy súlyos sérülés lehetőségének az átélése jóval az átélt esemény után is hatással lehet az emberre. Erős félelem, kilátástalanság vagy rémület gyötörheti a beteget. A traumás helyzetet újra átéli, rendszerint rémálmok vagy filmszerűen lepergő képek formájában. A beteg állandóan kerüli a traumára emlékeztető dolgokat. Néha a tünetek csak a trauma után hónapok vagy évek elteltével kezdődnek. A betegnek eltompul az általános reakciókészsége, megnő az aktivációs szintje (pl. nehezen alszik el, vagy könnyen megrémül). A depressziós tünetek gyakoriak.
A poszttraumás stressz betegség az emberek legalább 1%-át érinti élete során. A veszélyes életet élők
A lásd a 428. oldalt
■ lásd a 389. oldalt
402
Elmegyógyászati kórképek
pl. háborús veteránok valamint a nemi erőszak és más kegyetlen cselekedetek áldozatai körében nagyobb az előfordulási arány. A krónikus poszttraumás stressz betegség nem szűnik meg, de gyakran az idő múlásával kezelés nélkül is enyhülhet. Ugyanakkor egyesek egész életre szóló lelki sérülést szenvedhetnek.
A poszttraumás stressz betegség kezelése viselkedésterápiából, gyógyszerekből és pszichoterápiából áll. A viselkedésterápiában olyan helyzeteknek teszik ki a beteget, melyek felidézhetik a fájdalmas emléket. A kellemetlen érzések kezdeti erősödése után a viselkedésterápia rendszerint csökkenti a beteg rossz érzéseit. A rítusok megfékezése, mint amilyen pl. a nemi erőszak nyomán kialakuló tisztálkodási kényszer, szintén hasznos lehet.
A depresszió és a szorongás elleni gyógyszerek kedvező hatásúak lehetnek. A traumás emlékeket kísérő, gyakran igen erős szorongás miatt a támogató jelegű pszichoterápiának különösen fontos a szerepe. A terapeuta őszintén beleéli magát a beteg pszichés fájdalmába és együtt érez vele. Biztosítja betegét, hogy reakciója érthető, de arra ösztönzi, hogy nézzen szembe emlékeivel a deszenzitizációs viselkedésterápia segítségével. A beteget arra is megtanítják, hogyan fékezze szorongását, ami segíti abban, hogy fájdalmas emlékeit módosítsa és személyiségébe beillessze.
A poszttraumás stresszbetegeket gyakran bűntudat gyötri. Úgy érezhetik például, hogy elfogadhatatlanul agresszívan és rombolóan viselkedtek a csatában, vagy bűntudatuk van amiatt, hogy túléltek olyan tragikus eseményt, melyben családtagjaik vagy barátaik meghaltak. Ilyen esetben a belátás-orientált pszichoterápia hozzásegítheti a beteget annak megértéséhez, hogy miért bünteti önmagát, és elősegítheti azt, hogy megsza
baduljon bűntudatától. Ez a pszichoterápiás technika felhasználható arra is, hogy segítsen a betegnek olyan traumás kulcsélmények felidézésében, melyeket elfojtott. így ezeket az élményeket megfelelően feldolgozhatja.
Az akut stressz betegség hasonló a poszttraumás stressz betegséghez, kivéve, hogy a traumás eseményt követő négy héten belül jelentkezik, és csupán 2-4 hétig tart.
Az akut stressz betegségben szenvedő szörnyű élményt élt át. Gondolatban újra átéli a traumás eseményt, kerüli azokat a dolgokat, amelyek arra emlékeztetik, és növekvő mértékben szorong.
Ezekhez társul a következő tünetek közül még három vagy több:
- fásultság és közöny, vagy az érzelmi fogékonyság hiánya,
- a környezet csökkent tudomásul vétele (pl. kábult- ság),
- a dolgok idegenszerűségének érzése,
- önmaga idegenszerűségének érzése,
- képtelenség a traumás esemény fontos részletének felidézésére.
Sok ember meggyógyul az akut stressz betegségből, ha kimozdítják a traumás helyzetből, és megfelelő támogatást biztosítanak számára bajának megértésével, kellő együttérzéssel, és alkalmat adnak neki arra, hogy elmondhassa, mi történt vele és az milyen reakció váltott ki belőle. Sok embernek már az is segít, ha néhányszor elmondja az élményeit. Az alvás elősegítése hasznos lehet, de egyéb gyógyszerek zavarhatják a természetes gyógyulási folyamatot.

A depresszió és a mánia a kedélybetegségek két fő pólusát képviselik. A kedélybetegségek olyan pszichiátriai kórállapotok, melyekben hosszabb szakaszokban érzelemi zavarok lépnek fel súlyos hangulati nyomott- ság vagy felajzottság (mánia) formájában. A kedélybe
tegségeket affektív betegségeknek is szokás nevezni. Az affektus szó az arckifejezésekben és gesztusokban is megnyilvánuló érzelmi állapotot jelenti.
A bánat és öröm normális velejárói a mindennapi életnek, és különböznek a kedélybetegségekre jellem
Depresszió és mánia
403
ző súlyos depressziótól és mániától. A bánat természetes reakció veszteségre, kudarcra, csalódásra, traumára vagy katasztrófára. A bánat pszichológiai szempontból előnyös lehet, mivel lehetővé teszi a bántó vagy kellemetlen helyzetekből a visszahúzódást, ami segíthet a talpraállásban.
A fájdalom vagy gyász a leggyakoribb természetes reakció veszteség vagy elválás – pl. szeretett személy halála, válás vagy szerelmi csalódás esetén. A gyász és veszteség rendszerint nem okoz tartós, bénító depresz- sziót, kivéve azoknál, akik kedélybetegségre hajlamosak.
A siker és a jó teljesítmény normális körülmények között jókedvre serkent. Néha azonban a jókedv védekezés is lehet a depresszió ellen, vagy a vesztesség felett érzett fájdalom tagadása. A haldoklók olykor rövid időszakokra felhangoltak lehetnek, nyugtalan tevékenységgel, némelyik nemrég még gyászoló inkább felhangolttá mintsem várhatóan szomorúvá válik. A kedélybetegségre hajlamos embereknél ezek a reakciók mánia kezdetét jelenthetik.
Noha az emberek 25-30%-a élete során átéli az intenzív érzelmi zavarok valamely formáját, csak mintegy 10%-uk állapota válik orvosi ellátást igénylő súlyosságává. Közülük egyharmad részben a depresszió hosszan tartó (krónikus) lesz, a többieknél döntőrészben visszatérő depressziós epizódok jelentkeznek. A krónikus és visszatérő depressziókat unipolárisnak nevezik. A lakosság közel 2%-ánál fordul elő az a forma, amit mániás-depressziós vagy bipoláris betegségnek neveznek, amelyben depressziós szakaszok váltakoznak a mániás szakaszokkal (vagy az enyhébb mániás szakaszokkal, amit hipomániának neveznek).
A depresszió a szomorúság mély formája; követhet közelmúltbeli veszteséget vagy szomorú eseményt, de erőssége aránytalan az eseményhez képest, fennmaradása pedig meghaladja a normálisan várható időtartamot.
A szorongás után a depresszió a második leggyakoribb pszichiátriai betegség. A becslések szerint a vélt testi bajok miatt orvoshoz fordulók 10%-a valójában depressziós. A depresszió rendszerint a húszas, harmincas vagy negyvenes életévekben kezdődik. Úgy tűnik, hogy a huszadik század második felében születettek között magasabb a depresszió előfordulási gyakorisága, mint a korábbi generációknál, részben azért, mert nagyobb a visszaélés a különböző szerekkel.
A depressziós időszak típusosán 6-9 hónapig tart, de a betegek 15-20%-ánál két évig vagy még tovább
is fennállhat; az élet folyamán többször ismétlődhetnek.
A depresszió kialakulásának okait nem teljesen ismerjük. Számos faktor segítheti elő depresszió előfordulását, például családi hajlam (örökletesség), bizonyos gyógyszerek mellékhatása, befelé forduló (intro- vertált) személyiség és érzelmi feszültséget okozó főként a veszteséggel kapcsolatosak események. A depresszió jelentkezhet vagy elmélyülhet minden nyilvánvaló, vagy jelentősebb megterhelő esemény nélkül is.
A nőknél kétszer olyan gyakori a depresszió, mint a férfiaknál, de ennek az oka nem teljesen világos. Pszichológiai vizsgálatok szerint a nők hajlamosak önmagukba zárkózásra és önmaguk vádolására, ha valamilyen csapás éri őket. Ezzel szemben a férfiak inkább nemlétezőnek tekintik a bajt, és aktivitásba menekülnek. A biológiai tényezők közül a hormonok szerepe a legvalószínűbb. Azok a hormonszint változások, amelyek a menstruációt közvetlenül megelőző (premenstruációs feszültség) és a szülés utáni (poszt- partum depresszió) hangulati ingadozásokat okozzák, bizonyos szerepet játszhatnak. Depresszión átesett nőknél hasonló hormonszint ingadozásokat okozhatnak az orális fogamzásgátlók. A nőknél meglehetősen gyakori pajzsmirigyműködés-zavar szintén kiváltó ok lehet.
Azt a depressziót, ami traumás eseményt követ, pl. szeretett személy elvesztését, szituációs depressziónak nevezzük. Egyesek bizonyos ünnepnapokra (szomorú vasárnap) vagy jelentős évfordulókra, pl. a szeretett hozzátartozó halálának évfordulójára adott reakcióként válnak átmenetileg depresszióssá. A minden látható kiváltó ok nélkül kialakuló depressziót endogén depressziónak nevezik. Ezek a megkülönböztetések azonban nem túl lényegesek, mivel a depresszió hatásai és kezelése hasonló.
Depressziót válthat ki, vagy azzal járhat számos testi betegség vagy rendellenesség. A testi működési zavarok közvetlenül (pl. a pajzsmirigybetegség a hormonszintekre hatva okoz depressziót), vagy közvetve (pl. a reumatoid artritisznél a depresszió kiváltója a betegség okozta fájdalom és mozgáskorlátozottság) vezethetnek depresszióhoz. A testi okokból kialakuló depressziónak gyakran közvetlen és közvetett okai vannak. Az AIDS például közvetlen oka is lehet a depresz- sziónak, ha annak kórokozója, a humán immun- defíciencia vírus (HÍV) károsítja az agyat; de az AIDS a beteg egész életére gyakorolt negatív hatásával közvetett módon is depresszióhoz vezethet.
404
Elmegyógyászati kórképek
Testi zavarok, melyek depressziót
Gyógyszer mellékhatások
Amfetaminok (megvonáskor)
Antipszichotlkus gyógyszerek
Béta-blokkolók
Cikloszerin
Cimetidin
Fogamzásgátlók (orálisan szedhetők)
Higany
Indometacin
Metifdopa
Reserpin
Vinblasztin
Vlnkrisztin
Fertőzések
Influenza
Mononukleózis
Szifilisz (késői stádium)
Tuberkulózis
Vírusos hepatitisz
Vírusos tüdőgyulladás
okozhatnak
Hormonális betegségek
Addison-kór
Alacsony, és1 megás pajzsmirigy hormonszint Az agyalapi mirigy hormonok alacsony szintje (hipopituitarizmus)
Cushing-kór
Mellékpajzsmirigy hormon túltermelés
Kötőszöveti betegségek
Reumatoid artritisz
Szisztémás lupusz eritematózus
Neurológiai betegségek
Agydaganatok
Agyvérzés (stroke)
Alvási apnoe
Fejsérülés
Halántéklebenyrepjlepszia
Parkinson-kór
Szklerózis multiplex
Táplálkozási zavarok
Pelfagra (B6-vitamin-hiány)
Vészes vérszegénység (B12-vitamin4iiány)
Rákos betegségek
Az egész testbe áttétet adó rákos betegségek
Hasi rákbetegségek (petefészek, vastagbél)
A receptre kapható gyógyszerek, közülük különösen a magas vérnyomás kezelésére szolgálók is okozhatnak depressziót. Ismeretlen okból a kortikoszteroid túltermelés gyakran vezet depresszióhoz, ha azt valamilyen betegség, pl. a Chusing-kór okozza, ha viszont gyógyszerként alkalmazzák, inkább emeli a hangulatot.
Számos pszichiátriai betegség hajlamosít depresszióra, többek között egyes szorongásos betegségek, alko
holizmus és egyéb szenvedélybetegségek, skizofrénia és a demencia korai fázisa.
A tünetek típusos esetben fokozatosan, napok vagy hetek alatt alakulnak ki. A depresszióba kerülő személy lelassultnak és szomorúnak vagy ingerlékenynek és szorongónak tűnik. Az a beteg, aki visszahúzódó, ke-
Depresszió és mánia
405
veset beszél, nem eszik és keveset alszik, az úgynevezett vegetatív depresszióban szenved. Ha a beteg ráadásul még kifejezetten nyugtalan is – tördeli a kezeit és megállás nélkül beszél – az úgynevezett agitált depresszióban szenved.
A legtöbb depresszióban szenvedő beteg nem képes normálisan átélni érzelmeket – bánatot, vidámságot, örömet -, extrém esetben úgy tűnik, hogy a világ színtelenné, élettelenné és holttá vált. A gondolkodás, a beszéd és az általános aktivitás olyannyira lelassulhat, hogy minden akarati tevékenység leáll. A depressziósok tudatát intenzív bűntudat és önbecsmérlő gondolatok tölthetik ki, és koncentrálóképességük is romolhat. Gyakran határozatlanok és visszahúzódóak, egyre tehetetlenebbnek és kétségbeesettebbnek érzik magukat, és a halálra és öngyilkosságra gondolnak.
A legtöbb depressziós beteg nehezen alszik el és többször felébred, főleg hajnalban. A szexuális vágy és öröm elvesztése általános. A rossz étvágy és fogyás időnként kóros soványsághoz vezethet, nőknél leállhatnak a menstruációs ciklusok. Enyhébb depresszióban viszont általános a túl sokat evés és a súlygyarapodás.
A depressziósok kb. 20%-ában a tünetek enyhék, de a betegség évekig, olykor évtizedekig tart. A depressziónak ez az úgynevezett disztimiás formája gyakran már az élet korai szakaszában indul és határozott személyiségváltozásokkal jár. Az ilyen emberek lehangoltak, pesszimisták, humortalanok, képtelenek a szórakozásra; passzívak és letargikusak; befelé fordulóak; szkeptikusak, túlzottan kritikusak vagy állandóan panaszkodnak; önkritikusak és állandóan vádolják önmagukat. Mindig hiányosságokkal, sikertelenségekkel és negatív eseményekkel foglalkoznak, olykor már betegesen élvezik saját kudarcaikat.
Egyes depressziósok testi betegségről, fájdalmakról, sajgásokról panaszkodnak, szerencsétlenségtől félnek, vagy attól, hogy megőrülnek. Mások azt hiszik, hogy gyógyíthatatlan vagy szégyenletes betegségük van pl. rák vagy nemi úton szerzett betegség, amivel másokat is megfertőzhetnek
A depressziós betegek 15%-ában, leginkább a súlyos esetekben, téveszmék (hibás elképzelések) vagy hallucinációk is előfordulnak, azaz olyan dolgokat látnak vagy hallanak, amelyek a valóságban nem léteznek. Azt hihetik, hogy megbocsáthatatlan bűn vagy bűntett terheli őket, vagy hangokat hallhatnak, amelyek különféle gonosz cselekedetekkel vádolják, vagy
halálra ítélik őket. Súlyos esetekben azt képzelhetik, hogy koporsókat vagy elhunyt rokonokat látnak. A biztonság hiányának és az értéktelenségnek az érzete arra készteti a súlyos depresszióban szenvedőket, hogy azt gondolják, figyelik és üldözik őket. A téveszmével társuló depressziót pszichotikus depressziónak nevezik.
A halál gondolata a depresszió legsúlyosabb tünetei közé tartozik. Sok depressziós meg akar válni az élettől, vagy olyan értéktelennek érzi magát, hogy úgy véli, meg kell halnia. A súlyos esetek kb. 15%-ában észlelhető öngyilkosságra utaló magatartás. Az öngyilkossági szándék sürgősségi helyzetet jelent, és az ilyen tervekkel foglalkozókat feltétlenül kórházba kell szállítani és felügyelet alatt kell tartani mindaddig, amíg a kezelés nem csökkenti az öngyilkosság kockázatát. A
Az orvosoknak rendszerint nem okoz probléqját, hogy a panaszok és tünetek alapján diagnosztizálják a depressziót. Depresszió a kórelőzményben vagy családi előfordulás segítik a diagnózis megerősítését.
Néha standardizált kérdőíveket használnak a depresszió súlyosságának mérésére. Két ilyen kérdőív a Hamilton Depressziómérő Skála, amit a vizsgálatvezető kérdez végig, és a Beck Depresszió Kérdőív, amit a beteg maga tölt ki.
Laboratóriumi vizsgálatok, rendszerint vérvizsgálatok is segíthetik az orvost a depresszió okainak feltárásában. Ez különösen nőknél lehet hasznos, akiknél hormonális tényezők is hozzájárulhatnak a depresszióhoz.
Ha a kórisme felállítása nehézségekbe ütközik, az orvos más vizsgálatokat is elvégezhet a depresszió diagnózisának alátámasztására. Például, mivel az alvászavar jellegzetes tünete a depressziónak, kedélybetegségek diagnosztizálásának és kezelésének szakorvosai elektroenkefalográfiás alvásvizsgálatot végezhetnek, hogy mérjék az elalvástól a gyors szemmozgásos alvás (az az időszak, amikor álmodunk) megjelenéséig eltelt időt.H Normális esetben ez 90 perc. A depressziós betegnél ez rendszerint kevesebb, mint 70 perc.
▲ lásd a 411. oldalt
■ lásd a 301. oldalt
406
Elmegyógyászati kórképek
A kezeletlen depresszió hat hónapig vagy még tovább tarthat. Noha az enyhe tünetek sok esetben fennmaradnak, a tevékenység a normálishoz közelit. Ugyanakkor a legtöbb ismételt depressziós szakaszokat él át, életében átlagosan négyszer vagy ötször.
Manapság a depressziót rendszerint kórházon kívül kezelik. A beteget azonban kórházba kell küldeni, ha komolyan foglalkozik az öngyilkosság gondolatával, vagy megkísérelte azt; ha túlságosan legyengült a fogyás miatt; vagy ha szívroham kockázata áll fenn az erős nyugtalanság következtében.
Ma a depresszió kezelésének alapja a gyógyszeres kezelés. Használják még a pszichoterápiát és az elek- trosokkot is. Néha a különböző terápiák kombinációját alkalmazzák.
Gyógyszeres kezelés
Különböző gyógyszerek – triciklikus antidepresszánsok, szelektív szerotonin visszavételt gátló szerek, monoamin oxidáz gátlók, pszichostimulánsok – állnak rendelkezésre, de ezeket néhány héten keresztül rendszeresen kell szedni ahhoz, hogy használjanak. Kb. 65% a valószínűsége annak, hogy valamelyik antidepresszáns az adott betegnél hatásosnak bizonyul.
A mellékhatások a gyógyszerek típusa szerint változnak. A triciklikus antidepresszánsok gyakran okoznak álmosságot és súlygyarapodást. Ugyancsak gyakran váltanak ki gyorsult szívműködést, vémyo- máscsökkenést álló helyzetben, homályos látást, szájszárazságot, zavartságot, székrekedést, vizelési nehézséget és késleltetett orgazmust. Ezeket a hatásokat antikolinerg hatásoknak nevezzük, melyek idősebb korban kifejezettebbek.A
A triciklikus gyógyszerekhez hasonló egyéb antide- presszánsoknak más mellékhatásaik is vannak. A ven- lafaxin enyhén emelheti a vérnyomást. A trazodon szedése fájdalmas erekcióval járhat (priapizmus). A maprotilin és bupropion dózisának gyors növelése görcsrohamokat válthat ki. A bupropionnak azonban nincs álmosító hatása, nem befolyásolja a szexuális működést, és általában hatásos a depressziós és lelassult gondolkodású betegeknél.
A lásd a 41. oldalon lévő táblázatot
A szelektív szerotonin visszavételt gátló gyógyszerek (Selective serotonin reuptake inhibitors – SSRI) jelentős minőségi javulást eredményeztek a depresszió kezelésében, mivel kevesebb a mellékhatásuk, mint a triciklikus antidepresszánsoknak. Ráadásul alkalmazásuk általában biztonságosabb azoknál a betegeknél, akiknél a depresszió más testi betegséggel társul. Szedésük okozhat émelygést, hasmenést és fejfájást, de ezek a mellékhatások enyhék, vagy szedés közben elmúlnak. Ezért az orvosok első gyógyszerként gyakran választanak SSRI-t depresszió kezelésére. Az SSRI-k különösen hasznosak a disztimia kezelésére, amely hosszú távú gyógyszerelést igényel. Emellett az SSRI-k igen hatékonyak az obszesszív-kompulzív betegség, a pánikbetegség, a szociális fóbia és bulimia (evési rendellenesség) kezelésében, melyek gyakran társulnak a depresszióhoz. Az SSRI-k legnagyobb hátránya, hogy gyakran okoznak szexuális működési zavart.
Monoamin oxidáz gátlók (Monoamine oxidase inhibitors – MAOI) az antidepresszáns gyógyszerek egy másik osztályát képviselik. A MAOI-t szedő betegeknek számos étkezési megszorítást kell betartaniuk, és speciális előírásokat kell követniük. Nem szabad tiramint tartalmazó ételeket és italokat fogyasztaniuk, mint pl. a csapolt sör, vörösbor (beleértve a sherry-t is), likőrök, túlérett élelmiszerek, szalámi, érett sajt, lóbab és disznóbab, élesztőkivonatok (sörélesztő) és szójaszósz. Kerülniük kell az olyan köhögés és meghűlés elleni szabadon kapható gyógyszerekben megtalálható anyagokat, mint a fenilpropanolamin vagy a dextrome- torfan, melyek az adrenalin kiválasztás fokozásával hirtelen erős vérnyomás-emelkedést okozhatnak. Néhány egyéb gyógyszert is kerülniük kell azoknak, akik MAOI-t szednek, így a triciklikus antidepresszánsokat, a szelektív szerotonin visszavételt gátló gyógyszereket és a meperidint (fájdalomcsillapító).
A MAOI-t szedő betegeknek rendszerint valamilyen ellenszert kell magukkal hordaniuk, pl. klorpromazint vagy nifedipint. Erős lüktető fejfájás jelentkezésekor azonnal be kell venniük az ellenszert, és a legközelebbi orvosi ügyeletre kell jutniuk. Az étkezési megszorítások és előírások miatt a MAOI gyógyszereket csak ritkán írják fel, kivéve, ha a depressziós beteg állapota más gyógyszerre nem javul.
A pszichostimulánsokat, mint pl. a metilfenidátot általában olyan betegek részére tartják fenn, akik visz- szahúzódóak, lelassultak, kimerültek, vagy semmilyen más antidepresszáns gyógyszerre nem reagálnak. Szenvedélybetegség kialakulásának veszélye e szerek-
Depresszió és mánia
407
kel kapcsolatban jelentős. Mivel a pszichostimulánsok általában gyorsan hatnak (egy napon belül), és fokozzák az étvágyat, néha olyan idős embereknek is felírják, akik műtétből vagy hosszas betegségből lábadoznak.
Pszichoterápia
Az antidepresszáns gyógyszerekkel együtt alkalmazott pszichoterápia jelentősen javíthatja a gyógyszeres kezelés hatékonyságát. A Az egyéni vagy csoportos pszichoterápia a gyógyszerrel elért javulásra építve elősegítheti, hogy a beteg fokozatosan visszakapja korábbi feladatait és alkalmazkodjon a mindennapi élet terheléséhez. Az interperszonális pszichoterápiában a beteg támogató irányítást kap az életben előforduló szerepek változásaihoz való alkalmazkodásban. A kognitív terápia segíthet a beteg reménytelenségének és negatív gondolkodásának megváltoztatásában. A depresszió enyhébb formáiban a pszichoterápia önmagában ugyanolyan hatékony lehet, mint a gyógyszeres kezelés.
Elektrokonvulzív (vagy elektrosokk) kezelés
Az elektrokonvulzív terápiát (electroconvulsive therapy – ECT) súlyos depresszió kezelésére használják, főként ha a beteg pszichotikus, öngyilkosság elkövetésével fenyegetődzik, vagy megtagadja az evést. Ez a terápiás módszer rendszerint igen hatásos, gyorsan enyhíti a depressziót, szemben az antidepresszánsok többségével, melyek csak hetek múlva kezdenek hatni. Az elektrosokk gyors hatása életmentő lehet.
Az elektrosokk kezelésben elektródokat helyeznek a fejre és elektromos áramütést mérnek az agyra görcsroham előidézésére. Ma még ismeretlen módon, a görcsroham enyhíti a depressziót. Rendszerint hat-hét kezelést adnak másodnaponként. Mivel az elektromos áram izom-összehúzódásokat és fájdalmat okoz, a kezelést általános érzéstelenítésben végzik. Az elektrokonvulzív terápia átmeneti (ritkán tartós) emlékezetkiesést okozhat.
A mániát olyan felfokozott fizikai aktivitás és túlzott felhangoltságjellemzi, amely aránytalan bármely pozitív eseményhez képest. A hipománia a mánia enyhébb formája.
Tricikiikus és hasonló antidepresszánsok
■■■■■MM
Bupropion
Desipramm
Klomipramin
Nefazodon
Trimipramin
Venlafaxin
Szelektív szerotanin visszavételt gátló
Fluoxetin
Fluvoxamin
Paroxetin
Szertralin
Monoamin oxidáz gátlók
Fenelzin
Izokarboxazid
Tranilcipromin
Pszichostimulánsok
Dextruamfetanun
Metilfenidat
A lásd a 389. oldalt
408
Elmegyógyászati kórképek
Testi zavarok, melyek mániát okozhatnak
Gyógyszer mellékhatások
Amfetamtnok
Antidepresszánsok (többségük) Bromokriptin
Kortikoszteroidok
Levodopa
Metilfenidat
Fertőzések (Infekciók)
Enkefalitisz (agyvelőgyulladás)
Influenza
Szifilisz (késői stádium)
Hormonális rendellenességek
Magas pajzsmirigy hormonszint
Kötőszöveti betegségek
Szisztémás lupusz eritematózus
Neurológiai betegségek
Agydaganatok
Agyvérzés (stroke)
Fejsérülés
Halántéklebeny epilepszia Huntington chorea
Szklerózis multiplex
Sydenham chorea
Míg a depresszió előfordulhat mániás epizódok nélkül is (unipoláris betegség), addig a mánia főként a
A lásd a 409. oldalt
mániás-depressziós betegség részeként fordul elő (bipoláris betegség). A Az a kevés beteg, akinél csak a mánia jelentkezik egyértelműen, valójában enyhe vagy rövid depresszív epizódokat is átélhet. A mánia és hipománia ritkább, mint a depresszió, és felismerése is nehezebb – a mély és tartós szomorúság hamarabb készteti az egyént arra, hogy orvoshoz forduljon, mint a felhangoltság (a mániás emberek nincsenek tudatában annak, hogy valami baj van az elmeállapotukkal vagy viselkedésükkel). Az orvosnak ki kell zárni a testi betegség lehetőségét a háttérben annál a betegnél, akinél először fordul elő mánia korábbi depressziós epizód nélkül.
A mániás tünetek típusos esetben gyorsan, néhány nap alatt alakulnak ki. A korai (enyhébb) szakaszban a beteg az átlagosnál jobban érzi magát, és gyakran élén- kebbnek, fiatalabbnak és energikusabbnak tűnik.
A mániás beteg általában felhangolt, de ugyanakkor ingerlékeny, kötekedő vagy nyíltan ellenséges is lehet. Típusos esetben tökéletes állapotban levőnek hiszi magát. A nagyfokú aktivitási készséggel párosuló kritikátlanság állapotának megítélésében türelmetlenné, tolakodóvá és agresszívan ingerülté teheti a beteget. A szellemi működés felgyorsul (ezt hívják gondolatrohanásnak). A beteg figyelme könnyen elterelődik és állandóan áttér az egyik témáról vagy próbálkozásról a másikra. Hamis elképzelése alakulhat ki saját gazdagságáról, hatalmáról, találékonyságáról és tehetségéről, időnként lenyűgöző énképet formál magáról, néha istennek képzeli magát.
A beteg úgy vélheti, hogy mások támogatják vagy üldözik őt, vagy hallucinál, olyan dolgokat lát vagy hall, amelyek nem léteznek. Az alvásigény csökken. A mániás fáradhatatlanul, nagy lendülettel és megfontolás nélkül veti magát különböző tevékenységekbe (pl. kockázatos üzleti vállalkozások, hazárdjátékok vagy veszélyes szexuális kalandok) anélkül, hogy felismerné azok társadalmi veszélyességét. Szélsőséges esetekben a szellemi és fizikai aktivitás olyan féktelen lehet, hogy a hangulat éy’viselkedés közti érdemi összefüggés elvész egyfajta értelmetlen izgatottságban (deliró- zus mánia). Ebben az esetben azonnali kezelés szükséges, mivel a beteg belehalhat a teljes fizikai kimerültségbe. Kevésbé súlyos mániás tevékenység-túltengés- ben is szükség lehet kórházi elhelyezésre, hogy a beteget és családját megvédjük a mind anyagi, mind szexuális téren igen kóros magatartástól.
A mániát a tünetei alapján lehet diagnosztizálni, amelyek rendszerint nyilvánvalóak a külső megfigyelő
Depresszió és mánia
409
A mánia tünetei
Hangulat
■ Felhangoltság, ingerlékenység vagy ellenségesség
- Átmeneti könnybelábadások
Egyéb pszichológiai tünetek
- Túlzott önértékelés, dicsekvés, fellengzö viselkedés
- Gondolatrohanás, az új gondolatokat inkább a szavak hangzása, és kevésbé tartalma kelti, könnyen zaklatottá válás
- Fokozott érdeklődés új tevékenységek iránt, egyre több zavaros kapcsolat kialakítása másokkal (akik gyakran elhidegülnek a beteg tolakodó és mindenbe beleavatkozó magatartása miatt), gátlástalan költekezés, szexuális indiszkréció, értelmetlen üzleti beruházások
Pszichotikus tünetek
- Kivételes képesség téveszméje
- Kivételes fizikai erőnlét téveszméje
- Gazdagság, arisztokratikus származás vagy más grandiózus énkép téveszméje
- Látomások vagy hanghallások (hallucinációk)
- Üldözéses téveszmerendszer (paranoia)
Testi tünetek*
- Fokozott tevékenységi szint
- Fokozott tevékenység és a táplálkozás elhanyagolása miatti fogyás
- Alvási igény csökkenése
- Felfokozott szexuális vágy
számára. Mivel a mániás betegek következetesen elutasítják, hogy bármi bajuk lenne, az orvosnak rendszerint a családtagoktól kell tájékoztatást kérni. Kérdőívek használata nem olyan elterjedt, mint a depressziónál.
A kezeletlen mániás szakaszok sokkal váratlanabbul szűnnek meg, mint a depressziós periódusok, és általában rövidebb ideig tartanak: néhány héttől néhány hónapig. Mivel a mánia orvosi és társadalmi szempontból egyaránt vészhelyzetet jelent, az orvosnak mindent meg kell tennie, hogy a beteget kórházban kezeljék.
A mánia tünetei lítiummal csökkenthetők. Mivel a lítium hatásának a kifejlődéséhez 4-10 nap kell, gyakran valamilyen gyorsan ható gyógyszert, pl. haloperi- dolt is adnak egyidejűleg, hogy a zaklatott gondolkodást és viselkedést csillapítsák. Ugyanakkor a haloperi- dol izommerevséget és szokatlan mozgásokat okozhat. Ezért csak kis adagban alkalmazzák, valamilyen ben- zodiazepinnel, pl. lorazepammal vagy klonazepammal kombinálva, amelyek fokozzák a haloperidol mániát fékező hatását, ugyanakkor csökkentik a kellemetlen mellékhatásokat.
A mániás-depressziós vagy más néven bipoláris betegség olyan állapot, melyben a depresszió mániás vagy mérsékeltebb fokú izgatottsággal járó periódusokkal váltakozik.
A mániás-depressziós betegség valamilyen foka a lakosság nem egészen 2%-át érinti. A betegséget örökletesnek tartják, bár a genetikai rendellenesség természete még nem pontosan ismert. Férfiaknál és nőknél azonos gyakoriságú, rendszerint a kamaszkorban, illetve a húszas és harmincas években kezdődik.
A mániás-depressziós betegség rendszerint depresz- szióval kezdődik és legalább egy mániás periódus is előfordul a betegség folyamán. A depressziós szakasz típusosán 3-6 hónapig tart. A betegség legsúlyosabb formájában, amit bipoláris I. betegségnek hívnak, a depresszió kifejezett mániás szakaszokkal váltakozik. A kevésbé súlyos formában, a bipoláris II. betegségben rövid depressziós szakaszok hipomániával váltakoznak. A bipoláris II. formában a tünetek gyakran év
410
Elmegyógyászati kórképek
szakokhoz kötődnek, pl. a depresszió ősszel és télen, a mánia tavasszal és nyáron jelentkezik.
A mániás-depressziós betegség enyhébb formájában, az ún. ciklotimiás betegségben, a felhangolt és depressziós szakaszok jóval enyhébbek, tipikus időtartamuk csak néhány nap, és elviselhető gyakorisággal, szabálytalan időközökben térnek vissza. Bár a cik- lotímiás zavar mániás-depressziós betegséggé alakulhat, a legtöbb betegnél a ciklotimiás zavar sohasem megy át igazi depresszióba vagy mániába. A cik- lotímiás zavar elősegítheti az egyén üzleti, vezetői és teljesítménybeli sikereit, művészi kreativitását. Ugyanakkor kiegyensúlyozatlan munkahelyi és iskolai teljesítményhez, gyakori lakhely váltogatáshoz, ismétlődő szerelmi szakításokhoz, rossz házastársi kapcsolathoz, túlzott alkohol-, illetve drogfogyasztáshoz is vezethet. A ciklotim betegek egyharmadánál ezek a tünetek orvosi ellátást igénylő kedélybetegségbe torkollanak.
A mániás-depressziós betegség diagnózisa a jellegzetes tünetegyütteseken alapul. Az orvos a megfelelő kezelés érdekében meghatározza, hogy a beteg mániás vagy depressziós stádiumában van-e. A bipoláris betegségben szenvedő egy harmada éli meg esetenként egyidejűleg a mániás (vagy hipomániás) és depressziós tüneteket. Ezt az állapotot kevert bipoláris betegség néven ismerik.
A mániás-depressziós betegség csaknem minden esetben újra jelentkezik. Az epizódok néha úgy váltanak depresszióról mániára és fordítva, hogy köztük nincs normális hangulati szakasz. Egyes betegek sokkal gyakrabban váltják a periódusokat, mint mások. A mániás-depressziós betegek mintegy 15%-ánál, főként a nőknél, évente négy vagy több epizód jelentkezik. A gyorsan ciklust váltó betegek kezelése nehezebb.
A mániás-depressziós betegség mániás vagy hipomániás epizódjai úgy kezelhetők, mint az akut mánia. A depressziós epizódok pedig úgy kezelhetők, mint a depresszió. A legtöbb antidepresszáns azonban a depresszió hipomániába vagy mániába billenését, vagy ezek gyors váltakozását válthatja ki. Ezért ezek a gyógyszerek csak rövid ideig használhatók, hangulati hatásukat pedig ellenőrizni kell. A hipomániába vagy mániába csúszás legelső jelére az antidepresszáns adását le kell állítani. A hangulati átcsapást legkevésbé okozó antidepresszánsok a bupropion és a monoamin oxidáz gátlók. A legtöbb mániás-depressziós betegnek a legelőnyösebb hangulatstabilizálót, pl. lítiumot vagy görcsgátló gyógyszert adni.
A lítium nem befolyásolja az egészséges kedélyt, de a mániás-depressziós betegek 70%-ában csökkenti a hangulati ingadozást. A lítium szérum szintjét az orvosok vérvizsgálatokkal ellenőrzik. A lítium lehetséges mellékhatásai kézremegés, izomrángások, émelygés, hányás, hasmenés, szomjúság, fokozott vizelés és hízás. A lítium ronthatja a pattanásos vagy a pikkelysö- mörös bőr állapotát, csökkentheti a pajzsmirigyhormon vérszintjét és ritkán fokozott vizelési okoz. A vér túl magas lítium szintje állandó fejfájást, zavartságot, álmosságot, görcsrohamokat és szívritmuszavart okozhat. A mellékhatások előfordulása időskorban valószínűbb. A gyermeket akaró nőknek abba kell hagyniuk a lítium szedését, mivel a gyógyszer (ritkán) szívfejlődési rendellenességeket okozhat a magzatban.
Új gyógyszeres kezelési mód alakult ki az elmúlt néhány év során. Ez az antikonvulzáns karbamazepin és divalproex alkalmazását jelenti. A karbamazepin azonban erősen csökkentheti a vörösvértestek és fehérvérsejtek számát, a divalproex pedig májkárosodást okozhat (elsősorban gyermekeknél). Gondos orvosi ellenőrzés mellett ezek a problémák ritkák és a karbamazepin és divalproex hasznos alternatívái lehetnek a lítiumnak, különösen a mániás-depressziós betegség kevert vagy gyorsan váltakozó formáiban szenvedőknél, akik más kezelésre nem reagálnak.
A pszichoterápiát gyakran ajánlják a hangulatstabilizáló gyógyszert szedő betegeknek, főként azért, hogy ne adják fel a kezelést. A lítiumot szedők kevésbé aktívnak, kreatívnak és összeszedettnek érzik magukat, mint egyébként. A kreativitás tényleges csökkenése azonban ritka, főleg mert a lítium a mániás-depressziós betegeknek kiegyensúlyozottabb életvitelt tesz lehetővé, jobb általános munkateljesítménnyel. A csoportterápia gyakran hasznos, mert segíti a betegeket és házastársaikat vagy rokonaikat a betegség lényegének megértésében, így könnyebben megbirkóznak bajukkal.
Néha fototerápiát használnak a mániás-depressziós betegség kezelésére, különösen az enyhébb és inkább szezonális jellegű depresszióban: a depresszió őszi-téli, a hipománia tavaszi-nyári formájában. A fototerápi- ában a beteget olyan zárt szobában helyezik el, amit mesterséges fénnyel árasztanak el. A fényt úgy állítják be, hogy arra az évszakra hasonlítson, amit a terapeuta megpróbál kialakítani: hosszabb napokat nyárra, rövi- debb napokat télre. Ha a fény mennyisége túl nagy, a beteg hipomániába billenhet át, vagy egyeseknél szemkárosodás léphet fel. Ezért a fototerápiát a kedélybetegségek kezelésében járatos orvosnak kell irányítania.
411
Az öngyilkos magatartás az öngyilkossági gesztusokat, az öngyilkossági kísérleteket és a befejezett öngyilkosságot foglalja magába. Az előreláthatólag sikertelen öngyilkossági terveket és próbálkozásokat öngyilkossági gesztusoknak nevezzük. A komoly szándékú, de sikertelen öngyilkossági próbálkozásokat öngyilkossági kísérleteknek nevezzük. Az öngyilkosságot megkísérlők egy részét még időben felfedezik és megmentik. Mások viszont nem eltökéltek a halálra, és próbálkozásuk azért sikertelen, mert az valójában erős életösztönnel párosult segélykérés. Végül, a befejezett öngyilkosság halállal végződik. Minden öngyilkosságra utaló gondolatot és magatartást komolyan kell venni, függetlenül attól, hogy gesztusokról vagy kísérletekről van szó.
Az önpusztító magatartás lehet közvetlen vagy közvetett. Az öngyilkossági gesztus, az öngyilkossági kísérlet és a befejezett öngyilkosság a közvetlen önpusztító magatartás példái. A közvetett önpusztító magatartáshoz tartoznak a rendszeresen ismétlődő veszélyes cselekedetek, tudatos öngyilkossági szándék nélkül. A közvetett önpusztító magatartásra példák a fokozott ital- és drogfogyasztás, az erős dohányzás, a túlzott ételfogyasztás, az egészség semmibe vétele, öncsonkítás, vakmerő vezetés, illetve a bűnözés. A közvetett önpusztító magatartást tanúsító személyek néha beszélnek „halálvágyukról”, de rendszerint számtalan más ok indokolja viselkedésüket.
Mivel az öngyilkossági statisztikák a halotti bizonyítványokon és a nyomozati jegyzőkönyveken alapulnak, csaknem biztosan alulértékelik a tényleges gyakoriságot. Még ha ez így is van, az öngyilkosság az első 10 halálok között szerepel. A kollégiumi diákok haláleseteinek 30%-a, a 25-34 éves korúak haláleseteinek pedig 10%-a öngyilkosság. Serdülőkorban a második leggyakoribb halálok.A Ugyanakkor az öngyilkosságot elkövetők több, mint 70%-a 40 év feletti, és ennek gyakorisága hirtelen emelkedik 60 éves kor felett, különösen férfiaknál. Az öngyilkossági arány nagyobb a városokban, mint vidéken.
Ezzel szemben az öngyilkossági kísérletek gyakoribbak a fiatalabb korosztályban. Az öngyilkossági kísérlet különösen gyakori a hajadon serdülő lányok és az egyedül élő, harmincas korosztályú férfiak között.
Jóllehet az öngyilkossági kísérletek száma háromszor gyakoribb nőknél, mint férfiaknál, a befejezett öngyilkosságok száma férfiaknál négyszer nagyobb, mint nőknél.
A házasságban élő férfiak és nők kisebb valószínűséggel kísérelnek meg Vagy hajtanak végre öngyilkosságot az egyedülálló, elvált vagy megözvegyült, magányosan élő férfiakhoz és nőkhöz képest. Az öngyilkosság sokkal gyakoribb azoknak a családtagjai között, akik öngyilkosságot kíséreltek meg vagy hajtottak végre. Az utóbbi években az öngyilkossági arány emelkedik a fekete lakosság körében, de még mindig alacsonyabb, mint a fehérek között. A fekete nők között az arány emelkedése ellenére az összesített arány még mindig alacsony. Az amerikai őslakosok között az arány emelkedett az utóbbi években, és egyes törzsekben az országos átlag ötszörösét is eléri, különösen a fiatal férfiak között.
Számos öngyilkosság történik a börtönökben, különösen olyan fiatal férfiak között, akik nem követtek el súlyos bűncselekményt. Ezek az emberek – gyakran a bebörtönzés első hetében – rendszerint felakasztják magukat. A csoportos öngyilkosság, függetlenül attól, hogy sokaságról vagy csak két emberről van szó (szerelmespár vagy házastársak), a másik személlyel való szélsőséges azonosulásra utal. A nagy csoportban elkövetett öngyilkosságok olyan erős érzelmi vagy fanatikus vallásos közegben történnek, amelyek legyőzik az önfenntartás erős ösztönét.
Az öngyilkossági arány magasabb az ügyvédek, fogorvosok, orvosok (különösen orvosnők), és a katonai szolgálatot teljesítők között, mint az átlagnépességben. Az orvosoknál az öngyilkosság gyakori módja a gyógy szer-túladagolás, valószínűleg azért, mert az orvosok könnyebben jutnak hozzá a gyógyszerekhez és jobban ismerik a halálos adagot.
Az öngyilkosság ritkább a legtöbb vallási csoport aktív tagjai körében (főként a római katolikusoknál), akiket általában hitük segit, szoros szociális kötelékben élnek, amely megvédi őket az önpusztító cselekményektől, és vallásos hitük tiltja az öngyilkosságot. A valláshoz tartozás és az erős hit azonban nem szükség-
▲ lásd az 1319. oldalt
412
Elmegyógyászati kórképek
A befejezett öngyilkosság magas
Személyes és társadalmi tényezők
- Férfi
- 60 év feletti életkor
- Korábbi öngyilkossági kísérlet
- A családban öngyilkosság vagy kedélybetegség előfordulása
- Közelmúltbeli szétköltözés, válás vagy megözvegyülés
- Szociális elszigetelődés a rokonok vagy barátok vélt vagy valós barátságtalan viszonyulása miatt
- Személyes jelentőségű évfordulók pl. kedves hozzátartozó halálának évfordulója
- Munkanélküliség vagy pénzügyi nehézségek, különösen ha az egyén gazdasági helyzetében drasztikus romlást eredményez
- Alkohollal vagy kábítószerrel való visszaélés
- Részletesen eltervezett öngyilkosság és óvintézkedések annak felfedezése ellen
- Újkeletű megalázó élmények
kockázati tényezői
Szellemi és testi tényező
- Depresszió (főként mániás-depressziós betegség)
- Izgatottság, nyugtalanság és szorongás
- Bűnösség, alkalmatlanság és reményvesz- tettség érzése
- Onbecsmérlő beszéd vagy viselkedés
- Impulziv, ellenséges személyiség
- Rákban, szívbetegségben vagy egyéb súlyos betegségben szenvedés téves eszméje
- Öngyilkosságot parancsoló hanghallucinációk
- Krónikus, fájdalmas vagy bénító testi betegség, különösen ha a beteg korábban egészséges volt
- Olyan gyógyszerek használata (pl. reserpin), melyek súlyos depressziót okozhatnak
képpen akadályozza meg a kudarcból, dühből és kétségbeesésből elkövetett indulatos, nem tervezett öngyilkosságot, különösen ha azt bűntudat és értéktelenség érzése kíséri.
A befejezett öngyilkosságot elkövetőknek körülbelül a hatoda búcsúlevelet hagy hátra. A levelek gyakran személyes kapcsolatokra és olyan eseményekre utalnak, melyek majd követik a személy halálát. Az idősebbek leveleikben gyakran aggódnak a hátramaradottak miatt, míg a fiatalabbakéi inkább dühöt vagy bosszúállást fejezhetnek ki. Sikertelen öngyilkossági kísérleteknél a hátrahagyott levél a szándék komolyságára utal; ezért az újabb öngyilkossági kísérlet kockázata nagy.
Az öngyilkos magatartás általában több tényező kölcsönhatásából ered.
A lásd a 403. oldalt
- Elmebetegségek – elsősorban depresszió és élvezeti szerekkel való visszaélés
- Szociális tényezők – csalódás, veszteség és szociális támogatás hiánya
- Személyiségzavarok – impulzivitás, és agresszivitás
- Gyógyíthatatlan testi betegség.
Az öngyilkosságot megkísérlőknek több mint a fele depressziós. A Házassági problémák, megszakadó vagy boldogtalan szerelmi kapcsolatok, közelmúltban történt haláleset – különösen az idősebbeknél – válthatnak ki depressziót. Gyakran egyetlen tényező, például fontos kapcsolat megszakadása adja az utolsó lökést. A testi betegséggel ötvöződő depresszió öngyilkossági kísérletbe torkollhat. A testi rokkantság, főleg ha krónikus vagy fájdalmas, nagyobb valószínűséggel eredményez befejezett öngyilkosságot. Idős embereknél az öngyilkosságok kb. 20%-ában fontos szerepet játszanak a testi betegségek, főleg a súlyos, krónikus vagy fájdalmas természetűek.
Az öngyilkosság gyakran csak a végső aktusa az önpusztító folyamatnak. Az önpusztító magatartás jóval
Öngyilkos magatartás
413
gyakoribb olyan embereknél, akiknek traumatizáló gyermekkori élményeik voltak, főleg akiket gyermekkorukban bántalmaztak vagy elhanyagoltak, vagy csonka családban nőttek fel; talán mert az ilyen emberek nehezebben találnak biztonságot nyújtó, sokat jelentő kapcsolatokat. Az öngyilkossági kísérlet valószínűsége nagyobb a testileg bántalmazott asszonyok között, akik közül sokan már gyermekkorukban is erőszakos cselekmények áldozatai voltak.
Az alkohol fokozza az öngyilkosság kockázatát, mert elmélyíti a depressziós hangulatot és csökkenti az önkontrollt. Az öngyilkossági kísérletet elkövetők kb. fele alkoholos befolyásoltság állapotában van az elkövetéskor. Mivel az alkoholizmus, főleg a tivomyázó ivászat, gyakran okoz súlyos lelkiismeret-furdalást a közbeeső időszakokban, az alkoholisták különösen hajlamosak az öngyilkosságra, józan állapotban is.
Durva öncsonkítások fordulhatnak elő mély, de csak átmeneti depressziós hangulati kilengésben. A hangulatingadozásokat okozhatják gyógyszerek vagy súlyos betegség. A depressziós hangulati kilengést átélőknek gyakran csak részben tiszta a tudata, és később csak homályosan képesek felidézni az öngyilkossági kísérletet. Az epilepsziásoknál, különösen a halántéklebeny! epilepsziában szenvedőknél gyakoriak a rövid, mély depressziós epizódok, amelyek a betegség kezelésére felírt gyógyszerekkel együtt az átlagosnál magasabb öngyilkossági kockázatot jelentenek.
A depresszió mellett egyéb elmebetegségek is növelik az öngyilkosság veszélyét. A skizofréniásoknál például, főleg akik depressziósak is (meglehetősen gyakori gondot jelent skizofréniában) nagyobb az öngyilkossági kísérlet veszélye, mint azoknál, akik nem szenvednek ebben a betegségben. A Az öngyilkosság választott módja skizofréniában bizarr lehet és gyakran igen kíméletlen. Skizofréniában az öngyilkossági kísérletek rendszerint halállal végződnek. Az öngyilkosság már a betegség korai szakaszában előfordulhat és az első egyértelmű jele lehet annak, hogy az illetőnek skizofréniája van.
A személyiségzavarban szenvedőknél szintén emelkedett az öngyilkossági kockázat, különösen az érzelmileg éretlen személyeknél, akik rosszul tűrik a kudarcot (frusztráció), és akik a megterhelő eseményekre indulatosan, erőszakkal és agresszióval reagálnak.B Az ilyen emberek mértéktelenül alkoholizálnak, kábítószereket használnak vagy bűncselekményeket követnek el. Az öngyilkos magatartást gyakran azok a stresszek váltják ki, amelyek elkerülhetetlen következményei a válságba jutott kapcsolatok összeomlásának, valamint az új kapcsolatok és életstílus kialakításából
adódó nehézségeknek. Az öngyilkossági kísérletek másik fontos szempontja az orosz rulettnek is eleme, amelyekben a személy a sorsa bízza a döntést. Egyes kiegyensúlyozatlan emberek izgalmat lelnek a veszélyes tevékenységekben, kacérkodnak a halállal, például a vakmerő vezetéssel vagy veszélyes sportok űzésével.
Az öngyilkosság elkövetésének módját gyakran a lehetőségek és kulturális tényezők határozzák meg. A választott módszer az elhatározás komolyságát is tükrözheti, mivel bizonyos módszerek esetén – pl. leugrás magas épület tetejéről – túlélésre gyakorlatilag nincs esély, míg más esetekben, pl. gyógyszer-túladagolásnál, lehetséges az életben maradás. Ugyanakkor a nem halálos kimenetelű esetek nem szükségképpen utalnak az elkövető kevésbé komoly szándékára.
Az öngyilkossági kísérletek leggyakoribb módszere a gyógyszer-túladagolás. Mivel az orvosok ma már ritkán írnak fel barbiturátokat, az ezekkel elkövetett mérgezések aránya csökkent, más pszichotrop szerekkel, pl. antidepresszánsokkal viszont nőtt a mérgezések aránya. Az aszpirin túladagolás az esetek több mint 20%-áról kb. 10%-ra esett vissza. Az öngyilkossági kísérletek mintegy 20%-ában két vagy több módszert, vagy gyógyszerek kombinációját alkalmazzák, ami növeli a halál bekövetkezésének valószínűségét.
A befejezett öngyilkosságoknál az Egyesült Államokban a fegyverből leadott lövés a leggyakoribb módszer. Ezt főként fiúk és férfiak alkalmazzák A nők előnyben részesítik a kevésbé durva módszereket, pl. a mérgezést (vagy gyógyszer-túladagolást) vagy a vízbe fulladást, bár az utóbbi években nőknél is növekedett a lőfegyverrel elkövetett öngyilkosságok száma. Az öngyilkossági kísérletekben az erőszakos módszer, pl. lőfegyver használata vagy akasztás ritka, mert ezek rendszerint halálos kimenetelűek.
Az öngyilkos cselekmény gyakran bizonyít mások iránti agressziót, mint ahogyan az a gyilkosságokat követő öngyilkosságoknál látható, és az erőszakos cselekmények miatt elítélt rabok között az öngyilkosság magas előfordulási arányában is megmutatkozik.
Minden öngyilkossági cselekményt vagy fenyegetést komolyan kell venni. Mivel az öngyilkosságot
A lásd a 435. oldalt
■ lásd a 426. oldalt
414
Elmegyógyászati kórképek
Az öngyilkosság megakadályozása: válságkezelő „forró drótok”
Személyes és társadalmi tényezők
Az öngyilkossággal fenyegetődzö ember válságban van. A szerte az országban megtalálható válságkezelő központok 24 órás telefonszolgálatot tartanak fenn azok számára, akik bajban vannak.
Az öngyilkosság megelőzésével foglalkozó központok személyzete speciálisan kiképzett önkéntesekből áll. Amikor az öngyilkosjelölt felhívja a „forró drót” szolgálatot, az önkéntes segítő kapcsolatot próbál teremteni az öngyilkosságra készülő személlyel, emlékeztetve őt identitására (pl. nevének ismételt használatával). Az önkéntes építő jellegű segítséget ajánlhat fel a válságot okozó problémára vonatkozólag, és pozitíy cselekményre bátoríthatja a személyt a megoldást illetően. Az ön
kéntes emlékeztetheti a hívót arra, hogy családja és barátai vannak, akik törődnek vele és segíteni akarnak neki.
Végül az önkéntes kísérletet tehet arra, hogy rábeszélje az öngyilkost a személyes jelentkezésre a sürgősségi szakellátás céljából. Néha valaki azért hívja a forró vonalat, hogy közölje, már elkövette az öngyilkosságot (nagymennyiségű gyógyszert vett be. vagy kinyitotta a gázcsapot) vagy éppen arra készül. Ilyen esetben az önkéntes megpróbálja megszerezni a címet. Ha ez nem lehetséges, egy másik önkéntes kapcsolatba lép a rendőrséggel a hívó számának kiderítésére és a mentés megkísérlésére. A beszélgetést a hívóval lehetőleg fenn kell tartani a rendőrség kiérkezéséig.
megkísérlők 20%-a egy éven belül ismét próbálkozik, minden öngyilkossági gesztusokat mutató vagy öngyilkosságot megkísérlő személy kezelésre szorul. A megkísérelt öngyilkosságok mintegy 10%-a végzetes kimenetelű.
Noha időnként az öngyilkosság vagy az öngyilkossági kísérlet még a közvetlen hozzátartozók, barátok és munkatársak számára is teljesen váratlan, sokkszerű meglepetést jelent, a legtöbb esetben mégis vannak figyelmeztető jelek. Mivel a legtöbb öngyilkosságot elkövető személy depressziós, a depresszió megfelelő diagnosztizálása és kezelése a legfontosabb tennivaló az öngyilkosság megelőzésében. Ugyanakkor az öngyilkosság kockázata nő a depresszió kezelésének kezdetén, mivel a beteg sokkal aktívabbá és határozottabbá válik, de továbbra is depressziósnak érzi magát.
Az öngyilkossági kísérlet után a megfelelő pszichiátriai és szociális gondozás a legjobb módja a további öngyilkossági kísérletek megelőzésének. Mivel sok öngyilkosságot elkövetőnek korábban már volt öngyilkossági kísérlete, a kísérletek után nem sokkal pszichiátriai kivizsgálás indokolt. A pszichiátriai vizsgálat hozzájárul a kiváltó okok feltárásához és a megfelelő kezelés megtervezéséhez.
Az öngyilkossági kísérlet kezelése
Az öngyilkosságot elkövetők közül sokan eszméletlen állapotban a kórházak intenzív osztályaira kerülnek. Ha ismert, hogy a beteg nagymennyiségű gyógy
szert, illetve mérget vett be, az orvos a következőket teszi:
- A lehető legtöbb gyógyszert vagy mérget távolítja el a beteg szervezetéből, hogy megelőzze a felszívódást és gyorsítsa a kiürülést.
- A beteg életben tartásához ellenőrizi az életfontosságú működéseket és tüneti kezelést alkalmaz.
- Ellenszert ad, ha a lenyelt gyógyszer fajtája pontosan ismert, és ha rendelkezésre áll, illetve létezik ellenszer.
Jóllehet a legtöbben elég jó testi állapotban vannak ahhoz, hogy a sikeres kezelés után a kórházat elhagy- hasság; gyakran kórházi pszichiátriai kivizsgálás és kezelés szükséges. A pszichiátriai kivizsgálás során a beteg tagadhatja, hogy bármi problémája lenne. Valójában az öngyilkos akcióhoz vezető súlyos depressziót meglehetősen gyakran rövid hangulatjavulás követi, ezért újabb öngyilkossági kísérlet közvetlenül az első próbálkozást után ritka. Ennek ellenére az újabb öngyilkossági kísérlet kockázata nagy, hacsak a beteg problémája nem kerül megoldásra.
A kórházi tartózkodás időtartama és a szükséges kezelés fajtája változó. A súlyos pszichiátriai betegségben szenvedőket a kórház pszichiátriai osztályára helyezik át további megfigyelésre, míg az öngyilkossághoz vezető problémák rendeződnek, vagy a beteg képes azokkal megbirkózni. A kórházba utalás kényszerkezelés is lehet, amikor a beteget akarata ellenére tartják felügyelet alatt, mivel mind önmagára, mind másokra veszélyes.
Étkezési rendellensségek
415
A befejezett öngyilkosság erős érzelmi hatást gyakorol minden érintettre. Az öngyilkos családja, barátai és orvosa bűntudatot, szégyent és lelkiismeret-furda- lást érezhet, amiért nem tudták megakadályozni az öngyilkosságot. Gyakran haragszanak az elkövetőre, végül megértik, hogy nem lehetnek mindentudók és min
denhatók, és hogy az öngyilkosság a legtöbb esetben nem akadályozható meg.
Az öngyilkossági kísérletnek hasonló a hatása. Ilyenkor azonban a közelállóknak alkalmuk nyílik, hogy az öngyilkos segélykérő magatartására megfelelő választ adva saját érzéseikkel is megküzdjenek.

A súlyos étkezési rendellenességek három csoportba sorolhatók: a legkisebb normális testsúly fenntartásának elutasítása (anorexia nervosa), habzsoló étkezés, majd kitisztító eljárások (bulimia nervosa), és habzsoló étkezés kitisztítás nélkül (habzsoló étkezési rendellenesség). A habzsolás nagy mennyiségű táplálék gyors elfogyasztása rövid időn belül, amit az önkontroll elvesztésének érzése kísér. A kitisztítás önhánytatással, hashajtók vagy vizelethajtó gyógyszerek túlzott használatával, illetve beöntések alkalmazásával történik, a szervezetnek az elfogyasztott élelemtől való megszabadítása céljából.
A kórkép lényege a torzult testvázlat-érzés, kóros félelem az elhízástól, a legkisebb normálisnak ítélhető testsúly megtartásának elutasítása, és nőknél a menstruációs ciklusok hiánya.
Az ebben a kórban szenvedők 95%-a nő. Rendszerint serdülőkorban, esetenként korábban, és ritkán felnőttkorban indul a betegség. Az anorexia nervosa elsősorban a közép- és felső társadalmi-gazdasági osztályokba tartozókat érinti. A nyugati társadalmakban számuk növekedni látszik.
Az anorexia nervosa lehet enyhe és átmeneti, vagy súlyos és hosszan tartó. A közlések szerint az esetek 10-20%-ában halálos kimenetelű. Mivel azonban sok enyhe lefolyású eset marad diagnosztizálatlan, a tényleges előfordulási és halálozási arány bizonytalan.
A kóreredet nem ismert, de a szociális tényezők feltehetően jelentős szerepet játszanak. A nyugati társadalmakban a vékony testalkat a kívánatos, a kövérséget visszataszítónak, egészségtelennek és elítélendőnek tartják. Ezzel a nézettel a gyermekek már serdülőkor előtt találkoznak, a mai tizenéves lányoknak pedig két
harmada diétázik, vagy más módon igyekszik csökkenteni testsúlyát. Ma még csak kis százalékuknál alakul ki az anorexia nervosa.
Számos nő, akinél később anorexia nervosa alakul ki, pedáns és kényszeres természetű, az önmagával szemben támasztott teljesítmény- és sikerigényei magasak. A fenyegető betegség első jelei az étkezéssel és testsúllyal való fokozott törődés, még az eleve vékony testalkatúak között is, mint amilyen a legtöbb ember, aki anorexia nervosában szenved. A testsúly csökkenésével a testsúllyal való foglalkozás és a szorongás fokozódik. A beteg a nagyfokú soványság ellenére is kövérnek érzi magát, nem panaszkodik étvágytalanságra és fogyásra, és a kezelést rendszerint visszautasítja. A beteg orvoshoz többnyire csak az aggódó hozzátartozók révén kerül.
Az „anorexia” szó étvágytalanságot jelent, de az anorexia nervosás beteg valójában éhes, és elmélyülten foglalkozik az ételekkel. Tanulmányozza az étrendeket és kalóriákat, készleteket halmoz fel, dugdossa, majd szándékosan elpocsékolja az élelmet; recepteket gyűjt, és mások számára nagy gonddal készít ételeket.
Az anorexia nervosában szenvedők fele habzsolva étkezik, majd önhánytatással vagy hashajtók és vizelethajtó szerek segítségével megszabadul az elfogyasztott tápláléktól. A betegek másik fele csökkenti az elfogyasztandó táplálék mennyiségét. Többségük még kiadós testgyakorlatokat is végez a fogyás érdekében.
A nőknél, olykor még a súlyos testsúlycsökkenés előtt elmaradnak a menstruációs ciklusok. Mindkét nemnél csökkenhet a szexuális érdeklődés. A betegeknél általában alacsony a szívfrekvencia, a vérnyomás, a testhőmérséklet, szöveti vizenyő (ödéma) figyelhető meg, a haj vékony szálú, vagy az arcon és a testen erős
416
Elmegyógyászati kórképek
szőrzet alakul ki. Az anorexiás betegek a kifejezett soványság ellenére is aktívak maradnak, sőt fizikailag megterhelő programban is részt vesznek. Nincsenek a táplálkozási elégtelenséggel kapcsolatos tünetek, és a fertőzésekkel szemben meglepően ellenállóak. A depresszió gyakori és az e kórképben szenvedők sokszor hazudnak az elfogyasztott mennyiséget illetően, eltitkolják az önhánytatást és sajátos étkezési szokásaikat.
Az anorexia nervosa következményeként több hormon termelése kórosan változik, így jelentősen csökken az ösztrogén- és pajzsmirigyhormonok szintje, míg a kortizolszint emelkedik. Súlyos alultápláltság esetén feltehetően mindegyik nagy szervrendszer érintett. A szív működésének és a folyadék- és elektrolit (nátrium, kálium, klór) háztartás egyensúlyának zavara a legveszélyesebb. A szív izomzata gyengül, csak kisebb vérmennyiség pumpálására lesz képes. A beteget a kiszáradás fenyegeti, ájulás veszélye áll fenn. A vér savas vegyhatásúvá válhat (metabolikus acidózis), kálium szintje pedig csökkenhet. A hányás, a hashajtók és vizelethajtók szedése ronthatja a helyzetet. Hirtelen halál is bekövetkezhet, valószínűleg szívritmuszavar miatt.
Az anorexia nervosa diagnózisát általában a nagymértékű fogyás és a jellemző pszichológiai tünetek alapján állítják fel. Típusos esetben testsúlyának legalább 15%-át elvesztő, az elhízástól rettegő, betegségérzet nélküli tizenéves lányról van szó, akinél elmaradt a menstruációs ciklus, egyébként viszont egészségesnek mondható.
A kezelés általában két lépésben történik. Elsőként a normális testsúly visszanyerése a cél, amit pszichoterápia követ, gyakran gyógyszeres kezeléssel kiegészítve.
Ha a súlyvesztés rövid idő alatt történik vagy nagymértékű – például a normális testsúly több mint 25%- aA a testsúly visszanyerése nagy jelentőséggel bir; az ilyen nagyságrendű súlyvesztés életveszélyes lehet. A kezelés kezdetben rendszerint kórházban, tapasztalattal rendelkező szakemberek felügyelete alatt történik, akik megfelelő határozottsággal és gyengéden étkezésre biztatják a beteget. Ritkán intravénás vagy az orron át a gyomorba vezetett szondán keresztüli táplálásra is szükség lehet.
Ha a beteg tápláltsági állapota elfogathatóvá válik, hosszú távú kezelés kezdődik étkezési rendellenessé-
▲ lásd a 647. oldalon lévő táblázatot
■ lásd a 406. oldalt
gek gyógyításában jártas szakember irányításával. A kezeléshez egyéni, csoportos és családi pszichoterápia tartozhat, melyet gyógyszeres kezelés egészíthet ki. Depresszió esetén megfelelő gyógyszeres antide- presszív kezelést is alkalmazni kell.B A kezelés nyugodt, törődő, kiegyensúlyozott környezetet kell hogy biztosítson, a megfelelő mennyiségű táplálék felvételt elősegítő biztatással.
A kórkép lényege, hogy a beteg ismételten nagy meny- nyiségű táplálékot fogyaszt, amit purgálással (önhány- tatás, vagy hashajtók és vizelethajtók vagy mindkettő alkalmazásával), szigorú diétával, vagy fizikai túlterheléssel próbál ellensúlyozni.
Az anorexia nervosához hasonlóan a bulimia nervosában szenvedők legtöbbje is nő, aki sokat foglalkozik alakjával és testsúlyával, és a közép- vagy felső társadalmi-gazdasági osztályhoz tartozik. Jóllehet a bulimia nervosát mint Járványt” írják le, a legveszélyeztetettebbnek tartott egyetemista-főiskolás nőknek csak mintegy 2%-a igazi bulimiás.
A habzsolás (hirtelen és gyorsan viszonylag nagy mennyiségű táplálék elfogyasztása az önuralom érzésének elvesztésével), amit kifejezett közérzetzavar és purgálás, szigorú diéta és intenzív testmozgás követ. Az ilyenkor elfogyasztott étel mennyisége lehet nagy, vagy normális étkezésnek megfelelő. Érzelmi megterhelések gyakran váltanak ki habzsolást, ami rendszerint titokban történik. A bulimia nervosa diagnózisa akkor mondható ki, ha hetente legalább két alkalommal, de akár gyakrabban is történik nagy mennyiségű táplálékfogyasztás. Bár a bulimiások aggódnak az esetleges elhízásuk miatt, és akadnak kövérek is közöttük, testsúlyuk mégis a normális érték körül ingadozik.
Az önhánytatások következményeként kophat a fogzománc, a fültőmirigy (parotis) megnagyobbodhat, a nyelőcső nyálkahártyája begyulladhat. A hányás és hashajtás következménye a vér káliumszintjének csökkenése lehet, ami szívritmuszavart idézhet elő. Hirtelen halált a hányást elősegítő ipecacuana ismételt, nagymennyiségű adagolása kapcsán írtak le. Ritkán a nagymennyiségű táplálék fogyasztása során a gyomorfal megreped.
A bulimiás betegek inkább tudatában vannak betegségüknek, és gyakrabban éreznek lelkifurdalást vagy bűntudatot, mint az anorexiások. Könnyebben megnyílnak az orvos vagy más bizalmasuk előtt. Általában
Szexualitás és pszichoszexuális rendellenességek
417
inkább kifele fordulók (extrovertáltak), hajlamosabbak az impulzív viselkedésre, gyógyszer- vagy alkohol abúzusra és a szembetűnő depresszióra.
A bulimia gyanúja abban az esetben merül fel, ha az illető túl sokat foglalkozik a testsúlyával, az széles határok között ingadozik, illetve, ha nagy mennyiségű hashajtó használatára derül fény. Figyelmeztető jel lehet a megnagyobbodott fültőmirigy, az ujjízületek feletti heges bőr (a hányás provokálásakor sérül a bőr), a gyomorsáv okozta fogzománcsérülések, és a vérvizsgálattal kimutatott csökkent káliumszint. A diagnózis mindaddig nem biztos, míg a beteg maga nem számol be habzsolásós-purgálásos szokásairól.
A kezelés kétféle megközelítése: pszichoterápia vagy gyógyszerek alkalmazása. Az étkezési rendellenességek szakértője által vezetett pszichoterápia igen hatásos lehet. Antidepresszáns szer alkalmazása is hasznos lehet, még abban az esetben is, ha a beteg nem szenved depresszióban; megvonásukat azonban gyakran követi (visszaesés) relapszus.
Habzsoló étkezési
rendellenesség
Erre a kórképre a rövid idő alatt viszonylag nagy mennyiségű táplálék elfogyasztása jellemző, amelyet nem követ önhánytatás, diéta, vág)’ hashajtó szerek alkalmazása.
Ez az étkezési zavar nagy mennyiségű kalóriafelvételt jelent. A bulimia nervosától eltérően a habzso
ló étkezési rendellenesség a túlsúlyos emberek körében gyakoribb, és a testsúly gyarapodásával a kialakulás veszélye növekszik. Az érintettek általában idősebbek, mint az anorexiások és a bulimiások, és többségükben (csaknem 50%-ban) férfiak.
Az ebben a kórképben szenvedőket megviseli betegségük. Kb. 50%-uk lehangolt, depressziós, szemben a nem habzsoló túlsúlyosak csupán 5%-ával. Annak ellenére, hogy ez a kórkép nem jár a bulimia nervosa tüneteivel, a fogyni akaró betegek számára súlyos problémát jelenthet.
Mivel a habzsoló étkezési rendellenesség mint kórkép csak nemrégiben került meghatározásra, standard kezelési sémát még nem fejlesztettek ki. Az e kórban szenvedők többségét hagyományos fogyókúrának vetik alá, amely nem fordít elég figyelmet a habzsolásra még akkor sem, ha az érintettek 10-20%-ában erről van szó. A betegek általában elfogadják ezt, ugyanis ők maguk is inkább súlygyarapodásuk, és nem kóros étkezési szokásaik miatt aggódnak.
A habzsolásnak, mint kóros étkezési szokásnak kidolgozás alatt álló specifikus kezelési módja a bulimia nervosa kezelésén alapul, és pszichoterápiát, valamint gyógyszeres (antidepresszáns és étvágycsökkentő) kezelést foglal magában. Bár mindkét fajta gyógyszer igen hatásosnak bizonyult, a pszichoterápiának tartó- sabb a hatása.
87. FEJEZET
Szexualitás és pszichoszexuális
rendellenességek
A szexualitás az emberi tapasztalat természetes része. Ugyanakkor a szexuális viselkedés típusai, és hogy mit tekintenek normálisnak a szexualitással kapcsolatban, nagymértékben különbözik az egyes kultúrákban és kultúrák között. Például a nemi önkielégítést (maszturbáció), amit egykor perverziónak, sőt elmebetegséget okozó tevékenységnek tekintettek, ma normális szexuális megnyilvánulásnak tartják. Becslé
sek szerint a férfiak 97% felett, a nők 80%-ban élnek vele. Jóllehet a maszturbáció nem számít kórosnak, és gyakran mint biztonságos szexet ajánlják, bűntudatérzést és lelki szenvedést okozhat, ami mások elítélő hozzáállásából származik. Ez jelentős közérzetzavarhoz és a szexuális teljesítmény romlásához vezethet.
Hasonlóképpen, a homoszexualitást is egykor betegségnek tartották, ma viszont nem tekintik rendelle
418
Elmegyógyászati kórképek
nességnek; gyermekkortól jelenlevő szexuális irányultságként könyvelik el. A homoszexualitás előfordulási aránya nem ismert, de becslések szerint a felnőtt népesség mintegy 6-10%-a kizárólag homoszexuális kapcsolatot létesít élete folyamán. Ennél jóval nagyobb százalékban vannak, akik serdülőkorban kipróbálják a homoszexuális kapcsolatot, felnőttként azonban heteroszexuális életet élnek.
A homoszexualitás oka, akárcsak a heteroszexuali- tásé ismeretlen. Nem sikerült olyan sajátos hormonális, biológiai vagy pszichikai hatásokat azonosítani, amelyek alapvetően megszabnák a szexuális irányultságot. Míg a homoszexuálisok felismerik, hogy az azonos neműek iránt vonzódnak, a heteroszexuálisok érdeklődése a másik nem felé irányul. A vonzódás biológiai és környezeti hatások végeredménye, és nem tudatos döntés határozza meg. Emiatt a „szexuális preferencia” közkeletű kifejezés nem sokat jelent a nemi irányultság szempontjából.
A homoszexuálisok többsége jól alkalmazkodik szexuális irányultságához annak ellenére, hogy meg kell küzdeniük a társadalom széles körű rosszallásával, és előítéletével. Az alkalmazkodás viszont sok időt vesz el, és jelentős lelki megrázkódtatással is járhat. A stresszt tovább növelheti a munkahelyen, és az egyéb társadalmi helyzetekben megtapasztalt bigottság.
Egyes hetero- és homoszexuálisok életében a gyakori és számtalan partnerrel folytatott szexuális tevékenység a jellemző. Ez alacsony érzelmi kötődési igényre utal. Oka lehet a szakorvosokhoz fordulásnak is, főleg mivel egyes betegségek átvitele (például az emberi immunrendszert gyengítő vírus fertőzés vagy az AIDS, a szifilisz, a gonorrea és a méhnyakrák) a szexuális partnerek gyakori cseréjével függ össze.
A nemi identitás zavarát a másik nemhez való tartozás óhaja, vagy az a tévhit jelenti, hogy valaki a nemi hovatartozással össze nem illő test „csapdájába” esett.
A nem és a nemi azonosulás közötti különbség leegyszerűsítve a következő: a nem a biológiai hímnemű vagy nőnemű mivoltot jelenti, míg a nemi azonosulás attól függ, hogy valaki melyik nemhez tartozónak tekinti magát. Ez, nem szerinti szerepkultúránkban, a
▲ lásd az 1237. oldalt
férfi vagy női mivolt tárgyilagos, nyilvános megjelenítése. A nemiség szerinti szerep a szexuális partner (homoszexuális-, heteroszexuális-, vagy biszexuális) választásával kapcsolatos általános magatartás. A legtöbb esetben a nemi identitás (a férfi vagy női lét belső bizonyossága) megegyezik a nem szerinti szereppel (pl. a férfi férfiként érez és cselekszik).
A nemi identitás általában már kora gyermekkorban (18-24 hónaposán) kialakul. A fiúk és a leányok már ekkor tudatára ébrednek, hogy melyik nemhez is tartoznak. Még abban az esetben is, ha a gyermek szívesebben foglalkozik a másik nem számára inkább elfogadott tevékenységekkel, a normális nemi azonosulással rendelkező gyermekek magukat a saját biológiai nemükhöz tartozónak tekintik. Vagyis az a fiatal leány, aki szeret baseballozni és birkózni, nem szenved identitás zavarban, ha magát leánynak tekinti és elégedett is ezzel. Hasonlóképpen annak a fiúnak sincs nemi identitászavara, aki babákkal játszik és jobban szeret főzni, mint sportolni, de magát fiúnak ismeri el és nem zavaró számára a biológiai férfi nemhez tartozás.
Noha az ellenkező neműként felnevelt gyermeknél a nemi hovatartozás körül zavar léphet fel, de ez a későbbiek során gyakran rendeződik. A nehezen azonosítható nemi szervekkel született gyermeknél (a nemi szervek alapján nem különíthető el határozottan, hogy nő- vagy hímnemhez tartozik-e)A rendszerint nem alakul ki nemi identitás zavar, ha a nevelés egyértelműen egyik vagy másik nemnek megfelelően történik, még abban az esetben sem, ha a gyermek a kromoszóma-készlet által meghatározottal ellenkező nemű egyénként nevelkedik.
A transzszexualizmus különálló nemi identitászavar. Az ebben szenvedő úgy véli, hogy biológiai tévedés áldozata (mely még születése előtt történt), melynek során kegyetlenül bezárták egy olyan testbe, mely nem felel meg a valódi nemi azonosságának. A transzszexuálisok többsége férfi, aki kora gyermekkorától a női nemhez tartozónak érzi magát, s nemi szerveit, férfias jellegét idegenkedéssel szemléli. A biológiailag női neműeknél ez a rendellenesség viszonylag ritkán fordul elő.
A transzszexuálisok egy része pszichológushoz fordul, részben, hogy az idegennek érzett testben való élet elviseléséhez segítséget kapjon, részben a nembeliség megváltoztatásához várnak segítséget. Mások a nemi jelleget átalakító-, illetve plasztikai sebészek segítségével szeretnék megváltoztatni megjelenésüket. Egyes
Szexualitás és pszichoszexuális rendellenességek
419
érintettek megelégszenek azzal, hogy nemi hovatartozásukat sebészi beavatkozás nélkül próbálják megváltoztatni azáltal, hogy úgy élnek, dolgoznak, öltözködnek mint a másik nem tagjai. Megváltoztatják külső megjelenésüket, hormonkezeléseket folytathatnak, és a változást megerősítő azonosítást szereznek, de rendszerint fölöslegesnek tartják a nagy költséggel és kockázattal járó műtéteket.
Ennek ellenére sok transzszexuális személynek leginkább a hormonkezelés és a genitális sebészi beavatkozás kombinációja segít. A biológiailag férfiak esetében a nembeli átalakítást a női nemi hormonkezelés (melynek következménye az emlők növekedése és a test egyéb változásai), a hímvessző, a herék műtéti eltávolítása és mesterséges hüvely kialakítása jelenti. A biológiailag nők esetében az emlők és a belső nemi szervek (a méh és petefészkek) sebészi eltávolítása, a hüvely bezárása, és mesterséges hímvessző készítése szükséges a nembeli átalakításhoz. A férfi hormonok (tesztoszteron) használata a nőből férfivá válásnál fontos, és meg kell, hogy előzze a műtéti eljárást. Tesztoszteron kezelés hatására az arc kiszőrösödik és a hang tartósan mélyül.
Jóllehet az átalakító műtéten átesett transzszexuális személyeknek nem lehet gyermeke, gyakran képesek kielégítő szexuális kapcsolatra. A műtét után az orgazmus képessége gyakran megmarad, míg mások az átalakító műtét után érzik igazán kellemesnek a szexualitást. Mindemellett kevés transzszexuális viseli el a nemi átalakító eljárást csupán azért, hogy másik neműként képes legyen szexuális életet élni. A szokásos motivációt a nemmel való azonosulás megerősítése jelenti.
A parafiliák (deviáns, rendellenes vonzódások) súlyos formáikban szociálisan elfogadhatatlan elhajlások a hagyományosan normálisnak tartott szexuális kapcsolatoktól.
A rendellenesség lényege az ismételt, intenzív, szexuálisan ingerlő fantáziálás vagy magatartás, melyben rendszerint tárgyak szerepelnek (cipő, alsónemű, bőr- vagy gumiáruk), az önmagának vagy partnerének okozott fájdalomról, Szenvedésről, vagy tiltakozó személlyel létesített szexuális kapcsolatról van szó (gyermek, kiszolgáltatott személy, vagy nemi erőszak). Amennyiben ezek megjelennek, általában a gyermekkor késői szakaszában, vagy a pubertás közelében, az inger- lési minták többnyire egész életen át fennmaradnak.
A felnőttek szexuális kapcsolataiban és fantáziálásá- ban bizonyos fokú változatosság igen megszokott. Ha a párok közös megegyezéssel elfogadják a sérülést nem okozó, nem megszokott szexuális magatartást, az szorosan hozzátartozó része lehet a szeretetteljes, gondoskodó kapcsolatnak. A szélsőségek viszont, mint a parafiliák és a pszichoszexuális zavarok, komolyan rontják a gyengéd, kölcsönös szexuális tevékenységet. A parafíliában szenvedők partnerei lényegtelennek, szükségtelennek, vagy akár tárgynak érzik magukat a szexuális kapcsolatban.
A parafiliák közé sorolható egyebek között a fetisiz- mus, transzvesztitizmus, pedofília, exhibicionizmus, voyeurizmus, mazohizmus és szadizmus. A parafíliában szenvedők többsége férfi, és sokuknál a rendellenesség több típusa is megnyilvánul.
Fetisizmusban a szexuális tevékenységhez valamilyen tárgyat (fétis) használnak, és azt olykor előnyben részesítik az emberi kontaktussal szemben. Az érintetteket szexuálisan izgathatja és kielégítheti más alsóneműjének viselése, bőr vagy gumi viselet, vagy különböző tárgyak fogdosása, dörzsölése, szagolgatása (pl. magas sarkú cipő). Az ebben a rendellenességben szenvedők fétisük nélkül gyakran nem képesek szexuális tevékenységre.
Transzvesztitizmusban a férfi időnként szívesen visel női ruhát, vagy ritkábban, nő szívesen visel férfi ruhát. Azonban egyik esetben sem akarják megváltoztatni nemüket, mint ahogyan az a transzszexuálisokra jellemző. Az ilyen öltözködés nem minden esetben számít mentális rendellenességnek, és nem feltétlenül hat károsan a párkapcsolatra. A transzvesztitizmus akkor számít rendellenességnek, ha szorongást vált ki, valamilyen károsodást okoz, vagy olyan „fenegyerek” magatartással jár, ami sérülésekhez, munkahely elvesztéshez, bebörtönzéshez vezet. A transzvesztiták nemcsak szexuális izgalom elérése céljából viselik a másik nem ruháit, hanem például szorongás csökkentésére ellazulásra, vagy az egyébként férfi személyiségük női oldalának átéléséhez.
A pedofília a fiatal gyermekekkel folytatott szexuális kapcsolatra való hajlamot jelenti. A nyugati társadalmakban pedofíliának a 13 évesnél fiatalabbakkal
420
Elmegyógyászati kórképek
folytatandó szexuális kapcsolat iránti vágyat tekintik. A pedofílnek diagnosztizált egyén legalább 16 éves és általában legalább 5 évvel idősebb, mint az áldozat.
Habár a törvények államonként különbözőek, nemi erőszak elkövetőjének általában akkor tekintik az egyént, ha a gyermek 16 éves vagy fiatalabb, az elkövető pedig 18 évesnél idősebb. A nemi erőszak esetek gyakran nem felelnek meg a pedofília definíciójának.
A pedofil személyt súlyosan kínozza és leköti a gyermekekkel kapcsolatos szexuális fantáziálás, még abban az esetben is, ha ténylegesen nem történik szexuális tevékenység. Egyes pedofilek csak gyermek, gyakran csak bizonyos életkori határok közötti gyermekek iránt érdeklődnek, míg mások gyermekekhez és felnőttekhez egyaránt vonzódnak. Mind férfiak, mind nők lehetnek pedofilek, az áldozatok pedig fiúk is és leányok is. A pedofil esetenként kizárólag a családjából (vérfertőzés) választ gyermeket, máskor a tágabb környezetéből. Erővel vagy kényszerrel vehetik rá a gyermekeket a szexualitásra, és a történtek titokban tartása érdekében megfélemlíthetik a gyerekeket.
A pedofília pszichoterápiával és a nemi hajtóerőt megváltoztató gyógyszerekkel kezelhető. A kezelés történhet a beteg akaratából, vagy csak letartóztatás és jogi eljárás után. Egyes esetekben javulás észlelhető, míg mások nem reagálnak a terápiára. A bebörtönzés, még a hosszú ideig tartó fogvatartás sem változtatja meg a pedofil vágyait és fantáziálásait.
Az exhibicionizmusban szenvedő személy (általában férfi) gyanútlan idegeneknek mutogatja nemi szerveit, miáltal szexuális izgalmi állapotba kerül. A magamutogatást nemi önkielégítés követheti. További szexuális kontaktusra szinte soha nem tartanak igényt, így ritkán követnek el nemi erőszakot. A letartóztatott exhibicionisták többsége 40 év alatti. Jóllehet a nők gyakran provokatív módon mutogatják testüket, az exhibicionizmust nők esetében ritkán tartják pszichoszexuális zavarnak.
Ebben a viselkedészavarban a meztelen, vetkőző vagy szexuális tevékenységet folytató személy megfigyelése, meglesése okoz nemi izgalmat. Tehát a „kukkolás” ténye okoz nemi izgalmat, és nem a megfigyelt személlyel létesített nemi kapcsolat. Bizonyos fo
kú voyeurizmus meglehetősen gyakori fiúk és férfiak körében, és a társadalom ennek az enyhébb formáit elnézően kezeli. Rendellenességnek akkor tekinthető, ha az érintett szexuális tevékenységének ez a fő formájává válik, és a keresésre hosszú órákat szán.
A voyeurök többsége férfi. A heteroszexuális nők számára elérhető, nyíltan szexuális kiadványok és műsorok (pl. férfi vetkőzőszámok) mennyisége és változatossága jelentősen megnőtt, viszont hiányzik a titkos megfigyelés ténye, ami a voyeurizmus lényege.
A mazohizmusban szenvedők számára a testi sértés, fenyegetés vagy bántalmazás jelent szexuális élvezetet. A szadizmus ennek az ellenkezője, a szexuális partnernek okozott tényleges testi vagy lelki fájdalom vezet nemi élvezethez. Bizonyos fokú szadizmus és mazohizmus eljátszott része lehet a normális szexuális életnek, és az egymást kiegészítő partnerek gyakran rátalálnak egymásra. így például a selyemkendős színlelt megkötözés, és a gyengéd elfenekelés nemi aktusnál gyakran előfordul az összehangolt párok esetében, és nem tekinthető szadomazochizmusnak.
A végletekig vitt szadizmus és mazohizmus súlyos testi és lelki sérülésekhez, sőt halálhoz is vezethet. A szexuális mazohizmusban az izgalmi állapot eléréséhez tényleges megalázásra, ütlegelésre vagy egyéb alávetettségre van szükség egy agresszív, sok esetben szadista partner részéről. Például a deviáns szexuális tevékenységhez aszfixofília tartozhat, melynek során részleges fulladás áll be (vagy a partner vagy a saját nyaka köré helyezett hurokkal). Az orgazmussal egyszerre történő agyi oxigénszint csökkenés a szexuális élvezet fokozódását eredményezheti, de halálhoz is vezethet.
A szexuális szadizmus állhat csupán fantáziálásból, vagy nélkülözhetetlen lehet az izgalmi állapot vagy az orgazmus eléréséhez. Egyes szadisták gyanútlan és megfélemlített „partnereiket” csapdába ejtik, majd megerőszakolják. Mások szexuális mazochistákat kutatnak fel apróhirdetéssel vagy másként, és szadista hajlamaikat az egyetértésükkel, rajtuk élik ki. A teljes uralom és dominancia fantáziálása gyakran fontos, és a szadista elmélyült körülményességgel kötözi meg partnerét és kipeckeli a száját. Szélsőséges esetekben a szadista kínozza, megvágja, megszúrja, sőt elektromos áramütésnek teszi ki, vagy akár meg is öli a partnerét.
421
A férfiak és nők normális szexuális működésében a lelki-szellemi (gondolatok és érzelmek) és a testi vonatkozások egyaránt szerepet játszanak. A szexuális válasz, mely az ideg-, a keringési, és endokrin- (hormonális) rendszer együttműködésének az eredménye, négy szakaszból áll: vágy, izgalom, orgazmus és oldódás szakasza.
A vágy a szexuális kapcsolat létesítésére irányuló törekvést jelenti. Kiválthatják gondolatok, szóbeli vagy képi emlékeztetők.
Az izgalom a nemi készültség állapota. Ennek során a nemi szervek vérátáramlása fokozódik, ami férfiakban a hímvessző merevedéséhez (erekció), nőknél a csikló megduzzadásához, a hüvelyfal vérbőségéhez, és fokozott hüvelyváladék termelődéséhez vezet.
Az orgazmus a szexuális izgalom tetőfoka (csúcs). Férfiakban az ondó kilövell a hímvesszőből. Nőkben a hüvely körüli izmok ritmusosan összehúzódnak. Mindkét nemre jellemző az vázizomzat fokozott tónusa (feszülése), és a medence izmainak összehúzódása. A legtöbb ember az orgazmust a legnagyobb gyönyörként éli meg.
Az oldódás az orgazmust követő jó közérzet és az izomzat ellazulása. Ebben a fázisban a férfiak bizonyos ideig nem képesek újabb erekcióra. A merevedések közötti időtartam (refrakter periódus) általában a férfi életkorával megnyúlik. Ezzel szemben sok nő képes reagálni újabb ingerlésre, csaknem közvetlenül az orgazmus után.
A szexuális válasz lefolyását az idegrendszer részeinek finom és összehangolt működése biztosítja. Az idegrendszer paraszimpatikusnak nevezett része az izgalmi állapot során megnövekedett vérátáramlást szabályozza. A szimpatikus idegrendszernek nevezett másik rész főleg az orgazmust irányítja. A hímvessző vagy a hüvely vérellátási zavarában, a nemi szervek sérülése esetén, a hormonális egyensúly megbomlásakor, vagy egyes gyógyszerek használatakor a szexuális válaszban akkor is zavar állhat be, ha az idegrendszer egyébként normálisan működik.
A szexuális működés zavarát testi és lelki tényezők egyaránt okozhatják; sok esetben a kettő együttesen fe
lelős a szexuális problémáért. így például testi rendellenesség pszichés problémákhoz vezethet, például szorongáshoz, félelemhez, stresszhez, a pszichés gondok viszont súlyosbíthatnak adott testi problémát.
A korai magömlés a hüvelybe hatolás előtti, alatti vagy azt követően rövid időn belül bekövetkező ejakuláció.
Serdülő fiúknál gyakran előforduló zavarról van szó, amit fokozhat az a tudat, hogy a nemi élet bűnös dolog. Hozzájárulhat a felfedezéstől, a partner teherbe ejtésétől, a nemi úton terjedő betegségtől való félelem, és a teljesítmény-szorongás. Hasonló aggodalmak felnőttkorban is megmaradhatnak, amit a kapcsolati problémák tovább növelhetnek. Habár a korai ejakuláció hátterében ritkán húzódik meg testi ok, prosztatagyulladás vagy idegrendszeri rendellenesség szóba jöhet.
A korai ejakuláció komoly problémát jelenthet házaspárok esetében. Ha az ejakuláció a partner orgazmusa előtt következik be, ő kielégítetlen maradhat és sértődötté válhat.
A terapeuta elmagyarázza a korai ejakuláció mechanizmusát, biztonságérzetet ad, és egyszerű tanácsokkal szolgál. Bizonyos technika segítségével, melyet „állj meg és kezdd újra” eljárásnak neveznek, megtanulható a nagy izgalmak elviselése ejakuláció nélkül. A módszer során a péniszt kézzel vagy a hüvelybe vezetve addig kell ingerelni, míg az ejakuláció bekövetkezésének érzése jelentkezik, amennyiben az ingerlés nem áll le. Ezt jelzi partnerének, majd 20-30 másodperc szünet után következik a folytatás. A módszert a partnereknek a kézi ingerlés gyakorlásával célszerű kezdeni, és később közösülés közben gyakorolni. A technika segítségével a férfiak több, mint 95%-a képessé válik az ejakuláció visszatartására 5-10 percig vagy akár hosz- szabb időre is.
Esetenként a korai ejakuláció hátterében súlyos pszichológiai probléma áll, melynek megoldásában a pszichoterápia jelentheti a megfelelő segítséget. Ami-
422
Elmegyógyászati kórképek
A nemi élet működési zavarainak pszichés okai
- A partnerral szemben érzett düh
- Depresszió
- Az önkontroll elvesztésétől, a másik személytől való függőségtől, a terhességtől való félelem
- Bűntudat
- Szorongás
- A szexuális magatartással kapcsolatos tudatlanság vagy gátlások
- Korábbi negatív szexuális élmények (pl. erőszak, vérfertőzés, szexuális bántalmazás)
- Teljesítmény-szorongás (a teljesítmény feletti aggodalom közösülés közben)
- Az aktusban inkább szemlélőként, mint résztvevőként való jelenlét érzése
- Civakodás a partnerral, vagy vele szemben érzett unalom
kor a viselkedés-terápia, például az „állj meg és kezdd újra” technika nem megfelelő, alkalmazását a beteg visszautasítja, vagy egyszerűen nem eredményes, szelektív szerotonin visszavétel gátló gyógyszerek (flu- oxetin, paroxetin, sertralin) alkalmazása válhat szükségessé az ejakuláció késleltetésére. Ezek a szerek a szervezet szerotonin tartalmának a növelésével hatnak. Adagolása történhet naponta, vagy közösülés előtt kb. egy órával.
A késleltetett ejakuláció olyan állapot, amelyben a merevedés fennállása mellett a magömlés hosszabb ideig késlekedik.
A késleltetett ejakuláció nem gyakori. A kor előrehaladtával az orgazmus eléréséhez szükséges idő általában megnő. Bizonyos gyógyszerek, mint a tioridazin, mesoridazin, és egyes vérnyomáscsökkentők károsan befolyásolhatják az ejakulációt. Egyes antidepresszáns gyógyszereknek pl. a szelektív szerotonin visszavétel gátlóknak is lehet ejakulációt befolyásoló mellékhatása. A cukorbetegség is ártó hatású lehet. Pszichés okokként a vaginába hatolástól, a partner jelenlétében történő ejakulációtól való félelem játszhat szerepet.
A kezelés viselkedésterápiából áll, mely a szorongás csökkentését és az ejakuláció időzítését segítő technikák elsajátítását jelenti. A javasolt módszer szerint: a nő először a hüvelyen kívül, ezután a hüvely bemeneténél, majd végül benn a hüvelyben ejakulációig ingerli a férfit. Ha ez nem válik be, egyéb pszichoterápiás módszerek szükségesek.
Csökkent nemi vágy
rendellenesség
A csökkent nemi vágy rendellenesség a szexuális fantáziálás tartós hiánya és a nemi aktus gyenge kívánása.
A csökkent nemi vágy férfiaknál és nőknél egyaránt előfordul. Egyeseknek egész életen át hiányzik az érdeklődése vagy a vágya a nemi élet iránt. A rendellenesség társulhat gyermekkori vagy serdülőkori trauma- tizáló eseményekhez, a szexuális fantáziálás elnyomásához, vagy esetleg kórosan alacsony tesztoszteron- szinthez (férfiban, nőben egyaránt). A probléma gyakran az éveken át tartó normális szexuális vágyat követően jelentkezik. Hátterében a párkapcsolat elszürkülé- se, depresszió, a hormonális egyensúly felborulása, valamint nyugtató, szorongásoldó, depresszió ellenes és egyes vérnyomáscsökkentő szerek használata állhat.
A rendellenesség jellemzője a nemi élet iránti érdektelenség, még a szokásos erotikus helyzetekben is. A nemi aktus rendszerint ritka, és a partnerek közötti viszályhoz vezethet. Egyesek viszonylag nagy gyakorisággal létesítenek nemi kapcsolatot, részben partnerük érdekében, részben unszolásra, részben kényszerítésre. Nemi teljesítőképességük esetleg nem csökkent, mégis közömbösek maradnak a szexualitással szemben. Ha a kórkép hátterében a kapcsolat megromlása áll, gyenge lehet a vágy a szokásos partnerek iránt, de új partner esetén normális vagy akár kifejezett is lehet.
Az orvos vagy a terapeuta kikérdezi a személyt korábbi és jelenlegi szexuális érdeklődéséről, tájékozódik az illető nemi érettségéről, az esetleges elszenvedett szexuális traumákról, esetleg fennálló depresszióról, a partneri viszony egyenetlenségéről és hasonló kérdésekről. Lehetőség szerint mindkét felet (partnert) meghallgatja, először külön-kiilön, majd együtt. A vizsgálat során ki kell zárni a béibetegségeket, és a szedett gyógyszerek szexuális problémát okozó hatásait mérlegelni kell. Szükség lehet a vér tesztoszteron és pajzsmirigy hormonszintjének meghatározására mindkét nemnél.
A szexuális működés zavarai
423
A tanácsadás vagy a viselkedésterápia, pl. az érzékeny hely technika, (gyakorlat, melynek során a párok intim szexuális viszonyulást tanulnak meg) elősegítheti a partnerkapcsolat javulását. Azokban a ritka esetekben, amikor a háttérben a férfi alacsony tesztoszteron szintje áll, a kezelés tesztoszteron injekciókkal, vagy tesztoszteron tapaszokkal történik. Ha valamely gyógyszer használata miatt alacsony a nemi vágy, az adag csökkentésével vagy az illető szer cseréjével javítható a helyzet.
Szexuális averzió
rendellenesség
A szexuális averzió rendellenesség tartós, gyakorlatilag minden szexuális tevékenységgel szemben fennálló nagyfokú idegenkedés, amelyet félelemérzés jellemez, és olykor pánikrohamokkal társul.
Férfiakban ritkán, nőkben gyakran fordul elő. Oka lehet szexuális trauma, pl. vérfertőzés, szexuális bántalmazás vagy erőszakos nemi közösülés; közrejátszhatnak elnyomó családi viszonyok, esetleg merev vallási gyakorlattal; vagy fájdalmat okozó első közösülés. A szexuális tevékenység emlékeztetheti a személyt a fájdalomra, még abban az esetben is, ha a közösülés már testileg zavartalan.
A páros tanácsadás segíthet a kapcsolati gondok megoldásában. Szexuális traumát szenvedettek esetében pszichoterápia válhat szükségessé. A viselkedésterápia, melynek során a beteget fokozatosan vezetik be a szexuális életbe, kezdve a számára még nem ijesztő tevékenységektől egészen a teljesességig, szintén hatékony lehet. A gyógyszerek enyhíthetik a szexuális tevékenységhez társuló pánikrohamokat.
A nemi izgalom zavara tartós képtelenség a szexuális izgalmi állapot elérésére vagy fenntartására megfelelő szexuális ingerlés mellett is. A nemi izgalom zavara nőknél a férfiak impotenciájának felel meg; ± mindkét zavar hátterében lehetnek testi és lelki okok.
A rendellenesség egész életen át fennállhat, vagy normális működési periódus után jelentkezhet. Kórokként leginkább pszichológiai tényezők, pl. házastársi diszharmónia, depresszió, és stresszhelyzetek szerepelnek. A nőben a szexhez bűntudatérzés társulhat, a gyönyörérzés pedig vétkességi gondolatokat válthat ki. A meghittségtől való félelem szintén szerepet játszhat. Egyes nők vagy a partnereik nincsenek tisztában a női
Szexuálterápia: az érzékeny hely technika
A módszert olyan partnereknek tanítják, akiknél a szexuális nehézségek hátterében főként pszichés zavarok állnak. Cél, hogy a partnerek felismerjék, milyen módon okozhatnak egymásnak nagyobb örömet, és hogy a teljesítmény-szorongás csökkenjen. Gyakran alkalmazzák a csökkent nemi vágy rendellenesség, a nemi izgalom zavara, a gátolt orgazmus és az impotencia kezelésében.
A módszernek három fázisa van. Mindkét partnernek el kell érnie az egyes fázisok által megkívánt intim érzelmi állapotot, mielőtt a következő szakaszba lépnének.
- Az első fázis a cirógatásra, simogatásra összpontosít. A partnereknek meg kell tanulniuk simogatással. cirógatással a lehető legnagyobb örömet nyújtani egymásnak, anélkül, hogy a melleket és nemi szerveket érintenék.
- A második fázisban megengedett a mellek és nemi szervek érintése, viszont a közösülés tilos.
- A harmadik fázis a közösülés, melynek során az élvezetre összpontosítanak, és kevésbé az orgazmusra.
nemi szervek, főként a csikló működésével, és a nemi izgatás (előjáték) technikájával kapcsolatban tájékozatlanok lehetnek.
Számos testi panasz okozhat nemi izgalmi zavart. A méhnyálkahártya betegségéből (endometriózis), húgyhólyag- vagy hüvelyi fertőzésből (cisztitisz, illetve vaginitisz) adódó fájdalom befolyásolhatja a nő nemi izgathatóságát. A menopauzára jellemző, valamint a petefészek eltávolítás után fellépő ösztrogénszint csökkenés (hiány) következtében a hüvely fala többnyire elvékonyodik és száraz marad, ami a nemi izgalom zavarát okozhatja. A méh, illetve a mell műtéti eltávolítása megváltoztathatja a nő szexuális önképét.
▲ lásd az 1065. oldalt
424
Elmegyógyászati kórképek
További testi okai lehetnek a nemi izgalom zavarának: a pajzsmirigy csökkent működése, daganat, műtét vagy sugárterápia miatt megváltozott hüvelyanatómia, alkoholizmus, cukorbetegség, egyes idegrendszeri megbetegedések (pl. szklerózis multiplex) következtében kialakult érzékelési hiány, valamint szorongás, depresszió vagy magas vérnyomás kezelésére használt gyógyszerek alkalmazása.
A kórelőzmény és a fizikális vizsgálat segíthet annak megállapításában, hogy elsősorban pszichés vagy fizikális kóroki tényező áll. Minden testi elváltozást kezelni kell. A húgyhólyag, vagy a hüvely fertőzését például antibiotikummal, az ösztrogénhiányt hormon pótlásával. A tanácsadás, akárcsak az érzékeny hely technika elsajátítása hasznos lehet.A A Kegel-féle gyakorlatokkal a medence izomzata erősíthető, és növelhető a nő örömérzése. Ezek a gyakorlatok a hüvely izomzatának erős összehúzását jelentik (mintha leállítaná a vizelést) 10 15-ször naponta, legalább 3 alkalommal, 2 vagy 3 hónapon át.
A gátolt orgazmus olyan zavar, melyben az érintett nőnek vagy egyáltalán nincs orgazmusa, vagy sokkal később jelentkezik, mint azt ő vagy a partnere szeretné, vagy megfelelő ingerléssel is csak nehezen érhető el.
Fennállhat egész életen át, vagy adott normális működési periódus után jelentkezik, vagy csak bizonyos helyzetekben, vagy bizonyos partnerekkel lép fel. A nők kb. 10%-a bármilyen ingerlés vagy helyzet hatására sem jut el az orgazmusig. A legtöbb nőnél a csikló ingerlése kiváltja az orgazmust, de valószínűleg a nők több mint fele képtelen a közösülés során orgazmusra a csikló ingerlése nélkül.
A gátolt orgazmus okai hasonlóak, mint a nemi izgalom zavara esetében. A közösülést rendszeresen hamarabb fejezi be a partner, mielőtt a nő elérné az orgazmust. Egyes nőknél zavartalan az izgalom kialakulása, de esetleg félnek „elmenni”, főleg közösülés kapcsán. Ennek oka lehet a gyönyörérzéshez társuló bünösségi
A lásd a 423. oldalon lévő táblázatot
■ lásd a 423. oldalon lévő táblázatot
gondolat, vagy a partnerrel kapcsolatban a függőségtől való félelem. Az önkontroll elvesztésének a félelme is fennállhat.
Minden, orvosilag megállapított testi okot kezelni kell. Amennyiben pszichés okok állnak előtérben, egyéni vagy páros tanácsadás hasznos lehet. A szexuálisan gátolt nőknek az érzékeny hely technika elsajátítása általában jól beválik.B Ugyanakkor a technika kevésbé válik be olyan nőknél, akik a csikló ingerlésével orgazmushoz jutnak, de közösülés során nem.
Nagyon fontos, hogy a nő ismerje nemi szerveinek és válaszadásának működését. Ismernie kell a csikló ingerlésének legelőnyösebb módozatait. A hüvely érzékenysége fokozható a Kegel-féle gyakorlat segítségével, ami a hüvely körüli izomzat akaratlagos mozgatásának erősítéséből áll. Ezekben a gyakorlatokban a nő erősen összehúzza a hüvely izomzatút (mintha a vizelést állítaná meg) 10-15-ször legalább háromszor naponta. Általában 2-3 hónap után az izomtónus és az érzékenység fokozódik, és a nő irányítási képessége javul.
Fájdalmas közösülés
(dyspareunia)
A dyspareunia közösülés közben a nemi szervekben vagy a kismedencében jelentkező fájdalomérzés.
A dyspareunia előfordulhat férfiakban, de nem túl gyakori. A dülmirigy gyulladása (prosztatitisz), vagy bizonyos depresszió ellenes gyógyszerek (amoxapin, imipramin, klomipramin) okozhatnak férfiakban orgazmus közben jelentkező fájdalmat.
A dyspareunia nőknél sokkal gyakoribb. A közösüléssel járó fájdalom már az első közösülési kísérletnél jelentkezhet, vagy csak évekkel később. Az ok lehet testi vagy lelki természetű.
A még nem közösült (szűz) nők hüvelybemenetét szűzhártyának (hymen) nevezett hártyás redő zárja el részben, vagy teljesen. Az első közösülésnél a hímvessző bevezetése a szűzhártyát beszakíthatja, ami fájdalommal jár. A nemi részek felhorzsolódása szintén fájdalmat okozhat, pl. az elégtelen hüvelyi síkosság, többnyire az előjáték hiánya miatt. A genitális tájék mirigyeinek (Bartholin-mirigyek, Skene-mirigyek) fertőzése, gyulladása ugyancsak fájdalmat okoz. A nem megfelelően illeszkedő fogamzásgátló eszközök (con- dom, pesszárium) vagy a fogamzásgátló habok, zselék anyagaival kapcsolatos allergiás reakció irritálhatják a
A szexuális működés zavarai
425
hüvelyt, illetve a méhnyakat. Veleszületett rendellenességként merev szűzhártya, vagy abnormális hüvelyi válaszfal játszhat szerepet.
A menopauza után általában fellépő ösztrogénhiány a hüvelyfal elvékonyodását és szárazságát okozza, ami közösüléskor fájdalomhoz vezethet. A sérülés után megrepedt szövetek helyreállítása, vagy egyéb, a hüvely beszűkülését eredményező műtéti beavatkozás szintén közösülési fájdalmat okozhatnak. A hüvelyfertőzések és gyulladások (vaginitis) gyakran járnak fájdalommal. Dyspareuniát okozhat még a méhnyak-, méhtest-, méhkürt-gyulladás, endometriózis, kisme- dencei daganatok, korábbi kismedencei betegségek vagy műtéti beavatkozások következményeként kialakult letapadások, lefűződések (kötőszöveti képződmények). A daganatos megbetegedések kezelésében alkalmazott sugárterápia szöveti elváltozásokat okozhat, ami fájdalmassá teheti a közösülést.
A fájdalmas közösülés a betegben szorongást, félelmet válthat ki a közösüléssel szemben. A partner iránti harag vagy elutasítás egyéb lehetséges gondot von maga után, amivel esetleg foglalkozni kell.
A rendellenesség testi vagy pszichés (pl. a hüvely görcsös összehúzódása) okának elkülönítését a kortörténet ismerete és a medence szerveinek alapos vizsgálata teszi lehetővé. A probléma megoldásáig fontos a közösüléstől való tartózkodás. Ugyanakkor a hüvelyi behatolást mellőző szexuális tevékenység folytatható.
A fájdalom érzéstelenítő kenőcsök alkalmazásával csökkenthető. Ülőfurdők is hasznosak lehetnek. A fájdalom és az izomgörcsök a közösülés előtt bőségesen alkalmazott síkosítóval megelőzhető. A víz alapú síko- sítók használata javasolt, szemben a vazelines vagy egyéb olaj alapúakkal, melyek a hüvely szárazságát idézhetik elő, és a latex (műanyag) fogamzásgátló szereket (condom, pesszárium) is károsíthatják. Több időt áldozva az előjátékra, a hüvelyváladék termelés fokozható.
A menopauzában lévő nők a helyileg használt ösztrogénes krém vagy ösztrogén tartalmú gyógyszer szedésével megelőzhetik a hüvely falának kiszáradását és elvékonyodását. Bizonyos esetekben a különböző közösülési testhelyzetek csökkenthetik a fájdalmat, például a kevésbé mély behatolás, vagy az irányító szerep átadása a nőnek (a nő van felül).
A hüvely gyulladása és fertőzése a megfelelő gyógyszerekkel kezelhetőd A dagadt és fájdalmas <ülső nemi szervek alumínium-acetátos borogatással gyógyíthatók. Sebészi beavatkozás válhat szükségessé
ciszták, vagy tályogok eltávolításánál, merev szűzhártya megnyitásánál, vagy anatómiai rendellenességek megoldásánál. A méh megtámasztása a hüvelybe helyezett pesszáriummal egyes nők esetében hasznosnak bizonyult. A rosszul illeszkedő pesszáriumot más típusú, méretű vagy márkájú eszközzel, esetleg más fogamzásgátló módszerrel kell helyettesíteni. Ritka esetekben fájdalomcsillapítókra vagy nyugtátokra lehet szükség.
(a hüvely záróizmainak görcse)
A vaginizmus az alsó hüvelyi izomzat önkéntelen összehúzódása, amely megakadályozza a hímvessző behatolását.
A nő tudatalatti vágyából ered, hogy megakadályozza a hímvessző behatolását. Akkor alakulhat ki, ha a korábbi közösülések fájdalmasak voltak. Az ellenkezés oka lehet a terhességtől, a férfinak való kiszolgáltatottságtól, az önkontroll-vesztéstől, a közösülés közben elszenvedett sérüléstől való félelem.
A kortörténet és a testi vizsgálat gyakran derít fényt testi bajra vagy pszichés tényezőre. A szervi elváltozások általában kezelhetők. Ha a vaginizmus tartósan fennmarad, a nőnek izomgörcs csökkentő technikákat kell elsajátítania.
A fokozatos tágításos módszer alkalmazásakor a nő síkosított tágítókat vezet fel a hüvelyébe. Kezdetben igen kis átmérőjű, majd fokozatosan, a jó érzés növekedésével mind nagyobb és nagyobb átmérőjű eszköz alkalmazható. A medenceizomzatot erősítő gyakorlatok, például a Kegel-féle technika alkalmazása, a tágító használatával egyidejűleg, hasznos lehet. A gyakorlat során a hüvelykörüli izmokat erősen össze kell húzni, majd el kell lazítani, ami lehetővé teszi az izomzat feletti uralom érzésének a kialakulását. A tágításos módszer otthon is rendszeresen gyakorolható az ujjak hüvelybe vezetésével.
Amint a beteg nagy átmérőjű tágítót is kellemetlenség nélkül elvisel a hüvelyében, a partnerek megpróbálkozhatnak újra a közösüléssel. A partnerek közös részvétele a tanácsadáson könnyítheti a kezelés folyamatát, és csökkentheti a szorongást.
▲ lásd az 1083. oldalon lévő táblázatot
426
A személyiségzavart olyan észlelési, reagálási és viszonyulást minták jellemzik, amelyek a különböző helyzetekben viszonylag állandóak, merevek, és rossz szociális alkalmazkodó képességre utalnak.
Az észlelés, valamint az emberekhez, eseményekhez való viszonyulás mintái minden egyénre jellemzőek (személyiségvonások). Más szóval, minden ember a stresszel sajátos, de mindig hasonló módon próbál megbirkózni. Például egyesek a nehéz helyzetek megoldásában mindig mások segítségét igénylik. Ugyanakkor vannak olyan emberek, akik feltételezik, hogy minden problémát saját maguk képesek megoldani. Egyesek a problémák minimalizálására, mások azok felnagyítására hajlamosak.
Jóllehet az emberek hajlamosak a nehéz helyzetekben mindig ugyanúgy reagálni, a legtöbben valószínűleg új módszerrel próbálkoznak, ha az első válasz hatástalan volt. Ezzel szemben a személyiségzavarban szenvedők olyan merevek, hogy képtelenek a valósághoz alkalmazkodni, ami rontja működőképességüket. A rossz alkalmazkodást jelentő gondolkodási és viselkedési minták fiatal felnőttkorban, gyakran még korábban nyilvánvalóvá válnak, és többnyire az egész élet folyamán fennmaradnak. Az érintettek általában nehézségekkel küzdenek a társadalmi, magánéleti kapcsolataikban, és a munkahelyen.
A személyiségzavarban szenvedők általában nincsenek tudatában annak, hogy gondolkodási és viselkedési mintáik nem megfelelőek, sőt gyakran úgy gondolják, hogy azok teljesen normálisak és jók. Gyakran családtagjaik, vagy szociális képviseletek küldik őket pszichiáterhez, mivel a nem megfelelő viselkedés másoknak okoz nehézségeket. A A személyiségzavarban szenvedők, ha mégis maguk kémek segítséget, – többnyire kudarcok miatt – nehézségeik létrejöttét más személyeknek, vagy sajátosan nehéz helyzetnek tulajdonítják. Ezzel szemben a szorongásos betegségben szenvedők magukat gyötrik, másokat viszont nem.
A lásd a 395. oldalt
■ lásd a 432. oldalt
* lásd a 435. oldalt
A személyiségzavarok következő típusai ismertek: paranoid, skizoid, skizotípusos, hiszteroid, nárcisztikus, antiszociális, borderline, kitérő, dependens, obszesszív- kompulzív és passzív-agresszív. A disszociatív önazonosság-zavar, amit régebben többszörös személyiségzavarnak neveztek, egészen más betegségcsoportba tartozik. ■
Paranoid személyiség
A paranoid személyiségek saját konfliktusaikat és ellenséges érzelmeiket másokra vetítik ki. Kapcsolataikban általában hidegek és távolságtartóak. Hajlamosak a mások jelentéktelen, ártatlan, vagy akár jóindulatú cselekedetei hátterében ellenséges, rosszindulatú szándékot találni, és gyanakvással reagálnak a változásokra. Gyanakvásuk gyakran agresszivitáshoz vezet, vagy másokból elutasítást vált ki, mely eredeti érzéseiket igazolni látszik.
A paranoid személyiségek gyakran pereskednek, különösen ha jogosnak érzik felháborodásukat. Képtelenek felismerni saját szerepüket a konfliktusban. Habár gyakran viszonylag elszigetelten dolgoznak, igen hatékonyak és lelkiismeretesek lehetnek.
A paranoid elképzelések gyakrabban alakulnak ki olyan személyeknél, akik valamilyen fogyatékosság (pl. süketség), vagy más zavar miatt eleve hátrányos helyzetben érzik magukat.
Skizoid személyiség
A skizoid személyiségű ember befelé forduló, visz- szahúzódó és magányos. Érzelmileg hűvös és távolságtartó. Legtöbbször elmerül gondolataiban, érzéseiben, és retteg a másokkal való bensőséges kapcsolattól. Kevés beszédű, álmodozó, a gyakorlati cselekvésnél jobban kedveli az elméleti eszmefuttatásokat. A fantáziálás gyakori védekezési mechanizmus.
Skizotípusos személyiség
A skizotípusos személyiség, akárcsak a skizoid, szociálisan és érzelmileg elkülönülő; gondolkodási, észlelési és kommunikációs különcségei is mutatkoznak. Jóllehet ezek a furcsaságok hasonlóak a skizofréniá- soknál észleltekhez, és a későbbi skizofréniás* * * betegek között találhatók skizotípusos személyiségek a betegség kialakulása előtt, a legtöbb skizotípusos felnőtt nem válik skizofréniássá. Egyesekre a mágikus gondolkodásjellemző, vagyis hisznek abban, hogy egy bi
Személyiségzavarok
427
zonyos történés befolyásolhat egy másik, attól teljesen független dolgot. Például hisznek abban, hogy létra alatt átmenni balszerencsét hoz, vagy rossz gondolatokkal ártani lehet másoknak. A skizotípiás személyiségnek paranoid elképzelései is lehetnek.
Hiszteroid személyiség
A hiszteroid személyiségű emberek feltűnően törekszenek mások figyelmét felkelteni, teátrálisan viselkednek. Élénk, kifejező magatartásuk miatt könnyen alakítanak ki kapcsolatokat, de ezek általában felszínesek. Érzelmeik gyakran túlzóak, gyermetegek, és mások figyelmének vagy szimpátiájának (gyakran erotikus vagy szexuális céllal) a felkeltését szolgálják. A hiszteroid személyiségűek hajlamosak kihívó szexuális viselkedésre, a nem-szexuális kapcsolatok szexualizá- lására. Nem feltétlenül törekednek nemi kapcsolatra, csábító magatartásuk inkább függőség és védettség utáni vágyakozásukat leplezi. A hiszteroid személyisé- j gűek olykor hipohondriások is, és testi panaszaikat azért túlozzák el, hogy figyelmet keltsenek maguk iránt, amire oly nagy szükségük van.
Nárcisztikus személyiség
A nárcisztikus személyiségű embereknek felsőbb- rendűségi érzésük van, és túlzottan hisznek saját értékükben és fontosságukban; ez az, amit a pszichiáterek „grandiozitásnak” neveznek. Az ilyen személyiségű emberek fokozottan érzékenyek a balsikerre, kudarcra, kritikára, és ha szembesülnek azzal, hogy nem tudnak megfelelni a magukról alkotott túlzó véleménynek, könnyen feldühödnek vagy mély depresszióba esnek. Mivel kapcsolataikban felsőbbrendűnek hiszik magukat, elvárják a csodálatot és gyakran arra gyanakszanak, hogy mások irigyek rájuk. Feljogosítva érzik magukat igényeik soron kívüli kielégítésére, ezért kihasználják azokat, akiknek az igényeit vagy elképzeléseit kevesebbre tartják. Másokkal szemben általában sértően viselkednek, akik viszont őket énközpontúnak, arrogánsnak vagy önzőnek látják.
Antiszociális személyiség
Az antiszociális személyiségű emberek (korábban pszichopátiás vagy szociopátiás személyiségről beszéltek) – többnyire férfiak – érzéketlenek mások jogai- \ al és érzéseivel szemben. Anyagi haszon vagy saját kedvtelésük érdekében kihasználják embertársaikat ‘ ellentétben a nárcisztikus személyiségűekkel. akik különbnek érzik magukat másoknál). Konfliktusaikra jellemzően impulzívan, és felelőtlenül reagálnak. Kudarcaikat nehezen viselik el, olykor ellenségesek és
A személyiségzavarok lehetséges következményei
- A súlyos személyiségzavarban szenvedők fokozottan veszélyeztetettek testi betegségekhez vezető magatartás – pl. alkohol- vagy kábítószer-fogyasztás önpusztító magatartás, felelőtlen nemi élet, hipohondriázis. valamint a társadalmi normákkal való összeütközés vonatkozásában.
- A személyiségzavarban szenvedőknél stressz hatására könnyen alakúi ki pszichiátriai kóráliapot. Ennek típusát (pl. szorongás, depresszió. vagy pszichózis) részben a személyiségzavar típusa határozza meg.
- A személyiségzavarban szenvedők általában nem hajlandók a kezelés utasításait követni, és ha mégis betartják az előírtakat, kevésbé reagálnak a gyógyszerekre, mint mások.
- A személyiségzavarban szenvedők kapcsolata orvosukkal gyakran nem megfelelő, mivel a betegek nem vállalnak felelősséget a viselkedésükért. vagy nagyon bizalmatlanok és követelözőek. Az orvos zavarba jöhet, bizalmatlanná válhat és végül visszautasíthatja a kezelést. (Vagyis kölcsönös bizalmatlanság alakul ki.)
erőszakosak. Az antiszociális viselkedésükkel másoknak okozott gondok, károk nem keltenek bennük bűntudatot vagy lelkifurdalást. Inkább gördülékenyen racionalizálják viselkedésüket, vagy másokat hibáztatnak miatta. Kapcsolataikat a tisztességtelenség és hamisság hatja át. Sikertelenség és büntetés ritkán változtat magatartásukon.
Az antiszociális személyiségű emberek gyakran hajlamosak alkoholizmusra, kábítószerszedésre, szexuális devianciára, gyakori partnerváltásra, és gyakran kerülnek börtönbe. Nagy valószínűséggel a munkában is csődöt mondanak és gyakran változtatnak munkaterületet. A családi előzményekben nem ritka az antiszociális magatartás, a káros szenvedélyek, válás vagy testi bántalmazás. Gyermekként érzelmileg általában elhanyagolták, és gyakran testileg is bántalmazták őket formálódó éveikben. Élettartamuk az átlagosnál rövidebb, de a túlélőknél a helyzet javul és az életkorral stabilizálódik.
428
Elmegyógyászati kórképek
A borderline (határvonal) személyiségek
A borderline személyiségű emberek, többnyire nők, bizonytalan énképpel, ingadozó hangulattal, magatartással és személyes kapcsolatokkal (melyek általában viharosak és hevesek) rendelkeznek. Ez a személyiségzavar a fiatal felnőttkorban válik nyilvánvalóvá, és a kor előrehaladtával előfordulása csökken. Gyermekkorukban a borderline személyiségűek gyakran nem kapták meg a kellő gondoskodást. Következésképpen ürességet, haragot éreznek és törődésre vágynak.
Ha a borderline személyiségű ember gondoskodásra vágyik, magányosnak, elhagyottnak mutatja magát, és gyakran igényel segítséget depresszió, étkezési rendellenességek, káros szenvedélyek és múltbeli rossz bánásmód miatt. Ugyanakkor, ha attól fél, hogy a gondviselője elhagyja, hangulata drámaian megváltozik. Az ilyen személyek gyakran tanúsítanak erős, indokolatlan haragot, amit a magukról, és másokról alkotott véleményük szélsőséges változásai kísérnek – feketéből- fehérbe, gyűlöletből-szeretetbe csapnak át, vagy fordítva, de sohasem közömbösek. Az elhagyatottságot és magányosságot érző borderline személyiségűek kételkedhetnek abban, hogy ők valóban léteznek (vagyis nem érzik magukat valóságosnak). Elkeseredetten im- pulzívakká válhatnak, meggondolatlan nemi kapcsolatokba bonyolódhatnak, káros szenvedélyeknek hódolhatnak. Olykor annyira elveszthetik kapcsolatukat a valósággal, hogy átmeneti pszichotikus gondolkodászavar, paranoid megnyilvánulások, és hallucinációk léphetnek fel.
A borderline személyiségzavarban szenvedőkkel elsőként általában a családorvos találkozik, ugyanis gyakran felkeresik orvosukat, ismétlődő krízisek vagy bizonytalan panaszok miatt, de gyakran nem törődnek a kezelési utasításokkal. A borderline személyiségzavar a pszichiáterek által is leggyakrabban kezelt személyiségzavar, mert ezek a személyek fáradhatatlanul keresnek valakit, aki törődik velük.
Kitérő személyiség
A kitérő személyiségű emberek túlérzékenyek a visszautasítással szemben; félnek új kapcsolatok kialakításától, és bármi új dologtól, a visszautasítás és csalódás lehetősége miatt. Erős vágyat éreznek, hogy szeressék és elfogadják őket. Elszigeteltségük és viszo- nyulási nehézségeik miatt láthatóan szenvednek. A borderline személyiségűektől eltérően az elutasításra nem haraggal, hanem inkább félénkséggel, bátortalan
▲ lásd az 400. oldalt
sággal reagálnak. Ez a személyiségzavar a szociális fóbiával mutat hasonlatosságot. A
Dependens személyiség
A dependens személyiségűek életük fő döntéseit, felelősségüket másoknak engedik át, és lehetővé teszik, hogy azoknak a szükségletei, akiktől függenek, a saját szükségleteik helyébe lépjenek. Nincs önbizalmuk és erősen bizonytalanok abban, hogy képesek önmaguk ügyeinek intézésére. Gyakran hangoztatják, hogy képtelenek döntéshozatalra, és nem tudják, mit és hogyan kell cselekedniük. Vonakodnak a véleménynyilvánítástól, még akkor is, ha van, nehogy megbántsák azokat, akikre szükségük van. Az egyéb személyiségzavarban szenvedők is gyakran mutatnak a dependens személyiségre jellemző vonásokat, de ezek általában az egyéb kórképek dominánsabb jellemvonásai mögött húzódnak meg. Esetenként az elhúzódó betegségben szenvedő felnőttek válnak dependens személyiséggé.
Obszesszív-kompulzív személyiség
Az obszesszív-kompulzív személyiségű emberek megbízhatóak, bizalmat ébresztőek, rendszeretőek. módszeresek, viszont gyakran képtelenek alkalmazkodni a változásokhoz. Körültekintőek, az adott problémát minden oldalról megvizsgálják, ami megnehezíti a döntéshozatalt. Jóllehet ezek a jellemvonások összhangban vannak a nyugati kultúra normáival, az obszesszív-kompulzív személyiségek felelősségtudata olyan túlzott, hogy nem tűrik a tévedést, és oly nagyon figyelnek a részletekre, hogy nem tudják befejezni feladataikat. Következésképpen az ilyen emberek belebonyolódnak a feladat megoldásának eszközeibe, és elfelejtik magát a célt. A rájuk háruló felelősség miatt sokat szoronganak, és elért eredményeiknek csak ritkán tudnak örülni.
Az obszesszív-kompulzív személyiségű egyének gyakran képesek magas szintű teljesítményre, főként a tudományban vagy más elméleti területen, ahol a rend és a részletek iránti érzék fontos követelmény. Ugyanakkor elszakadhatnak érzelmeiktől, és kényelmetleneknek érezhetik azokat a viszonylatokat vagy egyéb helyzeteket, amelyekben elvesztik az irányítást, az események nem láthatók előre, vagy másokra kell támaszkodniuk.
Passzív-agresszív személyiség
A passzív-agresszív (negativisztikus) személyiségű ember viselkedése titokban mások irányítását vagy büntetését célozza. A passzív-agresszív magatartás gyakran mint halogatás, eredménytelenség és nehézkesség nyilvánul meg. A passzív-agresszív személyiségű emberek gyakran elvállalnak olyan fel-
Személyiségzavarok
429
| Védekezési mechanizmusok: éretlen helytállási módok | ||
| Védekezési mechanizmus | Leírás | Eredmény |
| Disszociáció | Lehetővé teszi a jelen érzelmekkel szembeni érzéketlenséget. | Azt az időleges, de mélyreható érzést okozza, hogy a személy elkülönült önmagától, nem létezik, vagy egy valótlag világban él: álomszerű állapotot válthat ki (kóros vándorlási hajlam, révület): izgalomhajhász vagy önpusztító viselkedést eredményezhet. |
| Projekció (kivetítés) | Lehetővé teszi a személy számára, hogy gondolatait, érzéseit másoknak tulajdonítsa. | Előítéletekhez, bizalmatlansághoz, külső veszély miatti túlzott aggodalomhoz vezet. |
| Fantáziálás | Lehetőséget ad a küzdelemből, a fájó valóságból (pl. magány) való kimenekülésre. | Lehetővé teszi, hogy a személynek a külvilággal és főleg más emberekkel kapcsolatos bonyodalmai helyére a képzelődés és a személyes vélekedések kerüljenek.- |
| Acting out | Lehetővé teszi fájdalmas helyzetekre vonatkozó gondolatok, vagy fájdalmat okozó élmény elkerülését. | Gyakran felelőtlen, meggondolatlan, és furcsa cselekedetekhez vezet. |
| Hasadás | Lehetővé teszi, hogy a beteg fekete vagy fehér, minden vagy semmi elv szerint ítéljen meg embereket, s ezáltal két csoportba sorolja őket: az eszményített megmentőkre és a mindenben rossz, gyalázatos gonosztevőkre. | Segítségével elkerülhető az a kellemetlenség, hogy adott személy irányában szeretetet és gyűlöletet egyszerre érezzen, valamint bizonytalanságot és tehetetlenséget éljen át. |
adatokat, amelyeket igazából nem is akarnak teljesíteni, és utána finoman elkezdik aláásni az elvégzését. Az ilyen viselkedés általában rejtett ellenségességet fejez ki.
Személyiségzavar diagnózisának felállítása a rossz alkalmazkodást bizonyitó gondolkodási és viselkedési minták alapján történik. A hibás minták meg is nyilvánulnak, mivel a személy a káros következmények ellenére makacsul ellenáll, hogy megváltoztassa azokat.
Továbbá, az orvos valószínűleg észleli, hogy a személy nem megfelelően használja a helytállás mechanizmusát, amiket gyakran védekezési mechanizmusoknak hívnak. Míg az emberek önkéntelenül alkalmazzák a védekezési mechanizmusokat, addig a személyiségzavarban szenvedők nem megfelelően, éretlenül használják azokat.
Annak ellenére, hogy minden személyiségzavar-típusnak sajátos kezelési módja van, mégis megállapítható néhány közös vonás. Mivel a személyiségzavarban szenvedők többsége nem érzi kezelés szükségét, a késztetés gyakran másoktól származik. Mindemellett a személy képes reagálni a támogató, bár erőteljes szembesítésre az ő gondolkodási és viselkedési mintájainak alkalmazkodási nehézséget jelentő következményeivel. Ez rendszerint hatékonyabb, ha társtól, vagy pszi- choterapeutától származik.
A kezelőorvos ismételten rámutat a személy gondolkodási és viselkedési mintáinak nem kívánatos következményeire, olykor határt szab a viselkedésnek, és ismételten szembesíti a személyt a valósággal. A család bevonása a kezelésbe nagyon hasznos és gyakran elengedhetetlen, mivel a csoport nyomása hatékony lehet. A csoport- és családterápia, a kialakított otthonokban
430
Elmegyógyászati kórképek
élő csoportok működése, valamint a terápiás szociális klubokban, és önsegítő csoportokban való részvétel – mind terápiás eredményt hozhat.
A személyiségzavarban szenvedőknél gyakran észlelhető szorongás és depresszió, amit gyógyszerekkel próbálnak csökkenteni. Ugyanakkor a személyiségzavarból eredő szorongást és depressziót ritkán enyhítik kielégítően a gyógyszerek, és az ilyen tünetek lehetnek annak a bizonyítékai, hogy a személy egészséges önvizsgálatnak vetette alá magát. Továbbá a gyógyszerterápiához gyakran társul visszaélő gyógyszerszedés vagy öngyilkosság. Ha a személynek más pszichiátriai betegsége is van, például mély depresszió, fóbia vagy pánikbetegség, a gyógyszer megfelelő kezelést jelenthet, jóllehet valószínűleg csak korlátozott hatást eredményez.
A személyiség megváltozása sok időt igényel. Rövid tartamú kezeléssel a személyiségzavar eredményesen nem kezelhető, viszont bizonyos változások hamarabb érhetők el, mint mások. Nemtörődömség, szociális elszigeteltség, a magabiztosság hiánya, hangulatkitörések előnyösen befolyásolhatók a viselkedést megváltoztató terápiával. Ugyanakkor a hosszú távú pszichoterápia (beszédterápia), melynek az a célja, hogy hozzásegítse a beteget szorongása okának megértéséhez, és hiányos alkalmazkodásának felismeréséhez, a legtöbb kezelés alapja marad. Egyes személyiségzavarok, például a nárcisztikus és az obszesszív-kompulzív típusú, leghatékonyabban pszichoanalízissel kezelhetők. Más típusúak azonban, pl. a paranoid vagy az antiszociális típus, ritkán kezelhetők eredményesen.
A disszociáció olyan lelki védekező mechanizmus, melyben az egyén önazonossága, emlékei, gondolatai, érzései vagy észlelései elkülönülnek a tudattól, és akaratlagosan nem idézhetőkfel vagy nem élhetők át.
Időnként minden ember disszociál. Például, az emberek gyakran észlelik, hogy a munkából hazamenet nem emlékeznek bizonyos útszakaszokra, mivel vezetés közben saját gondolataikba vagy a rádió hallgatásába mélyedtek. Hipnózisban az egyén elkülönítheti érzéseit a testi fájdalomtól. A disszociáció egyéb formái azonban elszakítják az egyént önmaga érzékelésétől és az életeseményeire való visszaemlékezéstől.
A disszociatív rendellenességek közé tartozik a disszociatív amnézia, a disszociatív kóborlás, a disszociatív önazonosság-zavar, a deperszonalizációs zavar és más, kevésbé jól körülhatárolt állapotok, amelyeket a pszichiáterek – egyéb körülírás híján – disszociatív zavarnak neveznek. Ezeket a kórképeket általában nyomasztó stressz robbantja ki. Ilyen stressz lehet traumás esemény, baleset, szerencsétlenség, vagy más súlyos csapás átélése résztvevőként vagy tanúként. Lehetséges, hogy a személy a belső konfliktust olyan elviselhetetlennek érzi, hogy a lelkileg számára összeegyeztethetetlen vagy elfogadhatatlan tartalmat és érzéseket a tudatos gondolkodásból kiiktatni kényszerül.
A disszociatív amnézia rendszerint olyan – traumás természetű vagy stresszel kapcsolatos – lényeges személyes eseményre vonatkozó felidézési képtelenség, amikor az esemény túlságosan jelentős ahhoz, hogy a kiesés a normális felejtéssel magyarázható lenne.
Az elvesztett emlék általában olyan információra vonatkozik, amely egyébként a tudat mindennapi eleme. vagy az „önéletrajzi” memória része, vagyis hogy ki ő maga, mit csinált, hova ment, kivel beszélgetett, mit mondott, gondolt, érzett, és így tovább. Bizonyos esetekben az információ – noha feledésbe merült – tovább befolyásolja az egyén viselkedését.
A disszociatív amnéziában szenvedőknél égy vagy több „memóriarés” fordul elő, ami néhány perctől néhány óráig, vagy akár napokig tartó időre vonatkozik. Ugyanakkor hitelesen leírtak évekre, sőt, egész életre vonatkozó memóriarést is. Általában az emlékezetkiesés jól körülhatárolt. A legtöbb ember tudatában van annak, hogy bizonyos időszakot „elveszített”, de a disszociatív amnéziában szenvedők számára ez csak akkor derül ki, ha szembesülnek vagy szembesítik őket a bizonyítékkal, mely szerint olyan dolgokat csináltak, amelyekre képtelenek emlékezni. Egyes amnéziás be
Disszociatív rendellenességek
431
tegek nem mindent, csak bizonyos dolgokat felejtenek el valamely időszakra vonatkozóan, míg mások teljes korábbi életüket képtelenek felidézni, vagy azonnal elfelejtik, ami éppen történt.
A disszociatív amnézia előfordulási aránya nem ismert, de leggyakoribb fiatal felnőttek körében. Az amnézia gyakoribb olyan emberek esetében, akik háborúban vettek részt, balesetet szenvedtek vagy természeti katasztrófát éltek át. Leírtak olyan eseteket is, hogy az amnézia gyermekkori szexuális visszaélésekre vonatkozott, de felnőttkorban az élmények újból felidéződ- tek. Amnézia következhet be traumás élmény hatására, ami kezelés, későbbi események, vagy a személy által kapott információk hatására megszűnhet. Az viszont nem tudható, hogy a visszanyert memória mennyire hűen tükrözi a múltbeli eseményeket. Mind a pontos, mind a kevésbé pontos visszanyert emlékezőképesség előfordulása bizonyítást nyert.
A disszociatív amnéziát stressz okozza – személyesen vagy tanúként átélt traumás események, megterhelő élethelyzetek, vagy súlyos belső konfliktusok. Am- néziás epizódok létrejöttét megelőzhetik testi vagy szexuális bántalmazások átélése és érzelmileg túlságosan megterhelő helyzetek, amelyekben sérülés vagy haláleset veszélye áll fenn, pl. nemi erőszak, ütközet vagy természeti katasztrófa, pl. tűzvész vagy árvíz; az élet nagy megterhelései, a szeretett személytől való elválás, vagy annak halála és az anyagi kilátástalanság. A bűnösként való üldözöttség érzése miatti nyugtalanság, másokkal kapcsolatos megoldhatatlannak tűnő problémák, vagy bűnözés ugyancsak amnéziához vezethet. Általánosan elfogadott, hogy egyes személyek, például a könnyen hipnotizálhatok hajlamosabbak az emlékezetvesztésre, mint mások.
A disszociatív amnézia leggyakoribb tünete az emlékezetkiesés. Röviddel az amnézia bekövetkezte után a beteg zavartnak tűnhet. Számos amnéziás személy depressziós is. Egyeseket nagyon aggasztja amnéziájuk, másokat nem. Egyéb panaszok és vonatkozások az elfelejtett információ fontosságától, és annak az egyén konfliktusaival való kapcsolatától, vagy az emlékezetből kiesett magatartás következményeitől függenek.
A diagnózis felállításához fizikális és pszichiátriai vizsgálat szükséges. A vér- és vizeletvizsgálattal amnéziát kiváltható mérgező anyag, pl. tiltott szer esetleges szedése mutatható ki. Elektroenkefalogramm segítségevei kizárható az epilepsziás jellegű betegség.A Speciális pszichológiai tesztek segíthetik a személy disszociatív állapotának jellemzését.
A biztonságot, támogatást nyújtó környezet elengedhetetlen. Ez önmagában is gyakran hozzásegít a hiányzó emlékek fokozatos, spontán visszatéréséhez.
Ha a memória visszanyerése magától nem történik meg, vagy az emlékképek felidézése sürgős, a különböző emlékezőképességet visszaállító technikák alkalmazása gyakran sikerrel jár. Ilyen a hipnózis, vagy a gyógyszerhatás alatt végzett beszélgetések, amikor az orvos a beteg múltjával kapcsolatos kérdéseket tesz fel. Különös óvatosság szükséges, mivel az eljárás alatt felszínre kerülhetnek azok a körülmények, amelyek az emlékezetkiesést kiváltották, és felzaklathatják a személyt. Az ilyen módszerek segítségével felidézett emlékek nem tekinthetők pontosnak, csak külső megerősítéssel igazolható hitelességük. Mindentől függetlenül a memóriahiányok lehető legnagyobb mértékű kitöltése segíti a folyamatosság helyreállítását a személy önazonosságában és énérzésében. Az amnézia megszűnése után a további kezelés segít megérteni az egyénnek az állapotát kiváltó traumát vagy konfliktust, és megtalálja a megoldás módját.
A legtöbb embernek sikerül újra felidéznie hiányzó emlékképeit és megoldania a kiváltó konfliktusokat. Bizonyos esetekben azonban nem sikerül áttörni azokat a korlátokat, amelyek megakadályozzák a kiesett múlt felidézését. A kórjóslatot részben a személy életkörülményei, elsősorban az emlékezetvesztéshez vezető behatások és konfliktusok határozzák meg.
A disszociatív kóros kóborlás olyan rendellenesség, amelyben az egyén hirtelen, váratlanul és cél nélkül elutazik otthonról, és ezalatt nem emlékszik múltbeli életének bizonyos részeire vagy teljes egészére, és/vagy elveszti személyiségtudatát (hogy ki ő), vagy új azonosságot alakit ki.
A betegség minden 1000 emberből kb. kettőt érint. Gyakoribb azoknál, akik háborúban vettek részt, balesetet szenvedtek vagy természeti katasztrófát éltek át.
A disszociatív kóros kóborlás és a disszociatív amnézia kiváltó okai néhány további tényezőtől eltekintve megegyeznek. A betegség gyakran olyan körülmények között fordul elő, hogy felvetődik a színlelés gyanúja. A színlelés olyan állapot, amelyben az egyén betegséget utánoz, mert az felmenti cselekedeteivel kapcsolatos fe-
▲ lásd az 348. oldalon lévő ábrát
432
Elmegyógyászati kórképek
lelősségre vonhatóság alól, lehetővé teszi a felelősségteljes megbízások elkerülését, vagy csökkenti az ismert veszéllyel való szembekerülés kockázatát, pl. veszélyekkel járó munkahelyre történő beosztást. Továbbá a kóborlás sok esetben álcázott kívánság beteljesülése (pl. menekülés túlterhelő esemény, mint válás vagy anyagi csőd elől). Máskor a kóborlás visszautasitási vagy kiközösítési érzésekkel függ össze, vagy védi az egyént öngyilkossági vagy gyilkossági késztetéseitől.
Kóros kóborlás állapotában, szokásos személyazonosságának elvesztésével az egyén eltűnik megszokott tartózkodási helyéről, elhagyja családját és munkahelyét. Otthonától messzire utazhat, és új személyazonosságával új munkahelyet kereshet, anélkül, hogy az életében bekövetkezett változást tudatosan élné át. A homályállapot óráktól hetekig, hónapokig vagy még hosszabb ideig is eltarthat. Az egyén normálisnak tűnhet, és nem vonja magára a figyelmet. Adott pillanatban azonban a személy rádöbbenhet emlékezetkiesésére, vagy a személyét illető zavarodottságára. Előfordul, hogy a homályállapotot nem sikerül felismerni mindaddig, amíg az eredeti személyazonossága nem tér vissza, és az egyént felzaklatja, hogy idegen környezetben találja magát.
Sok esetben az egyénnek nincsenek tünetei, vagy csak enyhén zavarodott a kóborlás idején. Ugyanakkor a homályállapot elmúlása után lehangoltság, rossz közérzet, bánat, szégyenérzet, erős ellentmondásos érzések vehetnek rajta erőt, öngyilkossági vagy agresszív késztetésekkel. Más szóval hirtelen rádöbben a fájdalmas valóságra, hogy homályállapotában mi elől menekült. A személyek zavarodottságot, szorongást vagy akár rémületet érezhetnek, mikor rájönnek, hogy mi történt velük, mivel rendszerint nem emlékeznek a kó- borlásos homályállapotban történt eseményekre.
A homályállapot ritkán állapítható meg zajlás közben. Az orvosban akkor merülhet fel a gyanú, ha az egyén személyazonosságával vagy múltjával kapcsolatban zavartnak mutatkozik, ha kihívások érik az új személyiségét, vagy valakit hiányol. A diagnózist az orvos rendszerint visszamenőleg állapítja meg, megtekintve a beteg kortörténetét, és adatokat gyűjtve az otthon elhagyása előtti időszakról, az utazásról, és az új életforma kialakításáról. Ha a disszociatív kóros kóborlás ötnél több esetben tér vissza, akkor többnyire disszociatív önazonosságzavarról beszélünk.
A zajlóban lévő kóborlásos homályállapot kezelése abból áll, hogy az orvos megpróbál minél több információt összegyűjteni a beteg valódi személyazonosságá
ról, igyekszik kitalálni, hogy a beteg miért adta fel azt, és segít abban, hogy visszanyerje. Ha az adatokat nem sikerül közvetlenül a betegtől nyerni, hatósági és társadalmi szervek személyzetét is segítségül lehet hívni.
A disszociatív kóborlásos homályállapot kezelése nagyjából megegyezik a disszociatív amnéziáéval, és hipnózis vagy gyógyszerhatásban történő feltáró beszélgetések alkalmazását jelentheti. Gyakran azonban minden, a kóborlásos időszak emlékezetének visszaállítását szolgáló igyekezet eredménytelen maradhat. A pszichiáter segíthet a személynek feltárni az olyanfajta helyzetek, konfliktusok és hangulatok kezelési mintáit, amelyek a kóborlásos epizódot kiváltották (preci- pitálták).
A legtöbb kóborlásos állapot órákig vagy napokig tart, és magától megszűnik. Amennyiben a homályállapot kialakulása előtt vagy alatt nem történt bonyodalmat okozó viselkedés, a károsodás általában enyhe és rövid életű. Ha viszont a periódus elhúzódó, és a személy magatartása a homályállapotot megelőzően vagy aközben problematikus, súlyos gondok lehetnek a következményei. Például a férfi elhagyhatja a családját, munkahelyi kötelezettségeit, bűncselekményt követhet el, vagy homályállapota idején különböző kötelezettségekbe bonyolódhat.
Disszociatív
önazonosság-zavar
A disszociatív önazonosság-zavar, melyet korábban többszörös személyiségzavarnak hívtak, olyan állapot, melyben az egyén magatartását váltakozva két vagy több személyazonosság, vagy személyiség határozza meg, és amelyben emlékezetkieséses periódusok vannak.
A disszociatív önazonosság-zavar súlyos, hosszan tartó, potenciálisan munkaképtelenséget vagy akár halált okozó állapot. A személyiség képtelensége, hogy emlékezetébe idézzen fontos személyes adatokat (amnézia), keveredik más személyiségekre vonatkozó adatok egyidejű tudatával. Egyes személyiségek tudnak egy másikról és kapcsolatot tartanak fenn vele egy belsőleg kialakított világban. Például az A személyiség tudhat a B személyiségről és ismerheti annak tevékenységét, mintegy megfigyeli B magatartását; a B személyiség pedig vagy ismeri, vagy nem ismeri az A-t. Más személyiségek tudatában lehetnek vagy sem B személyiségnek, és B személyiség tudatában lehet vagy sem azoknak. Az ilyen betegségben szenvedők gyakran kísérelnek meg öngyilkosságot, és feltehetően többször lesznek öngyilkosak, mint bármely más pszichiátriai kórformában.
A disszociatív önazonosság-zavar viszonylag gyakori elmebetegség. Egyéb pszichiátriai rendellenességek
Disszociatív rendellenességek
433
miatt kezelt betegek 3-4%-ában található meg, és elég nagy számban a kezelés alatt álló kábítószerfüggők körében. A betegség lehetőségének fokozódó tudatosodásával az utóbbi években megemelkedett a diagnosztizált esetek száma. A gyermekek bántalmazása és a velük szemben elkövetett bűncselekmények következményeinek felismerése, valamint a javult diagnosztikai eljárások szintén a diagnosztizált disszociatív önazonosságzavar esetek számának emelkedéséhez vezettek. Bár egyes szaktekintélyek szerint a megemelkedett esetszám az orvosoknak a befolyásolható betegekre kifejtett hatását jelenti, ezt a nézetet nem sikerült bizonyítani.
A disszociatív önazonosság-zavart számos tényező együttes hatása okozza:
- Mélyreható megpróbáltatás, pl. gyermekkorban átélt érzelmi vagy testi bántalmazás
- Az emlékek, észlelések, vagy önazonosság elkülönítésének képessége a tudatos állapottól (disszociatív képesség)
- Kóros fejlődés, mielőtt az én és más személyek egységes szemlélete megszilárdult volna
- Elégtelen védelem és gondozás a gyermekkorban.
Az emberi fejlődés megköveteli, hogy a gyermek bonyolult és eltérő típusú ismeretek és tapasztalatok egységbe rendezésére legyen képes. Amint a gyermekben kialakult az összefüggő, összetett önazonosság, olyan időszakokon megy keresztül, amelyekben a különböző észlelések és érzelmek külön raktározódnak el. Ezeket a különböző tapasztalatokat arra használhatja fel, hogy több ént alakítson ki, azonban nem minden erőszakot, vagy veszteséget, vagy traumát elszenvedett gyermek képes többszörös személyiség kialakítására. Azok, akiknek megvan ehhez a készsége, a leküzdéséhez szükséges egészséges módokkal is rendelkeznek, es az ilyen sérülékeny gyermekek többsége elegendő xédelmet és megnyugtatást kap a felnőttektől ahhoz, hogy a disszociatív személyiségzavar ne alakuljon ki.
A disszociatív önazonosság-zavarban szenvedő személyek számos olyan tünetet mutathatnak, amelyek az egyéb pszichiátriai kórképekben észleltekre emlékeztethetnek. A tünetek hasonlíthatnak a szorongásos állapotokban, személyiségzavarokban, skizofréniákban és xedélybetegségekben, vagy az epileptiform kórképekben észleltekhez. A legtöbb személy depresszió, szorongás (légzési kellemetlenségek, szapora pulzus, szív- úobogásérzés), fóbiák, pánik rohamok, nemi működési zavarok, étkezési rendellenességek, poszttraumás <ressz betegség tüneteitől szenved, valamint belgyógyászati betegségeket utánzó tünetektől. Az ilyen sze-
A disszociatív önazonosságzavar és a gyermekkori bántalmazás: tapasztalati összefüggés
A disszociatív önazonosság-zavarban szenvedő felnőttek döntő része (97-98%) arról tesz említést, hogy gyermekkorában bántalmazták. A disszociatív önazonosság-zavarban szenvedő felnőttek esetében ez 85%-ban, gyermekek esetében pedig 95%-ban bizonyítható is.
Jóllehet a disszociatív önazonosság-zavar leggyakoribb oka a gyermekkori bántalmazás, ez nem azt jelenti, hogy a személy által említett sajátos bántalmazás valóban meg is történt. Bizonyos közölt élmények egyes vonatkozásai nem világosak. Egyes betegeket nem ■bántalmaztak, de lényeges korai veszteséget éltek át, például szülő halála, súlyos testi betegség, vagy egyéb súlyosan megterhelő esemény.
mélyek sokat foglalkozhatnak öngyilkossági gondolatokkal, gyakran kísérelnek meg öngyilkosságot, valamint öncsonkítást is gyakran követnek el. Számos disszociatív önazonosság-zavarban szenvedő személy fogyaszt időnként kábítószereket vagy nagy mennyiségű alkoholt élete során.
A személyiségek váltakozása, valamint az, hogy az egyik személyiség magatartása nem tudatosul a másik személyiségben, az egyén életét zűrzavarossá teszi. Mivel az egyes személyiségek gyakran kapcsolatot tartanak fenn egymással, az egyének belső társalgások, és más személyiségek hangjának hallásáról számolnak be. Ez egyfajta hallucináció.
Néhány jellemző vonás a disszociatív személyiségzavarra:
- Különböző panaszok, melyek különböző időkben jelentkeznek
- Hullámzó teljesítőképesség, a munkahelyi és otthoni feladatok jó ellátásától a tehetetlenségig
- Súlyos fejfájások vagy egyéb testi fájdalmak
- Időtorzulások, időbeli tévedések, és amnézia
- Deperszonalizáció és derealizáció – az illető úgy érzi, hogy különválik önmagától és hogy környezete valószerűtlenné vált.
A disszociatív önazonosság-zavarban szenvedők gyakran hallanak másoktól olyan cselekedeteikről,
434
Elmegyógyászati kórképek
amelyekre nem emlékeznek. Mások olyan magatartásbeli változásaikról is említést tehetnek, amelyeket nem sikerül felidézniük. Olyan tárgyakra, termékekre vagy kéziratokra bukkanhatnak, amelyekkel nem tudnak elszámolni vagy képtelenek azokat felismerni. Önmagukra „mi” vagy „ő” névmásokkal utalnak. A legtöbb ember életének első 3-5 évéből sok mindenre nem emlékszik, azonban a disszociatív önazonosság-zavarban szenvedő egyének gyakran gyermekkoruk 6-11 éves időszakát sem képesek felidézni.
A disszociatív személyiségzavarban szenvedők kortörténetében jellegzetesen három vagy több különböző korábbi pszichiátriai diagnózis fordul elő, melyek nem reagáltak a kezelésre. Sokat foglalkoztatja őket az önuralom és a mások feletti uralom kérdése.
A disszociatív személyiségzavar diagnózisának megállapításához az orvosnak részletes belgyógyászati és pszichiátriai vizsgálatot kell végeznie, elsősorban a disszociatív tapasztalatokra vonatkozólag. A kórkép felismeréséhez speciálisan kifejlesztett beszélgetésformák segítenek hozzá. A beszélgetések hosszabb ideig is eltarthatnak, az orvos tanácsára a beteg a látogatások között naplót vezethet, továbbá a személyiségekkel való kapcsolatteremtésre hipnózis vagy gyógyszerhatás alatt végzett beszélgetések is felhasználhatók. Ezek az eljárások megnövelik annak az esélyét, hogy az egyén a kivizsgálás alatt egyik személyiségéből a másikba ugorjon át.
Az orvos fokozatosan felszínre hozza az egyes személyiségeket azáltal, hogy felkéri a beteget, hogy elméjének ahhoz a részéhez beszéljen, amely egy bizonyos magatartáshoz tartozott. Ez a magatartás lehet olyan, amire a beteg nem emlékszik, vagy úgy élte át, mintha inkább csak szemlélte volna, hogy mi történik (álomszerű vagy valószerűtlen átélés).
A disszociatív önazonosság-zavar kezelése pszichoterápiával történik, melyet általában hipnózis támogat. A tünetek ismétlődően megjelenhetnek és elmúlhatnak, de a betegség magától nem rendeződik. A gyógyszerelés bizonyos panaszokat enyhíthet, de magát a betegséget nem érinti.
A kezelés általában fáradságos és érzelmileg megterhelő. A személynek érzelmi kríziseket okozhatnak az egyes személyiségek cselekedetei, és a kétségbeesés, amely akkor léphet fel, amikor a terápia során a traumás élmények felidéződnek. Több alkalommal kórházi pszichiátriai kezelés válhat szükségessé a nehéz időszakok átvészelésére és a fájdalmas emlékek legyőzésére. Az orvos gyakran hipnózis segítségével férkőzik közel a
személyiségekhez, ily módon könnyíti meg közöttük a kapcsolatteremtést, valamint stabilizálja és egybeolvasztja őket. Ugyancsak hipnózis alkalmazható a nyomasztó emlékek kiváltotta lelki fájdalom csökkentésére.
Általában legalább 3-6 évig tartó, heti kettő vagy több pszichoterápiás beszélgetés szükséges. A beszélgetések célja a személyiségek egyetlen személyiséggé olvasztása, vagy a személyiségek olyan harmonikus együttműködésének elérése, mely tünetek nélküli normális életvitelt tesz lehetővé. A személyiségek egyesítése az ideális, azonban ez nem minden esetben érhető el. A beszélgetések fokozatosan ritkulnak, de csak néha fejeződnek be végérvényesen. A betegek időnként a lelki életükben felmerülő gondok megoldásának segítésére visszatérhetnek kezelőorvosukhoz.
A disszociatív önazonosság-zavarban szenvedők kórjóslata függ a tünetektől és a jellegzetességektől. Egyes személyeknek elsősorban disszociativ tünetei és poszttraumás jellegzetességei vannak, ami azt jelenti, hogy az önazonosság- és emlékezészavar mellet a nyomasztó emlékekkel, azok újra átélésével és visszaidézé- sével kapcsolatban szorongást élnek át. E betegek általában jól ellátják feladataikat és a kezeléssel teljesen meggyógyulnak. Másoknál azonban egyéb komoly pszichiátriai betegség, pl. személyiségzavar, kedélybetegség, táplálkozási zavarok, valamint kábítószer-függőség is fennáll. Az ilyen személyek állapota lassabban javul, kezelésük kevésbé sikeres vagy hosszabb ideig tart és több krízisen mennek keresztül. Végül egyes betegeknek nemcsak súlyos lelki problémáik vannak, hanem szoros kapcsolatban maradnak olyan személyekkel, akik állítólag bántalmazták őket. A kezelés gyakran hosszadalmas és bonyolult, célja inkább a tünetek enyhítése és csökkentése, mintsem az egyesítés elérése. Olykor még a rossz kórjóslatú beteg állapota is kielégítően javul a kezelés hatására, és a rendellenességet leküzdve gyors lépésekkel halad a teljes gyógyulás felé.
A deperszonalizációs zavart a testi vagy szellemi folyamatoktól való tartós vagy visszatérő elkülönültség érzése jellemzi.
Deperszonalizációs zavarban az egyén általában úgy érzi, mintha saját életének kívülálló megfigyelője lenne. A személy önmagát és a világot valótlannak és álomszerűnek élheti meg.
A deperszonalizáció egyéb pszichiátriai megbetegedés tünete is lehet. Valójában a harmadik leggyakoribb pszichiátriai tünet (a szorongás és depresszió után), és sokszor életveszélyes helyzet átélése, pl. baleset, háborús élmény, illetve súlyos betegség vagy sérülés után jelentkezik. Külön kórkép formájában a deperszonalizá-
Skizofrénia és a téveszmés betegségek
435
ciós zavart kiterjedten még nem tanulmányozták, ezért előfordulási gyakorisága és okai egyelőre ismeretlenek.
A deperszonalizációs zavarban szenvedő egyének önazonosságukat, testüket és életüket torzult formában érzékelik, ami kellemetlen érzéssel tölti el őket. A tünetek gyakran csak időszakosan jelentkeznek, a szorongás, a pánik és a félelmek (fóbiák) tüneteivel együtt. Ugyanakkor a tünetek évekig fennállhatnak, vagy évekre visszatérhetnek. A betegek olykor csak nagyon nehezen tudják leírni panaszaikat, és attól félhetnek, vagy azt hihetik, hogy meg fognak őrülni.
A deperszonalizációs zavarnak enyhe, átmeneti formái is vannak, amelyek csak kis mértékben befolyásolják a viselkedést. Egyes személyek képesek a zavarhoz alkalmazkodni, vagy gátolni képesek annak hatását. Másokat állapotuk miatt, folyamatosan gyötör a szorongás félnek, hogy megőrülnek, vagy a testükből jövő torz érzeteken, valamint az önmaguktól és a világtól való elidegenedés érzésén rágódnak. A szellemi gyötrődés gátolhatja őket a munkában és a mindennapi tevékenységek végzésében, és akár önellátásra képtelenné válhatnak.
A deperszonalizációs zavar diagnózisa a tüneteken alapul. A kivizsgálással az orvos kizárja egyéb szervi
betegség (pl. epilepszia), kábítószer-függőség, vagy más pszichiátriai kórkép lehetőségét. A speciális beszélgetések segíthetik az orvost a sajátos állapot felismerésében.
A deperszonalizáció érzése gyakran kezelés nélkül elmúlik. Terápia akkor szükséges, ha az állapot huzamosabb ideig fennáll, visszatér, vagy szenvedést okoz. Kezelésében a pszichodinámiás pszichoterápia, a viselkedésterápia és a hipnózis bizonyult hatékonynak, A azonban egyetlen kezelési mód sem hatásos az összes deperszonalizációs zavarban szenvedő beteg esetében. Egyeseknek a nyugtatok és az antidepresszánsok segítenek. A deperszonalizáció gyakran társul egyéb pszichiátriai kórképhez, vagy éppen ennek hatására jelentkezik, amit szintén kezelni kell. A deperszonalizációs zavar kialakulásával kapcsolatban bármely felvetődő oki tényezővel foglalkozni kell.
Bizonyos fokú enyhülést általában sikerül elérni. Sok esetben teljes gyógyulás is elérhető, elsősorban azoknál, akiknél a stresszes kiváltó ok a terápia során rendezhető. Bár sok esetben a kezelés nem jár teljes sikerrel, a betegek fokozatosan önmaguktól is javulhatnak.

Skizofrénia és a téveszmés
betegségek
A skizofrénia (schizophrenia) és a téveszmés betegség különálló kórformák, de lehetnek közös vonásaik, pl. paranoiditás, gyanakvás és irreális gondolkodás. A skizofrénia azonban viszonylag gyakori és súlyos elmebetegség, ami pszichózissal – a valóság elvesztésével – és az általános cselekvőképesség hanyatlásával jár. Ezzel szemben a téveszmés betegség sokkal ritkább és részleges, vagy körülírtabb működési képtelenséget jelent.
A skizofrénia súlyos elmebetegség, amit a valósághoz fűződő kapcsolat elvesztése (pszichózis), hallucinációk, téveszmék (téves vélekedések), kóros gondolkodás,
a munkaképesség és a társadalmi beilleszkedés felbomlása jellemez.
X skizofrénia világszerte jelentős közegészségügyi probléma. Előfordulása az egész világon valamivel kevesebb, mint 1%, noha alacsonyabb és magasabb előfordulást is észleltek már. Az Egyesült Államokban a skizofrén betegek a kórházi ágyak kb. egynegyedét foglalják el, és a társadalombiztosítás betegnapjainak mintegy 20%-t veszik igénybe. A skizofrénia sokkal elterjedtebb, mint az Alzheimer-kór, a cukorbetegség vagy a szklerózis multiplex.
▲ lásd az 389. oldalt
436
Elmegyógyászati kórképek
Sok betegség mutat hasonlóságot a skizofréniával. Azokat a betegségeket, amelyek emlékeztetnek a skizofréniára, de a tünetek 6 hónapnál rövidebb ideig állnak fenn skizofreniform betegségnek nevezik. Azokat a betegségeket, amelyekben a pszichotikus tünetekkel járó epizódok legalább egy napig, de kevesebb mint egy hónapig állnak fenn, rövid pszichotikus betegségnek nevezik. Azokat a betegségeket, amelyeket hangulati tünetek jellemeznek, mint pl. depresszió vagy mánia, a skizofrénia jellegzetesebb tüneteinek egyidejű fennállásával, skizoaffektív betegségnek hívják. Azt a személyiségzavart, amelynek a skizofréniához hasonló tünetei vannak, de a tünetek nem olyan súlyosak, hogy a pszichózis kritériumának megfeleljenek, skizotipusos személyiségzavarnakA nevezik.
Jóllehet a skizofrénia sajátos oka nem ismert, a betegségnek egyértelműen biológiai alapja van. Számos szaktekintély a „sérülékenység-stressz” modellt fogadja el, amely szerint a skizofrénia a biológiailag sérülékeny egyedeknél fordul elő. Hogy mi tesz valakit sérülékennyé a skizofréniával szemben, nem tudjuk, de ide sorolható a genetikai hajlam, a születés előtt, közben és után jelentkező problémák, vagy az agy vírusos fertőzése. Az információ-feldolgozás nehézsége, a figyelmetlenség, gyengülő képesség a társadalmilag elfogadható viselkedésre, valamint általában a problémák legyőzésében mutatkozó általános gyengeség jelezheti a sérülékenységet. Ebben a modellben a környezeti megterhelések, például a megterhelő életesemények, vagy az élvezeti szerekkel való visszaélések miatt lép fel a skizofrénia a sérülékeny személyekben.
A skizofrénia férfiaknál leggyakrabban 18 és 25 éves kor között, nőknél 26 és 45 éves kor között veszi kezdetét. Nem ritka azonban a gyermekkori, vagy korai serdülőkori,■ illetve az időskori kezdet sem. A kialakulás lehet gyors, néhány napos vagy hetes periódusban, de lehet lassú és alattomos is, amikor éveket vesz igénybe.
A tünetek súlyossága és típusa jelentősen eltérhet a skizofréniás betegek között. Összességében a tünetek
három fő csoportba sorolhatók: téveszmék és hallucinációk; gondolkodászavarok és bizarr viselkedés; valamint hiány- (deficit) vagy negatív tünetek. A betegnek lehet csak egyik csoportba, de mindhárom csoportba tartozó tünete is. A tünetek elég súlyosak lehetnek ahhoz, hogy zavarják a munkaképességet, az együttműködést másokkal és az önellátást.
A téveszmék téves viselkedések, amelyek rendszerint az észlelések vagy tapasztalatok hibás értelmezésén alapulnak. A skizofrén betegnek például üldöztetéses téveszméi lehetnek, azt képzeli hogy zaklatják, követik, becsapják és kémkednek utána. Lehetnek vonatkoztatá- sos téveszméik, azt hiszik, hogy könyvek, újságok vagy dalszövegek részletei kifejezetten rájuk vonatkoznak. Lehet gondolatelvonási vagy gondolatbeillesztési téveszméjük, amikor azt hiszik, hogy mások olvasni képesek a gondolataikban, hogy gondolataikat továbbítani tudják másoknak, vagy hogy külső erők gondolatokat és impulzusokat tudnak rájuk kényszeríteni. Hanghallási, látási, szaglási, ízlelési és tapintási hallucinációk fordulhatnak elő, de a hanghallucinációk (auditoros hallucinációk) fordulnak elő a leggyakrabban. A betegek viselkedésüket kommentáló hangokat hallhatnak, párbeszédet, vagy kritikai és sértő megjegyzéseket.
A gondolkodászavar a szétesett gondolkodásra utal, ami akkor lesz nyilvánvaló, mikor a beszéd összefüggéstelenné válik, egyik témáról a másikra ugrik és elveszíti célirányosságát. A beszéd lehet enyhén széteső, vagy teljesen összefüggéstelen és érthetetlen. A bizarr viselkedés gyerekes butaság, izgatottság, szokatlan megjelenés, higiénés vagy életvezetési különcségek formájában jelentkezhet. A katatóniás mozgászavar a bizarr viselkedés szélsőséges formája, melyben a beteg valamilyen merev tartást vesz fel és ellenáll minden elmozdítási kísérletnek, vagy éppen ellenkezőleg, céltalan és ok nélküli mozgásos tevékenységet mutat.
A skizofrénia hiány vagy negatív tünetei közé tartozik az érzelmek eltompulása, a beszéd szegényessége, a szexuális orgazmus hiánya (anhedónia) és az aszocialitás. Az érzelmek tompasága az érzelmek elsi- városodására utal. A beteg arca mozdulatlannak tűnhet, kevés szemkontaktust létesít és hiányzik az érzelmek kifejezése. Azok az események, amelyek másokat megnevettetnek vagy sírásra késztetnek, náluk hatástalanok. A beszéd szegényessége gondolatszegénységre utal, ami a beszéd mennyiségének csökkenésében nyilvánul meg. A kérdésekre adott válaszok tömörek, egykét szavasok lehetnek, ami a belső üresség benyomását kelti. Az anhedónia az öröm átélésének csökkent képességére utal; a beteg kevés érdeklődést mutat koráb-
A lásd a 426. oldalt
■ lásd az 1317. oldalt
Skizofrénia és a téveszmés betegségek
437
bi tevékenységei iránt és több időt tölt haszontalan dolgokkal. Az aszocialitás a mások iránti érdeklődés csökkenésére utal. A negatív tünetek gyakran társulnak általános indítékszegénységgel, a szándékok és célok elvesztésével.
Egyes kutatók úgy vélik, hogy a skizofrénia egységes betegség, míg mások szerint olyan szindróma (tünetek összessége), amelynek több betegség képezi az alapját. A skizofrénia alcsoportjait azért határozták meg, hogy a betegeket viszonylag egységes csoportokba sorolhassák. Egy adott betegnél azonban az alcsoport idővel változhat.
A paranoid skizofréniát a téveszmék és a hang hal- lucinációk uralma jellemzi; a szétesett beszéd és az érzelemzavar kevésbé kifejezett. A hebefréniás vagy szétesett skizofréniát a felbomlott beszéd és viselkedés, és a sivár vagy nem odaillő érzelmek jellemzik. A katatón skizofréniában a testi tünetek dominálnak, pl. mozdulatlanság, vagy szélsőséges mozgásos tevékenység és bizarr testhelyzetek felvétele. A differenciálatlan skizofréniában gyakran az összes csoport tünetei megtalálhatóak: téveszmék és hallucinációk, gondolkodás zavarok és bizarr viselkedés, és a hiány vagy negatív tünetek.
Újabban a skizofréniát a negatív vagy hiánytünetek jelenléte és súlyossága szerint osztályozzák. A negatív vagy hiánytünetes skizofrénia alcsoportban a negatív tünetek, pl. az elsivárosodott érzelmi élet, indítékszegénység, és a csökkent céltudatosság állnak előtérben. A hiánytünetek nélküli vagy paranoid skizofréniában a téveszmék és hallucinációk állnak előtérben, és viszonylag kevés negatív tünet figyelhető meg. A hiánytünetek nélküli skizofréniában szenvedők kilátásai jobbak és jobban reagálnak a kezelésre is.
A skizofrénia diagnosztizálására nincs pontosan körülírt vizsgálati eljárás. A pszichiáter a beteg kortörténetének és tüneteinek átfogó értékelésére alapozza a kórismét. A skizofrénia diagnózisának kimondásához a tüneteknek legalább 6 hónapig fenn kell állniuk, és a munkahelyi, iskolai, vagy szociális teljesítmény határozott romlásával kell társulniuk. A családtól, barátoktól vagy tanároktól szerzett tájékozódás gyakran fontos lehet a betegség kezdetének megállapításához.
Az orvosnak ki kell zárnia azt a lehetőséget, hogy a beteg pszichotikus tüneteit kedélybetegség okozza.A
Gyakran végeznek laboratóriumi vizsgálatokat az élvezeti szerekkel való visszaélés, az esetleges belgyógyászati, neurológiai, vagy hormonális betegségek kizárására, melyek pszichotikus tünetekkel járhatnak. E kórképek közé tartozhatnak az agydaganatok, temporális epilepszia, autoimmun betegségek, Huntington-kór, májbetegség, illetve a gyógyszer-mellékhatások.
A skizofréniás betegeknél kóros agyi elváltozások mutathatók ki komputertomográfiás (CT) vagy a mágneses rezonancia (MRI) vizsgálattal. Az eltérések azonban nem elég jellegzetesek ahhoz, hogy az egyes esetekben segítsék a skizofrénia diagnosztizálását.
Rövid távon (1 év) a skizofrénia kimenetele elsősorban attól függ, hogy a beteg mennyire tartja be a gyógyszerszedési előírásokat. Gyógyszeres kezelés nélkül a skizofréniás epizódot átélők 70-80%-ánál visszaesés következik be 12 hónapon belül, és újabb skizofréniás epizódon mennek keresztül. A gyógyszer folyamatos szedése a visszaesési arányt kb. 30%-ra csökkentheti.
Hosszabb távon a skizofrénia prognózisa változó. Általában a betegek egyharmada tartósan jelentős javulást mutat, egyharmaduknál elérhető ugyan némi javulás, de az visszaesésekkel és maradandó rendellenességekkel társul, a fennmaradó egyharmad pedig súlyosan és tartósan cselekvésképtelen marad. Jó prognózist jelenthet a betegség hirtelen kezdete, az idősebb kor a betegség jelentkezésekor, a betegség előtti készségek és adottságok jó színvonala, és a paranoid vagy hiánytünetek nélküli alcsoporthoz tartozás. Rossz prognózisra utal a betegség fiatalkori jelentkezése, rossz közösségi és hivatásbeli teljesítmény a betegség előtt, a skizofrénia előfordulása a családban, és a hebefréniás vagy hiánytünetes alcsoportba tartozás.
A skizofréniában kb. 10%-os az öngyilkosság kockázata. A betegség általában 10 évvel csökkenti az érintettek élettartamát.
A kezelés általános célja a pszichotikus tünetek csökkentése, a tünetekkel járó epizódok és a cselekvőképesség romlásának megakadályozása; és annak a tá-
▲ lásd a 402. oldalt
438
Elmegyógyászati kórképek
Antipszichotikus gyógyszerek: hogyan hatnak?
Az antipszichotikus gyógyszerek a hallucinációk, téveszmék, felbomlott gondolkodás és agresszió kezelésére a leghatékonyabbak. Az antipszichotikus gyógyszereket főként a skizofrénia kezelésére használják, de hatásosak a fenti tünetek kezelésére akkor is, ha azok mánia, demencia vagy akut mérgezés (pl. amfetaminok) talaján alakulnak ki.
Az első hatásos antipszichotikus gyógyszer, a klórpromazin 1955-ben került forgalmazásra. Azóta több mint egy tucat hasonló antipszichotikus gyógyszert fejlesztettek ki, pl. flufe- nazin, haloperidol, perfenazin, és tioridazin, hogy csak néhányat említsünk. A hagyományos antipszichotikus szerek mind azonos módon hatnak: gátolják az agyi dopamin receptorok működését. A dopamin ún. neurotranszmit- ter, vagyis olyan kémiai anyag, amely elősegíti az elektromos impulzusok továbbítását az idegpályákon és az egyes idegek között. A túlzott dopamin aktivitás hallucinációkkal és téveszmékkel jár. A dopamin receptorok blokkolása csökkentheti ezeket a tüneteket.
A hagyományos antipszichotikus gyógyszerek eltérhetnek erősségükben (magas vagy alacsony hatékonyság), mellékhatásaikban (inkább nyugtató hatású vagy inkább izommerevséget okozó) és az alkalmazás módjában (szájon át vagy injekcióban). Mivel a hagyományos antipszichotikus gyógyszerek hatékonysága a skizofrénia tüneteinek kezelésében közel egyforma, a megfelelő gyógyszer kiválasztását esetenként a mellékhatások, vagy az egyes betegek tűrőképessége szabja meg.
Az antipszichotikus gyógyszerek viszonylag új csoportja működését az agy dopamin és szerotonin (egy másik neurotranszmitter) receptorainak egyidejű blokkolásával fejti ki. A klozapin ilyen típusú szer. A klozapin hatásosabb a skizofrénia tüneteinek kezelésében, mint a hagyományos antipszichotikus gyógyszerek. Ugyanakkor, mivel súlyos mellékhatásai lehetnek, pl. a fehérvérsejtek számának veszélyes zuhanása, csak azoknál a betegeknél szabad alkalmazni, akik a hagyományos gyógyszerekre nem reagálnak.
mogatása, hogy a cselekvőképesség a lehető legmagasabb szinten fennmaradjon. Az antipszichotikus gyógyszerek, a rehabilitáció, és a közösségi támogatással végzett tevékenységek, illetve a pszichoterápia a kezelés három legjelentősebb eszköze.
Az antipszichotikus gyógyszerek hatékonyan csökkenthetik vagy megszüntethetik az egyes tüneteket, pl. téveszméket, hallucinációkat vagy felborult gondolkodást. Ha a heveny tünetek lezajlottak, az antipszichotikus gyógyszerek további folyamatos szedése jelentősen csökkentheti a további epizódok előfordulásának valószínűségét. Az antipszichotikus gyógyszereknek sajnálatosan jelentős mellékhatásaik vannak, ilyenek lehetnek a szedáció, izommerevség, kézremegés és testsúlygyarapodás. Ezek a gyógyszerek tardiv diszkinéziát is okozhatnak, ami akarattól független mozgászavar és leggyakrabban az ajkak és a nyelv görcsös, szabálytalan mozgásából, illetve a kezek és lábak csavarodó mozgásából áll. A tardiv diszkinézia nem feltétlenül szűnik meg a gyógyszerek elhagyása után.
A tartósan megmaradó tünetnek jelenleg nincs hatásos kezelési módja.
A skizofrén betegek kb. 75%-a reagál a hagyományos antipszichotikus szerekre, mint amilyenek pl. a klórpromazin, flufenazin, haloperidol, vagy tioridazin. A fennmaradó 25% mintegy felénél egy viszonylag új antipszichotikus gyógyszer, a klozapin hatásos lehet. Mivel a klozapinnak súlyos mellékhatásai lehetnek, pl. görcsrohamok, vagy a csontvelő működésének esetleg halálos kimenetelű elnyomása, általában csak olyan betegeknél használják, akikre az egyéb antipszichotikus gyógyszerek nem hatnak. A klozapint szedőknél hetente kell ellenőrizni a fehérvérsejtszámot. Kutatások folynak olyan gyógyszerek kifejlesztésére, melyeknek nincsenek a klozapinéhoz hasonló súlyos mellékhatásaik. A rizperidon már kapható, és néhány további gyógyszer az USA hatósága (FDA) jóváhagyását várja.
A rehabilitáció és a közösség által támogatott csoportos tevékenységek célja a társadalmi túlélés-
Skizofrénia és a téveszmés betegségek
439
hez szükséges készségek elsajátítása. Ezek a készségek alkalmassá teszik a skizofréniás betegeket az önálló munkára, vásárlásra, önellátásra, háztartás vezetésére és másokkal való együttélésre. Noha súlyos visszaeséseknél, vagy ha a beteg önmagára és másokra nézve veszélyt jelent, szükséges lehet a beteg akaratától független kórházi kezelés, a cél mégis az, hogy a skizofréniás beteg a társadalomban éljen. A cél elérése érdekében egyes betegeknek felügyelt lakásokban vagy közösségi házakban kell élniük, ahol gondoskodnak a felírt gyógyszerek bevételéről.
A skizofréniás betegek kis hányada képtelen az önálló életre, egyrészt súlyos, gyógyíthatatlan tüneteik miatt, másrészt a közösségben éléshez szükséges készségek elégtelen volta miatt. Számukra védett és támogatott környezetben történő elhelyezés indokolt.
A kezelés további fontos része a pszichoterápia. A pszichoterápia célja általában a együttműködést biztosító kapcsolat kialakítása a beteg, a család és az orvos között. Ezzel az eljárással a beteg képes lehet betegsége és a tennivalók megértésére, az előírt antipszichotikus gyógyszerek szedésére, valamint az állapotát kedvezőtlenül befolyásoló események feldolgozására.
A téveszmés betegséget egy vagy több, legalább egy hónapig fennálló téves vélekedés jellemzi.
A skizofréniával szemben a téveszmés betegség viszonylag ritka, és a cselekvőképességet kevésbé érinti. A betegség általában a felnőttkor középső vagy késői szakaszában jelentkezik először.
A téveszmés betegség téveszméi általában nem bizarr jellegűek, és olyan helyzetekre vonatkoznak, amelyek a mindennapi életben is elképzelhetőek, pl. a beteget valaki követi, mérgezi, megfertőzi, távolról imádja, vagy a házastársa, illetve szerelme megcsalja.
Az erotomán altípusnál a téveszmék középpontjában a beteg szerelmi kapcsolata áll. Gyakran próbál kapcsolatot teremteni a téveszme alanyaival telefonon, levélben, de az ellenőrzés és titkos követés sem ritka. A téveszmével kapcsolatos viselkedés a törvénnyel való összeütközéshez vezethet.
A grandiózus altípusnál a beteg meggyőződése, hogy valamiben igen tehetséges, vagy fontos dolgot talált fel.
A féltékeny altípusnál a beteg biztos abban, hogy házastársa vagy szeretője megcsalja. A vélekedés téves következtetéseken alapul, amit kétes „bizonyítékok”
támasztanak alá. Ilyen helyzetben a fizikai bántalmazás lehetősége komoly veszélyt jelent.
Az üldöztetéses altípusban a beteg azt hiszi, hogy összeesküdtek ellene, kémkednek utána, rágalmazzák, molesztálják. A beteg állandóan bírósághoz és más állami szervekhez fordul, hogy igazságot szolgáltassanak neki. A képzelt üldözés miatt erőszakhoz folyamodhat.
A szomatikus altípus testi működésekkel vagy tulajdonságokkal, pl. képzelt testi torzulással, szaggal vagy élősködővel foglalkozik.
A téveszmés betegség korábbi paranoid személyiségzavarból eredhet.A A paranoid személyiségzavar a fiatal felnőttkorban kezdődik és az emberek, illetve azok indítékai iránti mély bizalmatlanságban és gyanakvásban nyilvánul meg. A korai tünetek közé tartozik a kihasználtság érzése, a barátok hűségének és megbízhatóságának megkérdőjelezése, fenyegetés kiolvasása ártatlan megjegyzésekből és eseményekből, hosszú haragtartás, azonnali reagálás a vélt sérelmekre.
A téveszmével kapcsolatba hozható egyéb speciális okok kizárása után az orvos a diagnózist elsősorban a beteg kórtörténetére alapozza. Az orvos számára különösen fontos a veszélyesség fokának felmérése, különösen annak megítélése, hogy a beteg milyen mértékben hajlandó téveszméi szerint cselekedni.
A téveszmés betegség általában nem okoz súlyos hanyatlást vagy változásokat a személyiségben. Ugyanakkor a beteg egyre jobban belebonyolódhat téveszméibe. A legtöbb beteg munkaképes marad.
A jó orvos-beteg kapcsolat elősegíti a téveszmés betegség kezelését. Kórházi kezelésre lehet szükség, ha az orvos a beteget veszélyeztetőnek ítéli. Antipszichotikus gyógyszereket általában nem alkalmaznak, de bizonyos esetekben hatásosak lehetnek a tünetek elnyomásában. A hosszú távú kezelés célja a személyiség téveszmés irányultságainak eltolása építő jellegű és örömet okozó terület felé, jóllehet ez általában nehezen érhető el.
▲ lásd a 426. oldalt
440
![]()
Kábítószer-függőség és addikció
Az addikció kényszerítő erejű cselekvés és megrögzött elkötelezettség bizonyos tevékenységgel kapcsolatban. A tevékenység lehet szerencsejáték vagy csaknem bármely anyag, pl. kábítószer fogyasztása. A kábítószerek vagy pszichés függőséget, vagy pszichés és testi függőséget okozhatnak.
A pszichés függőség az örömérzést kiváltó, vagy a feszültséget csökkentő és a kellemetlen közérzet elkerülését biztosító szer ismételt fogyasztásának kívánásán alapul. A pszichés függőséget kiváltó szerek általában az agyműködést befolyásolják, és az alábbi hatások közül eggyel vagy többel rendelkeznek:
- A szorongás és feszültség oldódása
- Emelkedett hangulat, eufória, vagy egyéb kellemes hangulatváltozás
- Megnövekedett szellemi és testi teljesítőképesség érzése
- Az érzetek megváltozott észlelése
A pszichés függőség lehet kifejezetten erős és nehezen legyűrhető, különösen gyakori a központi idegrendszerre ható hangulat- és érzékelés-módosító szerek esetében.
A kábítószer-függő személy számára a kábítószerrel kapcsolatos tevékenység a mindennapi élet oly jelentős részét veszi igénybe, hogy az addikció általában gátolja a munkavégzést, a tanulást, vagy megzavarja a normális családi és baráti kapcsolatokat is. Súlyos függőség esetén az egyén gondolatai és cselekedetei főként a szer beszerzésére és bevételére irányulhatnak. A kábítószeres személy mesterkedhet, hazudhat és lophat az addikció folytatása érdekében. A kábítószer rabjai nehezen tudnak lemondani a szer használatáról és bizonyos önmegtartóztató időszakok után gyakran visszatérnek hozzá.
Bizonyos szerek testi függőséget okoznak, azonban ezt nem mindig kíséri pszichés függőség. Testi függőséget okozó szerek esetén a szervezet hozzászokik a folyamatosan fogyasztott anyaghoz, ez toleranciához és a használat abbamaradásakor megvonásos tünetekhez vezet. Tolerancián a kábítószer adag fokozatos növelésének szükségességét értjük, az eredetileg kisebb mennyiséggel elért hatás kiváltása érdekében. A megvonásos tünetek akkor jelentkeznek, ha a szer használata abbamarad, vagy a hatását ellenszer gátolja. A megvonást átélő egyén rosszul érzi magát, és számos
tünete, pl. fejfájás, hasmenés, vagy remegés (tremor) jelentkezhet. A megvonás súlyos, akár életet veszélyeztető betegséget válthat ki.
A kábítószer-abúzus többet jelent a drog élettani hatásánál. Például a rákos betegek, akiknek fájdalmát hónapokig vagy évekig ópiát származékokkal pl. morfiummal kezelik, szinte sohasem válnak kábítószeresekké, jóllehet testi függőség kialakulhat. A kábítószer- abúzus fogalmát azonban inkább a rendellenes és a társadalmi normáktól eltérő viselkedés határozza meg. Csaknem minden társadalom írott történelme során jóváhagyta bizonyos pszichoaktív szerek használatát, még az ismerten egészségtelen szerekét is. A hangulatmódosító anyagok, mint pl. az alkohol vagy a hallucinogén gombák fontos szerepet játszanak bizonyos vallási szertartásokban. Egyes társadalmak olyan anyagokat fogadnak el, melyeket mások nem engedélyeznek. Előfordulhat, hogy amit korábban elfogadtak, később tiltják.
Az USA-ban ez az orvosi szakkifejezés: „kábítószer-abúzus ” rendellenes viselkedést és alkalmazkodási zavart jelent, de nem jelent kábítószerek által kiváltott függőséget. Köznyelvi szinten a drog-abúzus gyakran a tiltott szerek kísérletező vagy felüdülési használatát, legális szerek gondokat könnyítő, tüneteket csökkentő alkalmazását jelenti az orvos megkerülésével, és kábítószerek használatát a függőség kialakulásáig. A kábítószer-abúzus minden társadalmi-gazdasági csoportban előfordul, magasan képzett személyeket és szakembereket, valamint tanulatlan, munkanélküli személyeket egyaránt érint.
Bár a kábítószerek hatása igen erős, az egyén hangulata és a bevétel körülményei nagymértékben meghatározzák hatásukat. Például az alkoholfogyasztást megelőzően szomorú egyén elkeseredettsége fokozódhat az alkohol hatásának kialakulása után. Ugyanaz a személy az alkohol hatására jókedvre derülhet, ha olyan barátokkal iszik együtt, akik az alkoholtól vidámak lesznek. Ezért nem mindig látható előre, hogy ugyanaz a személy a különböző alkalmakkor adott szerekre milyen módon reagál.
A kábítószer-függőség kialakulása bonyolult és nem teljesen tisztázott folyamat. Függ a szer vegyi tulajdonságaitól, hatásaitól, a használó egyéniségétől, és más hajlamosító feltételektől, pl. öröklött jellemzők, a tár-
Kábítószer-függőség és addikció
441
| Függőséget okozó szerek | ||
| Szer | Pszichés függőség | Testi függőség |
| Depresszánsok (lehangolok) | ||
| Alkohol | Van | Van |
| Narkotikumok. | Van | Van |
| Altatószerek (hipnotikumok) | Van | Van |
| Benzodiazepinek (szorongásoldó szerek) | Van | Van |
| Oldószerek (belélegezhető szerek) | Van | Lehetséges |
| Illékony nitritek | Lehetséges | Valószínűleg nincs |
| Stimulánsok (serkentők) | ||
| Amfetamin | Van | Van |
| Metarrifetamin (speed) | Van | Van |
| Metilén-dioxi-metamfetamin (MDMA, Ecstasy, Adam) | Van | Van |
| Kokain | Van | Van |
| 2,5-dimethoxy-4-methylamphetamin (DÓM, STP) | Van | Van |
| Fenciklidin (PCP, angyalpor) | Van | Van |
| Hallucinogének | ||
| Lizergsav-dietilamid (LSD) | Van | Lehetséges |
| Marihuána | Van | Lehetséges |
| Meszkalin | Van | Lehetséges |
| Pszilocibin | Van | Lehetséges |
sadalmi feszültségek. Nevezetesen, a kipróbálástól az alkalmi használatig, majd a tolerancia és dependencia kialakulásáig tartó folyamat részleteiben alig ismert. A családi előzmények alapján az addikció kialakulása szempontjából magas veszélyeztetettségű egyéneknél nem sikerült kimutatni, hogy a kábítószer használatra adott válaszuk biológiailag vagy élettanilag eltérő lenne, bár bizonyos vizsgálatok arra utalnak, hogy az alkoholistáknak az alkohol hatására genetikusán csökkent válaszkészségük lehet.
Sokat foglakoztak az ún. addiktív személyiséggel. A függőségben élő egyéneknek gyakran csökkent az önértékelésük, éretlenek, könnyen érik őket kudarcok a személyes gondok megoldásában és a másik nemmel kapcsolatosan nehézségeik vannak. Megpróbálnak ki
menekülni a valóságból, félénk, visszahúzódó és lehangolt személyiségeknek írják le őket. Egyesek élettörténetében gyakran fordulnak elő öngyilkossági kísérletek vagy öncsonkítások. Néha függő személyiségekként jellemzik őket, akik kapcsolataikban támaszt keresnek, és nehezen gondoskodnak magukról. Mások nyíltan és öntudatlanul dühöngenek és fékezetlen szexuális megnyilvánulásaik vannak; ők a kábítószert viselkedésük szabályozására szedhetik. A bizonyítékok azonban arra utalnak, hogy e jellemző vonások nagy részét a hosszú távú addikció eredményezi, és nem feltétlenül előzik meg a droghasználatot.
Néha a családtagok és barátok viselkedése lehetővé teszi a kábítószerfüggő egyén számára a drog- vagy az alkohol-abúzus folytatását; ezeket az egyéneket társ-
442
Elmegyógyászati kórképek
Az alkohol hatása a nem alkoholistákra
Az alkohol vérszintje Hatások
| 0,05 (50 mg/dl)* | Társasági jókedv; csendesség |
| 0.08 (80 mg/dl) | Csökkent koordináció (csökkent szellemi és testi teljesítőképesség) Lassult reflexek (mindkettő károsítja az autóvezetést) |
| 0,10 (100 mg/dl) | Feltűnően károsodott koordináció |
| 0.20 (200 mg/dl) | Zavartság. Csökkent emlékezőképesség. Súlyos ittasság (képtelen megállni a lábán) |
| 0.30 (300 mg/dl) | Eszméletvesztés |
| 0,40 (400 mg/dl) | Kóma, halál |
| *Az egy deciliter vérben lévő alkohol mennyisége miligrammban megadva | |
függőknek tekintik („engedélyező” személyeknek is nevezik őket). A társfüggők betegnek kiálthatják ki a kábítószerezőt, vagy viselkedéséért kimenthetik. Példának okáért egy barát azt mondhatja: „Péter nem a falat akarta kilyukasztani az öklével, csak kissé ideges lett, mert elfogyott a bárban a kedvenc söre”. A társfüggő személy kérheti a drogfüggő egyént a kábítószervagy alkoholfogyasztás abbahagyására, de csak ritkán tesz bármi egyebet annak érdekében, hogy az megváltoztassa magatartását.
A családtagnak vagy barátnak, aki törődik a kábítószeres vagy alkoholista személlyel, bátorítania kell az egyént a szer fogyasztásának abbahagyására és kezelési programban való részvételre. Ha az egyén elutasítja
a segítséget, a családtag vagy barát a rendszeres kapcsolat megszakításával is megfenyegetheti. Ez kemény megközelítésnek tűnhet, de szakember által irányított beavatkozással társítható. Ez egyik meggyőzési lehetőség lehet a magatartási változás szükségességére.
A terhes kábítószer-szedők magzatukat is kiteszik az általuk használt szer hatásának. Gyakran nem ismerik be kezelőorvosuknak és a nővéreknek, hogy rendszeresen kábítószert vagy alkoholt fogyasztanak. A magzatban testi függőség alakulhat ki. A szülés után nem sokkal az újszülöttben súlyos, akár halálos kimenetelű megvonási tünetek jelentkezhetnek,A főként ha az anya addikciója nem jutott az orvos vagy a nővérek tudomására. A megvonásos tüneteket túlélő gyermekeknél számos egyéb probléma is előfordulhat.
Végül komoly gondot okoz az illegális kábítószerek esetén az, hogy nem mindig azt tartalmazzák, aminek állítják. A törvényen kívüli drogoknál nem létezik minőségi ellenőrzés, és a rossz minőség (széles skálán változó hatékonyság, vagy akár megtévesztő drogtartalom) a droghasználat további kockázati tényezőjét jelenti.
Az alkoholizmus idült betegség, melyre a szándékozottnál nagyobb mennyiség elfogyasztása, sikertelen kísérlet az ivás abbahagyásra, és a kedvezőtlen társadalmi és foglalkozási következmények ellenére folytatott alkoholfogyasztás jellemző.
Az alkoholizmus gyakori jelenség. Az USA-ban a felnőtt lakosság csaknem 8%-a küzd alkoholfogyasztási gondokkal. A férfiak négyszer gyakrabban válnak alkoholistává, mint a nők. Minden korosztályban mutatkozik fogékonyság. Növekvőben van a gyermekek és serdülők alkoholfogyasztása, különösen végzetes következményekkel.
Az alkohol hatására mind pszichés, mind testi függőség kialakul. Az alkoholizmus általában gátolja a társadalmi beilleszkedés és a munkavégzés képességét, és sok egyéb romboló magatartásformához vezet. Az alkoholisták gyakran, olykor naponta lerészegednek. Az ittasság szétzüllesztheti a családi és társadalmi kapcsolatokat, gyakori a válás. A rendszeres távolmaradás a munkahelyről munkanélküliséghez vezethet. Az alkoholisták gyakran képtelenek magatartásuk szabályozására, ittasan vezetnek, és esések, verekedések vagy gépjárműbalesetek következtében testi sérüléseket szenvednek. Egyes alkoholisták is hajlamossá válhatnak erőszakos cselekményekre.
▲ lásd az 1214. oldalt
Kábítószer-függőség és addikció
443
Az alkoholizmus oka ismeretlen, de az alkoholfogyasztás nem az egyetlen tényező. Az alkoholt fogyasztó emberek kb. 10%-a válik alkoholistává. Az alkoholizmus előfordulása az alkoholisták vérrokonai körében gyakoribb, mint a találomra kiválasztott egyéneknél. Továbbá, nagyobb valószínűséggel alakul ki az alkoholisták biológiai gyermekeiben, mint a fogadott gyermekek esetében, ami arra utal, hogy az alkoholizmus genetikai vagy biokémiai károsodást is magában foglal. Egyes kutatások arra utalnak, hogy az alkoholizmus szempontjából veszélyeztetett személyek nehezebben kerülnek ittas állapotba, mint a nem alkoholisták, azaz agyuk kevésbé érzékeny az alkohol hatásaira.
A lehetséges genetikai károsodástól eltekintve, bizonyos háttérkörülmények és személyiségi jellegzetességek is fogékonnyá tehetik az egyént az alkoholizmus kialakulására. Gyakran származnak tönkrement otthonból, kapcsolatuk a szülőkkel megromlott. Hajlamosak az elszigeteltség, egyedüllét, félénkség, lehangolt- ság érzésére vagy ellenséges érzelmekre. Önpusztító tevékenységet fejthetnek ki, és szexuálisan éretlenek lehetnek. Mindamellett az alkohol-abúzus és -tüggőség annyira gyakori, hogy minden személyiségi típusban találhatók alkoholisták.
Az alkohol gyorsan felszívódik a vékonybélből a vérkeringésbe. Mivel felszívódása gyorsabb, mint lebomlása és kiválasztódása, a vér alkoholszintje gyorsan emelkedik. A vérben lévő alkohol kis mennyisége változatlan formában ürül a vizelettel, verítékkel és a kiiégzett levegővel. Az alkohol legnagyobb része a májban bomlik le, és a tiszta alkohol minden egyes milliliteré 7 kalóriát eredményez.
Az alkohol azonnal csökkenti az agy működését; ennek mértéke a vérszinttől függ – minél magasabb a vérszint, annál nagyobb a károsodás. Az alkohol szintje mérhető a vérből, vagy felbecsülhető a kiiégzett levegő mintájában lévő mennyiség mérésével. Az államok törvényei korlátozzák a vezetés közben engedélyezett véralkohol szintet. Az USA-ban a legtöbb államban ez az érték 0,1 (1 deciliter vérben 100 milligramm alkohol), de más államokban (pl. Kaliforniában) a határ 0,08. Már a 0,08-as érték is csökkentheti a biztonságos vezetés képességét. ((Magyarországon a törvény a határt 0,00 értéken határozza meg, vagyis vezetés közben egyáltalán nem lehet a vérben alkohol.))
Nagy mennyiségű alkohol tartós fogyasztása számos szervet károsít, elsősorban a májat, az agyat és a szívet. Akárcsak számos egyéb élvezeti szer, az alko
| A huzamos alkoholfogyasztás hatásai | |
| Károsodás típusa | Hatás |
| Táplálkozási | |
| Alacsony folsav- szint | Vérszegénység, magzati károsodások |
| Alacsony vasszint | Vérszegénység |
| Alacsony niacin- szint | Pellagra (bőrkárosodás, hasmenés, depresszió) |
| Gyomor-bélrendszeri | |
| Nyelőcső | Gyulladás (özofagitisz), rák |
| Gyomor | Gyulladás (gasztritisz), fekélyek |
| Máj | Gyulladás (hepatitisz), cirrózis (májzsugor), rák |
| Hasnyálmirigy | Gyulladás (pankreatitisz), alacsony vércukor szint, rák |
| Keringési | |
| Szív | Szívritmuszavar (aritmia), szívelégtelenség |
| Erek | Magas vérnyomás, érelmeszesedés (ateroszklerózis), agyvérzés (sztrók) |
| Idegrendszeri | |
| Agy | Zavartság, csökkent koordináció, rövid távú memória károsodása (a közelmúlt eseményeinek elfelejtése), pszichózis |
| Idegek | A mozgás irányítását végző alsó és felső végtagi idegek károsodása (járászavar) |
hol is hajlamosít tolerancia kialakulására. Ezért azok az egyének, akik rendszeresen több, mint két italt fo
444
Elmegyógyászati kórképek
gyasztanak naponta, több alkoholt fogyaszthatnak el egyszerre anélkül, hogy ittas állapotba kerülnének, mint a nem alkoholisták. Az alkoholistáknál az egyéb depresszánsokkal (nyugtatok, altatók) szemben is kialakulhat tolerancia; például a barbiturátokat vagy ben- zodiazepin származékokat szedő egyéneknek általában magasabb adagok szükségesek a terápiás hatás elérésére. A tolerancia kialakulása nem változtatja meg az alkohol lebontásának vagy kiválasztásának módját. Inkább arról van szó, hogy az alkohol jelenlétéhez való alkalmazkodásra készteti az agyat és a többi szervet.
Ha az alkoholista hirtelen abbahagyja az ivást, valószínűleg megvonásos tünetek jelentkeznek nála. Az alkohol-megvonásos tünetegyüttes általában 12 ^4-8 órával az ivás abbahagyása után kezdődik. Az enyhe tünetek közé tartozik a remegés, gyengeség, verejtékezés és hányinger. Egyeseknél görcsroham alakul ki – ezt „alkoholos epilepsziának” vagy „alkoholos rohamnak” nevezik. A súlyos iszákosoknál az alkoholfogyasztás abbahagyásakor alkoholos hallucinózis (érzékcsalódásokkal járó elmezavar) alakulhat ki. Hallucinációik lehetnek és vádló, valamint fenyegető hangokat hallhatnak, melyek nyugtalanságot és rettegést keltenek. Az alkoholos hallucinózis napokig is eltarthat, és antipszichotikus szerekkel, pl. klórpromazinnal és tioridazinnal jól befolyásolható.
Kezelés nélkül az alkohol-megvonás sokkal súlyosabb tünetegyüttes kialakulásához, delírium tremens- hez (DT) vezethet. A delírium tremens általában nem azonnal, többnyire inkább az ivás abbamaradása után 2-10 nappal kezd kialakulni. Delírium tremensben a személy kezdetben szorongó, amit később fokozódó zavartság, álmatlanság, rémálmok, erőteljes izzadás, és mély depresszió követ. A pulzus általában felgyorsul, láz léphet fel. Az állapot súlyosbodásával tünékeny hallucinációk, félelmet és nyugtalanságot kiváltó kápráza- tok, valamint látási érzékcsalódásokkal járó zavartság alakulhatnak ki, amelyek rettegést kelthetnek. A félhomályban látott tárgyak különösen ijesztőek lehetnek. Alkalmanként a beteg erősen zavarttá és tájékozatlanná válik, néha úgy érzi, hogy a mozog a padló, leomlanak a falak és forog a szoba. A delírium előrehaladtával állandó jellegű kézremegés alakul ki, mely néha a fejre és a törzsre is ráterjed, és a legtöbb betegnél súlyosan károsodik a mozgások összerendezettsége. A delírium tremens, főleg kezeletlenül, végzetes kimenetelű lehet.
Egyéb elváltozások az alkohol közvetlenül az agyra és a májra kifejtett mérgező hatásainak a következményei. Az alkohol károsította máj kevésbé képes megszabadítani a szervezetet a mérgező anyagoktól, ami májkómához (hepatikus kóma) vezethet. A májkómás beteg lelassul, aluszékonnyá, kábulttá és zavarttá válik, és rendszerint a kezek furcsa, csapkodó remegése alakul ki. A májkóma életet veszélyeztető állapot, és azonnali kezelést igényel.
A Korsakoff-szindróma (Korsakoff-féle amnéziás elmezavar) A általában a rendszeresen nagy mennyiségű alkoholt fogyasztóknál alakul ki, főként ha alultápláltak és B-vitamin (főleg tiamin, B,-vitamin) hiányban is szenvednek. A beteg elveszti a rövid távú (közelmúltban lejátszódott eseményekkel kapcsolatos) memóriáját. A memóriazavar olyan súlyossá válhat, hogy az egyén elvesztett emlékezőképessége palástolására történeteket talál ki. Előfordul, hogy a Korsakoff tünetegyüttes delírium tremenses roham után alakul ki. A Korsakoff-szindrómás betegek egy részében Wernicke- féle enkefalopátia (agyvelőbántalom) jön létre, ami rendellenes szemmozgásokkal, zavartsággal, összeren- dezetlen mozgásokkal, és kóros idegműködésekkel jár. Ha a tiamin-hiány azonnali rendezése elmarad, a Korsakoff-szindróma végzetes kimenetelű lehet.
Terhes nők kórelőzményében a tartós, jelentős mennyiségű alkoholfogyasztás összefügghet a fejlődő magzat súlyos veleszületett rendellenességeivel, pl. alacsony születési súllyal és testhosszal, kis fejmérettel, szívkárosodással, alacsony intelligenciaszinttel és szellemi visszamaradottsággal.B A mérsékelt társasági alkoholfogyasztás (pl. kb. 2 dl bor naponta) nem függ össze ezekkel az elváltozásokkal.
Azok az alkoholisták, akiknél megvonásos tünetek jelentkeznek, általában további alkoholbevitellel kezelik magukat. Mások, vagy mert nem akarják folytatni az ivászatot, vagy mert a megvonásos tünetek nagyon súlyosak, orvosi segítséget kémek. Mindkét esetben az orvos először egyéb betegség vagy fejsérülés lehetőségét zárja ki, ami súlyosbíthatná a helyzetet. Ezután meghatározza a megvonásos tünetek típusát, az egyén által rendszeresen elfogyasztott alkohol mennyiségét, valamint az ivás befejezésének időpontját.
Mivel a vitaminhiány potenciálisan életveszélyes megvonási tüneteket okoz, a sürgősségi ellátás keretében általában nagy adagban intravénásán C-vitamint és B-vitamin (főleg tiamin) komplexet adnak. Néhány megvonásos tünet és a kiszáradás megelőzésére gyakran alkalmaznak intravénás folyadék-, magnézium- és szőlőcukor (glukóz) pótlást is.
▲ lásd a 363. oldalt
■ lásd az 1214. oldalt
Kábítószer-függőség és addikció
445
Az izgatottság leküzdésére és a megvonásos tünetek megelőzésére az orvos gyakran ír elő néhány napra benzodiazepin származékot a betegnek. Pszichózis ellenes szereket általában csak néhány, alkoholos hallu- cinózisban szenvedő betegnek adnak. A delírium tre- mens életet veszélyeztető állapot lehet, a magas láz és a súlyos izgatottság csökkentésére erőteljesebb kezelés indokolt. Általában intravénás folyadékbevitel, lázcsillapítók (pl. paracetamol), szedatívumok (nyugtató, altató) adása és gondos felügyelet szükséges. Ilyen kezelés mellett a delírium tremens a kezdetétől számított 12-24 órán belül enyhülni kezd.
A sürgősségi teendők befejezése után méregtelenítő és rehabilitációs program kezdődik. A kezelés első szakaszában teljes alkoholmegvonás történik. Ezután a betegnek változtatnia kell magatartásán. A józan állapot fenntartása nehéz, segítség nélkül a legtöbben néhány nap vagy hét után visszaesnek. Általános meggyőződés szerint a csoportos módszerek hasznosabbak az egyéni terápiáknál, de a kezelést egyénre kell szabni. Hasonlóan fontos lehet a családtagok segítségének megnyerése.
Névtelen alkoholisták
Egy megközelítés sem segített oly sok alkoholbetegen, és oly hatékonyan, mint amennyit a saját maguk által szervezett Névtelen Alkoholisták (NA) elnevezésű csoportokban való részvétel. A Névtelen Alkoholisták vallásos háttérrel működik; az inkább világi megközelítést keresők számára más szervezetek is léteznek. Az alkoholistának olyan csoportot kell találnia, melyben kellemesen érzi magát, és a többi taggal közös az érdeklődése, alkoholizmusától függetlenül is. Például egyes nagyvárosi körzetekben az orvosoknak, fogorvosoknak vagy egyéb foglalkozású személyeknek, bizonyos közös hobbival rendelkezőknek, valamint az egyedülállóknak, vagy akár a homoszexuális férfiaknak és nőknek külön csoportosulásaik vannak.
A Névtelen Alkoholisták társaság helyet biztosít arra, hogy a gyógyuló alkoholista a kocsmákon kívül találjon társaságot, olyan nem ivó barátokat, akik mindig elérhetők, ha az ivás újrakezdésének kényszere túlságosan erőssé válik. A beteg meghallgatja mások vallomását az egész csoport előtt arról, hogyan küzdenek meg nap mint nap az ivás elkerülése érdekében. Végül, mások megsegítésével, a Névtelen Alkoholisták segít szert tenni önbecsülésre és olyan magabiztosságra, melyet korábban csak az alkohol adott meg.
Gyógyszeres kezelés
Az alkoholista olykor gyógyszer segítségével érheti el az alkohol fogyasztás elkerülését. A diszulfiram
(Antaethyl) nevű szert az orvos írhatja fel. A gyógyszer gátolja az alkohol lebomlását, aminek következtében az alkohol egyik bomlásterméke, az acetaldehid felszaporodik a vérkeringésben. Az acetaldehid mérgező anyag, mely az alkoholfogyasztást követően 5-15 percen belül arckipirulást, lüktető fejfájást, gyors szívműködést, kapkodó légzést és verejtékezést okoz. 30-60 perc múlva ezeket a tüneteket hányinger és hányás követheti. Ezek a kellemetlen és potenciálisan veszélyes reakciók 1-3 órán át tarthatnak. A rossz közérzet a diszulfiram szedést követő alkoholfogyasztás után olyan kifejezett, hogy csak kevés beteg kockáztatja meg az alkoholizálást; még a szabadon kapható köhögés- vagy megfázás-ellenes szerek vagy egyes tápanyagok alacsony alkoholtartalmát is kerülnie kell.
A gyógyuló alkoholista nem szedhet diszulfiramot közvetlenül az ivás abbahagyása után; a szer alkalmazását csak néhány napos absztinencia után lehet elkezdeni. A diszulfiram az utolsó adag bevételét kővetően még 3-7 napig is befolyásolhatja az alkohol anyagcseréjét. A kezelés következtében az alkoholra adott súlyos reakció lehetősége miatt diszulfiramot csak olyan gyógyuló betegnek szabad adni, aki valóban akarja a segítséget, és együttműködik kezelőorvosával és a szakszemélyzettel. Várandósoknak és súlyos betegeknek nem szabad diszulfiramot adni.
Egy másik szer, a naltrexon is csökkentheti az alkohol-függőséget, ha a tanácsadást is magában foglaló átfogó kezelési program részeként alkalmazzák. A naltrexon megváltoztatja az alkohol hatását bizonyos agyi endorfinokra, melyek összefüggésben lehetnek az alkohol utáni sóvárgással és fogyasztással. A diszulfi- rammal szembeni jelentős előnye, hogy nem okoz rosszullétet. Egyik hátránya azonban, hogy a naltrex- ont szedő beteg tovább folytathatja az ivást. Hepatitiszben vagy egyéb májbetegségben szenvedők nem szedhetik a naltrexont.
A narkotikum addikció erős pszichés és testi függőség, kényszer a narkotikum szedés folytatására. A tolerancia kialakulása miatt azonos hatás eléréséhez az adagot folyamatosan emelni kell, a megvonásos tünetek megelőzésére pedig ugyanannak, vagy egy hasonló narkotikumnak a folyamatos szedése szükséges.
Az egészségügyben szabályszerűen használt, erőteljes fájdalomcsillapító hatással rendelkező narkotikumokat ópioidoknak nevezzük; ide tartozik a kodein (melynek alacsony a függőségi potenciálja), oxikodon (egymagában és különféle kombinációkban más szerekkel, pl. oxikodon és paracetamol), meperidin, mór-
446
Elmegyógyászati kórképek
fin, és hidromorfon.A Az USA-ban tiltott heroin az egyik legerősebb narkotikum.
Tolerancia és enyhe megvonás már 2-3 napig tartó folyamatos szedés után is kialakulhat. Néha a megvonásos tünetek a szer leállítása után alakulnak ki. A legtöbb narkotikum egyenértékű (ekvivalens) adagban egyenlő mértékű toleranciát és testi függőséget hoz létre. A szenvedélybetegek felcserélhetik egyik narkotikumot a másikkal. Akiknél tolerancia fejlődött ki, a droghasználat alig jár tünetekkel, és mindaddig, amíg hozzájutnak a szerhez, normálisan végzik mindennapi tevékenységüket. Azok a betegek, akik súlyos fájdalom kezelésére kapnak narkotikumokat, a szer előírt alkalmazása mellett kevéssé mutatnak hajlamot addikció kialakulására.
A fájdalomcsillapításra használt narkotikumoknak egyéb hatásaik is lehetnek, pl. székrekedés, kipirult vagy meleg bőr és vémyomáscsökkenés, viszketés, szűk pupillák, álmosság, lassú, felszínes légzés, csökkent szívritmus és alacsony testhőmérséklet. A narkotikumok eufóriát is okozhatnak, néha csupán azért, mert végre csökkent a fájdalom.
A megvonási tünetek általában a drog hatásával ellentétesek: túlzott tevékenység, fokozott éberség-érzés, gyorsult légzés, izgatottság, emelkedett szívritmus és láz. A megvonási tünetegyüttes első jele általában a gyorsult légvétel, melyhez ásítás, verejtékezés, köny- nyezés és orrfolyás társul. További tünetek tág pupillák, lúdbőrzés, remegés, izomrángás, meleg és hidegérzés rohamok, izomfájdalmak, étvágytalanság, gyomorbélrendszeri görcsök és hasmenés lehetnek. A tünetek a narkotikum alkalmazásának abbamaradása után 4-6 órával jelentkezhetnek, és 36-72 órán belül érik el maximális erősségüket. A megvonásos tünetek súlyosabbak azoknál, akik nagy adagokat használtak hosszabb ideig. Mivel a narkotikumok különböző sebességgel ürülnek a szervezetből, a megvonási tünetek szerenként változnak.
A kábítószer-használat megvonásos tüneteken kívül számos egyéb szövődménnyel is járhat, főleg ha a szer
▲ lásd a 292. oldalon lévő táblázatot
■ lásd a 338. oldalt
★ lásd az 1214. oldalt
befecskendezése közös, sterilizálatlan tűvel történik. Pl. a vírusos májgyulladás – mely közösen használt tű útján terjedhet – májkárosodást okoz. A nem steril injekciók eredményeként csontfertőzések (oszteomielitisz) is kialakulhatnak, főleg a csigolyákban. A „drogkönyöknek” nevezett miozitisz osszifikánsz az ismételt, rosszul alkalmazott tűszúrások következménye; a könyök körüli izomzatot hegszövet váltja fel. Sok szenvedélybeteg bőralatti injekciókkal kezdi („bőrpuk- kasztás”), mely bőrgyulladást okozhat. Az addikció erősödésével a szenvedélybeteg a szert már a vénájába fecskendezheti, a bőralatti injekciókra pedig csak akkor tér vissza, mikor vénái már teljesen elhegesedtek és nem hozzáférhetőek.
A narkotikumokat szedőknél tüdőproblémák is kialakulnak, így az aspiráció (nyál vagy hányadék belégzése) következtében kialakuló nyálkahártya izgalom, tüdőgyulladás, tályogok, tüdőembolizáció, és a szennyezett injekciókban levő talkumtól származó hegesedés.
Immunrendszeri elváltozások is felléphetnek. Az intravénás kábítószer-élvezők elvesztik a fertőzésekkel szembeni ellenállóképességüket. Mivel a humán immundeficiencia vírus (HÍV) közösen használt tűk útján is terjed, az intravénás narkotikumokat használóknál nagy számban alakul ki AIDS is.
A narkotikum-szenvedélybetegeknél idegrendszeri szövődmények is felléphetnek általában az agy csökkent vérellátása miatt. Akár kóma is kialakulhat. A kinin, mely gyakori heroin-szennyező anyag, kettős látást, bénulást, és egyéb idegrendszeri károsodási tüneteket okozhat, a Guillan-Barré-szindrómát is bele- értve.B A nem steril tűkről származó fertőző mikroorganizmusok megfertőzhetik az agyat, agyhártyagyulladást (meningitisz) és agytályogot okozva.
Szövődményként még bőrtályogok, bőr és nyirokcsomó-fertőzések, valamint véralvadási zavarok is felléphetnek.
A kábítószer-túladagolás életet veszélyeztető lehet, különösen, mivel a narkotikumok gátolhatják a légzést és hatásukra tüdővizenyő alakulhat ki. Intravénásán adott, vagy akár felszippantott, váratlanul magas heroinkoncentrációk túladagoláshoz és halálhoz vezethetnek.
A terhesség alatti narkotikumfogyasztás rendkívül súlyos következményekkel járhat. A heroin és a métádon könnyen eljut a magzathoz a méhlepényen keresztül. A súlyos függőségben lévő anya újszülöttjében könnyen kialakulnak megvonásos tünetek, remegés, jajveszékelés, nyugtalan vergődés, görcsök és gyors légzés.* HIV-vel vagy hepatitisz B-vel fertőzött anyáról a vírus átterjedhet a magzatra.
Kábítószer-függőség és addikció
447
A narkotikum-túladagolás orvosilag sürgősségi esetnek számít, ami azonnali kezelést igényel a végzetes kimenetel megelőzésére. A túladagolás gátolhatja a légzést, és a tüdőben folyadékgyülem alakulhat ki (tüdőödéma), mely lélegeztetőgépes kezelést tehet szükségessé. Az orvos vagy a mentőtiszt általában naloxon nevű szert ad intravénásán, ami gátolja a narkotikum hatásait.
Csak kevés orvos rendelkezik hivatalos kiképzéssel vagy tapasztalattal a narkotikum-szenvedélybetegek kezelése terén, és szövetségi, állami és helyi törvények korlátozzák az orvos cselekvési lehetőségeit. Mégis, a narkotikum-szenvedélybetegeknek az alapellátásban dolgozó orvossal kell megbeszélniük problémájukat, aki addikció kezelési központot ajánlhat. Az ilyen központok a megvonásos tünetek kezelése mellett pszichológiai és társadalmi beilleszkedési tanácsadással is szolgálnak.
Bár a megvonásos tünetek végső soron mérséklődnek, a heveny megvonásos tünetegyüttes súlyos lehet és több napig eltarthat. A kellemetlen panaszok erős késztetést jelentenek a szer szedésének újrakezdésére. A tünetek általában nem veszélyeztetik az életet és gyógyszerekkel enyhíthetők.
A megvonásos tünetegyüttes kezelésének elsődleges módja a narkotikum pótlása metadonnal. A métádon maga is narkotikum, szájon át szedhető, és kevésbé változtatja meg az agyműködést, mint az egyéb narkotikumok. Mivel hatása sokkal tovább tart, mint a többi narkotikumé, ritkábban, általában csak naponta egyszer kell szedni. A kábítószerszedők hónapokig vagy évekig kellően magas métádon adagon tartása lehetővé teszi, hogy hasznos tagjai legyenek a társadalomnak, mivel hiány-gondjaik megoldódnak. Bizonyos esetekben a kezelés hatásos. Másokat nem feltétlenül sikerül szociálisan rehabilitálni.
A szenvedélybetegeknek mindennap meg kell jelenniük a klinikán, ahol a metadont a lehető legkisebb mennyiségben megkapják, ami még megelőzi a súlyos megvonásos tünetek kialakulását. Általában napi 20 mg métádon megakadályozza a súlyos tünetek kialakulását, bár egyeseknél nagyobb adagok szükségesek. A megvonásos reakció csökkentését okozó dózis meghatározása után, naponta általában 20%-al kell csökkenteni az adagot. Ez megvédené az egyént a heveny megvonásos tünetektől, azonban a heroin használat újrakezdését nem feltétlenül képes megelőzni.
A métádon fenntartó adagok megvonása kellemetlen reakciót, így mély izomfájdalmakat (csontfájdalom) okozhat. Az egyéneknek általában rossz a közérzetük és alvási zavaraik vannak. Néhány éjszakára altatók
bevétele segíthet. 7-10 nap múlva a legtöbb megvonási tünet eltűnik, azonban a gyengeség, az álmatlanság, és a fokozott szorongás akár hónapokig is eltarthat.
Néhány kezelési központ rendelkezik a métádon hosszabban ható alakjával, az L-alfa-acetil-metadollal (LAAM). Ennek segítségével elkerülhető a mindennapi kórházi jelentkezés vagy az otthoni gyógyszerszedés. Azonban a LAAM még kísérleti stádiumban van, és a kezelési lehetőségek, valamint a LAAM-mal kapcsolatos vizsgálatok száma csökkent, mióta a metadon- kezelés finanszírozását csökkentették.
A narkotikumokkal kapcsolatos megvonási tüneteket a klonidinnak nevezett másik szerrel is lehet enyhíteni. A klonidinnak azonban káros hatásai is lehetnek, pl. vémyomáscsökkenés, álmosság, nyugtalanság, álmatlanság, ingerlékenység, gyorsult szívritmus, és fejfájás.
A naltrexon nevű szer még az intravénásán adott heroin nagy adagjainak hatását is képes gátolni. Dózistól függően a naltrexon hatása 24-72 órán át tart, ezért a stabil szociális háttérrel rendelkező szenvedélybetegek a heroin használatának elkerülésére naponta (vagy hetente háromszor) szedhetik ezt a szert. A kezelés sikerében nagy szerepe van az orvost, a családot és a barátokat magában foglaló támogató csoportnak.
A terápiás közösség koncepciója 25 évvel ezelőtt merült fel, a heroin-szenvedélybetegséggel kapcsolatos gondok megoldására. Az Egyesült Államokban a Daytop Viliágé és Phoenix House központokban kezdték meg először ezt a gyógyszer nélküli megközelítést. A kezeléshez tartozik a közösségi, viszonylag tartós (rendszerint 15 hónapos) bentlakásos elhelyezés, melynek során gyakorlással, neveléssel és visszavezetéssel segítik elő a drogfüggők új életviteli lehetőségeinek kialakítását. Ezek a programok sok esetben megoldást jelentenek, de továbbra is megválaszolatlan marad a pontos hatásmód és az alkalmazás kiterjesztésének szükséges mértéke.
Az AIDS járvány arra a javaslatra késztetett egyeseket, hogy az intravénás kábítószer-élvezők számára steril fecskendőket és tűket biztosítsanak. Az intézkedés csökkentette a HÍV terjedését.
Szorongásoldó gyógyszerekkel
és altatószerekkel kapcsolatos
addikció
A szorongás kezelésében és az alvás elősegítésében használatos szerek hatására pszichés és testi függőség alakulhat ki. Ide tartoznak a benzodiazepin- és barbitu- rátszármazékok, a glutetimid, a kloralhidrát és a
448
Elmegyógyászati kórképek
A receptköteles gyógyszerek abúzus potenciáljának (függőséget okozó képességének) osztályozása
Az USA kormányának szabályzata korlátozza azokat a receptre felírható szereket, melyek függőséget okozhatnak. Az Ellenőrzött Hatóanyagok Törvényében (Controlled Subslances Act) szabályozás alá került szerekhez olyan jegyzéket vagy osztályozási számot rendelnek, amely meghatározza az előírás kritériumait. Az I. jegyzékben felsorolt hatóanyagok magas abúzus potenciállal rendelkeznek, egészségügyi alkalmazásuk nem engedélyezett, és nincsenek elfogadható biztonsági adataik. A II. jegyzékben szereplő szereknek is magas abúzus potenciáljuk van, de korlátozottan a gyógyításban használhatók. A III. jegyzékben felsoroltak abúzus potenciálja kisebb; a IV. és V. jegyzékben pedig a legalacsonyabb abúzus potenciálú szerek találhatók.
meprobamat. Ezek a szerek hatásmódban és függőséget, illetve toleranciát előidéző képességükben is különböznek. Mivel a benzodiazepin-származékok biztonságosabbak, a meprobamat, glutetimid és kloralhidrát használata egyre ritkább.
A legtöbb esetben az addikció ezekkel a szerekkel kapcsolatban orvosi javaslat kapcsán alakul ki. Előfordul, hogy a függőség azért fejlődik ki, mert súlyos betegség kezelésére az orvos hosszú ideig nagy adagot ír elő. Máskor a beteg az előírtnál nagyobb adagokat vesz be. A függőség mindkét esetben már 2 heti folyamatos szedés során is kialakulhat.
Az altató- és szorongásoldó szerek okozta függőség csökkent éberséggel, elkent beszéddel, csökkent mozgás-koordinációval, zavartsággal és lassult légzéssel jár. A szerek hatására az egyén hangulata levertség és nyugtalanság között váltakozik. Bizonyos esetekben gyengült memória, hibás ítéletalkotás, beszűkült fi-
▲ lásd a 301. oldalt
■ lásd a 444. oldalt
gyelmi képesség és ijesztő érzelmi változások alakulnak ki. Az idősebbek meglassult beszédük, gondolkodási- és mások megértésében mutatkozó nehézségeik miatt elbutultnak tűnhetnek. A gyakori elesések miatt csont-, főleg csípőtörések fordulhatnak elő.
Bár ezek a szerek álmosságot okoznak, hatásukra csökken az alvás idején a gyors szemmozgási ciklusok (RÉM, rapid eye movements) száma, amelyekben az álmodás történik.A Az álmodás gátoltsága miatt az egyén másnap ingerültebbé válhat. Azoknál a személyeknél. akik a tolerancia és függőség kialakulása után abbahagyják a szer szedését, súlyos alvászavarok léphetnek fel. A személynek a szokásosnál több REM- alvása lehet, ami több álmodással és gyakoribb ébredéssel jár. Ez a fajta visszaütő reakció egyénenként változik, de általában súlyosabb és gyakoribb azoknál, akik hosszabb időn keresztül magasabb gyógyszeradagokat használtak.
Ezen szerek bármelyikének a hirtelen megvonása súlyos, fenyegető, és akár életet veszélyeztető reakcióval járhat, ami hasonlít az alkoholmegvonási tünetegyüttesre (delírium tremens).B A megvonási tünetek barbiturát-származékok vagy glutetimid esetében súlyosabbak, mint a benzodiazepineknél. A súlyos tünetek kialakulásának veszélye miatt a megvonás idejére az egyént kórházi megfigyelés alatt tartják.
A súlyos megvonásos reakció leállítása nehéz, a kezelés azonban enyhítheti azt. Az első 12-20 órában a beteg fokozatosan idegessé, nyugtalanná válhat és elgyengülhet. Kéz- és lábremegés alakulhat ki. A második napra a remegés súlyosabbá válhat és a gyengeség fokozódhat. A második és harmadik nap során a legtöbb olyan betegnél, akinek a napi adagja nyolcszorosa vagy ennél is többszöröse volt a szokásos terápiás adagnak, görcsrohamok lépnek fel, amelyek barbiturá- tok és glutetimid esetében súlyosak, akár végzetesek is lehetnek. Alkalmanként előfordul, hogy a görcsroham a szer megvonása után 1-3 héttel jelentkezik. További hatásként a megvonás során kiszáradás, delírium, álmatlanság, zavartság, valamint látási és hallási hallucinációk léphetnek fel. Még a legjobb kezelés esetén is előfordulhat, hogy a személy egy hónapig vagy még hosszabb ideig nem érzi egészségesnek magát.
A barbiturát megvonás általában rosszabb, mint a benzodiazepin megvonás, jóllehet mindkettő igen nehéz lehet. A megvonási reakciók ideje szerenként változik. A kezelés gyakran úgy történik, hogy az orvos utasítására a beteg újra kezdi az adott szer szedését alacsonyabb adagokban, amit napok vagy hetek alatt azután tovább csökkent.
Kábítószer-függőség és addikció
449
A marihuána (cannabis) használata elterjedt. A középiskolás tanulók körében végzett felmérések periodikusan emelkedést, csökkenést, majd újabb emelkedést mutattak ki a használatában. Az Egyesült Államokban a marihuánát leggyakrabban cigaretta (joint) formájában szívják, amit a szárított növény – csaknem mindig a Cannabis sutivá – szárából, leveleiből és virághegyéből készítenek. A marihuánát hasis formájában is fogyasztják, ami a növény kipréselt gyantája (kátránytartalmú anyag). A marihuána aktív alkotórésze a ter- trahidrocannabinol (THC), melynek számos változata van, leghatékonyabb formája a delta-9-THC. Adelta-9- THC-t szintetikusan dronabinolnak nevezett gyógyszerként állítják elő, és a kutatásban, vagy olykor a rákos betegségek kemoterápiájával járó hányinger és hányás kezelésére használják.
Egyes egyéneknél pszichés okok miatt függőség alakul ki, mely a súlyos addikció összes jellegzetességével rendelkezhet. Testi függőséget mindeddig nem sikerült meggyőzően kimutatni. Akárcsak az alkohol esetében, az időszakos marihuána használat gyakori, és nem vezet észlelhető szociális vagy pszichológiai működészavarhoz, vagy addikcióhoz.
A marihuána álomszerű tudatállapotot eredményező agyműködés-csökkenést idéz elő, amelyben a gondolatok szétfolyóak és ellenőrizhetetlenek. Az idő-, szín- és térérzékelés torzult és kifejezettebb lehet. A színek ragyogóbbak lehetnek, a hangok hangosabbnak tűnhetnek, és az étvágy fokozódhat. A marihuána általában csökkenti a feszültséget és jó közérzetet biztosít. A lel- kesültség, felajzottság, és belső boldogság érzése („csúcs”) nagyban függ a használat körülményeitől – a cigarettát egyedül vagy csoportosan szívják, és milyen a pillanatnyi hangulat.
A marihuána használat során a kommunikációs és mozgási képesség gyengül, így az autóvezetés vagy a nehézgépek kezelése veszélyessé válik. A marihuánát nagy mennyiségben fogyasztók zavarttá és tájékozatlanná válhatnak. Toxikus pszichózis alakulhat ki, melyben az egyén nem tudja, hogy ki ő, hol van, és elveszíti az időérzékét. A skizofréniában szenvedők különösen érzékenyek ezekre a hatásokra, és kimutatták, hogy a marihuána rontja a beteg állapotát. Főként a kezdő használóknál néha pánikreakció jelentkezik. Egyéb hatásként a szívműködés gyorsulása, belövellt kötőhártyák és szájszárazság léphet fel.
Tolerancia a hosszú ideig fogyasztó egyéneknél alakulhat ki. Megvonási tünetként fokozott izomműködés
(pl. rángatózás) és álmatlanság léphet fel. A marihuána kiürülése a szervezetből azonban lassan, hetek alatt történik, ezért a megvonás általában csak enyhe tünetekkel jár, és a mérsékelt fogyasztó többnyire nem érzékeli.
Egyes vizsgálatok szerint a szer hosszú távú és nagy mennyiségben történő fogyasztása férfiaknál csökkenti a tesztoszteron szintet, a herék méretét és a spermiumok számát. Nőknél a tartós fogyasztás szabálytalan menstruációs ciklusokhoz vezethet. Ezek a hatások azonban nem mindig alakulnak ki, és a nemzőképességre gyakorolt befolyás bizonytalan. A marihuánát fogyasztó terhes nők újszülöttei kisebb súlyúak, mint a marihuánát nem használóké. A delta-9-THC pedig bejut az anyatejbe, és a szoptatott csecsemőben az anyáéhoz hasonló elváltozásokat idézhet elő.
A tartós, nagy mennyiségű marihuána szívása a tüdőre hasonlóan hat, mint a dohányzás. Gyakori a hörghurut, és valószínűleg a tüdőrák kialakulásának kockázata is fokozott.
A marihuána fogyasztás kimutatását célzó vizeletvizsgálat néhány napig többnyire pozitív marad a fogyasztás után, még az alkalmi élvezőknél is. A folyamatos fogyasztók esetén pedig hosszabb ideig marad pozitív, mivel a kábítószer a zsírszövetből lassan szabadul fel. Ennek az ideje változó, függ a THC százalékos arányától és a használat gyakoriságától. A marihuána fogyasztás kimutatásának hatékony módja a vizeletvizsgálat, viszont a pozitív eredmény csak annyit jelent, hogy az illető használta a szert, de azt nem bizonyítja, hogy az adott pillanatban a drog hatása alatt áll vagy sem. Érzékeny vizsgálatokkal egy évvel később is képesek kimutatni a marihuána fogyasztását.
Az amfetaminok csoportjába sorolt szerek közé tartozik az amfetamin, a metamfetamin (speed), és a metiléndioximetamfetamin (MDMA, Ecstasy, Adam).
Az amfetamin használat lehet idült vagy szakaszos, a kialakuló függőség pedig mind pszichés, mind testi. Évekkel korábban súlycsökkentés céljából előírt használat miatt alakult ki függőség, manapság viszont a legtöbb visszaélés a szer illegális forgalmazása kapcsán kezdődik. Egyes amfetamin származékok egészségügyi alkalmazása nem engedélyezett, mások előállítása és használata törvénybe ütközik. Az Egyesült Államokban legelterjedtebben a metamfetaminnal történik visszaélés, azonban az utóbbi években Európában népszerűvé vált MDMA is elérte az USA-t. A droghasználók általában beveszik a szert és „tombolni”, éj
450
Elmegyógyászati kórképek
szakai klubokban, discokban táncolni, szórakozni mennek. Az MDMA gátolja az agyban a szerotonin (a szervezet egyik idegi ingerületátvivő anyaga) visszavételét, és feltehetően kárositja az idegrendszert.
Az amfetaminok fokozzák az éberséget (csökkentik a fáradtságérzést), növelik az összpontosító képességet, csökkentik az étvágyat, és fokozzák a fizikai teljesítőképességet. Hatásukra kellemes közérzet vagy eufória is kialakulhat.
Sokan depressziójuk időszakos enyhítésére használják a szer hangulatemelő hatását. A testi teljesítőképesség átmenetileg és bizonyos fokig növekedhet. Pl. az atlétikai versenyek első és második helyezettje közötti néhány tizedmásodperc leküzdésében segíthet az amfetamin. A távolsági teherautó-vezetők is használhatják a szert ébrenlétük fenntartására.
Agyserkentő tulajdonságuk mellett az amfetaminok emelik a vérnyomást és a szívritmust. Fiatal, egészséges atlétáknál is előfordultak végzetes kimenetelű szívrohamok. A vérnyomás annyira felszökhet, hogy az agyi erek magszakadásával agyvérzéshez vezethet, ami akár bénulással és halállal is végződhet. A halál valószínűsége nagyobb olyan esetekben, amikor pl. az MDMA-t meleg, levegőtlen helységben alkalmazzák, és az egyén fizikailag nagyon aktív (gyorsan táncol), vagy fokozott verejtékezés mellett túl kevés folyadékot fogyaszt a hiány pótlására.
A szokásosan naponta többször is amfetamin származékokat használóknál korán kialakul a tolerancia. Az utoljára használt adag több százszor is meghaladhatja a kezdeti dózist. Ilyen mennyiségeknél a legtöbb egyén pszichotikussá válik, mivel az amfetaminok súlyos szorongást, paranoiát, és torzult valóságérzékelést okoznak. A pszichotikus reakciók közé tartoznak a hallási és látási hallucinációk (nem létező dolgok hallása és látása), és a mindenhatóság érzése. Bár ezek a következmények bármely használóban kialakulhatnak, a skizofréniában vagy egyéb pszichiátriai betegségben szenvedő egyének nagyobb fogékonyságot mutatnak.
Az amfetaminszedés hirtelen abbamaradása esetén a szer hatásával ellentétes tünetek jelennek meg. Az egyén fáradttá vagy aluszékonnyá válik, ez a hatás az
elvonás után 2-3 napig tart. Egyeseknél súlyos izgatottság és remegés alakulhat ki. Akik depressziójuk miatt kezdték a szer fogyasztását, elhagyása után fokozottan lehangolttá válhatnak. Öngyilkosságot kísérelhetnek meg, bár néhány napig hiányozhat az ehhez szükséges energia. A krónikus droghasználókat a megvonás idejére kórházi megfigyelés alatt kell tartani.
Téveszmék és hallucinációk fellépésekor antipszichotikus szer, pl. klórpromazin adható, ami nyugtató hatású és enyhíti a levertséget. Az antipszichotikus szer azonban hirtelen csökkentheti a vérnyomást. A megnyugtatás, és a csendes, nyugodt környezet általában segíti a felépülést.
A kokain hatásai megegyeznek az amfetamin származékok kiváltotta tünetekkel, azonban a kokain serkentő hatása sokkal erősebb. Alkalmazható szájon keresztül, por formájában orron át felszippantva, vagy injekcióban, általában közvetlenül a vénába adva (ún. fővonal). Nátrium-bikarbonáttal együtt forralva a kokain szabad bázisú formává, az ún. crack-kokainná alakul át, ami elszívható. A crack-kokain hatása csaknem olyan gyors, mint az intravénásán adott kokainé. A vénásan befecskendezett vagy a belélegzett kokain fokozott éberség, eufória (jóérzés) és óriási testi erő érzését okozza.
A kokain növeli a vérnyomást és a szívritmust, még fiatal, egészséges sportolóknál is végzetes szívrohamot válthat ki. További hatásai székrekedés, bélkárosodás, nagyfokú idegesség, bőr alatti mozgás érzése („kokainbogarak”), ami idegkárosodás jele lehet, görcsrohamok (konvulziók), hallucinációk, álmatlanság, paranoid téveszmék és erőszakos viselkedés. A kábítószer-élvező egyén önmagára és másokra is veszélyes lehet. Mivel a kokain hatása csak kb. 30 percig tart, a szenvedélybeteg ismétli az adagokat. A kokain által kiváltott nagyfokú idegesség levezetésére sokan folyamodnak heroinhoz vagy egyéb depresszáns szerhez, pl. alkoholhoz is.
Ha a kokainista nők teherbe esnek, nagyobb valószínűséggel vetélnek el, mint a nem kokainista nők. Ha a terhesség nem szakad meg, a magzat károsodhat a kokaintól, amely az anyai vérkeringésből könnyen átjut a
Kábítószer-függőség és addikció
451
magzati véráramba.A A szenvedélybeteg anyák újszülötteinek alvási rendellenességei és koordinációs zavarai lehetnek. A gyermek későn kezd mászni, járni, beszélni, de ezeket a tüneteket táplálási hiányosságok, elégtelen terhesgondozás, valamint az anya egyéb gyógyszerabúzusa is kiválthatja.
A gyakori napi adagok hatására gyorsan kialakul a tolerancia. A megvonási reakcióhoz fokozott fáradtságérzés és lehangoltság tartozik, a drog hatásaival éppen ellenkezőek. A szer használatának abbamaradása öngyilkossági késztetésekkel jár. Néhány nap elteltével, a szellemi és testi erő visszatérésével a beteg öngyilkosságot kísérelhet meg.
A sterilizálatlan tűk közös használata, akárcsak a heroin intravénás alkalmazása esetében, fertőzések, pl. AIDS és fertőző máj gyulladás forrása lehet.
A kokainfogyasztás könnyen felismerhető az egyén fokozott aktivitásáról, tág pupilláiról és a megemelkedett szívfrekvenciáról. A nagy mennyiségű kokainfogyasztás szorongással, valamint szeszélyes, grandiózus magatartással és fokozott szexualitással jár. A sürgősségi ellátásra szorulóknál gyakran észlelhető paranoia. A kokain használata vizelet- és vérvizsgálattal támasztható alá.
A kokain igen rövid hatástartamú szer, ezért a mérgezési tünetek kezelése nem mindig szükséges. A beteget a sürgősségi ellátásban szoros megfigyelés alatt kell tartani, amíg a veszélyes (életet veszélyeztető) következmények nem enyhülnek. A megemelkedett vérnyomás és szívritmus, valamint az esetleges görcsrohamok gyógyszeresen kezelhetők. A magas láz szintén kezelést igényel.
A hosszan tartó abúzus megszüntetése esetén a beteg szoros megfigyelést igényel a depresszió és az öngyilkosság veszélye miatt. A kórházi vagy elvonási központban folytatott kezelésre is szükség lehet. A kokain abúzus legeredményesebb kezelési módja a tanácsadás és a pszichoterápia. A kokainistáknál gyakran észlelhetők pszichés zavarok, a depresszió és mániásdepresszió antidepresszáns szerekkel vagy lítiummal kezelhető.
A hallucinogének csoportjába tartozik az LSD (liz- ergsav dietilamid), pszilocibin (bűvös gomba), mesz-
kalin (peyote), és a 2,5-dimethoxy-4-methyl-ampheta- min (DÓM, STP) nevű amfetamin származék.
Ezek a szerek általában nem okoznak valódi halluci- nációkat. Valódi hallucinációról beszélünk, ha a beteg azt képzeli, hogy az általa látott és hallott rendellenességek valóban megtörténnek. Ezzel szemben a hallucinogén anyagokat használók többsége tudja, hogy ezek a kóros jelenségek valójában a szer hatásaként jönnek létre: emiatt ezek a szerek ál-hallucinogének.
A hallucinogének eltorzítják a látási és hallási érzeteket. Az érzetek keresztezhetik is egymást; pl. zenehallgatáskor különböző színek jelennek meg, és a ritmusnak megfelelően mozognak. A szerek használatának fő veszélyét a pszichés hatások és az ítéletalkotás károsodása jelentik, ami veszélyes döntésekhez vagy balesetekhez vezethet. Pl. az egyén azt képzelheti, hogy repülni tud, és ennek bizonyítására kiugrik az ablakon, ami súlyos sérülésekkel járhat, vagy halálos kimenetelű lehet.
A hallucinogének serkentik az agyműködést. Tényleges hatásuk függhet a szer bevételekor az egyén hangulatától, valamint a bevételi körülményektől. A szer használata előtti lehangoltság például a szer hatásának felléptekor fokozódhat.
Az élményt az is befolyásolja, hogy az egyén menynyire képes megbirkózni a látási és hallási torzulásokkal. A tapasztalatlan, megrémült kipróbáló kevésbé képes a hatás kivédésére, mint a több tapasztalattal rendelkező, aki nem fél az „utazástól”. Hallucinogén szer, főleg LSD hatására súlyos szorongás és pánik alakulhat ki, ami kellemetlen kábulathoz vezet. A személy megpróbálja abbahagyni az utazást, de ez nem lehetséges. A kábulat így kellemetlenebb lesz, mint egy rémálom, mivel az álomból fel lehet ébredni. A rossz kábulatnak nincs egykönnyen vége.
Az utazás folytatódásával az egyén elveszti önuralmát és átmenetileg pszichotikussá válik. Olykor a rossz utazás annyira súlyos lehet, vagy olyan vele született sérülékenységet provokál, hogy a személy a drog hatásának lecsengése után napokig (vagy tovább) pszichotikus marad. Nagyobb valósszínűséggel alakul ki elhúzódó elmezavar azoknál, akiknél korábban pszicholó-
▲ lásd az 1214. oldalt
452
Elmegyógyászati kórképek
giai rendellenesség volt észlelhető, ami a szer hatására kifejezettebbé válik, vagy rosszabbodik.
Az LSD-vel szemben tolerancia alakulhat ki; kb. 72 órás folyamatos használat után jelentkezhet. Az LSD- élvezők egyéb hallucinogénekkel szemben is toleránsokká válhatnak. A tolerancia kialakulása után, ha az egyén hirtelen abbahagyja a hallucinogén fogyasztást, általában nem jelentkeznek megvonásos tünetek.
Egyesek, elsősorban a tartósan vagy ismételten hallucinogéneket, főleg LSD-t fogyasztók, a drogok abúzus-szerű élvezetének abbahagyása után is „vissza- pergéseket” (flashbacks) élhetnek át. A visszapergések hasonlóak az eredeti élményhez, de általában kevésbé behatóak. A visszapergéseket marihuána és esetleg más szerek, közöttük az alkohol is előidézhetik, de megterhelő események vagy fáradtság is kiválthatják. Előfordulhatnak nyilvánvaló kiváltó ok nélkül is. A visszapergések 6 12 hónapos időszak során általában megszűnnek, de az utolsó LSD fogyasztást követő 5 éven belül visszatérhetnek, főleg ha a személy még mindig szorong, vagy egyéb pszichiátriai betegségben szenved.
A hallucinogén fogyasztás heveny tünetei közé tartoznak a pánik és a látási torzulások, amelyeket különböző típusú bizarr téveszmék kísérnek. A pupillák tágak, a szívritmus azonban nem éri el a stimulánsok hatására fellépő szaporaságot. A diagnózis felállításához szükséges a barátoktól származó tájékoztatás.
A legtöbb hallucinogén szert használó sohasem fordul orvoshoz. A rossz kábulatban levő egyént csendes, sötét szoba, valamint nyugtató beszéd segítheti az élmény átvészelésében. A személyt biztosítani kell arról, hogy az. átélt élmények a szer hatásának tulajdoníthatók, és meg fognak szűnni. A hosszan tartó pszichotikus állapot pszichiátriai kezelést igényel.
A fenciklidin (PCP, „angyalpor”), amit az 50-es évek végén fejlesztettek ki fájdalomcsillapító szerként, erősen csökkenti a fájdalomérzést. 1962-ben visszavonták a PCP orvosi alkalmazását, mivel a szert kapó betegeknél gyakran lépett fel súlyos szorongás, illetve tévesz- més állapot; egyesek átmenetileg pszichotikussá váltak. A PCP 1967-ben utcai kábítószerként tűnt fel, és gyakran marihuánaként árulták. A jelenleg utcán kapható PCP kivétel nélkül illegálisan szintetizált termék.
A PCP-t leggyakrabban növényi anyagra: metélő petrezselyemre, mentalevélre, dohányra vagy marihuánára permetezik, majd ezt szivják el. Olykor szájon át vagy injekcióban alkalmazzák.
A PCP csökkenti az agyműködést, és hatására rendszerint röviddel az alkalmazás után zavartság és tájékozatlanság alakul ki. Az egyén nem tudja, hol van kicsoda ő, és időben tájékozatlan. Hipnózis-szerű révületbe kerülhet, nyálképződése és verejtékezése fokozódhat. Harciassá válhat, és a fájdalomérzet hiánya miatt a verekedést még akkor is folytathatja, ha erős ütéseket kap. Megemelkedik a vérnyomás és a szívfrekvencia, gyakori az izomremegés (reszke- tés).
A nagyon magas PCP adagok vémyomáskiugrást okozhatnak, ami agyvérzéshez vezethet, hallási hallucinációk, görcsrohamok (konvulziók), életet veszélyeztető magas láz (hipertermia), kóma léphet fel és esetleg halál is bekövetkezhet. A hosszan tartó PCP fogyasztás károsíthatja az agyat, a vesét és az izmokat. A skizofrén használók a szer bevétele után napokra vagy hetekre pszichotikussá válhatnak.
A PCP káros hatásainak kezelése az illető elváltozásra irányul, így pl. a vérnyomás csökkentésére vagy a görcsrohamok megszüntetésére. Ha az egyén izgatottá válik (ez gyakran előfordul, ha kezelésre kerül), a vérnyomás, szívritmus és légzés folyamatos nyomon- követése mellett csendes szobában kell elhelyezni, ahol megnyugodhat. A csitító beszéd nem használ, valójában az egyén még izgatottabbá válhat. Ha a csendes környezet nem csökkenti az izgatottságot, az orvos nyugtatót, pl. diazepamot adhat. Gyomormosás végezhető, és olyan szerek adhatók, melyek gyorsítják a drog kiürülését a szervezetből.
A serdülők gyakrabban folyamodnak illékony, belélegezhető anyagokhoz, mint kokainhoz vagy LSD-hez, de ritkábban, mint marihuánához vagy alkoholhoz. A belélegezhető anyagok, melyek visszaélésre alkalmasak, sok háztartási termékben megtalálhatók. Ezeket a szereket csak megfelelő szellőzésű helyiségekben szabad használni, mivel a bennük levő vegyi anyagok egy része jelentősen csökkenti az agyműködést. Még a kellően szellőztetett helyiségben is tapasztalható bizonyos mértékű deprimáló hatás.
Ha a termék gőzét közvetlenül lélegzik be, hatásuk még erősebb. A termék műanyag zacskóba permetezhető és innen lélegezhető lesz („szipózás)”, vagy a szerrel átitatott rongyot az orr elé vagy közvetlenül a szájba lehet helyezni.
Kábítószer-függőség és addikció
453
| Belélegezhető szerek és vegyi összetevőik | |
| Termék | Vegyianyag tartalom |
| Ragasztóanyagok | |
| Repülőgép ragasztó | Toluol, etil-acetát |
| Gumi cement | Hexán, toluol, metil-etii-ketön, metil-butil-keton |
| Polivinil-klorid cement | Triklór-etilén |
| Aeroszolok | |
| Festékszóró | Bután, propán, fluorokarbon származékok, toluol, szénhidrogének |
| Hajlakk spray | Bután, propán, fluorokarbon származékok |
| Dezodor spray, légfrissítők | Bután, propán, fluorokarbon származékok |
| Fájdalomcsillapító spray, asztma spray | Fluorokarbon származékok ,, |
| Oldószerek és gázok | |
| Körömlakk lemosok | Aceton, etil-acetát |
| Festék eltávolító anyagok | Toluol, metilén-klorid, metanol-aceton, etil-acetát |
| Festékoldók | Kőolajszármazékok, észterek, aceton |
| Hibajavító folyadék és oldószer | Triklór-etilén, triklór-etán |
| Gáz üzemanyagok | Propán |
| öngyújtó gáz | Bután |
| Benzin | Szénhidrogén keverék |
| Tisztítószerek | |
| Száraz-tisztító folyadék | Tetraklór-etilén, triklór-etán |
| Folteltávolító | Xilol, kőolaj származékok, klórozott szénhidrogének |
| Zsíreltávolító | Tetraklór-etilén, triklór-etán, triklór-etilén |
| Édesség-krém spray | |
| Tejszínhab | Nitrogén oxidul (kéjgáz) |
| Nitrit tartalmú szagelvonók | |
| „Pukkantok” és „szittyó” | Alkil-nitrit, (izo)amil-nitrit, (izo)butil-nitrit, iso propil-nitrit, butil-nitrit |
454
Elmegyógyászati kórképek
A mámoros állapot gyorsan kialakul. Szédülés, álmosság, elkent beszéd, állási és járási bizonytalanság lépnek fel. Ezek a hatások percekig vagy egy óránál is tovább tarthatnak. Izgalmi állapot is kialakulhat, nem a szer hatására, hanem az elvesztett önuralom miatt, hasonlóan az alkoholfogyasztáshoz. Ilyen szer első közvetlen belégzésénél is beállhat halál, súlyos légzéscsökkentő hatás, vagy szívritmuszavar miatt.
Egyes serdülőknél, vagy még fiatalabbaknál előfordul, hogy meggyújtják az oldószer gőzét, és a lángok az orron vagy szájon keresztül egyenesen a tüdőbe jutnak. Az így keletkező kültakaró- és belső szervi égések végzetes kimenetelűek lehetnek. Mások megfulladnak, mivel a belégzett oldószer beborítja a tüdő légzőfelszínét, ami megakadályozza az oxigén véráramba kerülését.
A hosszú távú abúzus vagy munkahelyi érintkezés ilyen szerrel, súlyosan károsíthatja az agyat, szívet, vesét, májat és tüdőt. Továbbá a csontvelő is károsodhat, ami csökkent vörösvértest-képzéshez és vérszegénységhez (anémia) vezethet. Jóllehet a tejszínhab tartályokból belélegzett nitrogén oxidul (kéjgáz, nevetőgáz) ártalmatlannak tűnik, a huzamosabb ideig tartó érintke
zés a lábak és kezek zsibbadását és gyengeségét okozhatja, ami állandósulhat.
Az amil-nitrit fiolák egészségügyi használata jogszerű, pl. a szívkoszorúér-betegség okozta fájdalom enyhítésére alkalmazzák. Az amil-nitrittel azonban visszaélés is előfordulhat, elsősorban homoszexuális férfiak körében, tudatállapotuk megváltoztatására és a nemi élvezet fokozására. Az amil-nitrit fokozza az orgazmust, megváltoztatja az agy vérellátását. Bár az amil-nitrit orvosi előírás vagy illegális előállítás formájában is hozzáférhető, különböző megnevezések alatt butilnirit és izobutilnitrit törvényesen is beszerezhető. E két utóbbi szer enyhén csökkenti a vérnyomást, szédülést és kipirulást okoz, amit a szívritmus fokozódása követ. Ezért szívbetegek részére veszélyesek lehetnek.
Az oldószerrel élő gyermekek és serdülők kezelésének keretében minden szervi elváltozást fel kell mérni és kezelni kell. A terápia során a pszichológiai és szociális problémákkal is foglalkozni kell. Az oldószer abúzus esetében a gyógyulási arány a leggyengébb az összes hangulatbefolyásoló szer közül.
8. RÉSZ
455
Száj- és fogászati
rendellenességek
- Az ajkak, a száj és a nyelv
rendellenességei 455
Afták • Szájüregi herpeszfertőzések • Egyéb szájüregi sebek, fekélyek és kinövések • Színeltérések • Szájbűz • A nyálmirigyek elváltozásai • Az ajkak elváltozásai • A nyelv elváltozásai
Üregképződés • Pulpitisz • Gyökércsúcs körüli tályogok
- Fogágybetegségek 467
Gingivitisz • Lövészárok-betegség • Periodontitisz
- A temporomandibuláris ízület rendellenességei 470
Izomfájdalom és izomfeszülés • Működési zavar • ízületi gyulladás • Ankilózis • Laza állkapocs (hipermobilitás) • Fejlődési rendellenességek
- Sürgősségi ellátást igénylő fogászati problémák 474
Fogfájdalmak • Törött, kilazult és kiütött fogak • Állcsonttörések • Fogászati kezeléseket követő szövődmények
- Szájüregi rákok és egyéb daganatok 476
Az ajkak, a száj és a nyelv
rendellenességei
Az egészséges szájüreg belső felszíne (szájnyálkahártya) vöröses, míg a fogíny, mely körbe szorosan illeszkedik a fogakhoz, halványabb vörös színű. A száj- üreg felső határa, a szájpad (palatum), két részből áll. Az elülső rész barázdált, és kemény (kemény szájpad), a hátsó viszonylag sima, és lágy (lágy szájpad). Az ajkak külső és belső felszíneit egyértelmű határ választja el egymástól (áthajlás); a külső felszín bőrszerű, míg a belsőt nyálkahártya fedi. A nyelv rendszerint nem sima: apró ízlelőbimbókat tartalmazó kiemelkedések < szemölcsök) borítják.
A szájüreget megbetegíthetik helyi tényezők (a szer- • ezet egy bizonyos, meghatározott területét érintő ha- például bizonyos fertőzések és sérülések. Száj
elváltozásokat okozhatnak továbbá a szervezet egészét érintő megbetegedések is, mint például a cukorbetegség, az AIDS, és a leukémia (fehérvérűség). A fenti betegségek első jelei néha a szájüregben jelennek meg, és a fogorvos figyel fel rájuk.
A szájüregben kialakuló elváltozások közé sokféle sérülés és kinövés tartozik, mint például az afta vagy a daganatos kinövés. Bizonyos színváltozások jöhetnek létre a szájüreg és a szájpad belső felszínén. Egyéb betegség tünete lehet a rossz szagú lehelet, valamint a nyálmirigyek rendellenességei.
456
Száj- és fogászati rendellenességek
Az afták apró, fájdalmas kiütések a szájüregen belül.
Az elváltozásokat kiváltó ok ismeretlen, bár úgy tűnik, hogy kialakulásukban szerepet játszik a stressz – gyakran fordulnak elő például egyetemi hallgatókban dvizsgaidőszak alatt. Az afták fehéres színű, piros szélű foltok alakjában jelennek meg. Szinte mindig a puha, elmozdítható részeken, elsősorban az ajkak, vagy a pofa belső felszínén, a nyelven, illetve a lágy szájpa- don, ritkán a torok tájékán jönnek létre. Akisméretű elváltozások (átmérőjük 1 cm-nél kisebb) gyakran két- három tagú csoportokban jelennek meg, és általában tíz napon belül nyomtalanul elmúlnak. A nagyobb afták kevésbé gyakoriak, szabálytalan alakúak, gyógyulásuk akár több hétig is eltarthat; gyakran heg marad utánuk.
Az afták az ilyen kis elváltozásoktól elvárhatónál jóval fájdalmasabbak. A fájdalom, mely általában 4-10 napig tart, erősebbé válhat, ha a nyelv kidörzsöli a sérülést, vagy ha forró, illetve fűszeres ételekkel kerülnek kapcsolatba. Súlyos esetben láz, a nyaki nyirokcsomók duzzanata, és általános levertség jöhet létre. Sokakban visszatérően jelentkezik az elváltozás, évente egy vagy több alkalommal.
Az orvos vagy a fogórvos a küllem és a fájdalom alapján azonosítja az aftát, bár a herpesz szimplex okozta elváltozás nagymértékben hasonlíthat rá.
A kezelés alapja a fájdalom csillapítása az afta eltűnéséig. Az érzéstelenítő készítmények, mint a lidocain oldat, az aftára kenhetők, vagy szájöblítésre is használhatók. Több percig hatékonyan csillapíthatják a fájdalmat, így megkönnyíthetik az evést, bár gyengítik az ízlelést. A fogászatban használatos, védő hatású ecsete- lőkkel is csillapítható a fájdalom; ilyen szer a car- boximetilcellulóz. Amennyiben egyszerre több afta van jelen, az orvos vagy a fogorvos tetraciklines szájvizet is felírhat. Ha valakinél visszatérően, súlyos aftás kitörések észlelhetők, a megjelenéssel egyidőben alkalmazható a fenti készítmény. A terápia egy másik lehetséges módszere az ezüst-nitrátos kauterizáció, mellyel az afta alatti idegvégződéseket roncsolják el. Alkalmanként az orvos vagy a fogorvos a súlyos aftákra kortikoszteroidos kenőcsöt írhat fel, mely közvetlenül kenhető az elváltozásra. Dexametason tartalmú szájöblítő oldat, vagy prednizolon tabletták használhatók a súlyosabb időszakok alatt.
Az elsődleges, szájüregi herpeszfertőzés (primer her- peticus gingivostomatitis) a herpesz szimplex vírusfertőzés kezdeti szakaszában alakul ki. Gyors ütemben kifejlődő, fájdalmas aftákat okozhat a foginyen, valamint a szájüreg más területén. A másodlagos herpesz (visz- szatérő ajakherpesz) a vírus helyi aktiválódásának következménye.
Panaszok, tünetek és kiváltó okok
A kisgyermekek rendszerint egy ajakherpeszes felnőttől kapják a herpesz szimplex vírusfertőzést. A fertőzéssel történt első találkozás során (primer herpesz) általános fogínygyulladás és kiterjedt szájüregi fájdalom jelentkezik. A gyermek belázasodhat, nyaki nyirokcsomói megduzzadhatnak, és általában rosszul érzi magát, ezért nyűgössé válik. A legtöbb eset enyhe, és észrevétlenül zajlik. A szülők rendszerint fogelőtö- résre vagy valamilyen más betegségre gondolnak. A gyermek szájában 2-3 napon belül nagyon apró hólyagok (vezikulák) jelennek meg. Ezeket általában nem szokták észrevenni, mivel gyorsan felszakadnak, és hámhiányok, sebek maradnak utánuk. A száj üregben bárhonnan kiindulhat, de kivétel nélkül mindig érinti a fogínyt. Bár a gyermek kb. egy héten belül jobban lesz, a herpesz szimplex vírus soha többé nem hagyja el a szervezetet, és a fertőzés az élet során bármikor újra fellángolhat (másodlagos herpesz). Ha valakinek gyermekként sikerül elkerülnie a fertőzést, és felnőttként kapja meg, tünetei sokkal súlyosabbak lesznek.
A nagy kiterjedésű sebesedéseket okozó első fertőzéshez képest a későbbi fellángolások csak apró elváltozások, lázkiütések alakjában jelentkeznek, melyeket napozás során az ajkak leégése, hideg, láz, ételallergia, szájsérülés, fogászati kezelés, vagy idegesség válthat ki. Égető, kellemetlen érzés figyelmeztethet egy-két nappal a hólyagok megjelenése előtt a kiújulásra. Nehéz leírni ezt az érzést, de könnyen ráismer az, aki már megtapasztalta. Az ajak külső felszínén hámhiányos, később kérgesedő, nyílt seb alakulhat ki. A szájüregben megjelenő, kezdetben kis hólyagok gyorsan összefolynak, és fájdalmas, vöröses színű aftát alkotnak.
Bár a legtöbb ember számára csak fájdalmas kellemetlenség, a herpesz szimplex szájüregi fellángolása a betegségek (mint például az AIDS), sugárkezelés, vagy csontvelő átültetés következtében legyengült immunrendszerű emberek számára életveszélyt jelenthet. Az ilyen betegeket a nagyméretű, hosszan fennálló szájüregi kiütések akadályozhatják az étkezésben, és a ví
Az ajkak, a száj és a nyelv rendellenességei
457
rus az agy irányába terjedve halálos szövődményeket okozhat.
Az elsődleges herpeszfertőzés kezelésének célja a fájdalom csillapítása, lehetővé téve a beteg számára, hogy normálisan egyék, igyék, aludjék. Főként gyermekek hajlamosak a fájdalom miatt a folyadékfelvétel és az étkezések elhagyására, ami a lázas állapottal együtt gyorsan kiszáradáshoz vezethet. Ezért a gyermekeknek annyi folyadékot kell inniuk, amennyit csak bírnak. Felnőtteknek vagy idősebb gyermekeknek felírható fájdalomcsillapító hatású, például lidocain tartalmú szájöblítő. A szódabikarbóna tartalmú szájöblítők is esetleg enyhítő hatásúak.
A másodlagos herpeszfertőzés kezelése akkor a leghatékonyabb, ha már a hólyagok megjelenése előtt elkezdődik – amint a beteg úgy érzi, hogy előjön a herpesze (prodróma). A prodróma alatti C-vitamin szedés elősegítheti a gyorsabb gyógyulást.
A közvetlen napfény ellen ellenzős sapkával, fényvédő faktoros balzsammal védhető az ajak, ezzel is csökkenthető egy újabb kitörés kockázata. Ugyancsak kerülendő a beteg által ismerten fellángolást előidéző ételek fogyasztása. A gyakori, súlyos fellángolásokban szenvedőknél hosszú távon előnyös lehet lizin szedése.
Acyclovir tartalmú kenőcsök a lefolyás súlyosságát csökkenthetik, és gyorsíthatják a gyógyulást. A szőlőzsír és a hasonló ajakbalzsamok megakadályozzák az ajkak berepedezését, ezáltal csökken a fertőzés tovaterjedésének kockázata. Felnőttek súlyos herpesze esetén antibiotikumokkal lehet megelőzni a bakteriális fertőzés kialakulását, de az antibiotikumok nem hatnak a vírusra. A súlyos kórformákban és immunrendszeri betegségek esetén acyclovir tartalmú kapszulákat is el lehet rendelni. Herpeszfertőzésben nem szoktak alkalmazni kortikoszteroidokat, attól ugyanis esetleg tovaterjedhet a fertőzés.
Egyéb szájüregi sebek,
fekélyek és kinövések
A két héten belül nem gyógyuló sebeket ajánlatos orvossal vagy fogorvossal megvizsgáltatni, főképpen ha fájdalmatlan. A pofa vagy az ajkak belső felszínén létrejövő fájdalmas sebek okai általában kevésbé jelentősek; afták, vagy véletlen ráharapások jöhetnek szóba.
A szájüregben megjelenő sebek gyakran fehéres színűek, néha vörösen körülhatároltak. Fekély jön létre, na valaki – helytelenül – a pofa és az íny között tartott
aszpirinnel próbál fogfájást csillapítani. A szájüregi sebek a Behijet-szindróma jelei is lehetnek; ilyenkor a szemen és a nemi szerveken is hasonló elváltozások jelentkeznek.
A szájüregben vagy az ajkakon a szifilisz első fázisának jeleként fehér, fájdalmatlan sebesedések (sánker) jelenhetnek meg orális szex után 1-13 héttel. Néhány héten belül az elváltozás általában eltűnik. A kezeletlen szifilisz következő jele 1-4 hónappal később – fehér foltként – jelenhet meg az ajkakon, de még inkább a szájüregben. Mind a sánkerek, mind a fehér foltok any- nyira fertőzőek, hogy a betegség ezen fázisaiban még a csókolódzás is terjeszti a kórokozót.
A szájfenék jellegzetes terület a rákok kialakulásának szempontjából: elsősorban középkorú és idős, dohányzó és alkoholt fogyasztó emberek érintettek. A ciszták (folyadékkal telt üregek) számos fajtája is kialakulhat a szájfenéken. Gyakran sebészeti úton el is távolítják őket, mivel zavarják a beteget.
A szájban bárhol megjelenhetnek nagy folyadékkal telt hólyagok. Általában valamilyen sérülés következtében jönnek létre, de kapcsolatba hozhatók például a pemphigussal, mely egy kiterjedt, hólyagképződéssel járó betegség. Egyes vírusos eredetű betegségekben, mint a kanyaróban is megjelenhetnek átmeneti rendellenességek a pofa belső felszínén, elsősorban gyermekekben.
Elszuvasodott, alsó fogakból kiinduló, a szájfenék irányába terjedő fertőzések súlyos szövődményekkel járhatnak. Ilyen a Ludwig-féle angina, amely a szájüreg aljának súlyos duzzanatához vezet, még a nyelvet is hátratolhatja, ami a légutak elzáródását okozza. Amennyiben ez bekövetkezik, sürgősségi beavatkozás szükséges a légzés fenntartására.
Ha valaki rendszeresen harapdálja a pofa belső felszínét, vagy ismétlődően bármilyen más módon sérti meg valahol a szájüreget, irritációs fibróma (kötőszöveti eredetű, jóindulatú daganat) jöhet létre. Ez a kicsi, tömött, fájdalmatlan púp sebészi úton eltávolítható.
Szemölcsök úgy fertőzhetik meg a szájüreget, ha közvetlen kapcsolatba kerülnek vele, például szemöl- csös ujj szopogatásával. A szemölcsök másik fajtája (kondiloma akuminátum) is átvihető, orális szexszel. Ezek az elváltozások többféle módon kezelhetőek.
A nekrotizáló szialometaplázia a szájpad felszínének gyors lebomlását hozza létre, mely résképző sebet okoz 1-2 napon belül. Bár a sérülés gyakran nagy és ijesztő, a nekrotizáló szialometaplázia fájdalmatlan. Ez a rendellenesség gyakran az érintett területen keletke
458
Száj- és fogászati rendellenességek
zett sérülések (például fogászati kezelés) után jön létre, és két hónapon belül eltűnik.
Lassan megnagyobbodó csontkinövés (torusz) alakulhat ki a szájpad középvonalában. Ez a kemény tapintató képződmény gyakori, és ártalmatlan. A serdülőkor során jelentkezik, és az egész élet folyamán megmarad. Még egy nagyméretű kinövéshez sem kell hozzányúlni, ha a felette elhelyezkedő nyálkahártya nem sérül például evés közben, vagy amíg nem készül a területet fedő fogpótlás.
A szájpad daganatai, akár jó-, akár rosszindulatúak, leggyakrabban 40-60 éves kor között jelennek meg. Kezdetben csak kevés panaszt okoznak, bár néha a beteg a szájpad duzzanatát, vagy egy fogpótlás meglazulá- sát észlelheti. A fájdalom csak sokkal később alakul ki.
A szifilisz késői szakaszában lyukképződés (gum- ma) figyelhető meg a szájpad területén.
A szájnyálkahártya természetes vöröses színe vérszegénységben sápadtabbá, világosabbá válhat. Amennyiben a vérszegénységet kezelik, az eredeti árnyalat visszatér.
A frissen elszíneződött területeket meg kell mutatni orvosnak, vagy fogorvosnak, mivel a mellékvese betegségét, vagy a rák kialakulását (melanoma) jelezheti. Fehéres területek bárhol megjelenhetnek a szájüregben, de ezek leggyakrabban könnyen ledörzsölhető ételmaradékok. Szájpenészről lehet szó, ha a ledörzsölés után hámfosztott, fájdalmas, vérző terület marad vissza.
A szájüregben a megvastagodott, magas keratintartalmú elszarusodott területek is fehéres foltok alakjában jelennek meg; ezeket összefoglalóan leukoplákiák- nak nevezik. A keratin ellenálló fehérje, a felszíni bőrréteg alkotórésze és védelmi funkciót lát el, kis meny- nyiségben azonban a szájnyálkahártyában is megtalálható. Néha a keratin a szájüregben fel is szaporodhat, elsősorban dohányosok, tubákosok, dohányt rágó emberek esetében.
A szájüregben vöröses területek (eritroplákia) a nyálkahártya elvékonyodása, és az alatta lévő véredények áttűnése következtében jöhet létre. A fehéresen vagy vörösesen elszíneződött területek jóindulatúak (benignus), rákmegelőzők (prekancerózus), vagy rosszindulatúak (malignus) lehetnek. Az ilyen elváltozásokat késedelem nélkül orvosnak vagy fogorvosnak kell megvizsgálnia.
A pofa belső vagy a nyelv oldalsó felszínén megjelenő finom, hálózatos, fehér vonalak (lichen plánusz)
viszkető bőrkiütésekkel járhatnak együtt. A lichen plánusz fájdalmas fekélyesedéseket okozhat, de az esetek többségében még csak kellemetlenséggel sem jár.
A pofa belső felszínén az őrlőfogak magasságában megjelenő apró, fehér homokszemhez hasonló, vörösen körülhatárolt foltok (Koplik-foltok) a kanyaró első jelei lehetnek.
A szájpad elszíneződései irritációs vagy fertőzéses eredetűek lehetnek. Azoknál, akik hosszú időn át pipáznak, a szájpad fehéres, sok apró vörös folttal tarkított, dudoros, kemény tapintató elváltozása figyelhető meg (dohányos szájpad). Ha ilyen esetben a szájban megjelenő sérülések két hétnél hosszabb időn belül gyógyulnak, orvosi vagy fogorvosi kivizsgálás szükséges.
Férfipartnerrel végzett élénk orális szexet követően az esetlegesen sérült véredények miatt apró, tűhegynyi vörös foltok jelentkezhetnek (petechia). Ezek a foltok néhány napon belül eltűnnek. Az ehhez hasonló elváltozások utalhatnak azonban az erek rendellenességére, vagy mononukleózis infekciózára is. A szájpadon megjelenhetnek vörös, buijánzó területek; ezek gyakran a rosszul illeszkedő, vagy túl sokáig a szájban tartott protézisek következményei. Az összes kivehető fogpótlást – a fogszabályozó készülékek kivételével – éjszakára el kell távolítani, meg kell tisztítani és, be kell áztatni egy pohár vízbe. AIDS-es betegekben a szájpadon Kaposi- szarkóma (a kiserek burjánzásából kialakuló rosszindulatú daganata) jelenhet meg lilás foltok formájában. A kellemetlenségek csökkentése, a szájpad külalakjának javítása érdekében ezek a foltok is kezelhetők.
A szájbűz (halitozis) lehet valóságos, vagy képzelt. Amennyiben valóságos, gyakran okozhatják a fogak közé szorult ételmaradékok és a rossz szájhigiéne, valamint az ezek miatt kialakuló ínybetegségek és gyulladások. A helyes fogmosás, fogselyem használata megoldhatja ezeket a gondokat.
Az illóolajok egyes ételekből, mint például a hagymafélékből, a véráramba jutnak, majd a tüdőn át kerülnek a külvilágba. Ezeket a szagokat a helyes szájápolás sem tudja megszüntetni.
Némelyik betegség is járhat szájbűzzel. A májelégtelenség egérszagúvá, a veseelégteienség vizeletszagú- vá, a súlyos, kezeletlen cukorbetegség pedig körömlakk lemosóhoz hasonló szagúvá teheti a leheletet. A tüdőtályog nagyon bűzös szájszagot okozhat.
Az ajkak, a száj és a nyelv rendellenességei
459
A legnagyobb nyálmirigy-pár közvetlenül az állkapocs szöglete mögött, a fül előtt helyezkedik el. Két pár kisebb méretű nyálmirigy a szájfenék alatt található. Apró nyálmirigyek elszórtan az egész szájüreg területén fellelhetők.
Ha a nyáltermelődés elégtelen, a beteg száját kiszá- radtnak érzi. Mivel a nyál némi természetes védettséget nyújt a szuvasodás ellen, a nyál csökkent mennyisége nagyobb mértékű üregképződést okoz. Szájszárazság kialakulhat akkor, ha valaki keveset iszik, vagy szájon át lélegzik, esetleg a nyálmirigyek működését befolyásoló gyógyszereket szed, vagy olyan betegségben szenved, amiben a nyálmirigyek is érintettek (például Sjögren-szindróma). A kor előrehaladtával lassan természetes módon is egyre szárazabbá válik a szájüreg. A nyálmirigyekből kivezető vezetékek is elzáródhatnak mészlerakódás, azaz kőképződés miatt. Az ilyen ürülési akadályok a nyál felhalmozódását, a mirigy duzzanatát okozzák. Ilyenkor könnyen fordulhat elő bakteriális fertőzés. Ha a mirigy duzzanata étkezések során, elsősorban savanyú ételek hatására kifejezettebbé válik, egészen biztos, hogy elzáródással van dolgunk. A magyarázat erre az, hogy a savanyú íz érzete fokozott nyálelválasztást okoz, de mivel a kivezető csövet valami elzárja, nincs lehetőség a nyál ürülésére. Egyes esetekben a fogorvos el tudja távolítani a követ a vezetékre gyakorolt kétoldali nyomással. Ha ez nem vezetne eredményre, vékony, drótszerű műszereket használnak a kő kivételéhez. A végső megoldás a kő sebészi eltávolítása.
Az alsó ajak sérülése – például az ajak megharapása – apró nyálmirigyek sérülését, és a nyálürítés akadályo- zottságát okozhatja. A következmény a nyálmirigy duzzanata, egy apró, puha, kékesen elszíneződött kinövés (mukokele) lesz. Néhány héten belül a púp magától is eltűnik, de könnyen eltávolítható száj sebészeti módszerekkel, ha zavaróvá, vagy gyakran visszatérővé válna.
A mumpsz, továbbá egyes bakteriális fertőzések, és egyéb betegségek is okozhatják a főbb nyálmirigyek duzzanatát. Jó-, vagy rosszindulatú daganatok is okozhatnak duzzanatot; ennek tapintata általában tömörebb, mint a fertőzéses eredetű mirigy-megnagyobbodás. Amennyiben a daganat rosszindulatú, a mirigy kőkeménnyé válhat.
A nyálmirigyek kivezető csatornáinak elzáródása miatt létrejövő gyulladások és fertőzések gyakoribbak, mint a daganatok. Ennek ellenére egy duzzadt nyálmirigy minden esetben orvosi vizsgálatot igényel. Az el-
A fő nyálkamirigyek elhelyezkedése

Fültőmirigy
Nyelv alatti mirigy
Állkapocs alatti mirigy
változás eredetének megállapításához a fogorvos vagy az orvos mintát (biopszia) vesz a nyálmirigy szövetéből.
Változás történhet az ajkak méretében, színében, vagy felületében. Egyes elváltozások ártalmatlanok – például idős korra az ajkak elvékonyodhatnak. Más jelenségek betegségre figyelmeztethetnek.
Allergiás reakciók az ajkak duzzanatát okozhatják. A reakciót kiválthatja bizonyos ételekkel, gyógyszerekkel, kozmetikumokkal, vagy levegő által közvetített anyagokkal szembeni érzékenység. Az esetek mintegy felében az allergiát kiváltó ok azonban rejtély marad.
Számos egyéb körülmény is kiválthatja az ajkak duzzanatát. Az egyik az angioödéma, amely örökletes betegség, és visszatérő, rohamszerű duzzanatokat okoz. Nem örökletes tényezők – mint például az erité- ma multiforme, napártalom, vagy trauma (fizikai-ké
460
Száj- és fogászati rendellenességek
miai behatás) – ugyancsak szerepet játszhatnak az ajakduzzanat kialakulásában. Az ajkak súlyos megnagyobbodásai egyes esetekben enyhíthetőek szteroid injekcióval. Más típusú ajakduzzanat esetén a felesleges szövetmennyiség sebészileg távolítható el az esztétikai szempontok érdekében.
A korral az ajkak elvékonyodhatnak. Kozmetikai célból megnagyobbíthatok a test más részéből vett kollagén-, vagy zsírinjekciókkal. A műtét azonban mérlegelendő, mivel az ajkak külső határvonala esetleg torzulhat.
A napsugárzás, vagy a hideg, száraz időjárás az ajkak hámlását okozhatja. Hasonló a helyzet az ajakrúzsokkal, a fogkrémmel, az ételekkel, italokkal szemben kialakuló allergiás reakcióknál is. A kiváltó ok megszűntével általában az ajkak is rendbe jönnek. Az orvos egyes esetekben kortikoszteroidokat tartalmazó kenőcsöt írhat fel a hámlás megakadályozására.
A napártalom rendszerint az ajkak, elsősorban az alsó ajak megkeményedését, kiszáradását okozza. A vöröses foltok, és fehér, hártyaszerű felszín megjelenése olyan ártalmat jelezhet, mely a későbbi rákosodás veszélyével jár. Az ilyen súlyos napártalom csökkenthető fényvédő faktort tartalmazó ajakbalzsammal, vagy el- lenzős sapka viselésével.
Szeplők, és szabálytalan határú, barnás területek előfordulhatnak az ajkak területén, és évekig megmaradhatnak. Ezek az elváltozások nem jelenthetnek gondot, de az apró, szétszórtan elhelyezkedő barnás-fekete foltok örökletes emésztőszervi megbetegedésre utalhatnak, melyben polipok növekednek a gyomor és a belek területén (Peutz- Jeghers-szindróma). Az ajkak szárazsága, töredezettsége, a szájnyálkahártya vöröses színe Kawasaki-szindrómában figyelhető meg.
Az ajkak gyulladásaiban (keilitisz), a szájzugok fájdalmassá, érzékennyé, vörösessé, betöredezetté és pikkelyesen hámlóvá válhatnak. A gombásodás (szájpenész) a sebesedést hosszú időn át fenntartja. A keilitisz riboflavin (az egyik B-vitamin) hiányában is létrejöhet, de az USA-ban és hazánkban is ritka ez a hiánybetegség.
A szájzugokban függőleges bőrredők és érzékeny bőrterületek alakulhatnak ki, ha a protézisek nem távo- lítják el megfelelően az állkapcsokat egymástól. A kezelés a fogpótlás helyes beállítása, vagy cseréje lehet.
A bőrrák kiemelkedő területek, vagy kemény szélű fekélyes sebek formájában jelenhet meg.
A nyelvfájdalom leggyakoribb oka a sérülés. A nyelvben számos fájdalomérző és tapintó idegvégződés van, és a test legtöbb részénél jóval érzékenyebb a fájdalomra. A nyelven gyakran alakulnak ki véletlen beharapások, de a sérülések gyorsan gyógyulnak. Éles, törött csonk, vagy fog jelentékeny kárt tehet ebben az érzékeny szövetben.
A nyelv természetes nyúlványainak burjánzása miatt a felszín szőrösnek tűnhet. Ezek a „szőrök” elszíneződ- hetnek dohányt szívó, vagy rágó, bizonyos ételeket fogyasztó embereknél, esetleg színanyagokat tartalmazó baktériumok nőhetnek rajtuk. Láz, antibiotikumos kezelés, vagy gyakori peroxidos száj öblítés után is szőrösnek tűnhet a nyelvfelszín. Ha valaki emésztési zavarok miatt bizmut-tartalmú készítményeket szed, ugyancsak nyelvháti elszíneződés jelentkezik. A nyelv fogkefével letisztítható, az elszíneződés pedig eltűnik. Letörlés után sebfelületet visszahagyó, hálózatos, fehér vonalak, vagy a nyelv oldalán megjelenő fehér, fonálszerű anyag szájpenészre utal.
A nyelv vöröses elszíneződése vitaminhiány vagy vészes vérszegénység jele lehet. Vashiányos vérszegénységben a nyelv felszíne sima, halvány (a természetes nyúlványok elvesztése miatt). A skarlát első jele az epemyelv, majd a málnanyelv. A pofa belső felszínén néha megjelenő, fehér foltokhoz hasonlító elváltozások lázban, kiszáradásban, a szifilisz második szakaszában jelenhetnek meg, vagy szájpenész, lichen plánusz, leukoplákia, és szájlégzés tünetei lehetnek. Sima, vörös nyelv és fájdalmas száj pellagrára, niacinhiányos táplálkozási zavarra utal. Térképnyelvnek nevezzük, ha a nyelven fehér és vörös, sima területek váltakoznak. Az elszíneződött területek mintha vándorolnának; ez a folyamat évekig, vagy egész életen át tarthat. Az elváltozás általában fájdalmatlan, kezelést nem igényel.
Bár a nyelv két oldalán megjelenő púpok rendszerint ártalmatlanok, az egyoldali megjelenés rosszindulatú daganatra utalhat. Megmagyarázhatatlan vörös, vagy fehér területek, sebek, vagy kinövések – elsősorban, ha fájdalmatlanok – rákosodás jelei lehetnek, és orvosi vizsgálatot igényelnek. A legtöbb szájüregi rák a nyelv oldalán, vagy a szájfenéken alakul ki, a nyelvháton szinte sohasem.
A nyelven kialakuló sebesedéseket (kiütéseket) herpesz szimplex vírus, gümőkór, bakteriális fertőzés okozhatja, de szifilisz korai szakaszára is jellemzőek. Allergia, vagy immunrendszeri betegségek is létrehozhatnak sebesedést.
A fogak betegségei
461
A nyelv gyulladása (glosszitisz) vörös, fájdalmas, duzzadt elváltozás. A glosszodinia (nyelvfájdalom) égető, fájdalmas érzettel jár. Általában semmilyen jellegzetes megjelenési formája, kézenfekvő oka nincs; kiválthatja a fogak nyelvre gyakorolt nyomása, allergiás reakció, vagy irritáló szerek, mint például az al
kohol, a fűszerek, a dohány. A fogkrém lecserélése, szájöblítők, rágógumi használata enyhítheti. A glosszodinia néha érzelmi zaklatottság, vagy elmebetegségjele. Szorongásoldó gyógyszer kis adagja hatásos lehet. Tekintet nélkül a kiváltó okra, az állapot idővel elmúlik.
Az egészséges fogazat megtartásához naponta el kell távolítani a lepedőket fogkefe és fogselyem segítségével. A fogszuvasodás kialakulásának valószínűségét csökkenti a cukorfogyasztás mérséklése. A fluoro- zott víz is csökkenti a kockázatot.
A dohányzás és az alkoholfogyasztás mérséklése hozzájárul a szájüreg és a fogak egészségének fenntartásához. A dohány, függetlenül attól, hogy szívják, rágják, vagy szippantják-e, rontja a fogíny állapotát. A dohány és az alkohol, és különösen a kettő kombinációja szájüregi rákok kialakulásához vezethet.
Az üregképzödés (fogszuvasodás) során a fog kemény, külső állománya fokozatosan feloldódik, a folyamat pedig a mélybe terjed.
A szokványos megfázás és ínybetegségek mellett a szuvasodás a legáltalánosabb betegség. Amennyiben a szuvas területeket nem látja el fogorvos, az üregképződés folytatódik. Végül a kezeletlen szuvasodás a fog elvesztéséhez vezet.
A fogszuvasodás kialakulásához elsősorban a fogak érzékenysége, savtermelő baktériumok és a növekedésükhöz fontos étel jelenléte szükséges. Fogékony az a fog, melynek kevés a fluorid tartalma, vagy kifejezett árkok, rések és gödrök vannak rajta, ahol a plakk (a fogakon felgyülemlő baktériumtömeg) felszaporodhat. Bár a szájüregben nagy számú baktérium van jelen, csak némelyikük okoz szuvasodást. A leggyakoribb ilyen baktérium a Streptococcus mutáns.
A szuvasodás (káriesz) több úton is létrejöhet az elhelyezkedésétől függően. A simafelszíni káriesz
(caries), a leginkább megelőzhető, és visszafordítható típus, mely a leglassabban fejlődik ki. A simafelszíni káriesz esetében az üregképződés fehér folt megjelenésével indul, ezen a helyen a baktériumok elkezdik a kalciumot a zománcból kioldani. A fogak között létrejövő simafelszíni szuvasodás 20-30 éves kor között jelentkezik.
A gödör-, és barázdakáriesz kialakulása a maradó fogak rágófelszínének szűk árkaiban és az őrlőfogak külső felszínén, rendszerint serdülőkorban kezdődik; a szuvasodás ezen fajtája gyors lefolyású. Sokan vannak, akik nem tudják rendesen megtisztítani ezeket a szuvasodásra hajlamos területeket, mivel a barázdák gyakran szűkebbek, mint a fogkefe sortéi.
A gyökérkáriesz a foggyökeret borító csontszerű szöveten (cement) alakul ki, rendszerint ott, ahol az íny visszahúzódott; elsősorban középkoriakat érint.A Ez az elváltozás gyakran a gyökérterület tisztításának nehézsége, és a magas cukortartalmú ételek fogyasztása miatt jön létre. A gyökérkárieszt a legnehezebb megelőzni.
A zománckáriesz, amely a fog külső, kemény rétegében jön létre, lassú lefolyású. Miután a fog második rétegébe – a puhább, kevésbé ellenálló dentinbe – behatolt, a szuvasodás sokkal gyorsabban terjed a fogbél (pulpa), a fog legbelsőbb, az idegelemeket és a vérellátást tartalmazó része felé. Bár 2-3 év szükséges ahhoz, hogy a folyamat áttörje a zománcot, a dentinből a pulpába sokkal rövidebb idő alatt, kevesebb, mint egy éven belül eljuthat. Ezért a dentinben kezdődő gyökér-
▲ lásd a 467. oldalt
462
Száj- és fogászati rendellenességek
A szuvasodás kialakulása
A bal oldalon egészséges fog ábrája látható; a jobb oldali kép a szuvasodás három típusát mutatja be.
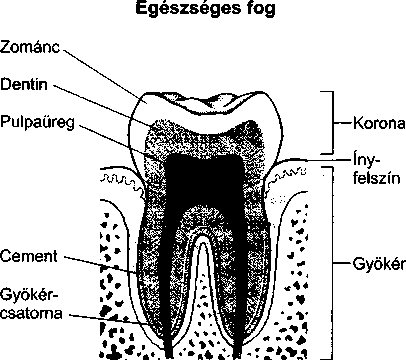
Üregképződés
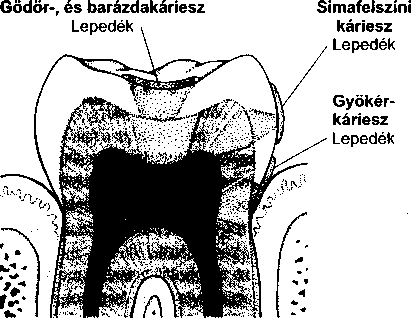
káriesz sokkal rövidebb idő alatt sokkal több fogállományt pusztíthat el.
Nem minden fogfájásért szuvasodás felelős. Fogfájdalmat a rágásnak kitett, egészséges, de szabadon álló gyökérfelszínek, vagy törött fogak is okozhatnak. Az arcüreg vérbősége érzékennyé teheti a felső fogakat.
A zománcban létrejött üregek általában nem okoznak fájdalmat; fájdalom csak akkor jelentkezik, ha a folyamat eléri a dentint. Ilyenkor fájdalmat okoz a hideg ital és az édesség is. Ez arra utal, hogy a fogbél még egészséges. Ha a szuvasodást ebben a szakaszban ellátják, a fogorvos rendszerint meg tudja menteni a fogat, és a továbbiakban nem jelentkezik fájdalom, vagy rágási nehézség.
A fogbélhez túl közel kerülő, vagy azt elérő szuvasodás visszafordíthatatlan károsodást okoz. A fájdalom az inger megszűnte után (például hideg víz) is megmarad. A fog akár inger nélkül is fájhat (spontán fogfájdalom).
A baktériumok, ha bejutnak a fogbélűrbe, a fogbél elhalását okozzák, ami a fájdalom ideiglenes elmúlásához vezet. Rövid időn (órákon vagy napokon) belül
azonban a fog rágásra, a nyelvvel vagy akár ujjal való megnyomásra is érzékenyen reagál, mivel a gyulladás és a fertőzés a gyökércsúcson át tovaterjedt, és tályogot (gennygyülem) hozott létre. A fog körül felszaporodó genny miatt a fog kitolódhat a fogmederből. Az össze- harapás visszatolhatja a helyére, ami erős fájdalommal jár. Folytatódhat a genny felgyülemlése, ami a környező íny duzzanatát, vagy a fertőzés tovaterjedését okozhatja az állkapocsban (cellulitisz), és betörhet a szájüregbe vagy a bőr alá is, az állkapocs közelében.
Ha a fájdalom kialakulása előtt kezelik a szuvasodást, csökkenthető a fogbél károsodásának a veszélye, és a fogállomány nagyobb része megőrizhető. A szuvasodások korai felismeréséhez a fogorvos fájdalomról kérdezi a beteget, fogászati műszerek segítségével vizsgálja meg azt, hogy a fog érzékeny-e, puha-e az állománya, illetve röntgenfelvételt készíthet. Mindenkinek fél évente el kellene járnia fogászati szűrővizsgálatra, bár nem minden vizsgálat alkalmával szükséges röntgenfelvételt készíteni. A fogorvos dönti el, hogy egy, két- vagy három évente történjék röntgenvizsgálat.
A fogak betegségei
463
A szuvasodás megelőzésében öt fő irányelv jöhet szóba: jó szájhigiéne, helyes táplálkozás, fluorid, barázdazárók, és antibakteriális terápia.
Szájhigiéne
A jó szájhigiéne, azaz a reggeli előtti vagy utáni, valamint a lefekvés előtti fogmosás, és a lepedék eltávolítása céljából a fogselyem napi használata eredményesen megfékezheti a simafelszíni kárieszt. A fogmosás megakadályozhatja a szuvasodást a fogak oldalán, a fogselyemmel pedig a fogak közötti, tehát a fogkefe számára elérhetetlen területeket lehet megtisztítani. Az ételmaradékokat gumivégű ínymasszírozó eszközzel lehet eltávolítani az ínyszélek alól, és az ajkak felőli felszínekről, a fogak külső és belső oldaláról.
Átlagos kézügyességű ember a megfelelő fogmosást mintegy három perc alatt tudja elvégezni. Kezdetben a lepedék viszonylag puha, ezért napi eltávolítása puha sörtéjű fogkefével és fogselyemmel valószínűtlenné teszi a szuvasodás kialakulását. Ha a lepedék elmeszese- dik, eltávolítása sokkal nehezebbé válik; ez a folyamat körülbelül 24 óra alatt alakul ki.
Táplálkozás
Bár minden fajta szénhidrát bizonyos mértékig elősegíti a szuvasodás kialakulását, elsősorban a cukrok okolhatók. Az összes egyszerű (egy vagy két molekulából álló) cukornak van valamilyen hatása a fogakra, ideértve az étkezési cukrot (szacharóz), a méz cukrait (levulóz és dextróz), a gyümölcscukrot (fruktóz) és a tejcukrot (laktóz). Ha cukor kerül érintkezésbe a lepedőkkel, az abban lévő Streptococcus mutáns baktériumok közel 20 percig termelnek savat. Lényegtelen az elfogyasztott cukor mennyisége; az a fontos, hogy mennyi ideig érintkezik a cukor a fogakkal. így tehát édes üdítőitalok órákig történő iszogatása károsabb, mint egy cukorka elszopogatása öt perc alatt, jóllehet a cukorka több cukrot tartalmaz.
A szuvasodásra hajlamos egyéneknek ajánlatos ritkábban édességet fogyasztani. Bár az étkezések utáni száj öblítés némi cukrot eltávolít, a fogmosás sokkal hatékonyabb. Ugyancsak kedvezőbb mesterséges édesítőkkel készült üdítőitalok fogyasztása, noha a diétás kóla tartalmaz fogkárosító savakat. Cukor nélkül ivott tea vagy kávé is segítséget nyújthat az elsősorban a szabad gyökérfelszíneken kialakuló szuvasodás megelőzésében.
Fluorid
A fluoridok a fogakat és elsősorban a zománcot el- ienállóbbá teszik a szuvasodást előidéző savakkal
| A fogorvosi szaknyelv | |
| Ahogy a legtöbben ismerik | Ahogy a fogorvosok nevezik |
| Alsó állkapocs | Mandibula |
| Ezüsttömés | Amalgámtömés |
| Felső állkapocs | Maxilla |
| Fogkő | Kalkulusz |
| Fogszabályzók | Ortodonciai hidak, sínek és készülékek |
| Harapás | Okklúzió |
| íny | Gingiva |
| ínybetegség periodontitis | Periodontális betegség, |
| Maradó fog, felnőtt fog | Permanens fog |
| Metszőfog, szemfog | Frontfogak és kaninuszok |
| Nevetőgáz | Nitrogénoxid |
| Nyúlajak | Ajakhasadék |
| Oldalsó fogak | Bikuszpidálisok |
| Őrlőfog | Moláris |
| Protézis | Teljes vagy részleges fogpótlás |
| Rossz harapás | Malokklúzió |
| Sapka | Korona |
| Szájpad | Palátum |
| Szuvasodás, a fog kilyukadása | Káriesz |
| Tejfog | Deciduális fog |
| Tisztítás | Profilaxis |
| Tömés | Restauráció |
464
Száj- és fogászati rendellenességek
Erősen roncselódott fogak gyökérkezelése
- A fogait érzéstelenítik .<
- A felhelyezett gumilepedő elhatárolja a fogat a szájban található baktériumoktól
- Őrlőfog rágófelszínén, frontfog belső felszínén nyílást fúrnak
- Finom műszereket vezetnek be a nyíláson a gyökércsatornába, eltávolítják a megmaradt fogbélt
- A gyökércsatornát az alsó csúcsa felé szűkülő kúppá alakítanják, belső felszínét elsimítják
- A csatornát tömőanyaggal töltik fel
szemben. Fluorid szedése főleg a fog fejlődésének és keményedésének időszaka alatt hasznos – 11 éves korig. A víz fluorozása a leghatékonyabb módja annak, hogy a gyermekek elegendő fluoriddal legyenek ellátva; most már az Egyesült Államok lakosságának több mint a fele fluorozott vizet fogyaszt a fogszuvasodás megelőzése céljából. Ha a víz túl sok fluoridot tartalmaz, a fogak foltosakká válhatnak, elszíneződhetnek. Ha nincs elegendő fluorid az ivóvízben, az orvos vagy a fogorvos nátrium-fluorid cseppet vagy tablettát írhat fel a gyermekeknek. A fogorvos az átlagosnál nagyobb szuvasodás iránti hajlammal bíró bármilyen korú egyénnek a fogaira közvetlenül is felviheti a fluoridot. Fluoridtartalmú fogkrémek használata is jótékony hatású lehet.
Barázdazárók
A barázdazáró anyagokat az őrlőfogak nehezen elérhető árkainak védelmére használják. A lezárandó terület alapos tisztítása után a fogorvos kondicionálja, vagyis tapadásra előkészíti a zománcot, majd folyékony műanyagot helyez az árkokba és környezetükre. Ha a folyadék megkeményedett, annyira hatékony gátat jelent a baktériumokkal szemben, hogy az árkokba kerülő bármilyen baktérium képtelenné válik a sav
termelésre, mivel többé nem jut el hozzá a táplálék. A barázdazárók viszonylag hosszú ideig – 90%-ban 1 évnél, 10%-ban 10 évnél is tovább – nyújthatnak hatékony védelmet, de esetleg javításra, cserére szorulnak.
Antibakteriális terápia
Néhány ember szájüregében szokatlanul aktív, szuvasodást előidéző baktériumok telepszenek meg. A szülő átadhatja ezeket gyermekének, feltételezhetően megpusziláskor. A gyermek szájában a baktériumok az első fog előtörése után telepszenek meg, ezután okozhatnak szuvasodást. A családon belül megjelenő, generációkon át jelenlévő szuvasodási hajlam tehát nem szükségszerűen tükröz elégtelen szájhigiénét, vagy helytelen táplálkozási szokásokat.
A szuvasodásra hajlamos embereknél antibakteriális kezelés válhat szükségessé. A fogorvos első lépésben eltávolítja a szuvas területeket, és lezáija az összes fogban a gödröket és az árkokat. Ezután erős szájöblítőt rendel (klórhexidin), több heti használatra, a visszamaradt lepedőkben megbújt baktériumok elpusztításához, mindezt abban a reményben, hogy a kezelést követően kevésbé veszélyes baktériumok foglalják el a szuvasodást okozók helyét. A baktériumok fékentartására a beteg otthon is öblögethet fluoridtartalmú szájvizekkel, és rághat xilitet tartalmazó rágógumit.
Ha a szuvasodást a dentinállomány elérése előtt sikerül feltartóztatni, a zománc károsodása helyreállhat, és a fogon megjelent fehéres folt eltűnik. Amennyiben a szuvasodás eléri a dentint, a fog szuvas részét el kell távolítani, a hiányt pedig helyre kell állítani, a lyukat be kell tömni. A szuvasodás korai kezelése megőrzi a fog szilárdságát és csökkenti a pulpakárosodás kockázatát.
Többféle anyagból készülhetnek tömések, és a fogba, vagy a fog köré helyezhetők. Az ezüstamalgám a leggyakrabban használt tömőanyag az őrlőfogak területén, ahol a szilárdság a fő szempont, és az ezüstös szín viszonylag észrevehetetlen. Az ezüstamalgám viszonylag olcsó és tartós, átlagos élettartama 14 év. Az arany tömések (betétek) sokkal drágábbak, és behelyezésükhöz legalább két fogászati kezelésre van szükség,
A fogak betegségei
465
Koronák, hidak és implantátumok
Sérült fog


A sérült fog kijavítását a fogorvos a fogfelszín alakjának megváltoztatásával kezdi. Ezután az átalakított fogra cementtel ragasztja rá a koronát.
Hiányzó fog
A fogorvos hiányzó fogat híddal, vagy implantátummal pótolhat.
azonban sokkal szilárdabbak, és nagy üregek betöméséhez is felhasználhatóak.
A kompozíciós tömőanyagokat és a porcelántöméseket elsősorban a metszőfogaknál alkalmazzák, ahol az ezüstös szín feltűnő lenne, bár egyre gyakrabban használják őket az őrlőfogak kezelésére is. Noha előnyös tulajdonságuk, hogy színűkben a foghoz hasonlóak, drágábbak, és nem biztos, hogy annyira tartósak, mint az ezüstamalgám tömések, főleg ha őrlőfogakról van szó, ahol erőteljesebb a rágás.
Az üvegionomer olyan fogszínű tömés, mely fluori- dot bocsát ki magából; ez előnyös lehet olyan emberek számára, akik hajlamosak az ínykömyéki fogszuvasodásra. Az üvegionomereket használják a túlzott fogmosás okozta károsodások kijavítására is.
A gyökérkezelés és a fogeltávolítás
Ha a szuvasodás folyamata elég előrehaladott ahhoz, hogy véglegesen károsítsa a fogbélt, a fájdalom csillapításának egyetlen lehetséges módja a fogbél eltávolítása a gyökércsatomából, vagy a fog teljes eltávolítása. A gyökérkezelt őrlőfogakat egy, a teljes rágófelszínt helyettesítő korona tudja a továbbiakban legjobban megvédeni. A helyreállítás módja gyökérkezelt metszőfogak esetében a megmarad fogállomány meny- nyiségétől függ.
Ritkán láz, fejfájás jelentkezhet, az állcsont, a száj- pad vagy a torok duzzanata jöhet létre egy-két héttel a gyökérkezelést követően. Ha ilyen szövődmények alakulnak ki, a beteget orvosnak vagy fogorvosnak meg kell vizsgálnia.
466
Száj- és fogászati rendellenességek
Ha a fog eltávolításra kerül, ajánlatos olyan gyorsan pótolni, amilyen gyorsan csak lehet. Ellenkező esetben a szomszédos fogak meg változtatják helyzetüket, és így megváltozik a harapás is. A probléma rögzített híddal – egy rögzített részleges fogpótlás, melynél a hiányt határoló fogakra sapkák kerülnek – vagy kivehető pótlással oldható meg. Az elvesztett fog implantátummal, vagyis pótfog beültetésével is pótolható.
A korona olyan helyreállítási eszköz, amely pontosan illik a fogra. A jó korona készítéséhez általában két kezelésre, néha többre is szükség lehet. Az első alkalommal a fogorvos enyhén kúposra készíti elő a fogat, és ideiglenes koronát helyez rá. A végleges koronát a fogtechnikai laboratóriumban lenyomat alapján készítik el. A következő kezelésen az ideiglenes koronát az orvos eltávolítja, és a végleges koronát cementtel az előkészített fogra ragasztja.
A koronák általában aranyötvözetből, vagy más fémből készülnek, a fém leplezésére porcelánt használnak. Kizárólag porcelánból is készülhet korona, de ez a fogzománcnál keményebb, és a szemközti fog kopását okozhatja. A kizárólag porcelánból és a hasonló anyagokból készült koronák hajlamosabbak a törésre, mint a fémkoronák.
A pulpitisz a fogbél, a fog legbelső, ereket és idegeket tartalmazó részének fájdalmas gyulladása.
A pulpitisz leggyakoribb oka a fogszuvasodás; a második leggyakoribb ok a fogsérülés. Mivel a fogbél tágulásra képtelen fallal van körülvéve, nincs elég helye, ha gyulladástól megduzzad. Csak a fogon belüli nyomást képes megnövelni. Az enyhe gyulladás, ha gyorsan javul, nem okoz maradandó kárt a fogban. A súlyos gyulladás elpusztítja a fogbélt. A megnövekedett nyomás kipréselheti a pulpát a fogból a gyökér végén, és ezáltal megbetegítheti az állcsontot, valamint a környező szöveteket.
A pulpitisz erős fogfájást okoz. Vannak bizonyos tesztek, melyek a fogorvos rendelkezésére állnak annak megállapításához, vajon a pulpa van-e még annyira egészséges, hogy érdemes legyen megmenteni. Ilyen
célra például a hidegingerlés alkalmazható. Ha az inger megszűnte után a fájdalom is néhány másodpercen belül megszűnik, a pulpa még ép. A fogorvos a szuvas rész eltávolításával, és a fog betömésével biztosíthatja a pulpa megmaradását. Ha a fájdalom az inger eltávolítása után sem szűnik meg, vagy spontán fájdalom jelentkezik, a pulpát már túlságosan nagy károsodás érte.
Elektromos pulpavizsgáló készülék is alkalmazható, de ezzel csak az mutatható ki, hogy a pulpa él-e; az épségét nem lehet megállapítani. Amennyiben a beteg érzi azt a kis elektromos impulzust, melyet a fogán átvezetnek, akkor a fogbél még él. Ha a fog érintésre érzékeny, az azt jelenti, hogy a fertőzés a környező szövetekre és a csontra is ráterjedt. A röntgenfelvételen a szuvasodások, és esetleg a tovaterjedő gyulladás okozta, gyökér körüli csontvesztések is láthatóvá válhatnak.
A gyulladás a kiváltó ok kezelésével elmúlik. Ha a pulpitiszt korán felismerik, nyugtatót tartalmazó ideiglenes tömés megszüntetheti a fájdalmat. Körülbelül 6- 8 nap múlva végleges tömés kerül a helyére. Egyes esetekben azonnal is alkalmazható a végleges tömés.
Ha a pulpa károsodása kiterjedt, és nem fordítható vissza, az egyetlen lehetőség a fájdalom megszüntetésére a fog gyökérkezelése, vagy eltávolítása.
A gyökércsúcs körül kialakuló tályog általában a fogról a környező szövetekre terjedt gyulladás következtében létrejött gennygyülem.
A szervezet a fertőzést nagy számú fehérvérsejt segítségével küzdi le; a genny ezeknek a sejteknek, és az elhalt szöveteknek az összessége. A fog eredetű genny először általában az ínybe jut, amitől az megduzzad. A fog elhelyezkedésétől függően a genny a bőrbe, a szájüregbe, a torokba, vagy a koponyába juthat.
A fogorvos a tályogot vagy a cellulitiszt a fertőzés leküzdésével, vagy a genny kiürítésével kezeli; ehhez szájsebészeti beavatkozásra vagy gyökérkezelésre van szükség. A fogorvos gyakran ír fel a kezelés részeként antibiotikumokat, de a megbetegedett fogbél, és a genny eltávolítása sokkal fontosabb.